-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Doporučený postup pro vyšetření tenkého střeva u pacientů s Crohnovou chorobou
Recommended procedure for small bowel examination in patients with Crohn’s disease
Crohn’s disease (CD) is a chronic, transmural and granulomatous inflammation of the small and (or) large bowel, which often leads to severe structural damage to the digestive tube, including fistulas, abscesses, perienteric or retroperitoneal infiltrations and bowel strictures. Imaging methods are used for the diagnosis, therapy response assessment and detection of disease complications. Currently, “the gold standard” are MR or CT enterography and ileocolonoscopy for small bowel and large bowel investigation, respectively. In patients with perianal disease, MR of the pelvic floor is the most effective non-invasive procedure. Ultrasound evaluation of the small bowel, capsule endoscopy and enteroscopy represent other complementary methods. Described are major indications and efficacy in terms of sensitivity and specificity of imaging methods in clinical practice.
Key words:
Crohn’s disease – small bowel – enteroclysis – MRI – CT enterography – digestive tube ultrasound – capsule enteroscopy – push enteroscopy – double/single balloon enteroscopy
Autori: Luděk Hrdlička
Pôsobisko autorov: Klinické a výzkumné centrum pro střevní záněty, ISCARE Lighthouse a 1. LF UK Praha
Vyšlo v časopise: Gastroent Hepatol 2011; 65(2): 65-69
Kategória: IBD: přehledová práce
Súhrn
Crohnova choroba je chronický, transmurální a granulomatózní zánět tenkého a /nebo tlustého střeva, který velmi často vede k těžkým strukturálním změnám trávicí trubice, k tvorbě píštělí, abscesů, perienterických a retroperitonálních infiltrátů a střevních striktur. Zobrazovací metody se užívají k diagnostice onemocnění, odpovědi na léčbu a zjištění vzniklých komplikací. V současné době je za „zlatý standard“ vyšetření tenkého střeva u Crohnovy nemoci považována MR nebo (CT) enterografie. V případech postižení tlustého střeva je to ileo-koloskopie a u nemocných s perianálními nemocemi představuje MR-pánevního dna nejefektivnější neinvazivní vyšetřovací metodu. Ultrasonografické vyšetření střev, kapslová endoskopie a enteroskopie představují další doplňující zobrazovací metody. Jsou popsány hlavní indikace zobrazovacích vyšetření a jejich výtěžnost v klinické praxi.
Klíčová slova:
Crohnova nemoc – tenké střevo – enteroklýza – MRI – CT enterografie – ultrazvuk trávicí trubice – kapslová enteroskopie – push enteroskopie – double/single balloon enteroskopieÚvod
Crohnova choroba je nemoc neznámé etiologie, která je charakterizována transmurálním šířením zánětlivého procesu v trávicí trubici, který často vede k fibróze a obstrukčním symptomům, stejně jako k tvorbě píštělí. Může být postižena jakákoli část trávicí trubice, tenké střevo bývá postiženo přibližně u 80 % pacientů, izolované postižení ilea (typicky terminálního) se vyskytuje asi u 1/3 pacientů [1]. Jejunum může být postiženo u nemocných s ileoecékální nebo ileální lokalizací, izolované postižení jejuna je vzácné. V posledních 10 letech došlo k prudkému rozvoji nových radiodiagnostických a endoskopických metod, které zcela změnily diagnostický pohled na tuto dříve v podstatě nedostupnou oblast. Vzhledem k široké nabídce zobrazovacích modalit je účelné vytvořit doporučený postup pro racionální a bezpečné použití těchto diagnostických metod.
Senzitivita, specificita, rizika a indikace jednotlivých metod
Radiologické metody
Počítačová tomografická (CT) a magnetická rezonanančí (MRI) enterografie jsou v současné době standardem ve stanovení diagnózy Crohnovy choroby tenkého střeva, stejně jako ve zhodnocení intraluminální aktivity choroby, rozsahu postižení tenkého střeva a stanovení přítomnosti a závažnosti transmurálního postižení a penetrujících lézí (píštěle, abscesy) [2,3]. Obě techniky mají přibližně stejnou senzitivitu (> 80 %) a specificitu (> 90 %) [4,5], obecně je CT enterografie dostupnější, levnější a časově méně náročná než MRI varianta. MRI enterografie by měla být zvažována u mladých jedinců, u nichž lze předpokládat, že vyšetření budou v průběhu let opakována a u CT by docházelo ke kumulaci značné radiační zátěže s potencionálním prokancerogenním účinkem. Distenze střeva je u MRI i CT enterografie dosaženo podáním perorálního hypotonického kontrastu, většinou manitolu. Distenze může být v případě diagnostiky orálně lokalizovaných lézí (duodenum, proximální jejunum) nedostatečná a v tomto případě je lépe dosažitelná podáním methylcelulózy nasojejunální sondou při klasické RTG enteroklýze [6], která však má v ostatních oblastech tenkého střeva signifikantně nižší specificitu a senzitivitu (vysoké procento přehlédnutých lézí a falešně negativních nálezů), je navíc zatížena nezanedbatelnou radiační expozicí a dyskomfortem pacienta při zavádění nasojejunální sondy. CT a MRI enterografie přináší cenné informace o ztluštění stěny tenkého střeva, postižení lymfatických uzlin a proliferaci mesenteriální tukové tkáně. Výhodou obou metod je i možnost diagnostiky extramurálních komplikací Crohnovy nemoci – píštělí a abscesů. V této indikaci jsou obě metody významně výtěžnější než RTG enteroklýza [7]. S pokrokem v rentgenologické diagnostice je považována klasická kontrastní RTG pasáž tenkým střevem v diagnostice Crohnovy nemoci za obsolentní.
Sonografie tenkého střeva představuje neinvazivní a naprosto šetrnou metodu zobrazení tenkého střeva, která má charakter doplňujícího vyšetření především v diagnostice extraluminálního postižení. Jednoznačnou limitací je velmi proměnlivá přehlednost abdominální dutiny u jednotlivých pacientů, zejména u hluboko uložených struktur, a významná variabilita výtěžnosti a validity výsledku vyšetření v závislosti na zkušenostech a erudici provádějícího. Výsledky špičkových specializovaných center jsou excelentní – senzitivita 84–90 % a specificita 98–100 % u luminální choroby, 50–87 % a 90–95 % u extramurálních komplikací [5]. Nejpřehlednější je oblast ileocékální a většina citovaných dat se týká právě jí. Standardní gastroneterologická pracoviště však zdaleka nedosahují takové výtěžnosti ultrazvukového vyšetření u nemocných s Crohnovou chorobou. Použití Dopplerovského mapování a orálního (polyethylenglykol) nebo intravenózního (Levovist, Ultravist) kontrastu může zvýšit citlivost metody v hodnocení aktivity choroby [5]. Přestože se jedná o metodu expertdependentní s výraznou variabilní interindividuální přehledností, má ultrazvuk tenkého střeva na dobře materiálně a personálně vybavených pracovištích svou roli zejména v rychlé finančně nenáročné diferenciální diagnostice a v diagnostice a monitorování extramurálních komplikací (tloušťka stěny, perienterický infiltrát, absces).
Obr. 1. Doporučený postup při vyšetření tenkého střeva u nemocných s Crohnovou chorobou. Fig. 1. Recommended procedure for bowel examination in patients with Crohn’s disease. 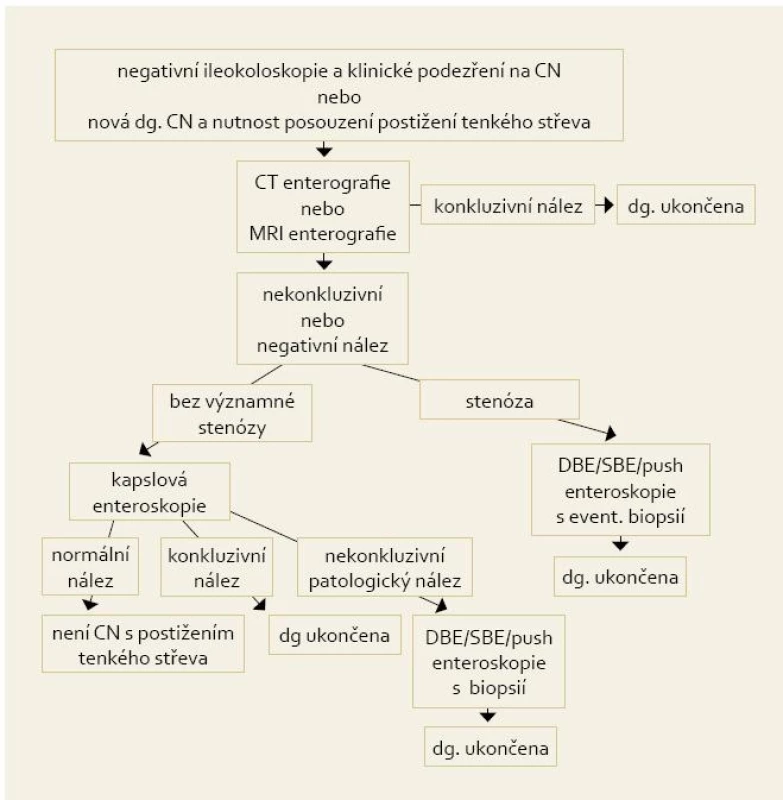
Endoskopické metody
Kapslová enteroskopie (CE) je neinvazivní a vysoce výtěžná metoda v diagnostice slizničních patologií v celém tenkém střevě, avšak v diagnostickém armamentariu u Crohnovy nemoci má význam doplňujícího vyšetření. Je rezervována pro nemocné s vysokým stupněm podezření na Crohnovu nemoc navzdory negativnímu výsledku koloskopie a radiodiagnostických metod (13 – ECCO doporučení). Má vyšší senzitivitu a specificitu než CT a MRI enterografie v diagnostice slizničních lézí u Crohnovy choroby tenkého střeva [8–11], největší rozdíl mezi CE a rentgenovými metodami je u proximální lokalizace a časných lézí. Má svou roli v primární diagnostice suspektní Crohnovy choroby, dále v hodnocení aktivity a extenze choroby, slizničního hojení při léčbě a konečně v diagnostice postoperační rekurence onemocnění.
Diagnostická výtěžnost v primární diagnostice Crohnovy nemoci a u pacientů se známou chorobou a suspektním postižením tenkého střeva je podle dostupných metaanalýz u kapslové enteroskopie nejvyšší (61–69 % u CE vs. 46 % u ileokolosokopie vs. 30 % u CT enterografie vs. 39–47 % u MRI enterografie a 23–31 % u push enteroskopie) [10]. Negativními faktory snižujícími specificitu CE je výskyt aftoidních lézí na tenkém střevě u cca 10 % pacientů bez příznaků Crohnovy choroby a dále výrazná podobnost slizničních změn u NSA (abúzus nesteroidních antirevmatik), proto je doporučeno vysazení NSA 1 měsíc před provedením CE [12,13]. Další limitací je nekompletní vyšetření tenkého střeva, které podle jednotlivých pramenů dosahuje až více než 20 % vyšetření [5]. Důvody jsou zejména nehodnotitelnost části nálezu pro objemný střevní obsah, hypomotilita střeva a technické selhání systému. Závažnou komplikací vyšetření kapslovou enteroskopií je retence kapsle s možnou obstrukcí tenkého střeva, což je u této potencionálně strikturující choroby jistě klinicky významným rizikem. Pokud se tato komplikace u všech pacientů vyšetřovaných kapslovou enteroskopií vyskytuje u cca 0,75 % pacientů, pak u pacientů s podezřením na Crohnovu chorobu je výskyt retence 1,4 %, u potvrzené Crohnovy choroby přibližně 8 % a u pacientů s anamnézou poruchy pasáže je to více než 20 % [12]. Použití „patentní“ kapsle před vyšetřením riziko retence téměř eliminuje (pokud je polknutá patentní kapsle vyloučena nerozpuštěna).
Tab. 1. Dostupné zobrazovací metody. Tab. 1. Available imaging methods. 
Hlavní výhodou double balloon enteroskopie (DBE) nebo single balloon enteroskopie (SBE) je možnost odběru bioptického vzorku a terapeutické endoskopické intervence při vyšetření většiny nebo celého tenkého střeva. Ve vyšetřovacím procesu tenkého střeva u Crohnovy choroby jsou pro použití DBE/SBE specifické indikace – nutnost odběru biopsie při diagnostických rozpacích nebo podezření z malignity, nutnost polypektomie, endoskopické resekce nebo hemostázy, nutnost endoskopické dilatace a dále diagnostické rozpaky u pacienta se stenózou tenkého střeva znemožňující provedení CE. Další indikací může být cílená extrakce retinované endoskopické kapsle. Stejně jako CE má DBE/SBE vyšší senzitivitu a specificitu v diagnostice slizničních lézí než CT nebo MRI enterografie, vzhledem k možnosti výskytu potencionálních závažných komplikací by však její užití mělo být vyhrazeno pro pacienty, u nichž má diagnóza ileálního nebo jejunálního postižení vliv na další diagnosticko-terapeutický postup [13]. Jde o metodu poměrně finančně a časově náročnou, vyžadující speciální techniku a celkovou anestezii. Mezi hlavní komplikace patří perforace (u pacientů s Crohnovou chorobou akcentovaná oslabením střevní stěny v místě aktivní choroby a možností fixace střeva nebo pooperačních srůstů), akutní pankreatitida a komplikace spojené s celkovou anestezií. Frekvence komplikací u diagnostických výkonů je kolem 0,8 % [15].
Push enteroskopie je alternativou orálního přístupu DBE/SBE pro proximální postižení, kterou lze vyšetřit přibližně orálních 25 % tenkého střeva. Výhodou je relativní finanční a časová nenáročnost, není nutná celková anestezie, zásadní nevýhodou je omezený rozsah vyšetření. Užití peroperační enteroskopie v éře DBE/SBE v diagnostice Crohnovy choroby nemá opodstatnění.
Úloze endoskopického vyšetření tenkého střeva u pacientů s idiopatickými střevními záněty (IBD) se velmi podrobně věnuje společný konsenzus ECCO (European Crohn´s and Colitis Organisation) a OMED (světová organizace digestivní endoskopie) publikovaný v Endoscopy v roce 2009 [16]. Kromě endoskopie u pacientů s Crohnovou chorobou (konsenzus je v souladu s naším doporučeným postupem) se tato práce dále věnuje pooperačním stavům, indeterminované kolitidě, endoskopii u ulcerozní kolitidy včetně problematiky ileo pauch-anální anastomózy, specifické pediatrické IBD populaci a komplikacím endoskopických výkonů a jejich řešení.
Doporučený postup při vyšetření tenkého střeva u nemocných s Crohnovou chorobou (předchozí ileo-koloskopie je nutná)
- • Provedení MRI nebo CT enterografie (upřednostnit MRI enterografii v případě předpokládané vysoké kumulativní radiační zátěže).
- •Kapslová enteroskopie v případě negativního nebo nekonkluzivního patologického nálezu MRI/CT enterografie a při trvající klinické suspekci na postižení tenkého střeva a při vyloučení významné stenózy. Předchozí použití „patentní kapsle“ může s vysokou pravděpodobností vyloučit riziko retenční komplikace. V případě MRI/CT enterografie s nálezem stenózy a obrazem nejednoznačným pro Crohnovu chorobu provedení enteroskopie s biopsií – push enteroskopie v případě předpokládané lokalizace v orálních 25 % tenkého střeva, double balloon enteroskopie orálním přístupem v případě předpokládané lokalizace v 25–75 % tenkého střeva, double balloon enteroskopie rektálním přístupem v případě předpokládané lokalizace v aborálních 25 % tenkého střeva.
- • V případě nekonkluzivního abnormálního nálezu kapslové enteroskopie provést enteroskopii s biopsií – push enteroskopii v případě předpokládané lokalizace v orálních 25 % tenkého střeva, double balloon enteroskopii orálním přístupem v případě předpokládané lokalizace v 25–75 % tenkého střeva, double balloon enteroskopii rektálním přístupem v případě předpokládané lokalizace v aborálních 25 % tenkého střeva.
- •Transabdominální ultrazvuk tenkého střeva může být vhodnou doplňkovou metodou na pracovištích se zkušeným a v problematice sonografie trávicí trubice erudovaným ultrasonografistou.
- • Doporučený postup může doznat modifikací s ohledem na regionální dosažitelnost jednotlivých vyšetřovacích metod a individualitu pacienta a jeho přání – např. compliance k endoskopickým metodám, klaustrofobie, obava z radiační zátěže nebo celkové anestezie, poruchy polykání, přítomnost pacemakeru apod.
Závěr
V posledních letech bylo uvedeno do praxe několik nových radiologických a endoskopických zobrazovacích metod pro vyšetření tenkého střeva, které zcela změnily pohled na tuto problematiku. Každá z nich má v diagnostice Crohnovy choroby své přednosti, nedostatky a limitace tak, jak bylo diskutováno v textu. Péče o pacienty s Crohnovou chorobou je doživotní, proto bychom měli vždy mít na paměti, že během dalšího sledování budou podstupovat opakované vyšetřování trávicí trubice, a dodržovat proto zásady racionální indikace vyšetření:
- Indikovat vyšetření tenkého střeva jen v případě, že je toto nezbytné ke stanovení diagnózy, nebo nález takového vyšetření může přinést změnu v další péči o pacienta.
- Podle příslušné indikace vždy individuálně zvolit vyšetřovací metodu s nejvyšší diagnostickou výtěžností a nejlepším bezpečnostním profilem.
Při pečlivém dodržování doporučeného postupu bude užití diagnostických metod co nejracionálnější. Jsme si vědomi možných modifikací zejména s ohledem na regionální možnosti, dosažitelnost jednotlivých metod a individualitu a přání pacienta.
Addendum
Standard Vyšetření tenkého střeva u pacientů s Crohnovou chorobou vypracoval MUDr. Luděk Hrdlička. Oponovali jej MUDr. Pavel Drastich, Ph.D., prof. MUDr. Milan Lukáš, CSc., a prof. MUDr. Julius Špičák, CSc. Text je doporučeným postupem garantovaným výborem České gastroenterologické společnosti. V přípravě byly využity informace z mezinárodního i domácího písemnictví získané obvyklým způsobem. Doporučený postup by měl sloužit jako pomůcka v diagnostice nemocných s Crohnovou chorobou. Nelze jej posuzovat jako absolutní dogma: doporučení se může měnit po zavedení nových technologií či v důsledku závěrů nových studií. V jednotlivých případech dáno jejich specificitou se konkrétní diagnostický postup může od tohoto doporučení odlišovat. Doporučený postup nemůže být automaticky zvažován jako jednoznačné kritérium v případě řešení stížností či v právních sporech.
Autor deklaruje, že v souvislosti s předmětem studie nemá žádné komerční zájmy.
The author declares he has no potential conflicts of interest concerning drugs, products, or services used in the study.Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.Práce byla vytvořena s podporou Výzkumného záměru VZ FNM MZO 00064203/6601.
MUDr. Luděk Hrdlička
Klinické a výzkumné centrum pro střevní záněty, ISCARE Lighthouse a 1. LF UK
Jankovcova 1569/2c, 170 00 Praha 7ludek.hrdlicka@post.cz
Zdroje
1. Munkholm P. Crohn´s disease – occourence, course and prognosis. An epidmiologiccohort-study. Dan Med Bull 1997; 44: 287.
2. Koh DM, Miao Y, Chinn RJ et al. MR imaging evaluation of the activity of Crohn‘s disease. AJR Am J Roentgenol 2001; 177(6): 1325–1332.
3. Wold PB, Fletcher JG, Johnson CD et al. Assessment of small bowel Crohn disease: noninvasive peroral CT enterography compared with other imaging methods and endoscopy – feasibility study. Radiology 2003; 229(1): 275–281.
4. Horsthuis K, Bipat S, Bennink RJ et al. Inflammatory bowel disease diagnosed with US, MR, scintigraphy, and CT: metaanalysis of prospective studies. Radiology 2008; 247(1): 64–79.
5. Saibeni S; Rondonotti E; Iozzelli A et al. Imaging of the small bowel in Crohn‘s disease: a review of old and new techniques. World J Gastroenterol 2007; 13(24): 3279–3287.
6. Negaard A, Paulsen V, Sandvik L et al. A prospective randomized comparison between two MRI studies of the small bowel in Crohn‘s disease, the oral kontrast method and MR enteroclysis. Eur Radiol 2007; 17(9): 2294–2301.
7. Sailer J, Peloschek P, Schober E et al. Diagnostic value of CT enteroclysis compared with conventional enteroclysis in patients with Crohn‘s disease. AJR Am J Roentgenol 2005; 185(6): 1575–1581.
8. Chong AK, Taylor A, Miller A et al. Capsule endoscopy vs. push enteroscopy and enteroclysis in suspected small-bowel Crohn‘s disease. Gastrointest Endosc 2005; 61(2): 255–261.
9. Eliakim R, Suissa A, Yassin K et al. Wireless capsule video endoscopy compared to barium follow-through and computerised tomography in patients with suspected Crohn‘s disease–final report. Dig Liver Dis 2004; 36(8): 519–522.
10. Chen X; Ran ZH; Tong JL. A meta-analysis of the yield of capsule endoscopy compared to double-balloon enteroscopy in patients with small bowel diseases. World J Gastroenterol 2007; 13(32): 4372–4378.
11. Tachecí I, Drastich P, Suchánek Š et al. Kapslová endoskopie - standard endoskopického vyšetření tenkého střeva. Čes a Slov Gastroent a Hepatol 2007; 61(5): 269–275.
12. Eliakim R. Video Capsule Endoskopy of Small Bowell. Curr Opin Gastroenterol 2008; 24(2): 159–163.
13. Van Assche G, Dignass A, Panes J et al. The second European evidence-based consensus on the diagnosis and management of Crohn‘s disease: Definitions and diagnosis. J Crohn‘s Colitis 2010; 4(1): 7–27.
14. Tachecí I, Bureš J, Dědek P et al. Kapslová enteroskopie. Hradec Králové: Nukleus HK 2008 : 193.
15. Mensink PB; Haringsma J; Kucharzik T et al. Complications of double balloon enteroscopy: a multicenter survey. Endoscopy 2007; 39(7): 613–615.
16. Bourreille A, Ingnjatovic A, Aabakken L et al. Role of small-bowel endoscopy in the managment of patients with inflammatory bowel disease: an international OMED-ECCO consensus. Endoscopy 2009; 41(7): 618–637.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článek Jubilejní rok
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2011 Číslo 2- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Fixní kombinace paracetamol/kodein nabízí synergické analgetické účinky
-
Všetky články tohto čísla
- Rozhovor s prof. dr. Petrem Dítě, DrSc., prezidentem EAGE (European Association for Gastroenterology and Endoscopy) a ředitelem 7. kurzu EAGE pro mladé gastroenterology
- Ostrava live endoscopy 18. 3. 2011
- O čem také psal profesor Mařatka
- Jubilejní rok
- Etiologie a patogeneze ulcerózní kolitidy. Stále více otazníků než jasných odpovědí
- Doporučený postup pro vyšetření tenkého střeva u pacientů s Crohnovou chorobou
- Vliv albuminemie na farmakokinetiku infliximabu u nemocných s idiopatickými střevními záněty
- Biologická léčba nemocné s ulcerózní kolitidou v průběhu gravidity
- 10. výročí založení organizace ECCO a 6. ECCO kongres v Dublinu
- Endoskopická submukózní disekce v léčbě recidivující high-grade neoplazie v rektu
- Odběr bioptického materiálu při endoskopickém vyšetření gastrointestinálního traktu pro vybraná zánětlivá onemocnění
- Kvantitativní test ve screeningu kolorektálního karcinomu – pohled do blízké budoucnosti
- Gastrointestinální manifestace Henoch-Schönleinovy purpury napodobující akutní pankreatitidu
- Ohlédnutí za 15. hradeckými gastroenterologickými a hepatologickými dny
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Odběr bioptického materiálu při endoskopickém vyšetření gastrointestinálního traktu pro vybraná zánětlivá onemocnění
- Doporučený postup pro vyšetření tenkého střeva u pacientů s Crohnovou chorobou
- Kvantitativní test ve screeningu kolorektálního karcinomu – pohled do blízké budoucnosti
- Etiologie a patogeneze ulcerózní kolitidy. Stále více otazníků než jasných odpovědí
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



