-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Duální transplantace ledvin – zkušenosti jednoho centra
Dual kidney transplantation – a single-center experience
Introduction:
Dual kidney transplantation is one of the options to utilize the so-called marginal grafts, kidneys that would be insufficient for normal single transplantation. This time-consuming surgical procedure is also burdensome for the patient.Methods:
The authors present their experience from the Pilsen Transplant Center. Between 2008 and 2016, 13 dual kidney transplantations were performed. Median donor age was 66 years (34–77) and median recipient age 46 years (40–78). Mean operating time was 4 hours and 40 minutes (3–6 h). Mean surgery ward stay was 5 days (4–6). Bilateral surgical technique was used in all cases. Mean follow-up time was 63 months (18–101).Results:
From our group of DKTs (N=13), 4 patients (31%) experienced delayed graft function and we observed no primary graft non-function. Surgical complications occurred in 4 patients (31%). Currently, all 13 patients are living with good graft function, none of them being dependent on dialysis.Conclusion:
Dual kidney transplantation is currently a viable option. The success and benefits of this surgical procedure are directly related to careful donor and recipient selection.Key words:
dual kidney transplantation – marginal donor – chronic renal failure – expanded criteria donor
Autori: J. Moláček 1,2,4; V. Třeška 1,2,4; B. Čertík 1,2,4; M. Čechura 1,2; R. Šulc 1,2; V. Opatrný 2; T. Reischig 2,3,4
Pôsobisko autorov: Transplantační centrum FN v Plzni, přednosta: prof. MUDr. V. Třeška, DrSc. 1; Chirurgická klinika FN v Plzni, přednosta: prof. MUDr. V. Třeška, DrSc. 2; I. Interní klinika FN v Plzni, přednosta: prof. MUDr. M. Matějovič, Ph. D 3; LF Univerzity Karlovy v Plzni, děkan: prof. MUDr. B. Kreuzberg, CSc. 4
Vyšlo v časopise: Rozhl. Chir., 2017, roč. 96, č. 7, s. 291-295.
Kategória: Původní práce
Súhrn
Úvod:
Duální transplantace ledvin (DKT) je jednou z možností, jak využít tzv. marginální štěpy, tedy ledviny, které by při zvyklé transplantaci jednoho štěpu nemusely přinést dostatečnou masu funkčního parenchymu. Jedná se o časově náročný a pro nemocného zatěžující výkon.Metody:
Autoři prezentují zkušenosti plzeňského transplantačního centra s technikou duálních transplantací ledvin. V letech 2008–2016 provedli 13 duálních transplantací ledvin, medián věku dárce byl 66 let (34–77), medián věku příjemce 46 let (40–78). Průměrný operační čas byl 4 hod., 40 min. (min. 3 hod., max. 6 hod.). Průměrná doba hospitalizace na chirurgickém lůžku byla 5 dní (4–6). Vždy byla na našem pracovišti zvolena bilaterální technika. Průměrná doba sledování je 63 měsíců (18–101).Výsledky:
Ve skupině DKT (N=13) jsme pozorovali u 4 nemocných (31 %) opožděný nástup funkce štěpů, nepozorovali jsme v našem souboru primární afunkci štěpu. Chirurgické komplikace jsme zaznamenali u 4 nemocných (31 %). V současnosti všech 13 pacientů žije s funkčními štěpy, žádný z nich není závislý na dialýze.Závěr:
Duální transplantace ledvin má své opodstatnění, u precizně indikovaných příjemců i dárců zvyšuje využití ledvinných štěpů a přináší pro příjemce jasný benefit.Klíčová slova:
duální transplantace ledvin – marginální dárce – chronické renální selhání – expanded criteria donorÚvod
Celosvětově se potýká transplantační medicína s nedostatkem orgánů. Řešení je mnoho, ať již větší osvěta v laické veřejnosti, resp. osvěta ve zdravotnické komunitě, jejímž cílem by mělo být získání většího počtu dárců. Dalším směrem v tomto snažení je akceptace tzv. marginálních dárců, tedy dárců orgánů s horšími, resp. hraničními funkcemi, kteří by dříve nebyli akceptováni. Dnes častěji nežli o marginálních dárcích hovoříme o expanded criteria donors (ECD). Hovoříme-li o problematice transplantace ledvin, jedná se o dárce s redukcí počtu nefronů v rámci histopatologického vyšetření nebo o dárce s horší funkcí způsobenou mechanismem smrti či typem odběru. Často může jít o dárce s nebijícím srdcem (donation after cardiac death – DCD). Velký důraz se v poslední době klade i na rekondici ne zcela ideálních orgánů během studené ischemie. Cílem veškerých těchto aktivit je získání většího počtu štěpů využitelných k transplantaci. Jednou z možností, jak využít marginální ledvinný štěp, je transplantace tohoto štěpu staršímu příjemci s kratší životní expektací, což však má jistě také své limity. Další eventualitou je tzv. duální transplantace, tedy transplantace dvou ledvinných štěpů jednomu příjemci. Využití pouze jedné ledviny k transplantaci by u těchto hraničních štěpů nemuselo přinést dostatečnou masu funkčního ledvinného parenchymu, a nevedlo by tak k plné náhradě funkce ledvin. Duální transplantace ledvin (DKT) má jistě své výhody, ale bohužel i řadu nevýhod. Proto rozhodování o indikaci této alternativy patří do rukou zkušeného transplantačního týmu (nefrolog, transplantační chirurg, patolog). Autoři prezentují zkušenosti plzeňského transplantačního centra (TC) s technikou duální transplantace ledvin, uvádějí faktory hrající roli v rozhodování o eventuální indikaci DKT, diskutují výhody i nevýhody této techniky.
Metody
V plzeňském transplantačním centru byl program DKT zahájen v roce 2008. V období 2008–2016 zde bylo provedeno 13 DKT. Jedná se přibližně o 5 % ze všech provedených transplantací ledvin. V naprosté většině se jednalo o akceptaci ledvinných štěpů, které byly v jiných centrech odmítnuty k „single“ transplantaci. Tři dárci v tomto souboru DKT byli dokonce pacienti s akutním renálním selháním (AKI) s potřebou hemodialýzy v době odběru. Medián věku dárce byl 66 let (34–77), medián věku příjemce 46 let (40–78). Remuzziho skóre u štěpů bylo v rozmezí 5–10 (medián 7). Průměrný operační čas byl 4 hod., 40 min. (min. 3 hod., max. 6 hod.). Průměrná doba hospitalizace na chirurgickém lůžku byla 5 dní (4–6). Vždy byla na našem pracovišti zvolena bilaterální technika, tedy každý štěp byl transplantován do jedné jámy kyčelní. Důvodem užití této techniky je zavedený zvyk pracoviště. Rutinně byl použit ureterální stent při ureterocystoanastomóze. Jako imunosuprese byla zvolena kombinace simulectu, nízkého tacrolimu, mykofenolát mofetilu a kortikosteroidu. Retrospektivně jsme zhodnotili dobu přežití štěpů, funkci štěpů, její eventuální opožděný nástup (DFG), dynamiku hladiny kreatininu a eventuální nutnost návratu k dialýze. Dále jsme hodnotili chirurgické komplikace výkonu. Průměrná doba sledování je 63 měsíců (18–101).
Výsledky
Ve skupině DKT (N=13) jsme pozorovali u 4 nemocných (31 %) opožděný nástup funkce štěpů (DGF). U těchto příjemců byla nutná minimálně jedna hemodialýza v průběhu pooperačního období, Graf 1.
U žádného nemocného ze souboru DKT jsme nepozorovali primární afunkci štěpu (PNF). Chirurgické komplikace jsme pozorovali u 4 nemocných (31 %), Graf 2. Třikrát se jednalo o jednostrannou lymfokélu, která si v jednom případě vyžádala chirurgické řešení (laparoskopická fenestrace), u jednoho nemocného se vyskytla stenóza ledvinné tepny u jednoho štěpu (4 měsíce po transplantaci), která si vyžádala radiointervenční řešení (perkutánní transluminální angioplastika + stent). Jiné chirurgické komplikace jsme nezaznamenali, Tab. 1.
V současnosti všech 13 pacientů žije, jsou dispenzarizováni nefrologem v našem TC, všechny štěpy jsou funkční, žádný z nemocných nevyžaduje dialýzu. Hladiny sérového kreatininu prvních 60 měsíců po transplantaci znázorňuje Graf 3. Hladiny kreatininu při poslední kontrole nefrologem ukazuje Tab. 2.
Z jiných závažných nechirurgických komplikací, které souvisejí s provedeným výkonem, jsme zaznamenali u jednoho nemocného infarkt myokardu 3. den po transplantaci, u tohoto nemocného byla zvolena konzervativní terapie.Graf 1. Opožděný nástup funkce štěpu Graph 1: Delayed graft function 
Graf 2. Chirurgické komplikace Graph 2: Surgery complications 
Graf 3. Hladiny sérového kreatininu prvních 60 měsíců po transplantaci Graph 3: Serum creatinine levels during the first 60 months 
Tab. 1. Chirurgické komplikace Tab. 1: Surgery complications 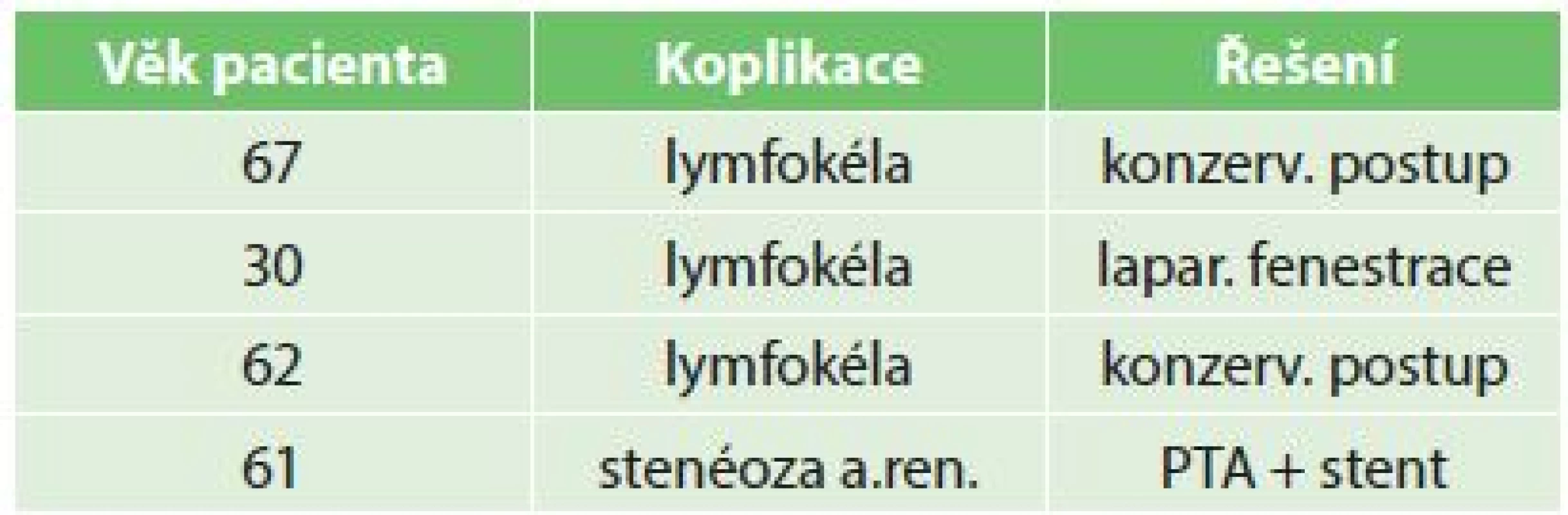
Tab. 2. Hladiny sérového kreatininu při poslední kontrole Tab. 2: Serum creatinin levels during last checkup 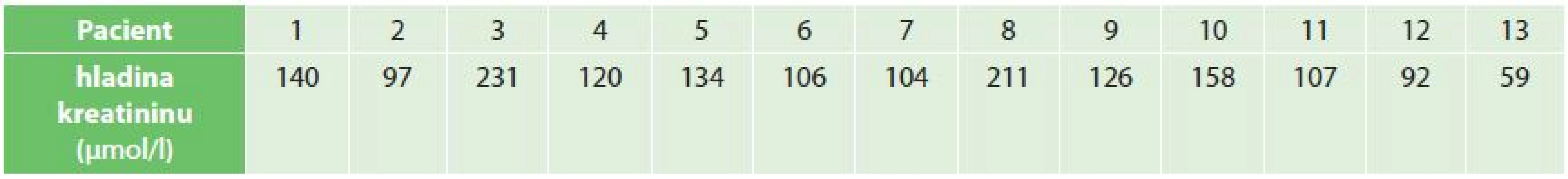
Diskuze
Díky často zmiňovanému nedostatku orgánů pro transplantační účely došlo ke „změkčení“ kritérií kladených na dárce orgánů (expanded criteria donor – ECD). Hovoříme o dárcích starších 60 let nebo i mladších, ale s anamnézou závažných komorbidit (diabetes mellitus, ateroskleróza, arteriální hypertenze, renální insuficience [1]) Akceptace těchto orgánů je samozřejmě logicky spojena s kratší dobou přežívání translantovaných štěpů, resp. s vyšším rizikem jejich selhání [2]. Jedním z řešení tohoto problému je užití takto marginálních štěpů pro starší příjemce, tzv. koncept old-to-old alokace [3], druhou možností je duální transplantace. Jsou práce, které potvrzují snížení mortality pacientů s transplantovaným ledvinným štěpem v rámci ECD ve srovnání s pacienty ponechanými na dialýze [4].
Vlastní koncept transplantace dvou ledvinných štěpů jednomu příjemci byl prezentován již před řadou let, jednalo se však o transplantaci dvou infantilních ledvin (časteji en-bloc) jednomu dospělému příjemci. Tyto výkony byly publikovány již v 70. letech [5]. Důvodem bylo nutné získání dostatečného počtu funkčních nefronů dospělému příjemci. Od dospělého dárce byly poprvé použity ledviny k DKT v roce 1996 ve Spojených státech [6]. Je zajímavé, že již v této práci Johnson varuje před přílišným nadužíváním DKT. I po publikaci této techniky nezískala DKT výraznější oblibu, zejména pro násobení potenciálních rizik, dlouhý operační čas a dosti výraznou zátěž pro nemocného. V České republice tento program nastartoval Institut klinické a experimentální medicíny v Praze v roce 2006 [7]. Ve Fakultní nemocnici v Plzni jsme první DKT provedli v roce 2008.
Možností transplantovat dva marginální ledvinné štěpy jednomu příjemci zcela jistě zvyšujeme počet transplantací tím, že využijeme i štěpy, které by s největší pravděpodobností byly kontraindikovány k transplantaci jedné ledviny – viz dárci s AKI.
Základním problémem je stanovit určitý algoritmus, resp. skórovací systém, který by přesně predikoval, které ledvinné štěpy je vhodné indikovat k DKT a nikoliv k běžné transplantaci jednoho štěpu. A zcela jistě se nejedná jen o vlastnosti štěpu, ale i o charakteristiku příjemce. (věk a s tím související životní expektace, komorbidity, konstituce, event. „hostile abdomen“ atd). Klíčová otázka tedy je, kdo je vhodný dárce a kdo vhodný příjemce pro DKT. Odpovědět na tuto otázku není tak jednoduché, jak by se mohlo zdát, protože pokud by stačil štěp svojí kvalitou i na prostou transplantaci, pak by DKT byla určitým plýtváním a ve svém důsledku by nadužívání DKT vedlo k opačnému efektu, tedy ke snížení počtu transplantací. Problematiku dárce by měl vždy rozhodnout nefrolog na základě veškerých dostupných údajů (anamnéza, věk, komorbidity, laboratorní parametry, histologické parametry). Histologické hodnocení štěpu dle Remuzziho skóre na základě odebrané biopsie je základem pro hodnocení jeho kvality, resp. míry jeho poškození [8]. Podle literárních údajů jsou jako kritéria pro dárce vhodného pro DKT nejčastěji zmiňovány věk nad 70 let a Remuzziho skóre 4–6. Někdy je věková hranice i nižší při potvrzené letité anamnéze arteriální hypertenze. Někteří autoři používají rozsáhlejší charakteristiku štěpu, tzv. Kidney donor risk index (KDRI), která by měla precizněji vyjádřit riziko selhání štěpu [9]. Neexistuje však striktní doporučení a jednotlivá transplantační centra mají často své vlastní doporučené postupy. Transplantační chirurg se k otázce využití štěpu vyjadřuje (jako ostatně obligátně i při běžné transplantaci) na základě makroskopických změn, jako je např. významně sklerotická renální tepna. Pokud jde o příjemce, měl by podle našeho názoru mít vedle nefrologa rozhodující slovo i chirurg. Opět hrají svoji roli věk a komorbidity, ale je důležitá i konstituce a určitá příhodnost příjemce k transplantaci zhodnocená chirurgem. DKT je sama o sobě zatěžující a časově náročný výkon. U obézního, či z jiného důvodu chirurgicky nepříhodného nemocného je DKT velmi obtížná s významně se zvyšujícím počtem chirurgických komplikací. Naopak u vhodně zvolených příjemců je i přes delší čas operace tento výkon pro příjemce bezpečný a pooperační průběh je nekomplikovaný. Stále musíme mít na paměti, že u příjemců ledvinných štěpů nezachraňujeme život nemocného (jako je tomu u transplantace srdce, jater...), pouze vylepšujeme jeho kvalitu, a proto bychom neměli nikdy podstupovat neúměrné riziko. Na našem pracovišti se vždy transplantační chirurg vyjadřuje k příjemci před zařazením na waiting list i s ohledem k potenciálnímu využití DKT. Nefrolog tak již ve chvíli nabídky pro konkrétního příjemce zná názor chirurga ohledně eventuální indikace DKT.
U vlastní techniky DKT rozlišujeme dvě základní možnosti, oba štěpy implantovat do jedné jámy kyčelní (Obr. 1), resp. každý štěp implantovat do své jámy kyčelní (Obr. 2). Obě varianty mají jistě své výhody i nevýhody, na našem pracovišti jsme dosud vždy využili oboustranný přístup.
Hlavní nevýhodou oboustranného přístupu je vyčerpání místa pro další transplantaci, rovněž se jedná o excesivnější a časově náročnější přístup. Jednostranný přístup může být nevhodný, resp. prakticky neproveditelný při velkých štěpech. V literatuře je rovněž zmiňován oboustranný extraperitoneální přístup střední čarou (midline extraperitoneal approach) [10]. Výhody i nevýhody jednotlivých technik porovnává Rigotti na relativně velkém souboru 200 DKT [11].
Kdybychom měli obecně vyjádřit výhody a nevýhody DKT, na prvním místě tento způsob transplantace ledvin jistě přináší větší možnost využití tzv. marginálních štěpů a tím vyšší počet transplantací. Příjemce dostane větší masu funkční tkáně a u jednostranné techniky se vlastní operační rána ani příliš neliší od běžné transplantace. Na druhou stranu se bezpochyby jedná o rozsáhlý a pro nemocného více zatěžující výkon, u kterého i třeba zcela běžné chirurgické komplikace se logicky násobí ve srovnání se single transplantací. Jedná se o vyšší riziko infekce, větší krevní ztrátu i vyšší riziko pooperačního krvácení. Rovněž logicky přítomná větší pooperační bolestivost hraje nezanedbatelnou roli. Významnou nevýhodou je z našeho pohledu i vyčerpání místa u bilaterální techniky pro další transplantaci v případě selhání štěpů. Z tohoto důvodu vidíme DKT jako spíše nevhodnou u mladých příjemců.Obr. 1. Jednostranná technika DKT Fig. 1: Unilateral technique of DKT (kresba MUDr. Táňa Matoušková) 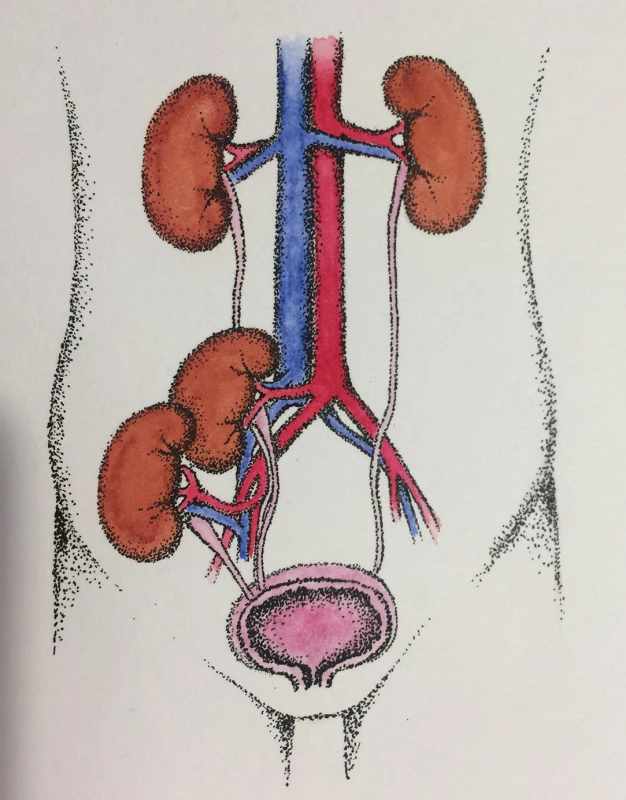
Obr. 2. Oboustranná technika DKT Fig. 2: Bilateral technique of DKT (kresba MUDr. Táňa Matoušková) 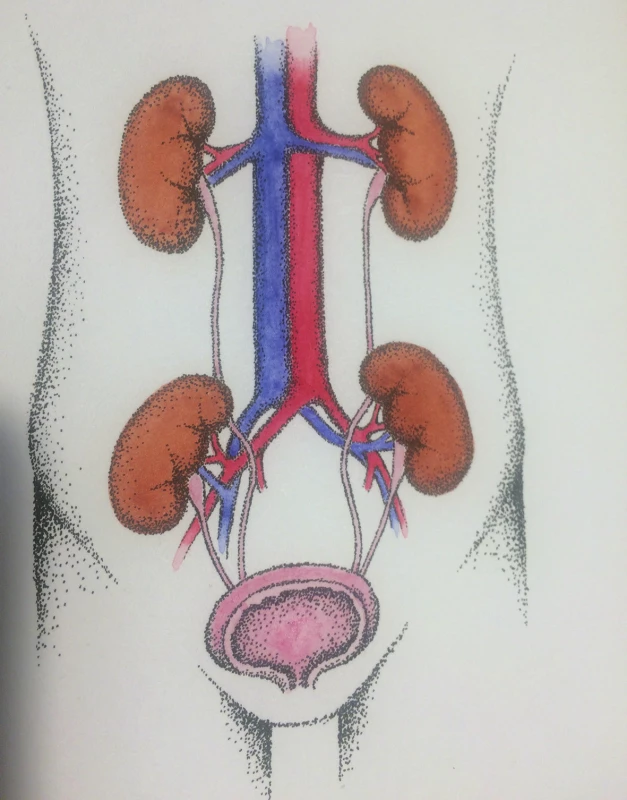
Závěr
Na základě výše uvedeného se domníváme, že DKT má své opodstatnění, naše pracoviště má s touto technikou dobré zkušenosti, což je patrné i na prezentovaném souboru. Naše studie má jistě své limity, nízký počet pacientů, relativně krátká doba sledování, pouze užití jedné z technik DKT. Klíčové pro získání kvalitních výsledků je však pečlivý výběr dárců i příjemců. Kritika této metody přichází často z center, která tuto metodu neprovádějí. Jsou již publikovány studie, které porovnávají výsledky přežívání štěpů i příjemců u single transplantací a u DKT. V celkovém pohledu vychází sice DKT s mírně nižší dobou přežití štěpů [12], jedná se však o výrazně heterogenní skupiny pacientů. Budeme-li výsledky hodnotit u věkově podobných dárců, jsou výsledky velmi podobné [13]. Některé práce prezentují rovněž srovnatelné výsledky i u věkově rozdílných skupin pacientů [10]. DKT by podle našeho názoru měla být zařazena do portfolia výkonů v transplantačních centrech a po pečlivé indikaci zcela jistě může přinést benefit pro příjemce.
Práce byla podpořena výzkumným záměrem UK Progres.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.doc. MUDr. Jiří Moláček, Ph.D.
Na Výhledy 863
330 27 Vejprnice
e-mail: molacek@fnplzen.cz
Zdroje
1. Snanoudj R, Timsit MO, Rabant M, et al. Dual kidney transplantation: Is it worth it? Transplantation 2017;101 : 488–97.
2. Port K F, Bragg-Gresham JL, Metzger RA, et al. Donor characteristics associated with reduced graft survival: an approach to expanding the pool of kidney donors. Transplantation 2002;74 : 1281–6.
3. Frei U, Noeldeke J, Machold-Fabrizii V, et al. Prospective age-matching in elderly kidney transplant recipients − a 5-year analysis of the Eurotransplant Senior Program. Am Soc Transpl Surg 2008;8 : 50–7.
4. Savoye E, Tamarelle D, Chalem Y, et al. Survival benefits of kidney transplantation with expanded criteria deceased donors in patients aged 60 years and over. Transplantation 2007;84 : 1618–24.
5. Lindström BL, Ahonen J. The use of both kidneys obtained from pediatric donors as en bloc transplants into adult recipients. Scand J Urol Nephrol 1975;(29 Suppl): 71–2.
6. Johnson B L, Kno PC, Dafoe DC, et al. Double adult renal allografts: a technique for expansion of the cadaveric kidney donor pool. Surgery 1996;120 : 580–3; discussion 583–4.
7. Baláz P, Rokosny S, Adamec M, et al. [Dual kidney transplantation] Czech, Rozhl Chir 2008; 87 : 50–4.
8. Remuzzi G, Cravedi P, Perna A, et al. Long-term outcome of renal transplantation from older donors. N Engl J Med 2006;354 : 343–52 .
9. Rao P, Schaubel DE, Guidinger MK, et al. A comprehensive risk quantification score for deceased donor kidneys: the kidney donor risk index. Transplantation 2009;88 : 231–36.
10. Haider H, Illanes HG, Ciancio G, et al. Dual kidney transplantation using midline extraperitoneal approach: description of a technique. Transplant Proc 2007;39 : 1118–9.
11. Rigotti P, Capovilla G, Di Bella C, et al. A single-center experience with 200 dual kidney transplantations. Clin Transplant 2014;28 : 1433–40.
12. Bunnapradist S, Gritsch HA, Peng A, et al. Dual kidneys from marginal adult donors as a source for cadaveric renal transplantation in the United States. J Am Soc Nephrol JASN 2003;14 : 1031–6.
13. Gill J, Cho YW, Danowitch GM, et al. Outcomes of dual adult kidney transplants in the United States: an analysis of the OPTN/UNOS database. Transplantation 2008;85 : 62–68.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Česká lůžková chirurgieČlánek Zemřel profesor KrálíkČlánek Miniinvazivní resekce jaterČlánek Volvulus žlučníku
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2017 Číslo 7- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Metamizol v kostce a v praxi – účinné neopioidní analgetikum pro celé věkové spektrum
-
Všetky články tohto čísla
- Česká lůžková chirurgie
- Primární lymfomy zažívacího traktu z pohledu chirurga
- Zemřel profesor Králík
- Miniinvazivní resekce jater
- Duální transplantace ledvin – zkušenosti jednoho centra
- Jednoduchá technika perkutánního podvazu akcesorních žil hemodialyzačních zkratů
- Invaginace u dospělého jako vzácná příčina náhlé příhody břišní – 2 kazuistiky
- Subclavian-steal recovery carotid fenomén − „ old school“ chirurgické řešení
- Volvulus žlučníku
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Invaginace u dospělého jako vzácná příčina náhlé příhody břišní – 2 kazuistiky
- Miniinvazivní resekce jater
- Volvulus žlučníku
- Subclavian-steal recovery carotid fenomén − „ old school“ chirurgické řešení
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



