-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Novinky v diabetologii 2022
News in diabetology 2022
The use of new antidiabetic drugs in clinical practice in the last two decades has completely changed the Type 2 diabetes management. Following the results of new clinical trials, international recommendations for the treatment of diabetes were regularly modified. In the field of Type 1 diabetes, new technologies have appeared, such as smart insulin pens. We can await once weekly insulins and dual GLP-1 and GIP analogues in the near future.
Keywords:
SGLT2 inhibitors – heart failure – chronic kidney disease – GLP-1 RA – GIP – weekly insulin – diabetes management consensus
Autori: Milan Flekač
Pôsobisko autorov: Diabetologické centrum VFN v Praze
Vyšlo v časopise: Vnitř Lék 2023; 69(4): 270-273
Kategória:
doi: https://doi.org/10.36290/vnl.2023.051Súhrn
Zavedení nových antidiabetik do klinické praxe v posledních dvou desetiletích zcela změnilo přístup k terapii diabetes mellitus 2. typu (DM 2. typu). V návaznosti na výsledky nových klinických studií jsou pravidelně významně upravována mezinárodní doporučení pro léčbu diabetu. Na poli DM 1. typu jsou hlavním přínosem nové technologie, např. tzv. chytrá inzulinová pera. V blízké budoucnosti se dočkáme inzulinů aplikovaných 1x týdně a duálních GLP-1 a GIP analog.
Klíčová slova:
srdeční selhání – chronické onemocnění ledvin – SGLT2 inhibitory – GLP-1 RA – GIP – týdenní inzulin – konsenzus terapie diabetu
Nový konsensus ADA/EASD pro léčbu DM 2. typu v roce 2022
Ve výběru novinek v diabetologii sice nepostupuji chronologicky, neboť aktualizace konsenzu k managementu DM 2. typu vydaly Americká diabetologická asociace (ADA) a Evropská asociace pro studium diabetu (EASD) tradičně na podzim, ale významem a dopadem do každodenní péče o osoby s diabetem si zaslouží místo první. Hlavní autoři jej poprvé prezentovali ve Stockholmu při příležitosti konference EASD (1). Doporučení klade důraz zejména na holistický personalizovaný přístup k pacientům s cílem zlepšení kvality života a snížení rizika vzniku a progrese komplikací diabetu. Je zdůrazňován individualizovaný přístup v nefarmakologických opatřeních, dietě a pohybové aktivitě, posílena úloha selfmanagementu pacienta a jeho aktivní zapojení do terapie diabetu.
Doporučení věnuje velkou pozornost i nefarmakologickým postupům a zdůrazňuje jako další významný pilíř léčby intenzivní fyzickou aktivitu v rozsahu cca 75 minut denně nebo alespoň třikrát týdně. Je prokázáno, že zvýšení pohybové aktivity o cca 500 kroků denně snižuje KV morbiditu i celkovou mortalitu.
Z obecného pohledu stojí farmakologická léčba na čtyřech rovnocenných pilířích. Vedle klasického managementu hyperglykemie je to léčba obezity, léčba přidružených rizikových faktorů pro KV onemocnění a použití moderní antidiabetické terapie s prokázaným kardiovaskulárním a renálním benefitem u pacientů ve vysokém či velmi vysokém KV riziku. Pozice metforminu jako antidiabetika první volby již několik let není tak pevná jako dříve. Zejména u pacientů s aterosklerotickým KV onemocněním nebo s vysokým KV rizikem (bez anamnézy, ale s přítomností více rizikových faktorů), s chronickým srdečním selháním bez ohledu na ejekční frakci levé komory nebo chronickým onemocněním ledvin, byl prokázán přínos agonistů receptoru pro glukagonu podobný peptid 1 (GLP-1 RA) a inhibitorů sodíko‑glukózového kotransportéru 2 (SGLT2 inhibitorů – gliflozinů) na KV a renální výsledky léčby, a to nezávisle na současném užívání metforminu, nezávisle na hodnotách glykovaného hemoglobinu (HbA1c) či individuálně stanovených glykemických cílech. Tyto třídy antidiabetik je proto doporučeno v těchto situacích považovat za terapii 1. volby, event. součást časné kombinované léčby s metforminem. Vzhledem k tomu, že většina osob s DM 2. typu trpí současně nadváhou či obezitou, je z farmakologické léčby diabetu doporučeno volit přípravky s velmi vysokou či vysokou účinností na snížení glykemie i tělesné hmotnosti. Do kategorie s velmi vysokou účinností patří GLP-1 RA semaglutid podávaný subkutánně a GLP-1RA/GIP tirzepatid, do kategorie s vysokou účinností GLP-1 RA dulaglutid, liraglutid a perorální semaglutid, do kategorie střední účinnosti SGLT-2 inhibitory a do kategorie s neutrálním účinkem DPP-4 inhibitory a metformin. Prioritou managementu obezity je holistická péče – u pacientů s obezitou by měla být multidisciplinární a zahrnovat podporu a moderní léčbu založenou na důkazech.
Redukce hmotnosti by neměla být cestou, jak dosáhnout nižší hodnoty HbA1c, ale jak ovlivnit komplikace související s obezitou. Je prokázáno, že hmotnostní pokles o 5–10 % vede k prevenci a zmírnění dyslipidemie, nealkoholické steatohepatitidy či spánkové apnoe, více než 15% pokles vede k remisi DM, snížení kardiovaskulární mortality a vývoje srdečního selhání se zachovalou ejekční frakcí. V rámci kontroly glykemie jsou za látky s velmi vysokou účinností na její snížení považovány semaglutid (vč. perorální formy), tirzepatid a dulaglutid (ve vysoké dávce), kombinace injekčních antidiabetik GLP-1RA s inzulinem, inzulin a kombinace perorálních antidiabetik. Za látky s vysokou účinností jsou považovány SGLT2i, deriváty sulfonylurey, metformin a thiazolidindiony a za látky se střední účinností DPP-4 inhibitory.
Pohybová aktivita a mortalita: metaanalýza studií
V roce 2022 byla publikována metaanalýza 15 studií pohybové aktivity s cílem stanovit riziko mortality v závislosti na počtu denních kroků. Byly analyzovány studie, které byly zahájeny v letech 1999–2018. Celkem bylo zahrnuto 47 471 osob (68 % žen; > 70 % tvořila bělošská populace) průměrného věku 65 +/-12,4 let. Medián doby sledování činil 7,1 roku, s celkovou dobou 298 tisíc účastnických let. Ve studiích bylo hlášeno celkem 3 013 úmrtí (cca 10/1000 účastnických let). Celkový medián kroků za den činil 6495 ([IQR] 4 273–8 768). Vyšší počet kroků za den byl spojen s progresivně se snižujícím rizikem úmrtí. Oproti skupině s nejnižším počtem kroků (medián 3500) se riziko úmrtí ze všech příčin u účastníků s mediánem 5800 kroků denně snížilo o 40 % (poměr rizik [HR] 0,60; 95% interval spolehlivosti [CI] 0,51–0,71) a dále klesalo (skupina s mediánem 7 800 kroků: HR 0,55; medián 10 900: HR 0,47). Ve skupině účastníků ≥ 60 let se pokles rizika ustálil přibližně u hodnot 6–8 tisíc kroků denně, u účastníků < 60 let přibližně u 8–10 tisíc kroků denně. Zvýšení denní maximální rychlosti krokování v jakémkoliv 30minutovém nebo 60minutovém období bylo spojeno se sníženou úmrtností bez ohledu na úpravu denního objemu kroků. Naopak čas strávený chůzí rychlostí ≥ 40 kroků/min a ≥ 100 kroků/min nebo rychlejší nebyl spojen s redukcí rizika.
Diabetes a srdeční selhání: studie DELIVER
SGLT2 inhibitory jako první demonstrovaly efekt na snížení makrovaskulárních komplikací u diabetiků, prioritní představení těchto dat provázely na stěžejních kongresech ovace ve stoje. Podobně překvapily, když se ukázalo, že u pacientů se srdečním selháním s redukovanou ejekční frakcí levé komory (HFrEF) a pacientů s chronickým onemocněním ledvin (CKD) snižují morbiditu a mortalitu bez ohledu na přítomnost diabetu. Následně studie EMPEROR‑Preserved ukázala, že jsou účinné i u pacientů s mírně sníženou (HFmrEF) a zachovanou ejekční frakcí (HFpEF).
V roce 2022 byla prezentována studie DELIVER s dapagliflozinem, jejíž výsledky upevnily pozici inhibitorů SGLT‑2 napříč celým spektrem srdečního selhání (3). Ve studii s empagliflozinem totiž nezahrnovala pacienty s EF LK kolem 60 % a pacienty, u kterých byl gliflozin nasazen za hospitalizace nebo krátce po propuštění, a vyřazeni byli také pacienti s upravenou (HFimpEF), kteří se tak díky léčbě přesunuli z kategorie HFrEF do kategorie HFmrEF, nebo dokonce HFpEF. Studie DELIVER dává jasný signál, že se s léčbou po úpravě EF LK nemá přestávat, naopak nyní dapagliflozin jako v podstatě jediný lék disponuje daty pro bezpečné a účinné zahájení léčby i po úpravě EF LK. Do studie DELIVER byli zařazeni pacienti starší 40 let se srdečním selháním s již manifestní strukturální srdeční změnou (hypertrofie levé komory nebo dilatace levé síně), NYHA II–IV, s elevací natriuretických peptidů s hraniční hodnotou v závislosti na srdečním rytmu. EF LK vstupně musela dosahovat alespoň 40 %, připouštělo se ale historické snížení pod tuto hodnotu.
Celkem 6 263 pacientů dostávalo buď dapagliflozin v dávce 10 mg denně, nebo placebo, medián sledování dosáhl 2,3 roku. Kompozitní ukazatel první příhody, zahrnující kardiovaskulární úmrtí nebo zhoršení srdečního selhání vyžadující hospitalizaci nebo akutní návštěvu zdravotnického zařízení (primární sledovaný parametr), byl signifikantně superiorní v aktivní větvi (HR 0,82; 95% CI 0,73–0,92; p = 0,0008). K zabránění jedné příhodě (NNT) bylo třeba léčit velmi uspokojivých 32 nemocných. Redukovány byly zejména příhody zhoršení srdečního selhání (HR 0,79; 95% CI 0,69–0,91; p = 0,001), snížení kardiovaskulární mortality statisticky signifikantní nebylo (HR 0,88; 95% CI 0,74–1,05; p = 0,17) (Obr. 1).
Obr. 1. Primární cíl studie DELIVER: smrt z KV příčin nebo zhoršení srdečního selhání (hospitalizace či akutní zhoršení selhání s nutností vyšetření).
Převzato z Solomon SD et al. N Engl J Med. 2022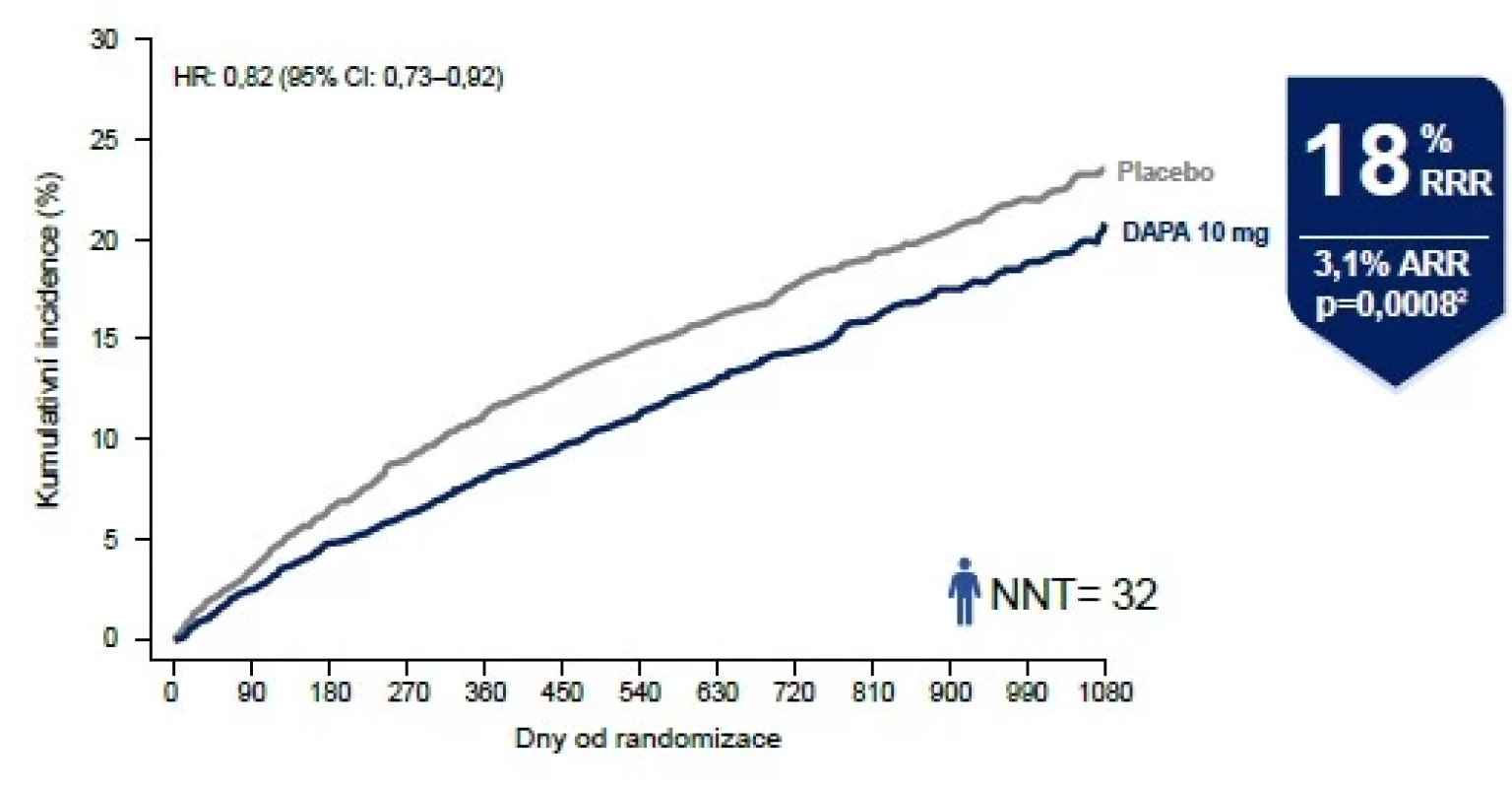
Současně se studií DELIVER byl zveřejněny prespecifikované analýzy, které zpracovaly její data v širším klinickém kontextu. Jednou z nich je sdružená analýza s daty z původní studie u pacientů s HFrEF DAPA‑HF. Z této souhrnné analýzy na rozdíl od izolovaných původních studií vyplývá, že podávání dapagliflozinu pacientům se srdečním selháním snižuje kardiovaskulární i celkovou mortalitu. Veškerá dostupná data ukazují, že inhibitory SGLT‑2 jsou skutečně vhodné u všech pacientů se srdečním selháním, bez ohledu na EF LK, fenotyp nebo místo zahájení terapie.
Diabetes a chronické onemocnění ledvin: studie EMPA KIDNEY
Studie EMPA‑KIDNEY byla prezentována v roce 2022, empagliflozin u pacientů s CKD redukoval složený ukazatel úmrtí z kardiovaskulárních příčin a progrese renálního onemocnění. Design studie EMPA‑KIDNEY byl odlišný od předchozích prací. Do těchto byly zařazeny jen omezené skupiny nemocných, například pouze pacienti s diabetem nebo pacienti s vysokou proteinurií. EMPA‑KIDNEY zahrnula velmi heterogenní soubor osob s CKD tak, jak ho známe z běžné klinické praxe, a doplnila tím mezery v dostupných důkazech (4). Data pro použití gliflozinů v indikaci chronického onemocnění ledvin (CKD) byla dosud k dispozici jenom pro dapagliflozin ze studie DAPA‑CKD a kanagliflozin ze studie CREDENCE.
Studie EMPA‑KIDNEY, zahrnovala osoby s DM či bez něj a s CKD v riziku progrese. Vstupní kritéria zahrnovala eGFR v rozmezí 20–45 ml/ min/1,73 m2, resp. eGFR v rozmezí 45–90 ml/min/1,73 m2, se současným ACR nad 200 mg/g. Randomizováno bylo celkem 6 609 nemocných v průměrném věku 63,8 roku, 33,2 procenta tvořily ženy a diabetes nemělo 54,0 procenta. Průměrná výchozí eGFR byla 37,3 ml/min/1,73 m2 a eGFR pod 30 ml/min/1,73 m2 se týkala 34,5 procenta souboru. Medián ACR dosáhl 329 mg/g a ACR 300 mg/g nebo méně mělo 48,3 procenta osob. Primárním sledovaným parametrem byl kompozit úmrtí z kardiovaskulárních příčin a progrese renálního onemocnění (progrese do konečného stadia onemocnění, setrvalý pokles eGFR o více než 10 ml/min/1,73 m2 nebo alespoň 40% snížení oproti výchozí hodnotě a úmrtí z renálních příčin). Studie byla předčasně ukončena pro jasné dosažení superiority empagliflozinu oproti placebu, celkem do té doby proběhlo 624 událostí primárního sledovaného parametru. Medián sledování přesto dosáhl 2,0 roku, během kterých došlo k událostem primárního sledovaného parametru u 13,1 vs. 16,9 procenta pacientů (hazard ratio [HR] 0,72; 95% CI 0,64–0,82; p < 0,001). Výsledky byly konzistentní bez ohledu na přítomnost diabetu a napříč všemi podskupinami rozdělenými dle výchozí eGFR (Obr. 2).
Obr. 2. Studie EMPA-KIDNEY. Převzato z Herrington WG. Empagliflozin in Patients with Chronic Kidney Disease. N Engl J Med. 2023 Jan 12;388(2):117-127 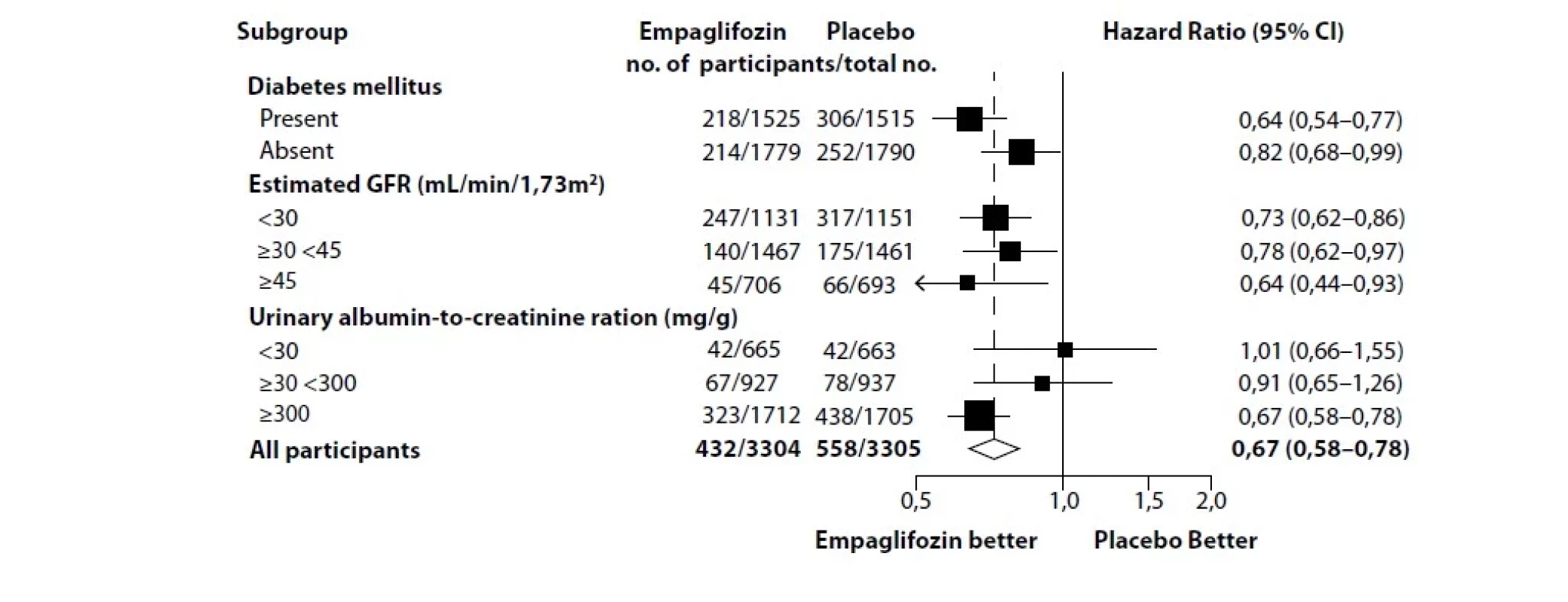
Empagliflozin byl účinný i u pacientů s velmi nízkou mírou glomerulární filtrace, zahrnujících nemocné s eGFR až k 20 ml/min/1,73 m2. Skupina s vyšším ACR ale zaznamenala určitý trend vyšší účinnosti oproti pacientům s nižším ACR. Pacienti léčení empagliflozinem byli méně často hospitalizováni z jakékoli příčiny (HR 0,86; 95% CI 0,78–0,95; p = 0,003) a statisticky významné bylo sníženo riziko progrese onemocnění ledvin (HR 0,71; 95% CI 0,62–0,81) a kompozitního cíle konečného stadia selhání ledvin a úmrtí z kardiovaskulárních příčin (HR 0,73; 95% CI 0,59–0,89). Kardiovaskulární a celková mortalita statisticky rozdílná nebyla, stejně jako kompozitní cíl hospitalizace pro srdeční selhání a úmrtí z kardiovaskulárních příčin.
Limitací předchozí studie DAPA‑CKD bylo, že přinesla jen omezená data o působení dapagliflozinu při eGFR pod 30 ml/min/1,73 m2. Důležitou předností studie EMPA‑KIDNEY naopak je, že byla naplánována tak, aby zahrnula široce definovanou kohortu pacientů s CKD různých etiologií, a to včetně dostatečného počtu nemocných s pokročilým onemocněním, pacientů bez diabetu a pacientů s různou mírou albuminurie. Zpomalení progrese CKD do dialýzy nebo transplantace ledvin je klinicky velmi významné. Glifloziny přispívají k prodloužení období, kdy pacientovi ještě fungují vlastní ledviny.
Diabetes mellitus a nová inkretinová léčba: duální receptorový agonista GLP-1 a GIP
Jednou z nejočekávanějších událostí v rámci kongresu ADA v roce 2022 byla prezentace výsledků studie SURMOUNT 1, první ukončené studie obezitologického programu tirzepatidu (5). Tirzepatid je duální GLP1/ GIP‑receptorový agonista, který kombinuje efekty GLP1 - i GIP‑stimulace. Zvyšuje sekreci inzulinu, snižuje sekreci glukagonu, rovněž výrazně tlumí příjem potravy a snižuje hmotnost. Za zmínku stojí i zvýšení inzulinové senzitivity adipocytů a stimulace jejich kapacity k ukládání triglyceridů.
Jeho efektivita již byla dříve prokázána ve studiích SURPASS u pacientů s diabetes mellitus 2. typu, v nichž výrazně zlepšoval kompenzaci (s dosud největší účinností z dostupných neinzulinových antidiabetik). V tomto programu klinických studií SURPASS 1–5 byl podáván v dávkách 5–15 mg/ týden u pacientů s DM 2. typu a vedl k poklesu HbA1c o 1,24–2,58 % dle DCCT a tělesné hmotnosti o 5,4–11,7 kg. Hodnoty HbA1c < 39 mmol/ mol dosáhlo při jeho podávání 23–62 % pacientů s DM 2, typu, přičemž u 21–68 % došlo k poklesu tělesné hmotnosti nejméně o 10 %. Metaanalýza studií programu SURPASS potvrdila také pozitivní změny v hodnotách krevních lipidů, zejména signifikantně snížil koncentrace triglyceridů, LDL cholesterolu a VLDL cholesterolu.
Studie SURMOUNT‑1 srovnávala tirzepatid a placebo u osob s nadváhou či obezitou. Do studie bylo zařazeno více než 2 500 pacientů bez diabetu či s prediabetem, kteří byli randomizováni k podávání 5–10 a 15 mg 1× týdně po dobu 72 týdnů. V této studii byl průměrný BMI 38 kg/m2, asi 3 % pacientů mělo anamnézu kardiovaskulárních komplikací, hmotnost pacientů po ukončení studie klesla v placebové skupině o cca 3 %, ale ve skupině léčené tirzepatidem došlo k poklesu o 15–21 % dle dávky. Ve skupině s léčbou tirzepatidem dosáhlo minimálně 5% hmotnostního úbytku 85–91 % osob, zatímco ve skupině s placebem 35 % osob. Snížení hmotnosti o nejméně 5 % dosáhlo po 72 týdnech léčby více než 90 % léčené populace, pokles o nejméně 25 % byl zaznamenán u 36 % pacientů (Obr. 3). Více než 95 % pacientů s prediabetem dosáhlo po podávání tirzepatidu normoglykemie. Za zmínku také stojí fakt, že studii dokončilo více než 80 % pacientů v obou větvích.
Obr. 3. Studie SURMOUNT-1. Převzato z Jastreboff AM. Tirzepatide Once Weekly for the Treatment of Obesity. N Engl J Med. 2022 Jul 21;387(3):205-216. 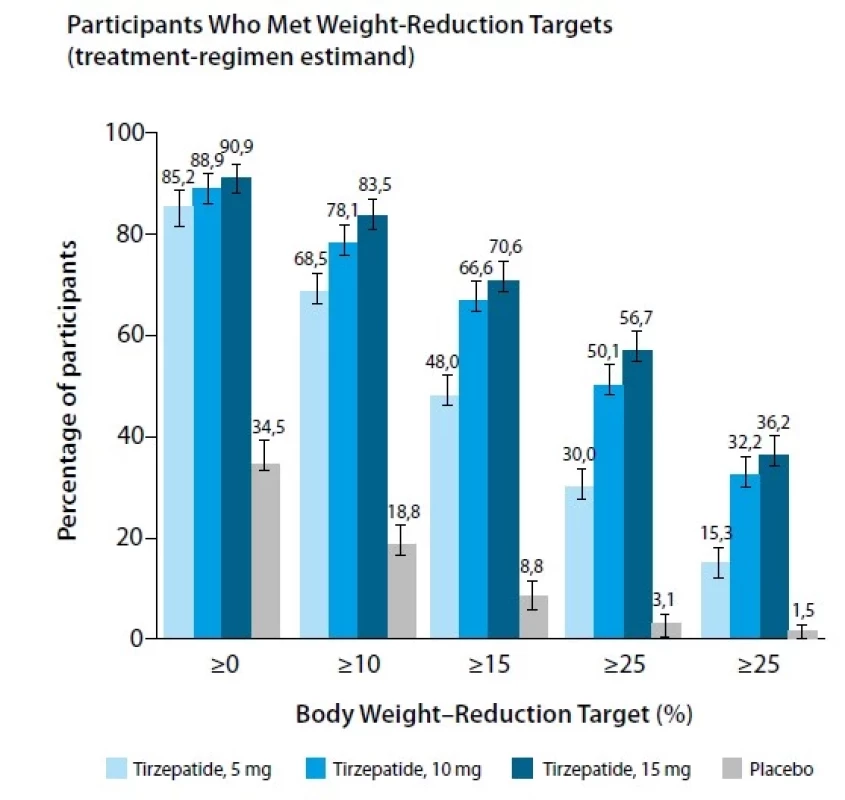
Při podávání tirzepatidu byl dokumentován pokles ALT a AST a o krevního tlaku, o 8 mm Hg systolického tlaku a 5 mm Hg diastolického tlaku. Poklesly také hladiny inzulinu, triglyceridů, LDL‑C a celkového cholesterolu. Výskyt nežádoucích účinků byl při podávání tirzepatidu byl 7 % a při podávání placeba byl 2,6 %, s délkou léčby se postupně snižoval. Nežádoucí účinky tirzepatidu jsou podobné jako u GLP-1RA – nejčastěji šlo o nauzeu, zvracení, průjem nebo zácpu, které jsou častější u vyšších dávek. Další subanalýza studie SURMOUNT-1 popsala významné snížení tukové tkáně ze 46 % při zahájení léčby na 39 % po 72 týdnech, což bylo ve srovnání s placebem statisticky významné.
Nové inzuliny: týdenní inzulin icodec
Léčba inzulinem je obtížná, vyžaduje časté injekce a stále nese určité stigma. Použití účinného a bezpečného inzulinu, který lze podávat jednou týdně, je obrovským pokrokem. Testování týdenního inzulinu icodec již významně pokročilo. Program studií fáze III ONWARDS zahrnuje studii u pacientů dosud inzulin‑naivních srovnávající icodec proti inzulínu glarginu U100 a studii srovnávající icodec proti inzulinu degludeku (studie ONWARDS 3). Obě studie byly prezentovány v roce 2022 během konference EASD. V obou případech byla prokázána noninferiorita v primárním cíli, změně HbA1c během sledování. Do studie ONWARDS 3 byli zařazeni pacienti již léčení inzulinem 1× či 2× denně a perorálními antidiabetiky, jak to bývá obvyklé v těchto studiích s neuspokojivou kompenzací glykovaného hemoglobinu (HbA1c) – s hodnotou 53–85 mmol/mol. Ve studii byly srovnány skupiny pacientů s DM 2. typu léčených buď inzulinem icodecem, nebo degludekem, studijní výsledky po 26 týdnech doložily numericky větší redukci HbA1c při léčbě icodecem oproti inzulinu degludeku, nebyl zjištěn rozdíl v počtu hypoglykemií a při léčbě inzulinem icodec nebyla zaznamenána žádná těžká hypoglykemie.
Chytrá inzulinová pera
Oproti běžným inzulinovým perům umějí navíc zobrazit a uchovávat data o čase a dávce aplikovaného inzulinu. Jak ukazují dosavadní poznatky, pouhé vybavení pacienta chytrým perem vede díky zpětné kontrole podání inzulinu ke zlepšení kompenzace glykemie, a to i u dětí. Lékařům umožňují chytrá inzulinová pera kontrolovat compliance, upravovat terapii a identifikovat náměty pro edukaci pacientů. Displej zobrazuje velikost poslední dávky a dobu od poslední aplikace. Pero uchovává data o aplikaci za poslední 3 měsíce. Výdrž baterie dosahuje 4–5 let. Data z pera v současnosti pacient převede do kompatibilní mobilní aplikace. V mobilní aplikaci nebo z cloudu je možné zobrazit dávky inzulinu a čas podání a samozřejmě naměřenou glykemií nebo data ze senzoru. V Česku se zatím jedná o chytrá pera NovoPen 6 a NovoPen Echo Plus.
Efekt používání chytrých per na kompenzaci glykemie u pacientů s diabetem 2. typu hodnotila 12týdenní randomizovaná studie. Ukázala snížení hladiny glykovaného hemoglobinu (HbA1c), a to nezávisle na využívání alarmů. Adherenci k podávání dávek bazálního inzulinu v každodenní praxi s využitím pera NovoPen 6 hodnotila švédská studie zahrnující 32 diabetiků 1. typu. Během 2 týdnů vynechalo 1 dávku bazálního inzulinu 17,7 % pacientů, 2 dávky 3,6 % a > 2 dávky 0,6 % pacientů.
Studie provedená u pacientů s DM 1. typu sledovaných nejméně 180 dnů dokumentovala, že samotné pero vede k poklesu počtu vynechaných bolusových dávek. To bylo spojeno s významným prodloužením času stráveného v cílovém rozmezí glykemie (3,9–10,0 mmol/l) o 1,9 hodiny spolu se zkrácením času stráveného v hyperglykemii o 1,8 hodiny a v hypoglykemii (< 3,0 mmol/l) (7).
Aplikace inzulinu pomocí chytrých per je stejná jako u jiných inzulinových per. Jejich využití je vhodné u pacientů s mobilním telefonem s technologií NFC. Pacient si dnes může vybrat bezplatnou aplikaci Diasend, MySugar nebo Freestyle LibreLink.
Článek přijat redakcí: 30. 4. 2023
MUDr. Milan Flekač, Ph.D.
3. interní klinika VFN v Praze
Zdroje
1. Melanie J, Davies J, et al. Management of Hyperglycemia in Type 2 Diabetes, 2022. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 1. November 2022; 45(11):2753–2786.
2. Paluch AE, et al. Daily steps and all‑cause mortality: a meta‑analysis of 15 international cohorts. Lancet Public Health. 2022;7(3):219–228.
3. Solomon SD, et al. DELIVER Trial Committees and Investigators. Dapagliflozin in Heart Failure with Mildly Reduced or Preserved Ejection Fraction. N Engl J Med. 2022 Sep 22;387(12):1089-1098.
4. Herrington WG, et al. Empagliflozin in Patients with Chronic Kidney Disease. N Engl J Med. 2023 Jan 12;388(2):117-127.
5. Jastreboff AM, et al. Tirzepatide Once Weekly for the Treatment of Obesity. N Engl J Med. 2022 Jul 21;387(3):205-216.
6. Bajaj HS, et al. Switching to Once‑Weekly Insulin Icodec Versus Once‑Daily Insulin Glargine U100 in Type 2 Diabetes Inadequately Controlled on Daily Basal Insulin: A Phase 2 Randomized Controlled Trial. Diabetes Care. 2021 Jul;44(7):1586-1594. doi: 10.2337/dc20-2877.
7. Ekberg NR, et al. Smart pen exposes missed basal insulin injections and reveals the impact on glycemic control in adults with type 1 diabetes. J Diabetes Sci Technol. 2022 Jul 1.
Štítky
Diabetológia Endokrinológia Interné lekárstvo
Článek Osteomalacie
Článok vyšiel v časopiseVnitřní lékařství
Najčítanejšie tento týždeň
2023 Číslo 4- Pleiotropní účinky statinů na kardiovaskulární systém
- Index SAMS-CI pro odhad souvislosti myopatií s léčbou statiny
- Význam hydratace při hojení ran
- Co dělat při intoleranci statinů?
- Statiny indukovaná myopatie: Jak na diferenciální diagnostiku?
-
Všetky články tohto čísla
- Ultrazvuk ve vnitřním lékařství – zaostřeno na Point‑of‑Care ultrasonografii
- Point-of-Care ultrasonografie ve vnitřním lékařství
- Point‑of‑Care ultrasonografie – spolehlivost, vzdělávání
- Kolik POCUS pro všechny české internisty?
- Zkušenost s výcvikem Point‑of‑Care ultrazvukového vyšetření srdce ve Fakultní nemocnici v Hradci Králové
- Implementace Point‑of‑Care ultrazvukového vyšetření ve všeobecném praktickém lékařství
- Stanovisko expertního diskusního panelu I. odborné konference Point-of‑Care ultrasonografie
- Hluboká žilní trombóza – postavení ultrazvuku v diagnostice a dalším sledování pacientů
- V prevenci demence je třeba se zaměřit na časnou a důslednou léčbu hypertenze
- Osteomalacie
- Dapagliflozin v léčbě srdečního selhání se zachovalou ejekční frakcí
- Prvé použitie podkožného C1 inhibítora v profylaxii atakov hereditárneho angioedému u tehotných pacientok na Slovensku
- Novinky v diabetologii 2022
- Vnitřní lékařství
- Archív čísel
- Aktuálne číslo
- Iba online
- Informácie o časopise
Najčítanejšie v tomto čísle- Point-of-Care ultrasonografie ve vnitřním lékařství
- Osteomalacie
- Hluboká žilní trombóza – postavení ultrazvuku v diagnostice a dalším sledování pacientů
- Point‑of‑Care ultrasonografie – spolehlivost, vzdělávání
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



