Fyzikální principy ultrazvuku
Authors:
Mach Dušan
Authors‘ workplace:
ARO Nemocnice Nové Město na Moravě, p. o.
Published in:
Anest. intenziv. Med., 24, 2013, č. 1, s. 42-46
Category:
Postgraduate education - ECHO didactics
1. TEORETICKÉ PŘEDPOKLADY
Základní fyzikální principy
Zvuk je z fyzikálního hlediska podélné mechanické vlnění, které lidské ucho vnímá v rozsahu frekvencí 20–20 000 Hz. Ultrazvukem je označován zvuk s frekvencí nad horní hranicí slyšitelnosti, tedy nad 20 kHz. V medicínské diagnostice se používá ultrazvuku s frekvencí řádově v jednotkách MHz.
Mechanické vlnění je takové vlnění, jehož nositelem jsou samy částice prostředí (na rozdíl od elektromagnetického vlnění – světla). Mechanické vlnění se šíří pouze v hmotném prostředí (ne ve vakuu), ale není spojeno s přenosem hmoty. Její částice pouze kmitají kolem rovnovážné polohy. Vlněním se však přenáší energie. Podélné mechanické vlnění je takové vlnění, jehož částice kmitají kolem rovnovážné polohy v tomtéž směru, v jakém se i celé vlnění šíří. Zvuk (samozřejmě i UZ) je tedy perio-dickým zřeďováním a zahušťováním prostředí, kterým se šíří. K periodickému zředění a zahuštění dojde u ultrazvuku 5 MHz pět milionkrát za sekundu. Graficky lze znázornit šíření ultrazvuku na tlakové křivce v čase. Má tvar sinusoidy s vlnovou délkou (lambda), tlakem (P), frekvencí (f), periodou (T) a rychlostí šíření (c). Rychlost šíření ultrazvuku v měkkých tkáních dosahuje v průměru 1500 m/sec. Spočítat ji můžeme jako násobek vlnové délky a frekvence.
Vznik ultrazvuku a ultrazvukového obrazu
Ultrazvukové vlnění se získává přeměnou elektrické energie v mechanickou na piezoelektrickém krystalu. Ten se nachází v ultrazvukové sondě. Ultrazvuková sonda slouží jako vysílač ultrazvuku a současně i jako jeho přijímač. Piezoelektrickým jevem převádí odražený ultrazvuk zpět na elektrickou energii, která je dále zpracována přístrojem. Ultrazvuk je sondou vysílán pulzně. Mezi jednotlivými pulzy musí být dostatečná doba jakéhosi klidu, kdy sonda funguje jako přijímač. Ultrazvuková sonda tedy pracuje ve třech pracovních dobách – emituje, čeká a přijímá. V medicíně používané přístroje tento cyklus opakují přibližně 5krát (1–10krát) za 1 msec.
Při průchodu biologickými tkáněmi ultrazvuk postupně ztrácí svojí energii. Současně můžeme pozorovat několik jevů, které tvoří základ ultrazvukového zobrazení:
- Odraz (na rozhraní dvou prostředí, a to tím intenzivněji, čím je hustota obou prostředí rozdílnější)
- Rozptyl, ohyb (na rozhraní dvou prostředí, nedopadá-li na toto rozhraní kolmo).
Absorpce (změna na tepelnou energii prostředí) je zodpovědná při průchodu měkkými tkáněmi za 80% ztráty energie.
Jak již bylo uvedeno, ultrazvuk potřebuje ke svému šíření hmotné prostředí. Rychlost jeho šíření přitom závisí na hustotě daného prostředí. Jinými slovy na tom, jak relativně vzdálené jsou mezi sebou jeho jednotlivé částice, a tedy jak rychle jsou si schopny mezi sebou předávat svůj periodický kmitavý pohyb. Nejrychleji se proto šíří ultrazvuk v prostředí s vysokou hustotou (kostní tkáň). Nejpomaleji se pak bude šířit v látkách s hustotou malou (plyny). Vztah hustoty prostředí a rychlostí šíření zvuku popisuje akustická impedance (označuje jakýsi odpor kladený zvuku při šíření) – tabulka 1. Je tím vyšší, čím je větší hustota a rychlost šíření (v hustých látkách mají částice méně prostoru zahušťovat a zřeďovat prostředí). Nejmenší impedanci mají naopak látky plynné. Právě rozdíly v akustické impedanci tkání umožňují vznik intenzivních odrazů ultrazvukového vlnění (dvourozměrného obrazu na monitoru UZ přístroje).
Ultrazvuková (energetická) ztráta při průchodu tkáněmi závisí přímo úměrně na akustické impedanci tkání. Narůstá současně i při zvyšování frekvence použitého ultrazvuku. Ztrátu lze do určité míry kompenzovat prostým zesílením signálu získaného z navráceného echa – GAIN (zesvětlí celý obraz). TGC (time gain compensation) selektivně zesílí pouze slabší signály (echa) vracející se z hlubších struktur.
Dopplerův jev
V roce 1842 popsal rakouský matematik a fyzik Johann Christian Doppler fyzikální jev, jehož jsme každodenně svědky, aniž si jej uvědomujeme. Přibližuje-li se zdroj zvuku o konstantní frekvenci k pozorovateli, vnímá pozorovatel výšku tónu (frekvenci) vyšší, než je skutečná. Naopak vzdaluje-li se zdroj zvuku od pozorovatele, vnímá pozorovatel tón s frekvencí nižší, než je skutečná. Rozdílová frekvence je úměrná rychlosti pohybu zdroje. V diagnostické ultrasonografii je tohoto jevu hojně využíváno k identifikaci krevních toků (tok k sondě – červená barva, od sondy – modrá barva). V klinické praxi je třeba mít na zřeteli, že dopplerovský obraz toku v cévě je nejhůře patrný, pokud je sonda uložena přesně kolmo na směr toku. Již mírný sklon zkvalitní obraz.
2. TECHNICKÉ VYBAVENÍ
Ultrazvukové přístroje
V dnešní době máme k dispozici obrovské množství přístrojů v cenách od několika set tisíc do několika milionů. Cena je pochopitelně vždy kompromisem se službami, které nám přístroj poskytuje. Obecně přístroje dělíme na přenosné (často velikosti většího notebooku) a velké pojízdné. V ane-steziologické a intenzivistické praxi lze využít obou typů. Řada malých přenosných přístrojů umožňuje pouhou výměnou sondy uplatnění v celém širokém oboru A-R (intenzivní péče, kardio-logie, anesteziologické aplikace). Pořizujete-li ultrazvukový přístroj pouze na sály (kanylace centrálních žil, regionální anestezie), dobrou myšlenkou jsou uživatelsky jednoduché přístroje s velkou obrazovkou specializované pro určité aplikace. V obecně velmi zaneprázdněné anesteziologické populaci bude jednodušší uživatelsky přátelský přístroj používán mnohem častěji než komplikované sofistikované aparáty.
Ultrazvukové sondy
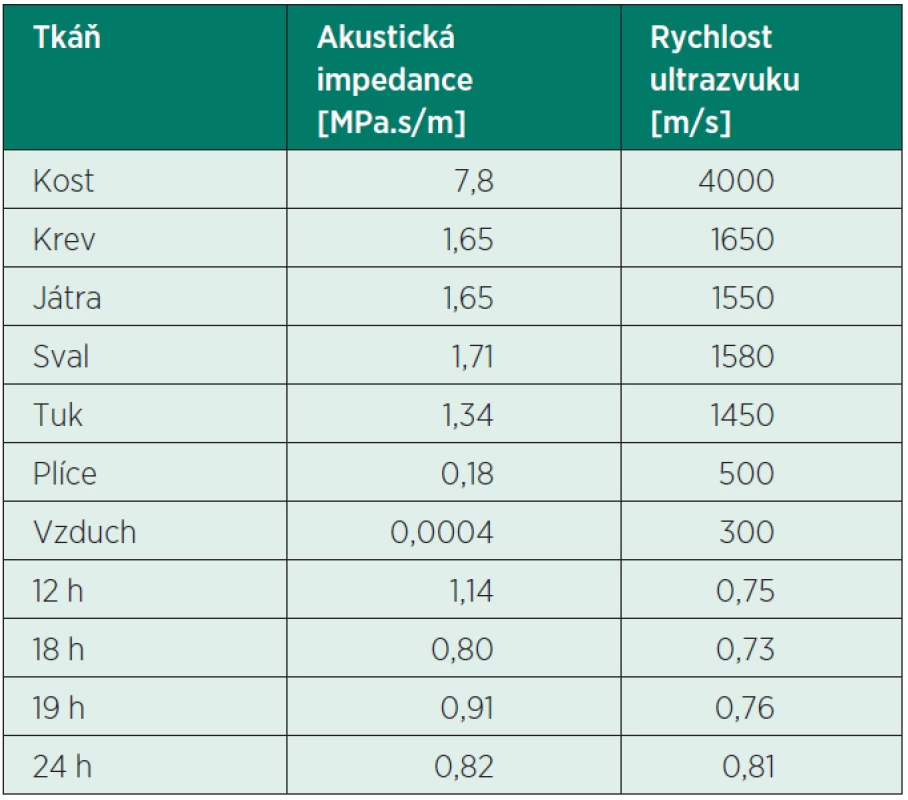
Jsou emitory ultrazvukového vlnění a současně i přijímači vlnění odraženého. Z pracovní doby sondy připadá 1 % času na emisi, 99 % na příjem odrazů. Podle tvarů dělíme sondy používané v regio-nální anestezii na lineární (linear array) – obrázek 1, a konvexní (curved array) – obrázek 2. Jejich rozdíl nespočívá pouze ve tvaru vlastní sondy, ale především v šířce a tvaru „zorného pole“ ultrazvukového svazku. U obou typů sond máme k dispozici různé šířky. Z tohoto základního rozdělení se do určité míry vymyká sonda kardiologická. Své specifické tvary a charakteristiky mají pochopitelně sondy zaváděné do pacientova těla (jícnové, rektální, vaginální…).
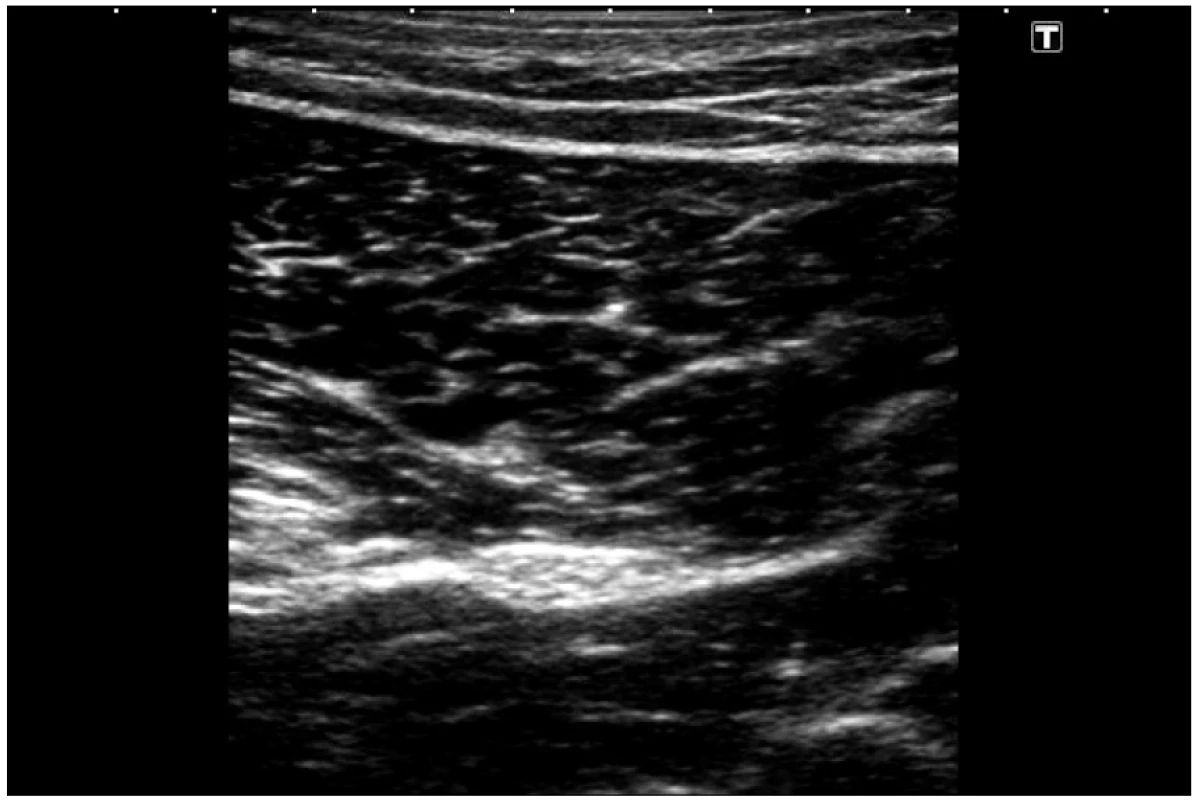
Každá sonda je charakterizována svojí pracovní frekvencí. Ta má zásadní vliv na to, co a jak hluboko vidíme. Čím vyšší je pracovní frekvence, tím větší je rozlišovací schopnost, ale nižší prostupnost tkáněmi (nedosáhneme na hlubší struktury). Sondy moderních přístrojů jsou konstruovány tak, že jsou schopny generovat ultrazvuk o různých frekvencích. Aktuální frekvenci si může nastavit uživatel podle cíle, který se chystá zobrazit. Široké konvexní sondy zpravidla pracují s nižší frekvencí. Mají širší „zorné pole“, menší rozlišovací schopnost a jsou vhodné především pro hlubší struktury. Lineární sondy různé šířky a tvaru s vysokou pracovní frekvencí (10MHz i vyšší) jsou ideální pro povrchové struktury.
Nastavení přístroje a optimalizace obrazu
Ať již jsme postaveni před jakýkoliv přístroj, měli bychom se snažit z něj získat maximum, čeho je schopen. Většina přístrojů má tzv. přednastavení (presetting) – továrně přednastavený režim pro jednotlivé vyšetřované oblasti. Nastavení hloubky (depth setting) – nastavujeme hloubku, ve které očekáváme objekt našeho pozorování (je neúčelné většinu obrazovky pokrýt obrazem tkání hluboko pod námi sledovaným cílem). Světlost a tmavost obrazu (gain setting) vzniká různým stupněm zesílení signálu získaného sondou. TGC (time gain compensation) selektivně zesílí pouze slabší signály (echa) vracející se z hlubších struktur. Nastavení zvětšení (zoom setting) – jeho využití je srovnatelné s digitálním zoomem u fotoaparátu (je vždy na úkor ostrosti obrazu). Složené zobrazení „compound imaging“ je dnes již standardem u většiny přístrojů. Výsledný obraz vzniká z mnoha obrazů získaných z různých úhlů a různých pracovních frekvencí. Umožňuje zpravidla větší rozlišení v měkkých tkáních. Z dalších běžně přítomných funkcí přístroje anesteziolog nejčastěji využije dopplerovské zobrazení a zmrazení obrazu a jeho uložení do paměti (freeze, save).
3. PRÁCE SE SONDOU
Ultrazvukové zobrazení je pro laika, jako je praktikující anesteziolog, samo o sobě poměrně složité. K jeho zjednodušení se snažte vždy zachovat tato základní pravidla:
- Sondu přikládejte na kůži po nanesení dostatečného množství ultrazvukového gelu. Vždy zajistěte dokonalé přilnutí povrchu sondy ke kůži po celé její délce. Užší sondy jsou proto výhodné pro anatomicky komplikovanější místa.
- Sonda je přikládána na kůži ve směru kolmém na očekávaný průběh cévy, nervu. Podélný obraz těchto struktur je pro nezkušeného sonografistu poměrně těžko čitelný.
- Stranová orientace obrazu musí být shodná se stranovou orientací pacienta. Co je z našeho pohledu vlevo na pacientovi, musí být z našeho pohledu vlevo i na obrazovce. Pokud si nejste jistí, dotkněte se kůže na levém okraji sondy – pohyb na obrazovce musí přijít z levé strany. Pokud tomu tak není, sondu otočte.
- Žádná zobrazovací technika nikdy nenahradí detailní znalost topografické anatomie. Těžko budete hledat svůj cíl tam, kde ho fylogeneze do těla neumístila.
Základní orientace v ultrazvukovém obraze
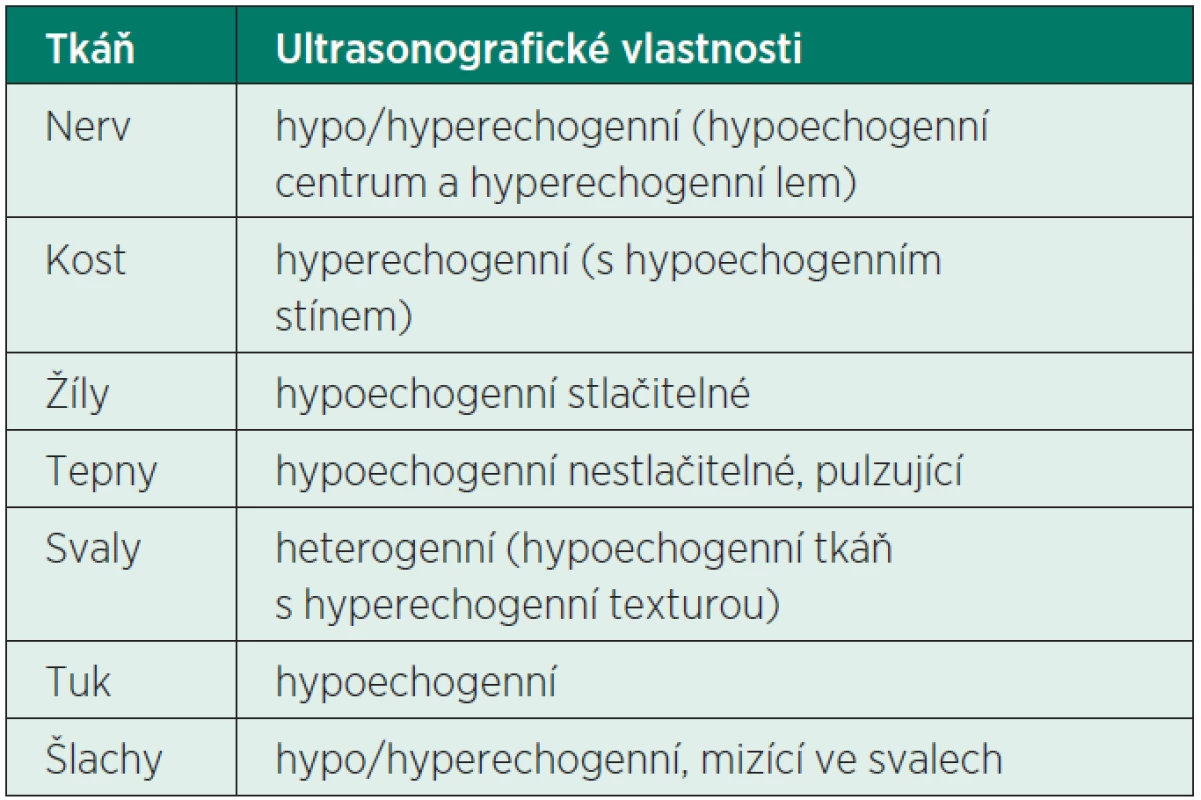
To, co je na obrazovce nejvýše, je ve skutečnosti nejblíže k sondě a tudíž nejblíže povrchu. Struktury tmavé popisujeme jako hypoechogenní, světlé jako hyperechogenní. Toto zjednodušující označení berte vždy orientačně – hypo - a hyperechogenita je vlastnost vyjádřená srovnáním s objektem druhým.
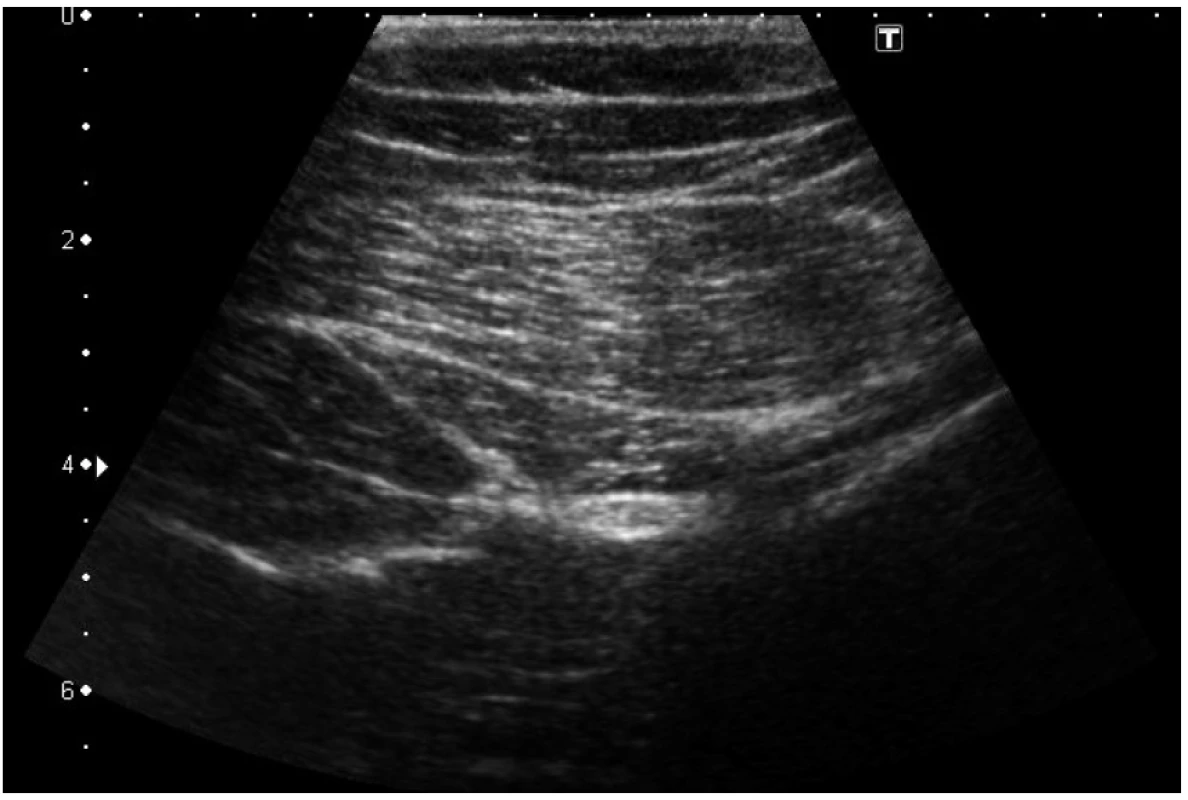
Ultrazvukový obraz cév
Cévy jsou oválné tmavé hypoechogenní struktury (může vám pomoci doppler) – obrázek 3. Tepnu od žíly odlišíte mírným tlakem na sondu – lumen žíly na rozdíl od tepny kolabuje. Nespoléhejte se na pulzace. Především velké žíly přeneseně pulzují podobně jako tepny.
Ultrazvukový obraz svalů
Obraz svalové tkáně je poměrně výstižně přirovnáván ke hvězdné obloze, hypoechogenní podklad s hyperechogenní texturou. Jednotlivé svalové skupiny jsou odděleny hyperechogení linií – fascie.
Ultrazvukový obraz kosti
Povrch kostní struktury (cortex) má světlý, hyperechogenní obraz s výrazným hypoechogenním ultrazvukovým stínem za ním.
Ultrazvukový obraz šlach a uzlin
Šlachy jsou svým ultrazvukovým obrazem velmi podobné nervům. Při sledování jejich průběhu však vidíme jejich postupné „rozpouštění“ ve svalech. Také uzlina může mít na řezu obraz podobný nervu. Posun sondy však jasně odhalí její nekontinuitu.
Ultrazvukový obraz tekutiny (aplikovaného anestetika) a vzduchových bublin
Lokální anestetikum vytváří při aplikaci tmavé hypoechogenní depo okolo nervu, který se tím velmi často zvýrazní jako hyperechogenní struktura. Náhodně podaná vzduchová bublina vytvoří světlý hyperechogenní obraz s ultrazvukovým stínem za ním. Ten může zkomplikovat orientaci ve strukturách hlouběji od bubliny.
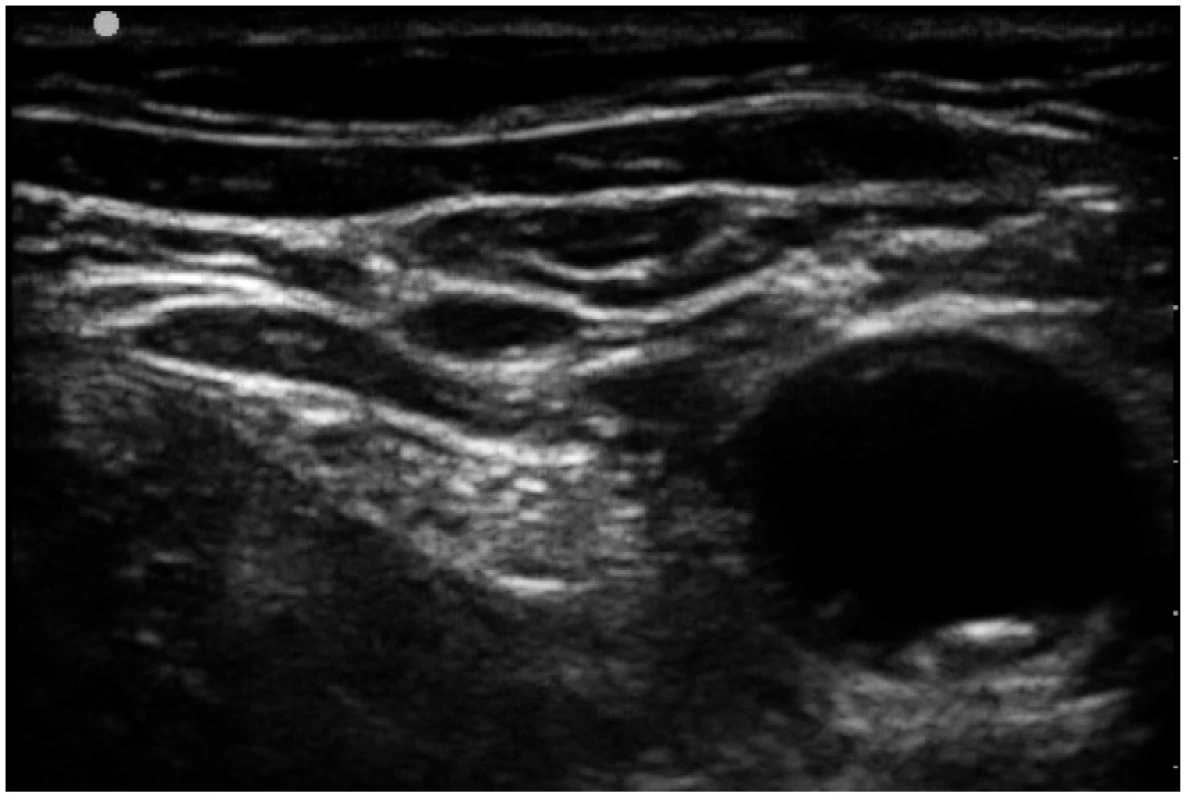
Ultrazvukový obraz nervů
Z pohledu sonografisty je velmi nepříjemným faktem, že nerv může být ve svém průběhu jak hypoechogenní (tmavá struktura), tak hyperechogenní (světlá struktura). Jeho obraz se mění v závislosti na velikosti nervu, ultrazvukové frekvenci a úhlu, pod kterým ultrazvuk dopadá na nerv. Naší snahou je získat příčný ultrazvukový řez nervem. V tomto případě se nám nerv jeví jako okrouhlá (interskalenický prostor), oválná (n. ischiadicus), čočkovitá (n. musculocutaneus v axile) či trojúhelníková (n. ulnaris pod loktem) struktura. U silných nervů jsou na příčném obraze patrné hypoechogenní fascikly obalené hyperechogenním perineuriem (obr. 4, tab. 2).
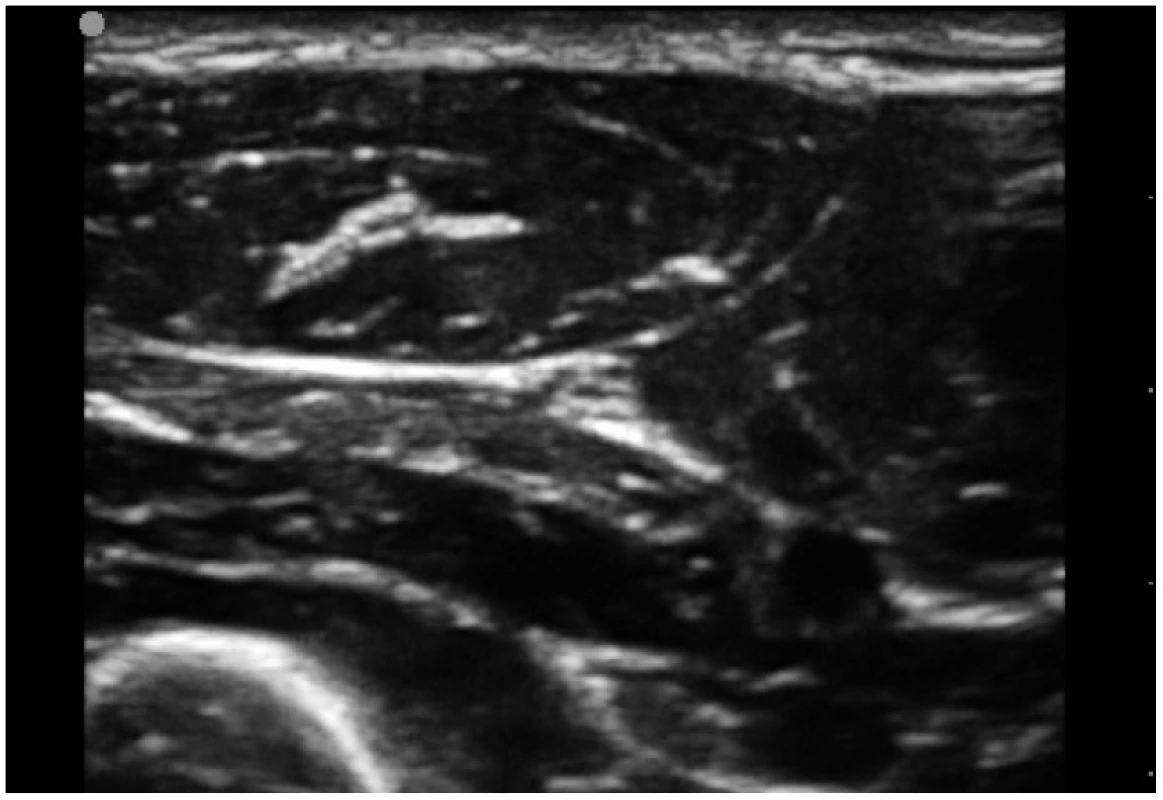
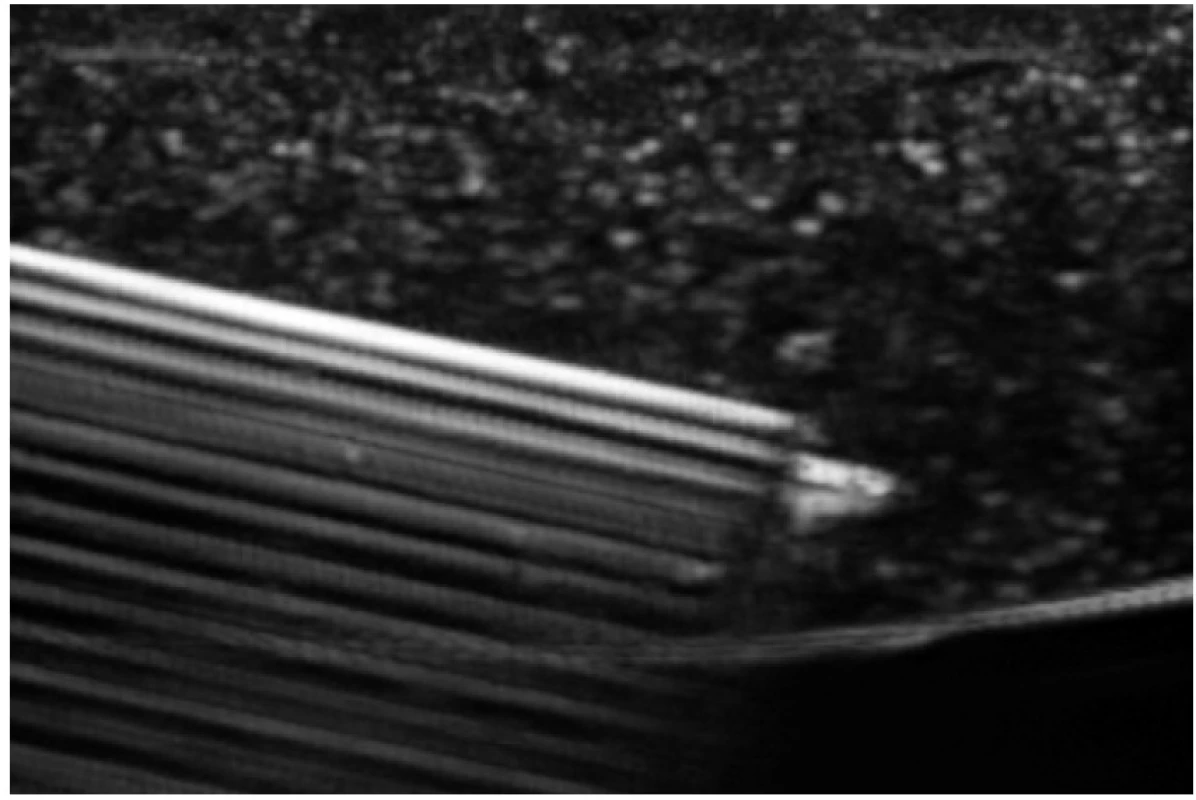
Ultrazvukový obraz jehly – reverberace
Jehla má jasně hyperechogenní obraz, v „in-plane“ zobrazení často s artefaktem zvaným reverberace (obr. 5). Ten je způsoben silným ultrazvukovým signálem přicházejícím z hranice, mezi dvěma prostory s výrazně odlišnou akustickou impedancí. Na monitoru se objeví znásobení obrazu tkáně (jehly) s naznačeným akustickým stínem hlouběji.
Adresa pro korespondenci:
MUDr. Dušan Mach
ARO Nemocnice Nové Město na Moravě, p. o.
Žďárská 610592 31 Nové Město na Moravě
e-mail: dusan.mach@post.cz
Sources
1. Nalos, D., Mach, D. et al. Periferní nervové blokády pro klinickou praxi včetně ultrazvukového navádění. 1. vyd. Praha: Grada Publishing, 2010, 192 s., ISBN 978-80-247-3280-0.
2. Graham, A., Barry, N. Ultrasound in Anesthetic Practice. Cambridge University Press; 1 Pap/DVD edition (January 12, 2009) ISBN-13 : 978-0521716239.
3. Levitov, A., Mayo, P., Slonim, A. Critical Care Ultrasonography. (with DVD). McGraw-Hill Professional; 1 edition (August 4, 2009), ISBN-13 : 978-0071592970.
4. Vicki, E. Noble Visit Amazon’s Vicki E. Noble Page Find all the books, read about the author, and more. See search results for this author Are you an author? Learn about Author Central, Bret P. Nelson Manual of Emergency and Critical Care Ultrasound Cambridge University Press; 2 edition (July 25, 2011) ISBN-13 : 978-0521170918.
5. Ban C. H. Tsui Atlas of Ultrasound - and Nerve Stimulation-Guided Regional Anesthesia Springer. 1 edition (November 13, 2007) ISBN-13 : 978-0387681580.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care MedicineArticle was published in
Anaesthesiology and Intensive Care Medicine

2013 Issue 1
-
All articles in this issue
- Časopis Anesteziologie a intenzivní medicína v novém – tentokrát nejen „facelift“
- Neobvyklá příčina obtížného zajištění dýchacích cest – kazuistika
- Současné možnosti anestezie pro karotickou angiochirurgii
- Podíl neurodormance na klinickém projevu mozkových poruch a možnosti léčby aplikací zolpidemu
- Vliv kombinace pronační polohy a vysokofrekvenční oscilační ventilace na výměnu krevních plynů u experimentálního modelu syndromu akutní respirační tísně
- Bouveretův syndrom
- Lyellův syndrom
- Fyzikální principy ultrazvuku
-
2012 focused update of the ESC Guidelines for the managementof atrial fibrillation
An update of the 2010 ESC Guidelines for the managementof atrial fibrillation -
ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012
The Task Force for the Diagnosis and Treatment of Acuteand Chronic Heart Failure 2012of the European Society of Cardiology - 14th Cardiac Anaesthesia Days
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Fyzikální principy ultrazvuku
- Současné možnosti anestezie pro karotickou angiochirurgii
- Bouveretův syndrom
- Vliv kombinace pronační polohy a vysokofrekvenční oscilační ventilace na výměnu krevních plynů u experimentálního modelu syndromu akutní respirační tísně
