Echokardiografické hodnocení funkce pravé komory
Echocardiographic evaluation of the right ventricular function
Right ventricular dysfunction often associated with pulmonary hypertension is one of the important risk factors of increased morbidity and mortality in critically ill patients. Many acute and chronic diseases represent possible provoking insults. Acute pulmonary hypertension associated with acute respiratory distress syndrome, pulmonary embolism, hyperhydration or structural heart disease in sepsis or myocardial infarction are the most common causes in the critically ill. Echocardiography as a part of extended ultrasound examination in intensive care enables evaluation of the systolic and diastolic function of the right ventricle, detection of valvulopathies, estimation of pulmonary hypertension or prediction of fluid responsiveness in a non-invasive and repeatable manner. Its routine implementation into daily practice provides complex haemodynamic monitoring and may ease the decision-making in the management of mechanical ventilation or fluid therapy in intensive care.
Keywords:
right ventricle – echocardiography – systolic dysfunction – pulmonary hypertension – fluid management
Authors:
Pořízka Michal
Authors‘ workplace:
Klinika anesteziologie, resuscitace a intenzivní medicíny 1. LF, Univerzita Karlova v Praze a Všeobecná fakultní nemocnice v Praze
Published in:
Anest. intenziv. Med., 25, 2014, č. 6, s. 427-433
Category:
Postgraduate education - ECHO didactics
Overview
Dysfunkce pravé komory v časté asociaci s plicní hypertenzí je jedním z významných rizikových faktorů zvýšené morbidity a mortality u kriticky nemocného pacienta. Mezi vyvolávající inzulty patří celá řada akutních i chronických onemocnění. Ty nejčastější představuje plicní hypertenze při syndromu akutní dechové tísně dospělých s agresivní umělou plicní ventilací, plicní embolie, hyperhydratace či strukturální srdeční poškození při sepsi či infarktu myokardu. Echokardiografie jako součást rozšířeného ultrazvukového vyšetření u kriticky nemocného umožňuje neinvazivně a opakovaně hodnotit systolickou a diastolickou funkci pravé komory, detekci chlopenních vad, odhad výše plicní hypertenze či predikci pozitivní reakce na podání tekutin. Její rutinní zavedení do praxe poskytuje velmi komplexní hemodynamické monitorování a může usnadnit rozhodování o strategii umělé plicní ventilace či tekutinové léčbě pacienta v intenzivní péči.
Klíčová slova:
pravá komora – echokardiografie – systolická dysfunkce – plicní hypertenze – tekutinová léčba
ÚVOD
Funkce pravé komory (PK) byla v intenzivní péči dlouho opomíjeným problémem, nicméně v poslední době přibývají důkazy o jejím významném vlivu na morbiditu a mortalitu u kriticky nemocných, podobně jako je tomu u komory levé (LK) [1]. Dysfunkce PK může vzniknout na základě strukturálního poškození její svaloviny (infarkt PK, reperfuzní poškození při mimotělním oběhu, septická kardiomyopatie) [2]. Často je ovšem dysfunkce PK u kriticky nemocných způsobená tlakovým přetížením při plicní hypertenzi či objemovým přetížením při hypervolémii a chlopenních vadách [2]. Plicní hypertenze bývá způsobena dekompenzovaným levokomorovým onemocněním, akutním (akutní syndrom dechové tísně – ARDS) či chronickým plicním onemocněním, popř. plicní embolií [3], a je sama o sobě významným prediktorem mortality v intenzivní péči [4]. V kombinaci s kardiogenním šokem při dysfunkci PK může mortalita přesáhnout až 50 % [5]. Hodnocení funkce PK by mělo být součástí komplexního echokardiografického vyšetření u kriticky nemocného, a to zejména u hemodynamické nestability a při odhadování pozitivní reakce na podání tekutin.
PK může být hodnocena pomocí transthorakální (TTE) i jícnové echokardiografie s možným uplatněním veškerých echokardiografických modalit. Základem je 2D vyšetření kombinované s dopplerovským vyšetřením – barevné dopplerovské mapování (CFM), pulzní (PW), kontinuální (CW) a tkáňové dopplerovské vyšetření. Často je též doplňováno technikou „M-Mode“ (time motion mode).
ANATOMIE A FYZIOLOGIE PRAVÉ KOMORY
Pravá komora se nachází v mezihrudí přímo pod hrudní kostí, ventrálně od levé komory. Anatomicky a funkčně se dělí na vtokovou a výtokovou část, oddělené crista supraventricularis. Na rozdíl od LK je PK relativně tenkostěnná (3–4mm), poloměsíčitého tvaru v transverzálním řezu. Toto uspořádání odpovídá funkci čerpadla krevního proudu do nízkotlaké plicní cirkulace s nízkou arteriální rezistencí představující zhruba 1/6 rezistence arteriálního systémového řečiště. Šíření vlny kontrakce svalovinou PK se značně liší od komory levé, probíhá od její baze směrem do výtokové části, která tak zůstává kontrahována i v začátku diastoly. Je tak často přirovnávána k peristaltické vlně [6]. Koronární perfuze svaloviny PK probíhá téměř kontinuálně během srdečního cyklu a je u většiny populace (cca 80 %) zajištěna pravou věnčitou tepnou, která tak vytváří i ramus interventricularis posterior. Pouze malá část přední stěny a septa je zásobována z levé věnčité tepny [7].
TTE zobrazení
Ke zhodnocení struktury a funkce PK je nutno vzhledem k její komplexní geometrii provést transthorakální vyšetření z několika projekcí. Mezi základní TTE projekce při hodnocení funkce PK patří parasternální dlouhá osa, parasternální krátká osa, apikální čtyřdutinová a subkostální projekce. Jejich podrobný popis byl publikován Americkou echokardiografickou společností (ASE) v recentních doporučeních [8].
- Parasternální dlouhá osa (PLAX) – zobrazuje výtokový trakt PK představující asi 1/3 objemu PK, část volné stěny PK a interventrikulární septum. Často je k vidění apikální, příčně uložená trabecula septomarginalis neboli „moderator band“ spojující interventrikulární septum s volnou stěnou a představující normální fyziologický nález.
- Parasternální krátká osa (PSAX) – zobrazuje poloměsíčitý tvar PK v transverzální projekci. Tato projekce je vhodná k hodnocení pohybu interventrikulárního septa během srdečního cyklu.
- Apikální čtyřdutinová projekce (A4C) – umožňuje komplexní zhodnocení funkce PK. Zahrnuje měření rozměrů pravostranných oddílů včetně trikuspidálního anulu, dále hodnocení systolické funkce PK (kontraktilita volné stěny PK, podélná systolická funkce). Použití CFM umožní detekovat přítomnost a stupeň trikuspidální regurgitace a eventuálně pomocí CW dopplerovského vyšetření i gradient regurgitačního proudu na trikuspidální chlopni k odhadu systolického tlaku v arteria pulmonalis.
- Subkostální projekce – zobrazuje volnou stěnu PK, pravou síň (PS) a dolní dutou žílu (DDŽ). Podle doporučení se rozměr DDŽ měří 0,5–2 cm distálně od ústí do PS, a to 2D technikou či přesněji pomocí M-mode. Vzhledem k příhodné pozici umožňuje tato projekce též hodnotit zkratové proudění na mezisíňovém septu, detekci foramen ovale patens či jiných defektů mezisíňové přepážky.
K základní metodice echokardiografického hodnocení náleží měření rozměrů pravostranných oddílů, hodnocení systolické a diastolické funkce PK. Dále je doplněna kalkulace systolického tlaku v plicnici, popř. zhodnocení známek pozitivní reakce na podání tekutin změřením respirační kolapsibility DDŽ.
Měření rozměrů pravostranných oddílů
Rozměry PK jsou nejlépe stanoveny z apikální čtyřdutinové projekce. Podle ASE doporučení je dilatace PK definována enddiastolickým rozměrem > 42 mm v úrovni bazálních a >35 mm v úrovni středních segmentů, dále pak > 86 mm v longitudinální ose PK (obr. 1A). Dobrou pomůckou pro stanovení stupně dilatace PK je porovnání rozměrů PK a LK. Pokud rozměr PK představuje 60–100 % rozměru LK, hovoříme o mírné dilataci PK, pokud jsou obě komory stejně velké, jedná se již o středně těžkou dilataci PK. Nakonec při těžké dilataci PK pak její rozměry převyšují rozměry LK (obr. 2A). Při dilataci též dochází ke změně tvaru PK v příčném řezu z trojúhelníkového na oválný a srdeční hrot, normálně tvořený LK, je tvořen komorou pravou [9]. Rozměry pravé síně jsou stanovovány na konci systoly v podélné a příčné ose. K základnímu hodnocení struktury PK patří i stanovení tloušťky její volné stěny, jejíž normální hodnota je udávána do 5 mm. Hypertrofie myokardu PK je nejčastěji způsobena chronickým tlakovým přetížením PK, např. při plicní hypertenzi. K základním projekcím ke zhodnocení hypertrofie PK patří PLAX projekce či nejlépe subkostální projekce a měření se provádí buď ve 2D, či M-módu (shrnutí – tabulka 1).
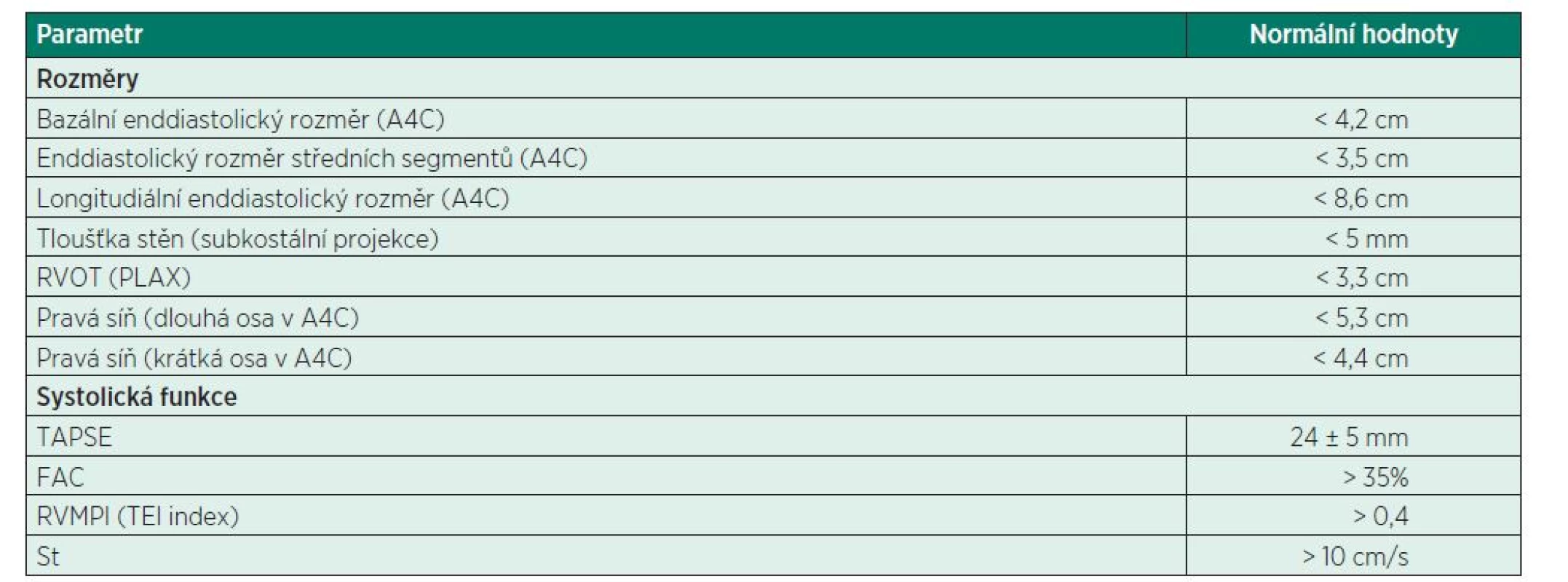


Hodnocení systolické funkce PK
K hodnocení systolické funkce PK mohou být použity následující parametry:
- Ejekční frakce (EF) PK – výpočet EF PK podobně jako u LK je možný použitím metody sumace disků podle Simpsona či metody plocha-výška. Nicméně vzhledem k velmi komplexnímu tvaru PK a špatnému rozlišení endokardiálního rozhraní je stanovení EF nespolehlivé a rutinně se nepoužívá.
- FAC (fractional area change) – jedná se o jeden z nejčastěji užívaných parametrů systolické funkce PK. FAC udává poměr mezi rozdílem diastolické a systolické plochy PK v poměru k endiastolické ploše PK měřeno ve čtyřdutinové apikální projekci. Normální hodnota je 32–60 %, systolickou dysfunkci lze očekávat u hodnot pod 25 % (obr. 1B).
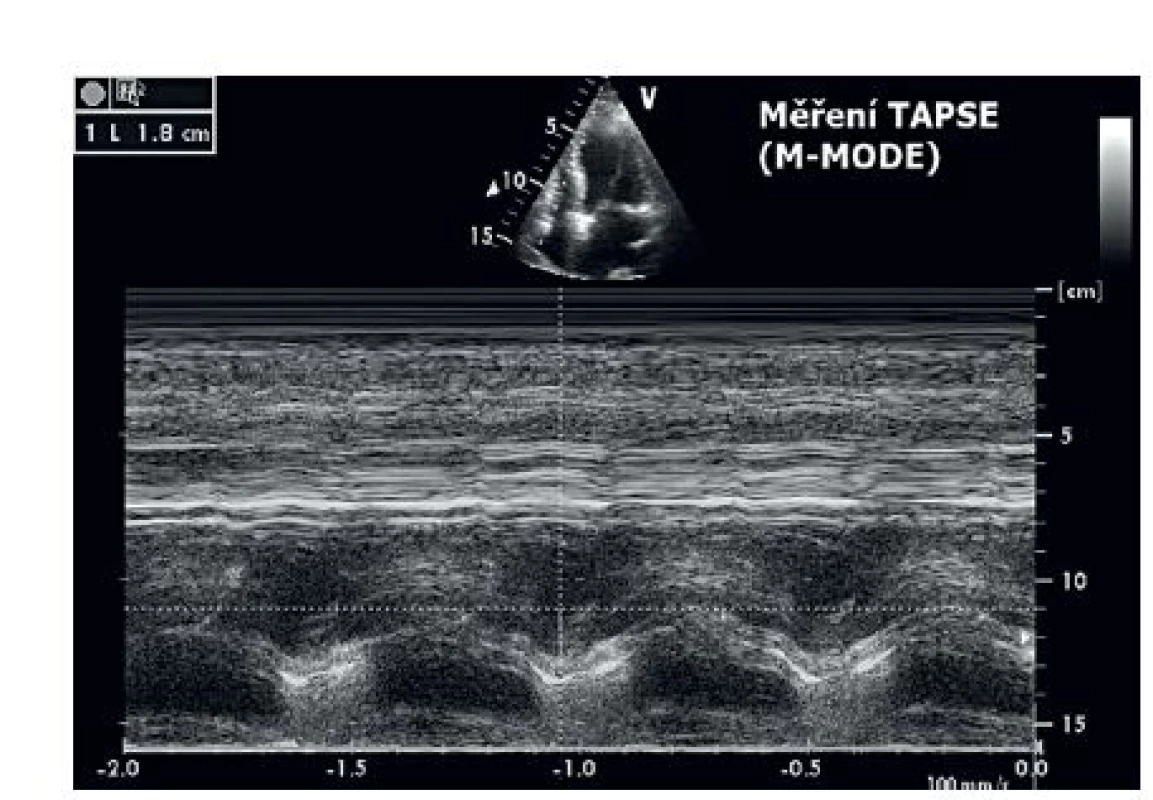
- TAPSE (tricuspid annulus plane systolic excur-sion) – představuje jednoduché vyšetření hodnotící longitudinální systolickou funkci PK. Princip spočívá v měření exkurzí laterálního okraje trikuspidálního anulu během srdečního cyklu. Standardní technikou je měření pomocí M-mode v apikální čtyřdutinové projekci. Normální hodnoty jsou udávány v rozmezí 25± 4 mm (obr. 3).
- St (systolic tissue doppler velocity) – využívá metody tkáňové dopplerovské echokardiografie, a to buď v pulzním, či barevném módu. Principem je měření rychlosti pohybu tkání v laterální části trikuspidálního anulu. Hodnota pod 10 cm/s odpovídá systolické dysfunkci PK.
- Tei index – RVMPI (right ventricular myocardial performance index) – jedná se o novější, méně používaný parametr k hodnocení globální systolicko-diastolické funkce PK založený na negeometrickém měření. Principem je stanovení poměru mezi součtem izovolumických časů srdečního cyklu (IVCT – isovolumic contraction time, IVRT – isovolumic relaxation time) a ejekčního času (ET) – MPVI = (IVCT+IVRT)/ET. Normální hodnota je 0,28 ± 0,04 a zvyšuje se s progresí systolicko-diastolické dysfunkce.
Hodnocení regionálních poruch kinetiky tak, jak se používá v segmentárním modelu u LK se u PK vzhledem ke komplexní geometrii neužívá. Takzvané McConellovo znamení, tedy hypokineze středního segmentu volné stěny dilatované PK s dobrou kinetikou srdečního hrotu, je popisováno v případě plicní embolie. Nicméně u plicní hypertenze jiné etiologie bývá popisována i hypokineze volné stěny včetně hrotu (shrnutí viz tab. 1).
Hodnocení diastolické funkce PK
Ke zhodnocení diastolické funkce PK patří stanovení proudové charakteristiky transtrikuspidálního toku pulzním dopplerovským vyšetřením, tkáňové dopplerovské vyšetření laterálního trikuspidálního anulu, rozměry a kolapsibilita dolní duté žíly a popřípadě i dopplerovské vyšetření jaterních žil. Při hodnocení transtrikuspidálního průtoku se vzorkovací objem pulzního dopplerovského vyšetření umisťuje do úrovně okrajů cípů trikuspidální chlopně a stanovuje se rychlost časně diastolické vlny E a vlny A, odpovídající síňovému příspěvku diastolického plnění. Poměr rychlostí E/A pod 0,8 odpovídá poruše relaxace PK (tedy diastolické dysfunkci I. stupně), E/A v rozmezí 0,8–2,1 již tzv. pseudonormalizaci plnění PK a E/A nad 2,2 restrikci plnění PK (diastolická dysfunkce III.stupně). Poměr vlny E′ spektrální křivky laterálního trikuspidálního anulu (získané pomocí tkáňové dopplerovské echokardiografie) a vlny E transtrikuspidální průtoku též reflektuje diastolickou dysfunkci a pomocí něj můžeme odhadovat tlaky v pravé síni (shrnutí – tabulka 2).

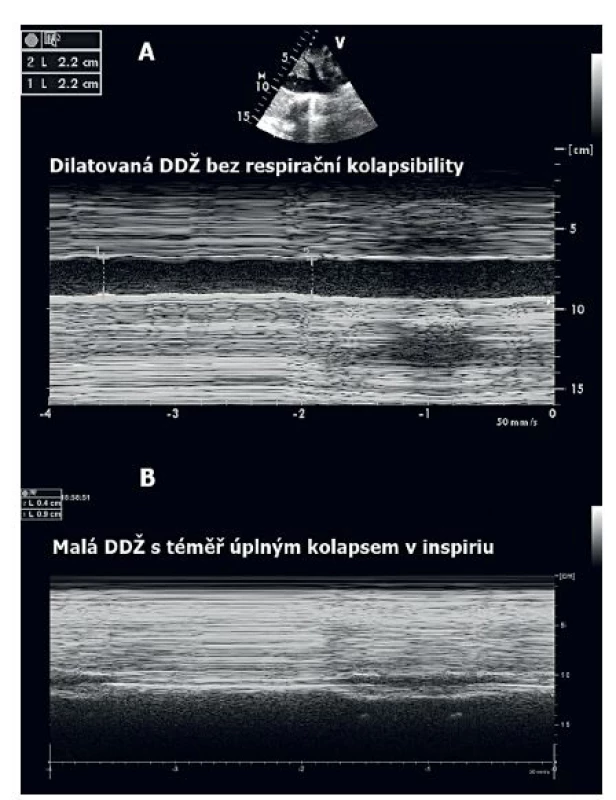
U spontánně ventilujícího pacienta lze pomocí rozměrů a respirační kolapsibility DDŽ odhadnout plnící tlaky v pravé síni (RAP). Rozměr DDŽ pod 2,1 cm s více než 50% variabilitou během respirace odpovídá tlakům v PS pod 5 mm Hg, naopak dilatovaná DDŽ nad 2,1 cm bez respirační variability odpovídá tlakům nad 15 mm Hg. Respirační kolapsibilita DDŽ u sedovaných pacientů na umělé plicní ventilaci patří mezi tzv. dynamické parametry stanovení předtížení („fluid responsiveness“). Kolapsibilita DDŽ nad 12 % během umělé plicní ventilace byla schopna předpovědět pozitivní reakci na podání tekutin s vysokou pozitivní i negativní prediktivní hodnotou [10] – obrázek 4.
Hodnocení plicní hypertenze
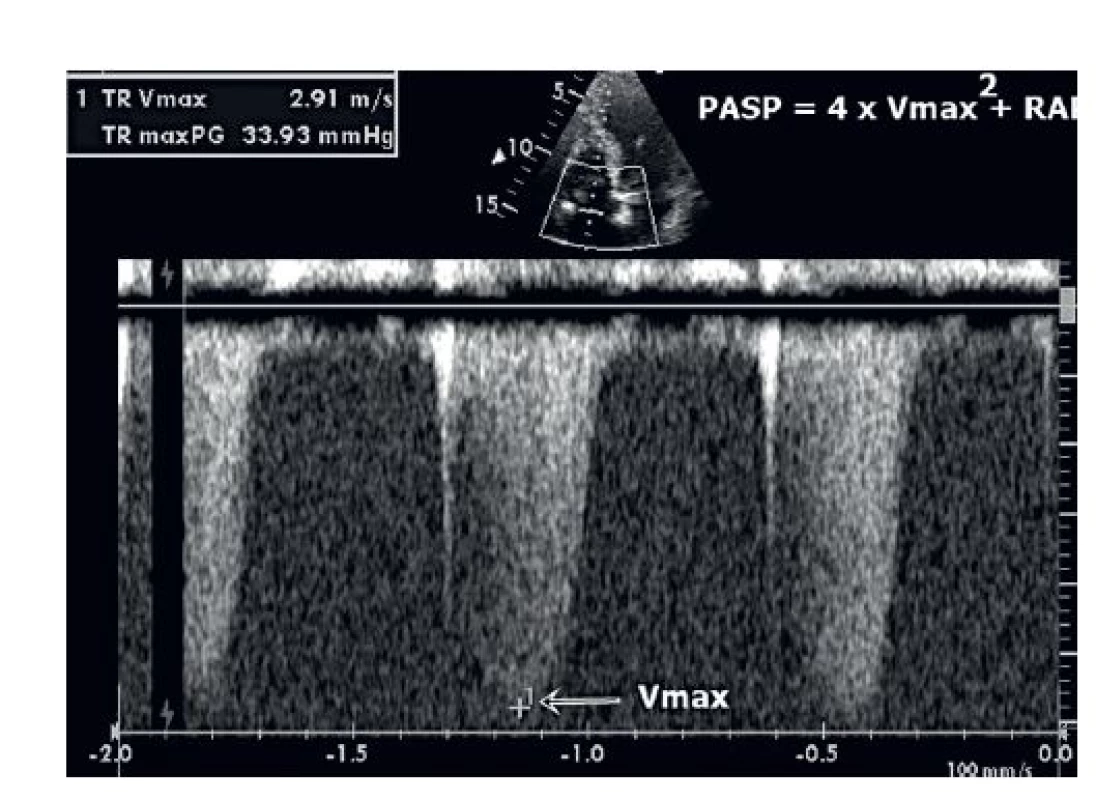
Pomocí echokardiografie lze poměrně přesně odhadnout systolický tlak v plicnici (PASP). Podmínkou měření je přítomnost trikuspidální regurgitace a změření vrcholové rychlosti regurgitačního proudu pomocí kontinuálního dopplerovského vyšetření. Použitím zjednodušené Ber-noulliho rovnice (PASP = 4V2 + RAP) lze vyjádřit PASP v mm Hg (obr. 5). Podmínkou ovšem je nepřítomnost stenózy plicnice či výtokového traktu PK. Diastolický plicnicový tlak lze podobným způsobem vypočítat z vrcholové rychlosti pulmonální regurgitace.
Při tlakovém přetížení PK dochází k posunu mezikomorového septa směrem do středu LK, která tak ztrácí svůj kruhovitý půdorys v transverzálním řezu a potom hovoříme o tzv. „D-shape“ LK (připomínající písmeno D), což je nejvíce vyjádřeno během komorové systoly (viz obr. 2B) . Naopak při objemovém přetížení PK je „D-shape“ vyjádřen spíše v diastole. U tlakově přetížené PK pak můžeme ve 2D obrazu vidět i tzv. paradoxní pohyb mezikomorového septa (IVS) během srdečního cyklu. Za normálních okolností se IVS pohybuje v systole do středu LK a během diastoly se vrací do původní pozice a doplňuje kruhovitý tvar LK. U tlakově přetížené PK dochází k prodloužení její kontrakce déle do diastoly, a IVS se tak kontrahuje zpětně do LK i během diastoly.
ZÁVĚR
Význam ultrazvukového vyšetření u kriticky nemocného v současné době roste a jeho součástí by mělo být i základní echokardiografické vyšetření včetně hodnocení funkce pravé komory. U kriticky nemocného pacienta je PK ohrožena mnoha inzulty, z nichž sepse, hyperhydratace, ARDS či agresivní umělá plicní ventilace představují významné rizikové faktory pro selhání PK. Jenom pro představu, že se nejedná o minoritní problém, je nutno zmínit studii Vieillard-Barona, ve které byla udávána až 25% incidence rozvoje cor pulmonale u pacientů s ARDS ventilovaných podle současných doporučení [11]. Velmi rizikové mohou být také plicní otevírací manévry, které představují pro PK sice krátkodobé, nicméně velmi vysoké tlakové přetížení s následným poklesem srdečního výdeje [12]. Echokardiografické vyšetření PK hodnotící rozměry, systolickou a diastolickou funkci, přítomnost plicní hypertenze a stav volémie se dnes stává rutinní součástí rozšířeného „klinického“ vyšetření kriticky nemocného. Validně provedené vyšetření nám tak dává množnost lépe a úspěšněji řídit tekutinovou léčbu, nastavit inotropní podporu, monitorovat bezpečnost nastavení umělé plicní ventilace či se rozhodovat o provedení plicních otevíracích manévrů.
Adresa pro korespondenci:
MUDr. Michal Pořízka, Ph.D., E.D.I.C.
Terronská 812/29
160 00 Praha 6
e-mail: michal. porizka@vfn.cz
Sources
1. Chockalingam, A. et al. Acute left ventricular dysfunction in the critically ill. Chest, 2010, 138, 1, p. 198–207.
2. Haddad, F. et al. Right ventricular function in cardiovascular disease, part II: pathophysiology, clinical importance, and management of right ventricular silure. Circulation, 2008, 117, 13, p. 1717–1731.
3. Price, L. C. et al. Pulmonary vascular and right ventricular dysfunction in adult critical care: current and emerging options for management: a systematic literature review. Intensive Care Med., 2009, 35, p. 69–76.
4. Osman, D. et al. Incidence and prognostic value of right ventrcular failure in acute respiratory distress syndrome. Intensive Care Med., 2009, 35, p. 69–76.
5. Jacobs, A. K. et al. Cardiogenic shock caused by right ventricular infarction: a report from the SHOCK registry. J. Am. Coll. Cardiol., 2003, 41, p. 1273–1279.
6. Greyson, R. C. Pathophysiology of right ventricular failure. Crit. Care Med., 2008, 36, p. S57–S65.
7. Dell’Italia, L. J. The right ventricle: anatomy, physiology, and clinical importance. Curr. Probl. Cardiol., 1991, 16, p. 653–720.
8. Rudski, L.G. et al. Guidelines for the echocardiographic asses-sment of the right heart in adults: a report from the American Society of Echocardiography endorsed by the European Association of Echocardiography, a registered branch of the European Society of Cardiology, and the Canadian Society of Echocardiography. Am. Soc. Echocardiogr., 2010, 23, 7, p. 685–713.
9. Jardin, F. et al. Echocardiographic pattern of acute cor pulmonale. Chest, 1997, 111, p. 209–217.
10. Feissel, M. et al. The respiratory variation in inferior vena cava diameter as a guide to fluid therapy. Intensive Care Med., 2004, 30, 9, p. 1834–1837.
11. Vieillard-Baron, A. et al. Acute cor pulmonale in acute respiratory distress syndrome submitted to protective ventilation: Incidence, clinical implications, and prognosis. Crit. Care Med., 2001, 29, p. 1551–1555.
12. Nielsen, J. et al. Lung recruitment maneuver depresses central hemodynamics in patients following cardiac surgery. Intensive Care Med., 2005, 31, 9, p. 1189–1194.
Labels
Anaesthesiology, Resuscitation and Inten Intensive Care MedicineArticle was published in
Anaesthesiology and Intensive Care Medicine

2014 Issue 6
-
All articles in this issue
- Echokardiografické hodnocení funkce pravé komory
-
Praktická doporučení pro vyšetření kardiovaskulárních funkcí a perioperační péči u pacientů podstupujících nesrdeční operaci
(American College of Cardiology/American Heart Association 2014) - Perioperační ischémiea infarkt myokardu
- Efekt klonidinu na spotřebu desfluranu u celkové anestezie s monitorováním bispektrálního indexu
- Anaesthesiology and Intensive Care Medicine
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Echokardiografické hodnocení funkce pravé komory
- Perioperační ischémiea infarkt myokardu
-
Praktická doporučení pro vyšetření kardiovaskulárních funkcí a perioperační péči u pacientů podstupujících nesrdeční operaci
(American College of Cardiology/American Heart Association 2014) - Efekt klonidinu na spotřebu desfluranu u celkové anestezie s monitorováním bispektrálního indexu
