Intramedulárna reosteosyntéza periprotetických zlomenín distálneho femuru
Intramedullar reosteosynthesis of distal femoral periprosthetic fractures
Solution of distal femoral periprosthetic fractures is becoming more actual topic among orthopedic surgeons. Considering the degree of difficulty majority of publications are targeted to cases they succeed. Failed cases of treatment are usually mentioned only in case report form. Most widely used is osteosynthesis with modern plate implants. Increasing amount of patients that undergo surgery is associated with adequate complication increase. Failure of osteosynthesis is the standard indication for revision total knee arthroplasty, tumorous or custom made implants. Care should be taken for indications because of severity of the surgery, age, associated diseases. Reosteosynthesis is valuable option in case of polymorbid patients, in advanced age, but also in younger active patients.
In this publication we refer to our experience using retrograde nailing in reosteosynthesis after distal femoral periprosthetic fracture.
Keywords:
distal femur – periprosthetic fracture – reosteosynthesis – retrograde femoral nail – Total knee arthroplasty
Authors:
Ševcech Boris; Vajczíková Silvia; Šteňo Boris
Authors‘ workplace:
II. ortopedicko- traumatologická klinika LF UK a UNB, Nemocnica sv. Cyrila a Metoda, Bratislava
Published in:
Clinical Osteology 2021; 26(2): 94-97
Category:
Overview
Riešenie periprotetických zlomenín distálneho femuru je stále viac aktuálnou témou pre ortopédov. Vzhľadom na náročnosť problematiky je väčšina publikácii zameraná na úspešnú indikáciu použitej operačnej metódy a zlyhania liečby sú len obsahom kazuistík. Najpoužívanejšia je osteosyntéza modernými dlahovými implantátmi. Narastajúci počet operovaných pacientov prináša primeraný nárast komplikácii. Zlyhanie osteosyntézy je štandardnou indikáciou k implantácia revíznej, tumoróznej alebo custom made protézy. Vzhľadom na rozsah operačného výkonu, vek, pridružené ochorenia pacientov musí byť jej indikácia prísne individuálna. Predovšetkým u polymorbídnych pacientov v pokročilom veku, ale aj u mladších a aktívnych pacientov je alternatívou reosteosyntéza zlomeniny. V tejto
publikácii uvádzame naše skúsenosti s reosteosyntézou retrográdnym femorálnym klincom.
Klíčová slova:
distálny femur – periprotetická zlomenina – reostesyntéza – retrográdny femorálny klinec – totálna náhrada kolena
Úvod
Všetky pracoviská vďaka narastajúcemu trendu implantácii endoprotéz bedra a kolena sa stále častejšie stretávajú s nutnosťou riešenia periprotetických zlomenín. V súčasnej dobe celosvetovo počet primárnych implantácii kolenného kĺbu prevyšuje implantácie bedra. Narastajúci počet pacientov a ich dlhšie prežívanie prispieva k zvyšovaniu úrazových komplikácii v okolí protéz. Rovnako sa znižuje aj veková hranica pacientov s primoimplantáciou endoprotéz kolena hlavne pri sekundárnych gonartrózach. Riešenie PPF DF ( PeriProsthetic Fractures of Distal Femur) prináša problém pre operatéra, ale predovšetkým často výrazné zníženie kvality života pacienta a v neposlednom rade ich priamo ohrozujú vysokou mortalitou.
Mortalita pacientov s PPF DF je v prvých 3 mesiacoch 14 % a v priebehu 1. roku až 17 % [1]. Liečba periprotetických zlomenín je konzervatívna aj operačná. V súčasnosti je konzervatívna liečba indikovaná len výnimočne pri kontraindikácii operačného výkonu. Je zaťažená vysokým rizikom zlyhania a početnými komplikáciami v súvislosti s dlhodobou imobilizáciou pacienta [2]. Preto aj pri nedislokovaných zlomeninách je operačná liečba metódou voľby. Historicky pri operačnom riešení bolo použité množstvo implantátov napríklad kondylárne dlahy, dynamické kondylárne skrutky alebo kobra dlahy. Technologický pokrok priniesol úspešné použitie dláh s uzamykateľnými skrutkami, ktoré majú jednoznačne vyššiu stabilitu v porovnaní s klasickými implantátmi [3]. Prvé použitie retrográdneho klinca pri periprotetickej zlomenine bolo v roku 1994 a v roku 2005 Gliatis et al publikovali uspokojivé výsledky u 9 pacientov [4]. Možnosti uhlovo stabilného zaistenia a polyaxiálneho zaistenia distálnych skrutiek moderných retrográdnych klincov rozšírili indikačné kritéria ich použitia pri osteosyntéze PPF DF. Na II. ortopedicko - traumatologickej klinike ich používame od roku 2014.
Úspešné zhojenie PPF DF je ovplyvnené aj prítomnosťou ďalších faktorov zo strany pacienta, endoprotézy aj zlomeniny. Najčastejšie sú uvedené v tabuľke (tab. 1). Biomechanika ich vzniku a dislokácia je vzhľadom na prítomnosť femorálneho komponentu odlišná. Existujúce klasifikácie PPF DF sú len opisné. Neposkytujú adekvátny algoritmus liečby. Najpoužívanejšou klasifikáciou je Rorabeckova klasifikácia [11] a Suova klasifikácia [12], tab. 2.
Podľa Rorabeckovej klasifikácie je osteosyntéza indikovaná pri I. a II. type zlomenín. Typ III. je pre uvoľnenie endoprotézy indikovaný na implantáciu revíznej endoprotézy. Podľa Suovej klasifikácie je osteosyntéza možná pri všetkých typoch s použitím moderných implantátov. V súčasnosti je metódou voľby na väčšine pracovísk dlahová osteosyntéza s použitím LISS (Less Invasive Stabilisation System) implantátov alebo NCB (Non-Contact Bridging) dláh. V literatúre je uvádzaná vysoká úspešnosť ich liečbou. Riess et al publikoval dobré výsledky použitia LISS dláh so zhojením v 89 % [5]. Pri zlyhaní osteosyntézy je indikovaná implantácia revíznej endoprotézy alebo custom made endoprotézy. Hore uvedené rizikové faktory, veľký rozsah tohto operačného výkonu, výrazné zvýšenie pridružených peroperačných a pooperačných komplikácii však vyžaduje rozvážnosť jej indikácie. Reosteosyntéza periprotetických zlomenín je veľkou výzvou pre operatéra.
Súbor pacientov
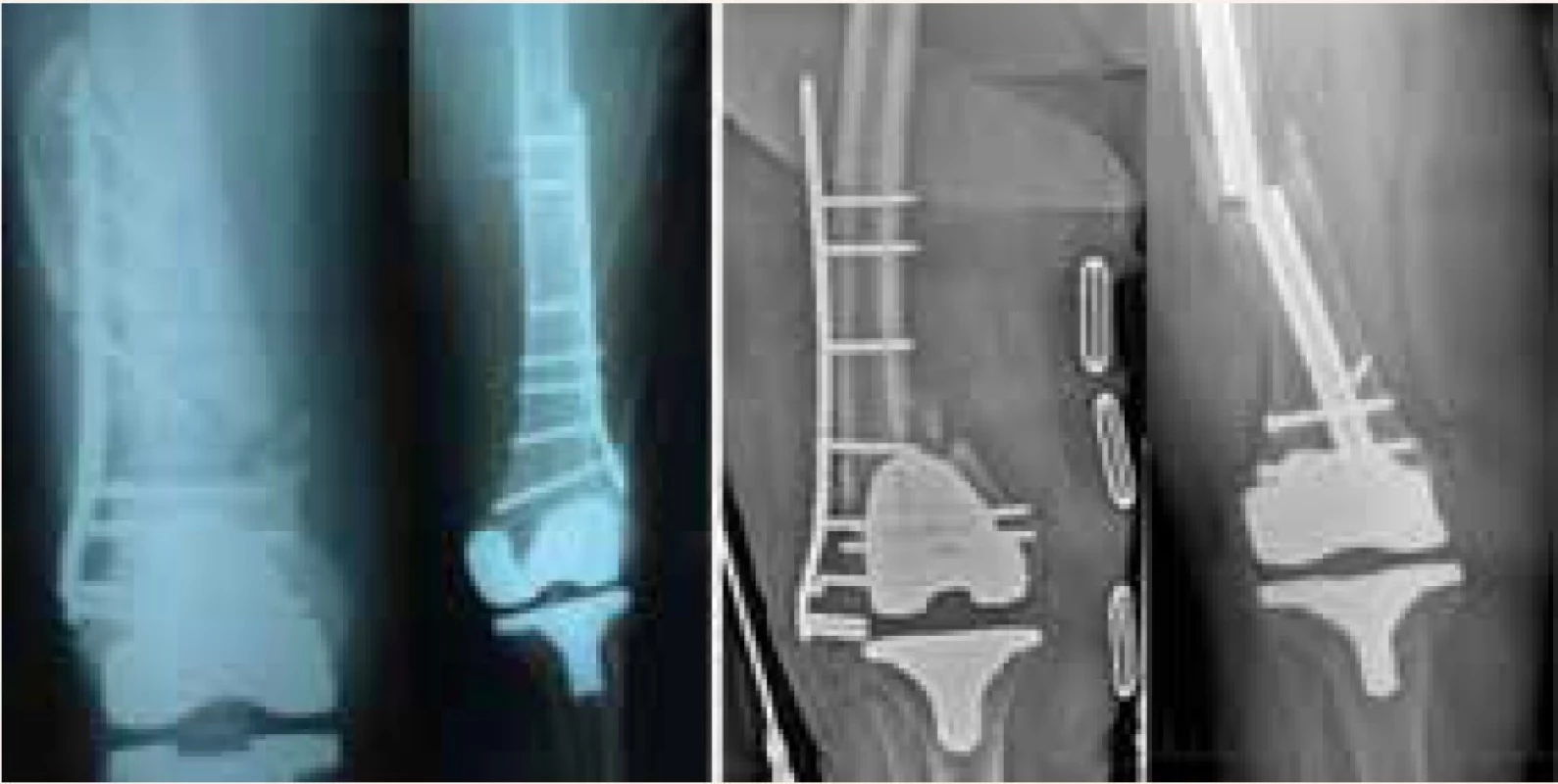
Na II. ortopedicko - traumatologickej klinike sme reosteosyntézu retrográdnym klincom realizovali u 4 pacientov vo veku 75, 67, 78 a 80 rokov. Rozdelenie podľa pohlavia ženy : muži bolo 3 : 1. U 2 pacientov bola primárne implantovaná LISS-dlaha, u 1 pacienta konvenčný implantát a u 1 bol antegrádne zavedený klinec (obr. 1).
Pred indikáciou sme realizovali dôslednú anamnézu so zreteľom na celkovú mobilitu, mieru predpokladanej spolupráce, funkčný výsledok endoprotézy v predchorobí a realizovali RTG-vyšetrenia v štandardných projekciách. CT-vyšetrenie vzhľadom na artefakty implantátov sme neindikovali. U všetkých pacientov sme podľa dostupnej zdravotnej dokumentácie mali femorálne komponenty kompatibilné na zavedenie retrográdneho femorálneho klinca. Použili sme retrográdny klinec s uhlovo stabilným distálnym zaistením na zvýšenie rotačnej stability distálneho fragmentu – Targon RF nail (obr. 2).
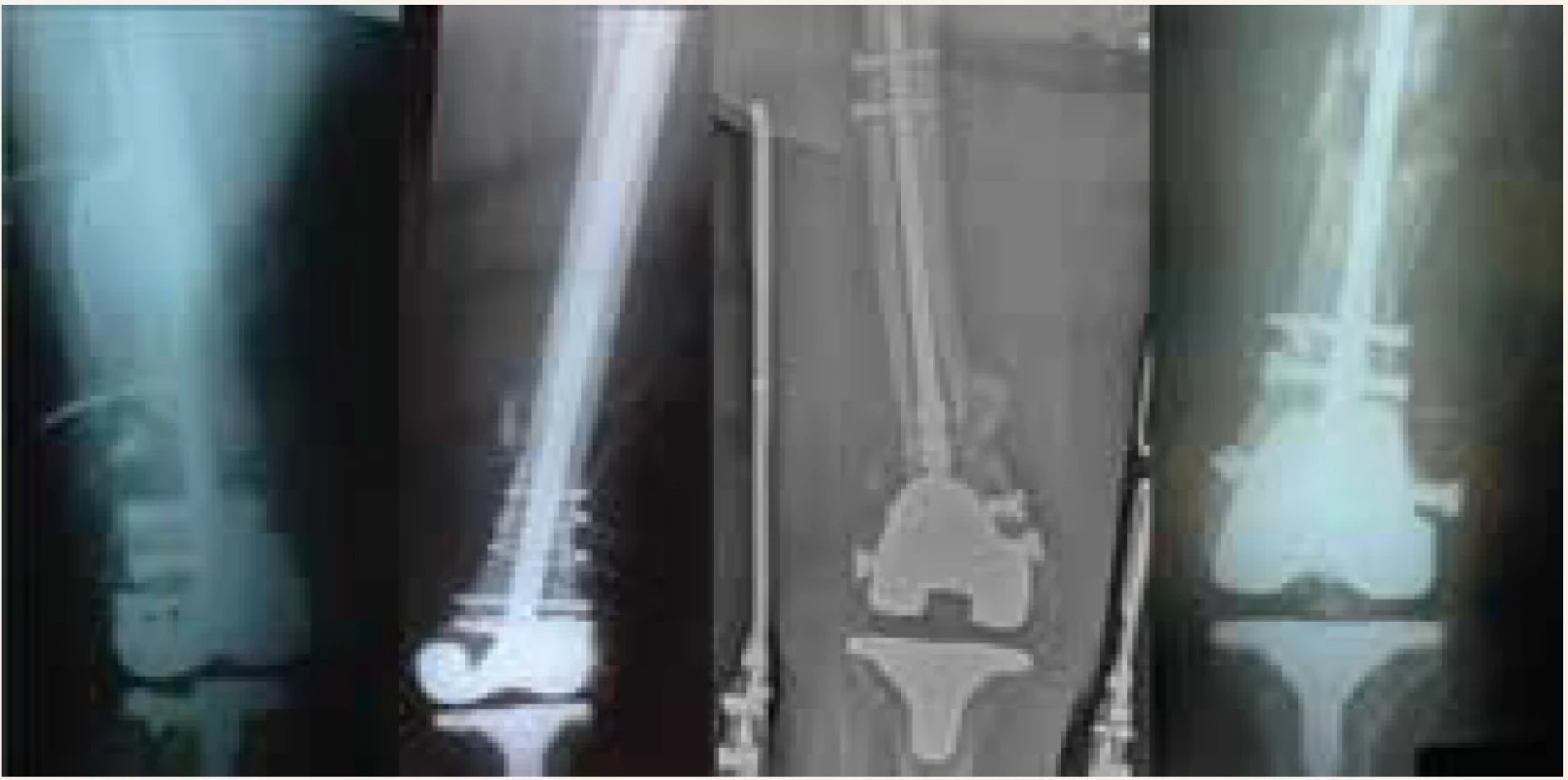
V pooperačnom období bola pacientom naložená rigidná ortéza na dobu 2 týždňov a následne ortézou s limitovaným ohybom. Po extrakcii stehov na 14. deň boli rehabilitovaní na lôžku s motodlahou. Pacienti boli vertikalizovaní s oporou nemeckých bariel alebo G-aparátu s maximálnym odľahčením operovanej končatiny v období 3 mesiacov po operácii. Celkové sledovanie pacientov bolo 6 až 15 mesiacov s priemerom 8,5 mesiaca. U pacienta s hypertrofickou pseudoartrózou došlo po reosteosyntéze klincom k zlyhaniu a zlomeniu implantátu po 15 mesiacoch. Po extrakcii klinca bola implantovaná revízna endoprotéza. U ďalších 3 pacientov došlo k zhojeniu v rozmedzí 8 až 16 mesiacov. U 2 pacientov bola hybnosť v kolennom kĺbe uspokojivá s limitom extenzie do 5 stupňov a flexiou do 90 stupňov. U 1 pacienta bola hybnosť do 75 stupňovej flexie kolena, bez limitu extenzie (pacient po reosteosyntéze antegrádnym klincom). Infekčnú komplikáciu a vznik flebotrombózy sme nezaznamenali.
Diskusia
Hodnotenie dosiahnutých výsledkov reosteosyntézy PPF DF je obťažne. V dostupnej literatúre nenachádzame žiadny súbor pacientov a táto problematika je len obsahom kazuistík. Je to dané obťažnosťou problematiky a prísne individuálnym prístupom k jej indikácii. Reosteosyntéza klincom (Rheosynthesis Intramedullary Nail – RIN) je tiež alternatívou k dlahovej reosteosyntéze s prídavnou mediálne implantovanou dlahou. Nepoškodzuje však mediálny cievny nutritívny komplex a vzhľadom na metafyzárnu lokalizáciu zlomenín nedochádza k masívnej deštrukcii endomedulárnej dutiny. Osteosyntéza klincom pri PPD DF vykazuje v biomechanickej štúdii najvyššiu axiálnu stabilitu [6]. Použitím uhlovo stabilného distálneho zaistenia klinca sa zvyšuje rotačná stabilita distálneho fragmentu a moderné implantáty umožňujú fixáciu distálneho fragmentu pri zachovaní minimálne 2 cm solídneho kostného bloku nad entry pointom [7,8]. Budúcnosť použitia RIN pri liečbe komplikácii PPF DF vidíme v ďalšej modernizácii implantátov, ako je napríklad použitie karbónových a expanzných klincov. Nemenej dôležitá bude aj modernizácia distálneho zaistenia, ktorá ešte zvýši stabilitu distálneho fragmentu. U pacientov starších 80 rokov s výrazne zníženou kvalitou kostného tkaniva je v literatúre popisovaná aj technika záchranného cementovania retrográdneho klinca [9]. Moderné augmentácie ako je Cal-cemex majú aj osteokonduktívnu aktivitu a vysokú okamžitú pevnosť [10]. Ich efektívne
použite predstavuje budúcnosť oproti štandardne používanému cementu.
Záver
Pri zlyhaní osteosyntézy PPF DF u pacientov s celkovo uspokojivým zdravotným stavom a absenciou negatívnych faktorov zo strany pacienta je implantácia revíznej endoprotézy postupom, ktorý poskytuje definitívne riešenie. Súčasný pokrok revíznej endoprotetiky prináša neustále sa zlepšujúce funkčné výsledky. Možnosť reosteosyntézy je riešením pre pacientov v pokročilom veku, so závažnými pridruženými ochoreniami a poruchami mobility. U týchto pacientov je často znížená kvalita kostného tkaniva, ktorá znižuje životnosť implantátu a v niektorých prípadoch aj znemožňuje reimplantáciu s adekvátnou stabilitou. Individuálny prístup treba taktiež zvýrazniť u pacientov v mladšom veku pre potrebu minimalizácie kostnej resekcie pri riešení PPF DF komplikácií. Je nevyhnutné, aby pri indikácii reosteosyntézy retrográdnym klincom bol operatér a jeho tím personálnej aj materiálne pripravený na zmenu operačného postupu a implantátu.
doc. MUDr. Boris Šteňo, PhD. | steno@pe.unb.sk | www.unb.sk
Doručeno do redakce | Received | Doručené do redakcie 5. 8. 2021
Přijato po recenzi | Accepted | Prijaté po recenzii 20. 8. 2021
Sources
- Shields E., Behrend C., Bair J. Mortality and financial Burden of Periprosthetic Fractures of the Femur. July20, 2014. Research article in PubMed. https://doi.org/10.1177/2151458514542281
- Ruchholtz S, Tomas J, Gebhard F, Morten - Schultz Larsen. Periprosthetic fractures around the knee - bes tway of treatment. Eur OrthopTraumatol. 2013 Jun, 4(2):93–102, ISSN 1432–1068.
- Parvizi J, Jain N, Schmidt AH. Periprosthetickneefractures. J Orthop Trauma 2008;22(9):663–671.
- Gliatis J, Megas P, Panagiotopoulos E, Lambiris E. Midterm results of treatment with a retrograde nail for supracondylar periprosthetic fractures of the femur following total knee arthroplasty. J Orthop Trauma. 2005 Mar;19(3):164–70. doi: 10.1097/00005131 – 200503000–00003. PMID: 15758669.
- Ries Z, Hansen K, Bottlang M, Madey S, Fitzpatrick D, Marsh JL. Healing results of periprosthetic distal femur fractures treatedwith far cortical locking technology: a preliminary retrospective study. IowaOrthop J 2013;33 : 7–11.
- Mäkinen TJ, Dhotar HS, Fichman SG, Gunton MJ, Woodside M, Safir O, Backstein D, Willet TL, Kuzyk PR. Periprosthetic supracondylar femoral fractures following knee arthroplasty: a biomechanical comparison of four methods of fixation. International Orthopaedics 2015; 15 : 482 - 487.
- Toro-Ibaurgen A, J.A. Moreno-Beamud, Porras - Moreno MA, M. Aroca-Peinado, J.L. León - Baltasar, A.A. Jorge-Mora. The number of locking screws predicts the risk of nonunion and reintervention inperiprosthetic total knee arthroplasty fractures treated with nail. Eur J OrthopSurgTraumatol, 25(2014), pp.661–664.
- Backstein D, Safir O, Gross A. Periprosthetic fractures of the knee. J Arthroplasty. 2007;22(4 Suppl 1):45–9. doi: 10.1016/j. arth.2006.12.054.
- Bobak Petr, Ioannis Polyzois et al. The Journal of Arthroplasty Vol.25 No.6 2010, ISSN 0083–5403
- Larsson S, Hannkink G. Injectable bone-graft subtitutes: current products, their characteristics and indications, and new developments. Injury. 2011, Sep, 42 Suppl 2: S30–4.
- Rorabeck CH, Taylor JW. Periprosthetic fractures of the femur complicating total knee arthroplasty. Orthop Clin North Am. 1999; 30 : 265–277. Dostupné z DOI: <http://doi10.1016/s0030-5898(05)70081-x>.
- Su ET, DeWal H, Di Cesare PE. Periprosthetic femoral fractures above total knee replacements. J Am Acad Orthop Surg 2004; 12(1): 12–20. Dostupné z DOI: <http://doi: 10.5435/00124635-200401000 - 0000>.
Labels
Clinical biochemistry Paediatric gynaecology Paediatric radiology Paediatric rheumatology Endocrinology Gynaecology and obstetrics Internal medicine Orthopaedics General practitioner for adults Radiodiagnostics Rehabilitation Rheumatology Traumatology OsteologyArticle was published in
Clinical Osteology

2021 Issue 2
- Memantine Eases Daily Life for Patients and Caregivers
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
-
All articles in this issue
- Posledné zbohom vedcovi, lekárovi, filantropovi a priateľovi prof. Vladyslavovi Povoznyukovi
- Význam a charakteristika vybraných génov v patogenéze osteoporózy
- Patofyziológia zmien kvality kostí u obéznych diabetikov
- Muskuloskeletálne zmeny pri hypotyreóze
- Intramedulárna reosteosyntéza periprotetických zlomenín distálneho femuru
- Atraumatické heterotopické osifikáty po respiračnom zlyhaní a prolongovanej mechanickej ventilácii: kazuistika
- Výber z najnovších vedeckých informácií v osteológii
- Clinical Osteology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Muskuloskeletálne zmeny pri hypotyreóze
- Intramedulárna reosteosyntéza periprotetických zlomenín distálneho femuru
- Atraumatické heterotopické osifikáty po respiračnom zlyhaní a prolongovanej mechanickej ventilácii: kazuistika
- Význam a charakteristika vybraných génov v patogenéze osteoporózy
