Endoftalmitída po poranění s cudzím vnútroočným telesom v zadnom segmente oka
Endophtalmitis after Injury with Intraocular Foreign Body in Posterior Segment of the Eye
Objective:
To evaluate morphological and functional results of therapy in patients with endophthalmitis associated with intraocular foreign bodies in posterior segment in retrospective study.
Material and methods:
In the Department of Ophthalmology, School of Medicine, Comenius University Bratislava we treated 216 patients (216 eyes) with intraocular foreign bodies in posterior segment of the eye in the years 1989-2007. Endophthalmitis developed in 34 eyes (15.7 %). Patients were in age between 7–59 years, average 35.6 years. Patients were examined in outpatient department, follow up ranged from 1 month to 5.6 years, average 1.6 years. We evaluated epidemiological factors, morphological and functional results in this study.
Results:
Good morphological results were achieved in 18 patients (52.9 %) and bad morphological results in 16 patients (47.1 %). Enucleation, evisceration of the globe, phthisis and retinal detachment were defined as bad morphological results. Initial visual acuity 5/50 and better had 4 patients (11.8 %), less than 5/50 and better than hand movement had 4 patients (11.8 %) and hand movement and less had 26 patients (76.5 %). Final visual acuity 5/50 and better had 8 patients (23.5 %), less 5/50 and better than hand movement had 4 patients (11.8 %) and hand movement and less had 22 patients (64.7 %).
Conclusion:
Early recognition and correct treatment of posttraumatic endophthalmitis is necessary for maintaining of the eye and its functions. Initial visual acuity better than hand movement is a good prognostic factor.
Key words:
intraocular foreign bodies, endophthalmitis, pars plana vitrectomy
:
A. Potočková; P. Strmeň; K. Hlaváčková; J. Štefaničková; Ľ. Vlčák
:
Ústav lekárskej fyziky, biofyziky, informatiky a telemedicíny LFUK, Bratislava, prednosta prof. MUDr. Elena Kukurová, CSc.
; Klinika oftalmológie LF UK, Bratislava, prednosta prof. MUDr. Peter Strmeň, CSc.
:
Čes. a slov. Oftal., 65, 2009, No. 4, p. 115-119
Cieľ:
V retrospektívnej štúdii vyhodnotiť morfologický a funkčný výsledok liečby u pacientov s endoftalmitídou po úraze oka s cudzím vnútroočným telesom v zadnom segmente oka.
Materiál a metodika:
V roku 1989–2007 na Klinike oftalmológie LF UK a FNsP Bratislava boli liečení 216 pacienti (216 očí) s cudzím vnútroočným telesom v zadnom segmente oka. V 34 očiach (15,7 %) bol priebeh komplikovaný rozvojom endoftalmitídy. Pacienti boli vo veku 7–59 rokov (priemerný vek 35,6 rokov). Po prepustení z kliniky boli sledovaní na vitreoretinálnej ambulancii až do obdobia stabilizácie stavu, od 1 mesiaca do 5,6 roka (priemerné obdobie sledovania 1,6 roka). Vyhodnotili sme epidemiologické faktory, morfologický a funkčný výsledok liečby.
Výsledky:
Dobrý morfologický výsledok dosiahli 18 pacienti (52,9 %). Zlý morfologický výsledok na konci sledovania mali 16 pacienti (47,1 %). Medzi oči so zlým anatomickým výsledkom sme zaradili stav po enukleácii, eviscerácii oka, atrofiu oka a odlúpenie sietnice. Iniciálnu centrálnu ostrosť zraku 5/50 a lepšiu mali 4 pacienti (11,8 %), horšiu ako 5/50 a lepšiu ako pohyb ruky mali 4 (11,8%) a pohyb ruky a horšiu malo 26 pacientov (76,5 %). Výslednú centrálnu ostrosť zraku 5/50 a lepšiu malo 8 pacientov (23,5 %), horšiu ako 5/50 a lepšiu ako pohyb ruky mali 4 pacienti (11,8 %) a pohyb ruky a horšiu malo 22 očí (64,7 %).
Záver:
Skoré rozpoznanie a správna liečba posttraumatickej endoftalmitídy je rozhodujúca pre zachovanie oka a jeho funkcií. Dobrým prognostickým ukazovateľom je iniciálna centrálna ostrosť zraku lepšia ako pohyb ruky pred okom.
Kľúčové slová:
cudzie vnútroočné teleso, endoftalmitída, pars plana vitrektómia
Úvod
Z rozdielneho mechanizmu vzniku otvoreného úrazu oka vyplýva aj rozdielne riziko vzniku endoftalmitídy [9]. Mechanické úrazy oka môžu vzniknúť pôsobením tupého, alebo ostrého objektu. Pri poranení oka tupým predmetom dochádza ku stlačeniu oka v predozadnej osi so súčasným rozšírením v oblasti ekvátoru. Pôsobením veľkej sily môže vzniknúť otvorené poranenie, ruptúra oka. Pri poranení ostrým predmetom zraňujúci predmet preniká cez fibrózny obal oka a môže vzniknúť penetračné poranenie, poranenie s cudzím vnútroočným telesom (CVT) alebo perforačné poranenie [12]. Kým pri náraze tupého predmetu do oka vznikne otvorená rana pôsobením tlaku z vnútra von, pri poranení ostrým predmetom preniká zraňujúci predmet do oka, a tým aj narastá riziko vzniku endoftalmitídy.
Otvorené úrazy oka podľa rizika vzniku endoftalmitídy a preventívnej liečby delíme do 4 skupín. Do skupiny s nízkym rizikom sa zaraďuje ruptúra skléry. Do stredne rizikovej skupiny patrí ruptúra rohovky, rohovkovosklerálna ruptúra a penetračné poranenie bez prolapsu sklovca. Pri týchto úrazoch sa doporučuje preventívne podávať intravenózne 1–3 dni vankomycín a ceftazidim. Do skupiny s vysokým rizikom vzniku endoftalmitídy sa zaraďujú otvorené úrazy s prolapsom sklovca. Ak bol pacient viac ako 6 hodín po úraze, doporučuje sa k vyššie uvedenej liečbe počas primárneho ošetrenia podať intravitreálne vankomycín. Do skupiny s veľmi vysokým rizikom patria úrazy s CVT (najmä organické, alebo kontaminované teleso) a ak bol pacient viac ako 12 hodín po úraze. Tu sa preventívne doporučuje podávať 3 dni intravenózne vankomycín a ceftazidim a počas primárneho ošetrenia intravitreálne vankomycín [1]. Kuhn tiež doporučuje pri úrazoch s CVT s vysokým rizikom rozvoja endoftalmitídy podať intravitreálne vankomycín a ceftazidim [9]. Medzi rizikové faktory vzniku endoftalmitídy sa zaraďuje prítomnosť „špinavej rany“, kontaminácia rany pôdou (úraz vzniknutý na farme, v záhradách), prítomnosť cudzieho vnútroočného telesa (najmä organického materiálu), poškodenie šošovky a presakovanie rany. Oneskorené uzatvorenie rany (viac ako 24 hodín po úraze) predstavuje tiež vyššie riziko vzniku endoftalmitídy [9].
V porovnaní s pooperačnou endoftalmitídou je prognóza endoftalmitídy po úraze s CVT obvykle nepriaznivá. Spôsobené je to virulentnejšími mikroorganizmami, zmiešanou infekciou a nedostatočnou citlivosťou mikroorganizmov na intravitreálne podávané antibiotiká počas operácie. Nemalú úlohu však zohráva aj stupeň poškodenia oka samotným úrazom. Známky infekcie pri úraze oka sa obvykle objavujú skoro, ale sú maskované krvácaním, alebo zápalovou reakciou poškodených vnútroočných štruktúr [4]. Diagnózu endoftalmitídy je niekedy ťažké stanoviť, pretože bolesť a strata centrálnej ostrosti zraku sú aj typickými príznakmi samotného úrazu. Naopak, pri stanovení diagnózy pomôžu symptómy ako bolesť zvýrazňujúca sa pri pohyboch oka, edém mihalníc, hypopyon a skalenie sklovca [2].
Materiál a metodika
V období1989–2007 boli na Klinike oftalmológie LF UK a FNsP Bratislava liečení 216 pacienti (216 očí) s CVT v zadnom segmente oka. V 34 očiach (15,7 %) bol priebeh ochorenia komplikovaný rozvojom endoftalmitídy. Súbor pozostáva z 33 mužov a 1 ženy vo veku 7–59 rokov, priemerný vek bol 35,6 roka. Pacienti boli po prepustení z kliniky naďalej sledovaní na vitreoretinálnej ambulancii až do stabilizácie stavu. Obdobie sledovania bolo od 1 mesiaca do 5,6 roka, priemerne 1,6 roka. Pacienti, u ktorých bola počas hospitalizácie urobená enukleácia alebo eviscerácia oka, boli ďalej sledovaní u obvodného oftalmológa.
U 19 pacientov (55,9 %) došlo k úrazu v zamestnaní, u 5 (14,7 %) na ulici, u 4 (11,8 %) v domácnosti a u 6 (17,6 %) bolo miesto úrazu neznáme. Najčastejšou príčinou bolo u 24 (70,6 %) pacientov udieranie kovom o kov. Medzi ďalšie činnosti, pri ktorých vznikol úraz, patrila u 4 (11,8 %) práca s motorovou kosačkou, u 3 pacientov (8,8 %) brúsenie, u 2 (5,9 %) rúbanie dreva a 1 pacientovi (2,9 %) pri explózii vletela do oka časť nábojnice.
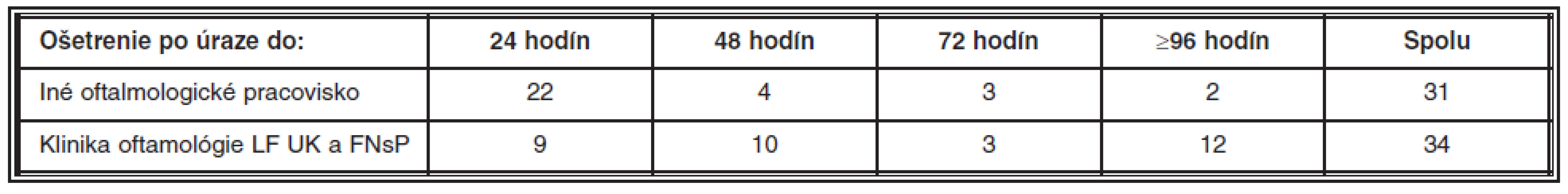
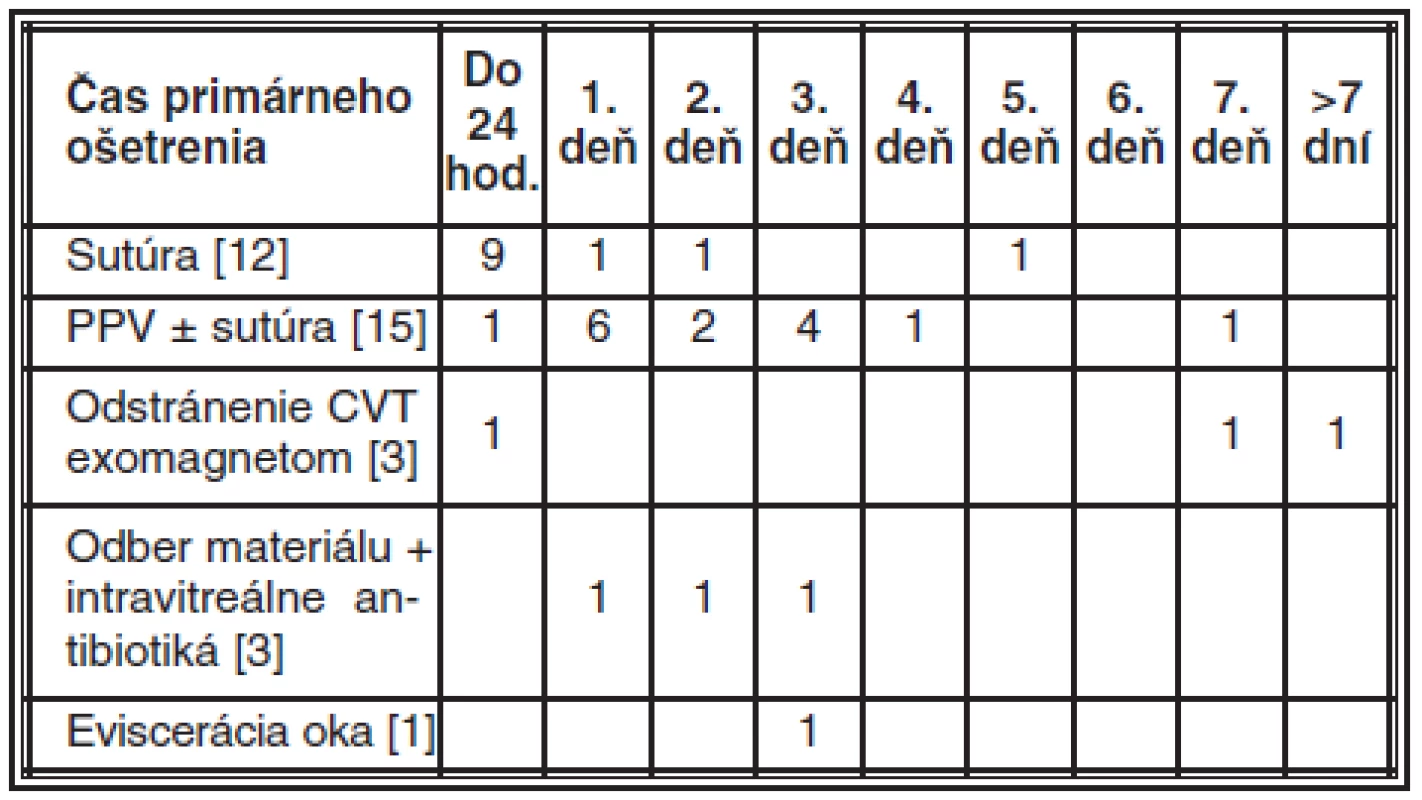
Do 24 hodín po úraze boli vyšetrení 24 (70,6 %) pacienti, pričom primárne vyšetrení u obvodného očného lekára boli 6 pacienti, na inom očnom pracovisku 16 pacienti a na Klinike oftalmológie LF UK a FNsP 2 pacienti. Na klinike do 24 hodín po úraze boli hospitalizovaní 9 pacienti (26,5 %), 7 boli odoslaní z iného očného pracoviska a 2 boli primárne vyšetrení a následne hospitalizovaní na klinike. Ostatní pacienti prišli na kliniku neskôr, 1 pacient prišiel na primárne ošetrenie 6. deň po úraze a ostatní boli odoslaní z iných očných pracovísk (tab. 1). U 3 pacientov (8,8 %) nebolo CVT diagnostikované pri primárnom ošetrení oftalmológom.
Morfologický nález sa vyšetroval štrbinovou lampou, priamou alebo nepriamou oftalmoskopiou. Ak sa v čase vstupného vyšetrenia nedal vyšetriť nález na očnom pozadí v dôsledku zníženej priehľadnosti optických médií, alebo sa nedalo lokalizovať CVT, bolo zrealizované ultrazvukové, röntgenové vyšetrenie, počítačová tomografia alebo bol nález verifikovaný počas revízie zadného segmentu oka. Centrálna ostrosť zraku sa vyšetrovala na Snellenových optotypoch.
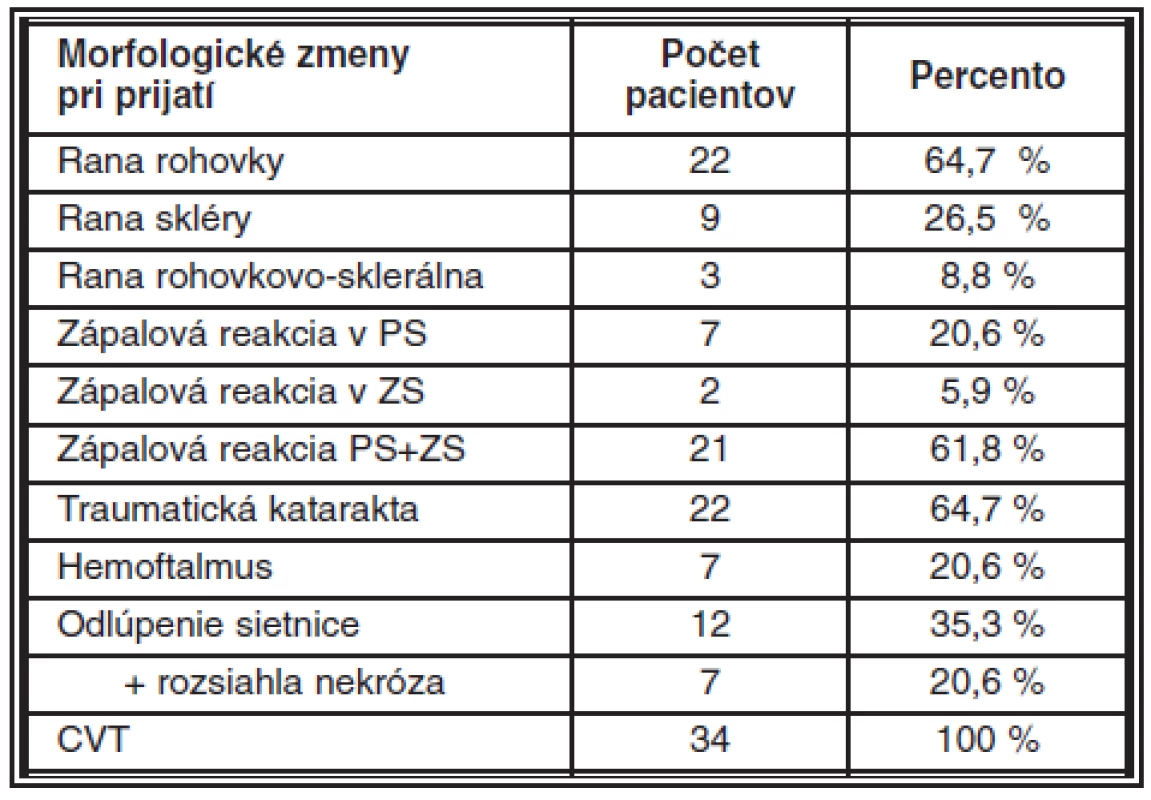
Rana rohovky bola prítomná v 22 očiach (64,7 %), skléry v 9 (26,5 %) a rohovkovosklerálna 3 očiach (8,8 %). Výrazné zníženie transparencie rohovky bolo u 6 pacientov (17,6 %). Traumatická katarakta bola v 22 (64,7 %), hemoftalmus v 7 (20,6 %) a odlúpenie sietnice v 12 (35,3 %) očiach. Cudzie vnútroočné teleso bolo prítomné vo všetkých očiach v zadnom segmente. Jeden pacient mal organické CVT (drevo), 1 mosadzné a ostatní mali kovové CVT (pravdepodobne železné). Reflex očného pozadia bol výbavný iba u 7 pacientov (20,6 %). Pri vstupnom vyšetrení na klinike mali 30 (88,2 %) pacienti príznaky endoftalmitídy. Zápalová reakcia v prednom segmente oka (PS) bola v 7 (20,6 %) očiach, v 2 (5,9 %) očiach v zadnom segmente oka (ZS) a v 21(61,8 %) očiach v PS aj ZS. U 4 pacientov (11,8%) došlo k rozvoju príznakov zápalovej reakcie až počas hospitalizácie (všetci mali reakciu v zadnom segmente oka a 1 pacient mal aj hypopyon). Pri revízii zadného segmentu u 7 pacientov bolo zistené vážne poškodenie vnútroočných štruktúr. Výrazná exsudácia v sklovcovej dutine a nekroticky zmenená, odlúpená sietnica vo všetkých kvadrantoch bola u 6 pacientov a u 1 pacienta v 3 kvadrantoch (tab. 2).
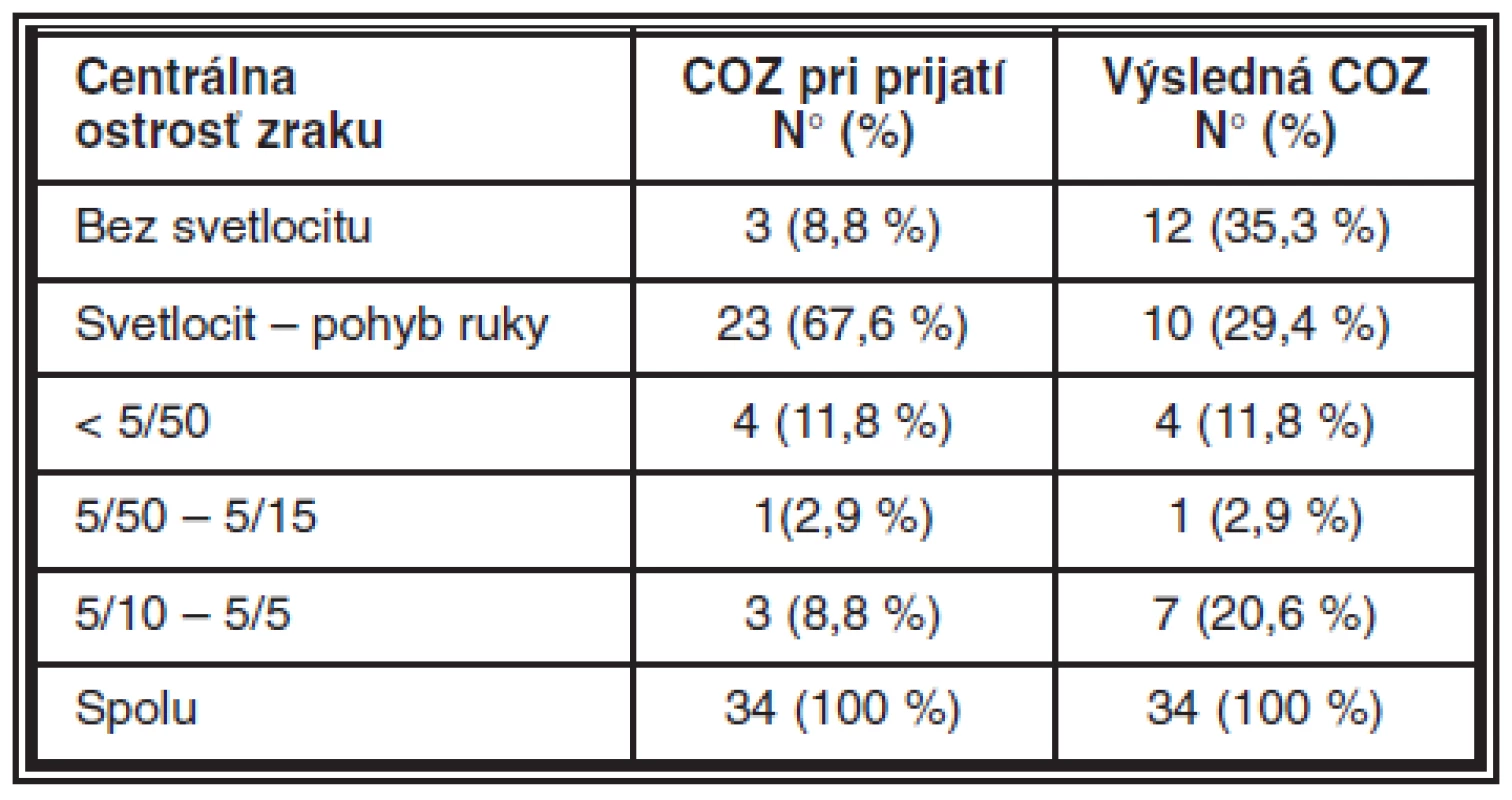
Najlepšie korigovanú centrálnu ostrosť zraku (COZ) 5/50 a lepšiu mali 4 (11,8 %) pacienti, horšiu ako 5/50 a lepšiu ako pohyb ruky 4 (11,8 %) pacienti. Pohyb ruky a horšiu COZ malo až 26 pacientov (76,5 %) (tab. 3).
Od 1.dňa hospitalizácie mali všetci pacienti okrem lokálnej liečby celkovo podávané antibiotiká. V rokoch 1989–1993 sa všetkým pacientom podával intramuskulárne ampicilín s gentamicínom. V rokoch 1994–2003 väčšina pacientov bola liečená trojkombináciou: ampicilín a gentamicín intramuskulárne s intravenózne podaným cefalotínom. Od roku 2004 sa podávali kombinácie gentamicín s cefotaximom, gentamicín s vankomycínom a gentamicín s cefuroximom.
Ako primárne chirurgické ošetrenie bola sutúra rany urobená u 12 pacientov (35,3 %), z toho 10× na inom pracovisku. Do 24 hodín po úraze bola sutúra urobená u 9 pacientov. Primárna PPV (v kombinácii so sutúrou alebo bez nej) bola urobená u 15 pacientov (44,1 %), pričom do 24 hodín sa robila iba u 1 pacienta. Počas primárneho ošetrenia sa u 3 pacientov (8,8 %) odstránilo CVT exomagnetom (posledná extrakcia exomagnetom sa robila v roku 1995), u 3 (8,8 %) sa podali intravitrálne antibiotiká a u jedného pacienta (2,9 %) sa na 3. deň pre vážne poškodenie vnútroočných štruktúr urobila eviscerácia (tab. 4). Presné časové údaje primárneho ošetrenia sú uvedené v tab. 5.
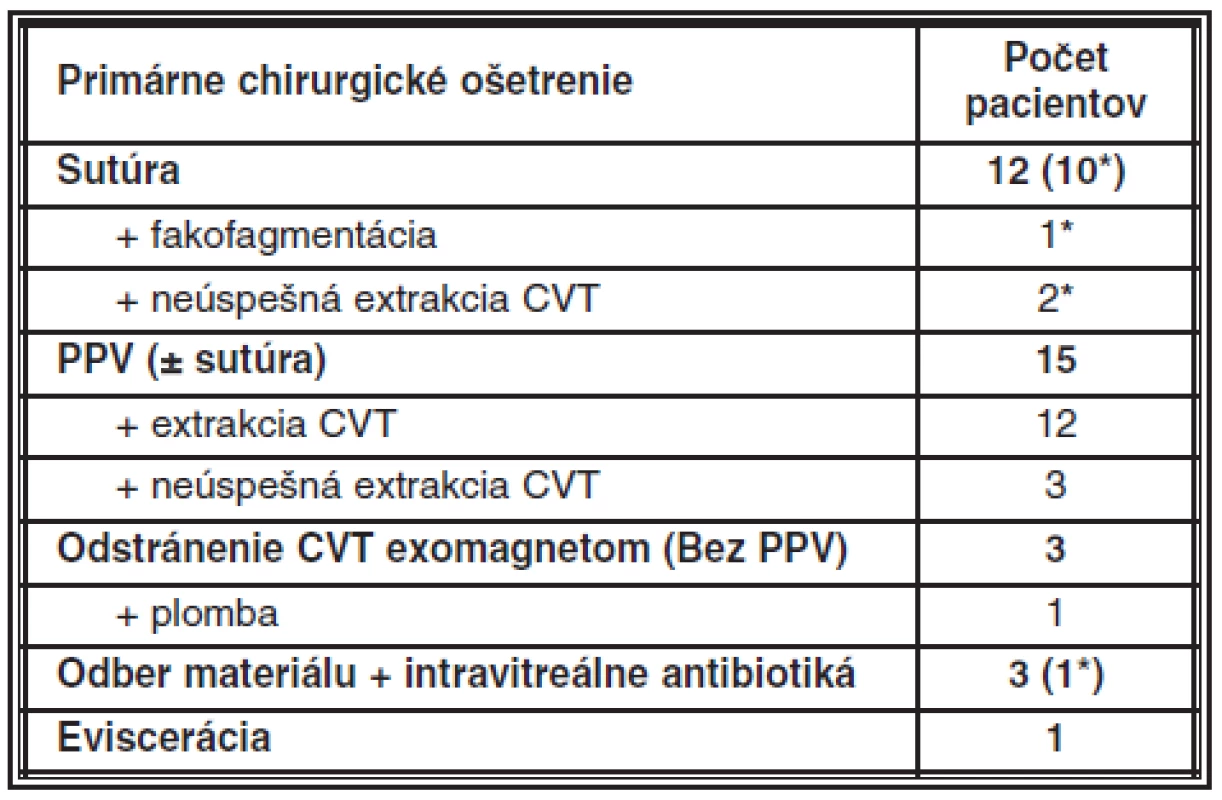
PPV sa počas prvej hospitalizácie na klinike robila u ďalších 13 pacientov, spolu 28× PPV, 82,4 %. Pars plana vitrektómia sa u 22 pacientov robila do 3 dní po úraze, u 4 do 4–7 dní, u 1 na 15. deň a 1 mal PPV urobenú na 25. deň. Na 15. deň po úraze bola robená PPV pacientovi, ktorý išiel v deň úrazu na vyšetrenie k očnému lekárovi, ale CVT nebolo diagnostikované a na kontrolné vyšetrenie prišiel až na 12 deň. Jeden pacient bol vyšetrený na 5. deň po úraze, ale pre vážny zdravotný stav sa CVT odstraňovalo až na 25. deň. Cestou PPV sa CVT odstránilo z 25 očí. Z 3 očí sa počas PPV pre zlú viditeľnosť, alebo peroperačné krvácanie CVT neodstránilo. U dvoch z nich sa pre infaustný stav už k ďalšej operácii nepristúpilo. U jedného pacienta, ktorý mal reoperáciu s plánovaným odstránením CVT do 1 mesiaca, sa pre zlý peroperačný nález prešlo na evisceráciu oka. Pars plana vitrektómia s extrakciou CVT a implantáciou silikonového oleja (SO) sa urobila u 12 pacientov, z nich 8 (66,7 %) pacienti mali odlúpenú sietnicu. Enukleácia po primárnom chirurgickom ošetrení sutúrou bola pre progredujúce známky endoftalmitídy urobená u 2 pacientov, a to na 3. a 6. poúrazový deň.
Veľkosť CVT sa zistila u 27 pacientov a u 7 pacientov sa retrospektívne nepodarilo zistiť veľkosť CVT (2x CVT neodstránené z oka, 3× enukleácia oka a 2× veľkosť nezaznamenaná). U 8 pacientov ani jeden z rozmerov CVT nemal viac ako 3 mm (CVT boli o veľkosti od 1×1×0,5 mm do 3×2,5×0,5mm), u 11 pacientov bol najväčší rozmer v intervale od 3,1 mm do 5 mm (CVT boli od 3,5×2×0,5mm do 5×5×3mm), u 6 pacientov bol od 5,1 mm do 11 mm (CVT boli o veľkosti od 6×3×0,5 do 11×4×1,5 mm) a 2 pacienti mali v oku drôt o veľkosti 12×1mm a 17×1 mm.
Pri prepustení z kliniky mali zlú prognózu 7 pacienti (20,6 %), u ktorých bola prítomná nekróza sietnice. Na konci obdobia sledovania výsledný morfologický stav týchto očí bol: 4 oči atrofické, 1 odlúpenie sietnice pod SO a 2 očí po enukleácii.
V ďalšom období sledovania sa urobilo 36 PPV a 3 enukleácie. Trvalá tamponáda SO je plánovaná u 5 pacientov (1 mal priloženú sietnicu a 4 odlúpenú sietnicu). Na konci obdobia sledovania (stabilizácia stavu) sme vyhodnotili morfologický a funkčný výsledok liečby.
Výsledky
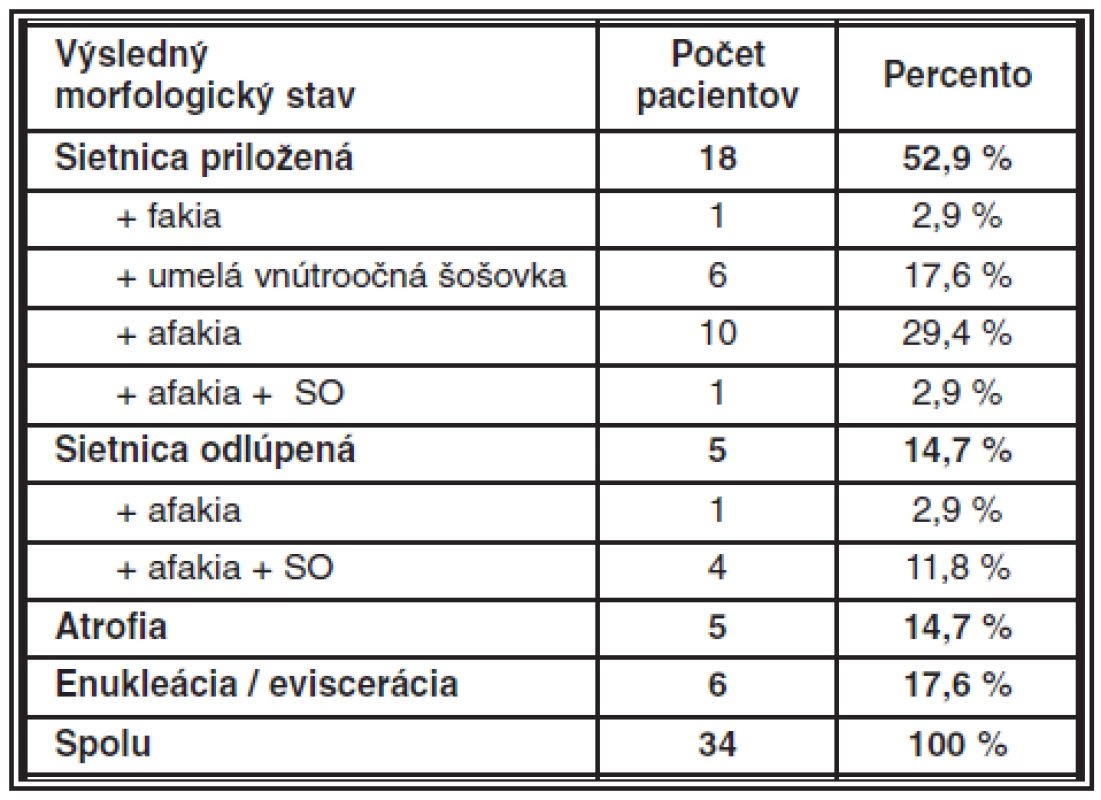
Ako dobrý morfologický výsledok sa hodnotila: umelá vnútroočná šošovka, afakia, jazva rohovky, skléry, makuly alebo sietnice. Medzi oči so zlým morfologickým výsledkom sme zaradili stav po enukleácii alebo eviscerácii oka, atrofiu oka a odlúpenú sietnicu, ktorú nebolo možné aj napriek chirurgickej intervencii priložiť. Dobrý morfologický výsledok sa dosiahol u 18 pacientov (52,9 %). Všetci mali priloženú sietnicu, pričom u jedného pacienta je trvalá tamponáda SO. Šiesti pacienti mali umelú vnútroočnú šošovku a 11 afakiu. Zlý morfologický výsledok mali 16 pacienti (47,1 %). Odlúpenú sietnicu mali 5 pacienti (14,7 %), 5 pacienti (14,7 %) mali atrofiu oka a 6 (17,6 %) boli po enukleácii, resp. po eviscerácii oka (tab. 6).
Ako dobrý funkčný výsledok liečby sa hodnotila COZ 5/50 a lepšia, ktorú malo 8 pacientov (23,5 %). Výslednú COZ horšiu ako 5/50 a lepšiu ako pohyb ruky pred okom mali 4 pacienti (11,8 %), pohyb ruky až svetlocit mali 10 (29,4 %). Bez svetlocitu ostali 12 (35,3 %) pacienti (tab. 3). Bola potvrdená štatisticky významná závislosť medzi iniciálnou a výslednou COZ a medzi iniciálnou COZ a morfologickým výsledkom. Iniciálna COZ lepšia ako pohyb ruky pred okom je dobrým prognostickým ukazovateľom pre dobrú výslednú COZ (Chi - kvadrat test: Hodnota 15,403, df 1, P = 0,000) a pre dobrý morfologický výsledok (Chi - kvadrat test: Hodnota 5,015, df 1, P = 0,025). Z 8 pacientov s iniciálnou COZ lepšou ako pohyb ruky 7 pacientov dosiahlo dobrý morfologický výsledok a 6 pacienti súčasne aj dobrý funkčný výsledok. Z 26 pacientov, ktorí mali iniciálnu COZ pohyb ruky a horšiu, 11 pacienti dosiahli dobrý morfologický (2 pacienti aj dobrý funkčný výsledok) a 15 zlý morfologický výsledok.
Z 8 pacientov, u ktorých ani jeden z rozmerov CVT nebol viac ako 3 mm, 7 pacienti dosiahli dobrý morfologický výsledok. Z 11 pacientov, u ktorých bol aspoň 1 z rozmerov CVT od 3,1 mm do 5 mm, dobrý morfologický výsledok dosiahli 6 pacienti a 5 pacienti dosiahli zlý morfologický výsledok. Všetci pacienti s CVT od 5,1 do 11 mm dosiahli zlý morfologický výsledok. Dvaja pacienti po poranení drôtom mali dobrý morfologický aj funkčný výsledok liečby. Nepreukázala sa štatistická významnosť medzi veľkosťou CVT a funkčným výsledkom a ani medzi morfologickým výsledkom. Z 32 pacientov, u ktorých bolo prítomné kovové CVT (pravdepodobne železné), 17 dosiahli dobrý morfologický výsledok a 15 zlý morfologický výsledok. U pacienta s mosadzným CVT sa dosiahol dobrý morfologický a aj funkčný výsledok a u pacienta s organickým CVT sa dosiahol zlý morfologický aj funkčný výsledok.
V súbore pacientov sa nepreukázala štatisticky významná závislosť medzi načasovaním primárneho ošetrenia a ani od času extrakcie CVT.
Diskusia
Endoftalmitída je jednou z najzávažnejších komplikácií otvorených úrazov oka, ktorá sa vyskytuje v 3 – 15 % [15]. Kuhn (databáza The United States Eye Injury Registry, USEIR) [9] uvádza závislosť rizika vzniku endoftalmitídy od typu úrazu, pričom pri ruptúre oka je riziko 1 %, pri penetračnom poranení 3 %, CVT 5 %, pri perforačnom poranení 0,6 %.
Najčastejšou príčinou vzniku endoftalmitídy pri otvorených úrazoch oka je prítomnosť CVT [9]. Mieler a kol. [10] uvádza riziko vzniku endoftalmitídy pri úraze s CVT 7 – 13 %. Ferreira a kol. [6] mali vo svojom súbore až 20 % výskyt endoftalmitídy. V našom súbore 216 očí s CVT v zadnom segmente oka, bol priebeh ochorenia komplikovaný rozvojom endoftalmitídy v 34 očiach (15,7 %). Pri vstupnom vyšetrení boli príznaky endoftalmitídy v 30 (88,2 %) očiach a u 4 (11,8 %) došlo k rozvoju endoftalmitídy počas hospitalizácie.
Chaundhry a kolektív [7] v retrospektívnej štúdii 589 očí analyzovali rizikové faktory a návrat COZ po úraze s CVT komplikovaného endoftalmitídou. Klinické príznaky endoftalmitídy boli v 44 očiach (7,5 %). Ako priaznivé prognostické faktory označili dobrú iniciálnu COZ, skoré odstránenie CVT (počas 24 hodín) a PPV. Ako nepriaznivé prognostické faktory označili odstránenie CVT viac ako 48 hodín po úraze, CVT zadného segmentu oka a ak sa CVT v zadnom segmente neodstráni cestou PPV. Iniciálnu COZ 20/200 a lepšiu malo 8 (18,2 %) pacientov, 20/400 až svetlocit 36 pacientov (81,8 %). Výslednú COZ 20/200 a lepšiu malo 20(45,5 %) pacientov 20/400 až svetlocit 14 pacientov (31,8 %) a bez svetlocitu ostalo 10 očí (22,7 %). V našom súbore iniciálna COZ 5/50 (20/200) a lepšia bola v 4 (11,8 %), horšia ako 5/50 až svetlocit 27 (79,4 %) a 3 pacienti (8,8 %) boli bez svetlocitu. Výsledná COZ 5/50 (20/200) a lepšia bola u 8 (23,5 %), horšia ako 5/50 až svetlocit u 14 (41,2 %) a 12 pacienti (35,3 %) ostali bez svetlocitu. Bez svetlocitu ostalo 1 oko s odlúpenou sietnicou, 5 očí s atrofiou a 6 očí po enukleácii/eviscerácii oka. Horšie dosiahnuté funkčné výsledky v našom súbore sú spôsobené tým, že u pacientov išlo o pokročilý nález už pri vstupnom vyšetrení. COZ horšiu ako 5/50 mali 30 pacienti (88,2 %) a až 23 pacientov (67,6 %) malo v tomto čase zápalovú exsudáciu v zadnom segmente. Všetci mali CVT v zadnom segmente, čo aj Chaundry zaradil medzi nepriaznivé prognostické faktory [6]. Už pri ukončení 1. hospitalizácie bola u 7 pacientov jasná zlá prognóza v zmysle straty oka alebo jeho funkcie a 3 oči boli po enukleácii.
Včasná diagnostika poranenia oka s CVT je základným predpokladom pre správne ošetrenie úrazu. Pri každom otvorenom úraze oka treba uvažovať o možnej prítomnosti CVT [14]. Spôsob ošetrenia každého CVT je individuálny a závisí od rozsahu poranenia, charakteru, veľkosti a uloženia CVT. Na výsledný stav má značný vplyv aj rozsah primárneho poranenia, ako aj výskyt peroperačných a pooperačných komplikácii [13]. Názory na liečbu ťažkých úrazov oka sú stále nejednotné. Kuhn [9] doporučuje pri vysokom riziku vzniku endoftalmitídy okamžité odstránenie CVT. Ak nie je vysoké riziko vzniku endoftalmitídy a CVT zasiahlo sietnicu a hlbšie uložené štruktúry, môže sa CVT odstrániť hneď (iba ak má chirurg dostatočné skúsenosti a prístrojové vybavenie), alebo sa rana uzatvorí a CVT sa odstráni do 4 dní. Počas revízie zadného pólu, ak CVT je zapichnuté hlboko do choroidey, alebo až do skléry, má byť po hlbokej endodiatermii urobená chorioretinektomia a podané intravitreálne antibiotiká. Pröll [11] tiež poukazuje na to, že lepšie výsledky pri ťažkom úraze oka sa dosiahnú, ak sa PPV urobí do 100 hodín po úraze. Postup, pri ktorom sa uplatňuje názor, že je lepšie konať, ako riešiť komplikácie po ťažkom úraze oka, je predmetom skúmania súčasnej prospektívnej multicentrickej štúdie, ktorú vedie USEIR. Liečba posttraumatickej endoftalmitídy je jasne stanovená: včasná PPV, intravitreálne, celkovo a lokálne podávané antibiotiká [9]. Azada a kol. [3] na základe štúdie zistili, že kompletná PPV s implantáciou SO zlepšuje dosiahnutý výsledok. Dotřelová a kol. [5] v retrospektívnej štúdii tiež potvrdili pri pokročilej akútnej exogénnej endoftalmitíde priaznivý účinok implantácie SO počas PPV a doporučili tento postup ako metódu voľby s dodržiavaním zásad komplexnej liečby antibiotikami. Kuhn [9] uvádza, že SO sa môže, ale nemusí implantovať pri posttraumatickej endoftalmitíde. Mal by byť však implantovaný pri závažnom poškodení sietnice ako sú diery, odlúpenie sietnice a rozsiahla nekróza. My sme implantovali SO celkovo 12 pacientom, pričom 7 (58,3 %) mali odlúpenú sietnicu. Paradoxne Knox a kol. [8] uvádza, že okamžité podanie intravitreálnych antibiotík s oneskoreným odstránením CVT v očiach s endoftalmitídou je vhodnou alternatívou jeho okamžitého odstránenia.
Záver
Endoftalmitída predstavuje pre pacienta aj oftalmológa vážny stav, ktorý má zlú prognózu a často vedie k vážnemu poškodeniu oka a jeho zrakovej funkcie. Rýchle stanovenie diagnózy a správna liečba sú rozhodujúce pre dosiahnutie dobrého morfologického a funkčného výsledku.
Prednesené na Vedeckých pracovných dňoch Slovenskej Oftalmologickej Spoločnosti vo Zvolene 2. – 4. 10. 2008.
MUDr. Adela Potočková
Klinika oftalmológie LF UK
Mickiewiczova 13
813 69 Bratislava
Do redakce doručeno dne 17. 12. 2008
Do tisku přijato dne 19. 5. 2009
Sources
1. Alfaro, D., V.: Intravenous Antibiotics in Open – globe Injuries, s. 65–69, v: Vitreoretinal Surgery of Injured Eye. Lippincot - Raven Publishers, 1999.
2. Alfaro, D., V., Roth, D., Liggett, P., E.: Postraumatic endophthalmitis. Causative organism, Treatment, and Prevention. Retina, 14, 1994 : 206-211
3. Azad, R., Ravi, K., Tawar, D., Kumar, N.: Pars plana vitrectomy with or without silicone oil endotamponade in post-traumatic endophthalmitis. Graefes Arch. Clin. Exp. Ophthalmol., 242, 2003 : 478-483 –
4. Barry, P., Behrens-Baumann, W.: Uwe Pleyer and David Seal: ESCRS Guidelines on prevention, investigation and management of post-operative endophthalmitis. Version 2, supported by Santen, August 2007, 37 s.
5. Dotřelová, D., Dvořák, J., Kalvodová, B., Štěpánková J.: Pars plana vitrektomie s primární implantací silikonového oleje v léčbě akutní exogenní endoftalmitidy na očích bez odchlípení sítnice. Čes. a slov. Oftal., 2003, 59 : 146–152.
6. Ferreira, N., Pessoa, B., Angelina, A., M.: Prognostic factors of posterior segment intraocular foreign body – our experience. 091, s. 34; 8-th Symposium of the International Society of Ocular Trauma. Wűrzburg, 19.–22. June 2008. Abstracts, 64 s.
7. Chaundhry, I., A., Shamsi, F., A., Al - Theeb, A., et al.: Incidence and visual outcome of endophthalmitis a intraocular foreign bodies. Graefes Arch. Clin. Exp. Ophthalmol., 246, 2008, 2 : 181–186.
8. Knox, F., A., Best, R., M., Kinsella, F., et al.: Management of endophthalmitis with retained intraocular foreign body. Eye, 18, 2004, 2 : 179–182.
9. Kuhn, F.: Ocular Traumatology. Springer-Verlag Berlin Heidelberg, 2008, 538 s.
10. Mieler, W., F., Ellis, M., K, Williams, D., F., Han, D., P.: Retained intraocular foreign bodies and endophthalmitis. Ophthalmology, 97, 1990, 11 : 1532–1538.
11. Pröll, D., Schrader, W., F: Timing of vitrectomy for severe ocular trauma is crucial for the functional outcome, evidence from retrospective data. 035, s. 14; 8-th Symposium of the International Society of Ocular Trauma, Wűrzburg, 19.–22. June 2008. Abstracts, 64 s.
12. Rozsíval, P. et al.: Oční lékařství. Galén, 2006, 373 s.
13. Strmeň, P., Krásnik, V., Vavrová, K.: Cudzie vnútroočné telesá v zadnom segmente. Česká a slovenská oftalmologie, 56, 2000, 2 : 75–83.
14. Strmeň, P., Krásnik, V., Vavrová, K.: Problémy diagnostiky cudzích vnútroočných telies v zadnom segmente. Čes. a slov. Oftal., 56, 2000, 2 : 84–92.
15. Viestenz, A., Schrader, W., F., Behrens-Baumann, W.: Traumatic Endophthalmitis Prevention Trial (TEPT). 047, s. 18; 8-th Symposium of the International Society of Ocular Trauma. Wűrzburg, 19.–22. June 2008. Abstracts, 64 s.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2009 Issue 4
-
All articles in this issue
- Endophtalmitis after Injury with Intraocular Foreign Body in Posterior Segment of the Eye
- Retinal and Macular Changes after Surgical Treatment of Retinal Detachment
- Functional Integrity of Neural Retina in 2. Type Diabetics
- Malignant Masquerade Syndromes
- Influence AquaLase at Corneal Endothelial Cells
- Comparison of Contact and Immersion Techniques of Ultrasound Biometry in Terms of Target Postoperative Refraction
- Oclusion of Upper Ophthalmic Vein – a Case Report
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Retinal and Macular Changes after Surgical Treatment of Retinal Detachment
- Malignant Masquerade Syndromes
- Oclusion of Upper Ophthalmic Vein – a Case Report
- Endophtalmitis after Injury with Intraocular Foreign Body in Posterior Segment of the Eye