Liečba Angioid streaks (lakové trhliny) pomocou anti-VEGF
Treatment of Angioid Streaks with Bevcizumab
Purpose:
To evaluate the possibility to treat the chorioidal neovascularisation in angioid streaks with the help of Bevacizumab. Chorioidal neovascularisation is here the main reason responsible for destroying the vision and affects about 70–85% of patients with this disease. Material and methodic: 50 years old woman with 2 weeks anamnesis of worsening of vision on left eye. She claims deformed view in the middle of the visual field and mild decrease of visual acuity. BCVA was 0.9 and examination with Amsler grid showed line distorsion in the central part. After fundus examination, angiography and OCT we set diagnosis: angioid streaks complicated by subfoveal chorioidal neovascularisation. We proposed patient treatment with intravitreal Bevacizumab and subsequently started the therapy.
Results:
one week after bevacizumab application, patient claims vanishing of vision distortion. In four weeks metamorphopsis completely disappeared and BCVA reached 1.2. OCT and FAG showed less leakage. After initial improvement and 7 months of standstill there comes again to vision deterioration (BCVA 0.7). We were obliged to reinject 1.25 mg of Bevacizumab and VA improved to 0.9 and also the deformation was less. Three months after second injection VA was again decreased and patient was treated with third injection. Patient is followed up for period of 12 months with mild deformation of picture and VA 0.7. It was not observed any side effect of treatment.
Conclusions:
The treatment of the chorioidal neovascularisation in angioid streaks is another possibility with the help of Bevacizumab.With this treatment can be delayed the devastation of VA with subfoveal neovascularization. It seems that the treatment is only temporaly and during the 12 months follow up came to a few relapse.
Key words:
angioid streaks, bevacizumab, subfoveal neovascularization.
Authors:
M. Černák 1; O. Markovic 2; A. Černák 1
Authors‘ workplace:
Očná klinika SZU, Bratislava, prednosta prof. MUDr. Andrej Černák, DrSc., 2Očná klinika AKH, Linz, prednosta doc. Prglinger Siegfried M. D.
1
Published in:
Čes. a slov. Oftal., 66, 2010, No. 2, p. 72-75
Overview
Cieľ práce:
poukázať na možnosť využitia anti-VEGF liečby u angioid streaks, kde chorioidálna neovaskularizácia je hlavnou príčinou zhoršenia videnia a postihuje 70–85 % pacientov s týmto ochorením.
Materiál a metodika:
50-ročná pacientka s anamnézou 2-týždňového zhoršenia videnia na ľavom oku a pokrivením obrazu v centre zorného poľa. Pri vstupnom vyšetrení bola najlepšia korigovaná zraková ostrosť do diaľky 0,9 a pri vyšetrení Amslerovou mriežkou udávala pokrivenie čiar v centrálnej časti. Po oftalmoskopickom vyšetrení sme mali podozrenie na angioidné prúžky. Túto diagnózu sme definitívne potvrdili FAG a OCT vyšetrením. Bola stanovená diagnóza klasická subfoveálna chorioneovaskularizácia pri angioidných prúžkoch. Pacientke sme navrhli terapiu s anti–VEGF, intravitreálnym podaním 1,25 mg Bevacizumabu.
Výsledky:
Po týždni od aplikácie pacientka udáva subjektívne zlepšenie videnia, takmer úplné vymiznutie pokriveného obrazu. Pri kontrole po 4 týždňoch metamorfopsie úplne vymizli a najlepšia korigovaná zraková ostrosť do diaľky dosahovala hodnotu 1,2. FAG vyšetrenie ukázalo vymiznutie presakovania a na OCT došlo k zmenšeniu intra a subretináleho edému. Po úvodnom zlepšení stavu a 7-mesačnom období „kľudu“ došlo k opätovnému zhoršeniu stavu, vízus poklesol na 0,7. Bol opakovane podaný 1,25 mg Bevacizumab, po ktorom pacientka udávala menšiu deformáciu obrazu a zraková ostrosť sa zlepšila na 0,9. Po 3 mesiacoch došlo k ďalšiemu zhoršeniu (vízus 0,5) a pacientke bola podaná tretia injekcia 1,25 mg Bevacizumabu. Pacientka je naďalej sledovaná u nás po dobu 12 mesiacov so stále miernou deformáciou obrazu a zrakovou ostrosťou 0,7. Počas obdobia sledovania sme nepozorovali žiadne nepriaznivé účinky liečby.
Záver:
Liečba subfoveálnej CNV ako komplikácie nálezu pri angioidných prúžkoch je ďalšou možnosťou využitia anti-VEGF liekov podobne ako v prípade vekom podmienenej degenerácie makuly. Z našich poznatkov vyplýva, že touto liečbou môžeme zvrátiť devastujúci vplyv subfoveálnej CNV na zrakovú ostrosť pacienta. Zdá sa ale, že účinok anti-VEGF látok na stabilizáciu ochorenia je iba dočasný a za obdobie sledovania 12 mesiacov došlo u pacientky k viacerým relapsom tohto ochorenia. Za obdobie 12 mesiacov sme pacientke podali 3 dávky 1,25 mg Bevacizumabu.
Kľúčové slová:
angioid streaks, bevacizumab, subfoveálna neovaskularizácia
Úvod
V roku 1889 Doyne (4) popísal angioidné prúžky u pacienta s retinálnou hemorágiou v dôsledku traumy. Neskôr v 1892 Knapp (7) pomenoval ochorenie angioidné prúžky, pretože pripomínajú krvné cievy. Angioidné prúžky sú dôsledkom patologických zmien vo vrstve Bruchovej membrány, ktoré boli histologicky potvrdené už v roku 1939 Hagedoornom (6). Histologicky trhliny Bruchovej membrány sú sprevádzané zánikom či trhlinami choriokapilaris, stenšením retinálneho pigmentového epitelu. Farba angioidných prúžkov potom závisí na stave cievnatky, ktorá presvitá stenčeným pigmentovým epitelom nad trhlinami Bruchovej membrány. V patogenéze ochorenia sa predpokladá aj kombinácia difúznej elastickej degenerácie Bruchovej membrány s hromadením železa z hemolýzy v elastických vláknach so sekundárnou mineralizáciou a oklúziou malých ciev. Ťah vnútorných a vonkajších očných svalov na oblasť optického nervu pôsobí na Bruchovu membránu a hrá bezpochyby hlavnú úlohu pri vzniku trhlín (3). Tieto sily majú rovnaký smer ako radiálne uložené angioidné prúžky, ktoré vychádzajú od terča zrakového nervu ako červenohnedé alebo šedavé pruhy. Niekedy komunikujú v tvare kruhu okolo zrakového terča, obyčajne bývajú náhle ukončené a len zriedkavo dosahujú za ekvátor. Na očnom pozadí sa pridružuje aj peripapilárna chorioidálna atrofia, fokálne chorioretinálne jazvy, drúzy terča zrakového nervu (až 25 % pacientov) (3). Angioidné prúžky sú spočiatku asymptomatické a diagnostikujú sa len náhodne. Po čase u viac ako 70 % prípadov dochádza k vážnemu poškodenie centrálnej zrakovej ostrosti a je spôsobené jednou z nasledovných príčin:
- vznikom chorioidálnej neovaskularizácie so seróznym alebo hemoragickým odlúčením fovey (najvážnejšia komplikácia),
- ruptúrou chorioidey v dôsledku triviálnej traumy so sekundárnou hemorágiou postihujúca foveu,
- rozšírením prúžkov do oblasti fovey s poškodením RPE a choriokapilár môže spôsobiť permanentnú stratu centrálnej zrakovej ostrosti.
S angioidnými prúžkami bývajú pomerne často združené systémové ochorenia nielen pseudoxantoma elasticum (Groenblad-Strandbergov sy), ostitis deformans (Morbus Paget) či Ehlers-Danlosov sy. sprevádzaný zvýšenou elasticitou kože a kĺbnych väzov, ale i častým postihnutím kardiovaskulárneho systému na podklade zmien elastických vlákien v stenách artérií stredného a veľkého kalibru (arteriálna hypertenzia, oklúzia koronárnych a mozgových tepien) (1).
Materiál a metodika
50-ročná pacientka sa dostavila s anamnézou dva týždne trvajúceho zhoršenia videnia na ľavom oku. Udávala pokrivený obraz v centre zorného poľa a mierne zhoršenie ostrosti videnia. Pretože jej matka sa lieči na vlhkú formu vekom podmienenej degenerácie makuly, z obavy, že ide o to isté ochorenie, prišla na vyšetrenie.
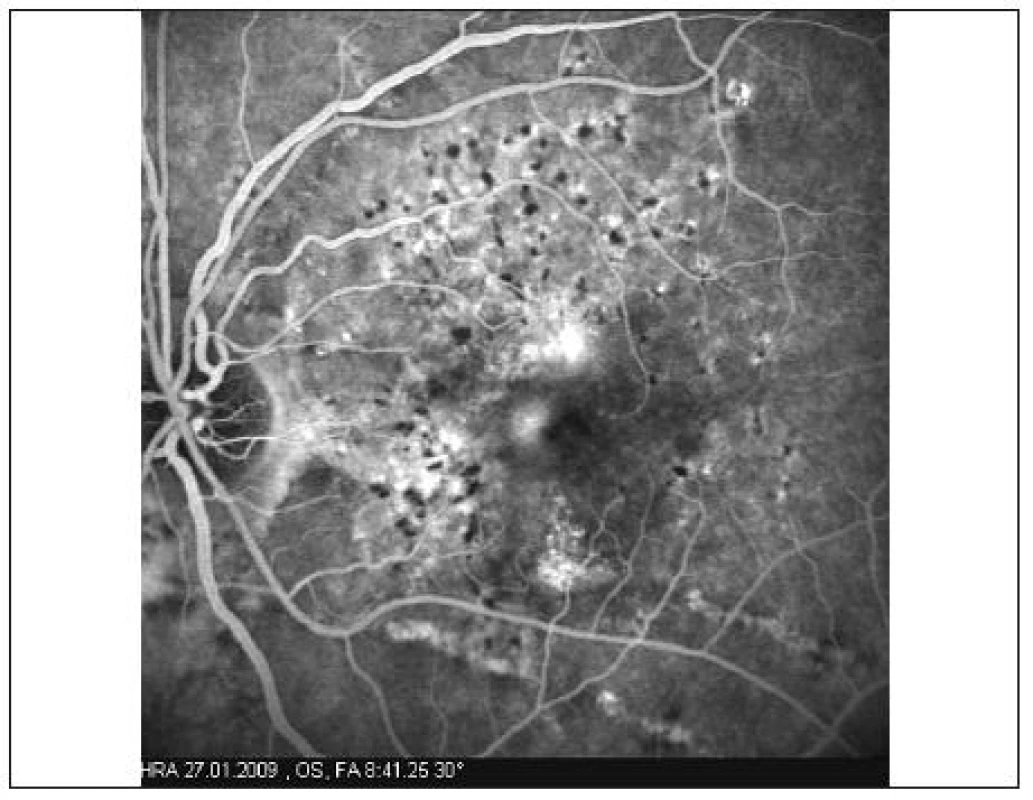
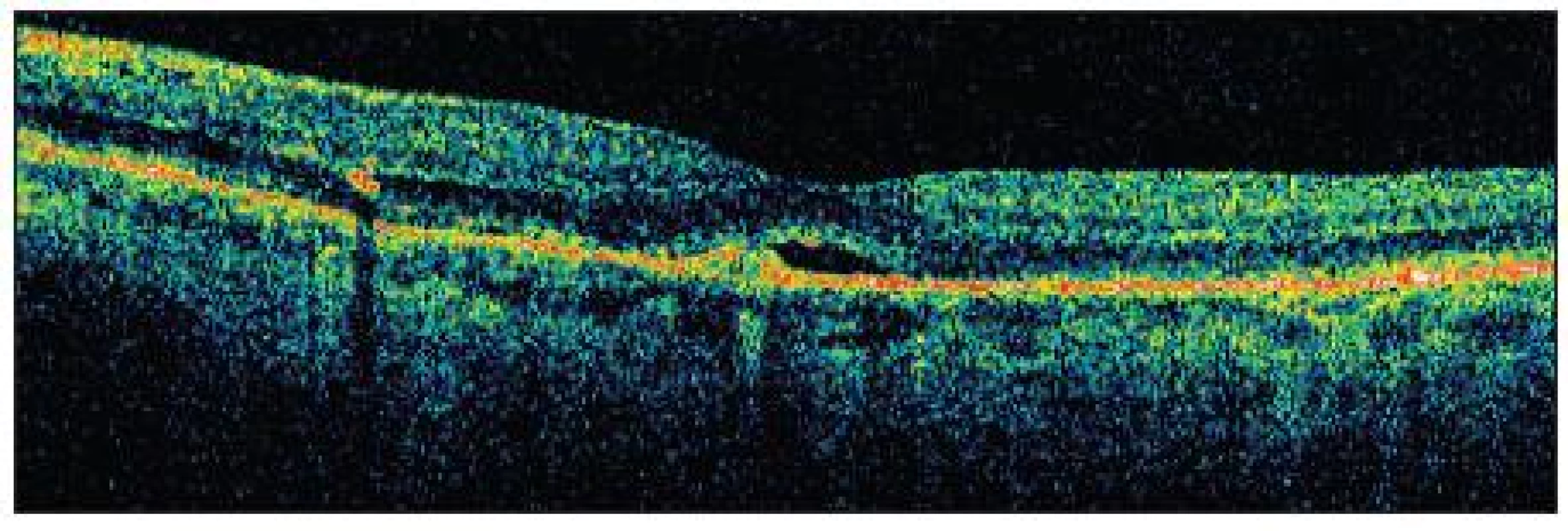
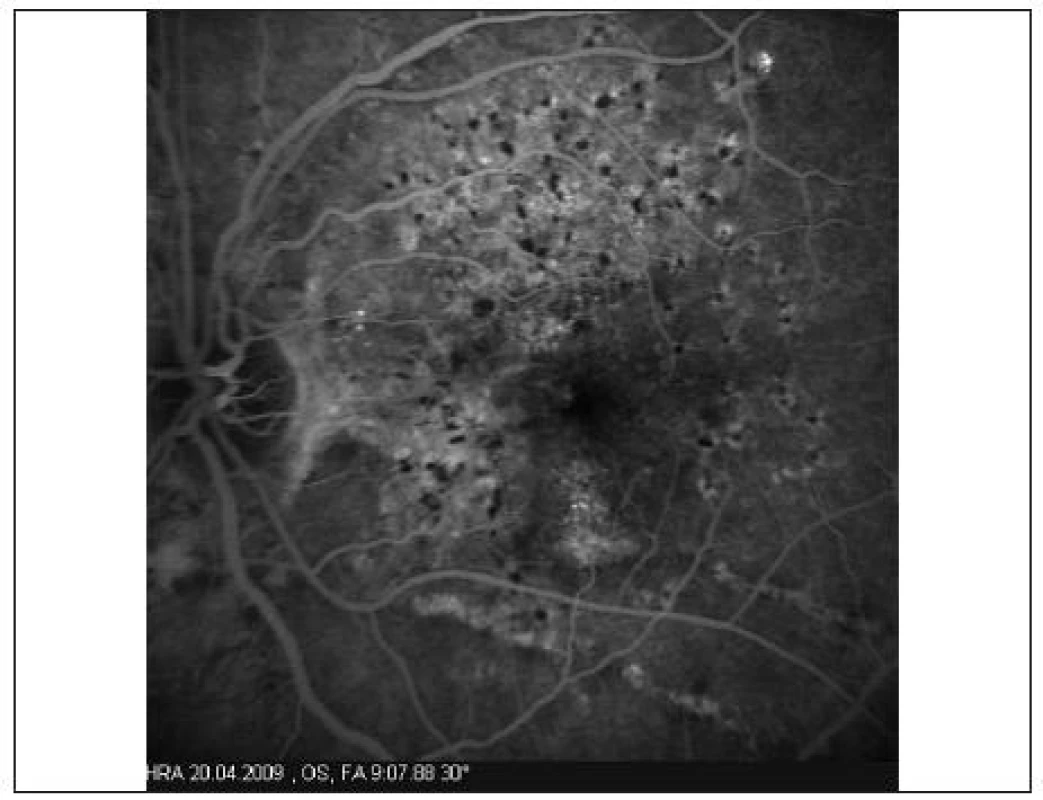
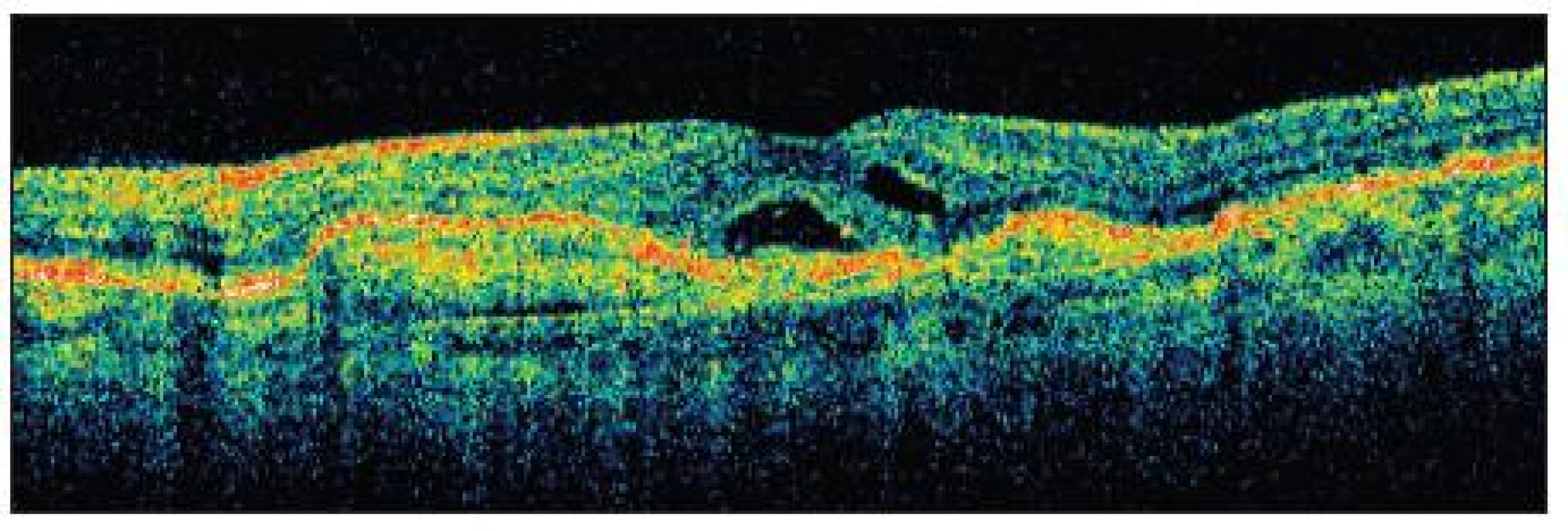
Pri vstupnom vyšetrení bola korigovaná zraková ostrosť do diaľky na pravé oko 1,0 na ľavé oko 0,9. Pri vyšetrení Amslerovou mriežkou udávala pokrivenie čiar v centrálnej časti pred ľavým okom. Po oftalmoskopickom vyšetrení sme mali podozrenie na angioidné prúžky (obr. 1 a 2) so subfoveolárnou chorioidálnou neovaskularizáciou. Túto diagnózu sme definitívne potvrdili FAG a OCT vyšetrením (obr. 3 a 5). Pacientke sme stanovili konečnú diagnózu klasická subfoveolárna chorioneovaskularizácia pri angioidných prúžkoch a navrhli liečbu s anti-VEGF.
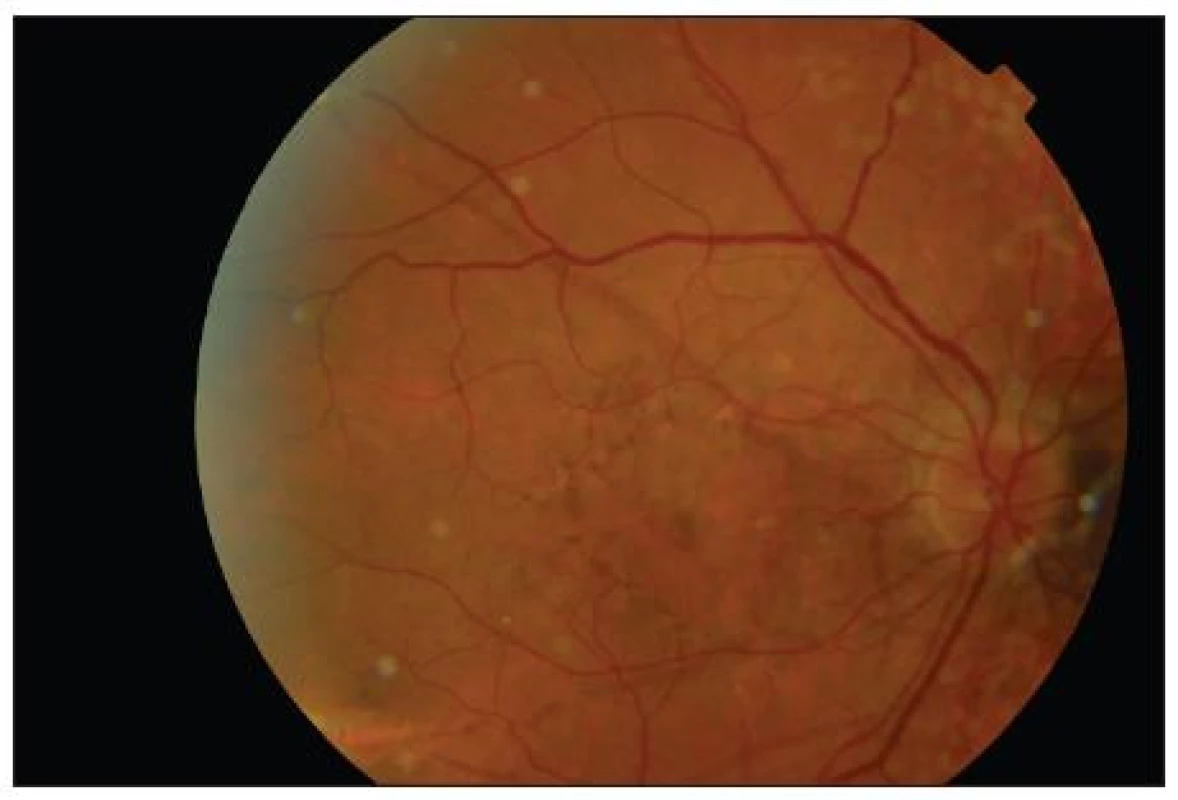
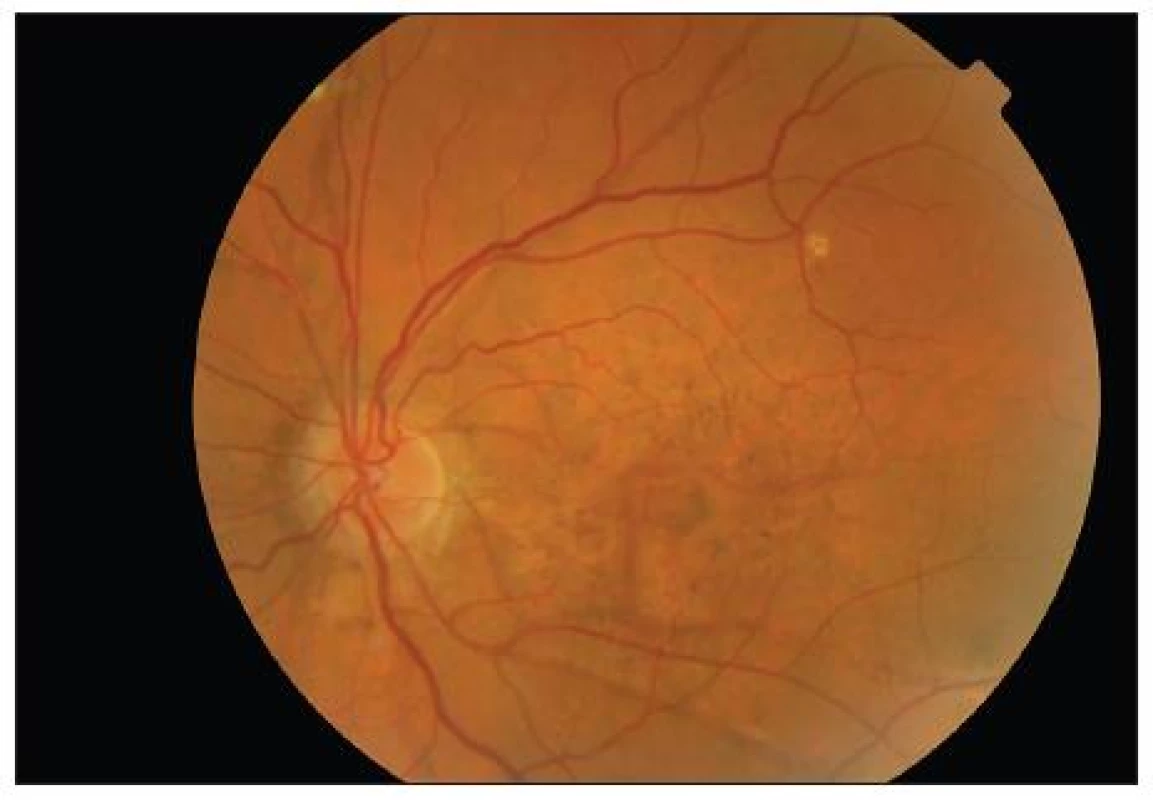
V osobnej anamnéze pacientky je intolerancia laktózy, ako 16-ročnej jej „niečo“ diagnostikovali na koži, nevedela presne čo, prekonala cievnu mozgovú príhodu v roku 2001. Rodinná anamnéza bola bez pozoruhodností.
Interné vyšetrenie odhalilo arteriálnu hypertenziu III. stupňa, NCMP (2001). Duplexná ultrasonografia bez výraznejších aterosklerotických a iných degeneratívnych zmien, bez hemodynamicky závažnej stenotizácie. Normálna hrúbka intimomediálneho komplexu.
Kardiologické vyšetrenie a echokardiografia bez patologických zmien, pľúcna hypertenzia nezistená, perikardiálny výpotok neprítomný.
Dermatologické vyšetrenie s biopsiou kože potvrdilo diagnózu pseudoxantoma elasticum.
Výsledky
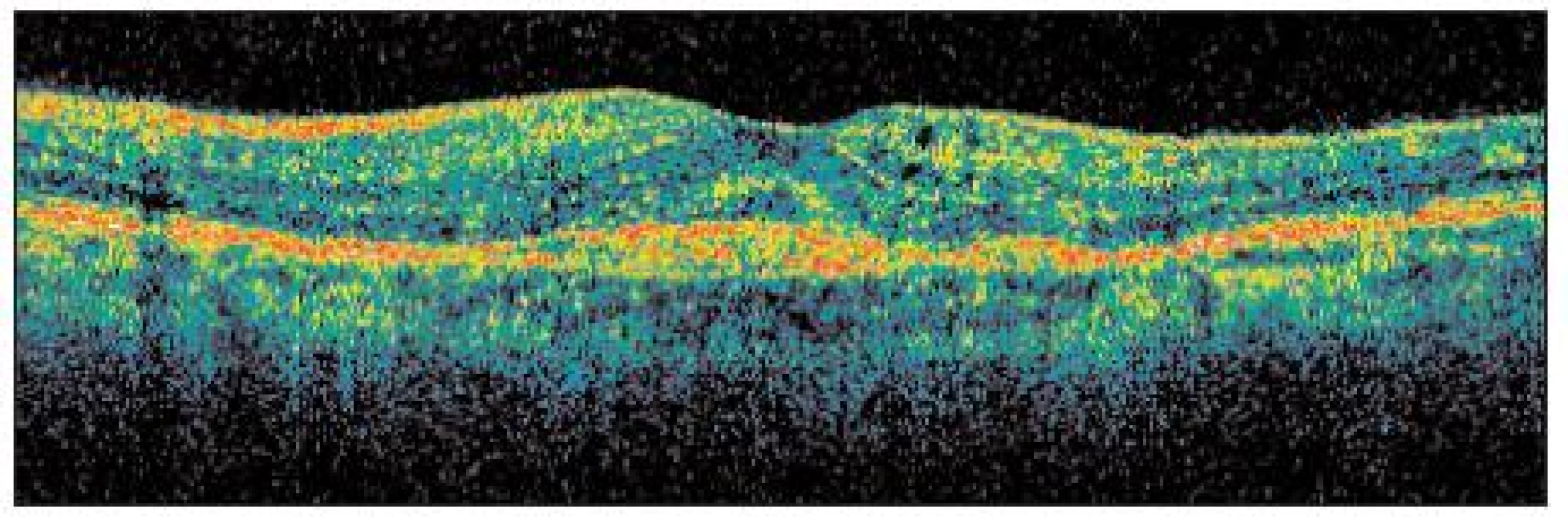
Pacientku sme liečili intravitreálnym podaním 1,25 mg Bevacizumabu. Pri kontrole o týždeň od aplikácie udávala subjektívne zlepšenie videnia. Po 4 týždňoch došlo k výraznému subjektívnemu zlepšeniu zrakovej ostrosti na 1,2, k vymiznutiu metamorfopsií. FAG (obr. 4) potvrdila vymiznutie presakovania vo všetkých fázach angiogramu, na OCT (obr. 6) sme pozorovali zmenšenie intra a subretinálneho edému, ale s pretrvávajúcou malou abláciou neuroretiny. Po úvodnom zlepšení stavu a 7-mesačnom období „kľudu“ došlo k opätovnému zhoršeniu videnia na 0,7 a deformácii obrazu. Pacientke bol opakovane podaný 1,25 mg Bevacizumab do sklovca. Aj po druhej aplikácii pacientka udávala mierne zlepšenie deformácie obrazu a zraková ostrosť sa zlepšila na 0,9. Za ďalšie tri mesiace došlo k zhoršeniu videnia na 0,5 a pacientke bola podaná ďalšia dávka 1,25 mg Bevacizumabu. Pacientka je naďalej sledovaná u nás po dobu 12 mesiacov s mierne pretrvávajúcou deformáciou obrazu (obr. 7) a zrakovou ostrosťou 0,7. Počas obdobia sledovania sme nepozorovali žiadne nepriaznivé účinky liečby.
Diskusia
Videnie býva pri angioidných prúžkoch dlho normálne, avšak po čase u viac ako 75 % dochádza pod vplyvom rôznych komplikácií k poklesu videnia pod 0,1 (3, 7, 8, 9, 14). Pokiaľ sú angioidné prúžky asymptomatické, neindikuje sa žiadna liečba. Nakoľko pacienti s týmto ochorením sú rizikovejší na ruptúru chorioidey a subretinálne hemoragie aj po nepatrnej traume, doporučuje sa nosenie ochranných okuliarov pri práci alebo športe. Možnosti liečby pri vzniku komplikácii sú laserová liečba (5, 9, 11), fotodynamická liečba (8, 13, 14) a najnovšie liečba podaním anti-VEGF do sklovca (1, 2, 10, 12, 15).
Laserová fotokoagulácia včítane xenonového a argonového lasera sa používa od začiatku 70. rokov. Prvé výsledky liečby neboli presvedčivé a niektorí autori (5, 9) ju nedoporučovali. Malé úspechy sa preukázali len pre lézie lokalizované najmenej 100 μ od avaskulárnej zóny makuly, ale lézie sa obyčajne rozšírili aj do foveoly, alebo vznikla jazva, ktorá poškodila videnie (5, 9). Laserová liečba môže spomaliť progresiu chorioidálnej neovaskularizácie smerom k makule ak je aplikovaná adekvátne a tým stabilizovať videnie (11). V mnohých prípadoch je liečbu potrebné opakovať pre návratnosť CNV, ktorá je až v 77 % a je vyššia ako pri VPDM alebo degeneratívnej myopii (5, 11).
Lee et al. (8) hodnotili fotodynamickú liečbu s verteroporfirínom u subfoveolárnej CNV s angioidnými prúžkami. Po liečbe pozorovali krátkodobé zmenšenie presakovania fluoresceínu bez zhoršenia centrálneho videnia. Dlhodobý efekt je však neznámy pre vysoké riziko návratnosti CNV. Fotodynamická terapia sa zdá, že spomaľuje progresiu, ale nezabráni progresii choroby, ktorá je spojená s následným zhoršením videnia (13, 14).
Viacerí autori (1, 2, 10, 12,1 5) poukázali, že krátkodobé výsledky s podaním 1,25 mg Bevacizumabu do sklovca sú efektívne, liečba je dobre znášaná, ale je len dočasná a musí byť opakovaná. Aj u našej pacientky sa po prvej aplikácii videnie upravilo na normu, zmenšilo sa presakovania fluoresceínu. Tento stav trval 7 mesiacov a došlo k opätovnému zhoršeniu videnia. Po druhej aplikácii Bevacizumabu došlo síce k zlepšeniu centrálnej zrakovej ostrosti, ale videnie sa už nevrátilo na normu a pretrvávala aj mierne deformácia obrazu. Po ďalších troch mesiacoch došlo k progresii ochorenia a bola podaná tretia dávka Bavacizumabu. Aj po nej došlo k zlepšeniu videnia, ale videnie už je len na hodnote 0,7 a pretrváva aj mierna deformácia obrazu. Toto je stav po 12 mesiacoch sledovania pacienta.
Záver
Liečba subfoveálnej CNV ako komplikácie nálezu pri angioidných prúžkoch je ďalšou možnosťou využitia anti-VEGF liekov, podobne ako v prípade vekom podmienenej degenerácie makuly. Intravitreálna liečba Bevacizumabom pre subfoveálnu CNV sekundárne vzniknutej pri angioidných prúžkoch je efektívna, redukuje centrálnu hrúbku sietnice a upravuje centrálnu zrakovú ostrosť. Tento efekt je však len dočasný, u našej pacientky trval 7 mesiacov, a došlo k recidíve CNV. Po druhom podaní Bevacizumabu trval efekt len tri mesiace a musela byť podaná tretia injekcia. Aj po tretej injekcii došlo k zlepšeniu videnia, ale už trvale je pokles videnia a deformácia obrazu.
Z našich poznatkov ako aj z poznatkov iných autorov vyplýva, že touto liečbou môžeme spomaliť, ale asi nie zastaviť devastujúci vplyv subfoveálnej CNV na zrakovú ostrosť. Preto vyhodnotenie tejto liečby vyžaduje väčší súbor pacientov a dlhodobejšie pozorovanie.
MUDr. Martin Černák
Antolská 11, 851 07 Bratislava
e-mail:
cernakmartin@yahoo.co.uk
Sources
1. Bhatnagar, P., Freund, K.B. Spaide R.F., et al.: Intravitreal Bevacizumab for the Management of Choroidal Neovascularization in Pseudoxanthoma Elasticum, Retina, 27, 2007; 7 : 897–902
2. Cakir, M., Cekic, O., Yilmaz, F.: Intravitreal bevacizumab for idiopathic choroidal neovascularization, Journal of American Association for Pediatric Ophthalmology an Strabismus, 13, 2009; 3 : 296–298
3. Clarkson, J.G., Altman, R.D.: Angioid streaks, Surv. Ophthalmol., 26, 1982; 5 : 235–246
4. Doyne, R.W.: Choroidal and retinal changes the results of blows on the eyes, Trans. Ophthal, 1889, 9 : 128
5. Gelisken. O., Hendrikse, F., Deuman, A.F.: A long-term follow-up study of laser coagulation of neovascular membrane in angioid streaks. Am J. Ophthalmol., 105; 1988; 299–303
6. Hagedoorn, A.: Angioid streaks, Arch Ophthalmol., 1939, 21, 746–774
7. Knap, H.: On the formation of dark angioid streaks as an unusual metamorphosis of retinal hemorrage. Arch. Ophthal., 1892, 21 : 289–292
8. Lee, J.M., Nam, W.H., Kyoung Kim, H.: Photodynamic Therapy With Verteporfin for Choroidal Neovascularization in Patients with Angioid Streaks, Korean J Ophthalmology, 21, 2007; 3 : 142–145
9. Lim, J.I., Bressler, N.M., Marsh, M.J. et al.: Laser treatment of choroidal neovascularization in angioid streaks, Am. J. Ophthalmol., 116; 1993; 414–423
10. Liu, Y.CH., Yang, Ch. S., Shyong, M.P. et al.: Intravitreal Injection of bevacizumab for the Treatment of Choroidal Neovascularization in a Patient with Angioid Streaks, Journal of Chinese Medical Association, 72, 2009; 2 : 98–102
11. Pece, A., Avanza, P., Galli, N. et al.: Laser photocoagulation of choroidal neovascularization in angioid streaks, Retina, 17; 1997; 12–16
12. Sachdev, N., Vishawanathan, K., Gupta, V. et al.: Intravitreal bevacizumab (Avastin) in choroidal neovascular membrane in angioid strreaks, Indian Journal of Ophthalmology, 55, 2007; 6 : 457–458
13. Schargus, M., Cuthoff, R., Keilhauer, C. et al.: Photodynamische Therapie mit Verteporfin bei klassischer chorioidaler neovaskularisation bei Patienten mit Angioid Streaks, Klinische Monatsblätter fűr Augenheilkunde, 223, 2006; 12 : 987–992
14. Spaide, R.F., Martin, Melissa, L.B.S., Slakter, J. et al.: Treatment of idiopathic subfoveal choroidal neovascular lesion using photodynamic therapy with verteroporfin, American Journal of Ophthalmology, 134, 2002; 1 : 62–68
15. Wiegand, T.W., Rogers, A.H., McCabe, F. et al.: Intravitreal bevacizumab (Avastin) treatment of choroidal neovascularisation in patients with angioid streaks, British Journal of Ophthalmology, 93, 2009; 47–51
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2010 Issue 2
-
All articles in this issue
- Využití moderních vyšetřovacích metod k časné diagnostice pigmentového glaukomu a syndromu pigmentové disperze
- Přínos ERG v časné diagnostice chlorochinové a hydroxychlorochinové makulopatie
- Implantace stenopeické aniridické zadněkomorové nitrooční čočky u poúrazových stavů – ano či ne?
- Liečba Angioid streaks (lakové trhliny) pomocou anti-VEGF
- Význam vitrektomie u diabetického makulárního edému a morfometrie chirurgicky odstraněné vnitřní limitující membrány
- Vliv operace idiopatické makulární díry s peelingem MLI a plynnou tamponádou na elektrickou funkci sítnice
- Využití intravitreální aplikace ranibizumabu v léčbě pozánětlivých neovaskulárních membrán – kazuistické sdělení
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Využití moderních vyšetřovacích metod k časné diagnostice pigmentového glaukomu a syndromu pigmentové disperze
- Přínos ERG v časné diagnostice chlorochinové a hydroxychlorochinové makulopatie
- Vliv operace idiopatické makulární díry s peelingem MLI a plynnou tamponádou na elektrickou funkci sítnice
- Implantace stenopeické aniridické zadněkomorové nitrooční čočky u poúrazových stavů – ano či ne?
