Očné príznaky po operácii skoliózy
Ocular Signs and Symptoms after Scoliosis Surgery (a Case Report)
Scoliosis surgery offers the only resolution of this orthopedic problem. Regarding to important structures, orthopedist maneuvers during surgery around, surgeon’s great concentration is demanded.
Curious complication after scoliosis surgery is the combination of unilateral Horner’s syndrome in conjunction with contralateral Pourfor du Petit’s syndrome, which occurred after reoperation with supermounting into the 1. thoracic spondyle of 13-years old girl. It was accompanied by general weakness while patient’s trying to get up. Excluding other neurological disorders irritation of cervical sympathicus is accepted like a etiology factor.
The inconvenience disappeared spontaneously and gradually 3 months after the reoperation, mobility is in good order and x - ray documents firm fixation of supermountig.
Key words:
scoliosis, anisocoria, Horner’s syndrome, Pourfor du Petit’s syndrome
:
B. Lipková; M. Káčerik; O. Krauseová; J. Popluhár
:
Očné – ORL oddelenie, oddelenie detskej ortopédie, FNsP v Žiline
primár MUDr. M. Štubňa, primár MUDr. J. Popluhár, PhD.
:
Čes. a slov. Oftal., 67, 2011, No. 2, p. 67-70
:
Case Report
Práca bola prezentovaná ako prednáška na kongrese Slovenskej oftalmologickej spoločnosti v Žiline 12. novembra 2009
Operácia skoliózy ponúka jediné vyriešenie tohto ortopedického problému.
S ohľadom na významné anatomické štruktúry, okolo ktorých ortopéd pri operácii manipuluje, vyžaduje to jeho obrovskú koncentráciu.
Raritnou pooperačnou komplikáciou je unilaterálny Hornerov syndróm v kombinácii s kontralaterálnym Pourforov du Petitovým syndrómom. Nastal po reoperácii 13 - ročnej pacientky s nadstavením montáže do oblasti 1. hrudného stavca a bol sprevádzaný celkovou slabosťou pri snahe o vertikalizáciu pacientky. Po vylúčení ostatných neurologických príčin sa akceptuje iritácia krčného sympatiku, ako etiologické agens.
Po 3 mesiacoch od reoprácie ťažkosti spontánne a postupne ustupujú, objektívne je dobrá pohyblivosť a röntgenová snímka dokumentuje, že nadstavená montáž je stabilná.
Kľúčové slová:
skolióza, anizokória, Hornerov syndróm, Pourfor du Petitov syndróm
Úvod
85 % skolióz je idiopatických, 15 % skolióz je známej etiológie: kongenitálna, neurogénna, poúrazová a iné.
Základom liečby je trvalá korekcia deformity alebo aspoň zastavenie jej progresie. Dosiahnutie cieľa je možné konzervatívnym postupom a v prípade progresie krivky cez 40 st. Cobba sa indikuje operácia. Jej princípom je fúzia – spondylodéza. Môže sa vykonať zadným prístupom alebo veľmi náročným predným prístupom, kedy resekciou intervertebrálnych diskov a intersomatickou fúziou, derotáciou stavcov a fixáciou skrutkami a tyčami zavedenými spredu laterálne je možná korekcia krivky.
S ohľadom na významné anatomické štruktúry, okolo ktorých ortopéd pri operácii manipuluje, vyžaduje to jeho obrovskú koncentráciu.
Poranenie miechy môže byť následkom priamej operačnej traumy, malpozície drôtov, hákov alebo pedikeálnych skrutiek, tiež následkom šírenia epidurálneho hematómu. Distrakcia alebo kompresia chrbtice po korekčných manévroch môže viesť k neurologickým defektom sekundárne po distrakcii neuronálnych elementov alebo následkom extenzívneho natiahnutia lokálnej vaskulatúry, čo vedie k poklesu krvného toku a ischémii. Tú podmieňuje aj prolongovaná systémová hypotenzia, pokles hemoglobínu alebo ligatúra segmentálnych ciev.
Podľa dotazníka členom Scoliosis Research Society Myers sa uvádzajú očné príznaky, ktoré sa objavili v súvislosti s operáciou skoliózy: ischemická neuropatia zrakového nervu, oklúzia centrálnej tepny sietnice alebo poruchy zraku následkom ischémie mozgu, čo sprevádzala až úplná slepota a dokonca občas aj bilaterálne a trvalo [9]. Výnimočne sa v literatúre spomína pooperačná slepota následkom priamej kompresie oka (s rozvojom úplnej atrofie zrakového nervu) pri pronačnej polohe pacienta počas operácie [7].
R. 2000 bol ako prvý popísaný prípad Hornerovho triasu po operácii idiopatickej skoliózy so zadnou spinálnou fúziou - bez použitia epidurálnej anestézie, a ktorý vymizol po 6 mesiacoch. R. 2006 bol popísaný výskyt Hornerovho trias u detského pacienta s Fontanovou cirkuláciou (jedna komora srdca) po operácii skoliózy [5].
Kazuistika
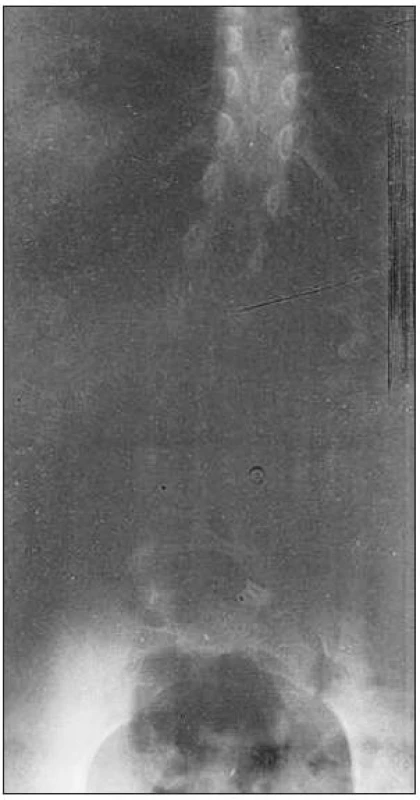
U 13-ročnej pacientky došlo k výraznej progresii idiopatickej kyfoskoliózy za posledných 6 mesiacov (obr. 1). Preto 25. mája 2009 podstúpila v celkovej anestézii v polohe na bruchu operáciu: repositio cruenta posterior secundum Socore et osteotomia subparsarticularis v trvaní cca 5 hodín. Pod kontrolou rtg. boli naložené pedikeálne skrutky v úrovni T4-L1 a tyče laterálne. Operačný priebeh bol bez komplikácií. Po operácii bola skontrolovaná hybnosť dolných končatín so zistením, že dieťa hýbe prstami na nohách.
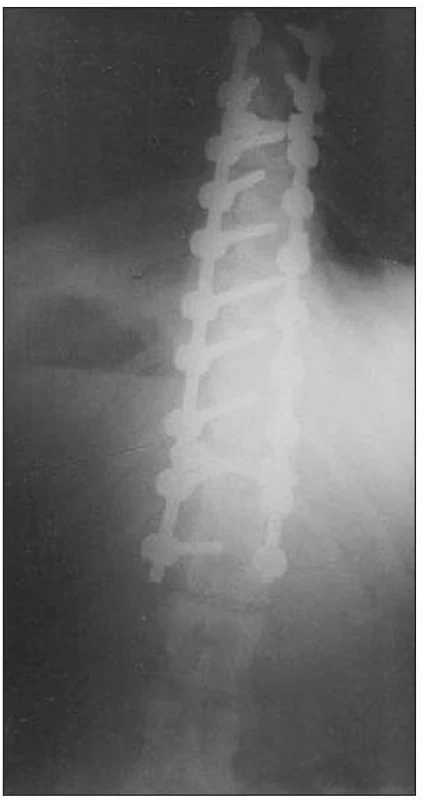
Pacientka absolvovala jeden týždeň po operácii bežnú starostlivosť na detskej jednotke intenzívnej starostlivosti. Kontrolná röntgenová snímka dokumentovala úpravu z predoperačných 55 stupňov podľa Cobba na pooperačných 15 stupňov (obr. 2). Pacientka bola vertikalizovaná pomocou G aparátu a následne bola v dobrom stave s individuálnym viedenským korzetom prepustená domov.
Tri týždne po operácii pacientka prišla pre ataktickú chôdzu s tendenciou k pádom pri zachovanej taktilnej citlivosti. Dieťa aj matka úraz popierali. Pre objasnenie týchto ťažkostí bolo akútne prijaté na oddelenie detskej ortopédie. Boli vykonané nasledovné vyšetrenia s uvedenými závermi:
Neurologické: paraparéza dolných končatín s akcentáciou vľavo.
Laboratórne hodnoty nesvedčili pre zápalový proces.
Röntgenové vyšetrenie odhalilo vylomenie pedikeálnej skrutky v úrovni T4, s progresiou kyfotizácie nad hornou časťou montáže so subluxačným postavením vo výške T3-4.
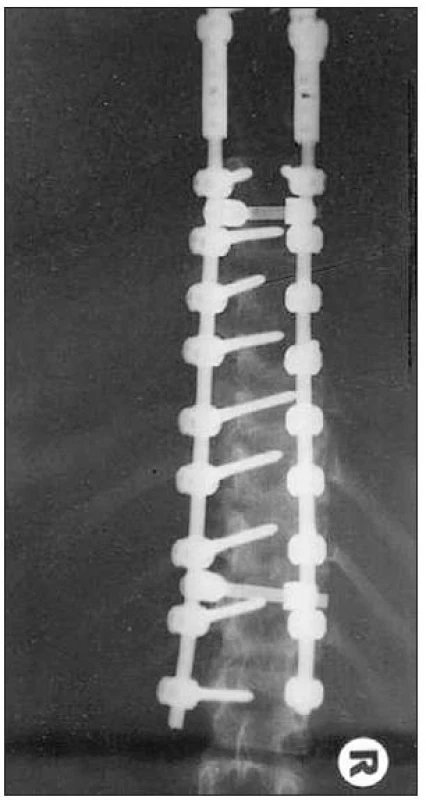
Tento nález bol dôvodom k urgentnej reoperácii, ktorá bola vykonaná o mesiac po prvej operácii, znova v celkovej anestézii, v polohe na bruchu: revízia, extrakcia uvoľnenej pedikeálnej skrutky v úrovni T4 bilaterálne, repositio cruenta dorsalis sec. SOCORE/Domino proximalis T3-T1 bilateralis, laminectomia et decompressio T4-T3, spondylodesis posterior, nadstavenie montáže do T1 (obr. 3). Po operácii dieťa hýbe dolnými končatinami, menej ľavou.
Pooperačne bol zvolený opatrnejší postup mobilizácie. Pacientka bola vertikalizovaná na 2. a 3. pooperačný deň na krátku dobu bez komplikácii. Pri vertikalizácii na 5. pooperačný deň pacientka kolabovala. Neurológ znovu stav uzatvoril ako spastickú paraparézu s prevahou vľavo, bez poruchy senzibility.
Oftalmológ popísal pri prvom vyšetrení anizokóriu, so širšou ľavou zrenicou, očné pozadie bez známok intrakraniálnej hypertenzie, fotoreakcia bilaterálne spomalená, menej výdatná (priama aj konsenzuálna).
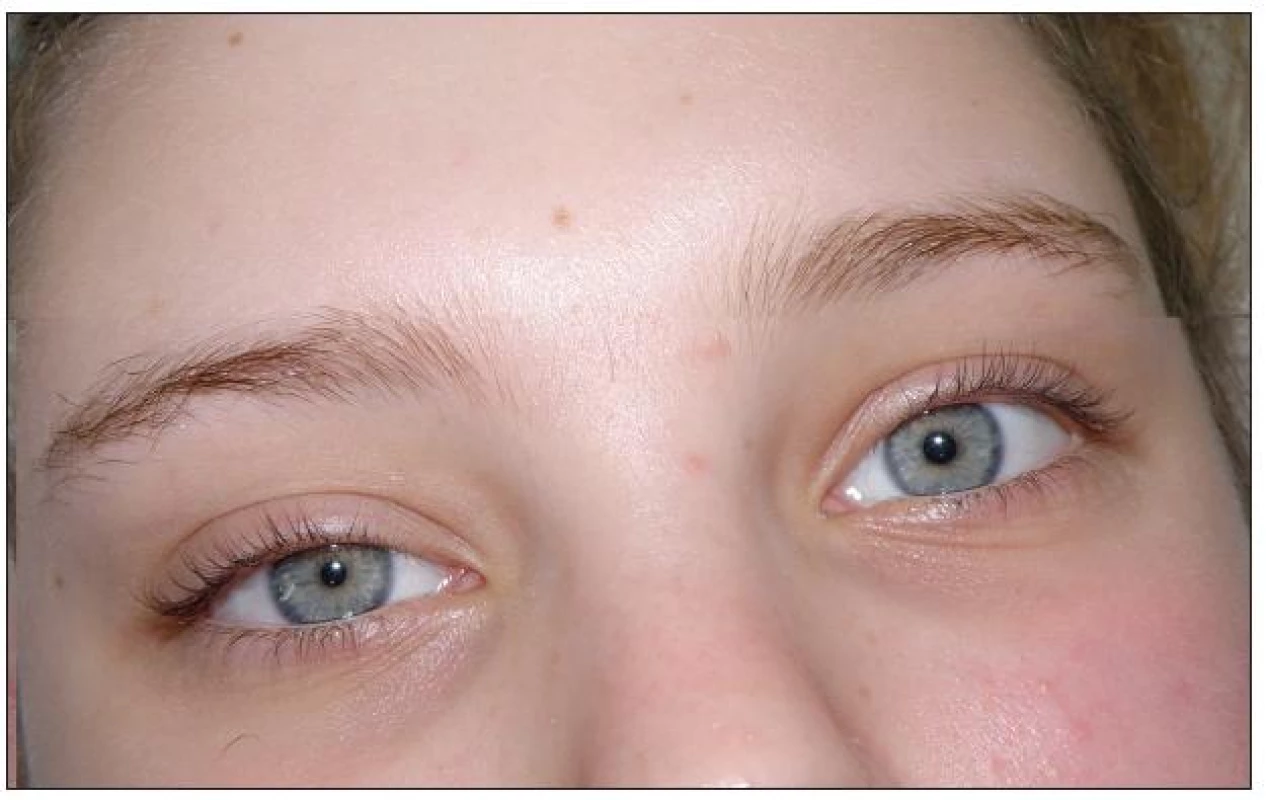
Pri očnom vyšetrení nasledujúci deň sa zistila anizokória (mióza vpravo), zvýrazňujúca sa pri pokuse o vzpriamenú polohu pacientky (obr. 4). Pritom sa výrazne potila ľavá polovica tváre, ktorá bola aj hyperemická. Pacientka pri vstávaní stratila vedomie, ktoré znova rýchlo nadobudla v polohe v ľahu. Oftalmológ pri podrobnom vyšetrení zistil pravostrannú ptózu, miózu, enoftalmus a ľavostrannú retrakciu hornej mihalnice, mydriázu (akcentujúcu sa pri posadení sa pacientky), miernu protrúziu bulbu. Očný nález uzatvoril ako kompletný pravostranný Claude Bernard - Hornerov trias následkom prevahy zánikovej lézie krčného sympatiku a ľavostranný Pourforov du Petitov syndróm pre iritáciu krčného sympatiku. [12]
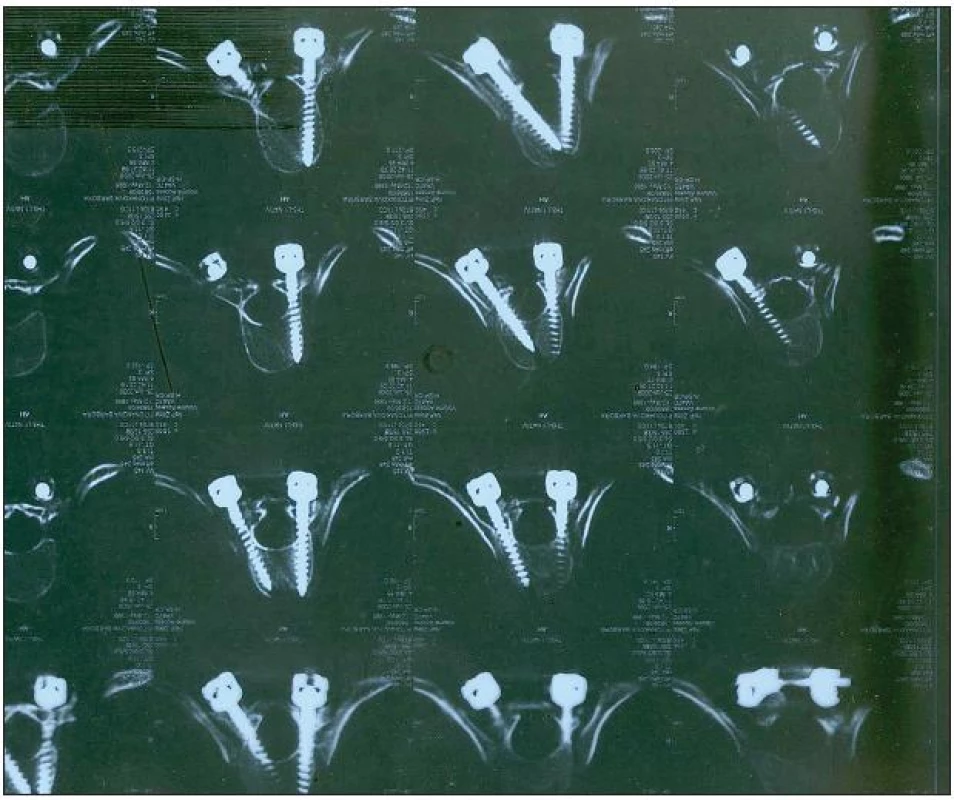
Aplikácia očných kvapiek Apraclonidin – selektívne α2 adrenergikum – do spojovkého vaku dokáže vyvolať reverziu anizokórie, čo predstavuje dôkazový test pre diagnózu jednostranného Claude Bernard - Hornerovho syndrómu. [4] Pre obmedzenie zo strany neurológa, ktorý žiadal ponechať pacientku bez medikamentózneho ovplyvnenia, aby bol možný monitoring v súvislosti s celkovým stavom pacientky, sme túto diagnostickú metódu nemohli využiť. Taktiež nebol vykonaný test kokaínom, adrenalínom, či fenylefrinom. Na CT snímkach spinálneho kanála sa znázornilo, že obe skrutky v úrovni T1 čiastočne zasahujú do miechového kanála, ktorý je primeranej šírky, intervertebrálne disky sú bez herniácie a krčná miecha je bez štrukturálnych zmien (obr. 5).
Magnetická rezonancia (MR) mozgu a krčnej chrbtice zobrazila malé zóny zvýšeného signálu v mozočkových hemisférach bilaterálne a zvýšenie signálu v predĺženej mieche – pravdepodobne sa jedná o edém bielej hmoty predlženej miechy (tento nález nevysvetľuje ťažkosti pacientky a je vhodné ho sledovať). S odstupom 2 týždňov k sledovaniu vývoja zmien bola MR mozgu zopakovaná s nasledovným záverom: Pretrvávajú menšie zóny zvýšeného signálu v oboch mozočkových hemisférach, symetricky periventrikulárne v úrovni IV. komory a zvýšenie signálu bielej hmoty v predĺženej mieche pretrváva – pravdepodobne sa jedná o edém nejednoznačného pôvodu. Optické nervy, optická chiazma a proximálny úsek tractus opticus bilaterálne sú bez štrukturálnych zmien, oblasť sella turcica je s primeraným nálezom.
Pacientkin stav bol konzultovaný s primárom Ortopedickej kliniky v Brne – Bohunice doc. MUDr. Repkom, PhD., ktorý potvrdil, že skrutky sú správne zavedené, a hoci skrutka v T1 tanguje okraje kanála a foramina, nemalo by to spôsobovať závažnejšie ťažkosti. Potvrdzuje, že montáž je správne zavedená a ďalšie operačne riešenie nie je indikované. Keby dochádzalo k mechanickému dráždeniu miechy skrutkou, symptomatológia by sa prejavila aj na horných končatinách.
Nasledovali vyšetrenia, ktorých cieľom bolo pátranie po inej príčine ťažkostí ako lokálnej iritácie v oblasti operácie na chrbtici.
Neurológ ordinoval punkciu mozgovo-miešneho moku pre možnosť súbežného demyelinizačného procesu, ktorý sa však nepotvrdil. Fokálne dráždenie v CNS vylúčil fyziologický záznam EEG. Na základe vyšetrenia zápalových parametrov a sérologie sa vylúčila infekčná etiológia.
Za účelom antiedematózneho účinku bol pacientke aplikovaný intravenózne metylprednizolón. Pacientka bola hospitalizovaná na detskej jednotke intenzívnej starostlivosti jeden mesiac. Len pozvoľna sa zlepšovala hybnosť a stabilita dolných končatín a predlžovali sa intervaly, ktoré pacientka tolerovala vo vertikálnej polohe.
Pri kontrole po troch mesiacoch od reoperácie objektívne je pacientka bez subjektívnych ťažkostí, pohyblivosť je dobrá a rtg. dokumentuje, že nadstavená montáž je bez uvoľnenia, očné vyšetrenie dokumentuje izokóriu, symetrickú šírku očných štrbín.
Diskusia
Podľa literatúry neexistuje presný popis vzťahu truncus sympathicus v krčnej oblasti k musculus longus colli, avšak spomína sa, že v oblasti C6 je tesnejšie k mediálnej hranici m. longus colli, čím je v tejto oblasti viac zraniteľný pri operáciách v dolnej časti krčnej chrbtice [1, 2, 8].
U našej pacientky mohol byť krčný sympatikus iritovaný edémom alebo zasahoval ešte kaudálnejšie, teda až do oblasti T1 a operačný zásah pri reoperácii mohol viesť k jeho podráždeniu.
www.wrongdiagnosis.com prezentuje okrem troch základných príznakov Hornerovho trias - ptóza, mióza, enoftalmus – aj nasledovné: strata potenia – anhidrosis, zúžená očná štrbina, ktoré sme mali možnosť sledovať aj u našej pacientky a ďalšie príznaky, ktoré sa v našom prípade neobjavili: hypotónia oka, znížené slzenie, depigmentácia dúhovky.
Príčiny Hornerovho syndrómu sú obvykle Pancoastov nádor pľúc, disekujúca aneuryzma aorty, migréna, ischémia v povodí a. carotis, lézia plexus brachialis.
Fixácia a dráždenie osteosyntetického materiálu, ale aj edém, pooperačný hematóm v proximálnom úseku hrudnej časti chrbtice môže raritne vyvolať príznaky zo strany krčného sympatiku: iritačné (Pourforov du Petitov syndróm) alebo zánikové (Hornerov trias).
Pomenovanie tohto súboru príznakov nesie meno: Claude Bernard, ktorý ho popísal r. 1852, a Johann Friedrich Horner r. 1869. Paradoxom ostáva, že mladý 27-ročný Edward Selleck Hare, ktorý príznaky dokumentoval už v r. 1839, nemá účasť na pomenovaní trias [3, 6, 11].
Neznalosť možnosti výskytu tejto nevinnej pooperačnej komplikácie môže vyvolať obavy operatéra, naopak oftalmológ ktorý ju pozná, môže upokojiť operatéra aj pacienta.
Vyšetrenia, ktoré pacientka podstúpila, nepokladáme ani spätne za zbytočné, nakoľko v tom čase vylúčili vážne potenciálne príčiny. V prípade ich potvrdenia by si vyžadovali neodkladnú liečbu.
Jatrogénne poranenia pri operačnej liečbe deformít chrbtice sú relatívne zriedkavé, ale predstavujú devastujúcu komplikáciu. Perioperačné komplikácie predstavujú podľa Y. Denga 8,4 % (fraktúra stavca 1,5 %, infekcia 3,8 %, pneumotorax a efúzia pleury 1,6 %, tranzitórne neurologické poškodenie 0,5 %, a hemoragický šok 1 %) [10].
Metódy redukcie rizika neurologických komplikácií súvisiacich s operáciou skoliózy zahŕňajú adekvátne posúdenie pacienta, predoperačné plánovanie, prípravu operácie, peroperačný neuromonitoring a pooperačnú starostlivosť.
Záver
Operácia skoliózy s vysokou fixáciou, ktorú si reoperácia vyžiadala pre uvoľnenie skrutiek, je ojedinelá, vzácna príčina unilaterálneho Claude Bernard-Hornerovho triasu v kombinácii s kontralaterálnym Pourfourov du Petitovým syndrómom. Jedná sa o raritný literárne dokumentovaný popis príznakov postihnutia krčného sympatiku pri zavedení pedikeálnych skrutiek a montáže v urovni T1 pri reoperácii skoliózy u inak zdravého dieťaťa.
Poznámka redakce: Neoponované sdělení
Sources
1. Deng, Y., Zhou, Y., Lu, G., et al.: Complication of thoracic pedicle screw fixation in spinal deformities. Zhontiek Da Xue Xue Bao Yi Xue Ban, 2009, 34; 8 : 820–824.
2. Ebraheim, N.A., Lu, J., Yang, H., et al.: Vulnerability of the sympathetic trunk during the anterior approach to the lower cervical spine. Spine. 2000, 25; 13 : 1603–6.
3. Fulton, J. F.: Edward Selleck Hare (1812–1838) and the Syndrome of Paralysis of the Cervical Sympathetic. Proc R Soc Med, 1929, 23; 2 : 152–157.
4. Garibaldi, D.C., Hindman, H.B., Grant, M.P., et al.: Effect of 0,5% apraclonidine on ptosis in Horner syndrome. Ophthal Plast Reconstr Surg. 2006, 22; 1 : 53–55.
5. Hedequist, D.J., Emans, J.B., Hall, J.E.: Operative treatment of scoliosis in patients with a Fontan circulation. Spine (Phila Pa 1976). 2006, 31; 2 : 202–205.
6. Herman, L. van der Wiel: Johann Friedrich Horner (1831–1886). J Neurol, 2002; 249 : 636–637.
7. Kumar, N., Jivan, S., Topping, N., et al.: Blindness and rectus muscle damage following spine surgery. Am J Ophthalmol. 2004, 138; 5 : 889–891.
8. Lu, J., Ebraheim, N.A,, Nadim, Y., et al.: Anterior approach to the cervical spine: surgical anatomy. Orthopedics. 2000, 23; 8 : 841–845.
9. Myers, M.A., Hamilton, S.R., Bogosian, A.J, et al.: Visual loss as a complication of spine surgery. A review of 37 cases. Spine, 1997, 22; 12 : 1325–1329.
10. Pahys, J.M., Guille, J.T., D’Andrea, L.P., et al.: Neurologic Injury in the Surgical Treatment of Idiopathic Scoliosis: Guidelines for Assessment and Management. J Am Acad Orthop Surg, 2009, 17; 7 : 426–434.
11. Pearce, J. M.: A note on Claude Bernard-Horner‘s syndrome. J. Neurol. Neurosurg. Psychiatry, 1995; 59 : 188–191.
12. Ségura, P., Speeg-Schatz, C., Wagner, J.M, et al.: Claude Bernard Horner syndrome and its opposite, Pourfour du Petit syndrome, in anesthesia and intensive care. Ann Fr Anesth Reanim. 1998, 17; 7 : 709–24.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2011 Issue 2
-
All articles in this issue
- Keratoconjunktivitis sicca (KCS) při folikulární konjunktivitidě u dospělých pacientů s etiologií Chlamydia pneumoniae (souhrnná dvanáctiletá studie)
- Visual Functions and Quality of Life in Patients with Keratoconus
- EPI-LASEK – Our Experience
- Comparison of Topic Mydriasis and Mydriasis Achieved by Soaked Cellulose in the Conjunctival Sac
- Benzalkonium Chloride Daily Dose – an Important Criterion in Glaucoma Treatment
- Ocular Signs and Symptoms after Scoliosis Surgery (a Case Report)
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Benzalkonium Chloride Daily Dose – an Important Criterion in Glaucoma Treatment
- Ocular Signs and Symptoms after Scoliosis Surgery (a Case Report)
- Visual Functions and Quality of Life in Patients with Keratoconus
- Keratoconjunktivitis sicca (KCS) při folikulární konjunktivitidě u dospělých pacientů s etiologií Chlamydia pneumoniae (souhrnná dvanáctiletá studie)