Akutní retinální nekróza
Acute Retinal Necrosis
Aim:
The paper documents the cumulating appearance of 3 cases of the acute retinal necrosis (ARN) during one-year period at the district (local) eye department. It concerns the etiology, the treatment, evaluates its results and reveals the recommendations for the clinical practice.
Methods:
retrospective study.
Results:
The ARN was diagnosed in 3 patients (2 woman and 1 man) at the age of 29, 43, and 58 years. Uveitis was unilateral in all cases. All three patients were treated early with adequate systemic antiviral (acyclovir) and corticosteroids treatment, which caused improving of the clinical findings and visual acuity as well. In 2 patients, pars plana vitrectomy was performed. Despite the long-lasting chronic combined medication, during the follow-up period in these 2 patients the decrease of the visual acuity occurred.
Conclusion:
ARN is very rare, vision-threatening viral disease. The appearance of 3 cases of ARN at a local hospital is unusual. The diagnosis may be established according to the characteristic clinical findings and to its development. To determine the pathogen (varicella zoster virus in 70 %, herpes simplex virus in almost 30 %, and cytomegalovirus very rarely) is not critical for the diagnosis establishment. The early use of specific virostatic drugs is the key assumption for optimal ARN treatment, as it happened in our patients. Contrary to the adequate treatment, retinal complications may occur, and often, even after successful pars plana vitrectomy, the decrease of visual functions is possible.
For the ophthalmologic practice, it is important to remember, that in case of ARN suspicion, it is urgent to start the virostatic treatment and to add corticosteroids not earlier than after 24 – 48 hours. In case of complications, it is necessary to contact the specialized vitreoretinal center immediately. It is necessary to inform the patient about very serious condition of the infected eye and its uncertain prognosis contrary to the adequate treatment, and about the danger to the opposite eye in case of delay of missing treatment. In case of herpetic anterior uveitis, the fundus examination, including the periphery of the retina is important.
Key words:
acute retinal necrosis, herpetic viruses, virostatic treatment, pars plana vitrectomy.
:
R. Mach 1; M. Brichová 2; J. Pokorná 1,3; J. Dvořák 2
; D. Gregušová 1
:
Oční oddělení Nemocnice Most o. z, Krajská zdravotní a. s. Ústí n. L., přednosta MUDr. Radomír Mach
1; Oční klinika, 1. lékařská fakulta, Univerzita Karlova v Praze a Všeobecná fakultní nemocnice, Praha, přednosta doc. MUDr. Bohdana Kalvodová, CSc.
2; Oční klinika Fakultní nemocnice Královské Vinohrady, Praha, přednosta prof. MUDr. Pavel Kuchynka, CSc.
3
:
Čes. a slov. Oftal., 68, 2012, No. 2, p. 65-70
:
Case Report
Cíl:
Práce dokumentuje kumulaci výskytu 3 případů akutní retinální nekrózy (ARN) během 1 roku na okresním pracovišti. Věnuje se etiologii, léčbě, hodnotí její výsledky a podává doporučení pro klinickou praxi.
Metodika:
Retrospektivní studie
Výsledky:
ARN jsme diagnostikovali u 3 pacientů (2 ženy a 1 muž) ve věku 29, 43 a 58 let. Uveitida byla u všech pacientů jednostranná. Všichni tři pacienti dostali včas adekvátní systémovou léčbu antivirotiky (acyklovir) a steroidy, po níž došlo ke zlepšení nálezu a úpravě zrakové ostrosti. U 2 pacientů byla provedena pars plana vitrektomie. I přes dlouhodobou udržovací kombinovanou léčbu došlo v následném období u těchto 2 pacientů k poklesu zrakové ostrosti.
Závěr:
ARN je velmi vzácné zrak ohrožující virové onemocnění. Výskyt 3 případů ARN na našem pracovišti v tak krátkém časovém období je neobvyklý. Diagnózu lze stanovit na základě charakteristického klinického obrazu a jeho vývoje. Detekce patogenu (v 70 % virus varicella-zoster, téměř 30 % herpes simplex virus, velmi vzácně cytomegalovirus) není pro diagnózu rozhodující. Časné použití specifických virostatik je klíčovým předpokladem pro optimální léčbu ARN, tak jak tomu bylo u našich pacientů. Avšak i přes správnou léčbu může dojít k retinálním komplikacím a mnohdy i po úspěšné pars plana vitrektomii k poklesu zrakových funkcí.
Pro oftalmologickou praxi je nutné mít na zřeteli, že v případě podezření na ARN je potřeba urgentně zahájit léčbu virostatiky a nejdříve po 24–48 hodinách přidat kortikosteroidy. V případě komplikací je nutné okamžitě kontaktovat vitreoretinální centrum. Nezbytné je informovat pacienta o závažném stavu infikovaného oka, jeho nejisté prognóze i přes adekvátní léčbu a o ohrožení druhého oka, pokud se léčba nebude podávat. U případů herpetické přední uveitidy jsou důležité kontroly očního pozadí, včetně periferie sítnice.
Klíčová slova:
akutní retinální nekróza, herpetické viry, virostatika, pars plana vitrektomie
Autoři nemají vlastnický nebo obchodní zájem k jakémukoli materiálu uvedenému v tomto článku.
ÚVOD
Akutní retinální nekróza (ARN) je vzácné onemocnění. Celosvětově je výskyt udáván u 0,5 – 1 pacienta na 1 milion obyvatel ročně [17, 25]. Jedná se o fulminantně probíhající virovou nekrotizující retinitidu s vitritidou a přední granulomatózní uveitidou. Pokud není léčena, vede k nezvratné destrukci sítnice, zrakového nervu a ztrátě centrální zrakové ostrosti (CZO). Bez terapie dojde až u třetiny původně jednostranných postižení k projevům zánětu i v druhém oku s časovým posunem většinou 1 až 6 týdnů. Poprvé bylo onemocnění popsáno v Japonsku jako Kirasawova uveitida [23]. Diagnóza ARN se stanovuje na základě charakteristického klinického obrazu. Mezinárodně uznávaná standardní klinická kritéria stanovila Americká uveologická společnost v roce 1994 [8]. Přehledně jsou uvedeny v tabulce 1.

Patogeneze herpetické uveitidy je komplexní a může zahrnovat přímé cytolytické účinky, virovou reaktivaci a replikaci. Stejně tak může vyvolat druhotně ischemickou vaskulitidu a lymfocytární infiltraci např. duhovky [1]. Důležitými faktory jsou i perzistence v neuronální tkáni a imunologické reakce proti virovým antigenům a sekundárním autoantigenům. Člověk je jediným známým přirozeným rezervoárem herpetických virů. U přibližně 60–95 % světové populace to vede k sérokonverzi. Vynikající adaptace patogenu a specifické faktory hostitele jsou pravděpodobně predisponujícími faktory pro vysoké šíření po celém světě.
Lidské herpetické viry jsou rozšířeny geopolitně. Ač mají odlišné biologické vlastnosti, mají společnou schopnost latentně infikovat hostitele a dlouhodobě přežívat v jeho buňkách [13]. ARN zapříčiňují jednak 3 viry z podskupiny Alphaherpesvirinae – herpes simplex virus typ 1 (HSV-1), jenž je běžně původcem labiálního oparu, herpes simplex virus typ 2 (HSV-2), který způsobuje genitální opar, a varicella-zoster virus (VZV), způsobující plané neštovice a pásový opar. Dalším původcem ARN může být cytomegalovirus (CMV), jenž je řazen mezi Betaherpesvirinae. U skupiny Gammaherpesvirinae, tj. virus Epstein-Barrové (EBV) a lidský herpetický virus typ 8, nebyla ARN popsána.
Herpetické viry mohou způsobovat široké spektrum klinických projevů od těžké ARN přes pomalu progredující nekrotizující po nenekrotizující typ zánětu (Non-ARN). Pacienti s Non-ARN variantou infekce jsou v současné době nedostatečně diagnostikováni a mohli by mít prospěch z časnějšího rozpoznání a léčby [27] (tab. 2).
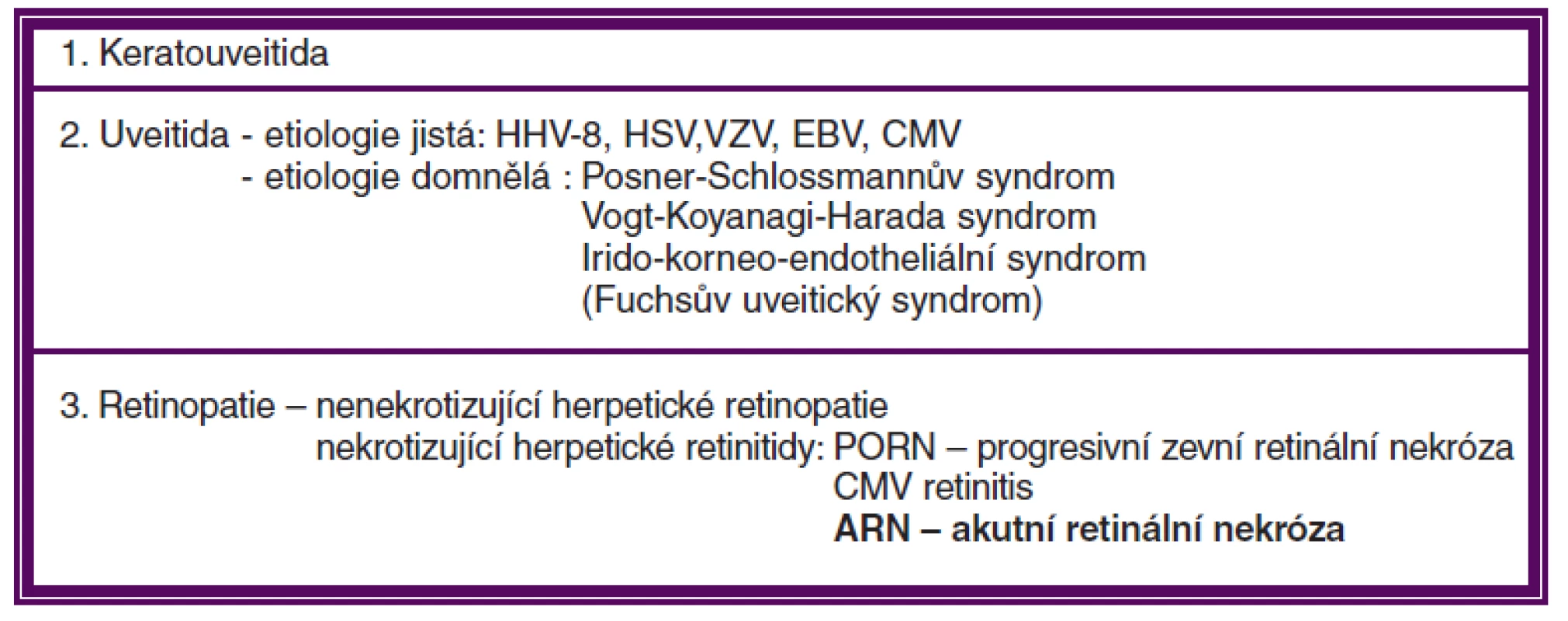
Mezi diagnózy, jež musíme diferenciálně diagnosticky vyloučit, patří progresivní zevní retinální nekróza (PORN), CMV retinitida, Lymeská borelióza, syfilis, toxoplazmová retinitida. Dále může podobný nález vyvolat Behćetova nemoc, idiopatická retinální vaskulitida a také nitrooční lymfom, tedy vyloučit musíme i neoplastický původ [6].
VLASTNÍ SOUBOR A VÝSLEDKY
V průběhu 10 měsíců na přelomu let 2008 a 2009 se na lůžkové oční oddělení nemocnice v Mostě dostavili 3 pacienti (2 ženy a 1 muž), u nichž se rozvinula ARN.
První pacient. Žena, nar. 1979, byla doporučena na oční oddělení Nemocnice Most koncem srpna 2008 pro 10 dnů trvající serózní přední uveitidu pravého oka s rozvojem zákalů ve sklivci. Zánět byl zaléčen lokálně kortikosteroidy a mydriatiky. V 8 letech pacientka prodělala nekrotizující herpetickou encefalitidu s následným vážným celkovým poškozením (symptomatická farmakorezistentní fokální epilepsie, stav po implantaci vagového stimulátoru, organický psychosyndrom, organická porucha osobnosti, percepční porucha sluchu). Při přijetí na oční oddělení Nemocnice Most byla CZO vpravo 6/18, vlevo 6/6, nitrooční tlak vpravo 5, vlevo 10 torrů. Na pravém bulbu jsme zaznamenali ciliární injekci, na endotelu rohovky dole precipitáty, duhovka byla prosáklá, mydriáza střední, čočka čirá, sklivec výrazně zakalen, dále byl jen matně výbavný reflex očního pozadí. Na levém oku byl zcela normální nález na předním segmentu i očním pozadí.
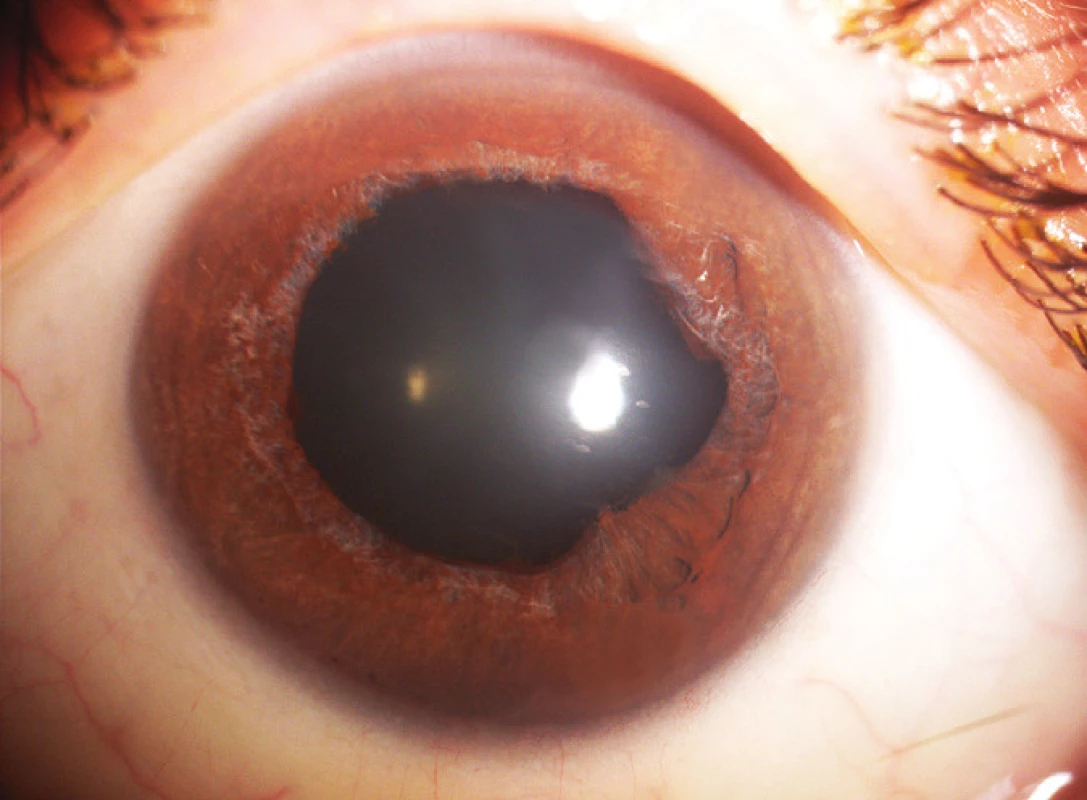
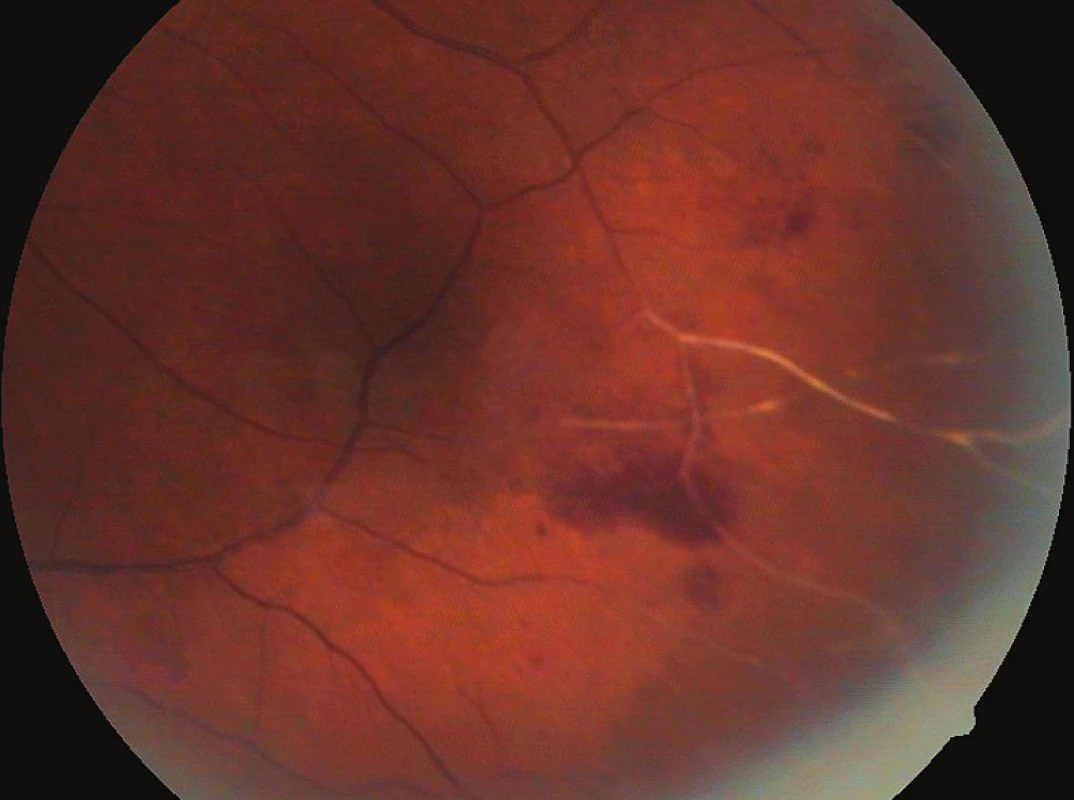
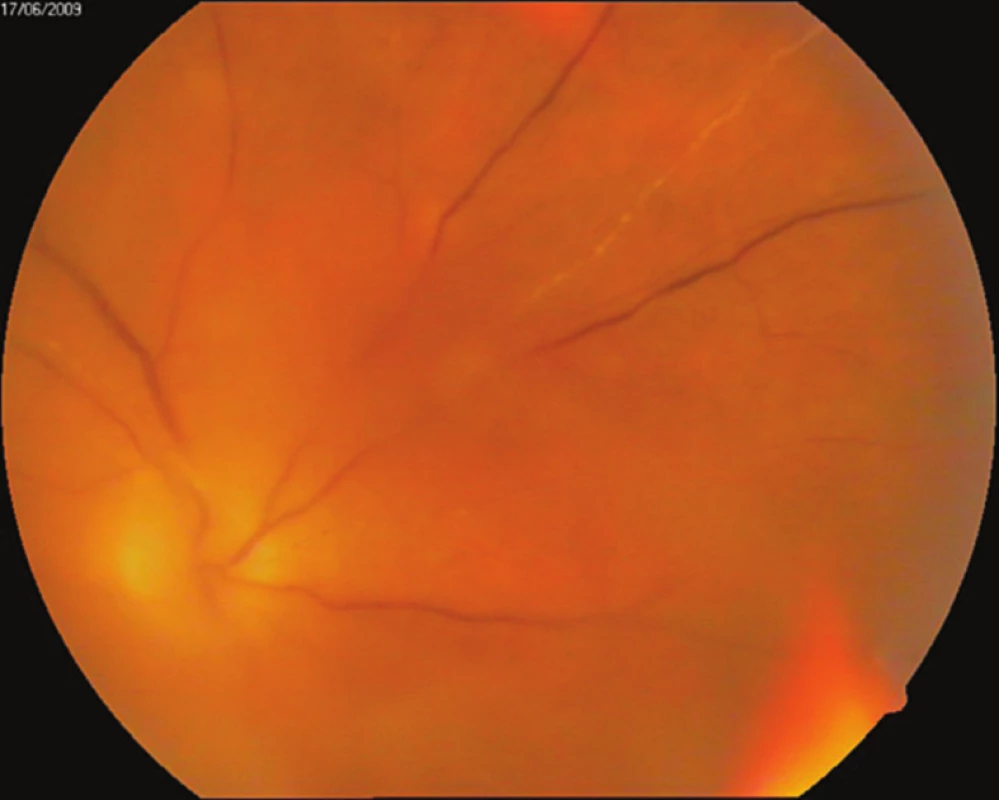
Anamnestické údaje prodělané komplikované herpetické encefalitidy vedly k okamžitému nasazení virostatické léčby acyklovirem. Nejdříve v infuzi 750 mg á 8 hod (14 dnů), následujících 6 týdnů perorálně 400 mg 5x denně, dále celkově vancomycin, ciprofloxacin. Od počátku září 2008 jsme pacientku koordinovaně léčili s Centrem pro diagnostiku a léčbu uveitid Oční kliniky VFN, kdy byla přidána terapie prednisonem 40 mg/den (3. den po nasazení acykloviru) a ukončena terapie antibiotiky. Po 1 měsíci od nasazení terapie byl stav uspokojivý, sítnice byla přiložena. Pro nález na očním pozadí nemocného oka byla provedena laserová baráž nekrotické sítnice. CZO se zlepšila na 6/6. Koncem září 2008 došlo ke zhoršení nálezu na očním pozadí, snížení CZO na 6/36. Pro výrazné zvýšení nebezpečí odchlípení sítnice byla provedena pars plana vitrektomie (PPV) s vnitřní tamponádou silikonovým olejem. Vyšetření odebraného sklivce potvrdila virovou etiologii – cytologie odpovídala virovému zánětu, pozitivní polymerázová řetězová reakce (PCR) prokázala HSV. Po 16 měsících od PPV byla odstraněna kalící se čočka a nahrazena monofokálním implantátem (Acrysof Natural). V červnu 2011 byl vysazen prednison a ponechána udržovací léčba acyklovirem v dávce 400 mg (i vzhledem k CNS patologii v minulosti), nález zůstal bez projevů infekce. V září 2011 byla CZO oka po ARN 3/60, na endotelu rohovky byl jeden středně velký pigmentovaný precipitát, klidná duhovka s reagující zornicí, počínající fimóza předního pouzdra s vertikalizací 1–7, nitrooční čočka centrovaná ve vaku, zadní kapsula zahuštěná, sklivcový prostor vyplněný silikonovým olejem, papila bledá, pod foveou ohraničené světlé ložisko, v oblasti zadního polu bylo několik dysgrupací pigmentu, ložiska do velikosti 1/2 PD, v horní temporální periferii ploché jizevnaté rozsáhlé ložisko (obr. 1). Druhé oko zůstává nepostiženo s CZO 6/6 s -1,25 sph. dptr., J.č. 1.

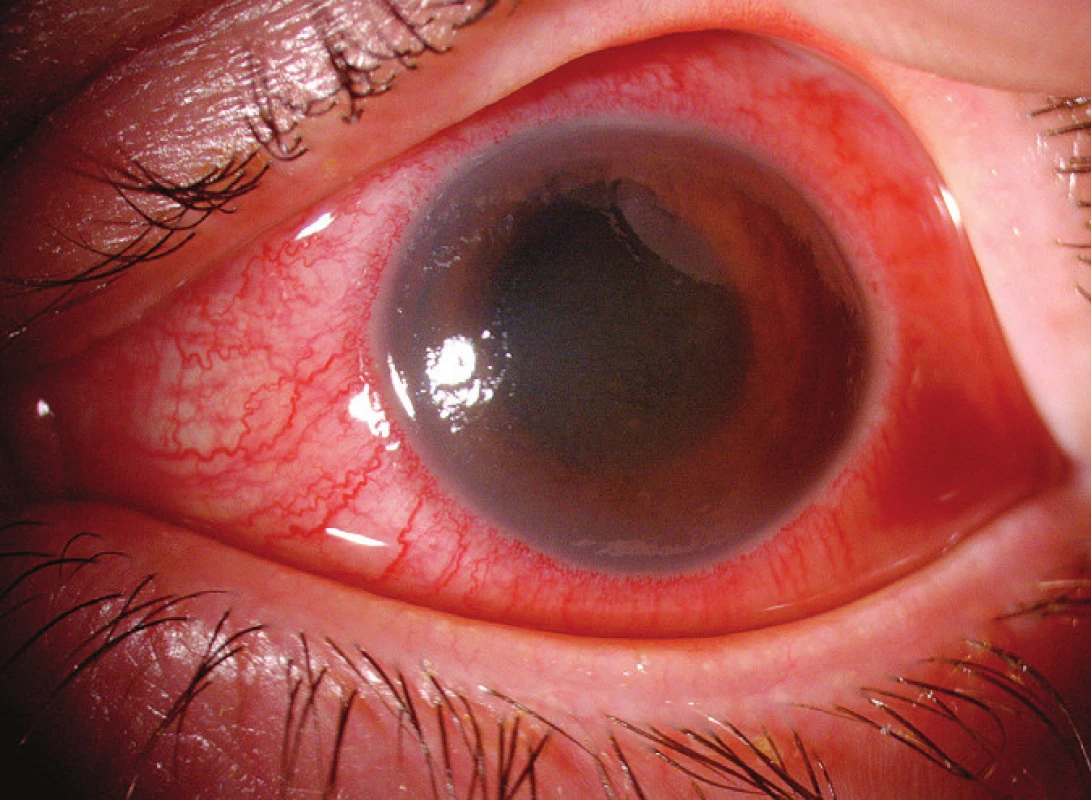
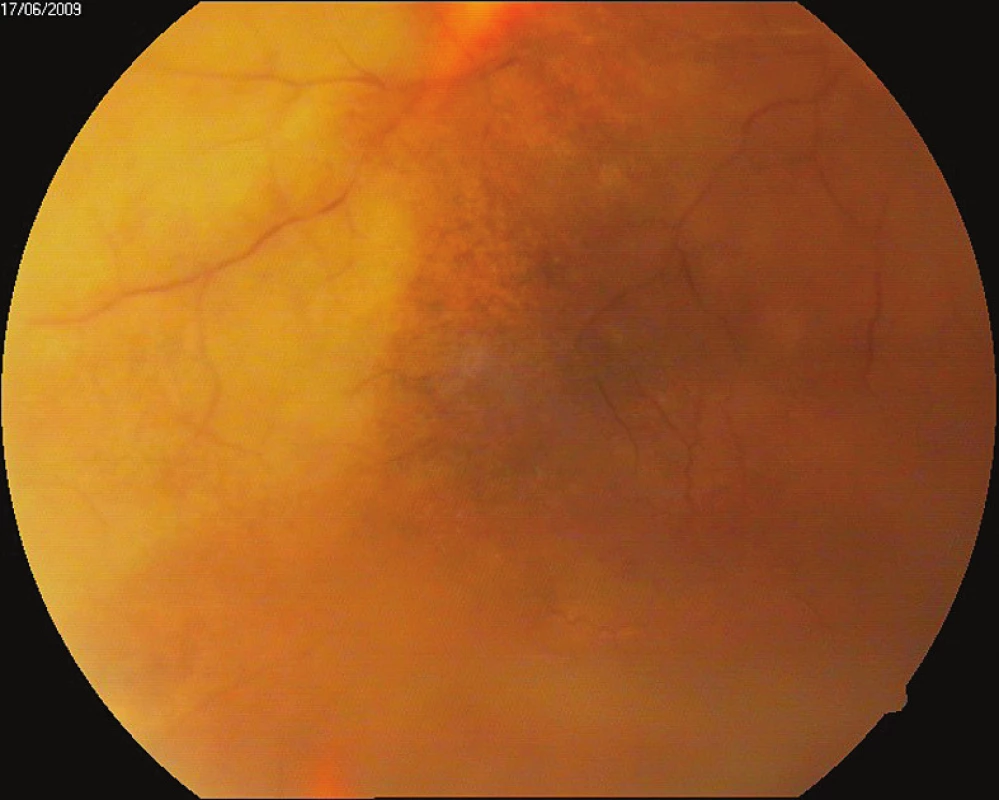
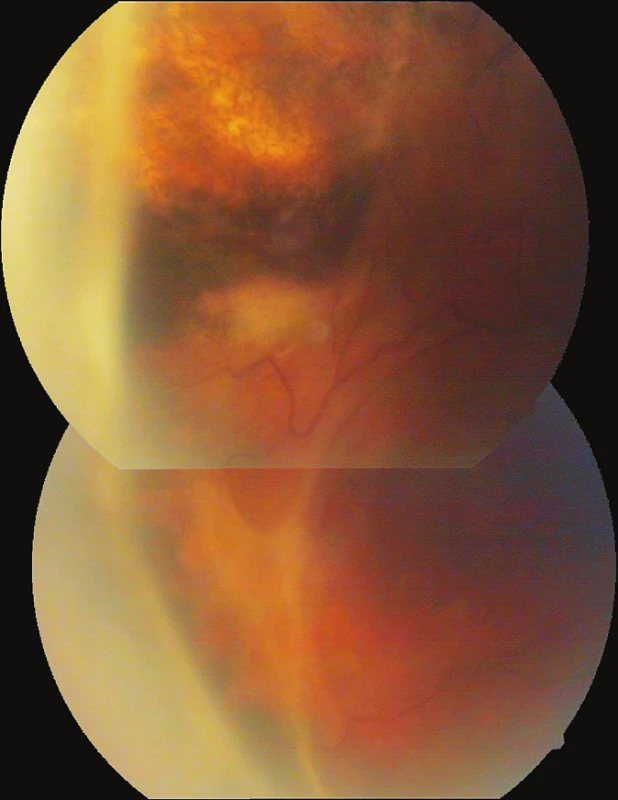
Druhý pacient. Muž, nar. 1966, byl od poloviny dubna 2009 hospitalizován na očním oddělení Nemocnice Most pro hypertenzní iridocyklitidu levého oka s patologickými hodnotami nitrooční tenze 50–24 torr (průměr 38 torr) trvajícími 30 dní (graf 1).

Pracovní diagnózou byla herpetická keratouveitida s trabekulitidou na hypermetropickém, lehce amblyopickém oku (refrakce +4 dptr.). Vstupní CZO byla 6/18. Na levém oku jsme zaznamenali ciliární injekci, lehce edematózní rohovku, v centrální a dolní části endotelu nálet buněk a shlukujících se precipitátů, tyndalizaci v přední komoře, duhovka byla setřelé kresby a oční pozadí se pro edém rohovky nedalo hodnotit (obr. 2). Vpravo byla CZO 6/6 s +3,0 sph, normotonie 15 torrů a zcela normální nález na předním segmentu i pozadí. Až po částečném ústupu edému levé rohovky byla nalezena nekróza na sítnici a v sousedství ischemická retinální okluze (obr. 4–6). Po dohodě s Centrem pro diagnostiku a léčbu uveitid jsme nález uzavřeli jako ARN. Při celkové virostatické léčbě s následným nasazením systémové kortikosteroidní terapie a po ošetření sítnice laserem se nález na očním pozadí postupně zklidnil, jen stále přetrvává plegická zornice (obr. 3), CZO se zlepšila na 6/9. Přetrvává také sekundární glaukom kompenzovaný timololem. Dva a půl roku po začátku zánětu pacient užíval acyklovir 400–0–0 mg, prednison 5 mg ob den. Prednison byl vysazen v říjnu 2011, acyklovir v únoru 2012 a nález zůstává bez projevů infekce. Druhé oko zůstává nepostiženo.
Třetí pacient. Žena, nar. 1951, přijata počátkem června 2009 na oční oddělení Nemocnice Most pro postupný pokles CZO na pravém oku. Očním potížím předcházelo virové onemocnění s febriliemi a výsevem herpetických afekcí na rtech a v nose. Při přijetí byla CZO vpravo 3/60, normotonie, obraz fibrinózní normotenzní iritidy se semitransparentní edematózní rohovkou a špatně hodnotitelným nálezem na očním pozadí. Vlevo jsme zaznamenali CZO 2/60, normotonii, kortikonukleární kataraktu a na očním pozadí starou jizvu po chorioretinálním zánětu v dětství v 9 letech.
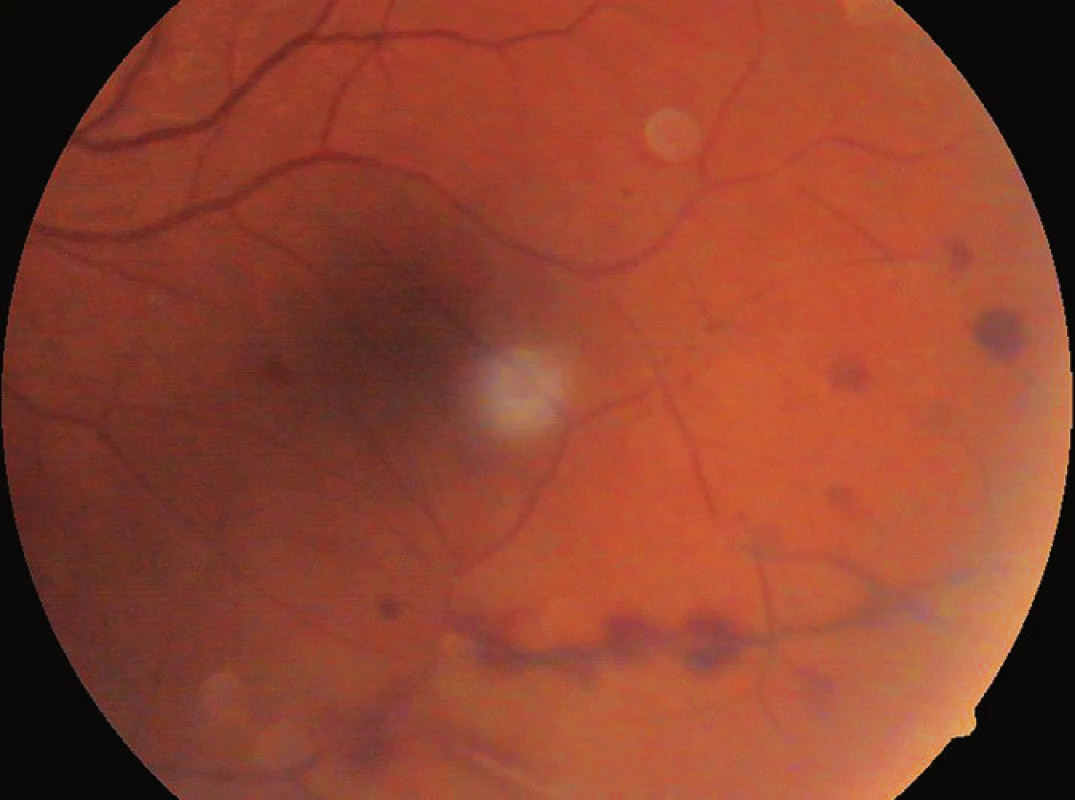
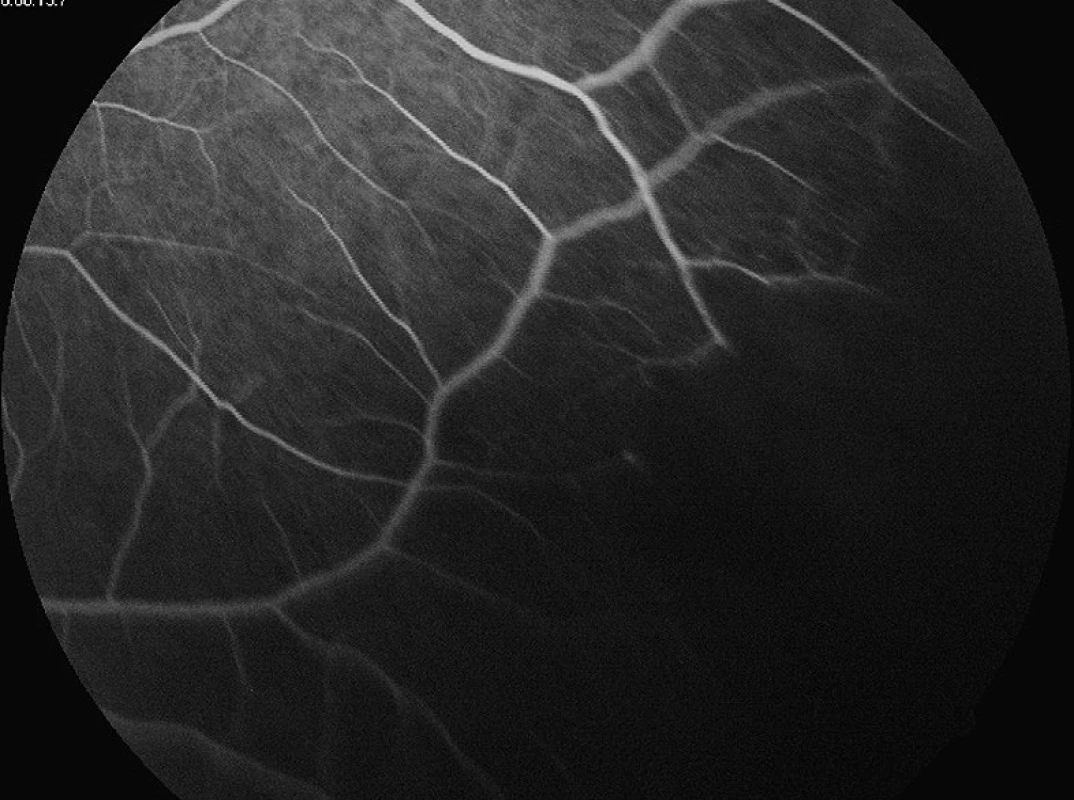
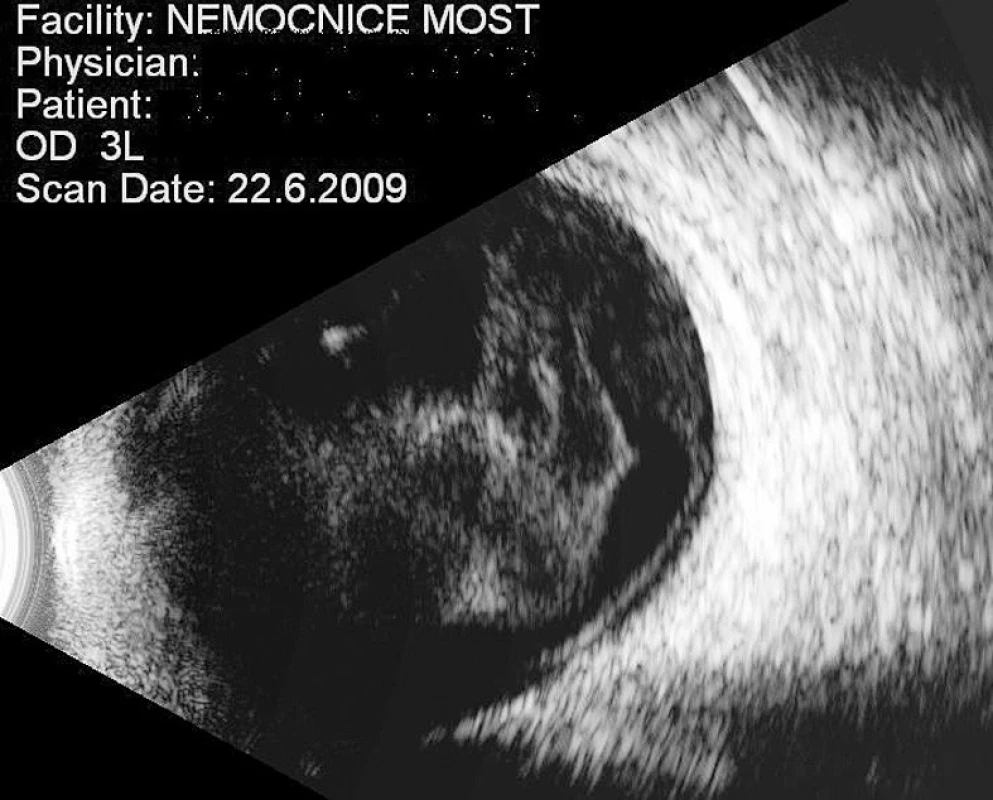
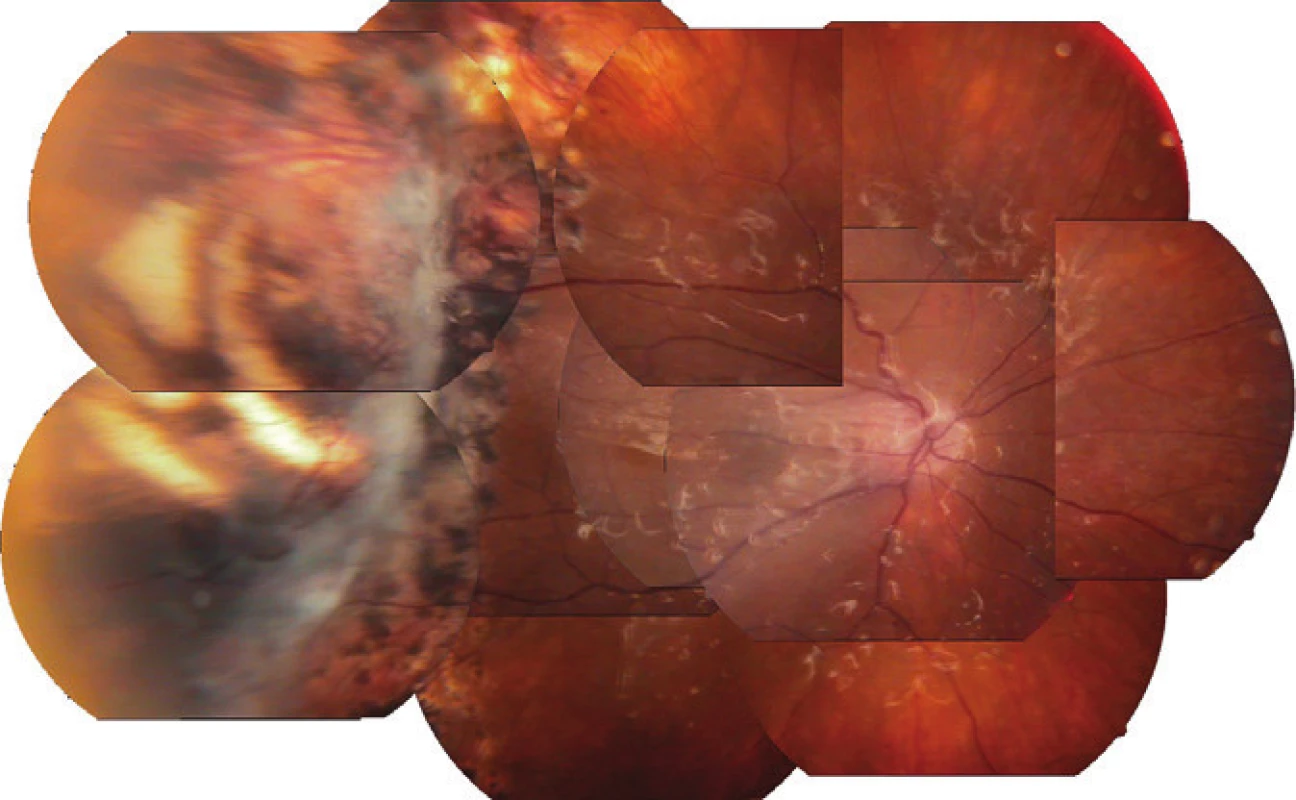
Okamžitě po přijetí byla nasazena intenzivní léčba (infuzně ciprofloxacin á 12 hod, acyklovir 500 mg á 6 hod a methylprednisolon). Ultrazvukovým vyšetřením byla prokázána za sklivcovými zákaly ztluštělá sítnice (obr. 7). Usuzovali jsme na prosáknutí sítnice a pro postupně se objevující žlutavý reflex od sítnice na ARN. Na základě doporučení Centra pro diagnostiku a léčbu uveitid jsme pokračovali v terapii acyklovirem a prednisonem. Nález na předním segmentu se postupně upravil, na očním pozadí se objevila mezi hutnými sklivcovými zákaly v temporální periferii bělavá nekrotická sítnice s okludovanými cévami (obr. 8). Nazálně byly také projevy vaskulitidy (obr. 9). Při fluoresceinové angiografii byla temporálně zastižena oblast nonperfuze, v pozdních fázích lehce skvrnitého vzhledu. Bylo provedeno laserové ošetření sítnice. Zraková ostrost pravého oka se po měsíci upravila na 6/12 vzhledem k relativně normálnímu nálezu v centrální krajině. Pro postupný rozvoj vitreoretinálních trakcí (obr. 10) s poklesem CZO na 2/60 byl v březnu 2010 proveden kombinovaný výkon: operace katarakty s implantací nitrooční čočky a PPV s vnitřní tamponádou silikonovým olejem. Odběry sklivce pro cytologické a virologické vyšetření nebyly při PPV provedeny. V září 2010 byla na přání pacientky provedena fakofragmentace nukleární katarakty druhého oka se zlepšením CZO jen na 3/60 pro starou jizvu po chorioretinitidě. Po více než dvou letech po začátku ARN pacientka užívá acyklovir 2x 400 mg, prednison 5 mg obden. Na pravém oku po ARN je klidná artefakie, jemná fibróza na zadním pouzdru, sklivcový prostor vyplňuje silikonový olej, disk je ohraničený bledší, sítnice leží, v periferii temporálně jsou stopy po laseru a rozsáhlá jizva po retinálním zánětu s hrubými přesuny pigmentu při CZO 2/60 (obr. 11).
DISKUSE
ARN je vzácný typ virové uveitidy. V epidemiologické studii japonských autorů byla ARN diagnostikována u 41 z 3060 pacientů s uveitidou tj. u 1,3 % uveitid [7]. Muthiah udává výskyt ARN u 0,5–0,6 na 1 milion obyvatel [17]. Tyto údaje jsou nižší v porovnání s retrospektivní studií z Nizozemska – diagnóza ARN u 1,1–1,6 pacientů na 1 milion obyvatel [25]. Překvapivé proto bylo, když se na okresní pracoviště se spádovou oblastí 350 tisíc obyvatel během 11 měsíců dostavili 3 pacienti s takto vzácným typem uveitidy.
Více než 97 % ARN je způsobeno α herpes viry: varicella zoster virem (VZV), herpes simplex virem typu 1 (HSV-1) a typu 2 (HSV-2). Nepatrně častěji se ARN vyskytuje u mužů (55 % pacientů). To nekoreluje s výskytem orofaciálního oparu, jímž je postiženo jen 38 % mužů, ačkoli se séroprevalence HSV mezi pohlavími neliší [14].Podle původce jsou významné rozdíly v době nástupu onemocnění: pacienti s ARN způsobenou VZV mají průměrný věk 48,8 ± 19,6 roků [16], ale průměrný věk pacientů s ARN způsobenou HSV-1 je 31,1 ± 17,5 a HSV-2 je 47,8 ± 19,2 roků [19]. Dalším herpesvirem způsobujícím ARN je cytomegalovirus (CMV).
ARN se klasicky vyskytuje u imunokompetentích zdravých jedinců, méně často u imunodeficitních (např. pokročilá imunodeficience způsobená u HIV pozitivních či idiopatická CD4 lymfocytopenie) [22]. ARN byla zaznamenána u pacientů s imunodeficitem indukovaným, jako např. bilaterální ARN přidružená neuroinfekci, jež byla popsána u pacientky po transplantaci ledviny [4]. ARN může postihnout i malé děti bez imunodeficitu současně s primárním infektem HSV [15].
Diagnóza ARN se stanovuje na základě diagnostických kritérií (tab. 1). U problematické diagnózy, například při oboustranné hemoragické retinopatii u dítěte, lze vyšetřením polymerázové řetězové reakce (PCR) vzorku sklivce či komorové vody potvrdit virovou etiologii afekce [9, 24]. CMV etiologie musí být potvrzena pomocí PCR vzorku nitrooční tekutiny. Touto metodou byla vyloučena přímá souvislost mezi virem Epstein-Barrové a ARN. U pacientů s podezřením na EBV etiologii ARN byl současně prokázán i VZV [11]. Na základě současných informací hraje EBV spíše sekundární nebo dokonce nulovou roli při vzniku ARN. Nitrooční infekce se může vyskytnout měsíce až roky po herpes simplex encefalitidě. Tak tomu bylo i u naší pacientky. Zcela vzácně se uveitidy a neuroinfekce projeví současně [28 ].
Indocyanin-green angiografie může poskytnout důležité informace týkající se cév cévnatky kontralaterálního oka a může tak umožnit včasnou identifikaci rozvoje subklinického nálezu [3]. Charakteristické jsou trojúhelníkové oblasti hypoperfuze, oblasti lobulární hypofluorescence a oblasti neostré hyperfluorescence choriodálních cév.
ARN vyžaduje urychlené nasazení virostatik (acyklovir – HSV, VZV resp. gancyklovir – CMV), k nimž jsou po 24 až 48 hodinách přidány kortikosteroidy. V případě vitreoretinálních komplikací (amoce sítnice) je indikovaná PPV. Z tohoto schématu jsme vycházeli i my u našich pacientů. Michiganská retrospektivní nekontrolovaná studie ARN udává dobrý terapeutický efekt perorálně podávaného valacykloviru a famcykloviru a zlepšení či stabilizaci zrakové ostrosti u 8 z 10 pacientů. Přesto autoři uvádějí rozvoj amoce u 3 pacientů [2]. V případě ARN rezistentní k léčbě acyklovirem je indikována systémová léčba foscarnetem nebo jeho podání intravitreálně [12]. Doporučují kombinovanou systémovou a intravitreální léčbu acyklovirem, foscarnetem a gancyklovirem [29]. Pro špatnou prognózu onemocnění je nutná dlouhodobá udržovací léčba virostatiky [5]. Kianersi doporučuje po herpetické encefalitidě mnohdy trvalou léčbu acyklovirem jako profylaxi rozvoji ARN [10].
I když je onemocnění léčeno včas a lege artis, může končit výrazným poklesem až ztrátou CZO na postiženém oku. Rozvoj amoce sítnice je jedním z prognosticky nepříznivých příznaků. Tak tomu bylo i u obou našich pacientek. Odchlípení sítnice se vyskytuje 2,5krát častěji u VZV-ARN (62 % pacientů) ve srovnání s HSV-ARN (24 %) a může ji údajně u 40 % redukovat aplikace foscarnetu intravitreálně [30]. Zkoumán byl profylaktický efekt laserové baráže sítnice před rozvojem amoce. Rhegmatogenní odchlípení sítnice v souvislosti s ARN udával Lau u 80 % pacientů bez provedené laserové baráže a jen u 35 % pacientů po profylaktické léčbě argonovým laserem. Publikovány jsou i studie, které efekt laserového zákroku popírají (21). V souboru publikovaném japonskými autory došlo k rhegmatogennímu odchlípení sítnice u 43 % (6 očí), u nichž byla následně provedena PPV s vnitřní tamponádou silikonovým olejem. Úspěšné přiložení sítnice bylo dosaženo u 5 z těchto 6 očí, silikonový olej však nemohl být odstraněn u 3 očí pro vysoké riziko recidivy amoce [26].
Naše pacientky mají současnou zrakovou ostrost téměř tři roky po vzniku ARN a provedené PPV 6/60 a 2/60. U obou nemocných je sítnice přiložena, obě mají implantovánu nitrooční čočku a silikonový olej je zatím ponechán.
ZÁVĚRY
ARN je velmi vzácné virové zrak ohrožující onemocnění. Pro oftalmologickou praxi je nutné mít na zřeteli, že v případě podezření na ARN (dle klinických kritérií) je potřeba urgentně zahájit léčbu virostatiky, po 24 až 48 hodinách přidat kortikosteroidy a v případě komplikací (odchlípení sítnice) kontaktovat vitreoretinální centrum. Dále je nutné informovat pacienta o závažném stavu infikovaného oka a jeho nejisté prognóze i přes adekvátní léčbu. Zároveň musíme vždy upozornit pacienta na ohrožení druhého oka, pokud se léčba nebude podávat. V neposlední řadě je nutné zdůraznit nezbytnost kontrol očního pozadí včetně periferie sítnice u pacientů s herpetickou přední uveitidou.
Do redakce doručeno dne: 11. 4. 2012
Do tisku přijato dne: 7. 5. 2012
MUDr. Radomir Mach
oční oddělení Nemocnice Most,
J.E. Purkyně 270/5,
434 64 Most
e-mail: radomir.mach@nspm.cz
Sources
1. Abghari, S.Z., Stulting, R.D., Zhu, Z. et al.: Effect of genetically determined host factors on the efficacy of vidarabine, acyclovir and 5-trifluorothymidine in herpes simplex virus type 1 infection. Ophthalmic Res, 1994; 26 : 95–104.
2. Aizman, A., Johnson, M.W., Elner, S.G.: Treatment of acute retinal necrosis syndrome with oral antiviral medications. Ophthalmology, 2007; 114(2): 307–312.
3. Bissig, A., Balaskas, K., Vaudaux, J.D. et al.: Indocyanine green angiography findings in acute retinal necrosis syndrome. Klin Monbl Augenheilkd. 2011; 228(4): 334–336.
4. Brydak-Godowska, J., Szczepanik, S., Ciszek, M. et al.: Bilateral acute retinal necrosis associated with neuroinfection in patient after renal transplantation. Med Sci Monit; 2011; 17(8): CS99-102.
5. Cordero-Coma, M., Anzaar, F., Yilmaz, T. et al.: Herpetic retinitis. Herpes; 2007; 14(1): 4–10.
6. Garweg, J.G., Tappeiner, C.: Differenzialdiagnose der infektiösen posterioren Uveitis. Klin Monbl Augenheilkd, 2011; 228(4): 268–272.
7. Goto, H., Mochizuki, M., Yamaki, K. et al.: Epidemiological survey of intraocular inflammation in Japan. Jpn J Ophthalmol, 2007; 51(1): 41–44.
8. Holland, G.N.: Standard diagnostic criteria for the acute retinal necrosis syndrome. Executive Committee of the American Uveitis Society. Am J Ophthalmol, 1994; 117(5): 663–667.
9. Jalali, S., Kolari, R.S., Pathengay, A. et al.: Severe hemorrhagic retinopathy as initial manifestation of acute retinal necrosis caused by herpes simplex virus. Indian J Ophthalmol., 2007; 55(4): 308–310.
10. Kianersi, F, Masjedi, A, Ghanbari, H.: Acute Retinal Necrosis after Herpetic Encephalitis. Case Report Ophthalmol, 2010; 30; 1(2): 85–89.
11. Lau, C.H., Missotten, T., Salzmann, J. et al.: Acute retinal necrosis features, management, and outcomes. Ophthalmology, 2007; 114(4): 756–762.
12. Lee, M.Y., Kim, K.S., Lee, W.K.: Intravitreal foscarnet for the treatment of acyclovir-resistant acute retinal necrosis caused by varicella zoster virus. Ocul Immunol Inflamm, 2011; 19(3): 212–213.
13. Lobovská, A.: Infekční nemoci. Praha, Karolinum, 2002.
14. Malkin, J.E., Morand, P., Malvy, D. et al.: Seroprevalence of HSV-1 and HSV-2 infection in the general French population. Sex Transm Infect, 2002; 78 : 201–203.
15. Mora, P., Guex-Crosier, Y., Kamberi, E. et al.: Acute retinal necrosis in primary herpes simplex virus type I infection. Pediatr Infect Dis J, 2009; 28(2): 163–164.
16. Mott, K.R., Bresee, C.J., Allen, S.J. et al.: Level of herpes simplex virus type 1 latency correlates with severity of corneal scarring and exhaustion of CD8+ T cells in trigeminal ganglia of latently infected mice. J Virol, 2009; 835 : 2246–2254.
17. Muthiah, M.N., Michaelides, M., Child, C.S. et al.: Acute retinal necrosis: a national population-based study to assess the incidence, methods of diagnosis, treatment strategies and outcomes in the UK. Br J Ophthalmol, 2007; 91 : 1452–1455.
18. Pleyer, U., Winterhalter, S.: Diagnostik und Therapie der Herpesvirus-assoziierten Uveitis. Klin Monatsbl Augenheilkd, 2010; 227 : 407–412.
19. Rautenberg, P., Grančičova, L., Hillenkamp, J., et al.: Akute retinale Nekrose aus Virologensicht. Ophthalmologe, 2009; 106 : 1065–1073.
20. Jeníčková, D.: Virové uveitidy. In Říhová, E. (Ed.): Uveitidy. Grada Publishing, Praha 2009; 29–31.
21. Sims, J.L., Yeoh, J., Stawell, R.J.: Acute retinal necrosis: a case series with clinical features and treatment outcomes. Clin Experiment Ophthalmol, 2009; 37(5): 473–477.
22. Sloan, D.J., Taegtmeyer, M., Pearce, I.A. et al.: Cytomegalovirus retinitis in the absence of HIV or immunosuppression. Eur J Ophthalmol, 2008; 18(5): 813–815.
23. Urayama, A., Yamada, N., Sasaki, T.: Unilateral acute uveitis with periarteritis and detachment. Jpn J Clin Ophthalmol, 1971; 25 : 607–619.
24. Usui,, Y, Goto H.: Overview and diagnosis of acute retinal necrosis syndrome. Semin Ophthalmol., 2008; 23(4): 275–83.
25. Vandercam, T., Hintzen, R.Q., de Boer, J.H. et al.: Herpetic encephalitis is a risk factor for acute retinal necrosis. Neurology, 2008; 71 : 1268–1274.
26. Watanabe, T., Miki, D., Okada, A.A. et al.: Treatment results for acute retinal necrosis. Nippon Ganka Gakkai Zasshi, 2011; 115(1): 7–12.
27. Wensing, B., de Groot-Mijnes, J.D., Rothova, A.: Necrotizing and nonnecrotizing variants of herpetic uveitis with posterior segment involvement. Arch Ophthalmol, 2011; 129(4): 403–408.
28. Wittles, K.N., Goold, L.A., Gilhotra, J.S.: Herpes simplex encephalitis presenting after steroid treatment of panuveitis. Med J Aust, 2011; 195(2): 87–88.
29. Winterhalter, S., Adams, O., Althaus, Ch. et al.: Akute retinale Nekrose. Klin Monbl Augenheilkd, 2007; 224(7): 567–574.
30. Wong, R., Pavesio, C.E., Laidlaw, D.A. et al.: Acute retinal necrosis: the effects of intravitreal foscarnet and virus type on outcome. Ophthalmology, 2010; 117(3): 556–560.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2012 Issue 2
-
All articles in this issue
- Evaluation of Bacterial Colonization of the Conjunctival Sac in Ranibizumab Intravitreal Injections Treated Patients
- The Effect Comparison of Ranibizumab and Sodium Pegaptanib on the Retinal Pigment Epithelium Ablation Size in the Treatment of Age-Related Macular Degeneration
- The Diabetic Macular Edema – New Possibilities of the Treatment
- Acute Retinal Necrosis
- Repeatability and Reliability of the Visual Acuity Examination on logMAR ETDRS and Snellen Chart
- The Rabbit’s IOP Values after Instillation of the L-arginine.HCL with Selected Antiglaucomatic Drugs Mixtures Prepared in Vitro. (Comparative Study of Results of the Experimental Works)
- The Coincidence of the Junction Layer of Inner and Outer Photoreceptors Segments (IS/OS) Defects Localization on SD OCT and Functional Defects in Case of Stargardt Disease – a Case Report
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Repeatability and Reliability of the Visual Acuity Examination on logMAR ETDRS and Snellen Chart
- Acute Retinal Necrosis
- The Diabetic Macular Edema – New Possibilities of the Treatment
- Evaluation of Bacterial Colonization of the Conjunctival Sac in Ranibizumab Intravitreal Injections Treated Patients
