Adenóm ciliárneho telesa u trojročného chlapca
Adenoma of the Ciliary Body in 3-year-old Boy – a Case Report
In this paper has been reported a rare case of the ciliary body tumor in 3-year-old boy, which was diagnosed as adenoma of the nonpigmented ciliary body epithelium. The diagnosis was confirmed histologically and immunohistochemically.
Key words:
adenoma of the nonpigmented ciliary epithelium, NPCE, tumor of the ciliary body, children
Authors:
B. Bušányová 1; P. Babál 2; A. Gerinec 1
Authors‘ workplace:
Klinika detskej oftalmológie
DFNsP–LFUK, Bratislava, prednosta
kliniky prof. MUDr. Anton Gerinec, CSc.
1; Ústav patologickej anatómie LF UK
a UN, Bratislava, prednosta ústavu
prof. MUDr. Ľudovít Danihel, PhD.
2
Published in:
Čes. a slov. Oftal., 69, 2013, No. 1, p. 37-40
Category:
Case Report
Overview
Súhrn:
V práci sa prezentuje prípad raritného tumoru ciliárneho telesa u 3-ročného chlapca, ktorý bol diagnostikovaný ako adenóm nepigmentového epitelu ciliárneho telesa. Diagnóza bola potvrdená histologicky a imunohistochemicky.
Kľúčové slová:
adenóm nepigmentového epitelu ciliárneho telesa, NPCE, tumor ciliárneho telesa, deti
Úvod
Adenóm nepigmentového ciliárneho epitelu (NPCE) je extrémne raritný benígny tumor, u detí klinicky vždy ťažko odlíšiteľný od meduloepiteliómu, u dospelých od amelanotického malígneho melanómu vráskovca alebo metastáz.
V našej práci informujeme o prípade adenómu NPCE u 3-ročného chlapca rómskeho etnika, ktorý bol pozorovateľný pri vyšetrení štrbinovou lampou, súčasne s prejavmi vnútroočného zápalu a sekundárneho glaukómu. Ultrasonografickým vyšetrením a nukleárnou magnetickou rezonanciou (NMR) bol zistený nádor v oblasti vráskovca. Histopatologické vyšetrenie potvrdilo adenóm NPCE.
Kazuistika
Náš pacient, 3-ročný chlapec rómskeho etnika, mal mesačnú anamnézu červeného oka s poklesom videnia na ľavom oku. Nemal v anamnéze údaje o predchádzajúcom očnom úraze alebo vnútroočnom ochorení. Centrálna zraková ostrosť bola na úrovni svetlocitu bez lokalizácie a vnútroočný tlak bol 45 mmHg na postihnutom oku.
Vyšetrením na štrbinovej lampe bola zistená iritácia bulbu, edém rohovky, splytčenie prednej komory a pseudohypopyon. Dúhovka bola na č. 12 s prednou synechiou a pupila bola povytiahnutá k č. 12. V oblasti koreňa dúhovky od č. 12 k č. 1 boli prítomné belavé tumorózne hmoty a v arteficiálnej mydriáze retroiridicky prolaboval biely oválny tumorózny útvar vráskovca (obr. 1). Šošovka bola číra a dislokovaná mierne nadol. Očné pozadie sa vzhľadom na optické médiá nedalo posúdiť.
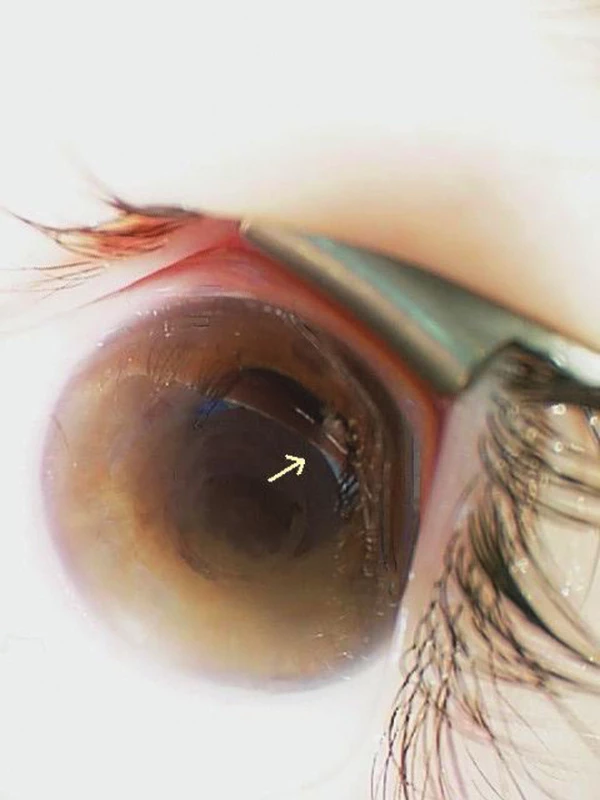
V gonioskopickom obraze bol iridokorneálny uhol pri č. 12 až k č.1 tlakom tumoru vychádzajúceho z ciliárneho telesa uzavretý po Schwalbeho líniu a spoza dúhovky presvitala šedá rezistencia 2x3 mm nadvihujúca dúhovku.
Tumor bol zhodnotený ultrasonograficky a NMR vyšetrením. Na B-skene bol tumor akusticky solídny, mal vysokú vnútornú reflexivitu, bol ostro ohraničený a veľký asi 2x3 mm. NMR obraz ľavého oka zachytával expanziu vráskovca v hornej časti bulbu veľkosti 2x3mm, zobrazoval sa ako výpad v tekutinovej náplni prednej očnej komory v rozsahu zodpovedajúcemu cca 2x3 mm, v T2w, izosignálne so šošovkou v T1w, bez reštrikcie difúzie, po podaní kontrastnej látky s minimálnym enhancementom.
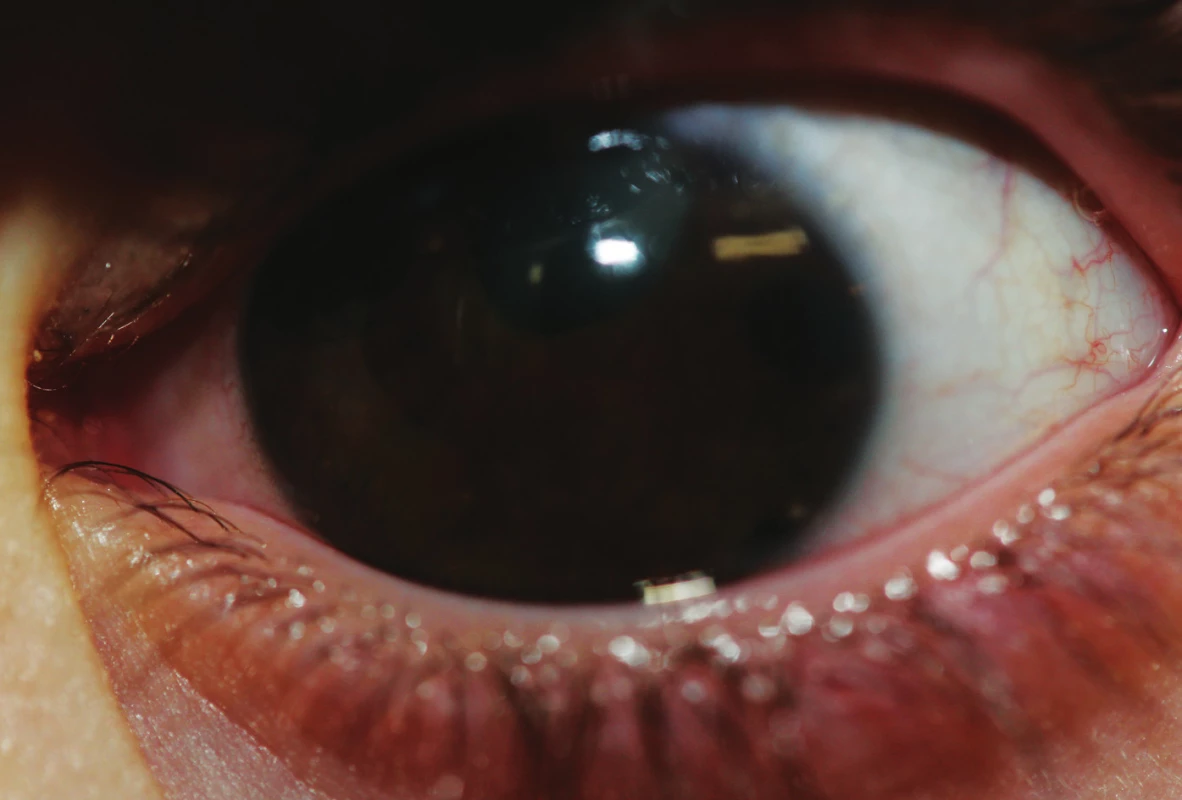
Vzhľadom na klinický obraz bola stanovená diagnóza nádoru vráskovca ako suspektného meduloepiteliómu a následne bola vykonaná lokálna resekcia tumoru - iridocyklektómia. Tumor bol kompletne resekovaný a následne patologicky vyšetrený. Histologické vyšetrenie vylúčilo meduloepitelióm, avšak potvrdilo diagnózu adenómu nepigmentového epitelu ciliárneho telesa. Pre vznik sekundárnej katarakty po 3 týždňoch od lokálnej resekcie tumoru sme pristúpili k operácii katarakty. Pooperačne u pacienta pretrváva zraková ostrosť na úrovni svetlocitu (obr. 2). Vzhľadom na výsledok histologického vyšetrenia u pacienta nebola nutná ďalšia chirurgická intervencia. Sekundárny glaukóm s obrazom glaukomatóznej atrofie zrakoveho nervu bol zvládnutý lokálnou antiglaukomatickou liečbou.
Patologicko-histologický obraz
Bioptická vzorka bola po fixácii v 4% formaldehyde zaliata do parafínu, rezy boli farbené hematoxylínom a eozínom, alciálnovou modrou a PAS metódou. Imunohistochemicky boli rezy farbené s použitím monoklonových protilátok proti cytokeratínom (AE1), vimentínu, cytokeratínu 7 (CK7), VEGF, S100, HMB45, MelanA, epitelovému membránovému antigénu (EMA), chromogranínu, synaptofyzínu, CD56 a proliferačnému antigénu Ki-67.
V bioptickej vzorke (obr. 3 a-e) spracovanej rutínnou parafínovou technikou po fixácii 4 % formaldehydom, v rezoch farbených hematoxylínom a eozínom, je zachytený fragment ciliárneho telesa s ohraničeným ložiskom glandulárnej proliferácie nepigmentového ciliárneho epitelu, bez atypií a zvýšenej mitotickej aktivity, negatívnym farbením PAS metódou a alciánovou modrou. Imunohistochemicky boli nádorové bunky pozitívne na vimentin, VEGF, S100 a sčasti na EMA, negatívne na AE1, CD7, HMB45, MelanA, synaptofyzín, chromogranin, CD56, index proliferácie Ki-67 > 1%.
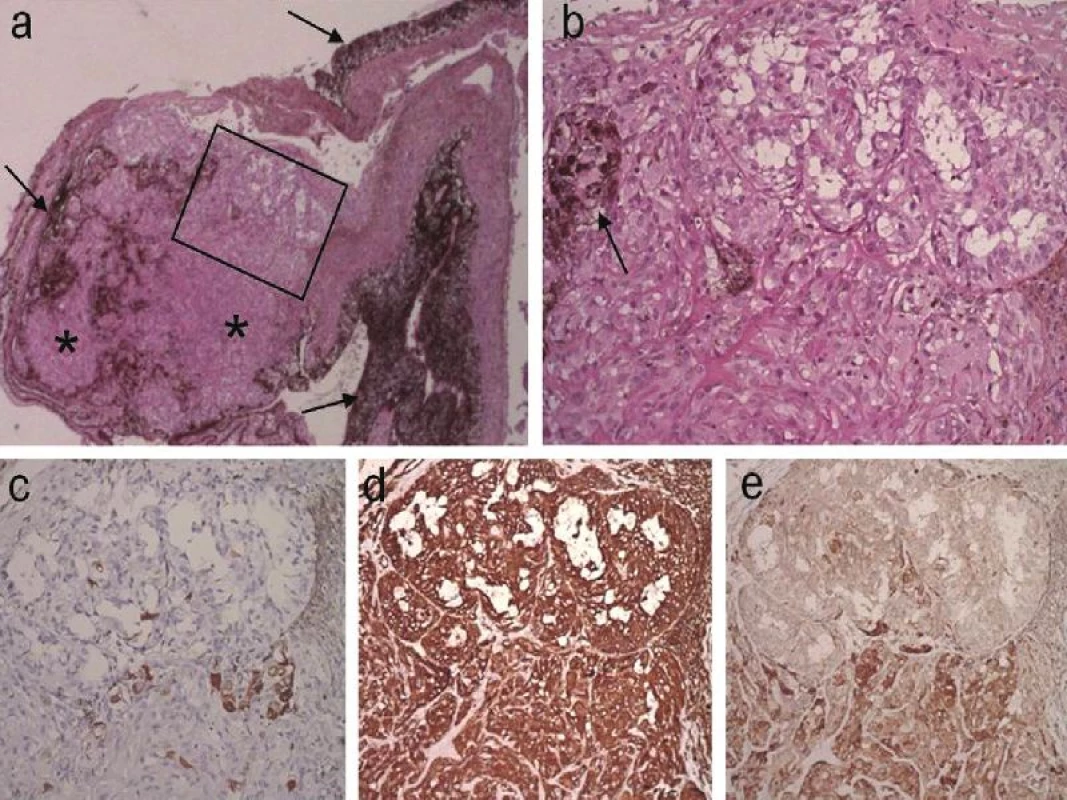
Na základe uvedených nálezov bola lézia diagnostikovaná ako adenóm nepigmentového epitelu ciliárneho telesa.
Diskusia
Adenóm NPCE bol prvý krát popísaný Shieldsom v r. 1983 (16), následne bolo v literatúre publikovaných okolo 20 prípadov u dospelej populácie.
Primárne nádory epitelu vráskovca sú zriedkavé. Rozdeľujeme ich na vrodené a získané. Vrodené nádory vznikajúce v embryonálnom či skorom postnatálnom období sú choristomatózne malformácie alebo nádory zložené z embryonálneho tkaniva. Pôvodom vychádzajú z nediferencovaného medulárneho epitelu. Patrí sem meduloepitelióm a glioneuróm. Získané nádory vznikajú po ukončení embryonálneho vývoja, manifestujú sa väčšinou v dospelosti, vznikajú z plne diferencovaného tkaniva nepigmentového epitelu vráskovca. Zaraďujeme sem Fuchsov adenóm (hyperplázia NPCE, pseudoadenomatózna hyperplázia, koronárny adenóm), adenóm a adenokarcinóm pigmentového alebo nepigmentového ciliárneho epitelu.
Získané tumory epitelu vráskovca majú široké spektrum klinickopatologických prejavov (7, 9). Mnohé z nich sú zriedkavé a väčšinu publikovaných prác tvoria jednotlivé kazuistiky. Klasifikácia je založená na prítomnosti alebo neprítomnosti pigmentu, bunkového vzoru a malígneho správania.
V diferenciálnej diagnostike nádorov vráskovca musíme uvažovať o amelanotickom malígnom melanóme, cudzom telese, metastázach, granulóme, epiteliálnej cyste, hemangióme, schwannóme a leiomyóme. Melanómy majú väčšinou charakteristický tvar hríba. Meduloepitelióm je vrodený nádor s výskytom do prvých desať rokov života a často spájaný s obrazom kolobómu, neovaskularizáciou dúhovky a známkami perzistujúceho primárneho sklovca. Klinicky je najťažšie odlíšiteľný od adenómu NPCE s oveľa častejším výskytom. Metastatický karcinóm je pravdepodobnejší u pacientov s anamnézou karcinómu a súbežných metastáz, granulóm je vždy spojený so závažnejším uveálnym zápalom a pacient môže mať systémové prejavy granulomatózneho zápalu. Medzi menej častú léziu v diferenciálnej diagnostike, ktorá môže predstavovať problém klinicky, patrí adenokarcinóm ciliárneho pigmentového alebo nepigmentového epitelu, kde rozdiel je založený na miere histologickej invázie. Leiomyóm a schwannóm vráskovca môžu byť klinicky na nerozoznanie od adenómu NPCE. Odlíšenie je často možné až po lokálnej resekcii a histologizácii.
Adenóm NPCE je benígny tumor, najčastejšie sa zobrazuje ako malé oválne alebo okrúhle ložisko. Môže byť asymptomatický (15), ale častejšie môže prejaviť lokálne agresívne správanie. Prejavuje sa lokálnymi symptómami ako napríklad vnútroočným zápalom (2,17), sekundárnou kataraktou (2, 4, 6, 10, 11, 17), subluxáciou šošovky (18), sekundárnym glaukómom (2), sklovcovými zákalmi alebo krvácaním, neovaskularizáciou zrakového nervu, cystoidným edémom makuly (19) a epiretinálnou membránou (8). U pacientov s adenómom NPCE môže často dôjsť k bezbolestnej definitívnej strate videnia.
V diagnostických postupoch je prínosné hlavne vyšetrenie štrbinovou lampou, gonioskopia, fluoresceínová angiografia, ultrasonografia, optická koherentná tomografia, počítačová tomografia a nukleárna magnetická rezonancia (10, 20).
Lokálna resekcia ako iridocyklektómia alebo parciálna sklerouvektómia je efektívnou metódou liečby benígnych afekcií, ktorá zároveň definitívne pomáha k histologickému potvrdeniu diagnózy, čoho dôkazom je aj náš pacient.
Bunky nádoru (adenómu) sú usporiadané v lineárnych zoskupeniach, vláknach a šnúrach, ktoré sú zoradené pozdĺžne a oddelené septami z extracelulárnej matrix. Imunohistochemické výsledky dokazujú pôvod z NPCE: S-100, vimentín a cytokeratín sú pozitívne, zatiaľ čo HMB45 protilátka je negatívna (7, 9). V našom prípade histopatologické a imunohistochemické výsledky zodpovedali diagnóze adenómu NPCE (9) a potvrdili pôvod tumoru z nepigmentového epitelu vráskovca: S-100 a vimentín boli pozitívne, imunofenotyp nepigmentového epitelu bol s negatívnou expresiou cytokeratínov. Variabilné farbenie na cytokeratín už bolo v literatúre popísané (17) a taktiež bol s rôznou mierou expresie vaskulárneho endotelového rastového faktora (VEGF). Zvýšená hladina VEGF môže byť príčinou vzniku neovaskularizácie terča zrakového nervu a cystoidného edému makuly v prípadoch s adenómom NPCE (4,19).
K enukleácii sa pristupuje až v prípade progresívneho zväčšenia oka so slabou zrakovou funkciou pre nekontrolovateľný sekundárny glaukóm. Hoci sa adenóm NPCE môže správať lokálne agresívne, po lokálnom odstránení tumoru je nízka pravdepodobnosť lokálnej recidívy. Dĺžka života pacientov s adenómom NPCE nie je ovplyvnená. Adenóm NPCE nemá tendenciu metastázovať.
V literatúre je výskyt adenómu NPCE u dieťaťa extrémne raritný a popísaný iba v štyroch prípadoch. Autori predpokladajú skôr kongenitálny ako získaný pôvod. V jednom prípade bol tumor asociovaný s iridokorneálnou cystou a embryotoxonom (3). V druhom prípade vznikol presne v mieste kolobomatózneho defektu dúhovky a vráskovca a tumor považuje autor za hamartóm - kongenitálny adenóm (12). V treťom prípade boli v tumore zistené nepigmentové bunky zhodné s úplne diferencovaným nepigmentovým epitelom vráskovca a súčasne množstvo pigmentových buniek štrukturálne zhodujúcich sa s normálnym pigmentovým epitelom dúhovky. Prítomnosť týchto buniek naznačuje, že sa tento nádor mohol vyvinúť intrauterínne pri diferenciácii primitívneho medulárneho epitelu. Odlišoval sa však od ďalších vrodených lézií (glioneuróm a meduloepitelióm) v tom, že sa skladal z úplne diferencovaných buniek. To naznačuje, že nádor, ktorý sa začal intrauterínne v primitívnom medulárnom epiteli, vyvinul sa rozdelením do dvoch plne diferencovaných bunkových typov (14). V štvrtom prípade sa adenóm NPCE prejavoval recidivujúcimi iridocyklitídami a tumor vykazoval pozitívne imunofarbenie pre GFAP (glial fibrillary acidic protein), ktorý je špecifický pre gliálne bunky, špecificky astrocyty. Tiež v troch prípadoch dospelých pacientov s adenómom NPCE, ktorý bol asociovaný s primárnym hyperplastickým perzistujúcim sklovcom (PHPV), sa predpokladá kongenitálny pôvod, kde pôsobením tumoru mohla byť porušená atrofia primárneho sklovca a vývoj sekundárneho vitrea (1, 5, 13).
Záver
Adenóm NPCE je vzácny zriedkavo sa vyskytujúci nádor vráskovca u detí, ktorý sa všeobecne zaraďuje medzi získané nádory s výskytom v dospelom veku. Náš raritný prípad u detského pacienta doposiaľ v našej literatúre nepublikovaný, ako aj ďalšie 3 prípady u detí v zahraničí, nasvedčujú, že sa môže jednať o kongenitálny tumor. Naša skúsenosť zdôrazňuje súčasnú potrebu lepšie definovať klinický obraz adenómu NPCE a zvýšiť informovanosť lekára o tejto diagnóze v diferenciálnej diagnostike očných nádorov. Táto diferenciácia môže urýchliť včasnú diagnózu a zabrániť zbytočnej enukleácii očí z dôvodu intraokulárnej benígnej lézie, ktorú však dokáže definitívne potvrdiť až histologické vyšetrenie.
Práca bola prednesená na Vedeckých pracovných dňoch Slovenskej oftalmologickej spoločnosti a Sekcie ambulantných lekárov 18.–19. 5. 2012 v Košiciach.
Do redakce doručeno dne 14. 2. 2013
Do tisku přijato dne 25. 2. 2013
MUDr. Beáta Bušányová
Klinika detskej oftalmológie DFNsP-LF UK
Limbová 1
833 40 Bratislava
e-mail: b.busany@pobox.sk
Sources
1. Appolloni, R., Modesti, M., Pecorella, I. et al.: Uncommon cause of juvenile cataract: adenoma of the nonpigmented ciliary epithelium. J Cataract Refract Surg, 34; 2008, 11 : 1997–2001.
2. Biswas, J., Neelakantan, A., Rao, B.S.: Adenoma of nonpigmented epithelium of the ciliary body presenting as anterior uveitis and glaucoma: a case report. Indian J Ophthalmol, 43; 1995, 3 : 137–140.
3. Boudet, C., Maisongrosse, G., Navarre, L. et al.: Adenome du corps ciliare chez l’enfant (A propos d’1 cas). [Adenoma of the ciliary body in the child (apropos of 1 case).] Bull Soc Ophtalmol Fr, 79; 1979 : 969–972.
4. Cursiefen, C., Schlotzer-Schrehardt, U., Holbach, L.M. et al.: Adenoma of the nonpigmented ciliary epithelium mimicking a malignant melanoma of the iris. Arch Ophthalmol, 117; 1999, 1 : 113–116.
5. Doro, S., Werblin, T.P., Haas, B. et al.: Fetal adenoma of the pigmented ciliary epithelium associated with persistent hyperplastic primary vitreous. Ophthalmology, 93; 1986 : 1343–1350.
6. Elizalde, J., Ubia, S., Barraquer, R.I.: Adenoma of the nonpigmented ciliary epithelium. Eur J Ophthalmol, 16; 2006, 4 : 630–633.
7. Grossniklaus, H.E., Lim, J.I.: Adenoma of the nonpigmented ciliary epithelium. Retina, 14; 1994, 5 : 452–456.
8. Chen, Z.Q., Fang, X.Y.: Case Report: Adenoma of nonpigmented epithelium in ciliary body: literature review and case report. J Zhejiang Univ Sci B, 8; 2007, 9 : 612–615.
9. Mansoor, S., Qureshi, A.: Ciliary body adenoma of nonpigmented epithelium. J Clin Pathol, 57; 2004, 9 : 997–998.
10. Nakazawa, T., Abe, T., Sato, Y. et al.: Magnetic resonance imaging of a non-pigmented adenoma of the ciliary epithelium. Acta Ophthalmol Scand, 78; 2000, 4 : 470–473.
11. Papastefanou, V.P., Cohen, V.M.L.: Ciliary-body adenoma of the non-pigmented epithelium with rubeosis iridis treated with plaque brachytherapy and bevacizumab. Eye, 26; 2012, 10 : 1388–390.
12. Patrinely, J.R., Font, R.L., Campbell, R.J. et al.: Hamartomatous adenoma of the nonpigmented ciliary epithelium arising in iris-ciliary body coloboma. Light and electron microscopic observations. Ophthalmology, 90; 1983, 12 : 1540–7.
13. Pecorella, I., Ciocci, L., Modesti, M. et al.: Adenoma of the non-pigmented ciliary epithelium: a rare intraocular tumor with unusual immunohistochemical findings. 2009, 12 : 870–5.
14. Rennie, I.G., Parsons, M.A., Palmer, C.A.: Congenital adenoma of the iris and ciliary body: light and electron microscopic observations. Br J Ophthalmol, 76; 1992, 9 : 563–566.
15. Romanowska-Dixon, B., Orłowska-Heitzman, J.: Adenoma of the Iris and Ciliary Body. Case Report. Pol J Pathol, 54; 2003, 3 : 187–190.
16. Shields, J.A., Augsburger, J.J., Wallar, P.H. et al.: Adenoma of the nonpigmented epithelium of the ciliary body. Ophthalmology, 90; 1983, 12 : 1528–1530.
17. Shields, J.A., Eagle, R.C.Jr., Shields, C.L. et al.: Acquired neoplasms of the nonpigmented ciliary epithelium (adenoma and adenocarcinoma). Ophthalmology, 103; 1996, 12 : 2007–2016.
18. Shields, J.A., Eagle, R.C.Jr., Shields, C.L.: Adenoma of nonpigmented ciliary epithelium with smooth muscle differentiation. Arch Ophthalmol, 117; 1999, 1 : 117–9.
19. Suzuki, J., Goto, H., Usui, M.: Adenoma arising from nonpigmented ciliary epithelium concomitant with neovascularization of the optic disk and cystoid macular edema. Am J Ophthalmol, 139; 2005, 1 : 188–190.
20. Xian, J., Xu, Q., Wang, Z. et al.: MR imaging of adenomas of the nonpigmented ciliary epithelium of the eye. Am J Neuroradiol, 31; 2010, 5 : 886–90.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2013 Issue 1
-
All articles in this issue
- Oboustranná neuroretinitis jako projev nemoci kočičího škrábnutí u devítiletého chlapce
- Benigní maskující syndrom u pacientky s retinitis pigmentosa
- Adenóm ciliárneho telesa u trojročného chlapca
- Príspevok k osvetleniu súvislostí korelácie zmesi voľných aminokyselín s antiglaukomatikmi v spojovkovom vaku pri ovplyvnení VOT králikov
- Klinické nálezy u členů české rodiny s retinitis pigmentosa podmíněnou mutací v ORF15 genu RPGR
- Evaluace parametrů jednoduchého binokulárního vidění na synoptoforu u zdravé dospělé populace
- Následná laserová iridoplastika a laserová goniopunkturace po nepenetrující trabekulektomii
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Klinické nálezy u členů české rodiny s retinitis pigmentosa podmíněnou mutací v ORF15 genu RPGR
- Oboustranná neuroretinitis jako projev nemoci kočičího škrábnutí u devítiletého chlapce
- Benigní maskující syndrom u pacientky s retinitis pigmentosa
- Evaluace parametrů jednoduchého binokulárního vidění na synoptoforu u zdravé dospělé populace
