Současné možnosti měření nitroočního tlaku
Contemporary Possibilities of Intraocular Pressure Measurement
Authors introduced current possibilities of measuring intraocular pressure (IOP). A list of available methods of monitoring IOP is published; contact measurement method IOP directly on the cornea, but also over upper lid, methodology of minimal contact and non-contact measurement. Following contact methods are described; former measurements of IOP by impression Schiotz tonometer and the current methodology applanation. So far as the gold standard measurement Goldmann applanation tonometer (GAT) is considered, another methodology with applanation measurements are compared: Pascal dynamic contoured tonometer (DCT ), BioResonator – resonant applanation tonometer (ART ), digital applanation tonometer Tonopen and last hit: continuous measurement of IOP by Sensimed Triggerfish. Orientation and rapid assessment is palpation pressure control over the lid and measuring by tonometer Diaton. Rebound tonometer (RBT) iCare belongs to measurements with minimal contact, no need anesthetic drops and fluorescein, therefore a self – home version of IOP measurements (Icare ONE) is developed. Non-contact measurement of IOP by different pneumotonometers is popular for screening assessment of IOP. Reichert Ocular Response Analyzer (ORA) is a non-contact applanation IOP measurement and reveals additional properties of the cornea. In the discussion of a range methodology is evaluated, the experience of other authors and their own experience is compared. For monitoring of patients is necessary to select the most suitable methodology, measure repeatedly and accurately to allow long-term monitoring of intraocular pressure.
Key words:
measurement of intraocular pressure, non-contact methods, contact methods, continuous measurement, minimal contact
:
J. Hornová; A. Baxant
:
Oční klinika FNKV a 3. LF UK, Praha
přednosta prof. MUDr. Pavel Kuchynka, CSc.
:
Čes. a slov. Oftal., 69, 2013, No. 4, p. 175-180
:
Original Article
Předneseno na sjezdu ČGS v Olomouci 2012
Autoři ve své práci seznamují se současnými možnostmi měření nitroočního tlaku (NT). Publikován je přehled dostupných metodik sledování NT, které jsou rozděleny na kontaktní metody měření NT přímo na rohovce, ale i přes víčko, na metodiky minimálního kontaktu a na bezkontaktní měření.
Z kontaktních metod jsou popisovány dřívější impresní měření NT Schiotzovým tonometrem a současné aplanační metodiky. Zatím za zlatý standard měření je považována Goldmannova aplanační tonometrie (GAT). Další metodiky jsou s tímto aplanačním měřením porovnávány; Pascalův dynamický konturovaný tonometr (DCT), BioResonátor – aplanační rezonanční tonometr (ART), digitální aplanační tonometr Tonopen a poslední hit: kontinuální měření NT (Sensimed Triggerfish). Orientační a rychlé je posuzování tlaku při palpační kontrole přes víčko i měření tonometrem Diaton. Rebound tonometr (RBT) iCare patří k měřením s minimálním kontaktem, není třeba anestetikum a fluorescein, proto je vyvinuta i samoobslužná – domácí varianta měření NT (Icare ONE). Pro screening NT jsou oblíbená bezkontaktní měření NT různými pneumotonometry. Reichert Ocular Response Analyzer (ORA) představuje bezkontaktní aplanační měření NT a odhaluje další vlastnosti rohovky. V diskusi je celá škála metodik hodnocena, porovnávány jsou zkušenosti jiných autorů i výsledky a zkušenosti vlastní.
Pro sledování pacientů je třeba vybrat vždy nejvhodnější metodiku, opakovaně a správně měřit, aby bylo možné dlouhodobé monitorování nitroočního tlaku.
Klíčová slova:
měření nitroočního tlaku, bezkontaktní metodiky, kontaktní metodiky, kontinuální měření, minimální kontakt
Zvýšený nitrooční tlak (NT) byl dosud považován a zatím je stále pokládán za jeden z hlavních rizikových faktorů glaukomu. U 50 % pacientů se zvýšeným NT se vyvine glaukom. Neexistuje však přesná hranice, která by určovala, do které hodnoty je ještě NT v normě, a od které jsou již další naměřené hodnoty patologické. Výše nitroočního tlaku by se měla individuálně posuzovat vzhledem k očnímu nálezu, k celkovému stavu pacienta, přihlédnuto by mělo být i k rodinné anamnéze.
Měření hladiny NT patří k nejběžnějším a nejčastějším vyšetřením u pacientů s glaukomem, vedle sledování zrakového nervu a nervových vláken sítnice a hodnocení zorného pole. Je to také proto, že hladinu NT můžeme rychle ovlivnit lokální instilační léčbou, celkovou léčbou, laserem i operačně, a tak bezprostředně kontrolovat účinky léčby.
Je otázkou, jak je nitrooční tlak měřen a zda naměřená hodnota opravdu odpovídá výši skutečného NT. Úspěch léčby glaukomu předpokládá dobré pochopení fyziologických mechanismů cirkulace nitrooční tekutiny a biomechanických vlastností rohovky při měření NT. Znalost existujících metod měření NT může vést jak ke zlepšení prevence glaukomu, tak i k optimalizaci léčby tohoto onemocnění.
Možnosti měření nitroočního tlaku dělíme dle typu a způsobů měření. Rozlišujeme přímé a nepřímé měření NT. Manometrií měříme NT přímo v bulbu. Jedná se o metodu invazivní s přímým sledováním NT, kterou lze využít jen v laboratorních podmínkách. Nepřímo, tonometricky, měříme NT na korneosklerálním povrchu. Měření můžeme rozdělit na kontaktní, měření s minimálním kontaktem a na měření bezkontaktní. Zvláštní skupinu tvoří měření nitroočního tlaku přes víčko. Jedná se o běžný palpační odhad výše NT a měření na přístroji Diaton.
Kontaktní metody, dotyková měření, zjišťují hodnotu NT po předchozím lokálním znecitlivění rohovky. Princip měření je takový, že je přístroj v kontaktu s centrální rohovkou a odečítáme množství tlaku potřebného k deformaci centrální plochy rohovky.
Takto měříme NT na Schiotzově impresním tonometru, Goldmannově aplanačním tonometru (GAT), Pascalově dynamickém konturovaném tonometru (DCT), BioResonátoru ART (aplanační rezonanční tonometr), Tonopenu, Perkinsonově tonometru a objevují se zprávy o kontinuálním snímání NT.
Předností této kontaktní metody je přesnost, a proto jsou tato měření vhodná pro dlouhodobá sledování pacientů. Nevýhodou kontaktní metody je možnost přenosu infekce a možnost způsobení eroze rohovky. Většina měření se provádí vsedě, proto ji nelze využít při sledování NT vleže a u imobilních pacientů.
Schiotzův impresní tonometr. Zřídka, ale ještě stále používaný přístroj na měření NT byl zavedený do klinické praxe norským oftalmologem Hjalmar Schiotzem v roce 1881 [40]. Měření NT používá metodu nazývanou impresní (indentační) tonometrie, kterou lze měřit NT pouze vleže, či v polo-sedě se zakloněnou hlavou. Tonometr přikládáme na anestezovanou rohovku ploškou konkávní, která přibližně odpovídá zakřivení rohovky. Uprostřed této plochy je otvor, ve kterém ústí tyčinka přesně stanoveného průměru a hmotnosti, která je spojena pákovým systémem s osičkou, která ukazuje na stupnici prohnutí (impresi) na rohovce. Stupnice měřidla je rozdělena na 20 dílků, které odpovídají jednomu mm centrální imprese rohovky [34]. Čím je oko měkčí, tím tyčinka způsobí větší impresi v rohovce a ručička na stupnici ukáže větší výchylku. Je-li NT příliš vysoký, imprese je minimální; výchylka na stupnici taktéž. Přidáme proto závaží na tyčinku, která je pak těžší, a tím způsobí větší impresi v rohovce. Na stupnici pak naměříme větší výchylku. Hodnotu výchylky dle použitého závaží (5,5–7,5 a 10 g) vyhledáme v nomogramu, a tak zjistíme výši NT v mm Hg [11].
Goldmannův aplanační tonometr (GAT) je zatím považován za zlatý standard v měření nitroočního tlaku a je stále používán v diagnostice glaukomu od roku 1950, kdy byl zaveden do klinické oftalmologické praxe. Tonometr funguje na principu oploštění (aplanace) centrální plochy rohovky speciálním hranolem o průměru 3,06 mm. Goldmannova teorie předpokládá, že síla 1 g potřebná k aplanaci je rovna NT 10 mm Hg. Pro přesnost provedeného měření NT Hans Goldmann navrhnul kalibraci přístroje na průměrnou tloušťku rohovky 520 μm a zakřivením 7,8 mm [35]. Přístroj je připevněn ke štěrbinové lampě, měření NT se provádí vsedě a NT odečítáme přes modrý filtr po předchozí lokální anestezii a obarvení rohovky pomocí 5% fluoresceinu. Při kontaktu s rohovkou modrý filtr zobrazí na povrchu rohovky dva zelené fluoreskující půlkruhy. Kolečkem přidáváme tlak a tím zvyšujeme tlak pera na aplanační hranol, až celou plochu rohovky oploští. Potom vidíme dva zelené (fluoreskující) půlkruhy, které se dotýkají uvnitř a na kolečku odečítáme, kolik síly bylo třeba k oploštění rohovky.
Pascalův dynamický konturovaný tonometr (DCT) je přídavný měřicí přístroj ke štěrbinové lampě, který je určen pro diagnostiku glaukomu. Toto zařízení měří NT přímo na povrchu rohovky kontinuálně (dynamicky) a ukazuje i oční amplitudu, regulaci NT způsobenou kardiální pulzací. Měření se provádí vsedě, po předchozí anestezii rohovky, fluorescein se neaplikuje. Přístroj je vybaven koncovkou s konturovaným konkávním kontaktním povrchem o průměru 7 mm, který je krytý jednorázovou průhlednou silikonovou čepičkou proti kontaminaci. Uprostřed je senzor o průměru 1,2 mm, který se přiloží do centra rohovky s malou konstantní silou a vytváří elektrické signály, které vyvolají po kontaktu s povrchem rohovky zpětné zvukové signály, jejichž intenzita je úměrná hodnotám NT. Měření probíhá asi 5 až 7 sekund a odpovídá pěti až deseti systolám; pak je koncovka od oka odtažena a na LCD displeji jsou tyto signály zobrazeny v číslech. Během měření je tlakový signál zaznamenán 100krát za sekundu a zapsán do paměti přístroje. Úroveň signálu je stále monitorována. Když se tonometr oddálí od oka, pak klesne hladina elektrického signálu na hodnotu blížící se k hodnotě „0“ a tuto hodnotu pak přístroj započítá jako referenční hodnotu pro výpočet NT. Po měření odečteme z displeje přístroje hodnotu NT v mm Hg a hodnotu OPA (oční pulzní amplitudu) i index kvality celého měření. Měřící rozsah NT je od 5 do 80 mm Hg a měření nemá být ovlivněno centrální tloušťkou rohovky [38].
BioResonátor ART – aplanační rezonanční tonometr je přístroj kompatibilní se všemi běžnými štěrbinovými lampami a je alternativou ke GAT. Přístroj funguje na principu patentované technologie využívající piezoelektrický senzor. Piezoelektrický senzor s kónusovým nástavcem, který kmitá frekvencí kolem 1 kHz, po nastavení na střed rohovky je schopen automaticky aplanovat anestezovanou rohovku a přitom měřit pomocí míry resonanční frekvence aplanované plochy velikost oploštění rohovky. Při aplanaci rohovky přístroj měří asi 256 hodnot během dvou vteřin a vypočítá a průměruje získaná data, která jsou zobrazena na displeji přístroje spolu s indexem kvality měření. Tento typ měřidla má schopnost auto-kalibrace a výrobce uvádí, že získané hodnoty NT méně závisejí na biomechanických vlastnostech rohovky ve srovnání s GAT [18]. Pro přesné měření je důležité správné vycentrování kónusu během měření. Obdobně jako u GAT je zapotřebí anestezovat rohovku, dezinfikovat kónus, měření se také zpravidla provádí třikrát, není však nutný fluorescein. Aplanaci můžeme provádět manuálně, jako výhodné se jeví použití dálkového ovladače měření [18].
Digitální aplanační tonometr Tonopen: ruční tonometr fungující na principu GAT. Tento přistroj je malý a lehký, váží jen 60 g, držíme ho v ruce jako tužku, můžeme s ním měřit děti a měření není závislé na poloze pacienta [35]. Naměřené hodnoty jsou srovnatelné s GAT pro průměrné hladiny NT [24]. Po lokálním znecitlivění aplanujeme lehkým dotykem snímací hlavicí, kterou přikládáme kolmo na střed rohovky. Při změně polohy čidla dochází v hlavici ke změně napětí, kterou registruje mikročip a převádí ji na hodnotu NT. Jednotlivá měření jsou akusticky i opticky signalizována a po delším pípnutí je zobrazen výpočet průměrné hodnoty i s vyznačením validity měření. Měření opakujeme. Tento měřící systém je schopen automatický vypočítat a kontrolovat statistickou odchylku měření a takto zajišťovat reálné a spolehlivé hodnoty nitroočního tlaku, které mají být méně závislé na chybné manipulaci s přístrojem během měření než u GAT [39]. Pro měření se používají jednorázové latexové nástavce, které limitují přenos infekce a působí jako ochrana vlastního měřícího čidla [39]. Vzhledem k malé aplanační ploše nemá být toto vyšetření ovlivněno sklerální rigiditou a měření lze provést i u nepravidelného povrchu rohovky [6, 7, 35].
Posledním hitem měření NT je kontinuální měření, které snímá NT pacienta po celých 24 hodin. To znamená i v době mimo ordinační hodiny, v noci a při všech možných denních i nočních aktivitách pacienta. Takové parametry splňuje kontinuální oční telemetrický senzor zabudovaný v hydrofilní silikonové kontaktní čočce, který je vyroben firmou Sensimed AG Lansane. Tento měřicí přístroj byl uveden k použití do klinického užívání v roce 2009.
SENSIMED Triggerfish. Telemetrický kontaktní senzor je vyvinut švýcarskou skupinou v Lausanne. Na oko pacienta se na 24 hodin nasadí jemná silikonová hydrofilní kontaktní čočka po obvodu se zabudovaným platino-titanovým senzorem a mikroprocesorem (snímačem). Změny tlaku se zaznamenávají po obvodu korneo-sklerálního spojení a přes snímač jsou zachycovány anténou, která je připevněna okolo oka. Anténa je pak propojena kabelem k digitálnímu přenosnému záznamovému zařízení na baterii. Měření je snímáno po dobu jedné minuty a opakováno každých 10 minut; tak se získá 144 měření v průběhu 24 hodin [21, 26–28].
Kontaktní měření NT ( přes víčko)
Palpační měření je nejjednodušší orientační měření NT. Při vyšetření má pacient bradu zvednutou a očima se dívá dolů. Střídavě dvěma ukazováčky zkoušíme fluktuaci bulbu přes měkkou část horního víčka. Takto můžeme snadno a rychle posoudit, zda NT je normální, zvýšený či snížený [11]. Metoda je rychlá, nepotřebujeme lokální anestezii ani fluorescein. Takto je možné orientačně vyšetřit pacienty s alergiemi, záněty, po operacích, i pacienty s kontaktní čočkou. Vyšetření při pohledu na dolní končetiny je možné téměř ve všech polohách, i u všech věkových kategorií. Metoda je ovlivněna subjektem vyšetřujícího a vyžaduje praktické zkušenosti.
Diaton tonometr je digitální, dobře přenosný přístroj ve tvaru tužky, který měří nitrooční tlak přes horní víčko. Tento „trans-palpebrální“ tonometr spočítá dynamickou elastickou reakci oka při volném dopadu objektu s danou hmotností. Daným objektem je tonometr, který má na měřícím konci malý hrot se dvěma podpěrkami (volně pohyblivý podél osy) a po přiložení na okraj víčka poskytuje konstantní statické zatížení na oku. Uvnitř je pohyblivá tyčinka, která přes víčko (tarzální část) citlivě reaguje na změny. Měření probíhá vleže či vsedě při vodorovném záklonu hlavy a při pohledu pod úhlem 45 stupňů. Měřící část se přikládá svisle k okraji víčka, paralelně s jeho okrajem, měření je snímáno přes tarzus v oblasti přední části řasnatého tělíska (corona ciliaris). Naměřený výsledek je zobrazen na displeji do 30 vteřin, spolehlivost může být nižší [33].
Minimální kontakt
Při tomto typu měření je kontakt na minimální ploše rohovky, tudíž ho ani nepociťujeme a proto není nutná lokální anestezie ani fluorescein. Dotyková ploška pro měření se nasazuje nová, případně ji můžeme klasicky dezinfikovat.
Rebound Tonometr RBT iCARE byl vyvinut ve Finsku. V prodeji jsou dvě provedení [37]. Jednak samoobslužná „domácí“ varianta, kdy přístrojem můžeme měřit nitrooční tlak pouze v horizontální poloze, avšak toto měření po zaškolení si může provádět i sám pacient v kteroukoliv denní či noční dobu. Přístroj má dva režimy měření: 1. automatický, kde je zobrazená průměrná hodnota NT ze šesti sekvenčních měření, 2. normální, kde jsou zobrazeny výsledky měření zvlášť. Výsledky je možné bezprostředně odečíst na displeji tonometru, rovněž se zaznamenávají do paměti a později je možné vybavit na počítači veškeré naměřené hodnoty včetně vyhotovené křivky NT. Druhá varianta přístroje je pro měření NT v poloze vsedě i vleže. Měření je snadné, princip vyšetření je stejný. Oba přístroje užívají jemnou lehkou plastovou hlavičku o průměru 0,9 mm, která je obklopena magnetickým polem. Přístroje měří zpomalení sondy v momentě ťuknutí do rohovky. Přístroje se drží 5 mm od vrcholu rohovky a pak přístroj zapneme a můžeme měřit. Doporučují se opakovaná měření, nejvyšší a nejnižší hodnoty se eliminují, se zbytku hodnot se vypočítává průměr měřeného NT. Výhodou této varianty je možnost měření pacienta i v poloze vleže. Přístroje jsou lehké, přenosné, spojené se záznamovým zařízením a s pamětí. Autoři udávají, že měření na RBT iCARE jsou ovlivněna hysterezí rohovky (CH) a faktorem korneální resistence (CRF), ne však centrální tloušťkou rohovky (CCT) [5, 10, 16, 37].
Bezkontaktní měření
Nedotykové měření bylo vynalezeno americkým optikem Bernardem Grolmanem z Reichert. Měření využívá rychlý pulz vzduchu k oploštění rohovky. Následně je oploštění rohovky zaznamenáno a pomocí elektrooptického systému vyhodnoceno. Nitrooční tlak je měřen tím, že se zachytí síla proudu vzduchu a čas v momentě oploštění rohovky [31].
Takto můžeme měřit NT na pneumotonometrech a na přístroji ORA (Reichert Ocular Response Analyzer).
Pneutonometry využívají k měření proudu vzduchu. Tonometr obsahuje zdroj vzduchového rázu a světelných paprsků, které jsou vysílány na střed rohovky. Speciální detektor změří přesně (na tisíciny vteřiny) čas odstartování vzduchového rázu až po skončení aplanace rohovky [31]. Měření probíhají vsedě při fixaci přístroje k pohyblivému stolku, pacient má hlavu i bradu opřenou v opěrkách, vyšetřované oko fixuje světelný fixační bod. Měření se může spustit automaticky nebo manuálně a pro přesnost měření je třeba měření provádět opakovaně [31].
Reichert Ocular Response Analyzer (ORA). Jedná se o první automatický systém, který používá dynamický obousměrný aplanační proces měření, který poskytuje neinvazivní měření jak nitroočního tlaku, tak i biomechanických vlastností rohovky: oční hysterezi – viskózní tlumení rohovky (CH) a faktoru rohovkové odolnosti – Corneal Resistance Factor (CRF) a měří výši NT upravenou (korelovanou) těmito parametry [9, 19, 22].
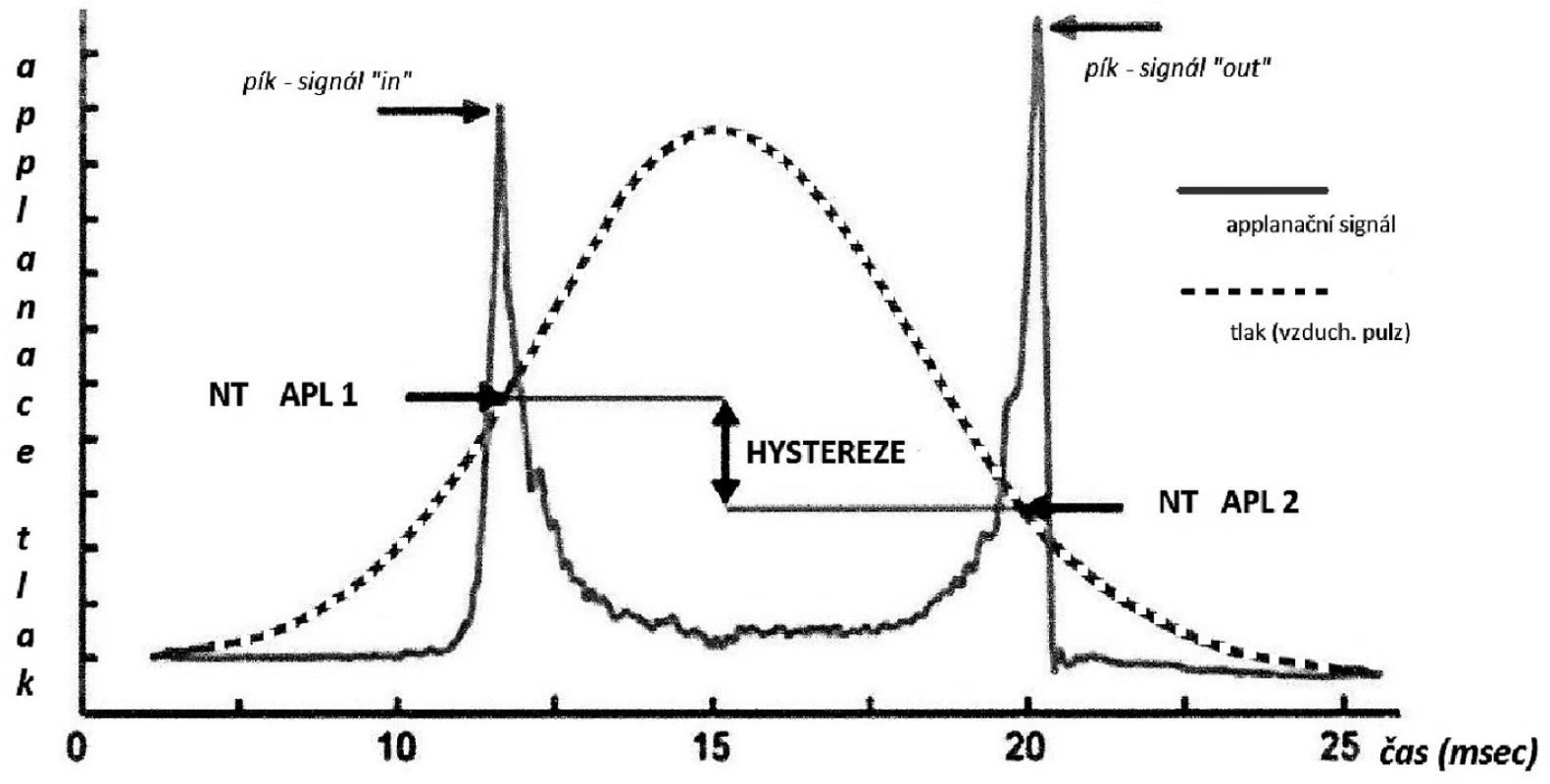
Přístroj ORA využívá rychlý vzduchový impulz k aplanaci rohovky a elektro-optický infračervený systém ke sledování deformace rohovky. Vzduchový náraz způsobuje v rohovce deformaci dovnitř (první aplanace-oploštění). Po snížení tlaku vzduchu se rohovka navrací do původní polohy (sekundární aplanace). Tyto dvě aplanace odpovídají dvěma píkům z vnitřní a vnější aplanace rohovky a jsou zaznamenána v grafu, viz obrázek 1. Na ose X je registrován čas v milisekundách [9, 19]. Na ose Y je síla nárazu vzduchu (čárkovaně), která působila na povrch rohovky, a píky křivky značí tlak, který byl zaznamenán během měření infračerveným světlem. Během tohoto procesu rohovka dynamicky odolává vzduchovému pulzu, který způsobuje její prohnutí a vydmutí, což vede k naměření dvou různých hodnot nitroočního tlaku [9, 19]. Průměr těchto dvou hodnot zajišťuje veličinu nazývanou Goldmannův korelující nitrooční tlak (IOPG). Rozdíl mezi těmito dvěma hodnotami tlaku se nazývá hystereze rohovky, která je výsledkem viskózního tlumení rohovkové tkáně [9]. Hystereze jako samostatný jev byla poprvé popsána v roce 1890 skotským lordem J. A. Ewingem [9]. Hystereze je popis visko-elastických vlastností a fyzikálních systémů, které se vyznačují povahou odezvy na aplikované síly. Tyto systémy reagují pomalu a nevracejí se okamžitě do svého původního tvaru, jelikož absorbují část dopadající mechanické energie. Měření rohovkové hystereze umožňuje zjištění dalších dvou nových parametrů: rohovkou kompenzovaného NT (IOPcc) a faktoru odolnosti rohovky (CRF) [9, 19, 22].
Diskuse
Při kontrole výše nitroočního tlaku musíme zvážit stav pacienta, jaký má nález na oku a dle toho zvolit optimální metodu kontroly NT. Je vhodné používat stejný přístroj pro možnost adekvátního monitorování NT. V dnešní době se nám nabízí celá škála způsobů měření nitroočního tlaku. Běžné kontaktní metody vyžadují lokální anestezii rohovky, při dotyku přístroje je nebezpečí poškrábání rohovky i přenosu infekce.
Impresní měření NT Schiotzovým tonometrem se dnes prakticky nepoužívá. Nevýhoda této metody spočívá v nepřesnosti měření vzhledem k rozdílné sklerální rigiditě [30] jednotlivých očí a vlivu hmotnosti přístroje působícího na bulbus, roli hrají i změny krevní náplně bulbu a vlastnosti rohovky [24, 29]. Krátkozrací pacienti [34] a děti mají sklerální rigiditu menší, proto naměříme hodnotu NT nižší než ve skutečnosti. Měřením několika závažími (diferenciální tonometrie) můžeme snížit chybu měření [20].
I když je zatím aplanační měření GAT považováno za zlatý standard, i zde je ovlivněn výsledek měření. Chybná měření mohou být způsobena nepravidelnostmi rohovky, neadekvátní výsledky bývají u vysokého astigmatismu, rohovkových jizev a edému rohovky. Centrální tloušťka rohovky (CCT) ovlivňuje konečnou naměřenou hodnotu. Při silné rohovce měříme hodnoty NT zpravidla vyšší, naopak u tenkých rohovek bývá výsledek měření nižší než odpovídá skutečnosti; přepočítávání NT dle síly CCT je pouze orientační [12, 13]. Na stejném principu aplanace pracuje i Perkinsonův tonometr, tonometr KOWA, který je přenosný, nevyžaduje štěrbinovou lampu a měřit s ním můžeme i když pacient leží. Tonopen je vhodný pro děti, měřit můžeme v různých polohách, latexový nástavec limituje přenos infekce [4, 6, 7] Dle manuálů výsledky měření NT Pascalovým dynamickým konturovaným tonometrem (DCT) a BioRezonátorem ART by neměly být ovlivněny CCT [39]. DCT by pak měl eliminovat chybu měření zejména u nižších, ale i středních hodnot NT [8]. Dle našich i zahraničních zkušeností DCT naměří hodnotu NT vyšší než na GAT, [2]. V našem souboru byla naměřená hodnota NT o 4 mmHg vyšší než u GAT u tenkých i silných rohovek obdobně, viz graf 1, [14]. Bioresonátorem jsme naměřili NT v průměru o 0,95 mmHg vyšší než s GAT, obdobně jak u tenkých tak i silných rohovek, viz graf 2, [15]. Práce Jóhannessona a spol. uvádí [17], že po dvou letech pouze u ART se nenaměřil snížený NT po laseku na rozdíl od GAT a DCT.


Měření NT na minimální ploše rohovky nabízí Rebound Tonometr RBT iCare (ICRBT), tudíž není nutná lokální anestezie ani fluorescein. Výsledky měření pozitivně korelují s CCT, z toho vyplývá, že při větší tloušťce rohovky jsou větší rozdíly v měření NT mezi GAT a ICRBT [10]. Dle varianty přístroje je možno měřit vsedě i vleže, samoobslužná varianta měří NT pouze vsedě. Tato varianta měření je nová a slibná, vyžaduje další prověření v praxi a samoobslužná varianta dle našich zkušeností vyžaduje velmi dobře spolupracující a zacvičené pacienty.
Při nepřímém měření přes víčko můžeme hodnotit výši NT i u očí s alergií na anestetika i u poškozených rohovek. Tato měření mají nižší spolehlivost, palpační odhad výše NT vyžaduje velkou zkušenost vyšetřujícího. Takto můžeme měřit NT v poloze vleže či vsedě [11, 14].
Předností bezkontaktních metod je rychlé změření NT, kdy nepotřebujeme anestetikum ani fluorescein. Tím, že se nedotýkáme rohovky, nemůžeme přenést infekci ani poranit její povrch. Ručními pneumotonometry můžeme hodnotit výši NT vsedě i vleže, i u malých dětí. Měření však nebývají zcela přesná, přesnost bývá nižší než u klasické GAT [32]. Hodnotu NT přijmeme po třech měřeních, která si odpovídají. Největší rozptyl hodnot NT byl u nízkých hodnot NT, kdy byly změřeny nejnižší tlaky [32]. Bezkontaktní měření se hodí pro screeningová vyšetření NT. Neinvazivní měření přístrojem ORA nám otvírá nový pohled na rohovkové vlastnosti; zjistíme hysterezi rohovky, rohovkou kompenzovaný NT (IOPcc) a faktor odolnosti rohovky (CRF). Obtížné až nemožné je vyšetření pacientů s korneálním edémem, nebo vyšetření pacientů s nepravidelnostmi rohovky pro nepřesný odraz světla [30]. ORA slouží k měření NT korigovaného rohovkovými vlastnostmi (viskoelasticitou rohovky) [3]. Nízká korneální hystereze je u pacientů s keratokonem, Fuchsovou dystrofií, u pacientů po LASIKu. Studie ukazují, že pacienti s glaukomem mají ve srovnání se zdravými jedinci významně nižší průměr korneální hystereze [1, 3, 19, 22, 23, 25, 36].
Tloušťka rohovky i další biochemické vlastnosti rohovky mírně ovlivňují výslednou naměřenou hladinu NT. Budeme-li porovnávat naměřené hodnoty na stejném přístroji, pak odhalíme, byť absolutně s drobnou chybou, výkyvy NT, dobře ohodnotíme reakci pacienta na zátěž organismu, na novou léčbu a spolu s vyšetřením zrakového nervu a perimetru odhalíme i cílový NT.
Slibným se jeví kontinuální měření NT, avšak nevýhodou tohoto měření je jeho vysoká cena, v současné době desetitisíce za jednu kontaktní čočku na jediné oko na 24 hodin, která je nyní limitním faktorem pro významné rozšíření do běžné klinické praxe a pro dispenzarizaci pacientů.
Závěr
Jedno změření NT = žádné změření. Po naměření hodnoty NT musíme zvážit, zda měření proběhlo adekvátně a nebylo ovlivněno chybou měření či ovlivněno samotným pacientem. Při podezřelém nálezu musíme měření NT opakovat za stejných podmínek a vybrat takový druh přístroje, který umožní pro daného jedince co nejpřesnější monitorování hladiny NT.
Zatím za přesnější jsou považovány metody kontaktní. Pro screeningová vyšetření se naopak hodí metody bezkontaktní; naměřené tři hodnoty NT mají být obdobné. Budoucnost bude patřit kontinuálnímu sledování hladiny NT. Tato metoda „očního Holteru“ nám pak odhalí změny NT v průběhu denních i nočních aktivit pacientů a prozradí, které činnosti hladinu NT snižují a které naopak zvyšují.
Do redakce doručeno dne 10. 6. 2013
Do tisku přijato dne 22. 10. 2013
MUDr. Jara Hornová, CSc.
Oční klinika 3. LF UK a FNKV
Šrobárova 50
100 34 Praha 10 - Vinohrady
e-mail: jara.hornova@fnkv.cz
Sources
1. Anand,A., De Moraes, G.C., Teng, Ch.C. et al.: Corneal hysteresis and Visual Field Asymmetry in Open Angle Glaucoma. IO&VS, 51, 2010; 12 : 6515–6517.
2. Barleon, L., Hoffmann, E.M., Berres, M. et al.: Comparison of dynamic contour tonometry and Goldmann applanation tonometry in glaucoma patients and healthy subjects. Am J Ophthalmol, 2006; 142 : 583–590.
3. Corcoran, J.K., Alfonso D.R.: Reimbursement considerations: corneal hysteresis testing with the ocular response analyzer (ORA), Ophthalmology web, 2000.
4. Česká-Burdová, M., Ferrová, K., Filouš, A. et al.: Srovnávací studie měření nitroočního tlaku aplanační tonometrií, bezkontaktní tonometrií a TonoPenem. Čes a Slov Oftal., 68, 2012; 1 : 43–46.
5. Davies, L., N., Bartlett, H., Mallen, A.E. H. et al.: Clinical evaluation of rebound tonometer, Acta Ophthalmol Scand, 2006; 84 : 206–209.
6. Filouš, A., Burdová, M., Malec, J.: Tono-Pen XL - tonometr vhodný pro standardní i méně obvyklé podmínky při měření nitroočního tlaku, Čes a Slov Oftal, 54, 1998; 3 : 159–165.
7. Filouš, A., Malec, J., Burdová, M.: Naše zkušenosti s bezkontaktní tonometrií u dětí, Čes a Slov Oftal, 54, 1998; 3 : 154–158.
8. Francis, B.A., Hsieh, A., Lai, M.Y., et al.: Effects of corneal thickness, corneal curvature, and intraocular pressure level on Goldmann applanation tonometry and dynamic contour tonometry. Ophthalmology, 2007; 114, 1 : 20-6.
9. Gatinel, D.: Evaluating biomechanic properties of the cornea, J Cataract Refract Surg, 2007; 31–39.
10. Halkiadakis I, Stratos A, Stergiopoulos G et al.: Evaluation of the Icare-ONE rebound tonometer as a self-measuring intraocular pressure device in normal subjects. Graefes Arch Clin Exp Ophthalmol, 2012; 250(8): 1207–11.
11. Hornová, J.: Tonometrie. In: Oční propedeutika, Grada Publuishing, Praha 2011, s. 59–61.
12. Hornová, J., Sedlák, P., Hloušková, B.: Refrakční zákroky - LASIK a nitrooční tlak u myopických očí. Čs Oftal, 56, 2000; 2 : 98-103.
13. Hornová, J., Sedlák, P.: Pachymetrie u pacientů s glaukomem. Čs Oftal, 55, 1999, 4 : 212–215.
14. Hornová, J., Raileanu, A.: Možnosti měření nitroočního tlaku. In: Oficiální program a sborník abstrakt - Kongres České glaukomové společnosti, str. 37. Vydala ČGS, Praha 2012. ISBN 978-80-260-1958-9.
15. Hornová, J.: BioResonátor a nitrooční tlak. BioResonator and intraocular pressure. In: Oficiální program a sborník abstrakt – Kongres České glaukomové společnosti, str. 37. Vydala ČGS, Praha 2012. ISBN 978-80-260-1958-9.
16. Chui, W.S., Phil, M., Lam, A. et al.: The influence of corneal properties on rebound tonometry, Ophthalmology, 2008; 115 : 80–84.
17. Jóhannesson, G., Hallberg, P. Eklund, A. et al.: Change in intraocular pressure measurement 2 years after myopic laser-assisted subepitelial keratectomy. J Cataract Refr Surg, 2012; 38 : 1637–1642.
18. Jóhannesson, G., Hallberg, P. Eklund., A. et al.: Introduction and clinical evaluation of servo-controlled applanation resonance tonometry, Acta Ophthalmol, 2011; doi: 10.1111/j.1755–3768.02111.x.
19. Kotecha, A.: What biomechanice properties of the cornea are relevant for the clinician?, Survey of Ophthal, 52, 2007; Suppl. 2.
20. Kraus, H.: Měření nitroočního tlaku. In: Kraus, H. a kol.: Kompendium očního lékařství. Grada publishing, 1997, s. 29–30. ISBN 80-7169-079-1.
21. Lindell, J., Mansouri, K.: Completed clinical investigation of safety and tolerability during 24-hour SENSIMEDTriggerfish wear: Continuous IOP monitoring with a contact lens integrating a Telemetry chip., Switzerland: SENSIMED AG, 2010.
22. Luce, A.D.: Determining in vivo biomechanice properties of the cornea with an ocular response analyzer, J. Cataract8Refract Surg, 2005; 31 : 156-162.
23. Luce, D., Taylor, D.: Reichert Ocular Response Analyzer measures corneal biomechanical properties and IOP, Provides new indicators for corneal specialities and glaucoma management, Reichert Ophthalmic instruments, 2009.
24. Maheshwari, R., Choudhari, N.S., Singh, M.D.: Tonometry and Care od Tonometers. J Glaucoma Practice, 2012, 6, 3 : 124-130.
25. Mangouritsas, G., Mourtzoukos, S., Mantzounis, A. et al.: Comparison of Goldmann and Pascal tonometry in relation to corneal hysteresis and central corneal thickness in nonglaucomatous eyes. Clin Ophthalmol 2011, 5 : 1071-1077.
26. Mansouri, K., Shaarawy, T.: Continuous intraocular pressure monitoring with a wireless ocular telemetry sensor: initial clinical experience in patiens with open angle glaucoma, University of Geneva, 2011.
27. Mansouri, K., Shaarawy, T.: First clinical experience with the SENSIMED Triggerfish during 24 - hour continous IOP monitoring, University of Geneva, 2010.
28. Mansouri, K., Weinreb, R., N.: Continuous 24 hour intraocular pressure monitoring for glaucoma with a contact lens sensor-time for a paradigma chase, Swiss Med Wkly, 2012; 142: w13545.
29. Moses, R.A., Tarkkanen, A.: Tonometry: The pressure volume relationship in the intact human eye at low pressures. Am J Ophthalmol, 1959; 49 : 646.
30. Pallikaris, I.G., Kymionis, G.D., Ginis, H.S., et al.: Ocular Rigidity in Living Human Eye. Invest Ophthalmol Vis Sci, 2005; 46, 2 : 409–414.
31. Rutrle, M.: Přístrojová optika, Brno: Institut pro další vzdělávání pracovníků ve zdravotnictví, Brno, 2000; 189 s.
32. Růžičková, E.: Srovnávací studie různých způsobů měření nitroočního tlaku. Čs. Oftal., 45, 1989, 6 : 416–419.
33. Ryazan State Instrument-Making Enterprise, Diaton tonometer [online], © 2012. Dostupné z: http://www.grpz.ru/en/ products/medical/diaton/.
34. Řehák, S.: Glaukom. In: Řehák, S. a spol.: Oční lékařství, Avicenum, Praha, 1980, s. 159–174.
35. Tonnu, A. P., Ho, T., Newson, T., et al.: The influence of central corneal thickness and age on intraocular pressure measured by pneumotonometry, non-contact tonometry, the Tono-Pen XL, and Goldmann applanation tonometry, Br J Ophthalmol, 2005; 89 : 851–854.
36. Touboul, D., Roberts, C., M., Kérautret, J., et al.: Correlations between corneal hysteresis, intraocular pressure, and corneal central pachymetry, J Cataract Refract Surg, 34, 2008; 4 : 616-622.
37. Uživatelský manuál iCARE tonometer ONE, Finland Oy, 2009; 193 s.
38. Uživatelský manuál Pascal dynamic contour tonometer. Praha: Erilens s.r.o., verze 1.4, 2004, 103 s.
39. Uživatelský manuál Tono-Pen XL, U.S.A, 2000; 6 s.
40. Ytteborg, J.: Hjalmar Schiötz and his tonometer, Tidsskrift for den norske legeforening,121, 2011, 4 : 644–500.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2013 Issue 4
-
All articles in this issue
- Ocular Trauma in Childhood at the University Hospital Ostrava in the Years 2007–2011
- Anterior Uveitis Caused by Electrical Discharge in Whole Body Injuries (Fifteen Years Study)
- Anatomical Results of Cryosurgical Procedures in Rhegmatogenous Retinal Detachment – Our Experience
- Analysis of Reasons of Intraocular Lenses Explantation
- Contemporary Possibilities of Intraocular Pressure Measurement
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Contemporary Possibilities of Intraocular Pressure Measurement
- Analysis of Reasons of Intraocular Lenses Explantation
- Ocular Trauma in Childhood at the University Hospital Ostrava in the Years 2007–2011
- Anterior Uveitis Caused by Electrical Discharge in Whole Body Injuries (Fifteen Years Study)