Chirurgická liečba idiopatických epiretinálnych membrán
Surgical Treatment for Idiopathic Epiretinal Membrane
Aim:
To assess effectiveness of surgical treatment for idiopathic epiretinal membrane.
Material and methods:
Retrospective study included on 44 eyes out of 46 patients operated for idiopathic ERM in OFTAL Zvolen with a 20G PPV (32 patients) and posterior vitreous membrane ablation and 23G PPV (14 patients) from August 2008 to December 2014. After the extraction of epiretinal membrane, a peeling of ILM has been implemented following its Blue Membrane identification. Mean follow-up time was 18 months.
Results:
Best corrected visual acuity (BCVA) before the surgery was 0.37 (SD 0.15) whereas post-surgery indicated 0.63 (SD 0.25). In 35 eyes (76.1 %) was BCVA after the surgery 0,5 and better and in 2 eyes (4.3 %) was BCVA 0,16 and worse. 29 eyes (63.0 %) acquired 2 and more rows. BCVA improved in 40 eyes (87.0 %) and remained the same in 3 eyes (6.5 %). Degeneration of BCVA in 3 eyes (6.5 %) was due to retinal detachment in one case, to retinal pigment epithelium (RPE) atrophy in the second case and to ischemic optic nerve head atrophy in the last case. According to OCT, the average mean of foveal thickness before the surgery was 496 (SD 88) µm and decreased to 356 (SD 59) µm after the surgery (thus average reduction of 140 µm). In 30 eyes (65.2 %), we achieved a reduced foveal thickness of more than 100 µm, in comparison to 15 eyes (32.6 %) of less than 100 µm. In no case after the surgery did retinal thickness increase comparing to finding before the surgery. Foveal contour restitution was present in 14 eyes (30.4 %). There were no preoperative/ intraoperative complications. In 3 eyes (10.3 %) a combined cataract surgery with PPV was performed. Cataract progression was seen in 20 phakic eyes (76.9 %) out of 26 where all of them were treated surgically at an average time 13 (3–34) months after the PPV. As postoperative complication shows, a retinal detachment occurred in one eye (2.2 %) 5 months after the surgery and in 1 eye (2.2 %) a cystoid macular edema turned out as the reason of residual posterior vitreous adhesion.
Conclusion:
PPV with membranectomy and internal limiting membrane peeling is a safe and effective method in idiopathic epiretinal membrane treatment. It leads to a function improvement and foveal thickness reduction in most of the patients diagnosed with IEM. Because phakic eyes conduce cataract progression (76.9 %), on older patients with no transparent lens we now perform a combination of surgical operations - pars plana vitrectomy and cataract extraction.
Key words:
idiopathic epiretinal membrane, macular surgery, anatomical and functional changes
:
M. Ondrejková 1,2; Martina Gajdošová 2; P. Kyseľová 2
:
FNsP F. D. Roosvelta, Banská Bystrica, prednosta MUDr. Marta Ondrejková, PhD.
1; Oftal s. r. o. – Špecializovaná nemocnica v odbore oftalmológia, Zvolen, primárka MUDr. Monika Gajdošová
2
:
Čes. a slov. Oftal., 71, 2015, No. 4, p. 204-208
:
Original Article
Cieľ:
hodnotenie efektívnosti chirurgickej liečby idiopatickej epiretinálnej membrány (IEM)
Materiál a metodika:
Retrospektívna štúdia 46 očí 44 pacientov operovaných pre idiopatickú epiretinálnu membránu (IEM) na pracovisku OFTAL Zvolen v období od augusta 2008 do decembra 2013 so sledovacou dobou priemerne 18 (1–40) mesiacov. 32 pacientov bolo operovaných 20-G PPV s abláciou zadnej sklovcovej membrány, 14 pacientov 23-G vitrektómiou. Po extrakcii epiretinálnej membrány bol vykonaný peeling internej limitujúcej membrány (ILM) po jej identifikácii trypánovou modrou (Membrane Blue).
Výsledky:
Priemerná centrálna zraková ostrosť (CZO) pred operáciou bola 0,37 (SD 0,15) a po operácii 0,63 (SD 0,25). U 35 očí (76,1 %) bola CZO po operácii 0,5 a lepšia a u 2 očí (4,3 %) bola CZO 0,16 a horšia. 29 očí (63,0 %) získalo po operácii 2 riadky a viac. CZO sa zlepšila u 40 očí (87,0 %), rovnaká zostala u 3 očí (6,5 %). Ku zhoršeniu CZO došlo u 3 očí (6,5 %). V jednom prípade pre odlúpenie sietnice, v ďalšom pre atrofiu retinálneho pigmentového epitelu. V treťom prípade bola príčinou zhoršenia CZO atrofia terča zrakového nervu na ischemickom podklade.
Priemerná hrúbka makuly podľa optickej koherentnej tomografie (OCT) bola pred operáciou 496 (SD 88) µm a po operácii 356 (SD 59) µm, čo je priemerný pokles o 140 µm. Redukciu hrúbky o 100 µm a viac dosiahlo 30 očí (65,2 %), o menej ako 100 µm 15 očí (32,6 %). Ani u jedného pacienta nedošlo pooperačne ku nárastu hrúbky v makule na OCT. Foveálna kontúra sa obnovila u 14 očí (30,4 %). Peroperačné komplikácie sa nevyskytli. Z 29 fakických očí bola u 3 (10,3 %) vykonaná kombinovaná operácia extrakcie katarakty s PPV. Zo zvyšných 26 očí katarakta sprogredovala u 20 (76,9 %). U všetkých bola vykonaná fakoemulzifikácia v priemernej dobe 13 mesiacov (3-34 mesiacov) od operácie. U 1 oka (2,2 %) vzniklo 5 mesiacov po operácii odlúpenie sietnice. U 1 oka (2,2 % ) vznikol cystoidný edém makuly v dôsledku adhézie zbytku zadnej sklovcovej membrány.
Záver:
PPV s membranektómoiu a peelingom ILM je bezpečná a efektívna metóda, ktorá vedie ku funkčnému zlepšeniu a redukcii hrúbky v makule u väčšiny pacientov s IEM. U väčšiny fakických očí (76,9 %) došlo ku progresii katarakty, preto je opodstatnené vykonávať u pacientov so známkami katarakty kombinovanú chirurgickú extrakciu IEM s extrakciou katarakty.
Kľúčové slová:
idiopatická epiretinálna membrána, chirurgia makuly, anatomické a funkčné zmeny
Úvod
Idiopatická epiretinálna membrána (IEM) je avaskulárna fibrocelulárna proliferácia vznikajúca na povrchu internej limitujúcej membrány (ILM). Jej prevalencia je 2% u pacientov vo veku menej ako 60 rokov a 12% u pacientov vo veku nad 70 rokov (18). Symptómy pacientov s ERM závisia od jej hrúbky, lokalizácie nariasenia a prítomnosti edému sietnice. Medzi najčastejšie patria zhoršené videnie a metamorfopsie. Prítomné môžu byť aj mikropsie, makropsie či monokulárna diplopia (13, 18).
Na diagnostiku IEM sa okrem oftalmoskopie využíva optická koherentná tomografia (OCT). Vhodná je aj na dlhodobé sledovanie progresie ochorenia a efektu liečby. Umožňuje určiť rozsah membrány a jej vzťah ku sietnici, presné kvantitatívne stanovenie hrúbky makuly a stav vitreoretinálneho rozhrania. Taktiež odhaľuje pridružené morfologické zmeny jednotlivých štruktúr sietnice (5, 6, 11, 14).
Účinnou metódou liečby IEM je jej chirurgická extrakcia, ktorej hlavným indikačným kritériom je zhoršenie zrakovej ostrosti pacienta (7, 11, 13).
Materiál a metodika
Retrospektívna štúdia hodnotiaca u pacientov po chirurgickej extrakcii idiopatickej epiretinálnej membrány anatomické zmeny v makule podľa OCT a funkčné výsledky podľa CZO vyšetrovanej na Snellenových optotypoch. Za zlepšenie anatomického nálezu sa pre účely tejto práce považuje redukcia hrúbky vo foveae o viac ako 100 µm, za zhoršenie nárast hrúbky fovey o viac ako 100 µm. Zmena v rozmedzí do ± 100 µm je hodnotená ako stabilizácia anatomického nálezu. Zlepšenie funkčného nálezu pacientov je hodnotené ziskom 1 a viac riadkov Snellenovho optotypu, zhoršenie stratou 1 a viac riadkov.
Do štúdie bolo zaradených 46 očí 44 pacientov, z toho 19 mužov a 25 žien. Vek v čase operácie bol 57 až 90 rokov, priemerne 74 (SD 7) rokov. 29 očí (63,0 %) zo súboru bolo fakických a 17 (37,0 %) pseudofakických. Priemerná sledovacia doba bola 18 mesiacov (1–40 mesiacov). Operácie v súbore vykonávali dvaja operatéri. Všetci pacienti boli operovaní na pracovisku OFTAL Zvolen v období od augusta 2008 do decembra 2013. 32 (69,6 %) pacientov bolo operovaných 20-G PPV s abláciou zadnej sklovcovej membrány, 14 (30,4 %) pacientov 23-G vitrektómiou. Po extrakcii epiretinálnej membrány bola zlúpnutá ILM po jej identifikácii trypánovou modrou (Membrane Blue).
Zmena CZO a hrúbky makuly bola hodnotená párovým t-testom na hladine významnosti α < 0,01.
Výsledky
Pred operáciou malo 12 očí (26,1 %) CZO 0,5 a lepšiu, 30 očí (65,2 %) malo CZO v rozmedzí 0,4–0,2 a 4 oči (8,7 %) 0,16 a horšiu. Po operácii dosiahlo CZO 0,5 a lepšiu až 35 (76,1 %) očí. 9 očí (19,6 %) malo po operácii CZO v rozmedzí 0,2–0,4 a len 2 oči (4,3 %) 0,16 a menej. Priemerná CZO pred operáciou bola 0,37 (SD 0,15) a po operácii sa zlepšila na 0,63 (SD 0,25), pričom sa jedná o štatisticky významné zlepšenie (p < 0,001). Kompletný prehľad zrakových funkcií uvádza tabuľka 1.
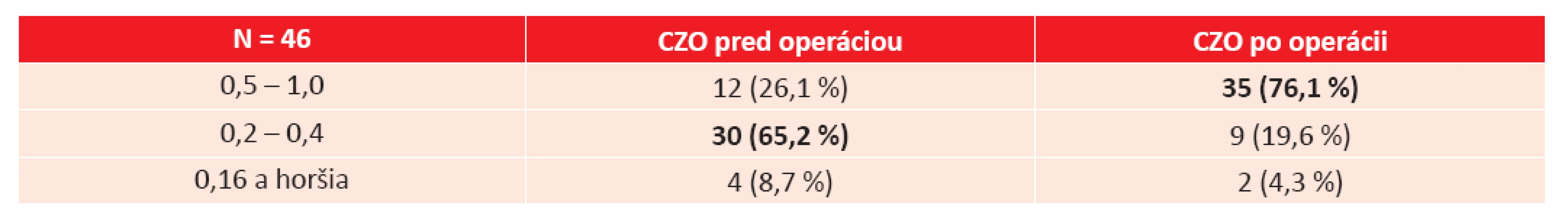
29 očí (63,0 %) získalo po operácii 2 riadky a viac. Priemerný zisk bol 2,6 riadka (od -4 po +7 riadkov, medián 2 riadky). CZO sa zlepšila u 40 očí (87,0 %), rovnaká zostala u 3 očí (6,5 %). Ku zhoršeniu CZO došlo u 3 očí (6,5 %). Z toho u 1 oka pre odlúpenie sietnice, u 1 oka pre manifestáciu vekom podmienenej degenerácie makuly (VPDM) vo forme atrofie a 1 oka pre atrofiu terča zrakového nervu (TZN) na ischemickom podklade (graf 1).

Priemerná hrúbka makuly na OCT bola pred operáciou 496 (SD 88) µm a po operácii 356 (SD 59) µm, čo je priemerný pokles o 140 µm (p < 0,001).
Pred operáciou mali 4 pacienti (8,7 %) hrúbku fovey do 400 µm, 19 (41,3 %) do 500 µm a 23 (50,0 %) nad 500 µm. Po operácii sa hrúbka vo fovee zredukovala u 1 pacienta (2,2 %) do 200 µm, 5 pacientov (10,9 %) do 300 µm, u 30 pacientov (65,2 %) do 400 µm a u 9 pacientov (19,6 %) do 500 µm (tab. 2, graf 2). U 1 oka (2,2 %) bol anatomický nález po operácii nehodnotiteľný pre vzniknutú amóciu sietnice.
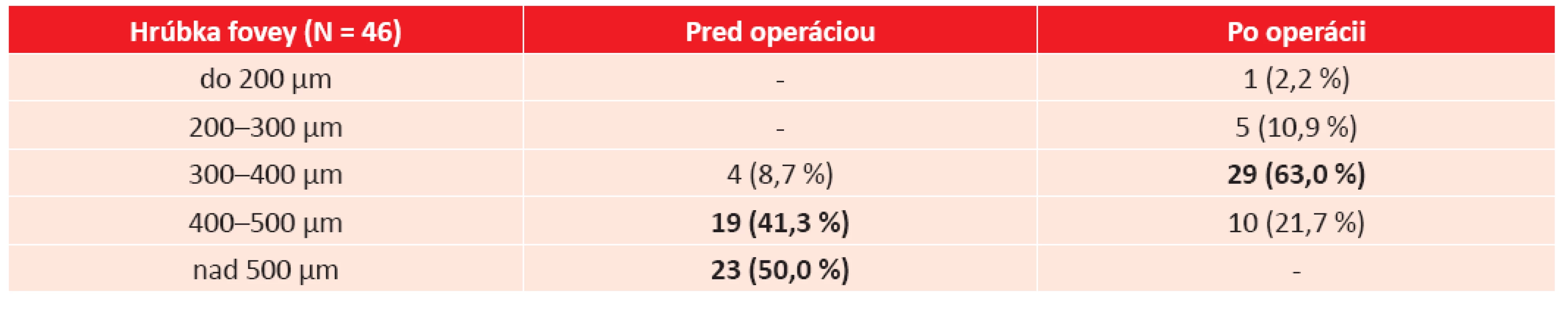

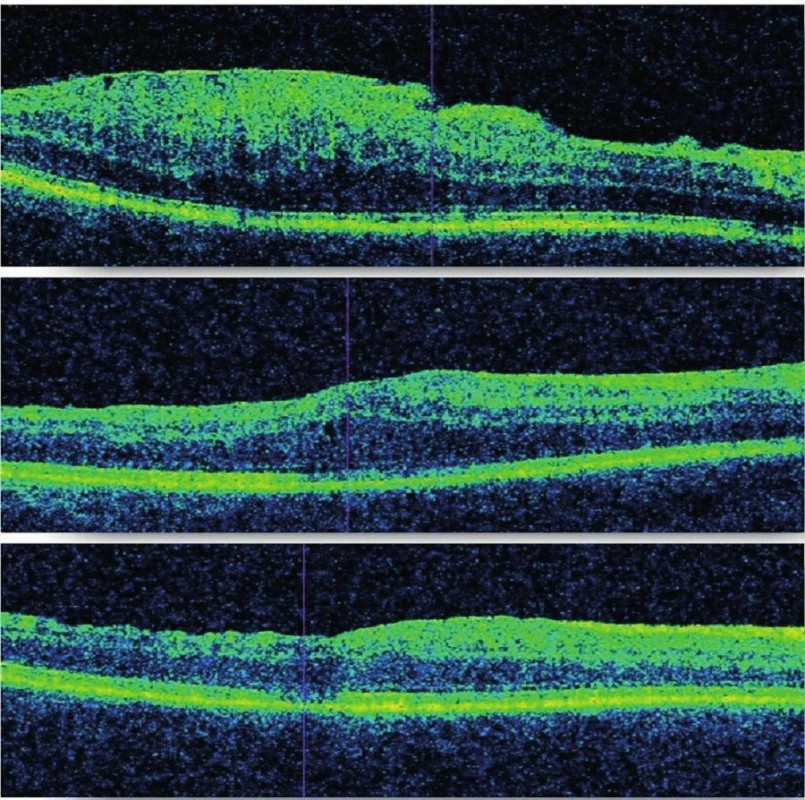
Redukciu hrúbky o 100 µm a viac dosiahlo 30 očí (65,2 %), o menej ako 100 µm 15 očí (32,6 %). U žiadneho pacienta nedošlo pooperačne k nárastu hrúbky v makule na OCT. Foveálna kontúra sa obnovila u 14 očí (30,4 %) (obr. 1).
V sledovanom súbore sa nezaznamenali žiadne peroperačné komplikácie. Z 29 fakických očí bola u 3 pacientov (10,3 %) vykonaná kombinovaná operácia extrakcie katarakty s PPV. Zo zvyšných 26 očí katarakta sprogredovala u 20 (76,9 %). U všetkých bola vykonaná fakoemulzifikácia katarakty s implantáciou umelej vnútroočnej šošovky v priemernej dobe 13 mesiacov (3–34 mesiacov) od operácie.
U 1 (2,2 %) oka vzniklo 5 mesiacov po operácii odlúpenie sietnice. U 1 oka (2,2 %) vznikol cystoidný edém makuly v dôsledku ťahu zbytku zadnej sklovcovej membrány. Tento stav vyžadoval následnú reoperáciu.
Diskusia
Idiopatická epiretinálna membrána je avaskulárna fibrocelulárna membrána, ktorá proliferuje na vnútornom povrchu sietnice a spôsobuje rôzny stupeň poškodenia videnia. (18) Rôzne štúdie poukazujú na úspešnosť a bezpečnosť chirurgickej liečby IEM (7, 17, 18). Predisponujúce faktory úspechu chirurgickej liečby zostávajú naďalej kontroverzné. Za tieto sa považujú dĺžka trvania ochorenia, zraková ostrosť pred operáciou, prezencia trakcie a hrúbka epiretinálnej membrány či prítomnosť makulárneho edému. (10, 12) Faktom ostáva, že chirurgia makuly výrazne napreduje a umožňuje veľmi šetrnú extrakciu IEM. Cieľom tejto retrospektívnej štúdie je určenie anatomických a funkčných zmien u pacientov, ktorí absolvovali operáciu IEM.
Úspechom operácie z pohľadu pacienta je zlepšenie jeho videnia. V uvedenom súbore až 93,5 % očí dosiahlo zlepšenie alebo stabilizáciu videnia. Po operácii malo až 76,1 % CZO 0,5 a lepšiu. Až 29 očí (63,0 %) získalo po operácii 2 riadky a viac. Pascale Massin (2000) udáva na 62 očiach zlepšenie CZO o 2 riadky a viac u 58 % pacientov a 80 % pacientov dosiahlo CZO 0,4 a lepšiu v porovnaní s 32 % pred operáciou. (12) Porovnateľné výsledky uvádza Thompson (2004), kde v sledovanom súbore 40 očí pacientov po operácii idiopatickej ERM s predoperačnou CZO lepšou alebo rovnou 0,4, zlepšenie o 2 a viac riadkov dosiahlo 42 % pseudofakických očí a len 14 % očí fakických, kde prekážkou zlepšenia videnia bola progresia katarakty, ktorá musela byť chirurgicky riešená. Po jej odstránení sa CZO zlepšila. (17)
Ku progresii katarakty zhoršujúcej zrakovú ostrosť došlo po operácii z 26 fakických očí až v 76,9 % (20 očí). U všetkých 20 očí bola následne vykonaná extrakcia katarakty, z toho u 19 očí do 24 mesiacov a len u 1 oka po dobe dlhšej ako 2 roky. Progresiu katarakty, predovšetkým sklerózu jadra, udáva aj Pascal Massine a ďalší autori. (3, 12) Soon Il Kwon (2009) vo svojej štúdii už vykonáva kombinovanú operáciu fakoemulzifikácie katarakty s extrakciou IEM na 18 očiach. Udáva lepšie funkčné výsledky u očí, ktoré absolvovali kombinovanú operáciu v porovnaní s očami, ktoré absolvovali len vitrektómiu pre IEM bez extrakcie katarakty. Zároveň uvádza, že 70 % pacientov dosahuje zlepšenie videnia až do 7 mesiacov po operácii (10) a Ting a Kwok (2005) udávajú zlepšovanie funkčného nálezu až do 1 roka po operácii. (8, 18) My sme ku takejto kombinovanej operácii pristúpili u 3 pacientov zo súboru, ktorí pred operáciou javili známky katarakty, ktorá by bránila vykonaniu efektívnej PPV s peelingom MLI. U všetkých 3 pacientov bol pooperačný anatomický aj funkčný nález zlepšený.
Zhoršené videnie mali po operácii v sledovanom súbore 3 pacienti (6,5 %). Z toho u 1 pacientky (2,2 %) sa vyskytlo odlúpenie sietnice 5 mesiacov od operácie. V tomto časovom období bola u pacientky vykonaná už aj fakoemulzifikácia katarakty. V literatúre sa odlúpenie sietnice ako pooperačná komplikácia udáva v rozmedzí 3–14 % (3, 7, 12) U 1 oka sa manifestovala atrofická forma VPDM sprevádzaná poklesom videnia. U 1 oka zhoršenie videnia vysvetľujeme atrofiou TZN na ischemickom podklade, pričom pooperačný nález v makule je primeraný.
Ku anatomickému zlepšeniu (redukcii hrúbky v makule o viac ako 100 µm) došlo u 65,2 % a k stabilizácii (redukcii hrúbky v makule o menej ako 100 µm) u 32,6 % očí, čo je v súlade s literárnymi údajmi. (11, 14) Zatiaľ čo pred operáciou bola hrúbka v makule u väčšiny pacientov (91,3 %) viac ako 400 µm, po operácii sa zredukovala na 300–400 µm (63,0 %) a 13,1 % dokonca dosiahlo po operácii hrúbku makuly do 300 µm. Foveálna kontúra sa obnovila u 14 očí zo 46 (30,4 %). Massin (2000) udáva obnovu FK u 32 %, či je porovnateľný údaj. (12)
Z peroperačných komplikácií sa v literatúre uvádzajú najmä komplikácie pri podaní anestézie, krvácanie, zlyhanie extrakcie ERM a trhlina sietnice. Medzi pooperačné komplikácie patria rozvoj katarakty, recidíva ERM, závažnejšími sú odlúpenie sietnice, glaukóm či endoftalmitída (2, 18).
V sledovanom súbore sa peroperačné komplikácie nevyskytli. Z pooperačných komplikácií okrem rozvoja katarakty (76,9 %) a amócie sietnice (2,2 %) vznikol u 1 oka (2,2 %) cystoidný makulárny edém v dôsledku trakcie zbytku ZSM. Hoci stav nebol príčinou bezprostredného zhoršenia videnia, vyžadoval následnú reoperáciu, po ktorej následne edém zregredoval. Ako príčina reoperácií sa v literatúre tiež uvádza recidíva epiretinálnej membrány a vznik makulárnej diery po extrakcii ERM (9, 17). V odôvodnenom prípade môže reoperácia priniesť zlepšenie anatomického a funkčného nálezu.
Záver
PPV s membranektómoiu a peelingom ILM je bezpečná a efektívna metóda liečby IEM, ktorá vedie vo väčšine prípadov ku zlepšeniu videnia pacienta sprevádzaného redukciou hrúbky sietnice. Úspešnosť PPV pre idiopatickú ERM je hodnotená na základe štatisticky signifikantného zlepšenia a stabilizácie anatomického (97,8 %) aj funkčného nálezu (93,5 %) u reprezentatívnej vzorky pacientov a bezpečnosť na základe minimálneho výskytu peroperačných ako aj pooperačných komplikácií, ktoré by viedli ku zhoršeniu videnia (4,4 %). Vzhľadom na to, že u väčšiny fakických očí (76,9 %) dochádza po operácii IEM v období 1–2 rokov ku progresii katarakty, je opodstatnené vykonávať u pacientov so známkami katarakty kombinovanú chirurgickú extrakciu IEM s fakoemulzifikáciou katarakty.
Autori článku prehlasujú, že vznik odborného článku, jeho publikovanie a zverejnenie nie je predmetom stretu záujmov a nie je podporené žiadnou farmaceutickou firmou.
Do redakce doručeno dne 11. 3. 2015
Do tisku přijato dne 1. 7. 2015
MUDr. Marta Ondrejková, PhD.,
FNsP F. D. Roosvelta Banská Bystrica,
Nám. L. Svobodu 1
975 17 Banská Bystrica
e-mail: mondrejkova@nspbb.sk
Oftal s.r.o. – Špecializovaná nemocnica v odbore oftalmológia vo Zvolene,
Kuzmányho nábrežie 28,
960 01 Zvolen
e-mail: ondrejkova@oftal.sk
Sources
1. Alexandrakis, G., Chaudhry, NA., Flynn, HW., Jr, et al.: Combined cataract surgery, intraocular lens insertion and vitrectomy in eyes with idiopathic epiretinal membranes. Ophthalmic Surg Lasers. 1999, 30 : 327–328.
2. Boguszaková, J.: Sklivec a sítnice. In Kuchynka, P., Oční lékařství, Praha, Grada, 2007, s. 253-369.
3. Bustros, S., Thompson, JT., Michels, R. et al: Vitrectomy for idiopathic epiretinal membranes causing macular pucker. British Journal of Ophthalmology, 72, 1988, 9 : 692–695.
4. Donati, G., Kapetanios, AD., Pournaras, CJ.: Complications of surgery for epiretinal membranes, Graefes Arch Clin Exp Ophthalmol, 236, 1998, 10 : 739–46.
5. Goldberg, RA., Waheed, NK., Duker, JS: Optical coherence tomography in the preoperative and postoperative management of macular hole and epiretinal membrane. Br J Ophtalmol. [online]. Marec 2014 [cit. 16. apríl 2014]. Dostupné na WWW: <http://bjo.bmj.com/content/early/2014/03/13/bjophthalmol-2013-304447.abstract>
6. Gupta, V., Gupta, A., Dogra, MR.: Atlas optical coherence tomography of macular diseases and glaucoma, New Delhi, Jaypee brothers, 2006, s. 155-168. ISBN 81-8061-653-3.
7. Chaudhry, NA., Cohen, KA., Flynn, HW Jr. et al: Combined pars plana vitrectomy and lens management in complex vitreoretinal disease, Semin Ophthalmol, 18, 2003, 3 : 132–41.
8. Kim, J., Rhee, KM., Woo, SJ. et al.: Long-term temporal changes of macular thickness and visual outcome after vitrectomy for idiopathic epiretinal membrane, Am J Ophthalmol, 150, 2010, 5 : 701–709.
9. Krásnik, V., Strmeň, P., Vavrová, K. et al.: Naše skúsenosti s chirurgickou liečbou vitreomakulárneho trakčného syndrómu. Čes. a slov. Oftal., 56, 2000, 4 : 218–222.
10. Kwon, Sl., Ko, SJ., Park, IW.: The Clinical Course of the Idiopathic Epiretinal Membrane after Surgery, Korean Journal of Ophthalmology, 23, 2009, 4 : 249–252.
11. Margherio, RR., Cox, MS. Jr, Trese, MT. et al.: Removal of epimacular membranes, Ophthalmology, 92, 1985; 8 : 1075–83.
12. Massin, P. et al: Optical Coherence Tomography of Idiopathic Macular Epiretinal Membranes Before and After Surgery, Am J Ophthalmol, 130, 2000, 6 : 732–739.
13. Nakashizuka, H. et al.: Short-Term Surgical Outcomes of 25 - Gauge Vitrectomy for Epiretinal Membrane with Good Visual Acuity. J Clin Exp Ophthalmol. . [online]. Máj 2013 [cit. apríl 2014]. Dostupné na WWW: <http://omicsonline.org/vitrectomy-for-epiretinal-membrane-with-good-visual-acuity-2155-9570.1000280.php?aid=15333>
14. Pesin, SR., Olk, RJ., Grand, MG. et al.: Vitrectomy for premacular fibroplasia. Prognostic factors, long-term follow-up, and time course of visual improvement, Ophthalmology, 98, 1991; 7 : 1109–14.
15. Saxena, S.: Clinical Ophtalmology: Medical and Surgical Approach, New Delhi, Jaypee – Highlights Medical Publishers, 2011, 881 p.
16. Spaeth, G.: Ophtalmic Surgery: Principles and practice, Philadelphia, Saunders, 2003, 799 p.
17. Thompson, JT.: Vitrectomy for epiretinal membranes with good visual acuity, Trans Am Ophthalmol Soc, 2004, 102 : 97–105.
18. Ting, FS., Kwok, AK.: Treatment of epiretinal membrane: an update, Hong Kong Med J, 11, 2005, 6 : 496–502.
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2015 Issue 4
-
All articles in this issue
-
Osmolarita slz u pacientů s těžkým syndromem suchého oka před a po aplikaci autologního séra.
Porovnání s hodnotami zdravých dobrovolníků -
Treatment of Unilateral Amblyopia.
Comparison of Methods CAM and CRCS Color Reversal Checkerboard Stimulation of Retina - Evaluation of the Clinical Results of Implantation the Hydrophobic Intraocular Lens CT LUCIA 601P
- Treatment of Macular Oedema due to retinal vein occlusion with OZURDEX
- Surgical Treatment for Idiopathic Epiretinal Membrane
- Exenteration of the Orbit for Basal Cell Carcinoma
-
Osmolarita slz u pacientů s těžkým syndromem suchého oka před a po aplikaci autologního séra.
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Surgical Treatment for Idiopathic Epiretinal Membrane
- Treatment of Macular Oedema due to retinal vein occlusion with OZURDEX
-
Treatment of Unilateral Amblyopia.
Comparison of Methods CAM and CRCS Color Reversal Checkerboard Stimulation of Retina - Exenteration of the Orbit for Basal Cell Carcinoma
