Vnitřní tečkovitá choroidopatie
:
A. Stepanov; J. Studnička; L. Hejsek; J. Dusová; N. Jirásková
:
Oční klinika, Fakultní nemocnice Hradec Králové
přednostka prof. MUDr. Naďa Jirásková, Ph, D., FEBO
:
Čes. a slov. Oftal., 72, 2016, No. 2, p. 44-47
:
Case Reports
Vnitřní tečkovitá choroidopatie (PIC – Punctate Inner Choroidopathy) je vzácné zánětlivé onemocnění, které obvykle postihuje mladé ženy s krátkozrakostí. K příznakům onemocnění patří akutní zhoršení zraku, spojené s centrálními a paracentrálními skotomy. V 80 % případů se vyskytuje bilaterálně. V kazuistice referujeme o 25leté ženě léčené pro PIC. Vzhledem k nálezu aktivních zánětlivých ložisek na sítnici levého oka a zhoršené vstupní zrakové ostrosti byla doporučena celková léčba kortikosteroidy s dobrým terapeutickým efektem.
Klíčová slova:
vnitřní tečkovitá choroidopatie, PIC, syndrom bílých teček
ÚVOD
Vnitřní tečkovitá choroidopatie (PIC – Punctate Inner Choroidopathy) je vzácné onemocnění, které častěji postihuje mladé ženy s myopií v průměrném věku 30 let (věkové rozmezí 15 až 55 let). Gerstenblith et al. ve své práci uvádí, že 85 % postižených žen má krátkozrakost se střední hodnotou -7,00 D na každém oku (rozmezí -1,25 až -12,75 D) a pouze 1 % má hypermetropii [1]. Toto onemocnění patří do heterogenní skupiny onemocnění, která se označují jako syndrom bílých teček (white dot syndrom), poprvé popsaných Watzkem v roce 1984 [2]. K subjektivním příznakům patří fotopsie a zhoršení zraku, spojené s centrálními a paracentrálními skotomy. V 80 % případů se PIC vyskytuje bilaterálně. Etiopatogeneze onemocnění zůstává nejasná. Nebyla nalezena žádná jasná souvislost mezi PIC a příjmem kávy, čaje, alkoholu, kouřením cigaret, sexuální orientací nebo virovou expozicí [3]. Ve většině případů se zraková ostrost vrací k hodnotám vizu 20/40 nebo lepší, nicméně asi 20 % pacientů skončí s těžkým postižením zraku a zraková ostrost je horší než 20/200 [2, 4, 5]. Hlavní komplikací bývá choroidální neovaskulární membrána (CNV – choroidal neovascularization) (69 %) a následný rozvoj subretinální fibrózy (56 %) [1].
KAZUISTIKA
Žena ve věku 25 let byla vyšetřena na Oční klinice Fakultní nemocnice Hradec Králové pro zhoršení vidění levého oka. Celkově se léčila s hirsutismem, pravidelně užívala DIANE-35 (Ethinylestradiolum 0,035 mg a Cyproteroni acetas 2,00 mg). Předchozí oční anamnéza byla bez pozoruhodností.
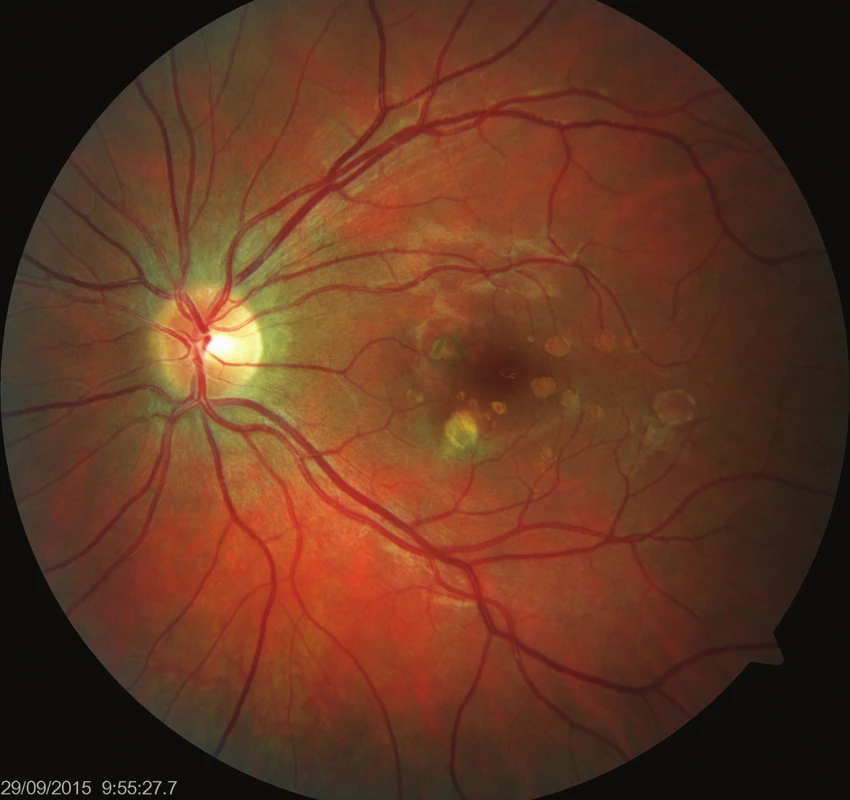
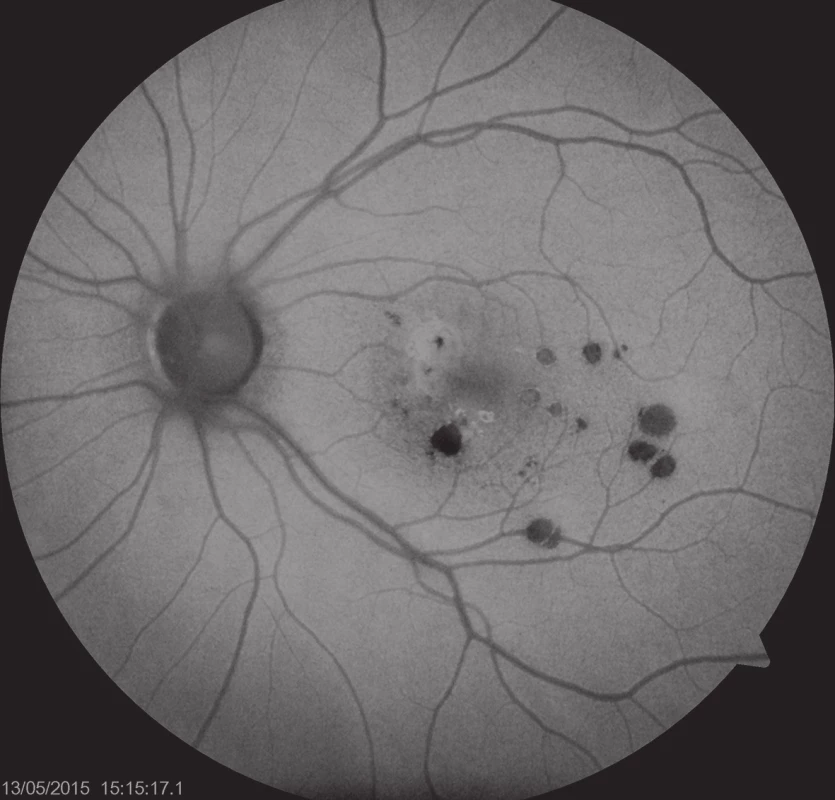
Oční obtíže pozorovala 3 dny, vnímala záblesky a černou skvrnu v centru zorného pole levého oka. Vstupní zraková ostrost levého oka byla 6/15, korekce nelepšila. Zraková ostrost pravého oka byla 6/6 s korekcí sph -0,75D. Na obou očích byl nález na předním segmentu přiměřený věku. Na očním pozadí levého oka byl terč zrakového nervu ohraničený, v oblasti makuly bylo množství ložisek krémové barvy, některá s pigmentovými shluky, nazálně od foveoly aktivní zánětlivé ložisko (obr. 1). Na pravém oku byl nález na očním pozadí přiměřený věku. Optická koherenční tomografie (OCT) (Zeiss Cirrus) centrální krajiny oka levého ukázala vytvořenou foveolární depresi, nazálně na foveu nasedal edém neuroretiny s kumulací hyperreflektivit na úrovní retinálního pigmentového epitelu (RPE), kolem centra byla drobná ložiska window defektů RPE (obr. 2). Již na začátku první minuty fluorescenční angiografie (FAG) jsme pozorovali gradující hyperfluorescenci v místě akutního ložiska (obr. 3, 4). Pozánětlivá ložiska měla charakter negradující hyperfluorescence „window“ defektů RPE.
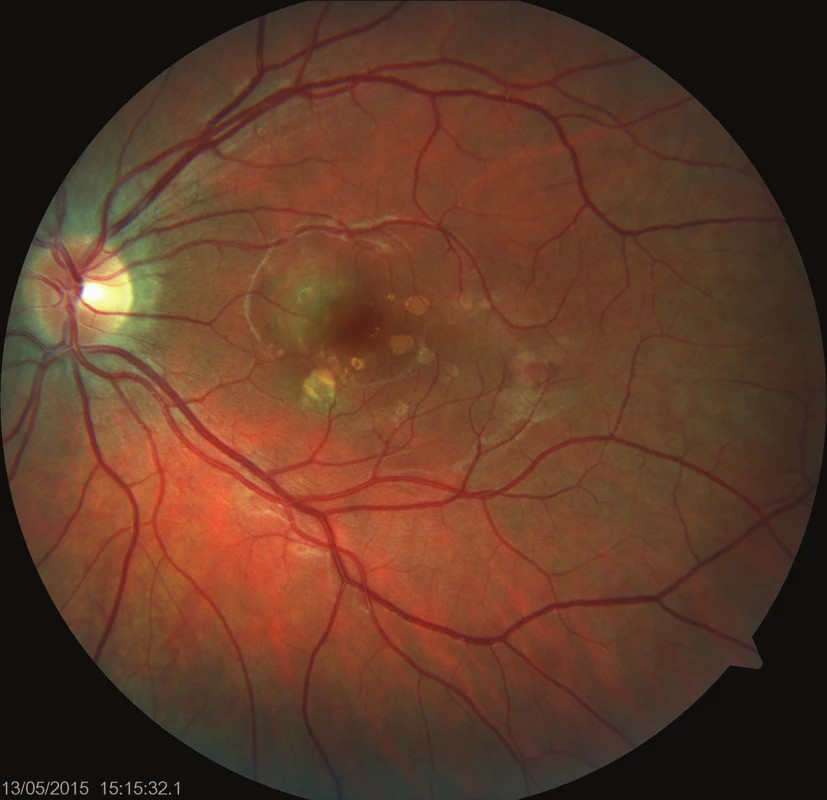
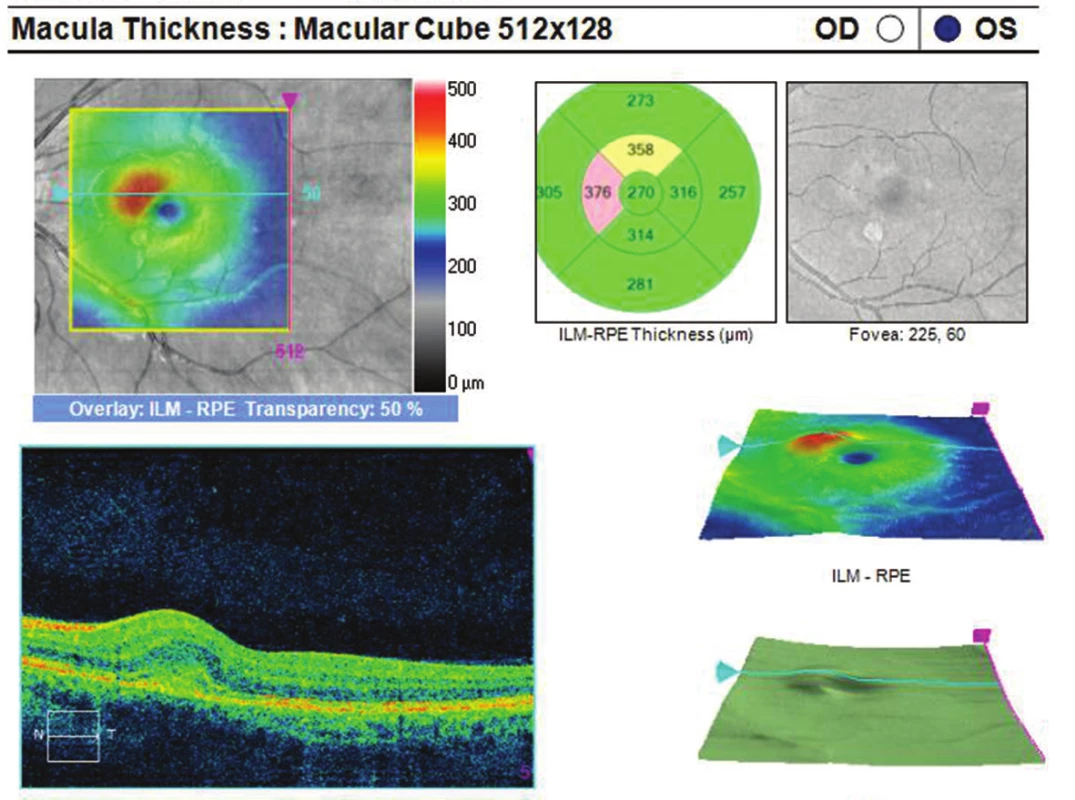
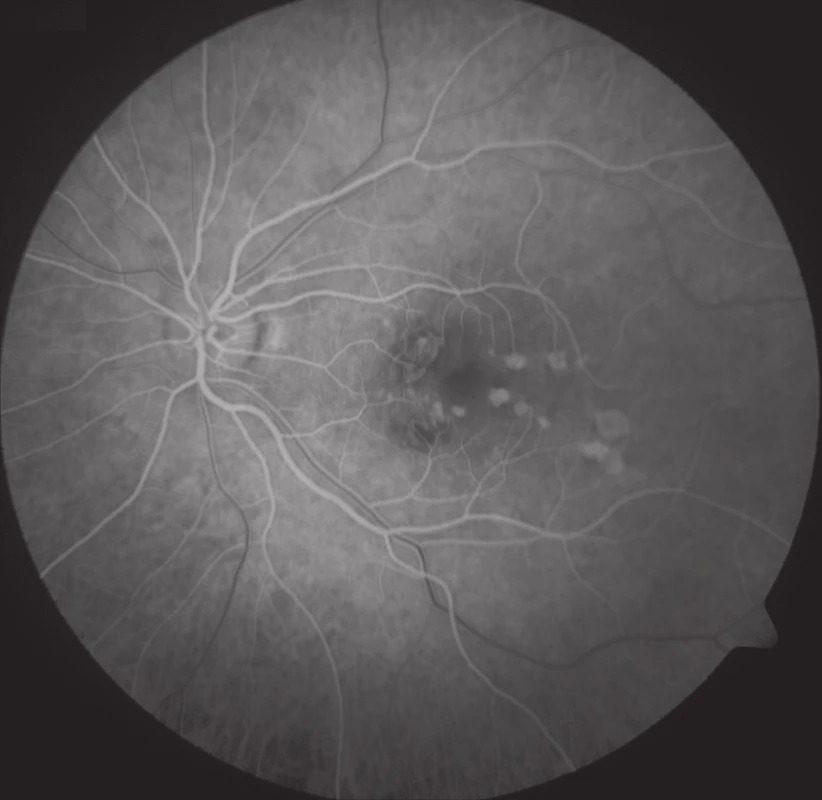
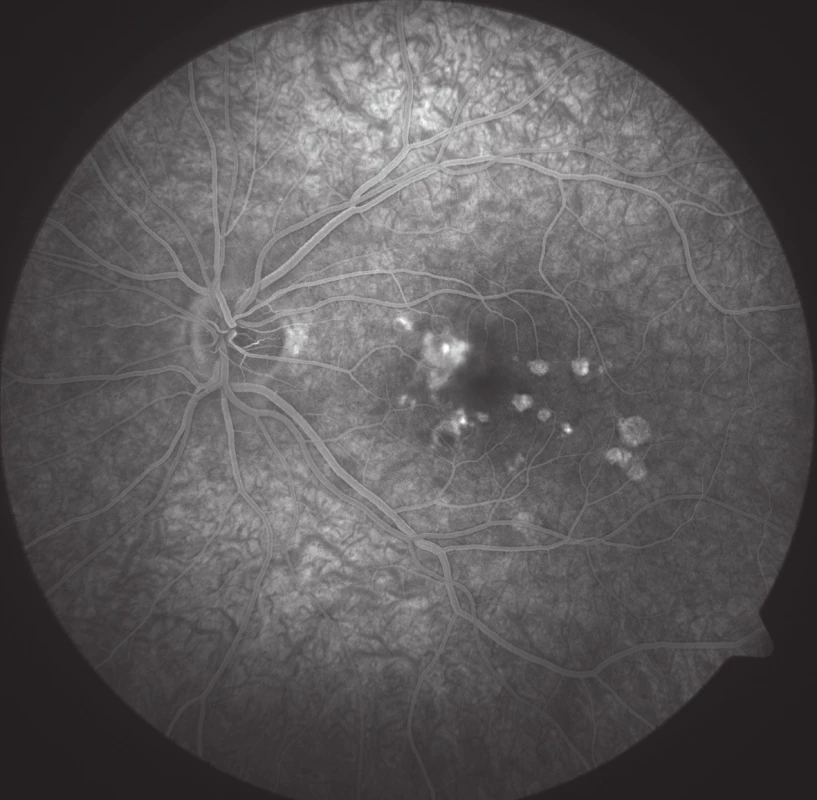
Na základě objektivního nálezu a anamnézy pacientky byla stanovena diagnóza PIC vlevo. Byly provedeny základní krevní odběry, cílené revmatologické odběry a také odebrány protilátky proti: Toxoplasma gondii, Toxocara canis, Varicella zoster, Herpes simplex, Cytomegalovirus, Borrelia burgdorferi a Chlamydia trachomatis (k vyloučení doprovodných infekce) – hodnoty byly v normě. Vzhledem k nálezu akutního ložiska a zhoršené zrakové ostrosti byla doporučena léčba kortikosteroidy – perorální užívání Prednisonu 40 mg/den s postupným snižováním dávky po dobu 14 dnů. Při nastavené terapii došlo k subjektivnímu i objektivnímu zlepšení nálezu na obou očích. Zraková ostrost levého oka se zlepšila na 6/6. Na očním pozadí po 14 dnech od nasazení léčby se původně aktivní ložisko postupně ohraničilo a částečně pigmentovalo (obr. 5). Na autofluorescenčním snímku sítnice levého byla patrná ložiska atrofie RPE v postiženích oblastech (obr. 6). Pacientce byly doporučeny pravidelné kontroly po třech měsících k eventuálnímu včasnému záchytu CNV.
DISKUSE
Typickým nálezem PIC na očním pozadí jsou mnohočetná, krémová ložiska v oblasti makuly velikosti přibližně 100–300 μm, která jsou lokalizována v úrovní RPE/vnitřní choroidey. Akutní ložiska se postupně ohraničují a kolem se objevují přesuny pigmentu s atrofií RPE v centru léze [6]. V našem případě jsme zaznamenali jak akutní ložisko, tak i klidná pozánětlivá atrofická ložiska v oblasti makuly.
V průběhu prvních 6 měsíců se u 25 % až 40 % očí rozvíjí CNV a je potřeba zahájit léčbu anti-VEGF preparáty [4, 7]. V našem případě jsme zatím nezaznamenali známky CNV, ale pacientku pravidelně sledujeme k případnému včasnému odhalení neovaskulární membrány.
Etiopatogeneze onemocnění zůstává nejasná. V populaci mladých žen se relativně často vyskytují autoimunitní onemocnění, jako jsou například systémový lupus erythematosus, sklerodermie, revmatoidní artritida a autoimunitní thyroiditida. Vzhledem k souvislosti mezi tímto onemocněním a HLA-A29 pozitivitou je možné předpokládat, že existuje genetická a autoimunitní predispozice [8]. Kromě toho existuje názor, že velkou roli v patogenezi hraje hlavní histokompatibilní komplex [9]. V našem případě jsme po zahájení imunosupresivní léčby Prednisonem zaznamenali rychlý ústup aktivity onemocnění, což podporuje teorii autoimunitní predispozice PIC.
Protože akutní léze PIC se ve většině případů spontánně zlepšují, její léčba je někdy kontroverzní [7, 10, 11]. Nicméně perorální steroidy zrychlují zlepšení zrakové ostrosti. V našem případě vzhledem k nálezu aktivního ložiska na očním pozadí levého oka s poklesem zrakové ostrosti byla doporučená celková kortikosteroidní léčba s dobrým terapeutickým efektem.
Vnitřní tečkovitá choroidopatie patří do skupiny syndromu bílých teček (white dot syndromes), jejichž klinické nálezy jsme v rámci diferenciální diagnostiky porovnávali s nálezem u našeho pacienta – viz tabulka 1 z našeho předchozího článku – pacient s APMPPE [12]. Zde uvádíme diferenciální diagnostiku s dalšími stavy.

ZÁVĚR
Vnitřní tečkovitá choroidopatie je získané zánětlivé onemocnění, které patří do skupiny syndromu bílých teček. V našem případě jsme na základě klinického obrazu diagnostikovali méně častou formu onemocnění s postižením jednoho oka. Po nasazené imunosupresivní léčby došlo k ústupu zánětlivé reakce na očním pozadí a ke zlepšení zrakové ostrosti.
Tato práce byla podpořena výzkumným projektem PRVOUK: P37/07
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmu a není podpořeno žádnou farmaceutickou firmou.
MUDr. Alexandr Stepanov, FEBO
Oční klinika Fakultní nemocnice
Sokolská 581
500 05 Hradec Králové
e-mail: stepanov.doctor@gmail.com
Do redakce doručeno dne 5. 11. 2015
Do tisku přijato dne 15. 4. 2016
Sources
1. Gerstenblith, AT., Thorne, JE., Sobrin, L. et al.: Punctate inner choroidopathy: a survey analysis of 77 persons. Ophthalmology, 114(6); 2007 : 1201–4.
2. Watzke, RC., Packer, AJ., Folk, JC. et al.: Punctate inner choroidopathy. Am J Ophthalmol, 98(5); 1984 : 572–84.
3. Amer, R., Lois, N.: Punctate inner choroidopathy. Surv Ophthalmol, 56(1); 2011 : 36-53.oLÁH
4. Brown, J.Jr., Folk, JC., Reddy, CV. et al.: Visual prognosis of multifocal choroiditis, punctate inner choroidopathy, and the diffuse subretinal fibrosis syndrome. Ophthalmology, 103 (7); 1996 : 1100–5.
5. Reddy, CV., Brown, J., Folk, JC. et al.: Enlarged blind spots in chorioretinal inflammatory disorders. Ophthalmology, 103(4); 1996 : 606–17.
6. Hua, R., Liu, L., Chen, L.: Evaluation of the progression rate of atrophy lesions in punctate inner choroidopathy (PIC) based on autofluorescence analysis. Photodiagnosis Photodyn Ther, 11(4); 2014 : 565–9.
7. Flaxel, CJ., Owens, SL., Mulholland, B. et al.: The use of corticosteroids for choroidal neovascularization in young patients. Eye, 12(2); 1998 : 266–72.
8. Baarsma, GS., Priem, HA., Kijlstra, A.: Association of bird-shot retinochoroidopathy and HLA-A29 antigen. Curr Eye Res, 9(Suppl.); 1990 : 63–8.
9. Becker, KG.: The common genetic hypothesis of autoimmune/ inflammatory disease. Curr Opin Allergy Clin Immunol, 1(5); 2001 : 399–405.
10. Levy, J., Shneck, M., Klemperer, I. et al.: Punctate inner choroidopathy: resolution after oral steroid treatment and review of the literature. Can J Ophthalmol, 40(5); 2005 : 605–8.
11. Brueggeman, RM., Noffke, AS., Jampol, LM.: Resolution of punctate inner choroidopathy lesions with oral prednisone therapy. Arch Ophthalmol, 120(7); 2002 : 996.
12. Stepanov, A., Feuermannová, A., Studnička, J. et al.: Akutní zadní multifokální plakoidní pigmentová epiteliopatie – kazuistika. Čes Slov Oftalmol, 70(2); 2014 : 72–6.
Labels
Maxillofacial surgery OphthalmologyArticle was published in
Czech and Slovak Ophthalmology

2016 Issue 2
-
All articles in this issue
- Refractive Surgery in Children with Myopic Anisometropia and Amblyopia in Comparison with Conventional Treatment by Contact Lenses
- The Effect of Cataract Surgery on the Reproducibility and Outcome of Optical Coherence Tomography Measurements of Macular and Retinal nerve Fibre Layer Thickness
- Quantitative Color Vision Defect Evaluation – Lanthony Test and its Modified Interpretation
- The Effect of Multifocal Toric Lens Rotation on Visual Quality
- The Current Diagnostic Possibilities and Cooperation of Oftalmologist and Neurologist Concerning in Patients with Idiopatic Intracranial Hypertension
- Pharmacological Tests for Horner Syndrome – Case Report
- Punctate Inner Choroidopathy
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Pharmacological Tests for Horner Syndrome – Case Report
- The Effect of Multifocal Toric Lens Rotation on Visual Quality
- Punctate Inner Choroidopathy
- The Current Diagnostic Possibilities and Cooperation of Oftalmologist and Neurologist Concerning in Patients with Idiopatic Intracranial Hypertension

