Suprachoroideální hemoragie v pooperačním období antiglaukomového zákroku, kazuistika
Authors:
M. Středová; L. Hejsek; J. Nekolová; N. Jirásková
Authors‘ workplace:
Oční klinika Fakultní nemocnice Hradec Králové, Sokolská 581, 500 05 Hradec Králové, přednostka: prof. MUDr. Naďa Jirásková, Ph. D., FEBO
Published in:
Čes. a slov. Oftal., 75, 2019, No. 2, p. 92-97
Category:
Case Report
doi:
https://doi.org/10.31348/2019/2/6
Overview
Suprachoroideální hemoragie (SCH) je závažná komplikace nitroočních výkonů. Fyziologicky je v suprachoroideálním prostoru jen minimální množství tekutiny, patologicky může dojít k navýšení jejího objemu, které podmíní ablaci choroidey. SCH dělíme dle charakteru tekutiny na serózní a hemoragickou; dle doby vzniku v souvislosti s operací na peroperační a pooperační. Diagnostikujeme na základě biomikroskopického a ultrazvukového vyšetření. Mezi oční rizikové faktory vzniku SCH patří glaukom, myopie a afakie, mezi celkové například fragilita cév, arteriální hypertenze a porucha krevní srážlivosti. V patogenezi vzniku hraje zcela zásadní roli hypotonie bulbu, která zapříčiňuje rupturu ciliárních cév. SCH léčíme konzervativně i chirurgicky. Z farmakoterapie podáváme celkově gabapentin k tlumení neuropatické bolesti a prednison, lokálně mydriatika a protizánětlivé přípravky. Typ chirurgického zákroku se liší dle peroperačního či pooperačního výskytu, dojde-li k SCH během operace, intervence spočívá především v uzávěru rány a repozici prolabujících tkání; u pooperačních forem volíme drenážní procedury, eventuálně vitreoretinální zákroky. Pacient, 80-ti letý myop a chronický glaukomatik s intenzivní lokální i celkovou terapií podstoupil vzhledem k neuspokojivým nitroočním tenzím, výrazné progresi glaukomového onemocnění na perimetru a nesnášenlivosti celkové terapie trabekulektomii levého oka. Samotný operační zákrok proběhl bez komplikací. V časném pooperačním období přetrvávala elevace nitroočního tlaku, proto byl přerušen steh sklerální lamely a aplikován 5-fluorouracil pod filtrační puchýř vlevo. Vlivem následně vzniklé hypotonie došlo k hemoragické SCH a tak i k výraznému zvýšení nitrooční tenze. Vzhledem k masivnímu rozsahu hemoragie, kdy se protilehlé strany sítnice dotýkaly, byl stav řešen odsátím krve sklerotomiemi, které vedlo k uvolnění nitrooční hypertenze. Zraková ostrost levého oka se postupně zlepšila na téměř původní hodnoty. Nitrooční tenze však dlouhodobě nejsou kompenzovány ani přes následné další antiglaukomové výkony. Proto i při maximální terapii u pacienta glaukomové onemocnění nadále progreduje. V naší kazuistice potvrzujeme, že je možné relativně úspěšně řešit i ty nejkomplikovanější případy SCH. Zároveň doporučujeme zvážení méně invazivních technik a zdůrazňujeme nutnost dbát na přítomnost rizikových faktorů pro vznik SCH před indikací nitroočních výkonů. U glaukomatiků je vhodné přihlédnutí k predikci dožití v porovnání s předpokládanou rychlostí progrese ztráty zraku.
Klíčová slova:
filtrační operace – suprachoroidální hemoragie – trabekulektomie – glaukom
Úvod
Suprachoroideální hemoragie (SCH), neboli krvácení mezi cévnatkou a sklérou, patří k obávaným a závažným komplikacím nitroočních výkonů [3,4,8]. Vzhledem k velmi nepříznivé prognóze stran vidění je zcela zásadní včasná diagnóza a léčba [3,8].
Suprachoroideální prostor, oblast zasahující vpředu ke sklerální ostruze a vzadu k okrajům papily optického nervu, má u zdravého oka štěrbinovitý tvar a obsahuje přibližně 10 μl tekutiny. Za patologických stavů zde může dojít k navýšení objemu tekutiny, které zapříčiní ablaci choroidey. Odchlípená cévnatka má balónovitý tvar podmíněný výstupy vortikózních žil, tj. místy, kde je cévnatka pevně připojena ke skléře [3].
Rozlišujeme serózní ablaci choroidey (choroideální efuzi) a hemoragickou ablaci choroidey (suprachoroideální hemoragii, SCH), jejíž extrémní formou je tzv. expulzivní hemoragie. Tyto dva stavy se vzájemně liší charakterem tekutiny v suprachoroideálním prostoru. Ablace choroidey je podmíněna exsudací serózní tekutiny, příčinou tohoto stavu je nejčastěji hypotonie bulbu či zánětlivá reakce. Naopak u SCH je v suprachoroideálním prostoru krev [3].
Se SCH se můžeme setkat peroperačně či po operacích šedého zákalu, perforujících keratoplastikách, trabekulektomiích nebo také u pars plana vitrektomií [3,4].
SCH můžeme rozdělit podle velikosti, SCH menšího rozsahu bývají zpravidla benigní, nazýváme je suprachoroideální hematomy [3], masivní SCH, tedy stavy, kdy se protilehlé části sítnice dostávají do apozice, se označují také „líbající se ablace choroidey“ [6]. SCH vzniklé v souvislosti s nitroočním zákrokem rozdělujeme na peroperační a pooperační, nebo-li pozdní [3,4]. Rozsáhlé peroperační SCH jsou označovány také jako expulsivní pro jejich rychlý nástup a velký rozsah [3]. K pozdní SCH dochází zpravidla po nekomplikovaných filtrujících antiglaukomových operacích [3].
Diagnostika SCH spočívá ve vyšetření fundu oka nepřímou oftalmoskopií a dále v ultrazvukovém vyšetření, pomocí kterého můžeme rozlišit serózní ablaci choroidey a SCH a určit její lokalizaci a rozsah [3].
Typický objektivní nález u peroperační i pozdní SCH je změlčení až vymizení přední komory náhlým vzestupem nitroočního tlaku, zastření červeného reflexu, někdy dochází i k prolapsu nitroočních tkání. Ve sklivcovém prostoru je vidět narůstající val suprachoroideálního krvácení [3].
Mezi základní rizikové faktory SCH patří především skleróza a fragilita choroideálních cév podmíněné vysokým věkem pacienta, systémovou arteriální hypertenzí, arteriosklerózou [4] a dále porucha krevní srážlivosti, užívání antikoagulancií a diabetes mellitus [3,8]. Tuli a kol. naopak neguje vysoký krevní tlak či věk jako rizika k vzniku SCH [12]. Z očních onemocnění predisponuje k této komplikaci glaukom, axiální myopie, afakie, poúrazové stavy a nitrooční záněty či pseudoexfoliační syndrom [3,4]. Tyto stavy mohou být provázeny postižením cévní stěny, které vede ke snížení integrity zadních ciliárních arterií [4]. Dle Tuliho a kol. patří mezi oční rizikové faktory pozdní SCH po trabekulektomii preoperační antikoagulace, afakie nebo přítomnost předněkomorové nitrooční čočky [12]. Dalšími rizikovými faktory vzniku SCH jsou: náhlý pokles nitroočního tlaku [12], porušení zadního pouzdra čočky se ztrátou sklivce, zvýšení krevního tlaku a pulzu během nitroočního zákroku a stavy spojené s Valsalvovým manévrem (kýchání, kašlání) [3,4], které zvyšují episklerální venózní tlak s následným zvýšením tlakového gradientu přes stěnu ciliární artérie [4].
Předpokládanou patogenezí vzniku SCH je buď hypotonie bulbu vedoucí k ruptuře stěn krátkých i dlouhých zadních ciliárních arterií [4], nebo hypotonie nejprve způsobující choroideální efúzi s rozšířením suprachoroideálního prostoru, napnutím zadních ciliárních arterií s jejich následnou rupturou [3].
Studie zabývající se výskytem SCH u filtrujících antiglaukomových operací udávají výrazný rozdíl v četnosti výskytu peroperačních a pozdních SCH. Incidence peroperačních expulsivních hemoragií je přibližně 0,15 %, naopak výskyt pozdních SCH je až 10x vyšší [3,4]. Vyšší výskyt pozdních SCH u filtrujících antiglaukomových operací je podmíněn dlouhotrvající pooperační hypotonií a zánětlivými nitroočními procesy, které se u tohoto typu zákroku mohou vyskytnout [3,4]. Tuli a kol. uvádí, že incidence pozdních SCH u různých typů nitroočních výkonů se pohybuje v rozmezí od 1,6 do 6,2 %, konkrétně trabekulektomie s aplikací fluorouracilu má výskyt 6 % [12].
Terapie SCH je konzervativní a chirurgická. V konzervativní, podpůrné farmakologické terapii používáme gabapentin a prednison. Gabapentin slouží k tlumení neuropatické bolesti. Užívá se v celkové denní dávce 900 mg, zpočátku může být dávkování i vyšší – až 2700 mg denně. Prednison podáváme v celkové denní dávce 40 mg po dobu dvou až tří týdnů. V lokální konzervativní terapii užíváme mydriatika – atropin a protizánětlivé preparáty [2]. Reynolds a kol. uvádí, že SCH menšího rozsahu bez hemoftalmu, amoce sítnice či inkancerace sklivce lze léčit konzervativně [9].
Chirurgická intervence u peroperační formy spočívá v bezprostředním uzavření rány a repozici vyhřezlých nitroočních tkání – pokud to lze [3,10], eventuálně i kompresi bulbu prstem [3]. Uzávěr operačních ran způsobí nárůst nitroočního tlaku a tedy i tamponádu krvácení [3,4]. Provedení sklerotomie v akutní fázi SCH je kontroverzní vzhledem k rychlému srážení krve a riziku nemožnosti její evakuace. Navíc tamponující efekt zvýšeného nitroočního tlaku může být díky tomuto nestabilní a tím způsobit opětovné krvácení [5,10]. Studie Lakhanpala tuto problematiku uzavírá tak, že provedení sklerotomie v akutní fázi je pro oko nevhodné [5], doporučuje se eventuálně v pozdní fázi s odstupem 7 až 14 dnů [6,7,14].
Případná následná chirurgická terapie je velmi individuální, zvažujeme všechny okolnosti (přetrvávající prolaps nitroočních tkání, sklivec uskřinutý v ráně, hodnotu nitroočního tlaku, eventuální zbytky čočkových hmot v oku, či známky odchlípení sítnice na UZ) [3,4]. Pokud je indikováno operační řešení, volíme drenážní proceduru, případně doprovázenou vitreoretinálním zákrokem [4]. Repozici prolabovaných tkání, přední vitrektomii a laváž přední komory oka bychom měli provádět ve chvíli, kdy není velké riziko dalšího suprachoroideálního krvácení [3,10] a kdy je suprachoroidální krev co nejvíce ztekucena [2]. Drenáž krve napomáhá kromě úpravy nitroočních poměrů také v terapii vysokého nitroočního tlaku [1,11,13]. Krev je možno drénovat sklerotomiemi ve standardních lokalizacích, nebo v místech nejvyšších projevů ablace, nebo s použitím portů pro pars plana vitrektomii, které lze zavést i transkonjunktiválně [10]. Guttman uvádí, že chirurgická (pasivní) drenáž může být kromě klasického sklerálního přístupu prováděna i minimálně invazivní transkonjunktivální metodou s použitím aktivní sukce, která umožňuje velmi dobrou kontrolu drenáže přímou vizualizací mikroskopem. Transkonjunktivální metoda je pro spojivku minimálně traumatická, proto je velmi výhodné její užití u SCH spojených s glaukomovými filtračními operacemi [2,9].
Kazuistika
Muž, 80-ti letý těžký myop a chronický glaukomatik, byl hospitalizován na Oční klinice Fakultní nemocnice Hradec Králové k hodnocení křivky nitroočního tlaku a zvážení dalšího postupu pro dlouhodobě neuspokojivé hodnoty nitroočních tenzí s výkyvy nad 30 torrů. Pacient se léčil s primárním glaukomem otevřeného úhlu oboustranně.
Z oční anamnézy vybíráme: stav po operaci katarakty oboustranně v 63 letech, následně prováděny opakované sukce sekundární katarakty, v 79 letech provedena pro subkompenzaci nitroočních tenzí selektivní laserová trabekuloplastika oboustranně. Celkově se pacient léčil pro srdeční arytmii a dyslipidémii, užíval Rytmonorm (propafenon-hydrochlorid), Torvacard Neo (vápenatá sůl atorvastatinu) a doplňky stravy - Ascorutin (kyselina askorbová), Ocuvite a GS Condro.
Vstupně jsme pacienta přijímali s visem s vlastní korekcí vpravo 5/5 a vlevo 5/7,5. Vstupní nitrooční tenze vpravo byla 17 torrů, vlevo 15 torrů. Toho času pacient dlouhodobě perorálně užíval Diluran tbl. (acetazolamid) 2x denně se substitucí Kalium chloratum tbl., současná lokální antiglaukomová terapie byla oboustranně Simbrinza gtt. (bromidin tartrát, brinzolamid) 2x denně a Lumigan gtt. (bimatoprost) 1x denně, tj. trojkombinace antiglaukomatik – inhibitory karboanhydrázy, sympatomimetika, analoga prostaglandinů. Celkovou terapii Diluranem netoleroval bez obtíží, udával zhoršování srdeční arytmie a dyspepsii.
Na základě dekompenzace nitroočního tlaku po vysazení Diluranu tbl. a doplňujících vyšetření (perimetru – obrázek 1 a optické koherenční tomografie papily zrakového nervu) byla indikována trabekulektomie (TE) vlevo v lokální anestézii. Zákrok proběhl bez peroperačních komplikací. V časném pooperačním období se hodnoty nitroočního tlaku pohybovaly nad horní hranicí normy, po masáži bulbu vždy docházelo k normalizaci hodnot. Proto bylo 3. pooperační den přistoupeno k přerušení stehu sklerální lamely (injekční jehlou transkonjunktiválně) a současné aplikaci 5-fluorouracilu pod filtrační puchýř vlevo. Po výkonu došlo k přechodné hypotonii, byla nasazena kontaktní čočka a poté se nitrooční tenze normalizovala. Následující, tj. 4. pooperační den, byl pacient propuštěn do domácí péče.
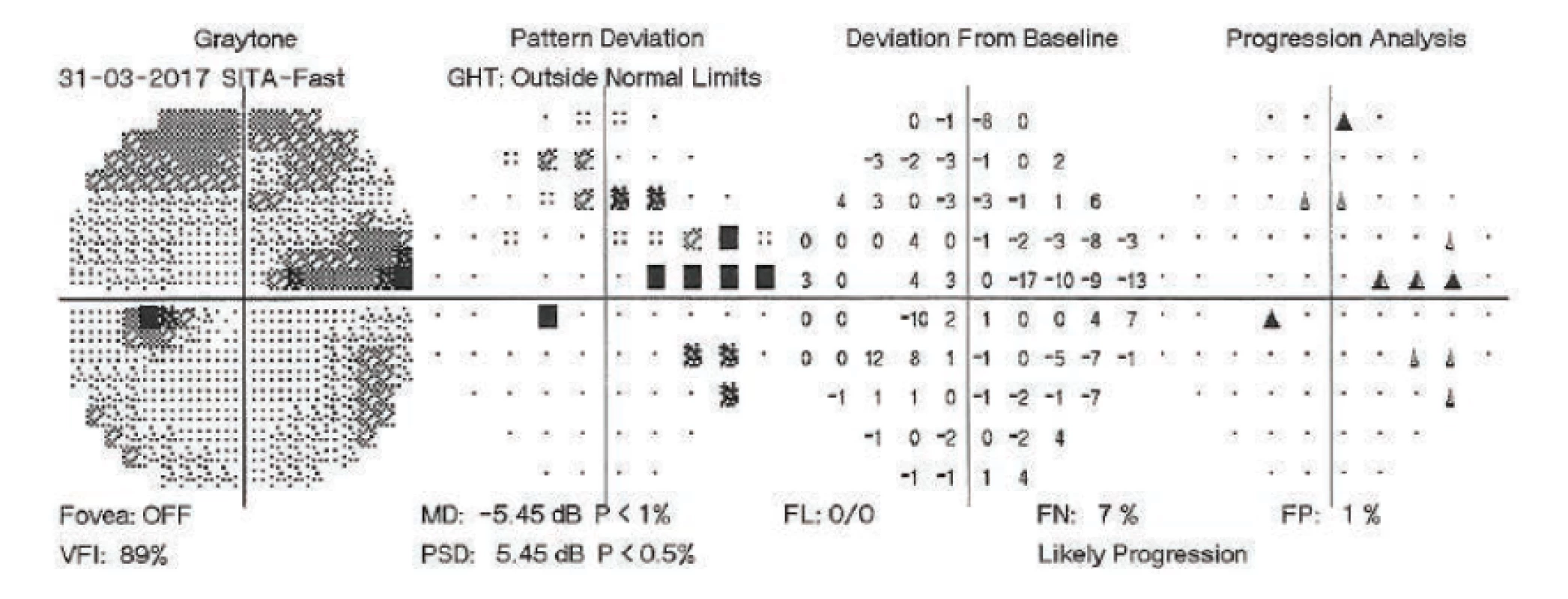
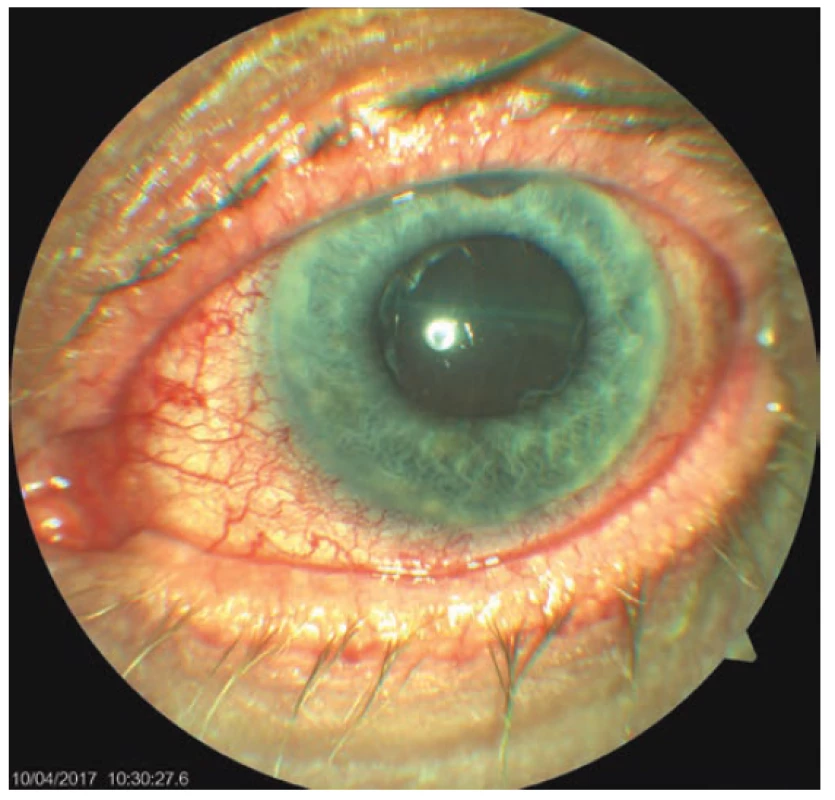
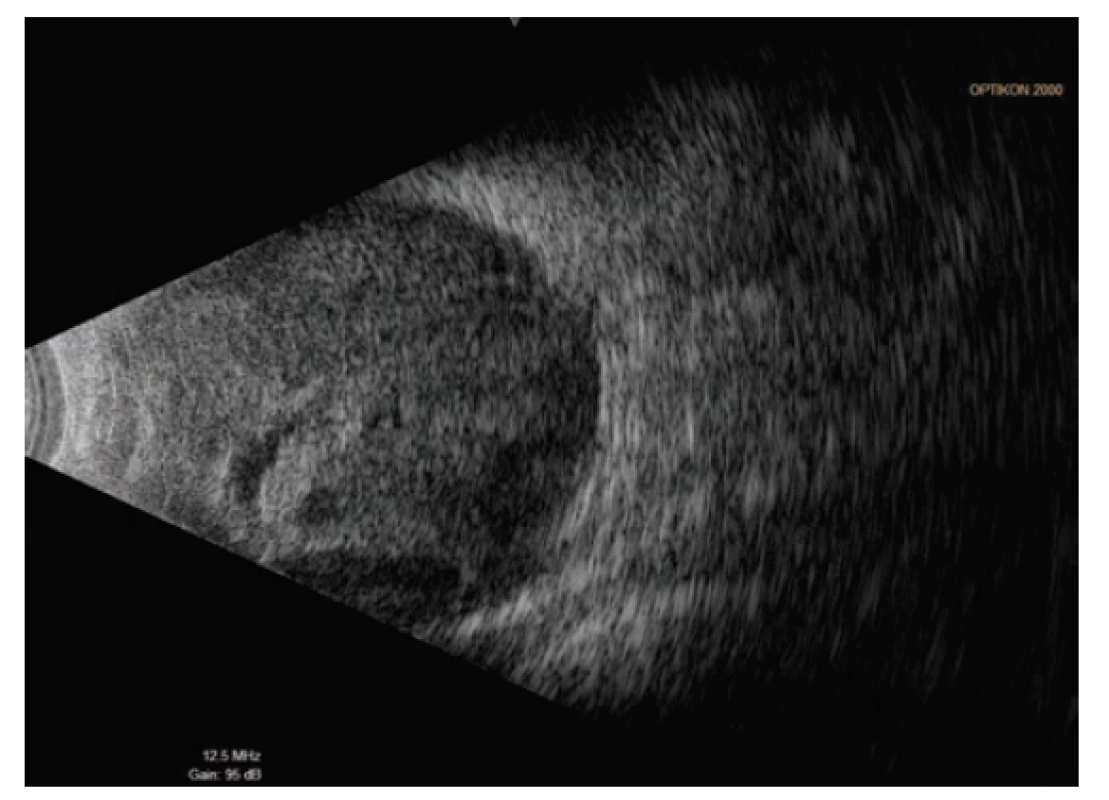
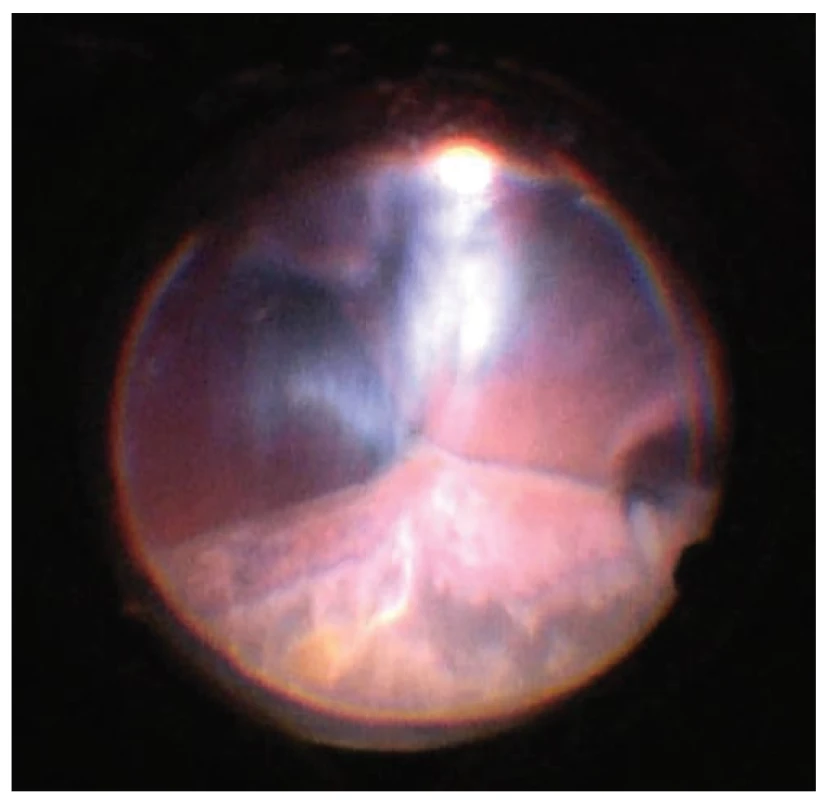
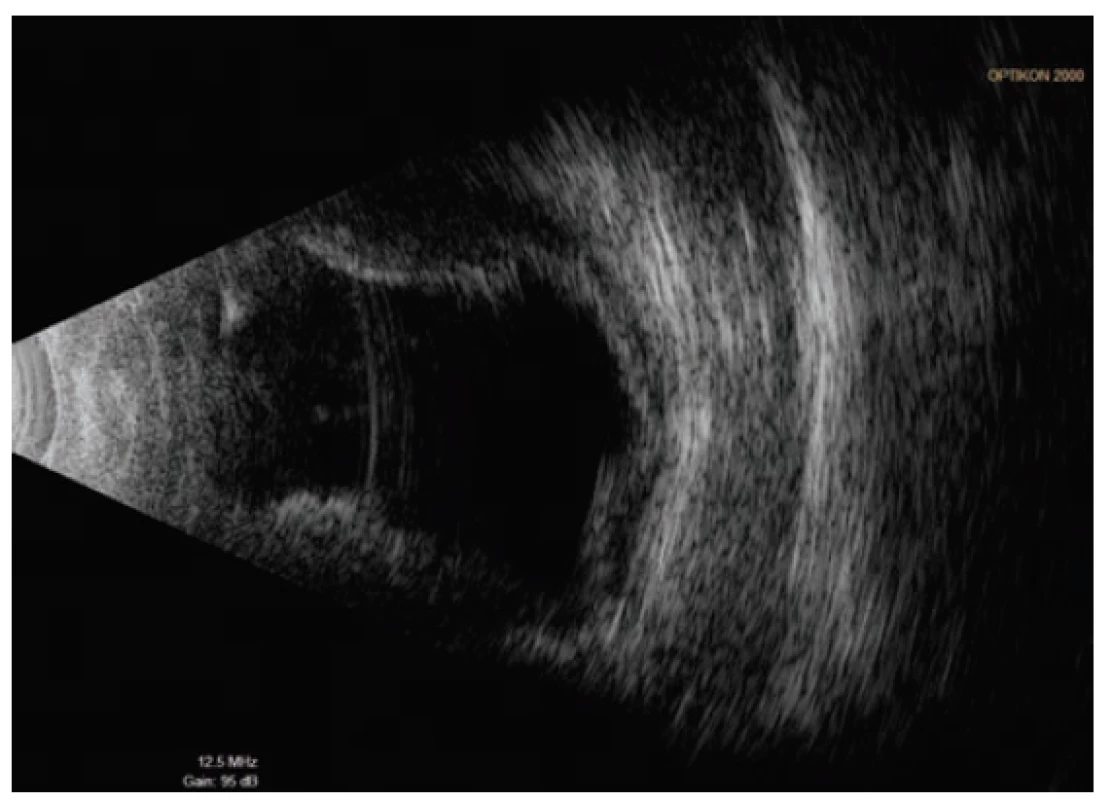
Pátý pooperační den se pacient dostavil na pohotovost Oční kliniky FNHK pro náhlou ztrátu zraku na levém oku, která nastala při předklonu těla. Při přijetí na lůžkovou část byla zraková ostrost levého oka světelná projekce z jedné strany, bulbus byl palpačně hypotonický a objektivnímu nálezu levého oka dominovala mělká přední komora a výrazná ablace choroidey (typ „líbajících se“ ablací) zasahující až za nitrooční čočku (obrázek 2). Byla nasazena konzervativní terapie Prednisonem v počáteční dávce 80mg. Dle sonografického nálezu levého bulbu (obrázek 3) předpokládáme suprachoroidální hemoragii cévnatky na očním pozadí.
V následujících dvou dnech se rozvíjí nitrooční hypertenze, kterou určujeme palpačně (přístrojově nelze měřit). Vzhledem k rozsahu ablace, kdy se protilehlé strany sítnice dotýkaly a hrozilo riziko jejich trvalé apozice, byla indikována chirurgická revize levého oka.
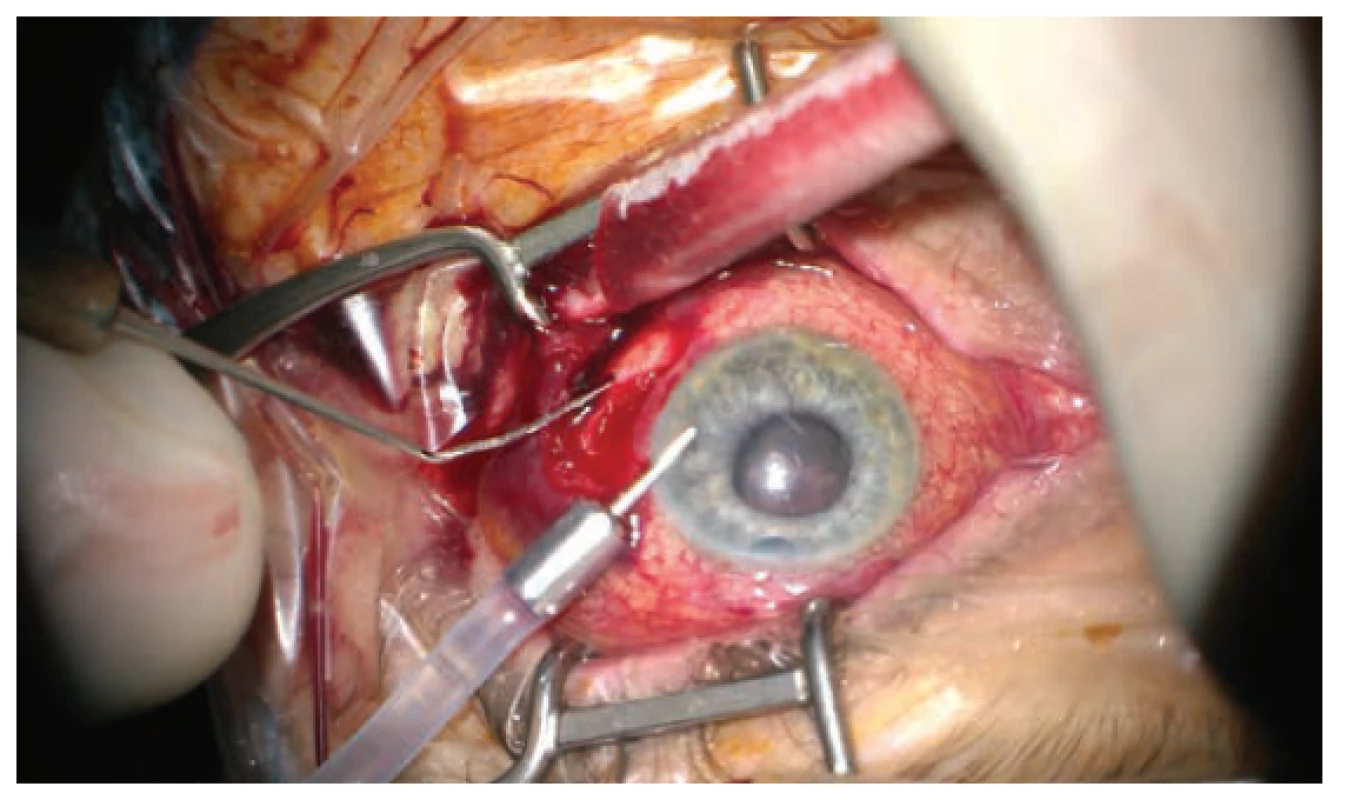
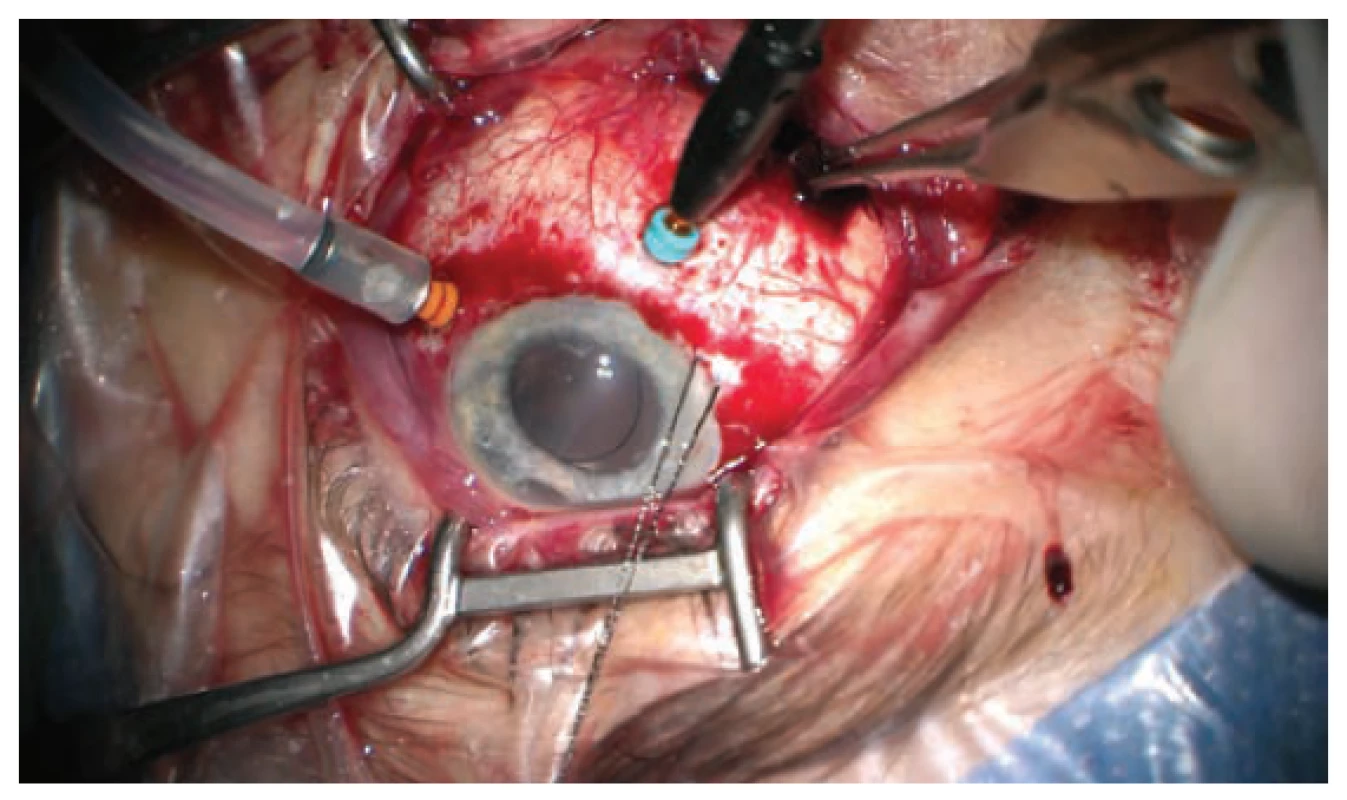
Operační postup ve zkráceném znění uvádíme a komentujeme zde: nejprve provedeno zavedení 23G portu 4mm od limbu v temporálním kvadrantu a aktivní odsátí tmavé krve s uvolněním nitrooční hypertenze. Původní punkcí přední komory injikujeme adrenalin a viskomateriálem vytváříme vymizelou přední komoru. Dále pokračujeme revizí spojivky a sklerálního laloku, který je suturován volnějším stehem 10-0 Ethilon. Poté již kolikvovaná krev nevytéká (ani při aktivní sukci) a proto rozšiřujeme sklerální incisi (po nástřihu spojivky v místě zavedení portu). Krev znovu spontánně vytéká při tonování bulbu infuzí – zavedena cestou pars plicata do již uvolněného retrolentálního prostoru. U č. 6 zavádíme pomocnou endoiluminaci (Chandelier) a kontrolujeme vývoj na očním pozadí při ústupu SCH pod operačním mikroskopem. Retino-retinální adheze se sama postupně uvolňuje. Na konci operace jsou patrná sklivcová vlákna natlačená ze sklivcového prostoru do kolobomu duhovky u č. 12 a proto je vystřiháváme zadním vitrektomem (zavedeným pod sklerální lamelou do trabekulektomie). Tímto manévrem se centruje umělá nitrooční čočka (IOL), která jinak během zákroku opakovaně měnila svoji pozici (všemi směry od optické osy). Zákrok končí suturou všech operačních vstupů, kontrolou funkčnosti trabekulektomie a parabulbární aplikací gentamicinu s diprophosem. Nálezy z průběhu operace můžeme vidět na obrázku 4 až 6.
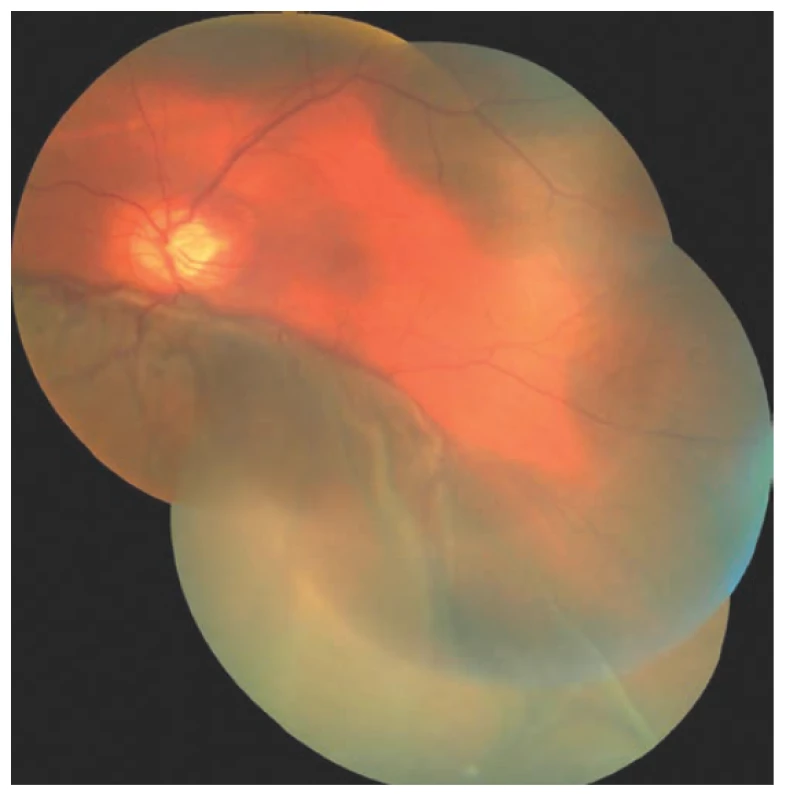
První den po zákroku došlo k výraznému zlepšení vizu na 4/50 naturálně. Fotografie fundu levého oka a ultrazvukový snímek z tohoto dne je na obrázku 7 a 8. Druhý den po revizi došlo k dalšímu zlepšení zrakové ostrosti na 6/30 stenopeicky. V následujícím období byly však znovu řešeny elevace nitroočního tlaku přítomné i při maximální konzervativní terapii. 27. den po chirurgické revizi byla provedena laserová suturolýza, o týden později byl proveden tzv. needling, který znovu vedl k přechodné hypotonii levého oka. V dalších 14-ti dnech došlo k nejprve k normalizaci a poté k další elevaci tenze levého oka, proto 49. den po chirurgické revizi suprachoroidální hemorrhagie byla provedena cyklokryokoagulace vlevo. Tento zákrok nedosáhl adekvátního efektu, a proto byla cyklokryokoagulace levého bulbu zopakována ještě o dalších 16 dní později. Pacient si již nepřeje nitrooční operační řešení (například další antiglaukomovou operaci s drenážním implantátem), které ani neindikujeme. Pacienta v dalším průběhu pravidelně sledujeme. Visus levého oka se další rok pohyboval na stálé hodnotě 6/30, při poslední kontrole se visus zhoršil na 6/60, nitrooční tlak je vpravo kompenzován, vlevo subkompenzován při lokální antiglaukomové terapii. Perimetr z poslední kontroly, 16 měsíců po trabekulektomii, je na obrázku č. 9.

Diskuse
U našeho pacienta došlo k pozdní SCH pátý den po trabekulektomii a druhý den (při minimální fyzické aktivitě) po přerušení sklerální lamely a aplikaci fluorouracilu pod filtrační puchýř.
Tento pacient měl základní rizikové faktory, jako je vysoký věk, glaukom, axiální myopie, stav po operaci katarakty s opakovanými sukcemi sekundární katarakty a zejména pooperační hypotonii.
Ze subjektivních obtíží, které pacienti mívají při SCH, je nejčastější náhle vzniklá bolest postiženého oka s hemikranií, nauzeou či zvracením [3]. Zvláštností bylo, že jediný subjektivní stesk našeho pacienta byla rychlá nebolestivá ztráta zraku.
Samotný vznik SCH při a po nitroočních operacích nemusí být způsoben chybou či nezkušeností chirurga (především pokud operace probíhá standardně), ale bývá zapříčiněn náhlým zakolísáním nitroočního tlaku u pacientů s mnoha rizikovými faktory [3].
Případy hemoragické ablace choroidey menšího rozsahu nekomplikované hemoftalmem, amocí sítnice či inkancerací sklivce do operačních ran lze léčit konzervativně [9]. Naše kazuistika v souladu s jinými autory potvrzuje, že je možné relativně úspěšně řešit i ty nejkomplikovanější situace SCH [6,7,14].
Indikace k antiglaukomovým operacím u pacientů ve vyšším věku pečlivě zvažujeme, tím spíš u pacientů rizikových ze strany suprachoroideální hemoragie. V těchto případech je také adekvátní brát v úvahu i méně rizikové chirurgické výkony ke snížení nitrooční tenze, například kanaloplastiky, trabekulární mikrobypassové stenty, suprachoroidální stenty a podobné. Jedná-li se o pacienty vyššího věku s relativně uspokojivými zrakovými funkcemi, současně přihlížíme k predikci dožití v porovnání s předpokládanou rychlostí progrese ztráty zraku [11].
Závěr
Peroperační i pozdní suprachoroideální hemoragie je velmi závažnou a obávanou komplikací nitroočních zákroků. Včasná diagnostika a léčba jsou klíčové pro výsledné zrakové funkce postiženého oka. Chirurgické řešení i těch nejkomplikovanějších stavů může mít relativně příznivou prognózu.
Článek je podpořen projektem Univerzity Karlovy, Praha, Česká republika (Projekt PROGRES Q40/07).
Autoři práce prohlašují, že vznik i téma odborného sdělení a jeho zveřejnění není ve střetu zájmů a není podpořeno žádnou farmaceutickou firmou.
Do redakce doručeno dne: 27. 11. 2018
Do tisku přijato dne: 21. 2. 2019
MUDr. Markéta Středová
Oční klinika Fakultní nemocnice Hradec Králové,
Sokolská 581,
50005 Hradec Králové,
Sources
1. Cantor, LB., Katz, LJ., Spaeth, GL. et al.: Complication of surgery in glaucoma: suprachoroidal expulsive hemorrrhage in glaucoma patiens undergoing intraocular surgery. Ophthalmology, 92; 1985 : 1266-1270.
2. Guttham, Ch.: Suprachoroidal hemorrhage management center minimalist techniques. dostupné na WWW <http://www.modernretina.com/modern-medicine-cases/suprachoroidal-hemorrhage-management-centers-minimalist-techniques/page/0/1>
3. Jirásková, N., Rozsíval, P.: Suprachoroideální hemorrhagie – obávaná komplikace nitroočních operací. Trendy soudobé oftalmologie, svazek 7., Galén, 2011, 209-221.
4. Jirasková, N., Rozsíval, P., Pozlerová, J. et al.: Expulsive Hemorrhage after glaucoma filtering surgery. Biomed Pap Med Fac University Palacky Olomouc Czech Repub, 153(3); 2009 : 221-224.
5. Lakpanhal, V.: Experimental and clinical observation on massive suprachoroidal hemorrhage. Trans Am Ophthalmol Soc, 91; 1993 : 545-562.
6. Lakhanpal V., Schocket SS., Elman MJ. et al.: A New Modified Vitreoretinal Surgical Approach in the Management od Massive Suprachoroideal Hemorrhagie. Ophthalmology, 96; 1989 : 793-800
7. Lambrou, FHJr., Meredith, TA., Kaplan, HJ.: Secondary surgical management of expulsive choroidal hemorrhage. Arch Ophthalmol, 105; 1987 : 1195-1198.
8. Rao, A.: Visual restoration after suprachoroidal haemorrhage in glaucoma surgery. BMJ Case Rep; 2014 : 1-4.
9. Reynolds, MG., Haimovici, R., Flynn, HW. et al.: Suprachoroidal Hemorrhage. Ophthalmology, 100; 1993 : 460-465.
10. Sharma, YR., Gaur, A., Azad, RV.: Suprachoroidal haemorrhage. Secondary management. Indian J Ophthalmol, 49; 2001 : 191-192.
11. Stiles, MC.: My Most Difficult Case, A Balancing Act. Glaucoma Today, May/ June 2017; 18-19.
12. Tuli, SS., WuDunn, D., Ciulla, TA. et al.: Delayed Suprachoridal Hemorrhage after Glaucoma Filtration Procedures. Ophthalmology, 108 (10); 2001 : 1808-1811
13. Vail, D.: Posterior sclerotomy as a form of treatment in subchoroidal expulsive hemorrhagie. Am J Ophthalmol, 21; 1938 : 256-260
14. Welch, JC., Spaeth, GL., Benson, WE.: Massive suprachoroidal hemorrhagie: follow-up and outcome of 30 cases. Ophthalmology, 95; 1988 : 1202-1206
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology
2019 Issue 2
-
All articles in this issue
- Očná klinika Lekárskej fakulty Univerzity Komenského v Bratislave oslavuje 100-TÉ VÝROČIE činnosti – 1. časť
- Normotenzní versus hypertenzní glaukom – přehled
- Korekce myopie a myopického astigmatismu laserovou metodou laser in situ keratomileusis za asistence femtosekundového laseru – naše zkušenosti
- Vplyv aplikácie botulotoxínu A v neurooftalmologických indikáciách na výsledky Schirmerovho testu a osmolarity sĺz
- Periferní exsudatívní hemoragická chorioretinopatie
- Oboustranná jamka terče zrakového nervu s makulopatií – kazuistika
- Suprachoroideální hemoragie v pooperačním období antiglaukomového zákroku, kazuistika
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Normotenzní versus hypertenzní glaukom – přehled
- Oboustranná jamka terče zrakového nervu s makulopatií – kazuistika
- Suprachoroideální hemoragie v pooperačním období antiglaukomového zákroku, kazuistika
- Periferní exsudatívní hemoragická chorioretinopatie
