Problematika diagnostiky oční formy rosacey
Authors:
Simona Motešická
Authors‘ workplace:
Department of Ophthalmology, Pardubice Regional Hospital, Czech Republic
Published in:
Čes. a slov. Oftal., 80, 2024, No. 2, p. 76-85
Category:
Review Article
doi:
https://doi.org/10.31348/2024/3
Overview
Cíl: Poukázat na problematiku diagnostiky oční formy rosacey a vývoj nálezu u pacientů po nastavení léčby. Pomocí glykomického rozboru slz odlišit zdravé a nemocné pacienty.
Metodika: Prospektivní studie hodnotí 34 pacientů, celkem 68 očí po dobu 6 týdnů, u kterých byla na základě subjektivních potíží a klinického vyšetření diagnostikována oční forma rosacey. Byl sledován vývoj objektivních a subjektivních příznaků. K odlišení nemocných pacientů od zdravých byla použita analýza glykanů v slzách.
Výsledky: Kožní postižení bylo diagnostikováno u 94 % pacientů s oční formou rosacey, nejvíce zastoupený fenotyp byl erytemato-telangiektatický (68,8 %), s průměrnou délkou obtíží 29,3 měsíce (rozmezí 0,5–126), medián 12 měsíců. V průběhu studie byl zaznamenán trend zlepšení všech sledovaných parametrů (dysfunkce Meibomských žláz, hyperemie bulbární spojivky, teleangiektázie marga víček, přední blefaritida, nerovnost a zarudnutí okrajů víček, neovaskularizace rohovky). Byla pozorována i úprava subjektivních projevů onemocnění jako pocit cizího tělesa, pálení, suchost, slzení a svědění očí, fotofobie a potíže po ránu. Analýzou glykanů v slzách došlo k částečnému rozdělení vzorků slz na základě jejich původu, tj. bylo možno odlišit pacienty s rosaceou oproti zdravé kontrole. V prvním odběru bylo do skupiny nemocných zařazeno 32 pacientů, celkem 63 očí (98,4 %), s dalšími odběry lze pozorovat změnu glykomického profilu slz pacientů v průběhu léčby.
Závěr: K objektivnímu i subjektivnímu zlepšení došlo u všech pacientů. Odběr slz a jejich rozbor může být jednou z cest ke včasné diagnostice onemocnění.
Klíčová slova:
suché oko – akné rosacea – oční forma rosacey – blefaritida – dysfunkce Meibomských žláz – diagnostika rosacey – glykomická analýza slz
ÚVOD
Rosacea je chronické, zánětlivé kožní onemocnění, které nejčastěji postihuje dospělé osoby ve středním věku se světlým fototypem kůže [1,2]. Oční postižení je přítomno u 58–75 % pacientů s kožní formou rosacey a bývá u většiny pacientů oboustranné [1,3,4]. V 15–20 % případů oční příznaky předcházejí kožním příznakům [1,3]. Přestože jsou obvykle oční příznaky mírné, až ve 41 % nacházíme postižení rohovky [1].
Celosvětová prevalence rosacey se odhaduje kolem 5,46 % dospělé populace (rozmezí 0,09 %–24,1 %) s největším výskytem ve třetí až páté dekádě života [1,3]. Prevalence oční formy rosacey se odhaduje kolem 1–8 %, ale skutečná prevalence je pravděpodobně podhodnocená [5].
Jistý vliv na vznik onemocnění může mít i genetická predispozice, která je zodpovědná až za 50 % mechanismů patogeneze rosacey [3]. Mezi spouštěcí faktory, které mohou vyvolat nebo zhoršit průběh onemocnění, patří např. UV záření, expozice slunečnímu světlu, zvýšená fyzická aktivita, emoční stres, extrémní teploty, horké nápoje, kořeněná jídla, atp. [6–8].
V slzách pacientů s oční formou rosacey se ve zvýšené míře vyskytují prozánětlivé markery, jako interleukin-1a a b, gelatinasa B (metalloproteináza‑9) a kolagenáza-2 (MMP-8) [9]. Jednou z možností, jak rozlišit pacienty s rosaceou od zdravých jedinců, je glykomická analýza. Pomocí vysoko-rozlišující hmotnostní spektrometrie byly naměřeny vyšší hladiny sulfatovaných O-vázaných oligosacharidů u pacientů s rosaceou oproti vysoké hladině fucosylovaných N-oligosacharidů u kontrolní skupiny. [10] Rosacea a oční forma rosacey zatím zůstávají klinickou diagnózou [1]. V roce 2017 byla aktualizována klasifikační kritéria rosacey dle fenotypů na diagnostická, hlavní a vedlejší (Tabulka 1) [6]. Ke stanovení diagnózy rosacey potřebujeme přítomnost jednoho diagnostického a/nebo dvou hlavních fenotypů [6]. Vedlejší kritéria mohou diagnózu pouze podpořit [11].
Pacienti s očním postižením trpí pocitem cizího tělesa (CT), bolestí, pálením, řezáním, slzením, svěděním nebo zarudnutím očí a fotofobií [4]. V roce 2019 ROSCO panel vydal upravená doporučení, ve kterých popisuje deset typických známek oční formy rosacey, viz Tabulka 2 [11].
Specifická kritéria pro diagnostiku oční formy rosacey při nepřítomnosti kožních příznaků dosud nebyla vytvořena [11]. U pacientů s oční symptomatologií jsou doporučena vyšetření v následujícím pořadí, viz Tabulka 3 [11].
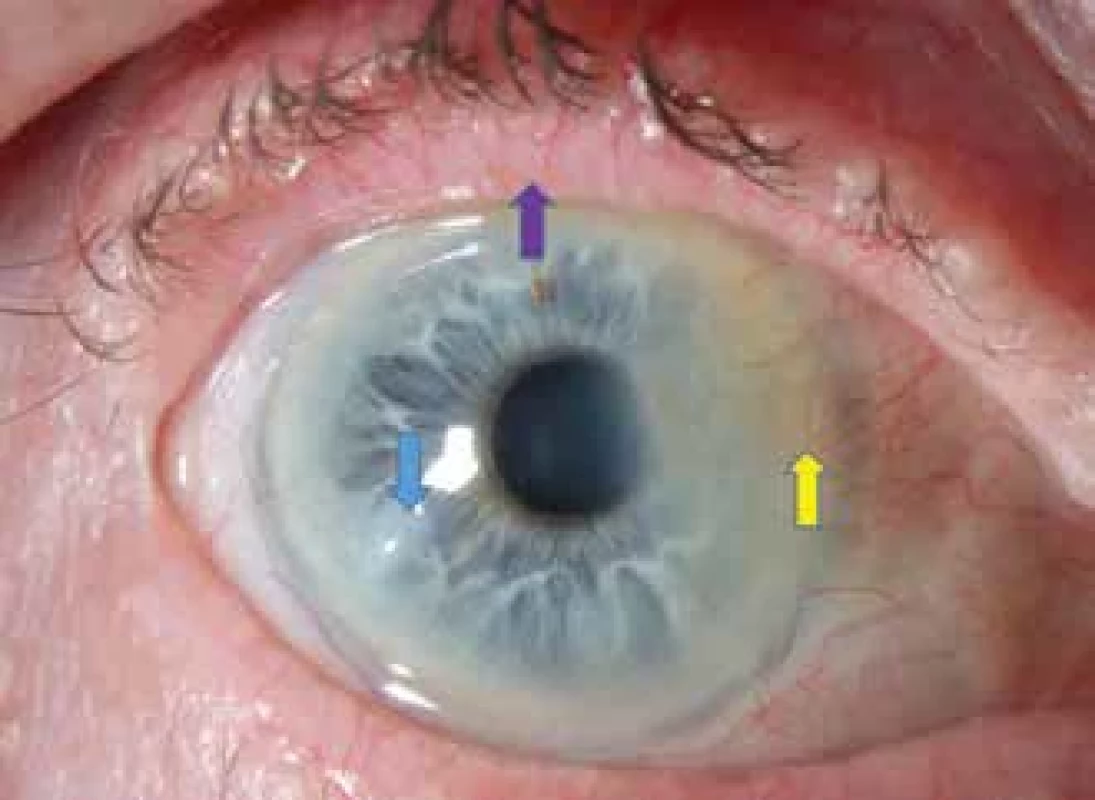
Na bulbární spojivce nacházíme hyperemii zejména v rozsahu oční štěrbiny, na tarzální spojivce, zejména na dolní, pozorujeme papilofolikulární reakci [3,4]. Jizvení spojivek najdeme u méně než 10 % pacientů soční formou rosacey, rozvíjí se v důsledku chronického zánětu, v závažných případech může vést k změlčování fornixů [4,8]. Změny na rohovce mohou způsobit zrak ohrožující komplikace, mezi nejčastější nálezy patří tečkovitá epitelopatie, periferní infiltráty rohovky a vaskularizace, v těžších případech dochází k tvorbě vředů až k perforaci rohovky [4,8]. Chronický zánět může vést k tvorbě Salzmanovy nodulární degenerace rohovky (Obrázek 1) a ke ztenčování rohovky v dolním pólu [4,12].
Z patologií na víčkách pozorujeme teleangiektázie a erytém marga (Obrázek 1), přítomno u 50–94 % pacientů, přední blefaritidu až u 50 % pacientů [4]. U 92 % pacientů nacházíme dysfunkci Meibomských žláz (Meibomian gland dysfunction - MGD) [4]. Na základě klinického vyšetření můžeme následně určit závažnost oční formy rosacey, viz Tabulka 4.
Léčba by měla být zahájena co nejdříve, aby se zabránilo progresi onemocnění a snížilo se riziko rozvoje ireverzibilních očních změn [12]. Základem pro potlačení příznaků rosacey je nalézt a eliminovat spouštěcí faktor onemocnění [7]. Konzervativní terapie spočívá v hygieně očních víček [7]. Lubrikancia pomáhají redukovat suchost očí a snižují koncentraci zánětlivých mediátorů [9]. Topické kortikosteroidy by měly být používány krátkodobě ke zvládnutí exacerbací s postupným vysazováním, alternativou je topický cyklosporin, v České republice je dostupný přípravek Ikervis (0,1 % cyklosporin) v dávkování 1x denně [9]. V těžkých případech kožní i oční formy rosacey lze podpořit lokální terapii podáním systémové léčby. Doxycyklin s prodlouženým uvolňováním v dávce 40 mg 1x denně je jediná perorální FDA schválená léčba zánětlivých lézí při rosacee. Léčba probíhá dlouhodobě, obvykle 8–16 týdnů [10]. Dalšími antibiotiky vhodnými pro léčbu rosacey a oční formy rosacey jsou klaritromycin, erytromycin, azitromycin a ampicilin [10].
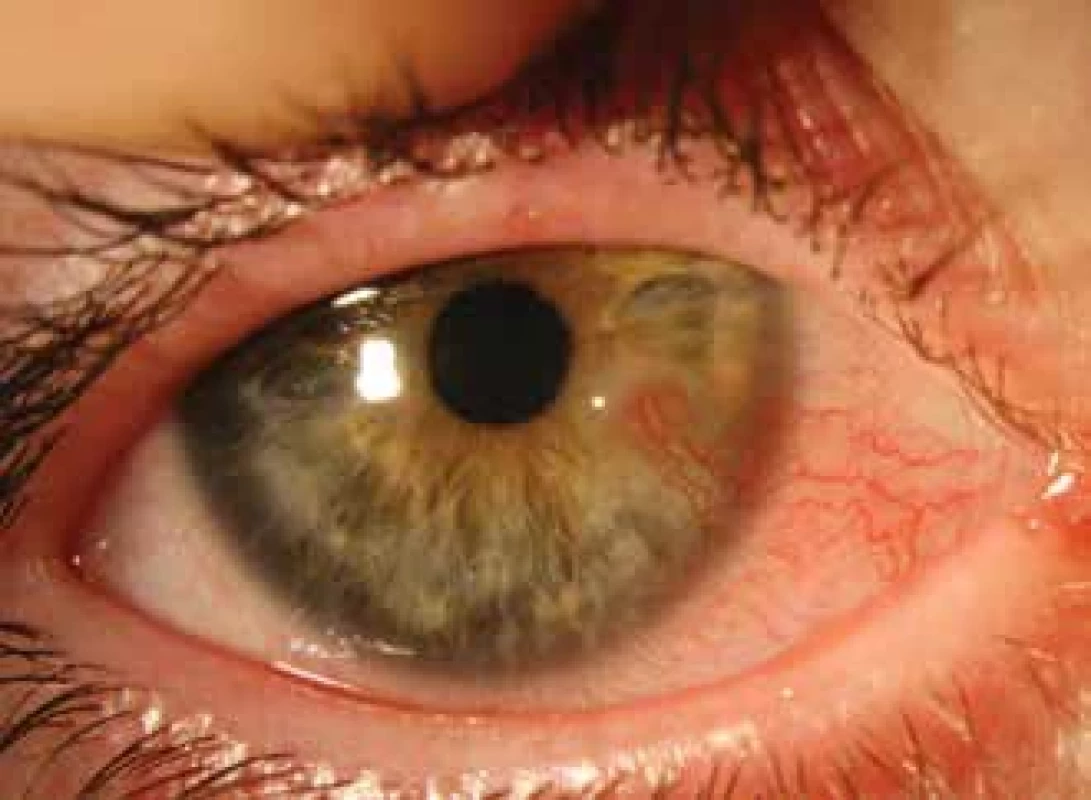
Zvláštní skupinu pacientů tvoří děti. Z očního hlediska můžeme najít podobné příznaky jako u dospělých jedinců, ale kožní příznaky se ještě nestihly projevit, což dělá diagnózu obtížnou. Důležitá je rodinná anamnéza kožní formy rosacey a předchozí epizody vzniku chalasií [12]. Příklad nálezu je uveden na Obrázku 2.
Tabulka 1. Klasifikace z r. 2017 [3]
|
Diagnostická kritéria (fenotypy) |
Hlavní kritéria (fenotypy) |
Vedlejší kritéria (fenotypy) |
|
Perzistující centrofaciální začervenání, které se může přechodně zhoršovat. |
Papuly a pustuly |
Svědění, pálení |
|
Flushing (přechodný erytém) |
Edém |
|
|
Fymatózní změny |
Teleangiektázie |
Suchost |
|
Oční manifestace (pálení a svědění očí jako příznak konjunktivální hyperemie, zánětu spojivek, hordeolum, chalazion) |
Tabulka 2. Modifikovaná doporučení ROSCO panelu [11]
|
Deset typických znaků oční formy rosacey Teleangiektázie marga víček: typicky červené okraje víček, zejména dolních víček |
Tabulka 3. Diagnostický postup vyšetření oční rosacey [11]
|
Postup pro diagnostiku oční rosacey Kožní a oční anamnéza |
MATERIÁL A METODIKA
Soubor 34 dospělých pacientů, celkem 68 očí, u kterých byla na základě subjektivních potíží a klinického vyšetření diagnostikována oční forma rosacey. Všichni pacienti byli odesláni na vyšetření kožním lékařem k potvrzení a zaléčení kožní formy rosacey. Subtyp rosacey byl označen jako ETR (erytemato-teleangiektatická), PPR (papulopustulózní), FR (fymatózní).
U všech pacientů v souboru byl z obou očí odebrán vzorek slz. Odběr slz proběhl za sterilních kautel bez doteku řas či očního bulbu použitím skleněné kapiláry o objemu 10 μl, každý vzorek byl bezprostředně uložen do chladicího boxu o teplotě -20 °C a odeslán k rozboru na Farmaceutickou fakultu Univerzity Karlovy v Hradci Králové. Jako stimulační pomůcka k vyvolání slzení byl použit sterilní Schirmerův filtrační papírek, který byl zavěšen za okraj dolního víčka při vnitřním koutku oka po dobu 30 sekund. V těchto slzách byly pomocí alkalické hydrolýzy uvolněny glykany z jejich vazby na proteiny a následně byly analyzovány technikou vysoko-účinné kapalinové chromatografie s vysoko-rozlišující hmotnostní detekcí. Jako kontrolní skupina byly odebrány slzy od dospělých dobrovolníků, kteří nevykazovali známky onemocnění rosaceou. V rámci časových možností studie byly odebrány vzorky v prvním dni, po 6 týdnech a po 18 týdnech.
Byl stanoven rozsah očního postižení, kde jsme se zaměřili na přítomnost teleangiektázií na margu víček, hyperemii bulbární spojivky, MGD a přítomnost neovaskularizací rohovky–použita klasifikační škála dle Prabhasawat et al. [14].
MGD byla vyšetřována expresí žláz tlakem na dolní i horní víčko vatovou tyčinkou. Tyto čtyři parametry byly označeny stupnicí 0–4, viz Tabulka 5. Dále byla hodnocena přítomnost přední blefaritidy, nerovnosti, ztluštění a zarudnutí okrajů víček.
Pomocí 1% fluoresceinových očních kapek byl měřen TBUT, jako norma se stanovil čas delší než 10 vteřin, kratší než 10 vteřin byl považován za patologický. Každé oko bylo změřeno třikrát a tyto časy se zprůměrovaly. Následně se vyhodnotila epitelopatie pomocí standardizované Oxfordské škály.
Test slzivosti byl proveden pomocí Schirmerova testu bez aplikace lokálního anestetika, kdy filtrační papírek velikosti 5x35 mm byl vložen za temporální okraj dolního víčka na dobu 5 minut. Hodnota vyšší než 15 mm byla považována za normu, do 10 mm jako narušená funkce, pod 5 mm těžká porucha sekrece slz. Anamnesticky byla stanovena průměrná doba obtíží do zahájení léčby. Mezi další hodnocené parametry byly zařazeny subjektivní obtíže nemocných. Jednalo se o přítomnost pálení, pocitu CT nebo suchosti, slzení, fotofobii, svědění očí, potíží po ránu a tvorbu chalasií.
Léčba byla nastavena individuálně každému pacientovi dle vážnosti obtíží. Kontroly byly stanoveny ve druhém, šestém a osmnáctém týdnu. Pacienti s alergickými projevy nebo se souběžnou léčbou herpes simplex nebo herpes zoster byli vyřazeni ze studie. Žádný z pacientů nepodstoupil refrakční operaci, pacienti po operaci katarakty v souboru zůstali, jednalo se o 8 pacientů (23,5 %). Průměrná doba od operace do prvního vyšetření byla 3 roky a 1 měsíc, z toho 2 pacienti (5,9 %) udávali počátek obtíží bezprostředně po operaci katarakty.
Tabulka 4. Závažnost očních abnormalit u oční rosacey (dle Tan et al., [13], převzato z [10])
|
Závažnost |
Rysy |
|
Lehká |
Lehká blefaritida s teleangiektáziemi na okraji víček |
|
Lehká až střední |
Blefarokonjuktivitida |
|
Střední až závažná |
Blefarokeratokonjuktivitida |
|
Závažná |
Sklerokeratitida, přední uveitida |
VÝSLEDKY
Bylo vyšetřeno celkem 68 očí u 34 pacientů diagnostikovaných s oční formou rosacey, 21 mužů (61,8 %) a 13 žen (38,2 %). Průměrný věk v době diagnózy byl 57,6 let (rozmezí 28–82 let), průměrná doba sledování byla 6 týdnů. U 15 pacientů dosáhla doba sledování 18 týdnů, proto byla tato doba kontroly použita pouze při rozboru slz. Doba obtíží před stanovením diagnózy byla v průměru 29,3 měsíce (rozmezí 0,5–126), medián 12 měsíců.
V čase diagnózy byla přítomna MGD u všech pacientů (100 %), přední blefaritida u 21 pacientů, celkem 42 očí (61,8 %), tečkovitá epitelopatie u 7 pacientů, celkem 11 očí (16,2 %), neovaskularizace u 7 pacientů, celkem 11 očí (16,2 %), Salzmanova nodulární degenerace byla přítomna u 2 pacientů, celkem 3 očí (4,4 %), nerovnost nebo zarudnutí okrajů víček bylo pozorováno u 20 pacientů, celkem 40 očí (58,8 %). Anamnesticky u 7 pacientů (20,6 %) v průběhu života vzniklo alespoň 1 chalasion.
Kožní postižení bylo diagnostikováno téměř u všech pacientů (94,1 %), u jednoho pacienta (2,9 %) nebyly vyjádřeny kožní změny a u jedné pacientky (2,9 %) byla diagnostikována sklerodermie. Zastoupení kožních fenotypů rosacey v souboru je zobrazeno v Grafu 1. Největší podíl tvoří ETR forma (68,8 %).
V našem souboru byl nález teleangiektázií marga víček přítomen u 33 pacientů, celkem 66 očí (97,1 %). Přítomnost a stupeň závažnosti teleangiektázií v závislosti na kožním fenotypu rosacey zobrazuje Graf 2, z něhož vyplývá, že forma kožního postižení nekoreluje s postižením očních víček a naopak.
Určitý stupeň hyperemie bulbární spojivky byl přítomen u všech pacientů (100 %), v čase došlo ke zlepšení nálezu, rozdíl je patrný v Grafu 3. Vzhledem k chronickému charakteru onemocnění jsou některé změny, jako je dilatace cév, ireverzibilní, proto bylo po zaléčení v šestém týdnu největší zastoupení hyperemie bulbární spojivky v mírném (61,8 %) a středním (23,5 %) stupni.
Závažnost MGD ukazuje Graf 4. Ke zlepšení obsahu žláz a jejich expresibility došlo po 6 týdnech u 23 pacientů, celkem 46 očí (67,6 %).
Neovaskularizace byly patrné u 7 pacientů, celkem 11 očí (16,2 %), ve druhém týdnu u 6 pacientů, celkem 10 očí (14,7 %) a v šestém týdnu u 6 pacientů, celkem 9 očí (13,2 %).
Přední blefaritida byla popsána u 21 pacientů, celkem 42 očí (61,8 %), ve druhém týdnu u 15 pacientů, celkem 29 očí (42,6 %) a v šestém týdnu u 9 pacientů, celkem 14 očí (20,6 %).
Při hodnocení epitelopatie pomocí CFS bylo pozorováno zlepšení v čase. Souhrn údajů ukazuje tabulka 6. V prvním dni (CFS stupeň 1–5) přítomna u 7 pacientů, celkem 11 očí (16,2 %), ve druhém týdnu (CFS stupeň 1–3) u 6 pacientů, celkem 12 očí (17,6 %) a v šestém týdnu (CFS stupeň 1–3) u 4 pacientů, celkem 7 očí (10,3 %).
Po celou dobu sledování byla průměrná hodnota TBUT 6,11 (±0,082) a hodnota Schirmerova testu slzivosti 14,0 (±0,078). U obou hodnot nebyly zaznamenány statisticky signifikantní rozdíly v čase (T-test, hodnota p > 0,05).
Při hodnocení subjektivních potíží pacienta byl v první den nejvíce zastoupen pocit CT u 25 pacientů (73,5 %), pálení očí u 24 pacientů (70,1 %) a suchost očí u 23 pacientů (67,6 %). Slzení očí mělo 14 pacientů (41,2 %), svědění očí zaznamenalo 10 pacientů (29,4 %), fotofobie a potíže po ránu udávalo 7 pacientů (20,1 %).
V Grafu 5 je zaznamenáno hlášení subjektivních potíží v čase, jednotlivé křivky vykazují pokles již ve druhém týdnu, po 6 týdnech mělo pocit CT 5 pacientů (14,7 %), pálení očí 6 pacientů (17,6 %), suchost očí 5 pacientů (14,7 %), slzení a svědění očí 3 pacienti (8,8 %), fotofobie a potíže po ránu přetrvávaly u 2 pacientů (5,9 %).
Odběr slz v dostatečném množství pro zpracování byl proveden u 32 pacientů, celkem 64 očí (94,1 %), do kontrolní skupiny bylo zařazeno 15 dobrovolníků, celkem 30 očí (100 %). Ve vzorcích slz bylo nalezeno široké spektrum glykanů, celkem jich bylo identifikováno 83. Data byla dále zpracována pomocí multivariační analýzy. Pomocí metody OPLS-DA (orthogonal partial least squares-discriminant analysis) došlo k částečnému rozdělení vzorků na základě jejich původu, tj. bylo možno odlišit pacienty s rosaceou oproti zdravé kontrole, jak je ukázáno na Grafu 6. Lze pozorovat změnu glykomického profilu slz pacientů v průběhu léčby. Přestože první odběr pacientů se řadil do skupiny nemocných u 32 pacientů, celkem 63 očí (98,4 %), u některých z nich (4 pacienti, celkem 8 očí, 12,5 %) druhý a třetí odběr patřil již do skupiny zdravých. Naopak u zdravých kontrol se 2 dobrovolníci, celkem 4 oči (13,3 %) řadili k nemocným.






Tabulka 5. Skórovací systém očního postižení [15,16]
|
Znak/skóre |
0 |
1 |
2 |
3 |
4 |
|
Teleangiektázie víček |
Žádné |
Jemné |
Dobře viditelné |
Výrazné |
Extrémní |
|
Hyperemie bulbární spojivky |
Žádná |
Mírná |
Střední |
Výrazná |
Extrémní |
|
MGD |
Čirý sekret |
Opákní sekret |
Zkalený sekret |
Kašovitý sekret, lze exprimovat |
Nelze exprimovat |
|
Neovaskularizace rohovky |
Chybí |
Do 2 mm od limbu |
Nad 2 mm od limbu |
Zasahují do centra rohovky |
V centru rohovky s fibrózou |
Tabulka 6. CFS v čase (tabulka udává počet očí)
|
CFS (Oxford scale) |
1. den |
2 týdny |
6 týdnů |
|
5 |
2 |
0 |
0 |
|
4 |
3 |
0 |
0 |
|
3 |
1 |
4 |
2 |
|
2 |
2 |
3 |
2 |
|
1 |
3 |
5 |
3 |
|
0 |
57 |
56 |
61 |
CFS – barvení rohovky fluoresceinem
DISKUZE
Diagnostika oční formy rosacey může být pro oftalmologa velmi obtížná, pokud jsou oční příznaky nepatrné nebo nespecifické [5]. Významným limitem diagnostiky oční formy rosacey je i omezené povědomí ošetřujícího lékaře, projevující se například malými soubory pacientů ve studiích i po delší době sledování [17]. Diferenciální diagnostika ostatních očních onemocnění s podobným nálezem, jako je např. suché oko, může být náročná zejména ve chvíli, kdy si oftalmolog není jistý přítomností kožního postižení a oční postižení přiřadí k jiné nemoci oka [5]. Spolupráce oftalmologa a dermatologa hraje důležitou roli ke zlepšení diagnostiky.
V systematickém přehledu z r. 2018 je ETR forma považována za nejběžnější subtyp rosacey, a to v 70–80 % [5], jak dokládá i náš soubor. Podle Jabbehdari et al. se oční forma rosacey může vyskytovat u všech kožních forem rosacey, čímž by se oční forma rosacey stala pouhým anatomickým projevem kožního onemocnění [3].
V našem souboru se průměrná doba od začátku obtíží do stanovení diagnózy pohybovala v rozhraní od 15 dnů až po 126 měsíců. V námi dohledatelných studiích tyto údaje nejsou prezentovány, což lze vysvětlit obtížností diagnostiky a podceněním diagnózy. Incidence jednotlivých symptomů oční formy rosacey se v jednotlivých studiích různí až v řádech desítek procent, což je dáno velmi malými soubory pacientů [4,9].
U oční formy rosacey je zánět přítomen v Meibomských žlázách, které se podobají sebaceózním žlázám v kůži a MGD se popisuje jako jeden z nejčastějších příznaků [1,5,9]. MGD vede k abnormálnímu složení lipidové vrstvy slzného filmu a později ke vzniku suchého oka [5]. Suchost očí a rekurentní chalasia jsou často prvním klíčem k diagnostice oční formy rosacey [5]. MGD je nespecifický nález přítomný u 39 % populace, u pacientů s rosaceou je přítomno až u 92 % [4,9]. V našem souboru jsme MGD diagnostikovali u všech pacientů, ke zlepšení došlo u 67,6 %.
V blízké souvislosti s MGD je přední blefaritida, která se vyskytovala u více než poloviny pacientů, jejich společná léčba je stěžejním faktorem pro úspěch. Závažnost a typ kožního postižení nejsou spojeny se závažností očních potíží, jak je patrné i v našem souboru [12].
Změny na spojivkách jsou dalším důležitým symptomem zánětlivého procesu rosacey, postihují především bulbární spojivku s interpalpebrální distribucí. Závažnost tkví v chronicitě, kdy může vzniknout až jizvení. V nejzávažnějších případech může vést ke změlčování fornixů, tvorbě symblefar, entropia a trichiázy [4]. V našem souboru se jednalo společně s MGD o nejčastější projev onemocnění.
Periferní rohovkové infiltráty nebo vaskularizace a epitelopatie, obvykle lokalizovaná v dolní polovině rohovky, patří mezi nejčastější nálezy na rohovce a nachází se u 25–50 % pacientů s oční formou rosacey [4,9]. Tento stav může progredovat až k perifernímu ztenčování rohovky a vzniku nepravidelného astigmatismu [9]. V našem souboru bylo postižení rohovky přítomno u 12 pacientů, celkem 21 očí (30,1 %).
Celkově je hodnota Schirmerova testu u pacientů s rosaceou snížená oproti zdravým kontrolám [18]. Patologický TBUT mělo 29 pacientů, celkem 50 očí (73,5 %). To společně potvrzuje, že syndrom suchého oka je častým problémem pacientů s oční formou rosacey [18].
Subjektivní potíže byly velmi časté, v praxi se jednalo o nejčastější primární důvod návštěvy naší ambulance. Mezi symptomy patřil pocit CT, pálení a suchost očí, dále slzení a svědění očí. Po zaléčení došlo k velmi rychlému ústupu potíží.
V současné době neexistuje žádný diagnostický test k verifikaci podezření lékařem. Byly již publikovány první studie popisující rozdíl v profilu glykanů v slzách pacientů a zdravých kontrol [9,19]. Obdobná analýza byla provedena na slzách pacientů zařazených do této studie, kdy bylo možno pomocí vyvinuté analytické metody a následné OPLS-DA rozlišit slzy pacientů s oční formou rosacey od zdravých kontrol v 98,4 % případů. Glykomický profil slz se měnil v průběhu léčby, kdy se nemocní složením slz posouvají směrem ke kontrolní skupině. Neplatilo to však pro všechny vzorky, což může být způsobeno vyšším stupněm závažnosti onemocnění, nasazením méně razantní terapie, špatným zařazením pacienta, nepřesností analytické metody či v neposlední řadě nízkou compliance k léčbě.
Limitem našeho výzkumu je malý soubor pacientů a krátká doba sledování. Na základě pozorovaných příznaků a subjektivních obtíží byla u pacientů diagnostikována rosacea, což bylo navíc potvrzeno glykomickou analýzou u 98,4 % pacientů. Přes vysoké procento úspěšnosti zařazení do skupiny nemocných se nadále jedná o nespecifickou metodu diagnostiky oční formy rosacey. Rozbor změn glykanů byl již aplikován i při jiných onemocněních, jako jsou například atopie, diabetes nebo revmatoidní artritida. [20] Použitá analytická metoda je navíc velmi nákladná a není ji tudíž možné jednoduše zavést do klinické praxe. Proto je nezbytný další výzkum v této oblasti s cílem identifikovat změnu v glykemickém profilu slz specifickou pro oční formu rosacey a následně vyvinout diagnostickou metodu založenou specificky na těchto zvolených glykanech. Po nastavení léčby bylo možné sledovat vývoj nemoci s pozitivním trendem ke zlepšení zkoumaných parametrů.
ZÁVĚR
Diagnostika oční formy rosacey je obtížná, včasné rozpoznání a zahájení terapie může zabránit vzniku ireverzibilních změn a v poměrně brzké době může dojít zejména k výrazné subjektivní úlevě i objektivnímu zlepšení. Důraz je kladen na správnou edukaci pacienta o povaze onemocnění a na jeho spolupráci v péči o víčka a oči jako takové. Samotná léčba je pro pacienta náročná jak z hlediska mechanického, kdy si sám víčka nahřívá a masíruje, tak z hlediska finančního. Obecně je nízká compliance v kapání umělých slz, kde u mladých pacientů převažuje spíše časová vytíženost, kdežto u starších pacientů problémy s financováním kvalitních umělých slz a tím nedodržování doporučené frekvence kapání. Významný problém vzniká v ambulantní sféře, kdy je pacient domů opakovaně odeslán s diagnózou konjunktivitidy a dalším typem antibiotik, která ve výsledku nemají žádný efekt, a tím se podílí nejen na vzniku očních komplikací, ale i na prohlubování vzniku antibiotické rezistence.
Do budoucna je velmi důležité najít biomarker typický pro oční formu rosacey a vyvinout jednoduchý diagnostický test pro včasnou detekci těchto pacientů, přičemž rozbor glykomického profilu slz může být jednou z cest.
Poděkování
Velké poděkování patří PharmDr. Kateřině Plachké, PhD., RNDr. Haně Chmelařové, PhD. a kolektivu Katedry analytické chemie Farmaceutické fakulty Univerzity Karlovy v Hradci Králové za pomoc se zpracováním a analýzou odebraných vzorků slz.
Sources
1.Tavassoli S, Wong N, Chan E. Ocular manifestations of rosacea: A clinical review. Clin Experiment Ophthalmol. 2021;49(2):104-117.
2. Saá FL, Cremona F, Chiaradia P. Association Between Skin Findings and Ocular Signs in Rosacea.Turk J Ophthalmol. 2021;51(6):338-343.
3. Jabbehdari S, Memar OM, Caughlin B, Djalilian AR. Update on the pathogenesis and management of ocular rosacea: an interdisciplinary review. Eur J Ophthalmol. 2021;31(1):22-33.
4. Alvarenga LS, Mannis MJ. Ocular rosacea. Ocul Surf. 2005;3(1):41-58.
5. Sinikumpu SP, Vähänikkilä H, Jokelainen J, Tasanen K, Huilaja L. Ocular Symptoms and Rosacea: A Population-Based Study. Dermatology. 2022;238(5):846-850.
6. Ihrisky SA. Rozacea-současný pohled. Cesk Dermatol. 2018;92(5):161-204.
7. Wladis EJ, Adam AP. Treatment of ocular rosacea. Surv Ophthalmol . 2018;63(3):340-346.
8. Vieira AC, Mannis MJ. Ocular rosacea: common and commonly missed.J Am Acad Dermatol. 2013;69(6 Suppl 1):S36-41.
9. Awais M, Anwar MI, Iftikhar R, Iqbal Z, Shehzad N, Akbar B. Rosacea – the ophthalmic perspective. Cutan Ocul Toxicol . 2015;34(2):161-166.
10. Rulcová J. Rozacea. In: Nevoralová Z, Rulcová J, Benáková N, editors. Obličejové dermatózy: Mladá Fronta, Edice Aeskulap; 2018.
11. Sobolewska B, Schaller M, Zierhut M. Rosacea and Dry Eye Disease. Ocul Immunol Inflamm . 2022;30(3):570-579.
12. Vieira AC, Höfling-Lima AL, Mannis MJ. Ocular rosacea--a review. Arq Bras Oftalmol . 2012;75(5):363-9.
13. Tan J, Almeida LMC, Bewley A. Updating the diagnosis, classification and assessment of rosacea: recommendations from the global ROSacea COnsensus (ROSCO) panel. Br J Dermatol. 2017;176(2);431-438.
14. Prabhasawat P, Ekpo P, Uiprasertkul M, et al. Long-term result of autologous cultivated oral mucosal epithelial transplantation for severe ocular surface disease.Cell Tissue Bank. 2016;17.
15. Kılıç Müftüoğlu İ, Aydın Akova Y. Clinical Findings, Follow-up and Treatment Results in Patients with Ocular Rosacea. Turk J Ophthalmol. 2016;46(1):1-6.
16. Nichols KK, Mousavi M. Chapter 2 - Clinical Assessments of Dry Eye Disease: Tear Film and Ocular Surface Health. In: Galor A, editor. Dry Eye Disease: Elsevier; 2023. p. 15-23.
17. Al-Amry MA, Al-Ghadeer HA. Ocular acne rosacea in tertiary eye center in Saudi Arabia.Int Ophthalmol. 2018;38(1):59-65.
18. Lazaridou E, Fotiadou C, Ziakas NG, Giannopoulou C, Apalla Z, Ioannides D. Clinical and laboratory study of ocular rosacea in northern Greece. J Eur Acad Dermatol. 2011;25(12):1428-1431.
19. Vieira AC, An HJ, Ozcan S, Kim J-H, Lebrilla CB, Mannis MJ. Glycomic Analysis of Tear and Saliva in Ocular Rosacea Patients: The Search for a Biomarker. Ocul Surf. 2012;10(3):184-192.
20. Messina A, Palmigiano A, Tosto C et al. Tear N-glycomics in vernal and atopic keratoconjuctivitis. Allergy 2021;76 : 2500-2509
Labels
OphthalmologyArticle was published in
Czech and Slovak Ophthalmology
2024 Issue 2
-
All articles in this issue
- Multimodal Imaging of Choroidal Nodules in Neurofibromatosis Type I
- Diagnostic Challenges of Ocular Rosacea
- Central Serous Chorioretinopathy. A Review
- Comparison of Early Vision Quality of SBL-2 and SBL-3 Segmented Refractive Lens
- The Impact of the COVID-19 Pandemic on the Quality of Examination in Eye Clinics in the Czech Republic – Questionnaire Study
- Kaposi’s Sarcoma. A Case Report
- Czech and Slovak Ophthalmology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Diagnostic Challenges of Ocular Rosacea
- Central Serous Chorioretinopathy. A Review
- Multimodal Imaging of Choroidal Nodules in Neurofibromatosis Type I
- Kaposi’s Sarcoma. A Case Report
