Diagnostický postup u těhotenství nejisté viability a neznámé lokalizace – nejnovější doporučení
Diagnostic algorithm in pregnancies of uncertain viability or unknown location – a review of the latest recommendations
Based on current knowledge the criteria for diagnosing nonviability in early intrauterine pregnancy and diagnostic algorithm in pregnancies of unknown location have changed. For either an intrauterine pregnancy of uncertain viability or a pregnancy of unknown location, the consequences of false positive diagnosis of nonviability or false negative diagnosis of ectopic pregnancy may be dire: harming of a potentially normal intrauterine pregnancy or a life-threatening rupture from tubal pregnancy. This review aims to present the most important results of current studies on this topic with their recommendations and to improve patient care reducing the risk of inadvertent harm to potentially normal pregnancies.
Keywords:
intrauterine pregnancy of uncertain viability, pregnancy of unknown location, ultrasound, hCG, ectopic pregnancy, miscarriage
:
D. Fischerová 1; F. Frühauf 1; L. Břešťáková 2
:
Gynekologicko-porodnická klinika VFN a 1. LF UK, Praha, přednosta prof. MUDr. A. Martan, DrSc.
1; ProfiG2, s. r. o., Praha
2
:
Ceska Gynekol 2014; 79(3): 231-238
Na základě současných poznatků se změnila kritéria pro diagnostiku neprosperujícího intrauterinního těhotenství i diagnostický postup u těhotenství neznámé lokalizace. V obou případech při nesprávném postupu může dojít k poškození normální gravidity, ale také k ohrožení života ženy při nepoznaném ektopickém těhotenství. Prezentovaná doporučení mají za cíl optimalizovat péči o ženy s časným těhotenstvím a redukovat riziko ukončení viabilní gravidity.
KLÍČOVÁ SLOVA:
intrauterinní těhotenství nejisté viability, těhotenství neznámé lokalizace, ultrazvuk, hCG, ektopická gravidita, zamlklý potrat
ÚVOD
Objeví-li se v časném těhotenství bolesti v podbřišku či děložní krvácení, může se jednat jak o viabilní, tak o zamlklé intrauterinní těhotenství nebo ektopickou graviditu. V současné době je diagnostika komplikací v časném těhotenství založena na sledování sérové hladiny beta podjednotky lidského choriového gonadotropinu (dále jen hCG) a transvaginálním ultrazvuku. Tyto testy umožnily časné odhalení intrauterinního těhotenství a současně významně snížily morbiditu i mortalitu spojenou s ektopickou graviditou. S ohledem na výsledky velkých multicentrických studií se však významně mění interpretace výsledků těchto testů. Hledají se metody k přesnější diagnostice prosperujícího těhotenství s cílem minimalizovat riziko jeho ukončení a k určení skupiny těhotných žen s vysokým rizikem ektopické gravidity.
Klíčovým úkolem je odlišení potenciálně prosperující a neprosperující gravidity v rámci dvou klinických termínů – intrauterinního těhotenství nejisté viability s nitroděložně patrným gestačním váčkem a těhotenství neznámé lokalizace, kdy v čase vyšetření není gestační váček patrný intra - ani extrauterinně (tab. 1). Cílem všech diagnostických postupů je dosáhnout co nejvyšší, pokud možno až 100% specificity a pozitivní prediktivní hodnoty v predikci neviabilního těhotenství, tzn. dosáhnout nulového rizika chybného ukončení prosperujícího těhotenství. Získání absolutní specificity brání skutečnost, že ve statistice figurují i extrémně vzácné případy odchylující se od běžné praxe a navíc přesnost vyšetření významně závisí na erudici sonografisty. Vyšší specificita je prozatím dosažena na úkor nižší senzitivity, tj. vyššího počtu falešně negativních nálezů neprosperujícího těhotenství. Tento stav by však u sledované, klinicky stabilní pacientky neměl mít závažné klinické dopady, obvykle totiž jde o několikadenní oddálení revize děložní dutiny u zamlklého intrauterinního těhotenství nebo chirurgické či medikamentózní léčby u ektopické gravidity.

POSTUP U INTRAUTERINNÍ GRAVIDITY NEJISTÉ VIABILITY
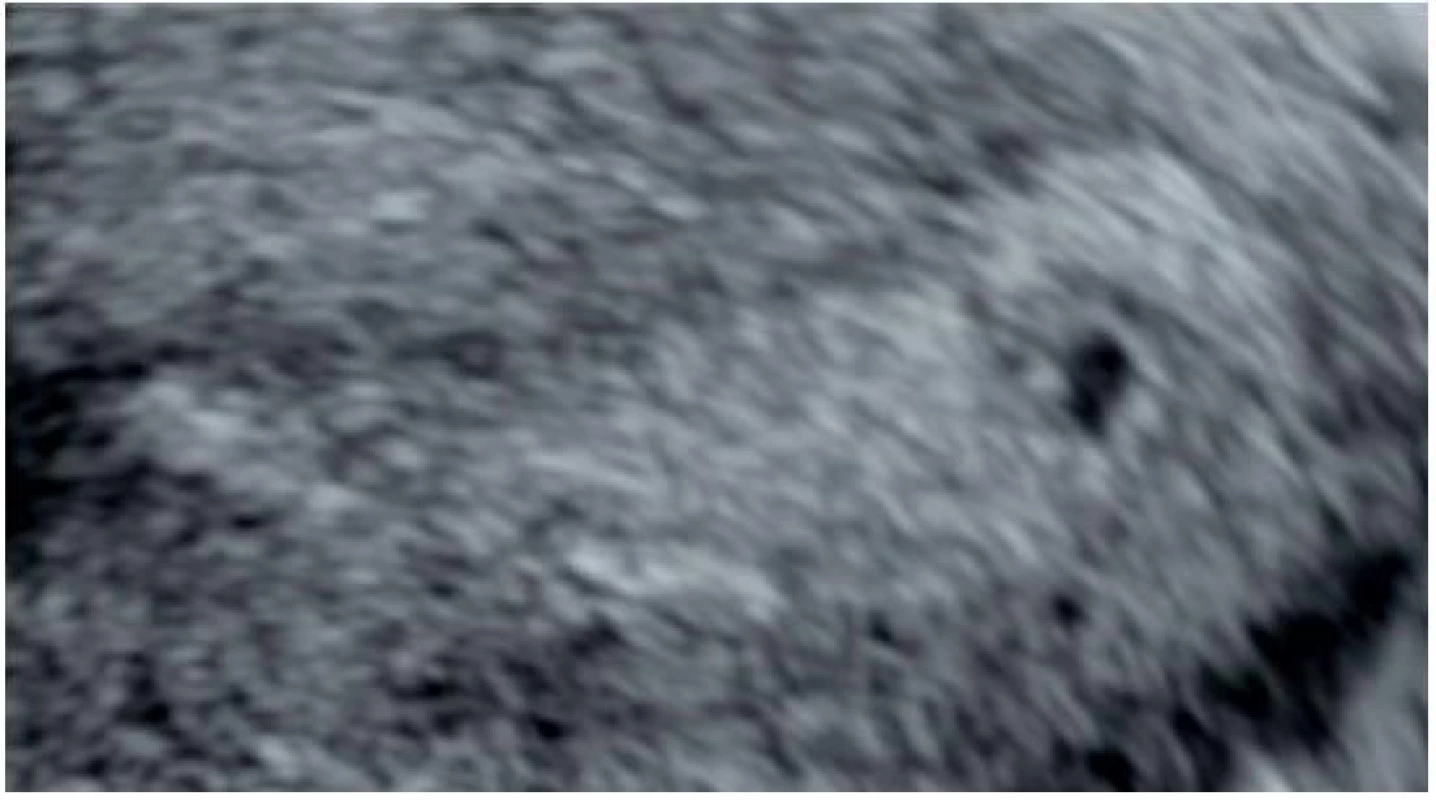
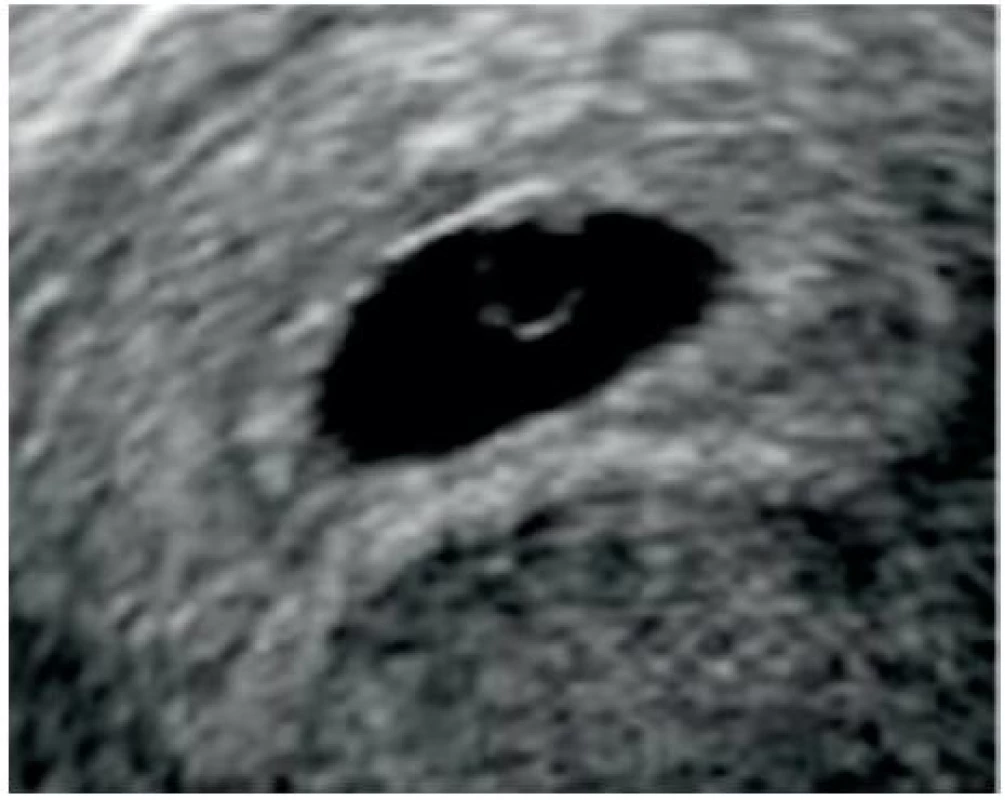
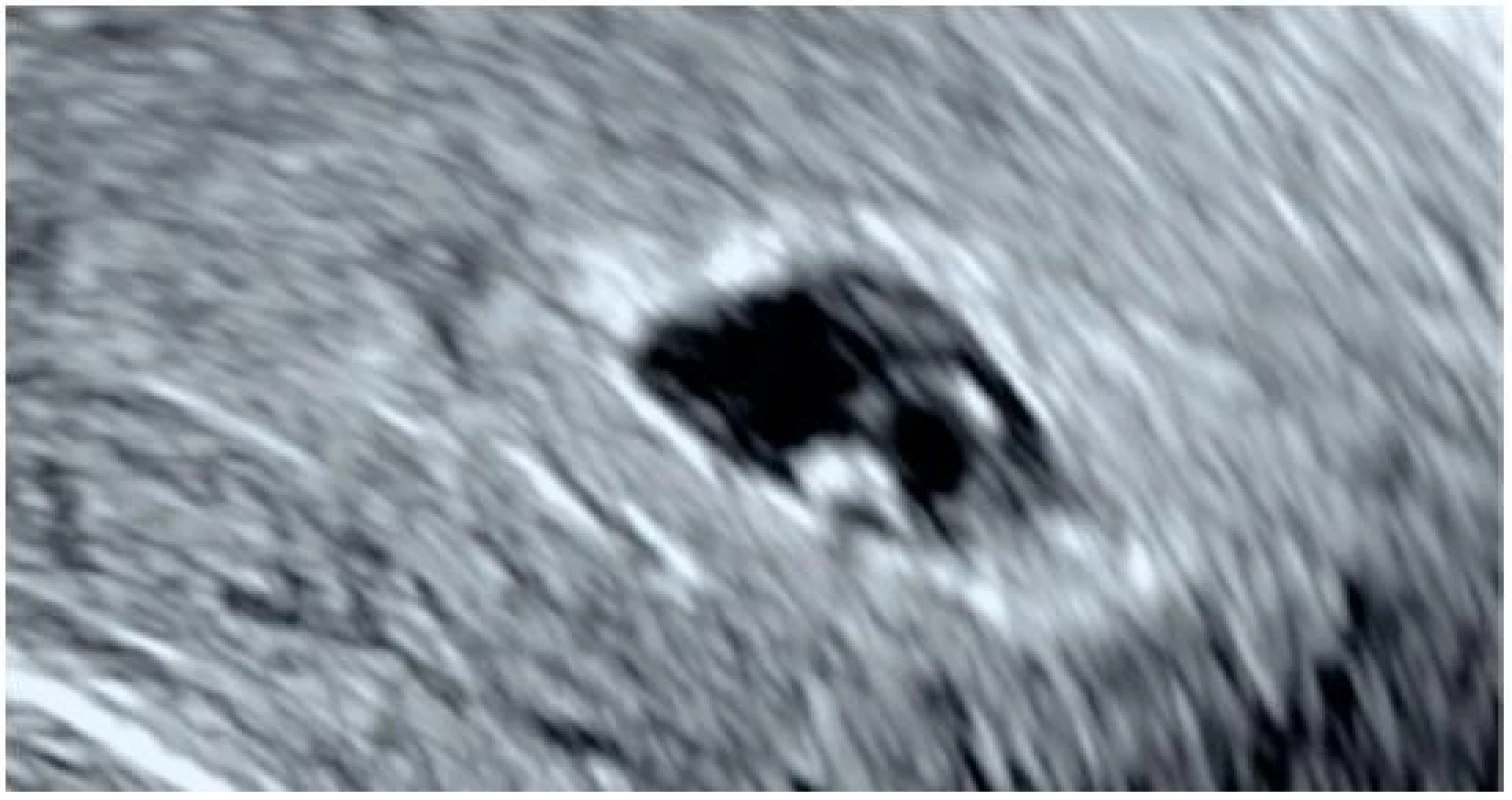
Fyziologicky je gestační váček viditelný přibližně v 5. týdnu těhotenství jako kulatá nebo oválná dutinka uložená v echogenní decidue dělohy, zatím bez přítomnosti plodových struktur (obr. 1) [4, 15]. Sekundární žloutkový váček (dále jen žloutkový váček) se objevuje v podobě echogenního kroužku o průměru 3–5 mm uloženého na vnitřním okraji gestačního váčku většinou v polovině 6. týdne těhotenství (obr. 2). Embryo (resp. embryonální pól) s přítomnou pulzací (dále jen srdeční akcí) je patrné v blízkosti žloutkového váčku zpravidla již na konci 6. týdne těhotenství (obr. 3) [4, 15].
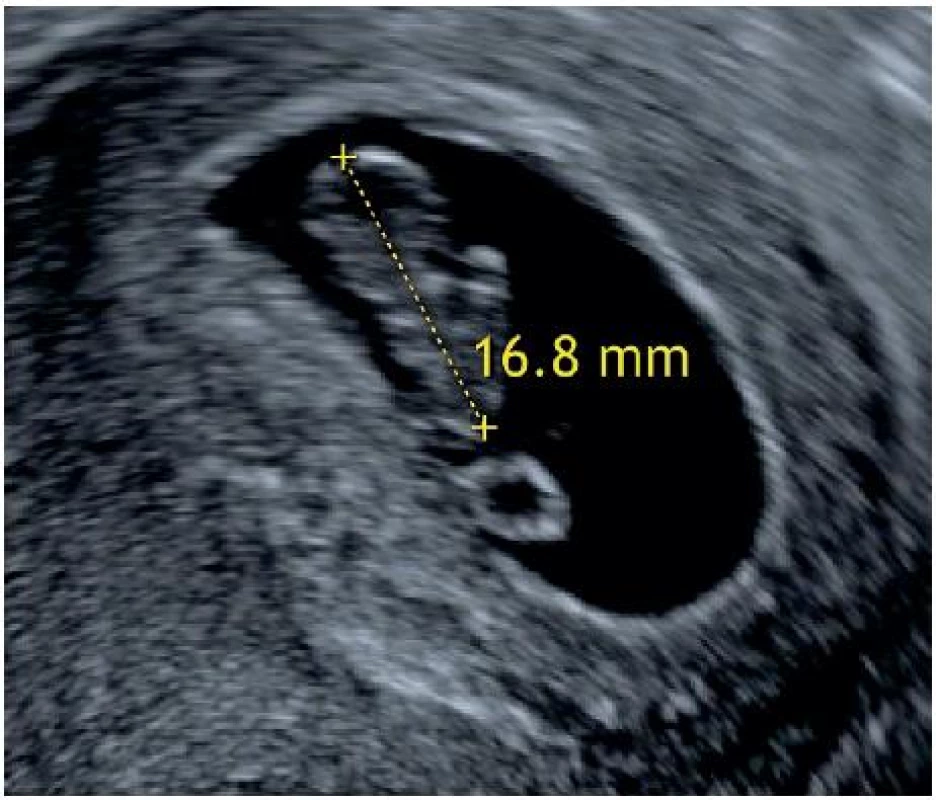
Diagnostiku neprosperujícího intrauterinního (zamlklého) těhotenství provádíme vždy na základě transvaginálního ultrazvukového vyšetření. Sonografická kritéria jsou založena na určité maximální délce embrya (v časném těhotenství odpovídá CRL, crown-rump length) bez patrné srdeční akce, na průměrné velikosti prázdného gestačního váčku nebo na absenci vývoje embryonálních struktur v určitém časovém horizontu (tab. 2). S cílem eliminovat riziko ukončení potenciálně normálního těhotenství byly upraveny (navýšeny) hodnoty měřených parametrů, takže v současnosti by měla být diagnóza zamlklého těhotenství založena na zobrazení embrya bez srdeční akce o CRL ≥ 7 mm (obr. 4), nebo na detekci gestačního váčku o velikosti ≥ 25 mm (průměr 3 hodnot) se žloutkovým váčkem, nebo bez něj a bez přítomnosti embrya (obr. 5). Původně byla doporučená hodnota CRL pro neprosperující těhotenství ≥ 5 mm a doporučená průměrná velikost gestačního váčku pro diagnostiku neprosperujícího těhotenství se pohybovala ≥ 16 mm. Nová doporučení vycházejí z velké prospektivní multicentrické studie Abdallaha a kol., kteří zjistili, že při původně zvolené velikosti embrya bez akce srdeční 5 mm a více, je diagnóza neprosperujícího těhotenství falešně pozitivní až v 8,3 % případů [2]. Podobně bylo v této studii wzaznamenáno 4,4 % falešně pozitivních diagnóz zamlklého těhotenství, pokud kritériem byla průměrná velikost gestačního váčku větší nebo rovna 16 mm při nepřítomnosti žloutkového váčku, respektive 2,6 % za přítomnosti žloutkového váčku [2]. Podle práce Pexterse a kol. byla navíc zdokumentována významná variabilita mezi dvěma vyšetřujícími pro měření průměrné velikosti gestačního váčku (± 18,78 %) i délky embrya (± 14,64 %) [21]. Kromě toho existují odchylky v ultrazvukovém zobrazení klíčových struktur plodového vejce, které mohou činit až ± 0,5 týdne [4, 15]. Nově doporučované hodnoty diagnostických kritérií proto zohledňují odchylky plynoucí ze subjektivity měření i z možných nepravidelností vývoje gestačního váčku. V případě, že embryo bez akce srdeční či průměrná velikost gestačního váčku nedosáhne uvedených hraničních hodnot, je nutné pro potvrzení diagnózy neprosperující gravidity nález hodnotit v časovém odstupu 7–10 dní (tab. 2). Pokud najdeme na dvou kontrolních ultrazvukových vyšetřeních po 7 a 14 dnech abnormální gestační váček (bez žloutkového váčku nebo bez vitálního embrya), jde o zamlklé těhotenství [1].
![Doporučení k provádění transvaginální ultrazvukové diagnostiky těhotných žen s intrauterinním těhotenstvím nejisté viability [12]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/c2af35e3aa2d2fbf6fc82b1acf547034.png)
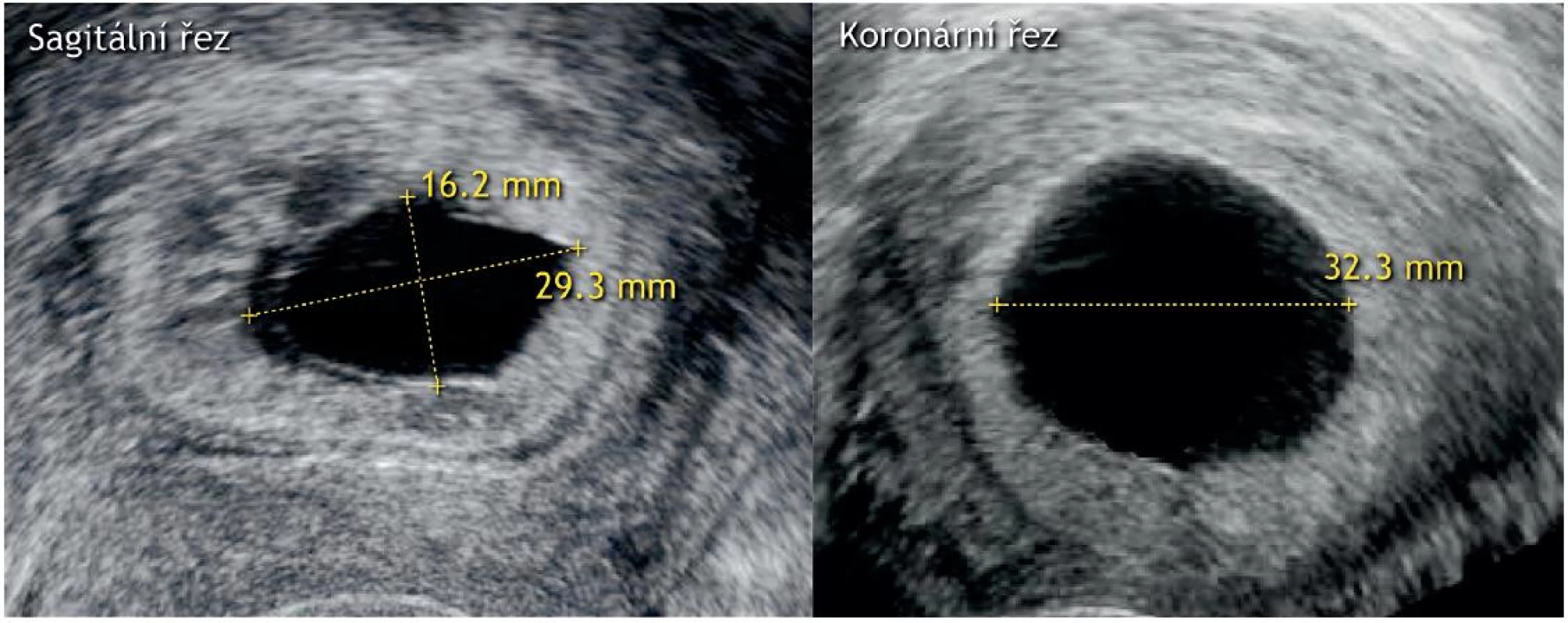
Přesnost ultrazvukové diagnostiky závisí na zkušenostech vyšetřujícího, metodice vyšetření i kvalitě vybavení. Proto je vhodné, aby diagnózu nitroděložní neprosperující gravidity u asymptomatické těhotné potvrdil nezávisle druhý sonografista. Než je těhotné ženě sdělena diagnóza zamlklého těhotenství, musí být zcela vyloučeno riziko falešné pozitivity [12], do té doby proto mluvíme o intrauterinním těhotenství nejisté viability (IPUV, intrauterine pregnancy of uncertain viability).
TĚHOTENSTVÍ NEZNÁMÉ LOKALIZACE
Termín „těhotenství neznámé lokalizace“ definuje nepřítomnost plodového vejce v děloze či extrauterinně při transvaginálním ultrazvukovém vyšetření u ženy s pozitivní hodnotou hCG. Jde o popisný termín a iatrogenní fenomén daný dostupností vysoce citlivých těhotenských testů a časně provedených ultrazvukových vyšetření. Těhotenství neznámé lokalizace se vyskytujeu 5 až 42 % žen, které vyhledají gynekologa na počátku gravidity [18]. Podle doporučení Mezinárodní společnosti pro ultrazvuk v porodnictví a gynekologii (ISUOG, International Society for Ultrasound in Obstetrics and Gynecology) by kvalitní diagnostické centrum mělo popisovat těhotenství neznámé lokalizace v méně než 15 % vyšetření [7]. Počet těchto případů odráží nejen kvalitu transvaginálního ultrazvuku, ale také správné používání současné ultrazvukové terminologie pro popis lokalizace a typu těhotenství (schéma 1) [3].
![Schéma 1. Ultrazvuková klasifikace časného těhotenství u ženy s pozitivním těhotenským testem
Pozn.: Během diagnostického postupu lze očekávat, že se nález pravděpodobného ektopického nebo pravděpodobného intrauterinního těhotenství a těhotenství neznámé lokalizace postupně změní na nález jednoznačné intrauterinní, či ektopické gravidity (plné čáry). Méně pravděpodobný, ale možný vývoj těhotenství je označen přerušovanými čarami [3].](https://pl-master.mdcdn.cz/media/image/e7e8b8f123de116a94c2641c9528dec6.jpg?version=1537797413)
Ve většině případů (50–70 %) se následně diagnostikuje zamlklé časné těhotenství s postupným poklesem hCG do neměřitelných hodnot a často ani není určeno, kde bylo těhotenství založeno (v děloze, či extrauterinně), protože gestační váček nelze po celou dobu sledování zobrazit (schéma 2). Operační intervence (revize děložní dutiny, diagnostická laparoskopie) nejsou indikovány [16, 19]. Ve 30–47 % všech případů je na základě nárůstu hCG a kontrolních ultrazvukových nálezů potvrzena prosperující intrauterinní gravidita, zpravidla nižšího než předpokládaného gestačního stáří. Obě popsané diagnózy jsou spojeny s nízkým rizikem komplikací pro těhotnou. Naopak do skupiny nálezů s vysokým rizikem komplikací patří suspektní ektopická gravidita (6–20 % případů těhotenství neznámé lokalizace) [8, 16] a perzistující těhotenství neznámé lokalizace (2 % případů). U přetrvávajících vyšších (plateau) či rostoucích hodnot hCG při neznámé lokalizaci těhotenství jde nejčastěji o malé ektopické těhotenství, které nebylo zobrazeno ultrazvukem či laparoskopicky, nebo o retenci trofoblastu v děložní dutině (schéma 2).
![Schéma 2. Vývoj těhotenství neznámé lokalizace během sledování
Pozn.: Pro hodnocení konečného výsledku těhotenství lze používat zjednodušené rozdělení vývoje těhotenství neznámé lokalizace na intrauterinní, ektopickou graviditu, zamlklé těhotenství neznámé lokalizace (těhotenství nebylo vizualizováno ani v děloze, ani mimoděložně a spontánně poklesla hladina hCG do neměřitelných hodnot) a medikamentózně léčené těhotenství neznámé lokalizace (těhotenství nebylo vizualizováno ani v děloze, ani mimoděložně, po vyloučení možnosti prosperující gravidity bylo léčeno medikamentózně – metotrexátem) [3].](https://pl-master.mdcdn.cz/media/image/8eef1929aac688b19770eab9542a3004.jpg?version=1537795241)
Většina žen s těhotenstvím neznámé lokalizace nemá žádné nebo jen minimálně vyjádřené symptomy a je hemodynamicky stabilní. Nejvhodnějším postupem je sledovat vývoj těhotenství a posléze určit, o jaký typ jde. Tímto způsobem se eliminuje riziko poškození či ukončení prosperujícího intrauterinního těhotenství neadekvátním výkonem (aplikace metotrexátu, revize děložní dutiny), ale také riziko ruptury ektopického těhotenství.
U nízkého rizika komplikací je racionální naplánovat kontrolu v odstupu 7–14 dní, kdy při predikci spontánně zanikajícího těhotenství sledujeme pokles hCG do neměřitelných hodnot, zatímco při předpokladu viabilního časného těhotenství opakujeme transvaginální ultrazvuk k potvrzení lokalizace a vitality. Naproti tomu u vysokého rizika komplikací (podezření na ektopickou graviditu) je nutné opakovat kontrolní transvaginální ultrazvuk zkušeným sonografistou a sledovat dynamiku hCG v intervalu 48 hodin. Velká část ektopických gravidit v rámci sledování těhotenství neznámé lokalizace je zachycena až během následných kontrol, nikoli při vstupním vyšetření. Důvodem je vyšetřování těhotenství velmi časně v jeho vývoji, spíše než přehlédnutí během vstupního ultrazvuku [17]. Ultrazvuková kritéria pro zobrazení ektopického těhotenství se nezměnila a jsou popsána v knize Ultrazvuková diagnostika v těhotenství a gynekologii a v Moderní gynekologii [13, 14]. Přesnost transvaginálního ultrazvuku v detekci ektopické gravidity je vysoká a dosahuje senzitivity 87–99 % a specificity 94–99,9 % [19]. Typické ultrazvukové nálezy nejčastějšího druhu ektopického těhotenství, tedy tubárního, představuje obrázek 6.
Nezbytnou podmínkou expektačního postupu je spolupráce ze strany pacientky, její pečlivé poučení o možných výsledcích těhotenství a předání podrobné zprávy s doporučením dalších kontrol a postupu při změně symptomů včetně kontaktu na neodkladnou lékařskou péči. Ve většině případů chirurgická intervence nutná není, očekáváme ji pouze v 0,5–11 % těhotenství neznámé lokalizace [19].
Jak již bylo řečeno, klíčovým krokem v managementu těhotenství neznámé lokalizace zůstává rozdělení na nálezy s nízkým a vysokým rizikem komplikací pro těhotnou. Stupeň tohoto rizika však nelze určit na základě jednorázového stanovení hladiny hCG nebo progesteronu [23]. Mnohem spolehlivějším ukazatelem je sledování dynamiky změn sérové hladiny hCG v době 0 a 48 h buď samotným poměrem hCG, nebo využitím logistických regresních modelů se zadáním hodnot hCG (0 a 48 h) [23]. Poměr hodnot hCG < 0,87 by měl svědčit pro zanikající těhotenství, rozmezí 0,87–1,66 pro suspektní ektopické těhotenství a poměr hodnot hCG > 1,66 pro časné prosperující intrauterinní těhotenství. Selekce případů na základě míry rizika komplikací podle poměru hodnot hCG však není zcela přesná, jelikož dochází k překrývání mezi jednotlivými skupinami. U 15–20 % ektopických těhotenství dosahuje poměr hodnot hCG více než 1,66, což chybně poukazuje na prosperující intrauterinní těhotenství. Naproti tomu v 10 % ektopických těhotenství je poměr hodnot hCG menší než 0,87, svědčící mylně pro zamlklé nitroděložní těhotenství [19]. Tomu odpovídají výsledky velké metaanalýzy Van Mella a kol., kdy se senzitivita poměru hodnot hCG v predikci přítomnosti ektopické gravidity pohybovala mezi 74 a 100 % a specificita mezi 28 a 97 % [23]. V posledních letech byly testovány matematické modely, které měly za cíl určit pravděpodobnost ektopické gravidity, intrauterinní gravidity nebo zamlklého těhotenství pro individuální případy [8, 16]. V současné době je volně dostupný logistický regresní model M4 (http://homes.esat.kuleuven.be/~biomed/M4PUL/M4triage.htm), který využívá vstupní a kontrolní hodnoty hCG (0 a 48 h). Nízké riziko komplikací se očekává při výsledku testu M4 < 5 % a vysoké riziko (vysoká pravděpodobnost ektopické gravidity) je při hodnotě ≥ 5 %. Model M4 dokáže lépe odlišit riziko komplikací časného těhotenství než samotný poměr hodnot hCG [23]. Jeho spolehlivost byla ověřena na 1962 pacientkách v centru, kde byl model vytvořen (vnitřní validita modelu) a následně ve 4 dalších centrech (externí validita) [22]. Nízké riziko komplikací bylo určeno u 62–75 % těhotných, z nichž u 96–98 % bylo následně potvrzeno zamlklé těhotenství neznámé lokalizace nebo intrauterinní těhotenství. U zbylého počtu žen výsledek testu svědčil pro vysoké riziko komplikací, přitom ektopická gravidita byla potvrzena u 80–92 % [22]. Jedenáct pacientek s ektopickou graviditou by bylo chybně na základě modelu zařazeno do skupiny nízkého rizika.V pěti případech z této skupiny byl zaznamenán klesající trend hCG a těhotenství spontánně zamlkla bez nutnosti léčebné intervence, u zbývajících 6 pacientek následovalo podání metotrexátu nebo laparoskopický výkon. Posouzení klinického dopadu chybné diagnózy ektopické gravidity bude možné zhodnotit až s výsledky nyní probíhající intervenční studie.
Při nejasných ultrazvukových nálezech v časném těhotenství by bylo ideální určit lokalizaci gravidity pouze na základě jednorázového krevního odběru. V současnosti používané sérové markery (hCG, progesteron) však takový postup neumožňují. Podle jednoho stanovení hCG, bez ohledu na jeho výsledek, nelze spolehlivě odlišit ektopickou a intrauterinní graviditu (viabilní či neprosperující) [23]. V současné době se již nedoporučuje rozmezí hodnot hCG 1000–2000 IU/l jako diskriminační hladina pro vizualizaci gestačního váčku v děložní dutině. Dokonce i při hodnotách hCG nad 3000 IU/l a při negativním intrauterinním ultrazvukovém nálezu může stále jít o viabilní intrauterinní graviditu, i když velmi vzácně [11]. Podobně neexistuje diskriminační hodnota hCG pro stanovení ektopického těhotenství, které často hodnot hCG nad 1000 IU/l vůbec nedosáhne [6]. Ani podle hodnoty progesteronu nelze odlišit riziko komplikací u těhotenství neznámé lokalizace. Jednorázový odběr progesteronu dokáže spolehlivě určit pouze zanikající těhotenství, pokud je jeho hodnota ≤ 10 nmol/l [9, 10].
VÝHLED DO BUDOUCNA
Do budoucna bude testován přínos kombinace jednorázového stanovení progesteronu a logistického regresního modelu založeného na vstupní a kontrolní hodnotě hCG (0 a 48 h) v rámci dvoustupňové selekce těhotných z hlediska nízkého a vysokého rizika komplikací. První krok (0 h) bude představovat vstupní návštěva s odběrem progesteronu a hCG, kdy již dojde k oddělení žen se zamlklým těhotenstvím neznámé lokalizace při hodnotě progesteronu ≤ 10 nmol/l. V druhém kroku (48 h) budou zbylé těhotné po opakovaném odběru hCG na základě modelu M4 rozděleny podle míry rizika a s různou intenzitou dosledovány k definitivní diagnóze.
Současně se hledají nové sérové markery jako potenciální ukazatelé rizika komplikací u těhotenství neznámé lokalizace, testuje se například využití metaloproteázy 12 a fibronektinu v predikci přítomnosti ektopické gravidity [19]. Pozornost by měla být věnována i ověření vhodnosti léčby ektopického těhotenství v rámci intervenčních studií s cílem eliminovat nadbytečné zásahy, mnoho ektopických těhotenství totiž může spontánně, bez nutnosti intervence a nekomplikovaně zaniknout.
ZÁVĚR
Na základě současných poznatků se změnila kritéria pro diagnostiku zamlklého intrauterinního těhotenství i diagnostický postup u těhotenství neznámé lokalizace. Tyto poznatky jsou shrnuty v přehledovém článku s cílem optimalizovat péči o pacientky a redukovat riziko poškození potenciálně normálního těhotenství.
Práce byla podpořena Univerzitou Karlovou v Praze (projekt UNCE 204024 a PRVOUK-P27/LF1/1), grantem Ministerstva zdravotnictvíRVO-VFN64165/2012 a grantem Interní grantové agentury Ministerstva zdravotnictví NT 13070.
MUDr. Daniela Fischerová, Ph.D.
Onkogynekologické centrum
Gynekologicko-porodnická klinikaVFN a 1. LF UK
Apolinářská 18
128 51 Praha 2
e-mail: daniela.fischerova@seznam.cz
Sources
1. Abdallah, Y., Daemen, A., Guha, S., et al. Gestational sac and embryonic growth are not useful as criteria to define miscarriage: a multicenter observational study. Ultrasound Obstet Gynecol, 2011, 38, 5, p. 503–509.
2. Abdallah, Y., Daemen, A., Kirk, E., et al. Limitations of current definitions of miscarriage using mean gestational sac diameter and crown-rump length measurements: a multicenter observational study. Ultrasound Obstet Gynecol, 2011, 38, 5, p. 497–502.
3. Barnhart, K., van Mello, NM., Bourne, T., et al. Pregnancy of unknown location: a consensus statement of nomenclature, definitions, and outcome. Fertil Steril, 2011, 95, 3, p. 857–866.
4. Bree, RL., Edwards, M., Bohm-Velez, M., et al. Transvaginal sonography in the evaluation of normal early pregnancy: correlation with HCG level. AJR Am J Roentgenol, 1989, 153, 1, p. 75–79.
5. Bromley, B., Harlow, BL., Laboda, LA., Benacerraf, BR. Small sac size in the first trimester: a predictor of poor fetal outcome. Radiology, 1991, 178, 2, p. 375–357.
6. Condous, G., Kirk, E., Lu, C., et al. Diagnostic accuracy of varying discriminatory zones for the prediction of ectopic pregnancy in women with a pregnancy of unknown location. Ultrasound Obstet Gynecol, 2005, 26, 7, p. 770–775.
7. Condous, G., Timmerman, D., Goldstein, S., et al. Pregnancies of unknown location: consensus statement. Ultrasound Obstet Gynecol, 2006, 28, 2, p. 121–122.
8. Condous, G., Van Calster, B., Kirk, E., et al. Prediction of ectopic pregnancy in women with a pregnancy of unknown location. Ultrasound Obstet Gynecol, 2007, 29, 6, p. 680–687.
9. Cordina, M., Schramm-Gajraj, K., Ross, JA., et al. Introduction of a single visit protocol in the management of selected patients with pregnancy of unknown location: a prospective study. BJOG, 2011, 118, 6, p. 693–697.
10. Day, A., Sawyer, E., Mavrelos, D., et al. Use of serum progesterone measurements to reduce need for follow-up in women with pregnancies of unknown location. Ultrasound Obstet Gynecol, 2009, 33, 6, p. 704–710.
11. Doubilet, PM., Benson, CB. Further evidence against the reliability of the human chorionic gonadotropin discriminatory level.J Ultrasound Med, 2011, 30, 12, p. 1637–1642.
12. Doubilet, PM., Benson, CB., Bourne, T., et al. Diagnostic criteria for nonviable pregnancy early in the first trimester. N Engl J Med, 2013, 369, 15, p. 1443–1451.
13. Fischerova, D., Břešťák, M., Zikan, M. Těhotenství neznámé lokalizace. Mod Gynek, 2007, 16, 4, s. 649–660.
14. Fischerová, D., Pašková, A., Břešťák, M. Těhotenství neznámé lokalizace. In Calda, P. Ultrazvuková diagnostika v těhotenství a gynekologii. Praha: Aprofema s.r.o., 2010, s. 428–432.
15. Goldstein, I., Zimmer, EA., Tamir, A., et al. Evaluation of normal gestational sac growth: appearance of embryonic heartbeat and embryo body movements using the transvaginal technique. Obstet Gynecol, 1991, 77, 6, p. 885–888.
16. Kirk, E., Condous, G., Van Calster, B., et al. Rationalizing the follow-up of pregnancies of unknown location. Hum Reprod, 2007, 22, 6, p. 1744–1750.
17. Kirk, E., Daemen, A., Papageorghiou, AT., et al. Why are some ectopic pregnancies characterized as pregnancies of unknown location at the initial transvaginal ultrasound examination? Acta Obstet Gynecol Scand, 2008, 87, 11, p. 1150–1154.
18. Kirk, E., Condous, G., Bourne, T. Pregnancies of unknown location. Best Pract Res Clin Obstet Gynaecol, 2009, 23, 4, p. 493–499.
19. Kirk, E., Bottomley, C., Bourne, T. Diagnosing ectopic pregnancy and current concepts in the management of pregnancy of unknown location. Hum Reprod Update, 2013.
20. Lindsay, DJ., Lovett, IS., Lyons, EA., et al. Yolk sac diameter and shape at endovaginal US: predictors of pregnancy outcome in the first trimester. Radiology, 1992, 183, 1, p. 115–118.
21. Pexsters, A., Luts, J., Van Schoubroeck, D., et al. Clinical implications of intra - and interobserver reproducibility of transvaginal sonographic measurement of gestational sac and crown-rump length at 6–9 weeks‘ gestation. Ultrasound Obstet Gynecol, 2011, 38, 5, p. 510–515.
22. Van Calster, B., Abdallah, Y., Guha, S., et al. Rationalizing the management of pregnancies of unknown location: temporal and external validation of a risk prediction model on 1962 pregnancies. Hum Reprod, 2013, 28, 3, p. 609–616.
23. van Mello, NM., Mol, F., Opmeer, BC., et al. Diagnostic value of serum hCG on the outcome of pregnancy of unknown location: a systematic review and meta-analysis. Hum Reprod Update, 2012, 18, 6, p. 603–617.
24. Yegul, NT., Filly, RA. Further observations on the empty „amnion sign“. J Clin Ultrasound, 2010, 38, 3, p. 113–117.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2014 Issue 3
-
All articles in this issue
- The alarming incidence of gestational diabetes mellitus using currently used and new international diagnostic criteria
- Diagnostic algorithm in pregnancies of uncertain viability or unknown location – a review of the latest recommendations
- Evolution of peripartal hysterectomy at our department – five years evaluations
- Hormonal replacement therapy by patientsafter treatment for gynecological cancer
- Thrombotic microangiopathy in pregnancy complicated by acute hemorrhagic-necrotic pancreatitis during early puerperium
-
Prenatal diagnosis of skeletal dysplasia in first trimester of pregnancy
X-linked dominant chondrodysplasia punctata - Sclerosis tuberosa and pregnancy
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Diagnostic algorithm in pregnancies of uncertain viability or unknown location – a review of the latest recommendations
-
Prenatal diagnosis of skeletal dysplasia in first trimester of pregnancy
X-linked dominant chondrodysplasia punctata - Hormonal replacement therapy by patientsafter treatment for gynecological cancer
- Evolution of peripartal hysterectomy at our department – five years evaluations
