Ruptura dělohy v těhotenství a při porodu: rizikové faktory, příznaky a perinatální výsledky – retrospektivní analýza
Uterine rupture during pregnancy and delivery: risk factors, symptoms and maternal and neonatal outcomes – restrospective cohort
Objective: To analyze cases of uterine rupture during pregnancy and delivery. To report risk factors, maternal and neonatal outcomes.
Design: Restrospective cohort study.
Setting: Department of Obstetrics and Gynecology, Masaryk University, University Hospital Brno.
Methods: This study used data from medical records of 36 195 labours between 2011–2016 in the Department of Obstetrics and Gynecology Masaryk University Hospital Brno. We identified all cases of complete and incomplete uterine rupture diagnosed during pregnancy, delivery and puerperium. We analyzed risk factors, symptoms and signs and maternal and neonatal outcomes.
Results: We identified 15 uterine ruptures. Three cases occurred during pregnancy in absence of labour, ten cases in association with delivery, one case during puerperium and one case of uterine rupture was associated with induction of abortion in the 2nd trimester. Eight patients had a previous cesarean section. Other uterine surgery was reported in history of four cases, including myomectomy, perforation of uterine fundus during hysteroscopy, curretage. Three patients had unscarred uterus. Most of the cases presented with abnormal fetal heart rate tracing, abdominal pain, vaginal bleeding and hypotension. There were two perinatal deaths associated with uterine rupture and perinatal asphyxia was observed in five infants. No mother died in association with uterine rupture. Estimated blood loss higher than 1000 ml occurred in 11 cases. Three patients underwent hysterectomy.
Conclusion: Overall prevalence of uterine rupture during pregnancy and delivery was 0,04%, in women with previous cesarean section was 0.2%, in women with unscarred uterus was 0.08‰. Suspicious fetal heart rate tracing and acute abdominal pain are the most common symptoms. Adverse neonatal outcomes were identified in seven cases.
Keywords:
uterine rupture – scarred uterus – perinatal outcomes
:
V. Andonovová; Lukáš Hruban
; Romana Gerychová; Petr Janků
; P. Ventruba
:
Gynekologicko-porodnická klinika LF MU a FN, Brno, přednosta prof. MUDr. P. Ventruba, DrSc., MBA
:
Ceska Gynekol 2019; 84(2): 121-128
:
Retrospective Study
Cíl: Analýza případů ruptur dělohy v souvislosti s těhotenstvím a porodem se zaměřením na rizikové faktory, klinické příznaky a perinatální výsledky.
Typ studie: Retrospektivní studie.
Název a sídlo pracoviště: Gynekologicko-porodnická klinika LF MU a FN Brno.
Metodika: Analýza 15 případů kompletních a inkompletních ruptur dělohy z celkového počtu 36 195 porodů v letech 2011–2016 na Gynekologicko-porodnické klinice LF MU a FN Brno, které byly diagnostikovány během těhotenství, porodu a šestinedělí. Byly vyhodnoceny rizikové faktory, přítomnost klinických příznaků a perinatální výsledky těhotenství s děložní rupturou.
Výsledky: Z celkového množství 15 případů děložních ruptur v těhotenství a za porodu byly zachyceny tři ruptury během gravidity, deset ruptur za porodu, jedna ruptura s odstupem více než 48 hodin po porodu a jeden případ ruptury dělohy v souvislosti s indukcí abortu ve II. trimestru. Celkem osm pacientek s děložní rupturou mělo v anamnéze císařský řez, čtyři pacientky měly v anamnéze jiný operační výkon na děloze (perforace během operační hysteroskopie, myomektomie, revize dutiny děložní) a tři pacientky neměly v anamnéze žádný operační výkon na děloze. Z klinických příznaků dominovaly: známky nitroděložní tísně plodu, náhlé bolesti v jizvě, příznaky šoku a vaginální krvácení. Došlo ke dvěma úmrtím plodu a žádnému úmrtí matky. Hodnota pH nižší než 7,00 byla v pěti případech a Apgar skóre v páté minutě méně než 5 bylo rovněž v pěti případech. Krevní ztráta větší než 1000 ml se vyskytla v jedenácti případech, následná hysterektomie byla provedena ve třech případech.
Závěr: Výskyt diagnostikovaných ruptur dělohy v souvislosti s těhotenstvím a porodem byl 0,04 %, ve skupině rodiček s císařským řezem v anamnéze byl 0,2 %. Ruptura dělohy bez předchozího operačního výkonu na děloze se vyskytla ve třech případech (0,08 ‰). Nejčastějším klinickým příznakem byly známky nitroděložní tísně plodu podle kardiotokografie (CTG) a známky nitrobřišního krvácení. Nepříznivé perinatologické výsledky byly zaznamenány v souvislosti s děložní rupturou v sedmi případech.
Klíčová slova:
ruptura dělohy – jizva na děloze – perinatální výsledky
ÚVOD
Ruptura dělohy patří mezi komplikace těhotenství a porodu s možnými závažnými důsledky pro matku i plod. Incidence děložní ruptury u rodiček bez předchozího chirurgického zákroku na děloze se pohybuje okolo 0,5–2,0/10 000 porodů, v souvislosti s předchozím císařským řezem okolo 20–150/10 000 porodů [10, 18].
Děložní ruptury je možné dělit na inkompletní (přerušení myometria při zachování intaktního perimetria), kompletní (přerušení myometria včetně perimetria) a dehiscence (přerušení myometria v místě jizvy při zachování intaktního perimetria) [9]. V rozvinutých zemích jsou nejčastěji udávanými rizikovými faktory pro vznik děložní ruptury císařský řez v předchozí graviditě nebo jiný chirurgický výkon na děloze a vaginální extrakční operace [14, 21, 22].
K ruptuře dělohy dochází nejčastěji intrapartálně po 37. týdnu gravidity a zvýšené riziko je spojováno s indukcí porodu a posilováním děložních kontrakcí oxytocinem [5, 21]. U pacientek bez jizvy na děloze jsou uváděny horší perinatální výsledky, což je některými autory vysvětlováno opožděnou diagnózou děložní ruptury [21]. U pacientek s císařským řezem v anamnéze je podle většiny doporučení při pečlivém výběru rodiček a důsledném monitorování vaginální porod bezpečnou alternativou. Důležitou podmínkou je vyloučení nadměrné děložní činnosti a protrahovaného porodu [9].
Nejčastějšími příznaky děložní ruptury jsou změny na CTG (75 %), bolesti břicha (60 %) a vaginální krvácení (30 %). Dále děložní hypertonus, náhlý ústup kontrakcí a hematurie [5, 21]. Kromě klinických příznaků a CTG se k diagnostice ruptury dělohy využívá ultrazvukové vyšetření [6, 23]. Úmrtí rodičky v souvislosti s děložní rupturou je považováno za vzácnou komplikaci (0,23 %) [20]. Těhotná je nejvíce ohrožena významnou krevní ztrátou (v průměru 1300 ml) [23]. K hysterektomii se přistupuje u 10–20 % pacientek [20, 21, 22, 23]. Incidence úmrtí plodu v souvislosti s rupturou dělohy je udávána v rozmezí 11–26 % případů děložních ruptur [1, 22]. Závažnost děložní ruptury se liší podle jejího rozsahu. Nejzávažnější formou je kompletní ruptura, kdy se plod, případně placenta dostávají mimo děložní dutinu volně do dutiny břišní [1, 4].
Cílem práce je určit výskyt případů děložních ruptur v průběhu těhotenství a porodu na Gynekologicko-porodnické klinice LF MU a FN Brno. Pozornost je zaměřena především na přítomnost rizikových faktorů, nejčastější klinické příznaky ruptury dělohy a vliv děložní ruptury na mateřskou i neonatální morbiditu a mortalitu.
MATERIÁL A METODIKA
Všechny porody odvedené v letech 2011–2016 na Gynekologicko-porodnické klinice LF MU a FN Brno byly podrobeny retrospektivní analýze. Celkem porodilo 36 195 žen, z toho 7950 císařským řezem (22,0 %) a 1212 vaginální extrakční operací (3,3 %). Císařský řez v anamnéze byl identifikován u 3382 rodiček (9,3 %). Z nich 1679 žen porodilo vaginálně (49,6 %) a 1703 žen porodilo iterativním císařským řezem (50,4 %).
Z celkového souboru byly vyhledány všechny případy kompletní a inkompletní děložní ruptury diagnostikované během těhotenství, porodu nebo během šestinedělí. Nálezy dehiscence jizvy po předchozím císařském řezu nebyly do analyzovaného souboru zařazeny vzhledem k nevýrazným nebo zcela chybějícím klinickým projevům. Byly zaznamenány rizikové faktory (císařský řez v anamnéze, předchozí operační výkon na děloze, poranění dělohy), přítomnost klinických příznaků děložní ruptury (vaginální krvácení, bolesti v jizvě, šokový stav, nitroděložní tíseň plodu) a vyšetřovací postupy vedoucí ke konečné diagnóze. Následně byla provedena analýza perinatálních výsledků (pH a. umbilicalis < 7,00, Apgar skóre v 5. minutě < 5, úmrtí plodu, úmrtí matky, krevní ztráta, nutnost provedení hysterektomie). Veškeré informace a klinická data byly získány z nemocničního informačního systému (AMIS-H), porodopisů a za pomoci aplikace Elektronická porodní kniha.
VÝSLEDKY
Za sledované období bylo na našem pracovišti zaznamenáno celkem 15 děložních ruptur v souvislosti s těhotenstvím, porodem a šestinedělím (0,04 %) (graf 1). Ve 13 případech se jednalo o rupturu dělohy kompletní a ve dvou případech o rupturu inkompletní.

Během gravidity bez souvislosti s běžícím porodem byly zachyceny tři ruptury dělohy, ve 12. týdnu gravidity s anamnézou císařského řezu, ve 28. týdnu gravidity bez jizvy na děloze a ve 36. týdnu gravidity u pacientky s anamnézou perforace děložního fundu během operační hysteroskopie (tab. 1, obr. 1).
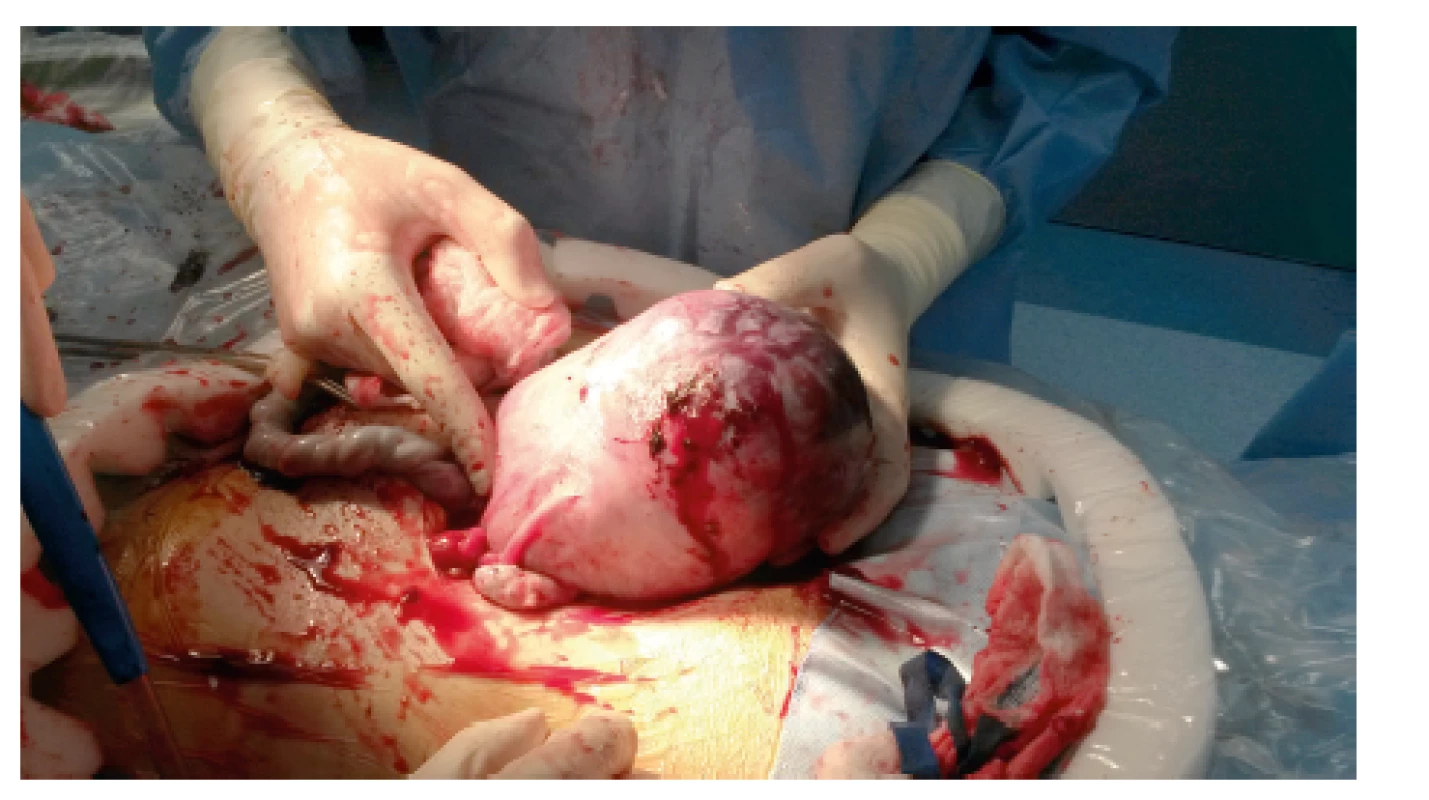
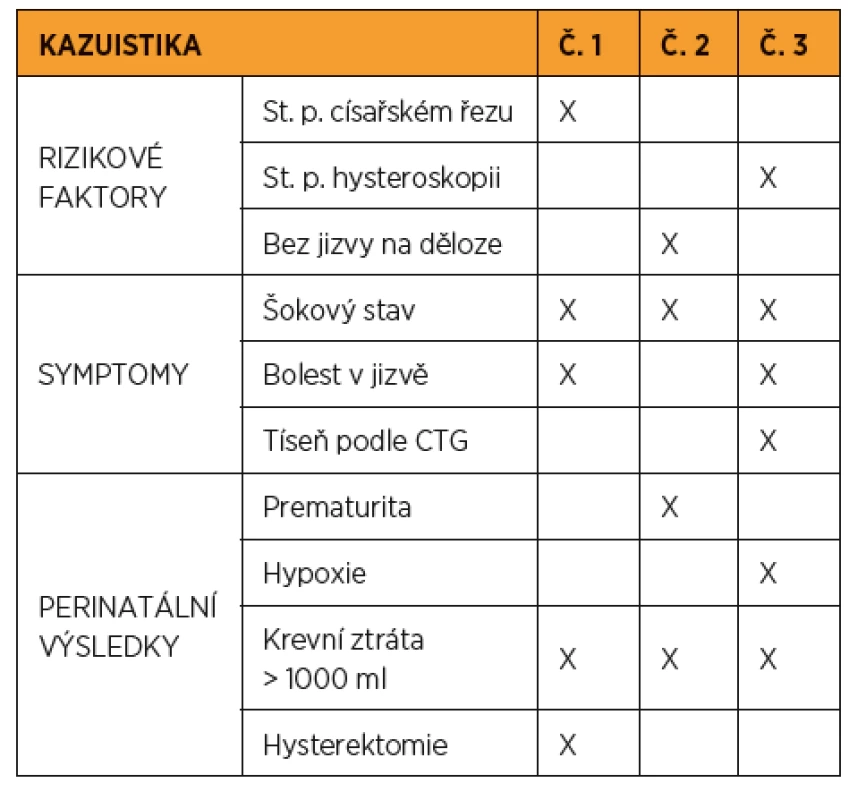
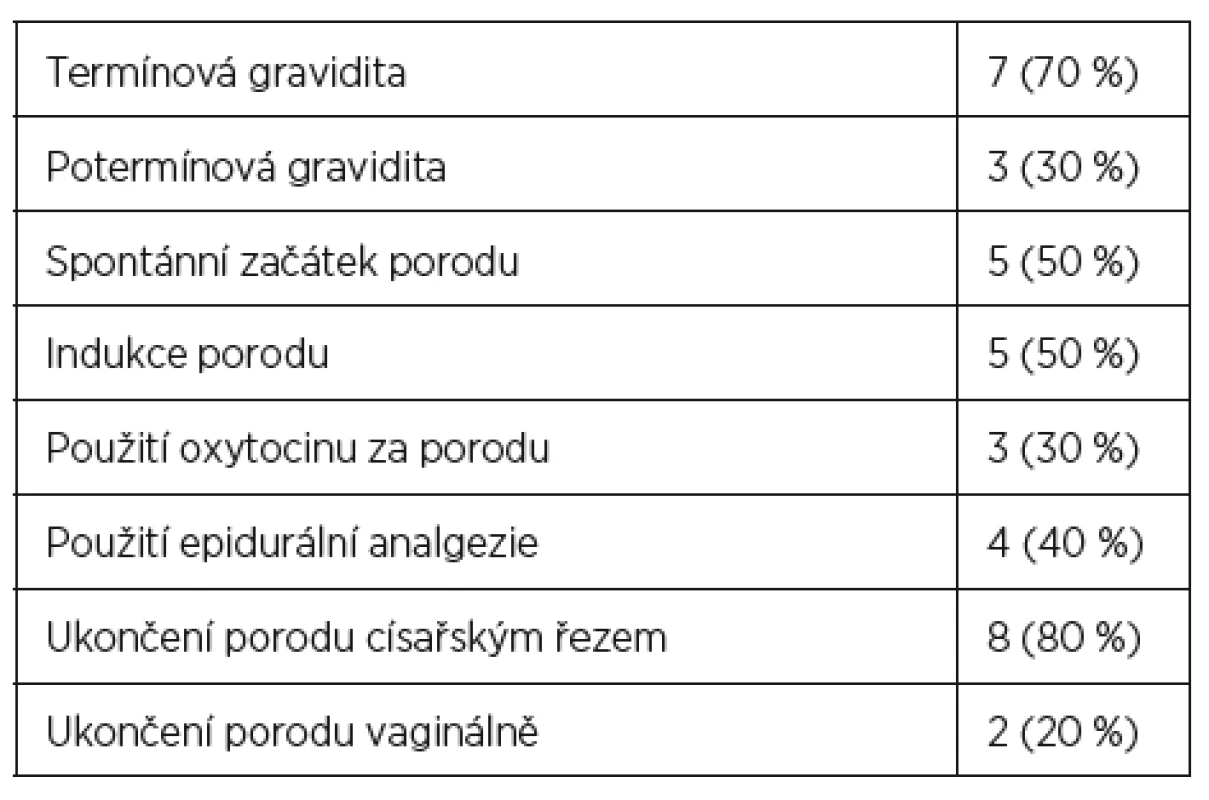
V souvislosti s porodem bylo diagnostikováno deset případů děložní ruptury. Šest pacientek mělo v anamnéze císařský řez, dvě pacientky podstoupily v minulosti myomektomii (v jednom případě laparoskopicky a ve druhém případě laparotomicky) a dvě pacientky byly bez předchozí operace na děloze (graf 2). V souboru nebyl zaznamenán žádný případ děložní ruptury u těhotné s opakovaným císařským řezem v anamnéze. V sedmi případech se jednalo o rupturu dělohy za porodu u termínové gravidity (38+0 až 40+0 t. g.), ve třech případech o rupturu dělohy u potermínové gravidity. U pěti těhotných došlo ke spontánnímu nástupu pravidelných kontrakcí (50 %), v pěti případech se jednalo o indukci porodu pomocí PGE2 (50 %). Oxytocinem byla posilována děložní činnost u tří porodů (30 %). Epidurální analgezie za porodu byla využita ve čtyřech případech, osm porodů bylo ukončeno císařským řezem, dvě ženy porodily vaginálně (tab. 2).

V jednom případě byla ruptura dělohy zjištěna s odstupem více než 48 hodin po nekomplikovaném vaginálním porodu u pacientky s anamnézou císařského řezu, a to na základě vaginálního ultrazvukového vyšetření pro dva dny trvající bolesti v podbřišku.
Dále byl diagnostikován jeden případ ruptury dělohy v souvislosti s indukcí abortu ve 20. týdnu gravidity u pacientky s anamnézou revize děložní dutiny pro zamlklé těhotenství v předchozí graviditě.
Odstup vzniku ruptury dělohy od předchozího chirurgického zákroku na děloze byl u sedmi těhotných více než dva roky (58 %), u pěti těhotných v rozmezí 12 až 24 měsíců (42 %). Nezaznamenali jsme žádný případ ruptury dělohy v odstupu kratším než 12 měsíců od předchozího operačního zákroku na děloze.
Z klinických příznaků děložní ruptury v průběhu těhotenství bez přítomnosti kontrakční činnosti dominovaly známky nitrobřišního krvácení a příznaky šoku (100 %). U případů ruptury dělohy za porodu převládaly známky nitroděložní tísně plodu podle CTG (47 %), šokový stav (40 %), náhle vzniklé bolesti v jizvě po předchozím císařském řezu (33 %), vaginální krvácení (33 %) a náhlé vymizení děložních kontrakcí (7 %) (graf 3).

Ve sledovaném souboru nebyl zaznamenán žádný případ úmrtí rodičky. V jedenácti případech dosáhla krevní ztráta více než 1000 ml (73 %), průměrná krevní ztráta byla stanovena na 1400 ml. K hysterektomii bylo přistoupeno ve třech případech (20 %), z toho ve dvou případech byla histologicky potvrzena patologická inzerce placenty. U ostatních pacientek byla ruptura dělohy úspěšně ošetřena suturou (80 %) (tab. 3).

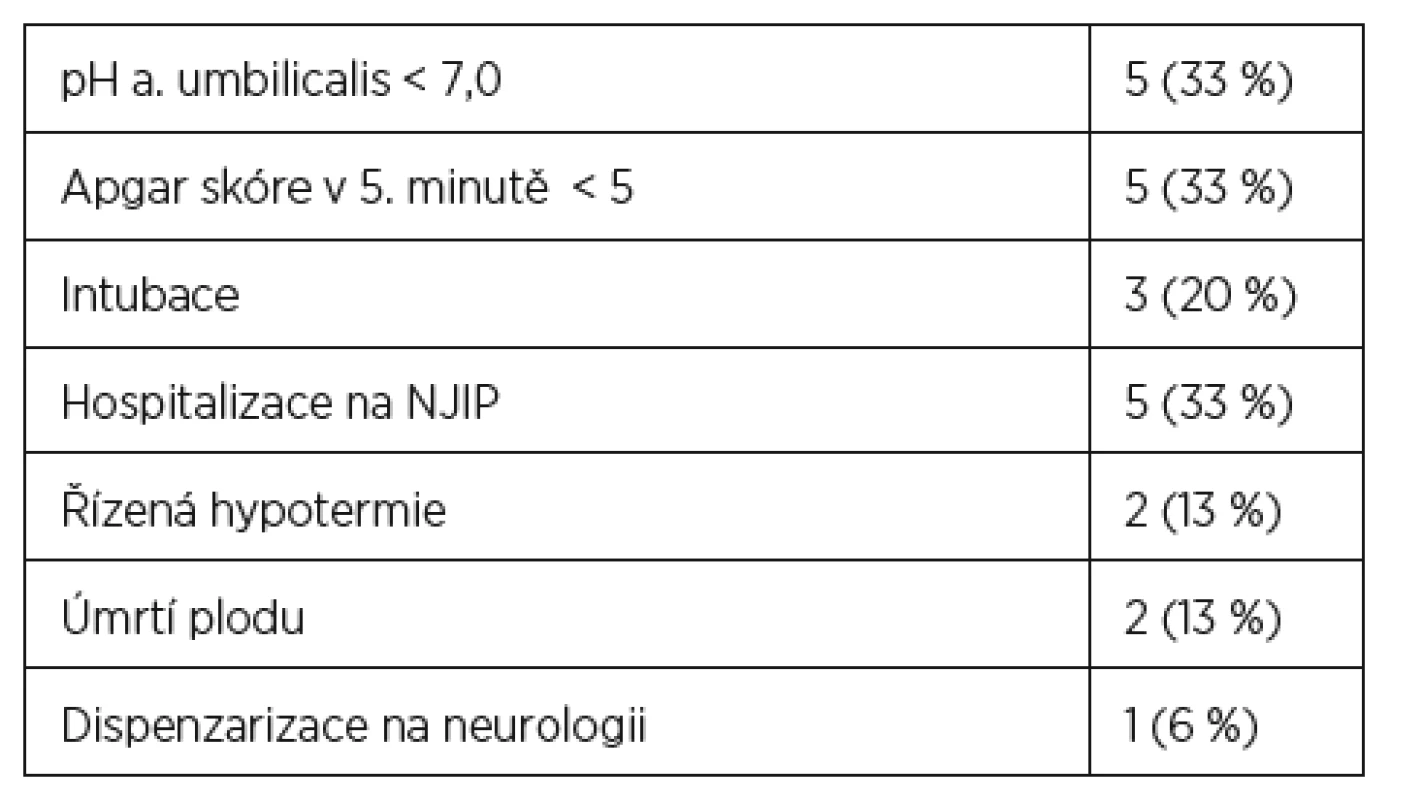
Ve dvou případech došlo k intrapartálnímu úmrtí plodu (13 %). Hodnota pH z pupečníkové arterie pod 7,00 a hodnota Apgar skóre v páté minutě méně než 5 byly zaznamenány v pěti případech (33 %). Intubace byla nutná u tří novorozenců, pět novorozenců bylo nezbytné hospitalizovat na novorozenecké JIP, dva novorozenci podstoupili řízenou hypotermii a jeden novorozenec byl nadále neurologicky sledován i po dvou letech věku (tab. 4).
DISKUSE
Celková incidence ruptur dělohy dosáhla ve sledovaném souboru 4/10 000 porodů, u pacientek s anamnézou císařského řezu 20/10 000 a u pacientek bez jizvy na děloze 0,8/10 000. Četnost výskytu děložní ruptury je shodná s publikovanými daty v mezinárodní srovnávací studii INOSS [20].
Nejvýznamnějším rizikovým faktorem je jizva po předchozím císařském řezu (53 %). Nejčastěji došlo k ruptuře dělohy po více než 24 měsících od výkonu. V našem souboru jsme nezaznamenali ani jeden případ ruptury dělohy v intervalu do 12 měsíců od výkonu, který má v jiných publikovaných souborech zastoupení až 20 % a je řazen mezi významné rizikové faktory [21]. Možným vysvětlením může být dodržování doporučení intervalu minimálně jeden rok mezi graviditami v případě vedení předchozího porodu císařským řezem. Mnoho doporučených postupů pro vedení porodu u pacientek po předchozím císařském řezu věnuje velkou pozornost výběru těhotných, u kterých je vaginální vedení porodu bezpečné. Jsou to rodičky, u kterých není přítomna žádná jiná kontraindikace k vaginálnímu vedení porodu. Je zohledněn váhový odhad plodu a příznivý vaginální nález v případě indukce porodu. U těchto porodů je nezbytné důslednější, případně kontinuální CTG monitorování plodu, tlumení nadměrné děložní činnosti, vyloučení protrahovaného porodu a obecně přísnější posuzování průběhu porodu [3, 11, 15, 17].
Kolektiv autorů z Dánska se ve své studii zabývá děložními rupturami bez předchozí jizvy na děloze a jako nejvýznamnější rizikové faktory uvádí multiparitu, indukci porodu, aplikaci oxytocinu a epidurální analgezii za porodu [19]. V námi prezentovaném souboru byly identifikovány tři případy děložní ruptury bez jizvy na děloze. Z toho dvakrát za porodu a jednou ve 28. týdnu gravidity. U rodiček byl v obou případech využit oxytocin pro stagnaci nálezu, v jednom případě aplikována epidurální analgezie a v jednom případě se jednalo o protrahovanou druhou dobu porodní. Dvě pacientky byly prvorodičky a jedna pacientka byla druhorodička. V celém souboru 15 těhotných se zachycenou rupturou dělohy byly zastoupeny jen tři rodičky se třemi a více porody (20 %).
V průběhu porodu bylo diagnostikováno deset případů ruptur dělohy (67 %), u poloviny z nich se jednalo o indukci porodu pomocí prostaglandinů PGE2. Na GPK FN Brno jsou porody po předchozím císařském řezu indukovány redukovanou dávkou PGE2 a k indukci vaginálního porodu je přistupováno pouze při příznivém nálezu na porodních cestách. Při nezralém porodnickém nálezu jsou preferovány mechanické metody preindukce porodu (syntetické osmotické dilatátory Dilapan-S), u kterých je nízké riziko nežádoucí děložní činnosti v průběhu preindukce [12]. Průměrná délka první doby porodní se v hodnoceném souboru pohybovala okolo čtyř hodin a 15 minut. Protrahovaná druhá doba porodní byla zaznamenána ve dvou případech (jedna hodina a 15 minut, jedna hodina a 35 minut). Ani v jednom případě nepřesáhla hmotnost novorozence 4000 g. Průměrná hmotnost novorozence porozeného mezi 38. a 40. týdnem gravidity byla 3336 g. Obdobnou průměrnou porodní hmotnost udávají ve své studii zabývající se mateřskou a fetální morbiditou u případů děložních ruptur Gibbins a kolektiv [7].
Nejčastěji uváděné příznaky ruptury dělohy se v našem souboru shodují s publikovanými údaji. Změny na CTG, bolesti břicha charakteru náhlé příhody břišní, vaginální krvácení a jejich kombinace jsou dominantními symptomy, které se vyskytly u 50 % případů. Nezaznamenali jsme ani jeden případ hematurie, který je v literatuře uváděn až v 7 %.
V případě ruptury dělohy bez souvislosti s porodem bylo u všech pacientek využito k diagnostice ultrazvukové vyšetření. Všechny pacientky udávaly bolesti břicha, u všech tří pacientek byly příznaky rozvíjejícího se šoku v souvislosti s nitrobřišním krvácením. Podle mnoha autorů může být v diagnostice akutních bolestí břicha v průběhu těhotenství u hemodynamicky stabilních pacientek s výhodou využito vyšetření MRI [6]. V prvním případě u pacientky ve 12. týdnu těhotenství s anamnézou Crohnovy choroby bylo pomýšleno na komplikaci základního onemocnění. U této pacientky měla opožděná diagnóza ruptury dělohy důsledek ve zvýšené krevní ztrátě těhotné. Ve druhém případě byla pacientka ve 28. týdnu těhotenství vyšetřena v rámci diferenciální diagnostiky na urologické ambulanci. U třetí pacientky časová prodleva negativně ovlivnila stav novorozence. U všech tří případů bylo podezření na rupturu dělohy vyjádřeno na základě poklesu v hodnotách krevního obrazu a nálezu volné tekutiny v dutině břišní podle UZ vyšetření. V diferenciální diagnostice byl ve dvou případech zvažován zánět slepého střeva, v jednom případě ledvinová kolika a v jednom případě adnexální patologie (torze adnex, ruptura ovariální cysty).
U tří pacientek bylo nutné přistoupit k hysterektomii (20 %) a u dvou z nich byla potvrzena patologicky inzerující placenta. Většina autorů udává četnost hysterektomie v souvislosti s děložní rupturou okolo 10 % a abnormální placentaci jako jeden z rizikových faktorů ruptury dělohy [18, 20, 21, 23].
Nadměrná krevní ztráta jako nejčastější faktor mateřské morbidity odpovídá dříve publikovaným údajům [22]. Průměrná krevní ztráta v námi hodnoceném souboru dosáhla 1400 ml a 73 % případů bylo komplikováno krevní ztrátou větší než 1000 ml.
Norská studie zabývající se perinatálními výsledky u porodů komplikovaných děložní rupturou udává incidenci úmrtí plodu 26 %, nutnost hospitalizace na novorozenecké JIP 23 % a 6 % dětí s hypoxicko-ischemickou encefalopatií [1]. V našem souboru nutnost hospitalizace na novorozenecké JIP dosáhla 33 % a byly zaznamenány pouze dva případy úmrtí plodu (13 %). V prvním případě se jednalo o kompletní rupturu dělohy za porodu s nálezem již mrtvého plodu v dutině břišní během vyšetření na ambulanci porodního sálu. Ve druhém případě došlo pravděpodobně k záměně srdeční frekvence matky a plodu při monitorování pomocí zevní kardiotokografie a následně ST analýzy. Z literatury jsou známy případy, kdy skalpová elektroda ST analyzátoru snímá EKG matky, a to v případech, kdy je připevněna na plod bez srdeční akce. EKG křivka matky je odlišná od EKG křivky plodu – chybí vlna P a QRS komplex je širší [16]. Jako rizikový faktor pro děložní rupturu někteří autoři udávají intrauterinní úmrtí plodu před začátkem porodu [2]. Takový případ jsme v souboru nepotvrdili.
Leung a kolektiv i Holmgren a kolektiv ve svých publikovaných výsledcích shodně uvádějí bezpečný časový interval 18 minut od diagnózy ruptury dělohy do porodu plodu, při kterém hodnota pH z a. umbilicalis zpravidla neklesá pod 7,0. Holmgren dále tvrdí, že novorozenci, kteří jsou porozeni do 30 minut od diagnózy ruptury dělohy, nemají významně zvýšené riziko dlouhodobých neurologických následků [8, 13]. Podle novějších studií se však v nejvíce obávaných případech děložní ruptury, kdy se plod dostává mimo dělohu volně do dutiny břišní, udává jako bezpečný časový interval do vybavení plodu pouze deset minut [4]. V těchto situacích je přísun kyslíku k plodu zpravidla zcela přerušen a dochází k dramatickému poklesu pH.
ZÁVĚR
V hodnoceném souboru dosáhl celkový výskyt diagnostikovaných ruptur dělohy v souvislosti s těhotenstvím a porodem 0,04 %. V podskupině rodiček s císařským řezem v anamnéze 0,2 %. Ruptura dělohy bez předchozího operačního výkonu na děloze se vyskytla ve třech případech (0,008 %).
Nejčastějším klinickým příznakem děložní ruptury za porodu byly známky nitroděložní tísně plodu na CTG. Pro děložní ruptury v graviditě bez pravidelné kontrakční činnosti byl nejčastějším symptomem šokový stav z důvodu nitrobřišního krvácení. Nepříznivé perinatální výsledky byly v souvislosti s děložní rupturou zaznamenány ve 47 % případů. V 73 % případů byla krevní ztráta větší než 1000 ml a v 20 % byla provedena následná hysterektomie.
Děložní ruptura představuje závažnou komplikaci těhotenství a porodu s potenciálně fatálními následky pro matku i plod. Nejvýznamnějším rizikovým faktorem je předchozí operační výkon na děloze. Počáteční symptomy u děložních ruptur mimo probíhající porod mohou být zavádějící. Na možnost děložní ruptury musíme pomýšlet především v souvislosti s příznaky náhlé příhody břišní u těhotných s anamnézou předchozího chirurgického výkonu na děloze.
Podpořeno MZ ČR – RVO (FNBr, 65269705).
MUDr. Lukáš Hruban, Ph.D.
Gynekologicko-porodnická klinika
LF MU a FN
Jihlavská 20
625 00 Brno
e-mail: hruban.lukas@fnbrno.cz
Sources
1. Al-Zirqi, I., Daltveit, AK., Vangen, S. Infant outcome after complete uterine rupture. Am J Obstet Gynecol, 2018, 219(1), p. 109.e1–109.e8.
2. Al-Zirqi, I., Daltveit, AK., Forsen, L., et al. Risk factors for complete uterine rupture. Am J Obstet Gynecol, 2017, 216(2), p. 165.e1–165.e8.
3. Birth after Previous Caesarean Birth, Royal College of Obstetricians and Gynaecologists: Green-top Guideline No.45, February 2007.
4. Bujold, E., Mehta, SH., Bujold, C., et al. Interdelivery interval and uterine rupture. Am J Obstet Gynecol, 2002, 187(5), p. 1199–1202.
5. Fitzpatrick, KE., Kurinczuk, JJ., Alfirevic, Z., et al. Uterine rupture by intended mode of delivery in the UK: a national case-control study. PLoS Med, 2012, 9(3), p. e1001184.
6. Furey, EA., Bailey, AA., Pedrosa, I. Magnetic resonance imaging of acute abdominal and pelvic pain in pregnancy. Topics Magnetic Resonance Imaging, 2014, 23(4), p. 225–242.
7. Gibbins, KJ., Weber, T., Holmgren, CM., et al. Maternal and fetal morbidity associated with uterine rupture of the unscarred uterus. Am J Obstet Gynecol, 2015, 213, p. 382.e1–6.
8. Holmgren, C., Scott, JR., Porter, TF., et al. Uterine rupture with attempted vaginal birth after cesarean delivery. Obstet Gynecol, 2012, 119(4), p. 725–731.
9. Hruban, L., Janků, P., et al. Vedení porodu po předchozím císařském řezu, analýza výsledků z let 2007–2010. Čes Gynek, 2012, 77, 2, s. 127–132.
10. Hruban, L., Janků, P. Porod po předchozím císařském řezu. In Pařízek, A. Kritické stavy v porodnictví. Praha: Galén, 2012, s. 519–521.
11. Induction of labor for vaginal birth after cesarean delivery. ACOG Committee Opinion No.342. American College of Obstetricians and Gynecologists. Obstet Gynecol, 2006, 108, p. 465–467.
12. Jozwiak, M., Bloemenkamp, KWM., Kelly, AJ., et al. Mechanical methods for induction of labor (Review). Cochrane Database Syst Rev. 3:CD001233; 2012.
13. Leung, AS., Leung, EK., Paul, RH. Uterine rupture after previous cesarean delivery: Maternal and fetal consequences. Am J Obstet Gynecol, 1993, 169(4), p. 945–950.
14. Mekiňová, L., Janků, P., et al. Incidence císařského řezu a úspěšnost vaginálně vedeného porodu u těhotných po myomektomii. Čes Gynek, 2016, 81, 6 s. 404–410.
15. Roztočil, A., Velebil, P. Vedení porodu u těhotné s císařským řezem v anamnéze – doporučený postup. Čes Gynek, 2013, suppl., s. 48–49.
16. Sacco, A., Muglu, J., Navaratnarajah, R., et al. ST analysis for intrapartum fetal monitoring. Obstet Gynaec, 2015, 17(1), p. 5–12.
17. Sentilhes, J., et al. Delivery for women with a previous cesarean: guidelines for clinical practice from the French College of Gynecologists and Obstetricians (CNGOF). Eur J Obstet Gynecol Reprod Biol, 170, 2013, p. 25–32.
18. Sturzenegger, K., Schäffer, L., et al. Risk factors of uterine rupture with a special interest to uterine fundal pressure. J Perinat Med, 2017, 45(3), p. 309–313.
19. Thisted, DL., Mortensen, LH., Krebs, L. Uterine rupturewithout previous caesarean delivery: a population-based cohort study. Eur J Obstet Gynecol Reprod Biol, 2015, 195, p. 151.
20. Vandenberghe, G., Bloemenkamp, K., Berlage, S., et al. The INOSS study of uterine rupture: a descriptive multi-country population based study. BJOG, 2018.
21. Vandenberghe, G., DeBlaere, M., Van Leeuw, V., et al. Nationwide population – based cohort study of uterine rupture in Belgium: results from the Belgian Obstetric Surveillance System. BMJ Open, 2016, 6, p. 010415.
22. Xiaoxia, B., Zhengping, W., Xiaofu, Y. Clinical study on 67 cases with uterine rupture. Zhonghua Fu Chan Ke Za Zhi, 2014, 49(5), p. 331–335.
23. You, SH., Chang, YL., Yen, CF. Rupture of the scarred and unscarred gravid uterus: Outcomes and risk factors analysis. Taiwan J Obstet Gynecol, 2018, 57(2), p. 248–254.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2019 Issue 2
-
All articles in this issue
- Operative vaginal deliveries and their impact on maternal and neonatal outcomes – prospective analysis
- Střednědobé výsledky chirurgické léčby recidivující cystokély po hysterektomii s využitím transvaginálního implantátu
- Sakrospinous fixation sec. Miyazaki – complications and long-term results
- Pilot study comparing tolerance of transperineal and endoanal ultrasound examination of anal sphincter
- Is it possible to estimate urethral mobility based on maximal urethral closure pressure measurements?
- Uterine rupture during pregnancy and delivery: risk factors, symptoms and maternal and neonatal outcomes – restrospective cohort
- Maternal morbidity and mortality in Slovak Republic in the years 2007–2015
- Sacrococcygeal teratoma
- Embolic event in the puerperium with tragic end
- Gynecological and urological aspects of pelvic vasculitis
- Latest findings on the placenta from the point of view of immunology, tolerance and mesenchymal stem cells
- Bisphenols in the pathology of reproduction
- Correlation between integration of high-risk HPV genome into human DNA detected by molecular combing and the severity of cervical lesions: first results of the EXPL-HPV-002 study
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Uterine rupture during pregnancy and delivery: risk factors, symptoms and maternal and neonatal outcomes – restrospective cohort
- Sacrococcygeal teratoma
- Operative vaginal deliveries and their impact on maternal and neonatal outcomes – prospective analysis
- Latest findings on the placenta from the point of view of immunology, tolerance and mesenchymal stem cells
