Ruptura dělohy v graviditě
Uterine rupture during pregnancy
Objective: A review of contemporary knowledge about uterine rupture during pregnancy, followed by a case-report of a patient with uterine rupture during pregnancy without an uterine scar.
Design: Review and case report.
Setting: Clinic of Obstetrics and Gynecology, University Hospital, Hradec Králové; Department of Gynecology and Obstetrics, Hospital Náchod.
Case report: We present a case of an uterine rupture of a uterus without a scar from previous surgery. A patient in 33. week of pregnancy with stillborn fetus was administred to our hospital. While inducing the labor, the patient showed signes of shock, fetus was no longer present in uterus. An C-section was performed, but the stillborn baby was placed in abdominal cavity, with an abrupted placenta. Large uterine rupture was spotted, therefore a hysterectomy was performed.
Conclusion: Uterine rupture during pregnancy is an urgent state. The incidency of uterine rupture is rising accordingly with the growing number of C-sections. However, it is important to include uterine rupture into differential diagnostics also in cases with other risk factors. The key to successful diagnosis is ultrasound examination and correct evaluation of clinical state, other imaging methods are less suitable because of time delay. Together with the change of major cause of uterine rupture, the approach to treatment has changed as well. If possible, a uterus-saving procedure is preferred. The aim of this case-report is presentation of a rare case of uterine rupture in an scar-free uterus. It also shows how troublesome diagnostics of uterine ruptures can be.
Keywords:
uterine rupture in pregnancy – scar after cesarean section – peripartal hysterectomy
:
D. Habeš 1,2; M. Střecha 2; I. Kalousek 1; J. Kestřánek 1
:
Porodnická a gynekologická klinika Fakultní nemocnice, Hradec Králové, přednosta prof. MUDr. J. Špaček, Ph. D., IFEPAG
1; Gynekologické a porodnické oddělení Oblastní nemocnice, Náchod, primář MUDr. M. Střecha
2
:
Ceska Gynekol 2019; 84(5): 345-350
:
Cíl práce: Přehledový článek zabývající se problematikou děložních ruptur v graviditě s popisem případu děložní ruptury za porodu na děloze nezatížené jizvou.
Typ práce: Přehledový článek a kazuistika.
Název a sídlo pracoviště: Porodnická a gynekologická klinika LF UK a FN Hradec Králové; gynekologicko-porodnické oddělení Oblastní nemocnice Náchod.
Vlastní pozorování: Uvádíme případ těhotné pacientky v 33. týdnu gravidity, akutně přijaté k indukci porodu pro mrtvý plod; během indukce porodu dochází k rozvoji známek šoku, v děložní dutině není patrný plod, porod je ukončen císařským řezem a plod je nalezen volně v břišní dutině, rovněž i placenta. Dále je objevena rozsáhlá děložní ruptura. Provedena je hysterektomie.
Závěr: Děložní ruptura v graviditě je závažný stav, jehož incidence stoupá společně s narůstajícím počtem prováděných císařským řezů. Určení diagnózy děložní ruptury je opřeno především o klinický nález a ultrazvukové vyšetření, případně kardiotokografii, ostatní zobrazovací metody jsou považovány za nevhodné především z hlediska časové prodlevy. Společně se změnou dominantního rizikového faktoru pro děložní rupturu, kterou představuje předchozí císařský řez, se změnil i přístup v léčbě. Je-li to možné, preferuje se dělohu zachovávající výkon. Cílem kazuistiky je prezentovat ojedinělý případ děložní ruptury nezatížené jizvou a poukázat na úskalí diagnostiky děložních ruptur v těhotenství a za porodu.
Klíčová slova:
ruptura dělohy v graviditě – jizva po císařském řezu – peripartální hysterektomie
ÚVOD
Děložní ruptura je závažný, až život ohrožující, ale naštěstí ne příliš častý jev, který má zásadní následky pro matku i plod. V posledních dekádách se výrazně změnil soubor příčin, kvůli kterým k této poruše dochází. Důležitou roli hraje dramatický nárůst porodů císařským řezem i demografické změny v populaci. Cílem článku je shrnutí rizikových faktorů, rozbor možností terapie a přehled možných následků pro matku i plod. Závěrem doplňujeme kazuistiku z našeho pracoviště.
Rozlišujeme děložní rupturu kompletní a parciální; za kompletní rupturu považujeme rozvolnění celé děložní stěny, tedy sliznice, svalů i serózy. Jako parciální rupturu popisujeme rupturu zpravidla myometria, kdy děložní stěna zůstává tvořena serózou a amniálním vakem. Dále můžeme ruptury dělit na klinicky vyjádřené a klinicky němé, které jsou nejčastěji objeveny během císařského řezu indikovaného z jiné příčiny, nejčastěji hrozící hypoxie plodu, občas ale i pro nepostupující porod [5, 6].
Problematikou epidemiologie děložních ruptur se zabývá několik rozsáhlých studií na národní i nadnárodní úrovni. Celosvětová prevalence podle WHO odpovídá 0,31 %, po vyloučení rodiček s jizvou na děloze pouhých 0,0006 % [11]. Česká data se bohužel dohledat nepodařilo. Incidence v USA je 2,4 případů na 10 000 porodů [6], v Nizozemsku pak 5,9 případu na 10 000 porodů, z nich je 87 % s císařským řezem v anamnéze, u rodiček bez jizvy na děloze 0,8/10 000 případů [31]. V mezinárodní studii ze severní a západní Evropy popisují 3,3 případů na 10 000 porodů, z toho 0,6 případu na 10 000 porodů u žen bez předchozího císařského řezu. Zjištěn byl menší výskyt spontánních děložních ruptur v zemích s vyšším procentem provedených císařských řezů a menším počtem spontánních porodů vedených po předchozím císařském řezu [27].
Neoddiskutovatelně nejvyšším rizikovým faktorem vzniku děložní ruptury je předchozí poranění děložního svalu, nejčastěji ve spojitosti s císařským řezem, méně často pak jizvou vzniklou při myomektomiích či resekcích rohů děložních při kornuální ektopické graviditě, raritně pak při poranění dělohy při úrazu. Podíl na vzniku ruptury má rovněž pokus o vaginální porod po předchozím císařském řezu. Na drobném nárůstu počtu děložních trhlin u nekompromitované dělohy se podílí kombinace níže uvedených rizikových faktorů [1, 24, 28, 31].
K děložní ruptuře dochází v závislosti na podmínkách nejčastěji v dolním děložním segmentu, typicky v případě, kdy byl u pacientky v předchozí graviditě proveden císařský řez. Obzvláště rizikové jsou rodičky, u nichž byl proveden řez korporální. V takových případech je riziko ruptury v následné graviditě až čtyřprocentní [6]. Jizva na děložním těle se jeví rizikovější než v dolním segmentu. Vysvětlováno je to vyšší zátěží vláken myometria děložního těla než vláken v dolním děložním segmentu. Ve studii zaměřené na tuto problematiku bylo popsáno, že 71 % ruptur na děložním těle se odehrálo před nástupem pravidelných kontrakcí [24]. Na děloze, která není oslabena jizvou po předchozím zákroku, nacházíme nejčastěji místo ruptury ve fundu, eventuálně v děložním rohu [29].
Přibližně patnáctinásobně se zvyšuje riziko děložní ruptury u kombinace stavu po provedeném císařském řezu a vrozené děložní vady [23]. Ženy s vrozenou vadou dělohy, které rodí spontánně, tímto rizikem zatíženy nejsou [8]. Nižší riziko ruptury pozorujeme u žen, které již po provedeném císařském řezu alespoň jednou porodily spontánně [30]. Obdobně příznivě se jeví i vliv dostatečného časového odstupu mezi porody. Ženy, které otěhotní do šesti měsíců po řezu, jsou zatíženy čtyřikrát více [9]. Vícečetné císařské řezy v anamnéze také zvyšují riziko děložní ruptury při dalším porodu. Podle studií dvojnásobně až pětinásobně [4, 19]. Rizikové jsou i porody po předchozích kyretážích či revizích děložní dutiny, i těch zdánlivě nekomplikovaných, neboť poranění dělohy mohlo být přehlédnuto. Rozhodně to platí u kriminálních potratů, se kterými se dnes již v Čechách naštěstí nesetkáváme [20].
Dvojnásobné riziko porušení kontinuity dělohy pramení z indukce porodu. Z četných studií vychází, že použití prostaglandinů k indukci porodu vede k častějším děložním rupturám, tyto studie jsou ovšem limitovány malým zkoumaným vzorkem [16]. Použití nefarmakologických metod, jako jsou amniotomie či transcervikální zavedení Foleyova katétru, se jeví jako bezpečnější alternativa než použití oxytocinu či prostaglandinů [1, 3].
Méně než dvojnásobně (1,7/10 000 porodů) se rizika zvyšují u rodiček s plodem s hmotností vyšší než 4000 g. Obdobné riziko platí pro rodičky obézní či ve věku vyšším než 35 let a pro porody potermínové [1, 16, 31]. Některými autory je rovněž jako rizikový faktor popsána probíhající či v rámci hojení minulé uterotomie proběhlá chorioamnionitida, porucha placentace, vícečetná gravidita a jiný než evropský původ rodičky [1, 26, 28].
Studie zabývající se datací vzniku ruptury neshledala zásadní rozdíl v četnosti mezi jejich výskytem u termínových porodů a u rodiček rodících předčasně. Popisuje však statisticky významně větší množství ruptur na děloze bez jizvy při porodu v termínu než u porodů předčasných [24].
Spontánní ruptura dělohy v graviditě bez přítomných rizikových faktorů je velmi ojedinělá, podle některých autorů bylo dosud popsáno v anglicky psané literatuře pouze jedenáct výskytů, z toho u pěti z nich se jednalo o prvorodičky. Tuto informaci se ovšem nepodařilo zcela přesvědčivě ověřit. Pravděpodobně bude obdobných případů více, neboť zřejmě ne každý případ byl publikován [22].
Nejdůležitějším vodítkem ke správné diagnóze je adekvátně zhodnocený klinický stav rodičky. Porušení kontinuity děložní stěny se klinicky nemusí vůbec projevit a zjišťuje se až při opakovaném císařském řezu z jiné indikace. Klinicky vyjádřená forma se projevuje bouřlivě, silnou, náhle vzniklou bolestí břicha. V případě, že rodička pociťovala kontrakce, ty po ruptuře náhle ustanou. Jsou vystřídány neutichajícími bolestmi břicha. Při pečlivém pohmatu mohou být přes břišní stěnu hmatné části plodu. V závislosti na intenzitě krvácení se po ruptuře mohou objevit známky hypovolemického šoku. Krvácení z rodidel může, ale nemusí být přítomno. Ostatní příznaky, jako jsou nauzea, zvracení či teploty, jsou vyjádřeny více variabilně [29]. Můžeme se setkat se vznikem prohlubně na břiše rodičky, označované jako Bandlova rýha [6]. Výše zmíněné klinické projevy jsou časté především u rozsáhlejších ruptur na nezatížené děloze [14].
Nedošlo-li k odumření plodu, jeví se CTG jako užitečný nástroj k sledování závažnosti stavu. Ayres publikoval, že v 87 % případů vykazoval záznam CTG hrubé patologie – bradykardii či pozdní decelerace [2].
Ze zobrazovacích metod se nejvíce uplatňuje ultrasonografie, zejména díky snadné dostupnosti a rychlosti provedení. Při diagnostických nejasnostech lze použít MRI, nutno ovšem mít na paměti časové prodlení, pramenící zejména z obtížné dostupnosti přístroje, proto pro většinu našich pracovišť ani MRI, ani CT vyšetření nejsou příliš vhodná [12].
Léčba děložní ruptury je primárně chirurgická. Je zásadní, aby byla diagnostikována co nejdříve a byla provedena probatorní laparotomie ozřejmující příčinu obtíží a ukončení gravidity císařským řezem. Míra komplikací a tíže následků děložní ruptury je přímo úměrná době, která uběhne od ruptury po chirurgický zákrok.
Další postup je nutno individualizovat podle stupně poškození dělohy. Většinu stavů lze řešit prostou suturou děložní stěny, zpravidla ve dvou vrstvách, v závažnějších případech je nutno přistoupit k hysterektomii. V případě mnohočetné ruptury či ruptury podélné, ruptury v blízkosti děložní hrany či masivního krvácení je vždy vhodnou variantou léčby hysterektomie. Umožňuje-li to situace, je dobré přihlédnout k dalším reprodukčním plánům rodičky. Naopak konzervativní chirurgická terapie je vhodná pro pacientky s rupturou v dolním děložním segmentu, obzvláště v jizvě po císařském řezu nebo v případě snadno zastavitelného krvácení. Při rozhodování o způsobu ošetření musíme rovněž přihlédnout k celkovému stavu rodičky [6]. Vzhledem k náročnosti výkonu se hysterektomie často omezí pouze na její supracervikální variantu. Při známkách hypovolemického šoku snižuje tato varianta morbiditu i mortalitu pacientek téměř o polovinu [25].
Matka je ohrožena především komplikacemi spojenými s náhlou a rozsáhlou krevní ztrátou. Podle studie dr. Leunga bylo nutné 29 % matek podat krevní převody, stejné množství rodiček vykazovalo známky hypovolemického šoku [17]. Podle retrospektivní studie z Norska (Al-Zirqi, I. et al.) dochází k význačné krevní ztrátě v 56 % případů, ale je zde vidět výrazný posun z časového hlediska. Oproti době před 40 lety zde došlo ke snížení nutnosti transfuzí téměř o 30 %. Pravděpodobně jde o následek změn výskytu v souvislosti s císařskými řezy [1]. Další komplikací bývá poranění močového měchýře (8–19 % případů). Mateřské úmrtí jako následek děložní ruptury se jeví ve vyspělých zemích jako raritní, podle zdrojů od 0 do 0,23 % případů [14, 18, 31]. Závažných případů, které vyžadují provedení hysterektomie, je podle různých autorů 8–19 %, tyto údaje ovšem počítají i případy, kdy k ruptuře došlo v jizvě po předchozím císařském řezu [1, 10, 17, 31].
Retrospektivní studie ze Saudské Arabie (Chibber, R., et al.) naznačuje, že prostá sutura defektu je mnohdy dostačující. Celkem 92 % takto ošetřených rodiček, které následně opět otěhotněly, porodilo císařským řezem bez komplikací [13]. Delacoura v podobně koncipované studii z Francie popsal rekurenci ruptury v 33 % případů [7].
Perinatologický výsledek je silně závislý na době rozpoznání a časnosti reakce porodníka, jakož i na rozsahu poškození dělohy a místě vzniku ruptury. Plod je ohrožen asfyxií mající za následek fetální acidózu, která se projevuje širokou škálou příznaků, od křečí až po multiorgánové selhání. V takových případech se zpravidla setkáváme s pupečníkovým pH nižším než sedm. Je-li reakcí na patologické CTG perakutní ukočení císařským řezem, nemusí obdobná situace končit fatálně. Podle statistických údajů došlo k úmrtí novorozence za porodu sledovaného CTG v 6–13 % případů, u dalších 15 % novorozenců byly pozorovány známky hypoxie [17, 21, 28, 31].
VLASTNÍ POZOROVÁNÍ
Těhotná pacientka byla přivezena RZP v 33. týdnu gravidity do porodnice v Náchodě pro kolaps a silné bolesti břicha. Jednalo se 35letou druhorodičku, tři roky po spontánním nekomplikovaném porodu, bez pozoruhodných anamnestických událostí. V předchozích dvou dnech byla vyšetřena na našem pracovišti a v chirurgické ambulanci pro tonizace dělohy, v obou případech byla se závěrem fyziologického nálezu odeslána domů. Při vyšetření na chirurgii, které proběhlo týž večer, byl proveden UZ břicha. Sonografista popsal jeden živý plod v děložní dutině bez patologických změn. V laboratorním vyšetření byla zjištěna pouze mírná leukocytóza (15,8×109/l) a mírná elevace CRP (10 mg/l). Ke gynekologickému vyšetření však odeslána nebyla.
V sanitě cestou do porodnice jí byla naměřena hypotenze, na kterou personál reagoval podáním infuze s krystaloidy, při příjmu byla již těhotná normotenzní. Při příjmu přesto vstoje kolabovala, ale byla při vědomí, přiléhavě komunikovala, udávala kontrakce po 2–3 minutách, nález na děložním hrdle s mírnou progresí od předchozího vyšetření, bez známek odtoku plodové vody či krvácení.
Při ultrazvukovém vyšetření byl zjištěn jeden plod bez srdeční akce, popsán v děložní dutině, abrupce placenty byla vyloučena. Porušení kontinuity děložní stěny popsáno nebylo. Provedena byla laboratorní vyšetření a byla zahájena indukce porodu mrtvého plodu prostaglandiny, zavedením 0,5 mg Dinoprostonu za vnitřní děložní branku.
Přivolán byl anesteziolog k zavedení epidurání analgezie, po zavedení epikatétru byla pozorována hypotenze matky nereagující na volumoterapii krystaloidy ani koloidy. Kontrakce ustaly, při vaginálním vyšetření nebyla hlavička hmatná. Při kontrolním vyšetření krevního obrazu a koagulace byla pozorována vysoká leukocytóza (35×109/l), výrazný pokles hemoglobinu (80 g/l), koagulační parametry s výjimkou D-dimerů byly v normě. Při opakovaném ultrazvukovém vyšetření se zjistila volná tekutina v břišní dutině a indikována byla laparotomická revize břišní dutiny a vybavení plodu císařským řezem.
Po otevření břišní dutiny bylo vybaveno přes dva litry tmavé krve v koagulech, identifikována ruptura dělohy; mrtvý plod i s placentou se nacházel volně v břišní dutině. Bylo patrné rozsáhlé až devastující poranění dělohy, děložní ruptura se šířila z levého děložního rohu směrem k rohu pravému, především ale pokračovala směrem kaudálním po děložní hraně až k dolnímu děložnímu segmentu (obr. 1, 2). Zastaveno bylo tepenné krvácení z uterinních arterií a indikována hysterektomie, ta byla doplněna o adnexektomii vlevo pro nález intraligamentózně se šířícího hematomu a salpingektomii vpravo. Výkon byl komplikován velkou krevní ztrátou, odhadem 3600 ml. Během operace bylo podáno pět erymas, pět jednotek mražené plazmy, 1500 ml infuzních roztoků, 2 g fibrinogenu, 0,5 g Exacylu. Rodička byla během operace udržována na podpoře krevního oběhu noradrenalinem.
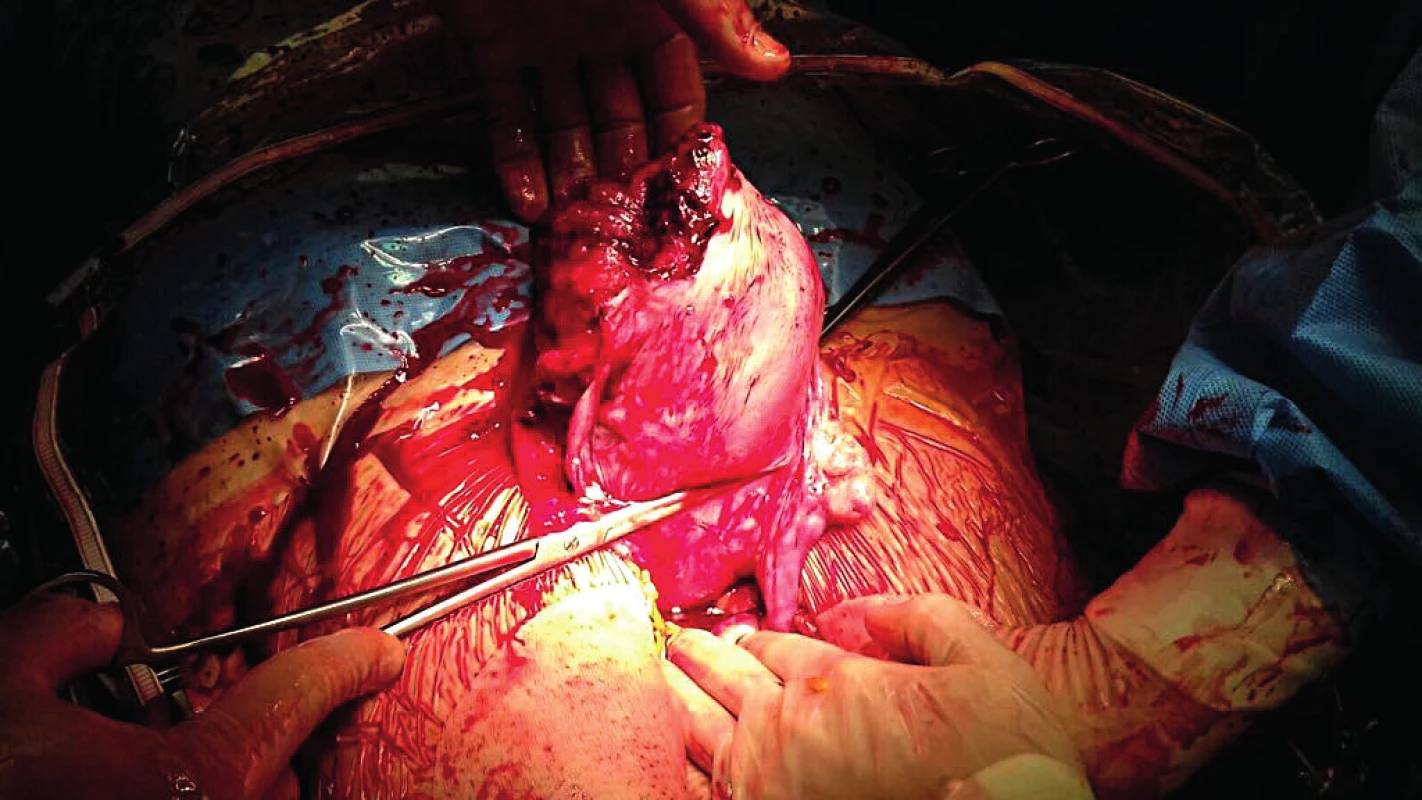
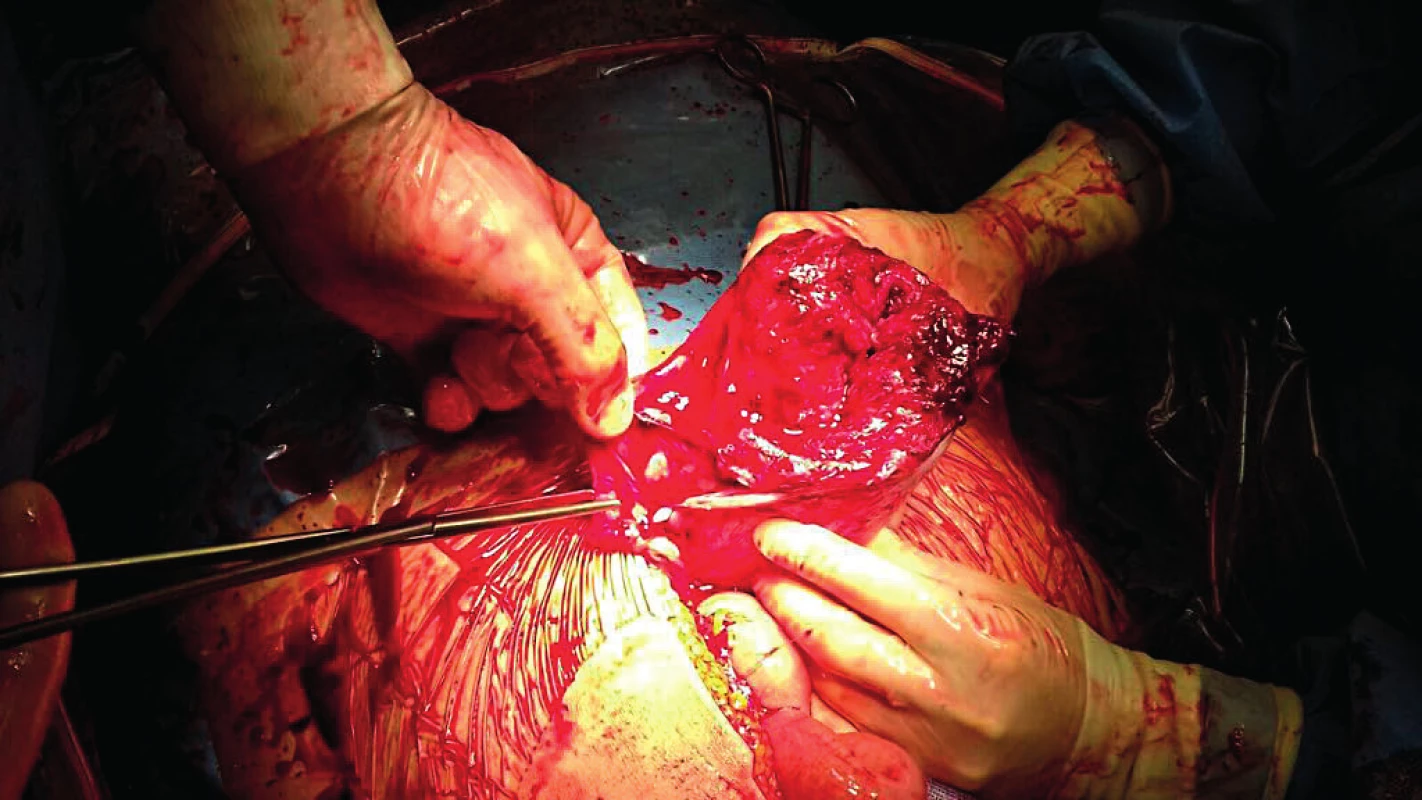
Po výkonu byly podány další tři jednotky krevních převodů, albumin, protrombin. Pacientka byla krátkodobě udržována na umělé plicní ventilaci a podpoře oběhu katecholaminy. Její stav se rychle zlepšoval, propuštěna byla sedmý pooperační den.
DISKUSE
Incidence děložní ruptury ve vyspělém světě je závislá na množství prováděných císařských řezů a množství pokusů o vaginální porody po proběhlém císařském řezu. Aplikujeme-li výsledky studií ze západních zemí, jejichž zdravotní systém se od našeho dramaticky neliší, lze očekávat roční výskyt 50 až 60 případů ruptur děloh zatížených jizvou a 6–8 ruptur u děloh nezatížených jizvou na celou Českou republiku. Statistiku děložních ruptur při porodech pro Českou republiku se bohužel dohledat nepodařilo.
Vzhledem k tomu, že vliv rizikových faktorů se zvyšuje s jejich počtem, je vhodné postupovat individuálně a opatrně při indikacích vaginálních porodů po proběhlém císařském řezu. Bylo potvrzeno, že se výskyt ruptury děložní s množstvím pokusů o vaginální porod po císařském řezu snižuje.
Jako další jednoznačný rizikový faktor byla popsána indukce porodu, především farmakologickými metodami, a to opět obzvláště při pokusech o vaginální porody po předchozím císařském řezu. Jeví se proto jako vhodné využívat nefarmakologické metody indukce (dirupce vaku blan, transcervikálně zavedený Foleyův katétr), obzvláště v případech rizikových pacientek, pochopitelně včetně pacientek po císařském řezu, které si přejí rodit vaginálně.
Podle vícečetných kazuistik uveřejněných v odborné literatuře je poměrně častým jevem pozdní či nesprávná diagnóza, která může mít vážné následky jak pro matku, tak pro plod. Je patrná snaha do diagnostiky děložní ruptury více zapojit radiology, ať už provedením CT či MRI, kdy MRI se ukazuje jako výhodnější metoda. Nicméně vzhledem k úzkému časovému oknu, které při akutně, za porodu vzniklé děložní ruptuře umožňuje co nejbezpečnější postup, je přínos výše zmíněných metod minimálně sporný. Pochopitelně existují dokonalejší zobrazovací metody, účinnější v rozpoznání dané patologie, ale časová prodleva by mohla vést k větším škodám, než jaké by způsobila chybně stanovená diagnóza. V případě klinicky němých ruptur lze jejich předností využít. Pro akutní příhody by však nadále měla být diagnóza stanovována na základě klinického obrazu, CTG, případně na základě sonografického nálezu.
V případě terapie děložních ruptur se nabízejí tři odlišné možnosti závislé na stupni poškození a stavu rodičky. V posledních dekádách ve vyspělých zemích dochází k nárůstu počtu případů, kdy je děložní ruptura řešena suturou defektu stěny. I to souvisí se změnou příčin vedoucích k ruptuře. Největší množství ruptur vzniká v jizvách po uterotomii, tedy v místech s relativně slabým cévním zásobením, což ke konzervativnímu řešení přímo vybízí. Na druhou stranu stále platí, že při komplikovaných rupturách či těžkém stavu rodičky by se nemělo s provedením hysterektomie váhat. Rozhodnutí, zda provést hysterektomii kompletní, či pouze supravaginální, by opět mělo záviset na aktuálním stavu rodičky a na nálezu na děloze. Je dobré mít při rozhodování na paměti, že supravaginální hysterektomie je méně zatěžující výkon, s menším množstvím komplikací, z čehož by mohla rodička ve vážném stavu výrazně profitovat.
Perinatologický výsledek je rovněž silně závislý na rychlosti stanovení diagnózy. Vzhledem k tomu, že při těžkých rupturách může dojít i k abrupci placenty a jejímu vypuzení společně s plodem do břišní dutiny následkem děložní kontrakce omezující krevní ztráty, je esenciální, kde k tomuto ději dojde. V případě, že k němu dojde kdekoli mimo zdravotnické zařízení, je šance na přežití plodu minimální. I při méně katastrofickém scénáři je však ohrožení plodu asfyxií velké a míra morbidity do značné míry určuje vyspělost zdravotnického systému.
Popsaný případ dokládá, že diagnostické rozpaky nejsou v podobných případech ojedinělé. To ostatně potvrzuje mnoho již uveřejněných kazuistik [4, 12, 24]. Vzhledem k absenci známek života plodu při příjmu nebylo rozhodnuto o ukončení císařským řezem, místo toho byla volena metoda indukce vaginálního porodu. V době tohoto rozhodnutí nebyly splněny podmínky pro ukončení císařským řezem a podle dostupných výsledků nebyly ani diagnostické rozpaky vedoucí k indikaci doplňujících zobrazovacích vyšetření.
Časová prodleva při stanovení diagnózy byla dána i dobou nástupu příznaků. Po poměrně dlouhou dobu byly hypotenze matky a mírně obluzené vědomí považovány za následek zavedení epikatétru, absence vnímání kontrakcí za následek jeho správného zavedení.
Špatný perinatologický výsledek daný náhlostí celé situace a počátku jejího vzniku mimo zdravotnické zařízení jsou přímo spojené. Nárůst známek zánětu zachycený v odběrech na chirurgické ambulanci měl ovšem budit podezření, minimálně měla být rodička odeslána ke kontrolnímu vyšetření na gynekologii.
ZÁVĚR
Děložní ruptura je závažný a život ohrožující stav, jehož incidence je sice velmi nízká, nicméně ve spojitosti s aktuálními trendy v porodnictví pozorujeme nárůst její četnosti. Hlavním rizikovým faktorem vzniku je předchozí operační zásah do dělohy, nejčastěji v podobě císařského řezu. Svůj podíl na vzniku má i aktivní přístup porodníků ve smyslu indukcí porodu. Diagnóza děložní ruptury by měla být učiněna co nejdříve, především ultrazvukovým vyšetřením, rozpoznáním patologického CTG a hlavně správným odhadem klinického stavu. Terapie děložní ruptury je výhradně chirurgická s nutností individuálního přístupu ke každé rodičce.
Byli jsme svědky rozsáhlé ruptury na děloze nezatížené jizvou, případ dokládá obtížnost včasného určení správné diagnózy. Otázka přesného času, kdy k ruptuře došlo, a jaký podíl na jejím vzniku hrálo podání prostaglandinů, zůstává nezodpovězena.
MUDr. Dominik Habeš
Porodnická a gynekologická klinika
Fakultní nemocnice
Sokolská 581
500 05 Hradec Králové
e-mail: dominik.habes@seznam.cz
Sources
1. Al-Zirqi, I., Stray-Pedersen, B., Forsén, L., et al. Uterine rupture: trends over 40 years. BJOG, 2016, 123(5), p. 780–787.
2. Ayres, AW., Johnson, TRB., Hayashi, R. Characteristics of fetal heart rate tracings prior to uterine rupture, Int J Gynecol Obstet, 2001, 74(3), p. 235–240.
3. Bujold, E., Blackwell, S., Gauthier, R. Cervical ripening with transcervical Foley catheter and the risk of uterine rupture. Obstet Gynecol, 2004, 103, p. 18–23.
4. Caughey, AB., Shipp, TD., Repke, JT., et al. Rate of uterine rupture during a trial of labor in women with one or two prior cesarean deliveries. Am J Obstet Gynecol, 1999, p. 872–876.
5. Chuang-Yaw, C., Szu-Yuan, C., I-Lin, C. Silent uterine rupture in an unscarred uterus. Taiwan J Obstet Gynecol, 2006, 45, p. 250–252.
6. Čech, E., Hájek, Z., Maršál, K., a kol. Porodnictví, 2. vyd., Praha: Grada, 2006, s. 444–446.
7. Delecoura, L., Rudigozabc, RC., Dubernardac, G. Pregnancy and delivery after complete uterine rupture. J Gynecol Obstet Hum Reprod, 2018, 47(1), p. 23–28.
8. Erez, O., Dukler, D., Novack, L., et al. Trial of labor and vaginal birth after cesarean section in patients with uterine Müllerian anomalies: a population-based study. Am J Obstet Gynecol, 2007, p. 537–548.
9. Esposito, M., Menihan, C., Malee, M. Association of interpregnancy interval with uterine scar failure in labor: a case-control study. Am J Obstet Gynecol, 2000, 183, p. 1180–1183.
10. Flamm, BL., Goings, JR., Liu, Y. Elective repeat cesarean delivery versus trial of labor: a prospective multicenter study. Obstet Gynec, 1994, p. 927–932.
11. Hofmeyr, G., Say, L., Gulmezoglu, A. WHO Systematic review of maternal mortality and morbidity: the prevalence of uterine rupture. BJOG, 2005, 112(9), p. 1221–1228.
12. Hruska, KM. Coughlin, BF., Coggins, AA., et al. MRI diagnosis of spontaneous uterine rupture of an unscarred uterus. Emerg Radiol, 2006, p. 186–188.
13. Chibber, R., El-Saleh, E., Al Fadhli, A., et al. Uterine rupture and subsequent pregnancy outcome – how safe is it? A 25-year study. J Matern-Fetal Neonat Med, 2012, 23, p. 421–424.
14. Jastrow, N., Roberge, S., Gauthier, R., et al. Effect of birth weight on adverse obstetric outcomes in vaginal birth after cesarean delivery. Obstet Gynecol, 2010, p. 338–343.
15. Johnson, C., Oriol, N. The role of epidural anesthesia in trial of labor. Reg Anesth, 1990, p. 304–308.
16. Kaczmarczyk, M., Spare, P., Terry, P., et al. Risk factors for uterine rupture and neonatal consequences of uterine rupture: a population-based study of successive pregnancies in Sweden. BJOG, 2007, 114(10), p. 1208–1214.
17. Leung, AS., Leung, EK., Paul, RH. Uterine rupture after previous cesarean delivery: maternal and fetal consequences. Am J Obstet Gynecol, 1993, 163(4), p. 945–950.
18. Lydon-Rochelle, M., Holt, VL., Easterling, TR., et al. Risk of uterine rupture during labor among women with a prior cesarean delivery. N Engl J Med, 2001, p. 3–8.
19. Macones, G., Cahill, A., Pare, E., et al. Obstetric outcomes in women with two prior cesarean deliveries: is vaginal birth after cesarean delivery a viable option? Am J Obstet Gynecol, 2007, 192, p. 1223–1229.
20. Nkwabong, E., Kouam, L., Takang, W. Spontaneous uterine rupture during pregnancy: case report and review of literature. African J Reprod Health, 2007, 11(2), p. 107–112.
21. Pettersson, KW., Grunewald, C., Thomassen, P. Uterine rupture and perinatal outcome. AOGS, 2007, 86(11), 2007, p. 1337–1341.
22. Posthumus, L., Donker, ME. Uterine rupture in a primigravid patient, an uncommon but severe obstetrical event: a case report. J Med Case Reports, 2017, p. 339.
23. Ravasia, DJ., Brain, PH., Pollard, JK. Incidence of uterine rupture among women with müllerian duct anomalies who attempt vaginal birth after cesarean delivery. Am J Obstet Gynecol, 1999, p. 877–881.
24. Szu-Han, Y., Yao-Lung, C., Chih-Feng, Y. Rupture od the scarred and unscarred gravid uterus: outcomes and risk factors analysis. Taiwan J Obstet Gynecol, 2018, p. 248–254.
25. Thakur, A., Heer, MS., Thakur, V., et al. Subtotal hysterectomy for uterine rupture. Int J Gynec Obstet, 2001, 74(1), p. 29–33.
26. Vaknin, Z., Maymon, R., Mendlovic, S., et al. Clinical, sonographic, and epidemiologic features of second - and early third-trimester spontaneous antepartum uterine rupture: a cohort study. Prenatal Diag, 2008, 28(6), p. 478–484.
27. Vandenberghe, G., Bloemenkam, K., Berlage, S., et al. The International Network of Obstetric Survey Systems study of uterine rupture: a descriptive multi-country population – based study. BJOG, 2018, p. 370–381.
28. Vilchez, G., Nazeer, S., Kumar, K., et al. Contemporary epidemiology and novel predictors of uterine rupture: a nationwide population-based study, Arch Gynecol Obstet, 2017, 296(5), p. 869–875.
29. Walsh, CA., O‘Sullivan, RJ., Foley, ME. Unexplained prelabor uterine rupture in a term primigravida. Obstet Gynecol, 2006, p. 725–727.
30. Zelop, C., Shipp, T., Repke, J., et al. Effect of previous vaginal delivery on the risk of uterine rupture during a subsequent trial of labor. Am J Obstet Gynecol, 2000, 183, p. 1184–1186.
31. Zwart, JJ., Richters, JM., de Vries, J., et al. Uterine rupture in the Netherlands: a nationwide population-based cohort study. BJOG, 2009, 16(8), p. 1069–1080.
Labels
Paediatric gynaecology Gynaecology and obstetrics Reproduction medicineArticle was published in
Czech Gynaecology

2019 Issue 5
-
All articles in this issue
- Efficacy of dienogest treatment of clinical symptoms of rectovaginal endometriosis
- Prophylactic bilateral iliac artery balloon occlusion during cesarean section in Jehova´s Witnesses patient
- A case report of acute apendicitis in puerperium
- Uterine rupture during pregnancy
- Heterotopic pregnancy Vital intrauterine pregnancy 12+4, vital ectopic pregnancy 11+4
- First-trimester screening for preeclampsia
- The role of mesenchymal-epithelial transition in endometrial function and receptivity
- ERAS protocol in gynecologic oncology
- Syndrome Mayer-Rokitansky-Küster-Hauser – uterine and vaginal agenesis: current knowledge and therapeutic options
- Current options of prediction of preterm labour
- Anatomy and biomechanic of the musculus levator ani
- Uterine leiomyomas with bizarre nuclei: analysis of 37 cases after laparoscopic or open myomectomy
- Czech Gynaecology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Syndrome Mayer-Rokitansky-Küster-Hauser – uterine and vaginal agenesis: current knowledge and therapeutic options
- ERAS protocol in gynecologic oncology
- First-trimester screening for preeclampsia
- Uterine rupture during pregnancy
