Morbus Darier a příbuzné dermatózy
Darier Disease and Related Disorders
Darier disease and Hailey-Hailey disease are autosomal dominant dermatoses caused by dysfunction of intracellular transport of Ca2+ ions leading to defects of keratinocyte adhesion followed by suprabasal acantholysis and dyskeratosis. Clinical lesions of various extent are usually worsened by influence of mechanical and thermal irritating factors. Etiopathogenesis of Grover disease has not been fully disclosed yet. Article reviews the typical and less common disease manifestations as well as contemporary therapeutic options.
Key words:
Darier disease – Hailey-Hailey disease – Grover disease – acantholytic dyskeratosis – Ca2+ ATPase – retinoids
:
Z. Plzáková 1; J. Štork 1; M. Šlajsová 1
:
Dermatovenerologická klinika 1. LF UK a VFN, Praha
přednosta prof. MUDr. Jiří Štork, CSc.
1
:
Čes-slov Derm, 85, 2010, No. 6, p. 309-316
:
Reviews (Continuing Medical Education)
M. Darier a M. Hailey-Hailey jsou autozomálně dominantně dědičná onemocnění podmíněná poruchou transportu Ca2+ iontů v buňce. Na tomto podkladě vzniká porucha soudržnosti keratinocytů s následnou suprabazální akantolýzou a dyskeratózou. Klinické projevy onemocnění mohou být různého rozsahu a jsou většinou zhoršovány mechanickými a tepelnými faktory. Etiopatogeneze m. Grover je zatím nejasná. Článek podává přehled typických i méně častých projevů onemocnění a uvádí současné možnosti terapie.
Klíčová slova:
m. Darier – m. Hailey-Hailey – m. Grover – akantolytická dyskeratóza – Ca2+ ATP-áza – retinoidy
ÚVOD
M. Darier a m. Hailey-Hailey dnes řadíme mezi autozomálně dominantně (AD) dědičné poruchy funkce Ca ATP-áz odpovědných za transport vápenatých iontů mezi endoplazmatickým retikulem či Golgiho komplexem a cytosolem. U obou onemocnění je kompletní penetrace, ale variabilní expresivita genové mutace s možným vlivem epigenetických a hormonálních faktorů při nástupu onemocnění (rozsah postižení je variabilní, dokonce u některých rodinných příslušníků se onemocnění klinicky neprojeví). Rozsáhlejší postižení může výrazně ovlivnit kvalitu života, včetně psychického stavu pacienta. U m. Grover defekt genů kódujících tyto enzymy nebyl prokázán. Klinicky jsou tyto nemoci řazeny mezi poruchy rohovění (akantolytické dyskeratózy) nebo mezi bulózní dermatózy.
Mikroskopicky je specifickým projevem těchto nemocí fokální suprabazální akantolýza a dyskeratóza – oba znaky mohou být uplatněny v rámci jednoho onemocnění v různém rozsahu. Dyskeratózu, tj. předčasnou, nekompletní, individuální keratinizaci, lze u m. Darier pozorovat už ve třetí vrstvě epidermis nad bazální membránou. Jev označovaný Ackermanem jako fokální akantolytická dyskeratóza charakterizuje fokální výskyt suprabazálních štěrbin v epidermis se zachovalými dermálními papilami a přítomnost akantolytických a dyskeratotických buněk ve všech epidermálních vrstvách doprovázené hyperkeratózou a parakeratózou. Kromě zmíněných onemocnění tyto změny někdy provází též lineární epidermální névus, akantolytickou aktinickou keratózu, akantolytický spinocelulární karcinom, verukózní dyskeratom, v slizniční lokalizaci vulvární a anální papulózní akantolytickou dyskeratózu. Vyskytuje se i u melanocytárních a vaskulárních névů, u maligního melanomu jako součást nádoru v jeho bezprostřední blízkosti; náhodně může být přítomna u condylomata acuminata, či v ložiskách pityriasis rosea.
Na základě současných poznatků lze přítomnost projevů m. Darier a m. Hailey-Hailey pouze v predilekčních oblastech kůže (a ne ve všech orgánech, které postihuje mutace) vysvětlit následovně:
- Keratinocyty využívají hlavně transportéry vápníku SPCA1 a SERCA 2b a nemají SERCA 3 jako v jiných tkáních, takže funkce poškozených ATPáz není kompenzována.
- Kůže je nejvíce vystavena mechanickým či jiným zevním provokačním faktorům.
- UV záření snižuje hladinu některých Ca ATPáz
Akantolýza vzniká na podkladě poruchy transportu (např. desmoplakinu) nebo glykosylace strukturních proteinů desmozomu při nízké intracelulární hladině vápenatých iontů, čím se narušuje formování desmozomu (3).
Dyskeratóza vzniká nejspíše následkem akantolýzy, která vyvolá anoikis (z řec. programovaná buněčná smrt při ztrátě kontaktu buňky s jinou buňkou nebo extracelulární matrix) a/nebo ovlivněním fosforylace proteinů a regulace genů důležitých pro diferenciaci a proliferaci keratinocytů s následnou poruchou fyziologického rohovění.
MORBUS DARIER
Toto onemocnění známe také pod názvem (dys)keratosis follicularis nebo morbus Darier-White. Bylo popsáno nezávisle F. J. Darierem a J. C. Whitem v roce 1889.
Etiopatogeneze
Onemocnění je podmíněno mutací ATP2A2 genu v chromozomální oblasti 12q23-24, který kóduje protein SERCA 2 – ATPázu v sarkoplazmatickém retikulu. Mutace je přítomna i u některých lineárních akantolytických dyskeratotických epidermálních névů a acrokeratosis verruciformis Hopf, která se dnes považuje za jeden z fenotypových projevů m. Darier.
Vzhledem k tomu, že projevy ve skutečnosti nejsou jen folikulárně vázané, ale postihují i interfolikulární epidermis a mohou postihovat i sliznice a nehty, je pojem (dys)keratosis follicularis zavádějící.
Epidemiologie
Incidence je přibližně 1 : 50 000. Muži jsou postiženi častěji anebo závažněji.
Klinický obraz
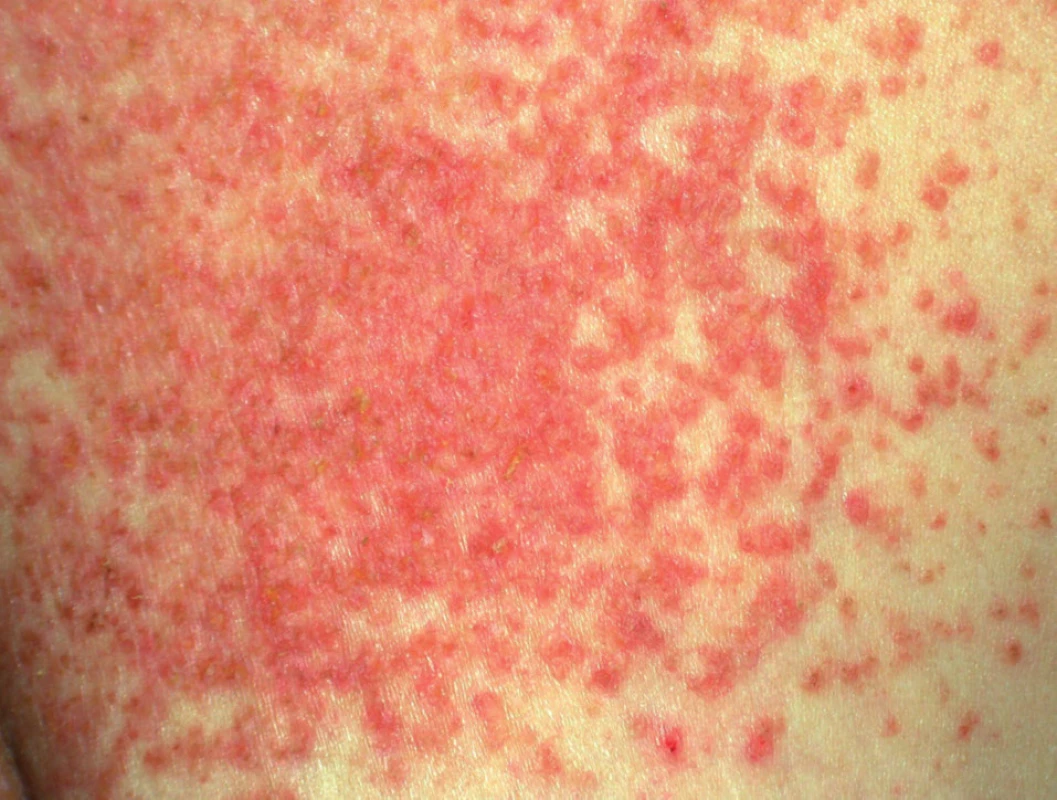
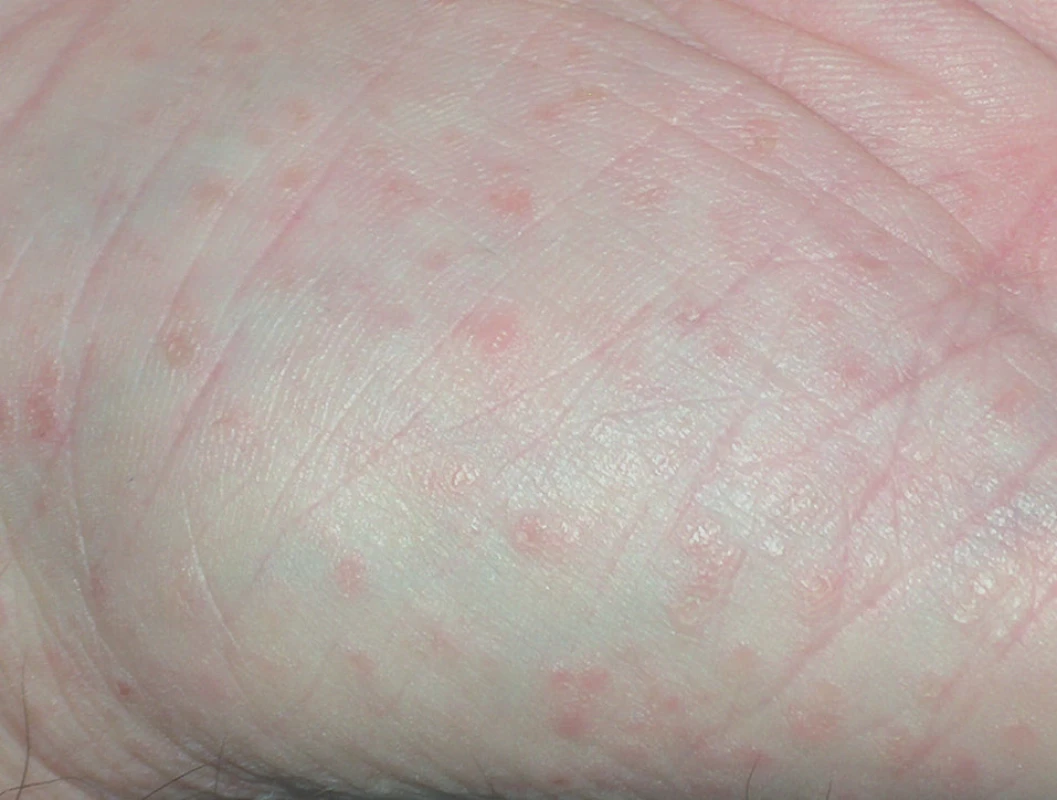
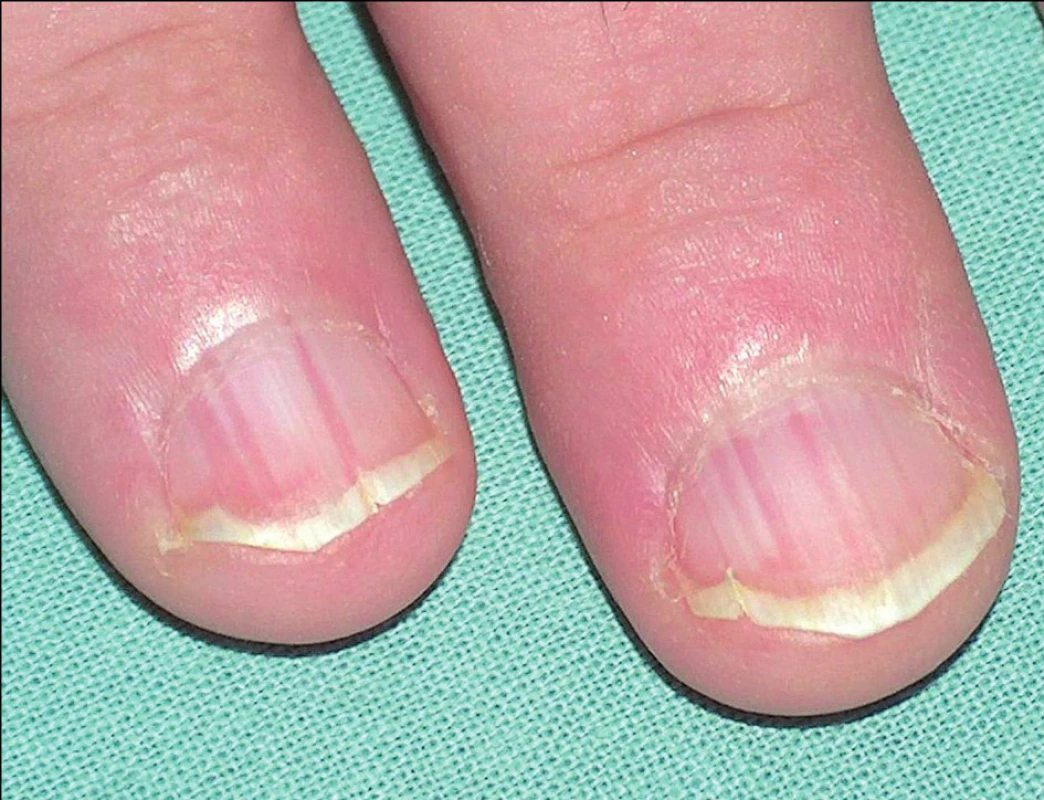
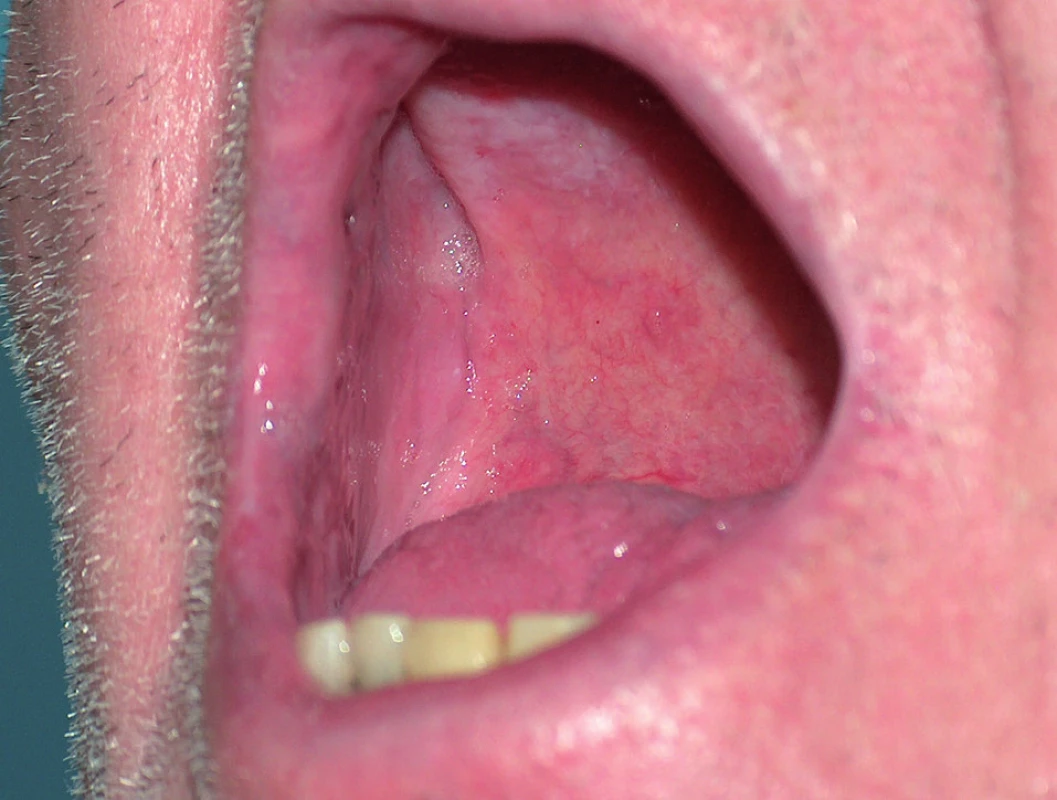
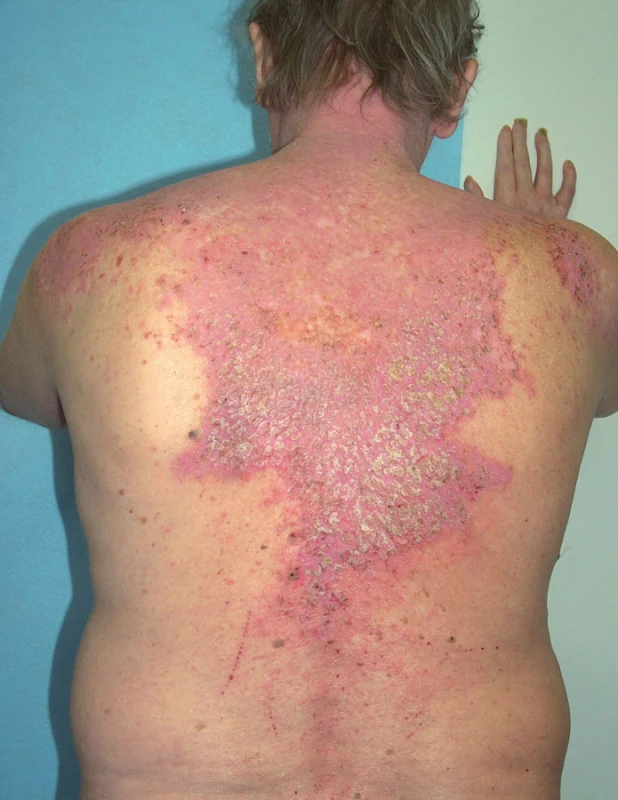
Onemocnění se manifestuje v dětství až v třetím deceniu, nejčastěji mezi 8. a 15. rokem, často začíná v létě. Ze začátku může být stanovena mylná diagnóza těžké seboroické dermatitidy či akné, protože projevy jsou lokalizovány na čele, spáncích, v nazolabiálních rýhách a ve kštici. Objevují se také v seboroických oblastech hrudníku a zad (obr. 1), v záhybech, na šíji, v axilách a tříslech, pod prsy (obr. 2). Typické jsou kónické papuly s drsnými, špinavě hnědými, pevně lnoucími keratotickými čepy, po jejichž odstranění zbývají trychtýřovité vkleslinky. Papuly se seskupují ve větší ložiska až plochy (obr. 3), s možnou macerací, mokváním, nepříjemným zápachem a sekundární infekcí zejména v intertriginózní lokalizaci. Zřídka v klinickém obraze dominuje fragilita kůže a tvorba bolestivých erozí a fisur nebo vezikulobulózní projevy. Na dlaních a ploskách bývá patrné přerušování a neuspořádanost dermatoglyfů, drobné dolíčkování, někdy s keratotickými čepy až keratodermií (obr. 4). K obrazu onemocnění patří i podélné rýhování nehtů, subunguální hyperkeratózy a třískovité hemoragie. Střídání bílých a červených longitudinálních pruhů a distální zářez tvaru V na nehtové ploténce jsou pro m. Darier patognomonické (obr. 5). V dutině ústní mohou být přítomny bílé ploché papuly, zpočátku se tvořící na patře či bukální sliznici, někdy s centrální depresí, splývající v ložiska, které sliznici dodávají hrbolatý, dlažbovitý vzhled (obr. 6). Může být postižena i sliznice genitálu a rekta. Ve kštici a na areolách se někdy tvoří hyperkeratóza či krustózní ložiska ve kštici spojená většinou s minimální ztrátou vlasů. Rozsáhlé a zánětlivé projevy někdy bývají doprovázeny pruritem. K exacerbaci přispívají teplo, vlhko, pocení a slunění, léky s obsahem lithia (kromě jiného ovlivňuje aktivitu cAMP a inozitoltrisfostátu, a tím aktivuje proliferaci epidermálních buněk, či ovlivňuje intracelulární hladinu kalcia) a diltiazemu (snižuje intracelulární hladinu kalcia). Rozsah projevů je různý – od řídkého výsevu keratotických papul nebo lokalizovaných projevů k výraznému plošnému či hypertrofickému postižení. U bolestivých erozivních či vezikulobulózních projevů je nutné vyloučit superinfekci herpes simplex virem. Bakteriální superinfekce je častá a přispívá ke zhoršení projevů onemocnění. Stafylokoky navíc potencují akantolýzu produkcí exogenních proteáz a ceramidáz.
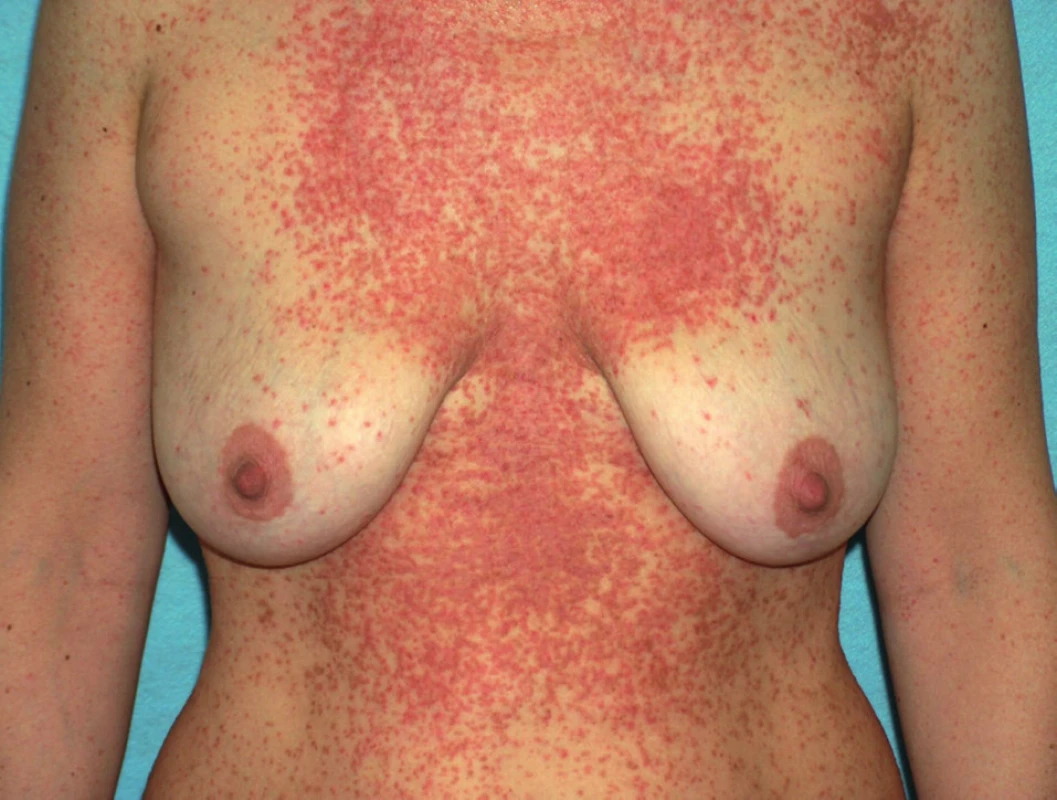
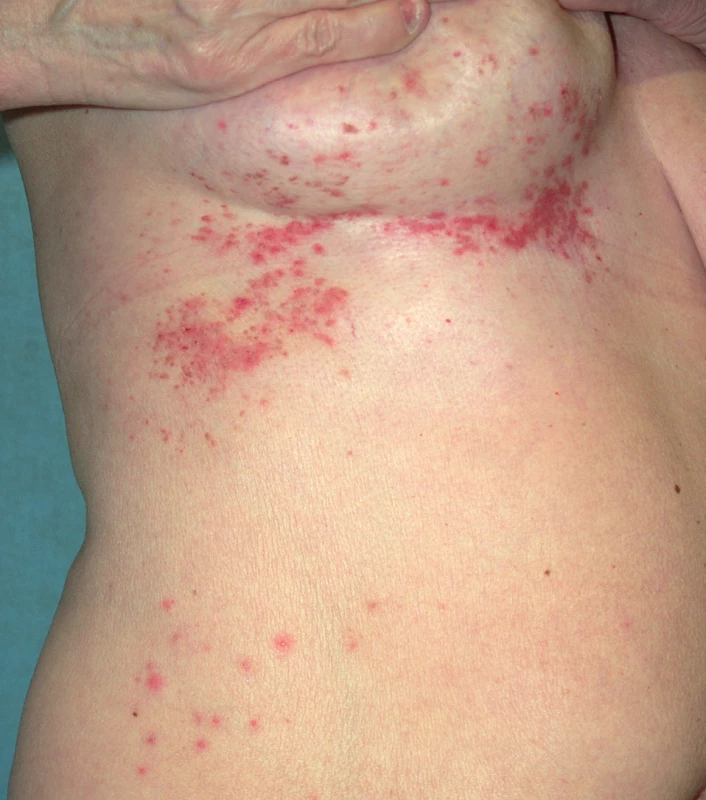
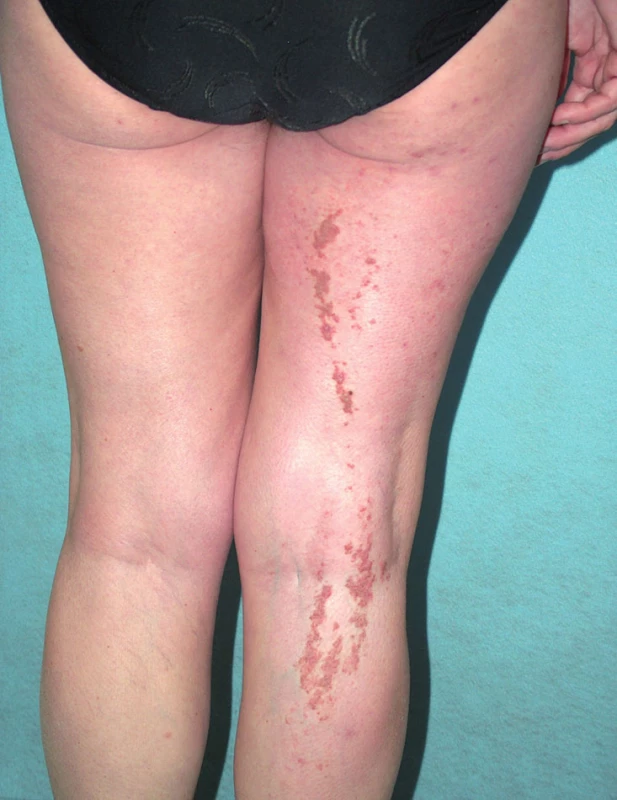
Segmentální formy morbus Darier se projevují lineární konfigurací projevů lokalizovaných v Blaschkových liniích. Segmentální forma 1 je charakteristická unilaterálním postižením a je následkem postzygotické somatické genetické mutace – genetický mozaicismus (obr. 2, 7 – stejná pacientka). Tato forma může být dědičná (generalizované onemocnění) pouze v případě, že je mutace lokalizována v prekurzorech zárodečných buněk – gonadální mutace. Segmentální forma 2 zahrnuje zvýrazněné lineární projevy ve spojení s generalizovaným postižením a vyplývá z kombinace mutace zárodečné (do stadia zygoty) a mutace somatické (3).
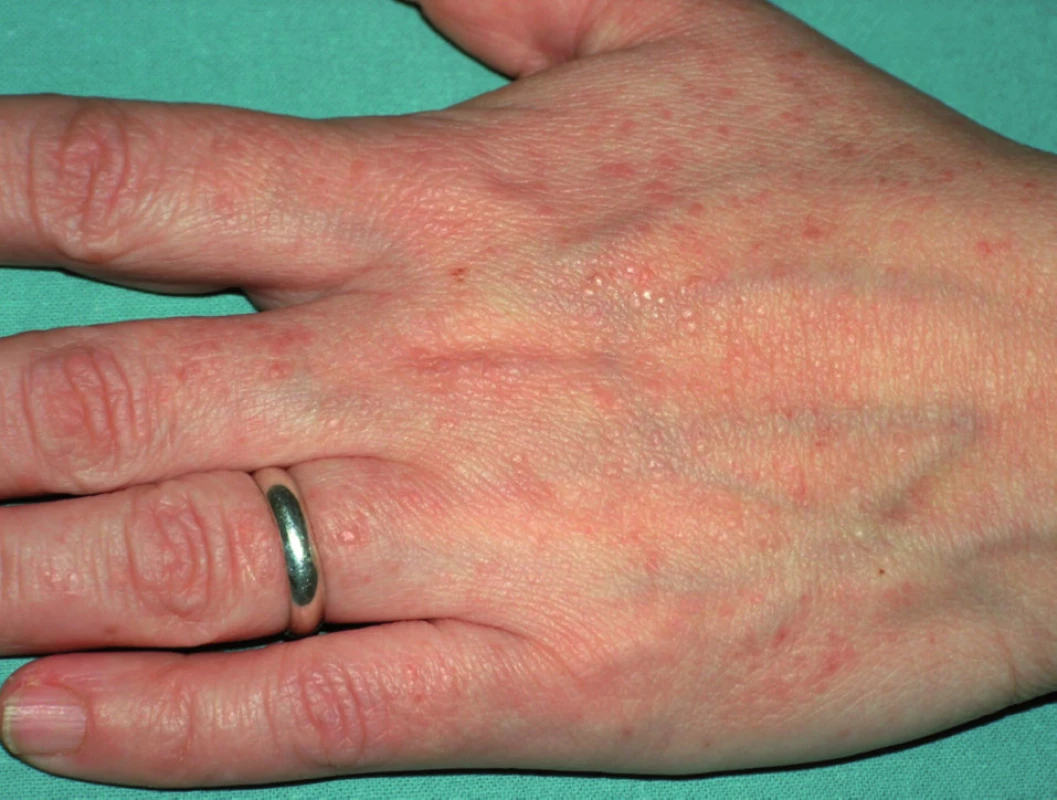
Přítomnost několika papul až jejich velkého počtu – drobných, do několika milimetrů velkých, plochých papul barvy kůže, připomínajích verrucae planae, na dorzálních a laterálních stranách rukou a nohou je označována acrokeratosis verruciformis Hopf (obr. 8). Většinou doprovází jiné projevy m. Darier, ale může se vyskytovat i jako lokalizovaná forma nemoci.
Při postižení výstelky vývodů slinných žláz dochází k jejich obstrukci a zvětšení žlázy.
V terénu postiženém m. Darier může dojít ke vzniku spinocelulárního karcinomu (1).
Je známá asociace m. Darier a neuropsychiatrických onemocnění (epilepsie, mentální retardace, deprese, bipolární afektivní porucha) přítomná asi u 5 % pacientů, ale zatím není prokázána korelace mezi genotypem a fenotypovými projevy, i když role porušené exprese ATP2A2 v CNS je zřejmá (5, 12). Roli může hrát i bezprostřední lokalizace genu pro bipolární poruchy a v nemalé míře je psychický stav pacienta odrazem těžkého postižení kůže.
Histologický obraz
Histologický nález je typický. Zastihneme hyperkeratózu, parakeratózu, atrofii nebo akantózu epidermis. Suprabazální akantolýza se projeví tvorbou šterbin až lakun (obr. 9), dyskeratóza keratinocytů má formu corps ronds i grains (obr. 10). Corps ronds – kulaté keratinocyty s pyknotickým jádrem a dvojitým (světlým a tmavým) lemem cytoplazmy považoval Darier za infekční agens způsobující onemocnění. Cytoplazma corps ronds obsahuje hojně cytoplazmatických vakuol a je rozdělena prstencem tonofilament na juxtanukleární a periferní zónu. Grains představují malé oválné keratinocyty s bazofilním podlouhlým jádrem charakterizované pyknózou jádra, dezintegrací mitochondrií a hojnými svazky tonofilament. Nacházejí se v horních vrstvách epidermis, nebo v okolí akantolytických štěrbin. V horním koriu bývá přítomen mononukleární infiltrát.
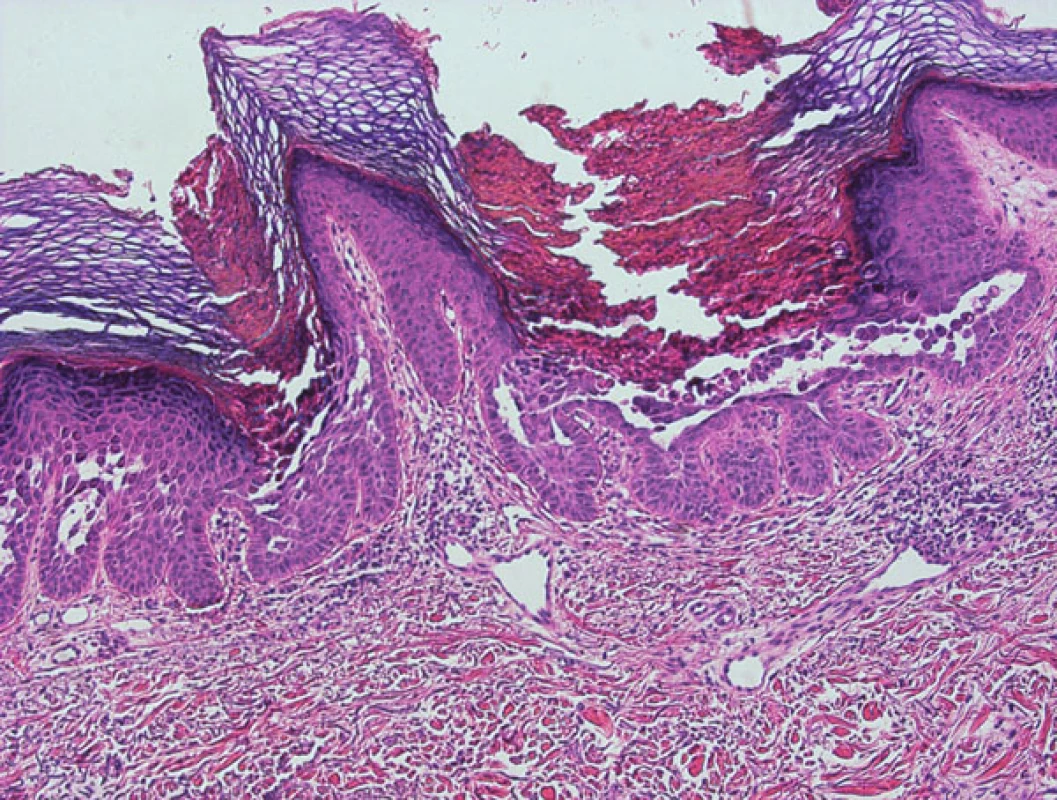
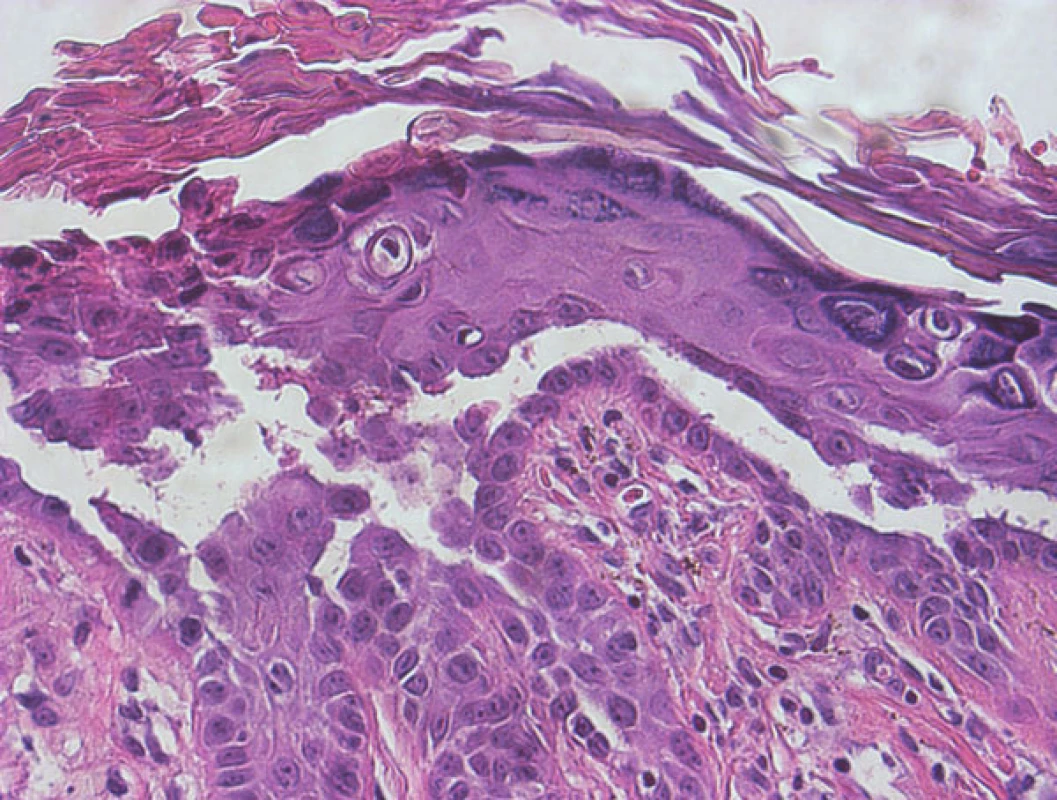
Přímá imunofluorescence je negativní.
Diferenciálně diagnosticky lze uvažovat o dermatitis seborrhoica, m. Hailey-Hailey, m. Grover, pemphigus vegetans, favus ve kštici, ILVEN u lineární formy, lichen ruber planus, acroelastoidosis, verrucae planae nebo epidermodysplasia verruciformis u acrokeratosis verruciformis Hopf.
Terapie
Léčba onemocnění bývá obtížná. Preventivní opatření spočívají ve vyloučení provokačních faktorů. Doporučuje se volné bavlněné oblečení, důsledná ochrana před slunečním zářením, dezinfekční mycí přípravky, hydratace kůže. Přípravky s obsahem urey a kyseliny mléčné odstraňují keratotické nánosy.
V době exacerbace se léčba opírá hlavně o lokální kortikosteroidy, které působí protizánětlivě a tlumí svědění, ale jejich efekt je bohužel často nedostačující. Lokální antiseptické přípravky redukují bakteriální kolonizaci a snižují nepříjemný zápach. Lokální nebo celková antibiotická a antivirová terapie nebo lokální antimykotika jsou nutností u superinfekce. U mírných projevů lze použít lokální retinoidy. Několik publikací uvádí efekt 5-fluorouracilu v krému. Aplikace 1–2krát denně po minimálně měsíčním používaní navodila remisi projevů na 2–6 měsíců – maximální plocha postižení hodnocena podle BSA byla v těchto případech 30 %, byli ošetřeni pouze 4 pacienti a u dvou z nich byla terapie doplněna lokálními kortikosteroidy nebo retinoidy perorálně. Monitorované hladiny 5-fluorouracilu a jeho metabolitů v séru nepřesáhly dolní hladinu detekovatelnosti (13).
U těžších forem volíme celkovou terapii acitretinem 0,6 mk/kg/den nebo izotretinoinem 0,5–1 mg/kg/den. Doporučuje se začít vyšší dávkou, kterou lze snížit, když je nemoc pod kontrolou nebo v zimě. Někteří pacienti vyžadují celkovou terapii pouze v létě. U žen fertilního věku je nutné vyloučení gravidity a hormonální antikoncepce. Objevují se klasické nežádoucí účinky: fragilita kůže, suchost sliznic, pruritus atd. Je nutné pravidelně monitorovat hladinu triacylglycerolů, cholesterolu a jaterních enzymů. Po ukončení terapie dochází k exacerbaci projevů.
Hormonální antikoncepce může pozitivně ovlivnit premenstruální exacerbace. Dále lze zvážit podávání cyklosporinu A, krátkodobě systémových kortikosteroidů a lokálního takrolimu, zejména u ekzematizovaných projevů s významnou zánětlivou složkou (11), laserovou ablaci ložisek (Erb-YAG, CO2, pulzní barvivový laser). Chirurgická excize, eventuálně s následnou transplantcí kožních štěpů, je na místě u rezistentních flexurálních a hypertrofických projevů, botulotoxin lze indikovat jako adjuvantní terapii, která minimalizuje pocení – důležitý faktor exacerbace onemocnění.
Ojediněle popsaný přiznivý efekt fotodynamické terapie, nebyl v jiných pracích potvrzen, spíše došlo k tvorbě nových projevů (14).
MORBUS HAILEY-HAILEY
Nemoc, často nazývanou i pemphigus chronicus benignus familiaris, dříve také dyskeratosis bullosa hereditaria, popsali bratři Haileyové v roce 1939, ještě dříve byla popsána Gougerotem a Alleém, kteří ji ale považovali za epidermolysis bullosa simplex.
Etiopatogeneze
Onemocnění je způsobeno mutací ATP2C1 genu v chromozomální oblasti 3q21-24.
Tento gen kóduje protein hPMR1 – Ca/Mn ATPázu v Golgiho komplexu. Deplece vápníku v Golgiho komplexu ovlivňuje zpracování proteinů včetně adhezivních molekul. Existuje celá řada mutací genu, u kterých lze pozorovat akantolýzu i v adnexálních strukturách kůže. Roli může hrát i snížená hladina ATP v keratinocytech narušující organizaci aktinu v zonula adherens (3).
Epidemiologie
Incidence onemocnění je přibližně stejná, jako bývá u m. Darier – 1 : 50000.
Klinický obraz
Jedná se o chronické recidivující onemocnění, manifestující se nejdříve v pubertě, nejčastěji však mezi 20. a 40. rokem. Provokačními faktory jsou teplo, pocení, vlhkost, tření, UV záření, infekce, jiné dermatitidy, alergeny nebo léky, u žen je možné zhoršení v průběhu menstruace. Projevy jsou lokalizovány na šíji, ve velkých kožních záhybech (axily, třísla, postranní partie krku, pod prsy). Na erytematózní nebo i normální spodině dochází za případného současného svědění k přechodnému výsevu izolovaných nebo splývajících puchýřků až bul, které rychle přecházejí v erodované plochy překrývající se drobnými krustoskvamami (obr. 11). Tyto se zase snadno strhávají a zanechávají vlhnoucí eroze. Pokud jsou zastiženy puchýře, bývá to nejčastěji na okraji projevů (obr. 12). Ložiska jsou okrouhlá, rozšiřují se do periferie – splýváním a novými výsevy mohou vzniknout circinární projevy. Později dochází k tvorbě vegetací a ložiska připomínají prašnou silnici vysychající po dešti (obr. 13). Méně často bývá postižena kštice, perianální či vulvární oblast. Postižení sliznic (spojivka, sliznice dutiny ústní, jícnu, vagíny) je velmi vzácné, můžeme pozorovat bělavé papulky nebo ložiska podobná leukoplakii.
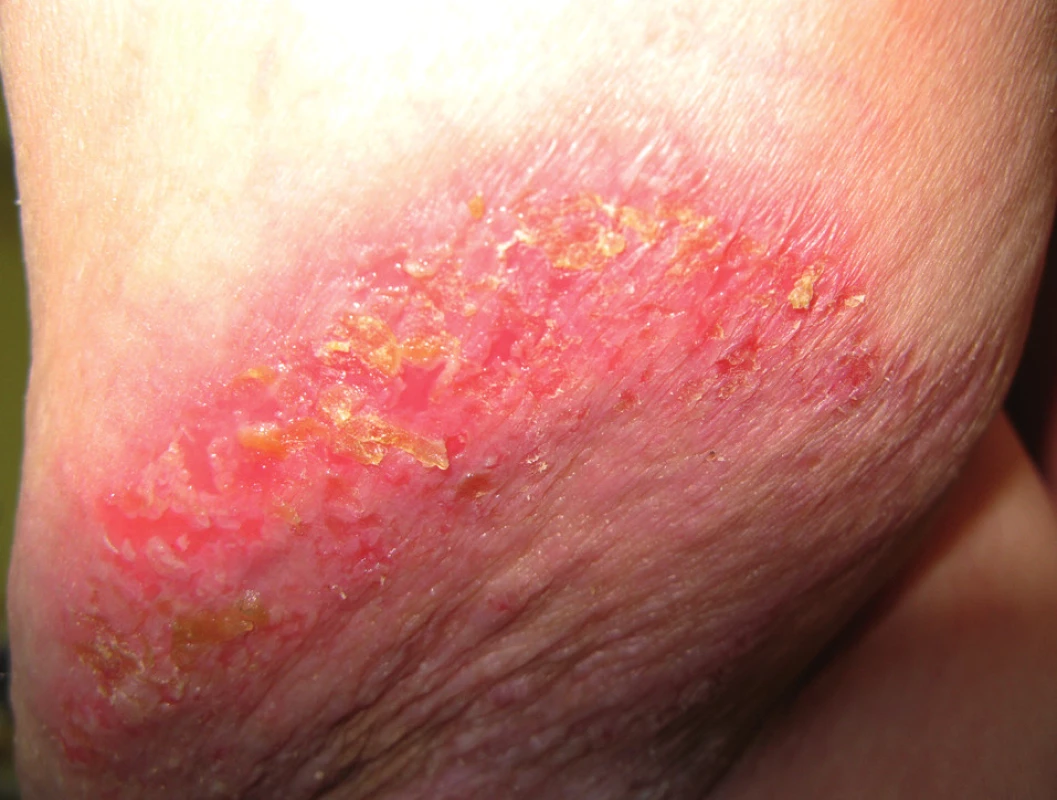
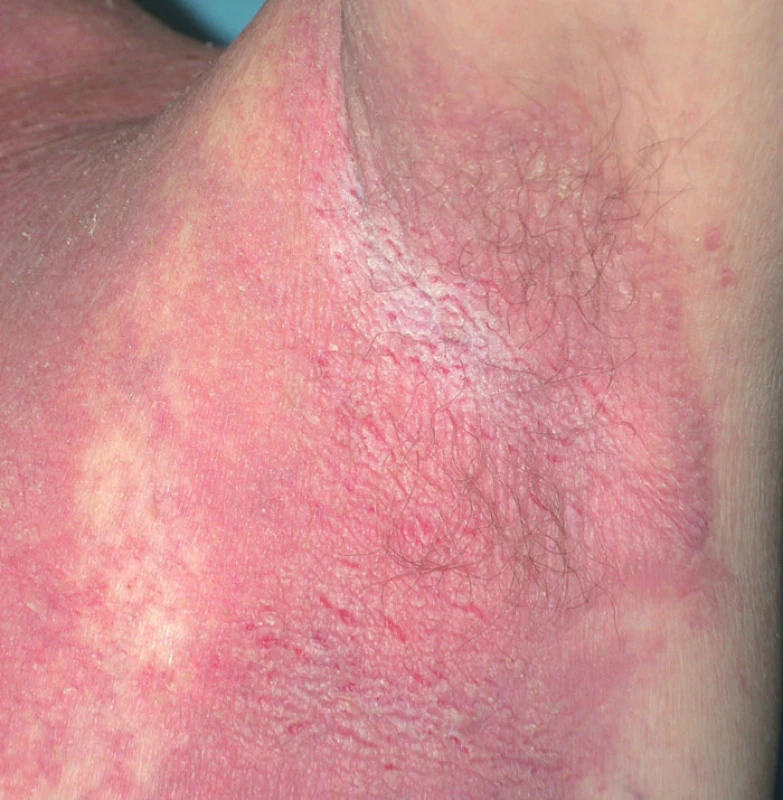
Bakteriální a virová superinfekce je významným faktorem ovlivňujícím průběh onemocnění, obdobně jako u m. Darier.
Palmoplantární punktátní keratodermie a longitudinální leukonychie také patří k projevům onemocnění. Projevy někdy trvají léta a střídají je dlouhá období bez projevů, které se hojí bez jizvy s hyperpigmenací.
Zřídka se vyskytují segmentální formy 1 a 2 na stejném podkladě jako u m. Darier.
Histologický obraz
Epidermis je akantotická s přítomností suprabazálních štěrbin, s akantolýzou postihující celou šíři epidermis, vedoucí k rozvolnění keratinocytů a obrazu přípomínajícímu rozpadající se cihlovou zeď (obr. 14). Dyskeratóza bývá nevýrazná, vzácně se vyskytují buňky typu corps ronds. Epidermální změny doprovází nevýrazný perivaskulární mononukleární infiltrát v koriu. Epitel adnex není postižen.
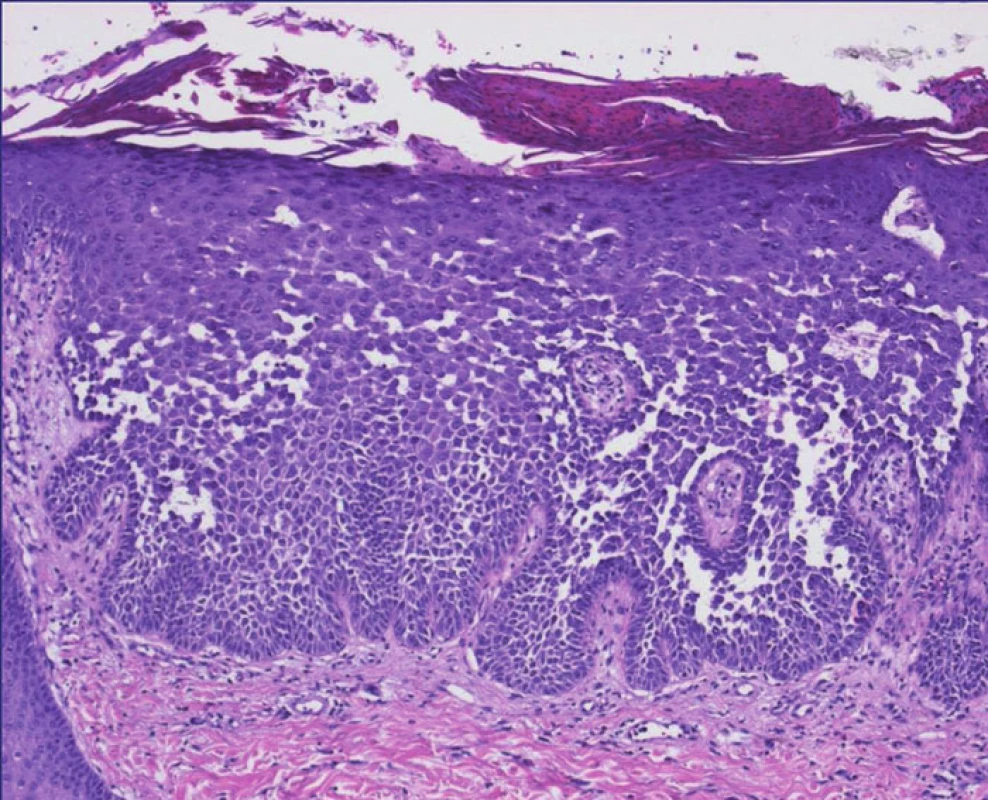
Přímá imunofluorescence je negativní.
Diferenciálně diagnosticky nutno odlišit intertrigo, candidosis intertriginosa, morbus Darier, pemphigus vegetans, v oblasti perigenitální i condylomata acuminata.
Terapie
Zevní péče je stejná jako u předchozího onemocnění. V literatuře se častěji uvádí využití takrolimu a syntetických derivátu vitaminu D, které se ovlivněním intracelulární hladiny vápníku v keratinocytech mohou podílet na inhibici akantolýzy (10). Z celkově podávaných preparátů, mimo těch užívaných u m. Darier, literatura uvádí ještě dapson či metotrexát. U refrakterní nemoci je popsán i efekt 12týdenní biologické terapie alefaceptem s následnou mírnou remisí onemocnění po 5 měsících, kontrolovanou lokální terapií (4). Laserovou ablaci, chirurgické řešení nebo botulotoxin lze využít obdobně jako u m. Darier. Ojedinělé reference o využití radioterapie (celková dávka 20 Gy s energií 7,5 MeV v10 frakcích) udávají různě uspokojivou délku remise onemocnění (9). Z novějších možností terapie lze uvažovat o využití lokálních aminoglykosidů, které by mohly pomoci v terapii genodermatóz, u nichž mutace vede k tvorbě předčasného stop kodonu, ke kterým patří i část případů m. Hailey-Hailey. Uplatňují se jako tzv. „readthrough-inducing agent“ (obchází stop kodon a umožní správné přečtení celého genu). Chybí však klinické zkušenosti (7).
MORBUS GROVER
Onemocnění bylo popsáno R. Groverem v roce 1970. Původní skupina pacientů byla charakteristická přechodným průběhem onemocnění (do 3 měsíců), proto je běžně používán název tranzitorní akantolytická dermatóza. Později byly publikovány případy s chronickým průběhem, které se někdy označují chronická/perzistující (benigní) akantolytická dermatóza. Obecně lze použít i název benigní papulózní akantolytická dermatóza.
Etiopatogeneze
Příčina onemocnění není známa. Nejedná se o mutaci Ca ATPáz. V buněčné membráně keratinocytů je snížená exprese syndecanu-1, který se uplatňuje při mezibuněčné adhezi. Uvažovalo se o možném vlivu poškození a okluze vývodů ekrinních žláz, eventuálně o imunitní odpovědi organismu na jiné primární kožní změny. Podle některých autorů lze na onemocnění nahlížet také jako na syndrom vyvolaný různými příčinami, jelikož může být asociováno s atopickou a asteatotickou dermatitidou, psoriázou, alergickou nebo iritační kontaktní dermatitidou (16).
Epidemiologie
Onemocnění postihuje především muže staršího věku. Poměr postižení mužů a žen je 3 : 1.
Klinický obraz a průběh onemocnění
Hlavním příznakem vedoucím k vyšetření bývá silné svědění neúměrné klinickým projevům. Onemocnění typicky postihuje trup (obr. 15). Na hrudníku, zádech a břiše se objevují drobné ploché červenohnědé někdy keratotické papuly, méně i vezikuly až krusty (obr. 16). Mohou být postiženy i končetiny. Někdy, zvláště u chronických forem, mohou projevy splývat do větších, neostře ohraničených ploch. Také může být přítomna eozinofilie či zvýšená hladina IgE (15).
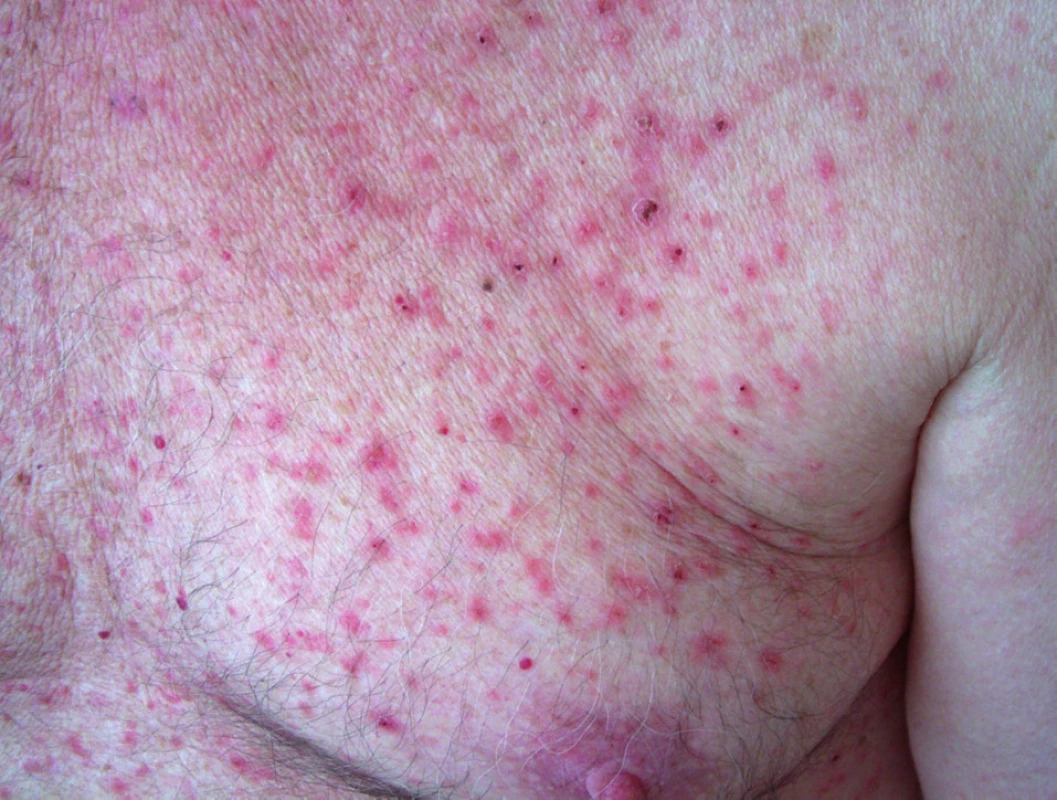
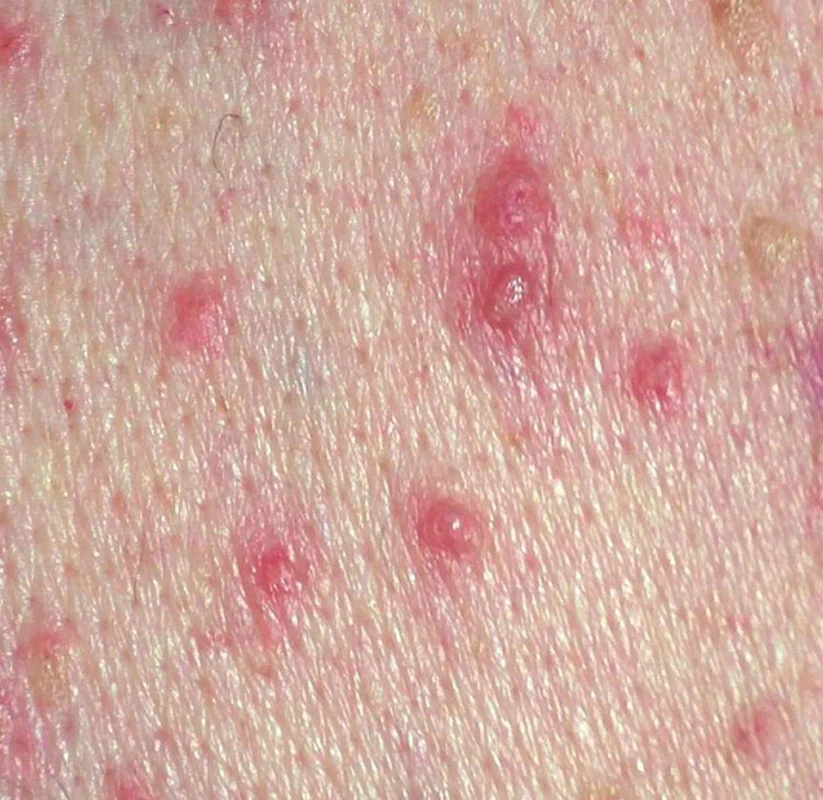
Často se projevy objeví či zhorší při extrémních teplotách – při zapocení, v zimních měsících při přesušení kůže suchým vzduchem v důsledku používání ústředního topení, nebo naopak v létě po sluneční expozici. Onemocnění častěji postihuje hospitalizované pacienty. Ojediněle mohou být projevy vyvolány léky např. D-penicilaminem, cetuximabem. Jindy není pozorován žádný vyvolávající faktor. Podle retrospektivní studie onemocnění trvá několik týdnů až měsíců u 43 % postižených. Bohužel, často bývá i chronické (11 %) či recidivující (46 %), proto původní název tranzitorní akantolytická dermatóza zcela neodpovídá realitě (viz výše) (2). M. Grover byl popsán se statisticky významně vyšší incidencí i u pacientů s leukémií. Vztah těchto onemocnění zatím zůstává neobjasněn.
Histologický obraz
Epidermální změny jsou ohraničené a v časných stadiích může být diagnóza obtížná – objevuje se elongace epidermálních čepů a mírná fokální akantolýza (8). Akantolytické změny mohou připomínat obraz více onemocnění: m. Hailey-Hailey, m. Darier, pemphigus vulgaris nebo spongiotický ekzém. Je přítomna i dyskeratóza, později se objevuje akantóza epidermis. Někdy je pozorována exocytóza. V koriu se nachází superficiální infiltrát tvořený lymfocyty a eozinofily.
Přímá imunofluorescence je negativní nebo nespecifická.
Diferenciálně diagnosticky může připomínat scabies, folikulitídu, prurigo, miliaria rubra, morbus Galli-Galli nebo dermatitis herpetiformis Duhring.
Terapie
Důležité je omezení vyvolávajících vlivů, mírnější projevy jsou zvládnutelné lokálními kortikosteroidy. Popisuje se i efekt lokálních antibiotik, či kalcipotriolu (6).
Těžší průběh vyžaduje celkovou terapii retinoidy – bohužel někdy také neúčinnou. Lze indikovat i PUVA terapii nebo depotní kortikosteroidy i. m., u nejtěžších forem možno zvážit systémové kortikosteroidy, eventuálně metotrexát.
ZÁVĚR
Akantolytická dyskeratóza je znakem celé řady onemocnění. Zejména m. Darier a m. Hailey-Hailey mohou svým chronickým průběhem a rozsahem závažně ovlivňovat kvalitu života pacienta a být terapeutickým problémem pro ošetřujícího lékaře. Kauzální terapie těchto autozomálně dominantně dědičných poruch transportu vápenatých iontů bohužel zatím neexistuje.
Došlo do redakce 15. 10. 2010.
MUDr. Zuzana Plzáková, PhD.
Dermatovenerologická klinika 1. LF UK a VFN
U Nemocnice 2
128 08 Praha 2
E-mail: Zuzana.Plzakova@lf1.cuni.cz
Sources
1. ALEXANDRESCU, DT., DASANU, CA., FARZANMEHR, H. et al. Development of squamous cell carcinomas in Darier disease: a new model for skin carcinogenesis? Br J Dermatol, 2008, 159 (6), p. 1378–1380.
2. DAVIS, MD., DINNEEN, AM., LANDA, N. et al. Grover’s disease: clinicopathologic review of 72 cases. Mayo Clin Proc, 1999, 74 (3), p. 229–234.
3. HOHL, D., MAURO, T. Darier disease and Hailey-hailey disease. In BOLOGNA, JJ., JORIZZO, JL., RAPINI, RP. Dermatology. Spain: Mosby Elsevier, 2008, p. 791–800.
4. HURD, DS., JOHNSTON, C., BEVINS, A. A case of Hailey-Hailey disease treated with alefacept (Amevive®). Br J Dermatol, 2008, 158 (2), p. 399–401.
5. JACOBSEN, NJ., LYONS, I., HOOGENDOORN, B. et al. ATP2A2 mutations in Darier’s disease and their relationship to neuropsychiatric phenotypes. Hum Mol Genet, 1999, 8 (9), p. 1631–1636.
6. JULLIARD, KN., MILBURN, PB. Antibiotic ointment in the treatment of Grover disease. Cutis, 2007, 80 (1), p. 72–74.
7. KELLERMAYER, R., AIELLO, DP., MISETA, A. et al. Aminoglycosides as potential pharmacogenetic agents in the treatment of Hailey-Hailey disease. J Invest Dermatol, 2006, 126 (1), p. 229–231.
8. MELWANI, PM., PARSONS, AC., SANGUEZA, OP. Early histopatologic changes in Grover disease. Am J Dermatopathol, 2010, 32 (6), p. 565–567.
9. NARBUTT, J., LESIAK, A., ARKUSZEWSKA, C. et al. Effective treatment of recalcitrant Hailey-Hailey disease with electron beam radiotherapy. JEADV, 2007, 21 (4), p. 567–568.
10. RAJPARA, SM., KING, CM. Hailey-Hailey disease responsive to topical calcitriol. Br J Dermatol, 2005, 152 (4), p. 816–817.
11. RUBEGNI, P., POGGIALI, S., SBANO, P. et al. A case of Darier’s disease successfully treated with topical tacrolimus. JEADV, 2006, 20 (1), p. 84–87.
12. RUIZ-PEREZ, VI., CARTER, SA., HEALY, E. et al. ATP2A2 mutations in Dariers’s disease: variant cutaneous phenotypes are associated with missense mutations, but neuropsychiatric features are independent of mutation class. Hum Mol Genet, 1999, 8 (9), p. 1621–1630.
13. SCHMIDT, H., OCHSENDORF, FR., WOLTER M. et al. Topical 5-fluorouracil in Darier disease. Br J Dermatol, 2008, 158 (6), p. 1371–1401.
14. VAN’T WESTEINDE, SC., SANDERS, CJ., VAN WEELDEN, H. Photodynamic therapy in a patient with Darier’s disease. JEADV, 2006, 20 (7), p. 870–872.
15. VOSMÍK, F., KRAJSOVÁ, I.: Chronická benigní akantolytická dermatóza – varianta přechodné akantolytické dermatózy Groverovy. Čs. Derm, 1980, roč. 55, č. 5, s. 301–308.
16. WEAVER, JL., BERGFELD, WF. Grover Disease (Transient Acantholytic Dermatosis). Arch Pathol Lab Med, 2009, 133 (9), p. 1490–1494.
Labels
Dermatology & STDs Paediatric dermatology & STDsArticle was published in
Czech-Slovak Dermatology

2010 Issue 6
Most read in this issue
- Darier Disease and Related Disorders
- Cutis Marmorata Teleangiectatica Congenita
- Light Acne Treatment
- Confluent and Reticulated Papillomatosis of Gougerot and Carteaud
