Léčba psoriázy v roce 2011
(komentovaný přehled novinek z amerických a německých doporučených postupů se zaměřením na ustekinumab)
Psoriasis Therapy in 2011 (Commented Review of American and German guidelines news focused on ustekinumab)
Many changes in psoriasis therapy have occurred due to intensive research of autoimmune, autoinflammatory and oncologic diseases. Last Czech guidelines for biologic therapy of psoriasis are dated to 2008, the updated version is in preparation. At international level the American and German guidelines are the most recent ones (2011), they are dealing also with topical therapy, phototherapy and classical systemic therapy. The article reviews these information focusing on changes, news and differences in comparison with the situation in the Czech Republic.
Key words:
psoriasis – topical and systemic therapy – American and German guidelines – ustekinumab
Authors:
N. Benáková
Authors‘ workplace:
Dermatovenerologická klinika 1. LF UK Praha
přednosta prof. MUDr. Jiří Štork, CSc.
; Dermatovenerologická ordinace Medicínské centrum Praha
vedoucí lékař MUDr. R. Klubal
Published in:
Čes-slov Derm, 86, 2011, No. 5, p. 225-231
Category:
Pharmacologyand Therapy, Clinical Trials
Overview
Léčba psoriázy díky intenzivnímu výzkumu v oblasti autoimunitních, autoinflamatorních a onkologických onemocnění zažívá řadu změn. Naše poslední doporučené postupy, zabývající se biologickou léčbou, jsou z roku 2008, nová aktualizace se připravuje. V mezinárodním měřítku jsou toho času (2011) nejčerstvější americká a německá doporučení, která se zabývají i léčbou lokální, fototerapií a klasickou celkovou léčbou. Článek shrnuje tyto informace se zaměřením na změny, novinky či odlišnosti od situace v České republice.
Klíčová slova:
psoriáza – lokální a celková léčba – americká a německá doporučení – ustekinumab
ÚVOD
Léčba psoriázy zažívá díky intenzivnímu výzkumu v oblasti autoimunitních, autoinflamatorních a onkologických onemocnění řadu změn – jde o cílenou léčbu biologiky a tzv. malými molekulami. S nimi se pojí i řada nových poznatků z patogeneze psoriázy, ale i z obecné imunopatofyziologie kůže. Také se velmi prohloubilo povědomí o souvislosti psoriázy s dalšími systémovými chorobami, především metabolickými a kardiovaskulárními komorbiditami – analogicky jako u atopie někteří autoři hovoří o psoriatickém pochodu [6]. Zdá se, že dlouhodobé snižování aktivity psoriázy odpovídající léčbou snižuje i riziko vzniku kardiovaskulárních komplikací. A zde jsou zajímavé potenciální možnosti současné léčby psoriázy i výše uvedených komorbidit léky, jako jsou např. statiny, nikotinamid a agonisté kyseliny nikotinové, glitazony a prostaglandiny, a to pro jejich dosud málo známé imunomodulační, protizánětlivé a antiproliferativní účinky [5].
A tak se s novými léčebnými postupy mění i celkový pohled na psoriázu a přístup k této chronické chorobě. Je zatěžující nejen pro pacienta, má i sociálně ekonomický dopad na společnost. Tudíž by snaha o optimální péči měla patřit k úkolům nejen pro dermatology a další lékaře, ale i stát prostřednictvím ministerstva zdravotnictví a zdravotních pojišťoven. Tito pacienti jsou převážně v produktivním věku, a pokud jim bude umožněna odpovídající léčba, mohou se zapojit do aktivního života včetně pracovního. Tedy řečeno současnou ekonomizovanou terminologií, prostředky zdravotního pojištění na rozdíl od jiných chorob pouze nečerpají a nespotřebovávají, ale do tohoto fondu přispívají a mohou přispívat.
V tabulce 1 je uveden současný přehled léčebných možností, vycházející z německých doporučení [11].
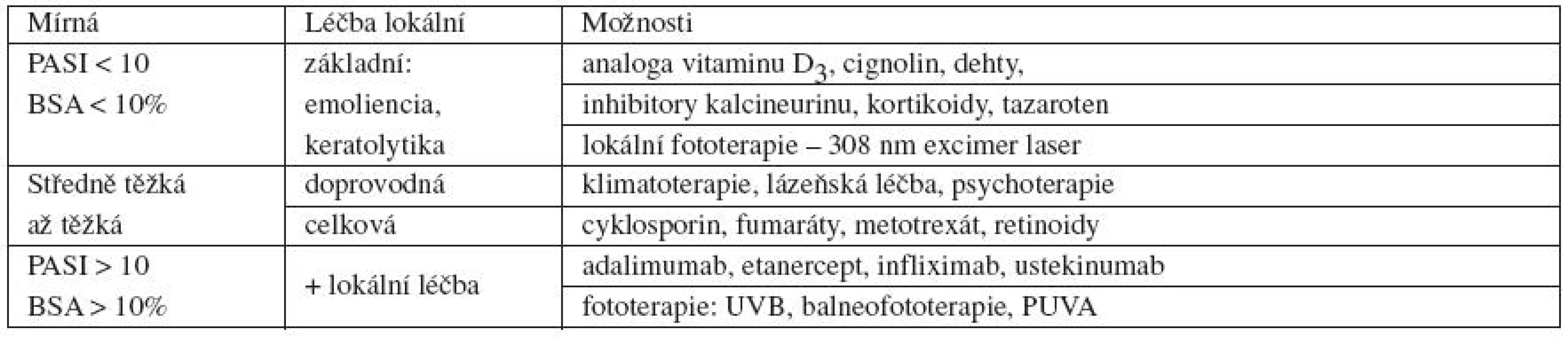
Cíle léčby psoriázy
V roce 2010 vyšla záslužná a užitečná práce [10] shrnující definování cílů celkové léčby psoriázy a z toho plynoucí rozhodovací postup. Zpracovala ho skupina předních expertů z řady evropských zemí pod vedením prof. Mrowietze (za Českou republiku participoval prof. Arenberger), a to na základě opakovaných konsenzuálních hodnocení objektivizovaných prostřednictvím metodiky Delphi. Jsou zde uvedeny charakteristiky závažnosti psoriázy – rozlišují se pouze dvě kategorie: mírná a středně těžká až těžká, včetně zvláštnějších případů, které posouvají jedince do závažnější kategorie (postižení kštice, genitálu, nehtů, plosek a dlaní atp.). Hodnota PASI 50 je stanovena jako minimum, které musí jakákoliv léčba dosáhnout, jinak je považována za neúčinnou. Úspěšná léčba je taková, jež dosáhne zlepšení PASI nad 75 % a v takové se doporučuje pokračovat. Za selhání léčby se tedy považuje stav, kdy nedojde ke zlepšení PASI minimálně o 50 %. Při částečné odpovědi, tedy zlepšení PASI o více než 50 %, avšak méně než o 75 %, přistupuje jako další, rozhodovací parametr kvalita života, vyjádřená indexem DLQI. Pokud DLQI dosahuje hodnoty 5 a více (tedy „horší“ kvalita života), doporučuje se léčbu upravit. Podobně jako PASI 50 představuje DLQI 5 minimum, které musí daný lék či metoda z hlediska základní úspěšnosti dosáhnout. Úprava léčby na obecné úrovni znamená zvýšení dávky léku nebo zkrácení intervalu podání léku nebo kombinaci s lokálním anebo jiným celkovým lékem či změnu na zcela jiný lék. Hodnocení se v indukční fázi provádí na konci (10.–24. týden), v udržovací fázi obvykle po 8 týdnech. Shora uvedené zásady jsou též součástí současných německých doporučení [11]. Cílem zmíněné práce bylo zlepšit péči o pacienty, tzn. zvýšit účinnost léčby a pomoci dermatologům objektivně posuzovat výsledky své léčby – celkové i lokální. Vhodně nastavené parametry posuzování nejsou pouze akademickou záležitostí, ale cenným nástrojem v situaci, kdy finanční prostředky jsou a budou limitované a kde rozhodování o léčbě má nejen odborné, ale i finanční a etické aspekty.
Doporučené postupy
Dermatologické společnosti reagují na nová léčiva aktualizací doporučených postupů (guidelines), a to jak z důvodů účinnosti a bezpečnosti, tak i nákladnosti léčby. Souhrn dostupných odborných informací a konsenzus k problematice biologické léčby, tedy určité doporučené postupy, vyšly v Čs. dermatologii v dvouletém intervalu (Benáková, Štork 2006, 2008), v mezidobí vyšel v Remediích současný přehled [7] a vydání aktualizace se připravuje na příští rok (Cetkovská, Kojanová). Evropské dermatologické fórum zpracovalo a v roce 2009 vydalo doporučení pro celkovou léčbu psoriázy, Britská asociace dermatologů vydala v témže roce své doporučené postupy pro biologika. Se stěžejními informacemi a i částečně kritickým komentářem byla naše dermatologická veřejnost záhy seznámena [4, 12].
Doporučené postupy se v poslední době zabývají kromě biologik také klasickou celkovou léčbou včetně fototerapie a ty nejpreciznější revidují a aktualizují i poznatky v léčbě lokální. A tak jsou jejich závěry prospěšné nejen pro specialisty z center a klinických pracovišť, ale pro každého dermatologa.
Celosvětově nejnovější (květen 2011) jsou toho času aktualizované postupy německé (DDG) a americké dermatologické společnosti (AAD), takže v době psaní tohoto článku byly dostupné pouze v on-line podobě. Německá doporučení [11] z hlediska spektra dostupných léčiv prakticky odpovídají situaci v České republice (kromě tazarotenu a fumarátů). Jedná se o rozsáhlý materiál s 429 citacemi. Velmi zevrubně probírají léčbu od lokální po celkovou a hodnotí kromě účinnosti pro praxi důležité farmakoekonomické faktory, jako je poměr nákladů k prospěchu léčby, se kterými musí při svém rozhodování každý dermatolog počítat. Také plánují vytvoření přehledné verze pro pacienty ke zvýšení jejich povědomí o léčbě, k poskytnutí pokynů pro optimální užívání a minimalizaci nežádoucích účinků, a k podpoře compliance. U nás jsme byli v jistém smyslu napřed, protože souhrnná publikace pro pacienty [1] vyšla již v roce 2003 a edukační letáčky k jednotlivým celkovým lékům včetně biologik byly koncipovány jako příloha knihy o psoriáze v roce 2007, a to tak, aby je ostatní kolegové mohli pro své pacienty používat [2]. Je však potřeba, aby se v tomto trendu pokračovalo a informace pro laickou veřejnost se seriózně aktualizovaly.
V roce 2011 zpracovala také Americká akademie dermatovenerologie aktualizaci amerických doporučených postupů, respektive další šestou část souhrnně věnovala léčbě psoriázy a psoriatické artritidy, kde se probírají všechny formy i lokalizace psoriázy od mírné až po těžkou (201 citací). Autoři pod vedením prof. Mentera zvolili k osvětlení problematiky didakticky zdařilou metodu kazuistických příkladů s následnou rozvahou – tedy situací z reálné klinické praxe, které se značně liší od případů v klinických studiích [9]. Závažnost psoriázy je v amerických doporučení rozdělena na tři kategorie, a to podle rozsahu postižení (BSA <5, 5–10 a >10 %); v úvahu je třeba brát i méně rozsáhlé postižení, které ale nemocného výrazně omezuje v běžném denním životě (obličej, genitál, dlaně a plosky). Z hlediska indikace celkové léčby a fototerapie uvádí americká doporučení rozsah nad 5 % BSA [9]. Německá doporučení rozlišují jednotně dvě kategorie, a to jak z hlediska závažnosti, tak indikace typu léčby: mírná psoriáza s BSA a PASI pod 10, kde bývá dostačující lokální léčba či lokální fototerapie, a středně těžká až těžká s BSA a PASI nad 10, kde je indikována fototerapie anebo celková léčba [11].
V následujícím textu je uvedeno krátké shrnutí z těchto publikací se zaměřením na změny, novinky či odlišnosti od situace v České republice a stávajících doporučení.
Lokální léčba
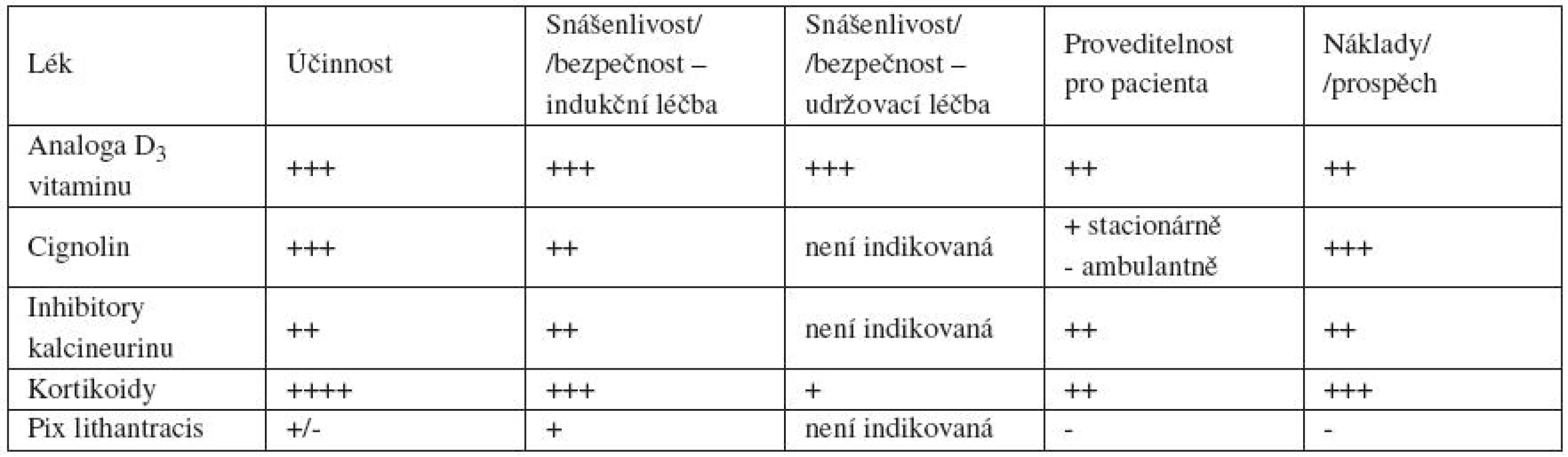
Lokální léčba je vhodná pro mírnou a středně těžkou psoriázu. Kromě standardních kortikoidů v kombinaci s analogy D3 vitaminu, u nás již nedostupného tazarotenu a lokální fototerapie se v obou doporučeních objevují i lokální imunomodulátory – inhibitory kalcineurinu. Pimekrolimus a takrolimus jsou v německých i amerických guidelines uvedeny pro léčbu v obličeji a intertriginózních lokalizacích, a to ve frekvenci 1–2krát/den jako „off label use“, s doporučením proto indikaci dobře zdůvodnit v dokumentaci [11].
Z hlediska úspěšnosti jednoznačně zaznívá doporučení používat v indukční fázi kortikoidy 3., popř. 4. skupiny – tedy silné a velmi silné; ve studiích jsou prověřené zejména betametazon dipropionát – PASI 75 po 2–4 týdnech u 25–78 %, mometazon furoát u 36–64 % a klobetazol propionát u 68–89 % pacientů. Účinnost se kombinací s kyselinou salicylovou jednoznačně zvyšuje. Cignolin je vhodný k indukční léčbě na 1–2 měsíce, PASI 75 po 5 až 8 týdnech dosahuje 26–100 % pacientů; k udržovací léčbě je nepraktický. U těžších případů je namístě kombinace s fototerapií a kalcipotriolem [11].
Kamenouhelný dehet se v německých doporučeních jako monoterapie – díky malé účinnosti (respektive nedostatečným literárním údajům pro hodnocení účinnosti), barvě, zápachu a kancerogennímu riziku – vůbec nedoporučuje. Použití je výjimečné, a to v kombinaci s fototerapií u jinak refrakterních případů, protože je zde kokancerogenní působení dehtu i UV záření. U Gockermanovy metody dosahuje podle literárních údajů PASI 75 po 15 až 20 ošetřeních 45–80 % pacientů. Dostatečný přídatný efekt dehtu k fototerapii oproti samotné fototerapii nebyl dosud prokázán [11]. I přes objektivní posuzování jednotlivými autorskými kolektivy je zřejmý rozdíl mezi Evropou a Amerikou daný tradicí a četností používání kamenouhelného dehtu či cignolinu. A tak v amerických doporučeních nejsou dehty takto výrazně odsouvány, doporučení k jejich používání je na úrovni B, ovšem v kombinaci s fototerapií. Zato pro cignolin, který je v USA používán podstatně méně než v Evropě, je úroveň doporučení paradoxně o kategorii horší [9]. Přitom je cignolin účinnější a bezpečnější než dehet, což je prokázáno jak praxí, tak dostatečnými literárními údaji. I u nás bychom našli pracoviště, kde upřednostňují kamenouhelný dehet; jedná se však o kombinace (s kortikoidy, fototerapií atd.), takže je otázkou podíl dehtu na celkové účinnosti kombinované léčby. Lze připustit, že jako monoterapie má patrně malý efekt. Nicméně důležitý je výsledek, takže pokud pracoviště kamenouhelný dehet v léčbě psoriázy používá s úspěchem a sleduje pacienta i z hlediska dlouhodobé bezpečnosti takové léčby, není důvod tuto léčbu opouštět.
U analogů D3 vitaminu se zdá být účinnost kalcipotriolu a kalcitriolu obdobná (PASI 75 a vyšší u 30–50 % pacientů); k takalcitolu je v tomto ohledu málo studií. Účinnost jednoznačně zvyšuje kombinace s kortikoidy – po 4 týdnech kombinace betametason dipropionátu s kalcipotriolem dosahuje PASI 75 a vyšší 45–53 % pacientů. Fixní kombinace, tedy v jednom preparátu současně obsažený betametason dipropionát a kalcipotriol, je vhodná především k indukční léčbě, a to po dobu 4 týdnů [11]. Srovnání parametrů lokálních léků je uvedeno v tabulce 2.
Zvláštní pozornost je věnována palmoplantární psoriáze, kde je první volba léčby stejná jako u ložiskové psoriázy, v druhé volbě je uveden acitretin, fokusovaná fototerapie UVB (308 nm excimerový laser a podobné zdroje), lokální PUVA, lokální PUVA + acitretin, v třetí volbě cyklosporin, metotrexát a biologika: antagonisté TNF a ustekinumab. A ve čtvrté volbě pak kombinace acitretin + biologikum, metotrexát + biologikum, cyklosporin + metotrexát, biologikum + intermitentní pulzy cyklosporinu [9].
Též je diskutována i u mírné psoriázy krátká, nárazová celková léčba pro psychosociálně významné situace, jako je svatba, promoce atp., ovšem jako léčba druhé linie [9].
Poučení nemocného
Značná část obou doporučení je věnována významu poučení nemocného (edukace) a volby kosmeticky přijatelných galenických forem, které zlepšením spolupráce nemocného (compliance) mohou vést i k lepším léčebným výsledkům. Lokální léčba je účinná a bezpečná a pro pacienty zvladatelná, pokud jsou dostatečně a průběžně o účincích a způsobech této léčby poučeni [9]. Jako farmakoekonomicky nejvýhodnější se z hlediska poměru přínosu a nákladů léčby ukazují pouze silné a velmi silné kortikoidy, cignolin a kombinace kalcipotriolu s betametason dipropionátem [11].
Fototerapie
Ve fototerapii je citelný ústup fotochemoterapie PUVA, převážně z bezpečnostních a praktických důvodů. V USA ale může hrát roli i problematická úhrada pojišťoven. Vzhledem ke snadnějšímu provedení a lepšímu bezpečnostnímu profilu oproti fotochemoterapii PUVA je úzkopásmová fototerapie (NBUVB) první volbou u mírné a středně těžké psoriázy [9, 11]. NBUVB jako monoterapie dosahuje při používání doporučených protokolů PASI 75 po čtyřech až šesti týdnech u 50–75 % pacientů, fotochemoterapie PUVA u 75–100 % pacientů [11]. Kombinace s analogy D3 vede ke zvýšení účinnosti; kombinace s cignolinem a kortikoidy je podložena pouze klinickou zkušeností, ne daty [11]. Pokud se při správném provedení neobjeví odpovídající odpověď na léčbu po 20–30 sezeních, je třeba zvážit fotochemoterapii PUVA, klasické celkové léky či biologika [9]. Fototerapie se nehodí k dlouhodobé léčbě; z důvodů bezpečnosti se doporučuje sečítat počet sezení či celkovou kumulativní dávku [11]. Kromě kombinace s acitretinem se zde standardně uvádí i kombinace s metotrexátem [9], která je u nás neobvyklá. Vede ke zvýšené účinnosti, zkrácení doby léčby a snížení kumulativní dávky [9]. Zajímavou možností ke zlepšení dostupnosti fototerapie a pro udržovací léčbu, je domácí fototerapie [9]. Bezpečnost tohoto provedení je velmi závislá na inteligenci a spolupráci pacienta; nejen v našich podmínkách je pak otázkou, zda by pojišťovny nesly náklady na pořizování anebo zapůjčování zářičů pacientům domů. Fototerapie je považována za účinnou, ekonomicky výhodnou a relativně bezpečnou léčbu – nemá celkové imunosupresivní účinky jako celková léčiva včetně biologik. Pro gravidní ženy se středně těžkou až těžkou psoriázou je fototerapie NBUVB uváděna jako léčba první volby [9].
Celková léčba
V celkové léčbě klasickými léky (acitretin, cyklosporin, metotrexát) se neuvádí mnoho nových informací.
Metotrexát se upřednostňuje podávat v jedné (nerozdělované) dávce 1krát týdně, protože kromě lepší tolerance nevykazuje dělené dávkování výrazné výhody [11]. Suplementace kyseliny listové se uvádí již standardně, a to 5 mg následujcí den po metotrexátu. Biopsie se u nerizikových pacientů (bez cukrovky, steatohepatitidy, obezity, dyslipidémie) doporučuje jen fakultativně nebo ve vybraných případech a pak při kumulativní dávce 3,5–4 gramy. Rozhodnutí může být přenecháno v dané problematice zkušeném hepatologovi [9]. Před léčbou se v německých doporučeních doporučuje provést kromě obvyklých laboratorních vyšetření též rentgen hrudníku a ultrazvuk jater. Metotrexát vychází jako nejvýhodnější lék z hlediska poměru nákladů k přínosu léčby, následovaný cyklosporinem a fototerapií a pak jsou teprve v pořadí ostatní léky včetně biologik [11]. Při léčbě metotrexátem dosahuje PASI 75 za 16 týdnů 25–50 % pacientů. Maximální účinnost nastupuje až po indukční fázi, takže se doporučuje spíše k dlouhodobé léčbě. Vzhledem k variabilní biologické dostupnosti po p. o. podání se u vyšších dávek preferuje injekční způsob – i. m. nebo i s. c. aplikace [11]. Kontracepce se doporučuje po ukončení léčby nyní jednotně u mužů i žen, a to po dobu tří měsíců [9, 11].
Cyklosporin je charakterizován jako nejrychleji působící klasický celkový lék, je vhodný jako úvodní anebo přemosťovací léčba při přechodu na dlouhodobou udržovací léčbu [9]. Zdůrazňuje se vhodnost pacienty opakovaně informovat o nutnosti fotoprotekce, pokud užívají tento lék [11]. Před zahájením léčby se u metotrexátu i cyklosporinu vzhledem k imunosupresivním účinkům doporučuje v případně anamnestického, klinického či laboratorního podezření provést testy na TBC [9, 11], HIV a hepatitidy [11].
Acitretin je kromě pustulózní psoriázy dostatečně účinný až v kombinacích s fototerapií či jinými celkovými léky. Tedy jako monoterapie u ložiskové psoriázy se spíše nedoporučuje [11]. Má velmi variabilní účinnost, která značně závisí na dávce. PASI 75 dosahuje za 8–12 týdnů 20–30 % pacientů. Není imunosupresivní, proto ho lze použít i u psoriatiků s chronickými infekcemi (chronická bronchitida, TBC atp.), u HIV pozitivních, s malignitami či ke kombinaci s imunosupresivy. Darovat krev není povoleno ještě rok po ukončení léčby. Ženy ve fertilním věku musí používat účinnou kontracepci v průběhu a ještě dva roky po ukončení léčby [11], identický údaj platí v ČR podle platného Souhrnu údajů o přípravku (SPC). Po dobu léčby a ještě dva měsíce po jejím ukončení se nesmí konzumovat alkohol [11]. V USA jsou podmínky přísnější, zde je kontracepce po ukončení léčby tříletá [9]. U žen ve fertilním věku není acitretin v algoritmech citovaných amerických postupů celkové léčby vůbec uveden, v textu se praví, že „kvůli tříletému moratoriu na těhotenství po ukončení léčby acitretinem a z praktických důvodů by pacientky ve fertilním věku nikdy neměly dostat perorální acitretin“. Jedná se tedy o praktické, ne primárně zdravotní kontraindikace. V německých postupech je formulace výstižnější – acitretin je kontraindikován u těch fertilních žen, kde není zaručena spolehlivost v dodržování dvouleté kontracepce po ukončení léčby [11]. Jako léčba druhé linie je v amerických postupech uvedena možnost použít alternativně izotretinoin v kombinaci s UVB [9]. Acitretin zvyšuje účinnost fototerapie, ale jako jediný současně i zlepšuje její bezpečnost, neboť prokazatelně snižuje kumulativní dávku UV záření a navíc má jisté profylaktické protinádorové účinky. S izotretinoinem jako alternativou je minimum zkušeností i v odborné literatuře, především z hlediska dostatečné dávky, respektive účinnosti léku. Má však výhodu v kratší kontracepci po ukončení léčby, a to jeden měsíc (podle současného SPC).
U erytrodermické psoriázy je acitretin uveden jako lék první volby společně s cyklosporinem, metotrexátem a biologiky infliximabem, adalimumabem a ustekinumabem. V druhé linii se pak, v abecedním pořadí, jedná o kombinace acitretin + cyklosporin, acitretin + TNF inhibitor, cyklosporin + metotrexát, etanercept, metotrexát + TNF inhibitor [9].
U dospělých se jako první volba u středně těžké až těžké ložiskové psoriázy bez psoriatické artritidy uvádí UVB fototerapie, případně v kombinaci s acitretinem či metotrexátem a PUVA. V případě nedostupnosti fototerapie patří do první linie veškeré klasické léky i biologika včetně ustekinumabu. Jako druhá linie se uvádí kombinace acitretin + biologikum, cyklosporin + biologikum, cyklosporin + metotrexát, metotrexát + biologikum a UVB + biologikum [9].
Biologika
Biologika se používají, pokud klasické celkové léky či fototerapie nevedou k dostatečnému efektu, nejsou tolerovány či jsou vzhledem ke komorbiditám kontraindikovány. V USA k indikaci postačuje nemožnost použití jednoho léku [9], v SRN tří: cyklosporinu, metotrexátu a fotochemoterapie PUVA [11]. Ze zásadnějších změn oproti našim předchozím doporučeným postupům [3] je to v České republice schválení etanerceptu pro ložiskovou psoriázu dětí a zavedení ustekinumabu na trh.
V USA jsou v současnosti pro léčbu psoriázy či psoriatické artritidy (PsA) registrovány alefacept, infliximab, etanercept, adalimumab, golimumab (jen PsA) a ustekinumab. V SRN a ČR jsou to infliximab, etanercept, adalimumab a ustekinumab.
Psoriáza u dětí s těžkou ložiskovou psoriázou má podle citovaných amerických postupů doporučenou jako první volbu UVB fototerapii, případně v kombinaci s metotrexátem, v druhé linii pak PUVA, cyklosporin a biologika, respektive etanercept [9]. Obecně je studií s použitím klasických či biologických celkových léků na psoriázu dětí poskrovnu. U nás je preskripce etanerceptu u dětí od 8 let vázána na centra pro biologickou léčbu a léčbu vede dětský dermatolog. Acitretin u dětí, tedy pacientů do 18 let věku, není v obou doporučených léčebných postupech zmiňován [9, 11]. Avšak při pravidelném monitoringu potenciálních nežádoucích účinků na muskuloskeletární systém se jedná o jeden z dlouhodobě nejbezpečnějších léků, ale patrně pro tyto indikace není dostatek dokladovaných literárních údajů („evidence based“). U dospělých se etanercept s vysoce aktivní psoriázou doporučuje zahajovat vyšší dávkou – 2 x 50 mg týdně. Maximální účinnosti dosahuje po indukční léčbě, ve 24. týdnu. Je vhodný především k dlouhodobé udržovací léčbě. Má nejvíce údajů o kombinované léčbě se synergickým účinkem – s metotrexátem, acitretinem, fototerapií UVB 311 nm [11].
Ustekinumab je monoklonální protilátka proti IL-12/23. Jak výsledky klinických studií, tak zkušenosti z používání v praxi jej řadí na stejnou úroveň volby, jako jsou dosud zavedené inhibitory TNF. Má velmi dobrou účinnost a minimálně stejně dobrý bezpečnostní profil jako zmíněná skupina. A tak je ustekinumab standardní součástí aktuálních amerických a německých guidelines, postavený na stejnou úroveň s ostatními biologiky. Pouze u pacientů se současnou psoriatickou artritidou je uváděn až jako lék druhé volby v kombinaci s metotrexátem – v této indikaci lék není registrován [9]. Americká i německá doporučení uvádějí indikaci středně těžké až těžké psoriázy, dávkování 45 mg při hmotnosti do 100 kg a 90 mg nad 100 kg s. c. v režimu 0., 4. a pak po 12 týdnech. Dlouhý biologický poločas je pro pacienta příznivý, protože v udržovací léčbě se lék aplikuje 1krát za 3 měsíce, což se odráží i ve velmi dobré compliance pacienta [9]. Délka poločasu je způsobena jednak určitou ochranou IgG proti metabolizaci, kdy díky vazbě ustekinumabu na neonatální Fc receptory nedochází k jeho degradování jako u přirozeného IgG, ale k jeho „recyklaci“. Přetrvávání klinického efektu je ale delší než farmakokinetický poločas IgG, ten bývá cca 23 dnů. Uplatňuje se zde efekt imunomodulace – populace Th17 lymfocytů se totiž v kůži obnovuje postupně, což odpovídá intervalu právě tří měsíců. Delší poločas nepředstavuje horší bezpečnost a není závislý na dávce, není zde ani kumulativní toxicita (přednášky prof. Reicha a prof. Stingla na semináři Targeting IL-12/IL, Vídeň 26.–27.10. 2009). Kontraindikací je aktivní tuberkulóza či jiné těžké infekce, malignity kromě bazaliomu, gravidita a kojení. Ženy ve fertilním věku se proto mají chránit před početím nejen během léčby, ale ještě 15 týdnů po jejím ukončení. Také očkování živými vakcínami se podle SPC doporučuje až po 15 týdnech po poslední injekci. Vzhledem k vysoké ceně preparátu váží německá doporučení aplikaci injekce na zdravotnické zařízení, i když je principiálně aplikace s. c. injekce pacientem možná. Nástup účinku se objevuje průměrně mezi 6.–12. týdnem. Hodnoty PASI 75 dosahuje ve 12. týdnu 73–74 % pacientů (hmotnost < 100 kg – dávka 45 mg), respektive 68–71 % (hmotnost > 100 kg, dávka 90 mg). Účinnost v dlouhodobém měřítku je velmi dobrá, po roce léčby (respektive 52. týden) si udrží PASI 75 průměrně 87 % pacientů [11]. Zajímavé jsou údaje o stejně dobré účinnosti ustekinumabu v klinické praxi i u pacientů, kteří již byli předtím léčeni inhibitory TNF a účinnost této léčby nebyla dostatečná. Tito pacienti totiž obvykle mívají horší reakci na další biologikum než tzv. naivní pacienti, tj. biologiky dosud neléčení. Jednalo se o pacienty z registru center pro biologickou léčbu kodaňských dermatologických klinik, kde hodnotu PASI 75 dosáhlo 80 % pacientů průměrně po 112 dnech (tj. 4 měsících). Autoři pokračují ve sledování, zda si pacienti udrží klinickou odpověď po dobu delší než jeden rok [8].
Podle současných údajů je tedy ustekinumab vhodný jak k indukční, tak k udržovací léčbě. Nižší účinnost u pacientů s nedostatečnou odpovědí na léčbu může být dána tvorbou neutralizačních protilátek (popisována cca v 5 %). V populaci psoriatiků existují ale i pomalu reagující nemocní (slow-responders), kdy plný efekt u ustekinumabu nastupuje až po šesti měsících [11], což je třeba při nižší odpovědi na indukční léčbu brát v úvahu.
I v našich centrech je již řada pacientů léčena ustekinumabem a zkušenosti jsou příznivé, některé případy již byly publikovány formou kazuistických sdělení [13,14, 15].
Vzhledem k rozdílnému mechanismu účinku ustekinumabu je v porovnání s inhibitory TNF alfa i částečně odlišné spektrum dlouhodobých nežádoucích účinků. Například srdeční nedostatečnost NYHA III-IV není kontraindikaci jako u inhibitorů TNF, dosavadní sledování neukázala negativní vliv na kardiovaskulární bezpečnost. Nežádoucí účinky nezávisí na dávce. Jako vedlejší a nežádoucí účinky jsou v německých materiálech udávány občasné infekce horních cest dýchacích (frekvence je ale obdobná jako u pacientů s placebem), v amerických doporučeních se uvádí občasné reakce v místě vpichu, vzácně závažné infekce a nádory, kardiovaskulární příhody. Laboratorní screening a monitorování se doporučuje (byť není obligatorně nařízen) obdobně jako u ostatních biologik – německá doporučení uvádějí testy na TBC, HIV a hepatitidy a dále krevní obraz a diferenciální rozpočet leukocytů a transaminázy (ALT, AST, GMT), a to ve 4. týdnu a pak po 8–12 týdnech [11]. Ve srovnání s ostatními biologiky je ustekinumab kratší dobu v klinickém používání, a tak je důležité sledovat jeho bezpečnost, zejména dlouhodobou, v registrech. To ovšem platí pro všechna biologika a v některých zemích se do registrů ke sledování zadávají i standardní celkové léky.
Kombinovaná léčba biologik a celkových léků
V uvedených amerických doporučených postupech je věnována část i kombinované celkové léčbě biologik s klasickými léky. Metotrexát lze kombinovat přechodně s cyklosporinem či fototerapií ke zvýšení účinnosti, kombinace s acitretinem jsou méně obvyklé. Metotrexát lze kombinovat se všemi dostupnými biologiky, ale ze stávajících prací je zjevné, že u psoriázy (na rozdíl od psoriatické artritidy) nevede zásadněji ke zvýšení účinnosti, spíše se používá k tlumení tvorby neutralizačních protilátek, zejména u infliximabu. Používání tradiční rotační terapie, např. přechod z cyklosporinu na metotrexát, se zavedením biologik již poněkud ustupuje, ale není zavrženo [9].
Podrobnější literární i praktické informace a doporučení pro biologickou léčbu v České republice budou předmětem aktualizovaných doporučených postupů ČDS ČLS JEP. Uvádíme zde proto pro přehled dále jen zajímavé údaje, vycházející z německých doporučených postupů – tabulka 3.
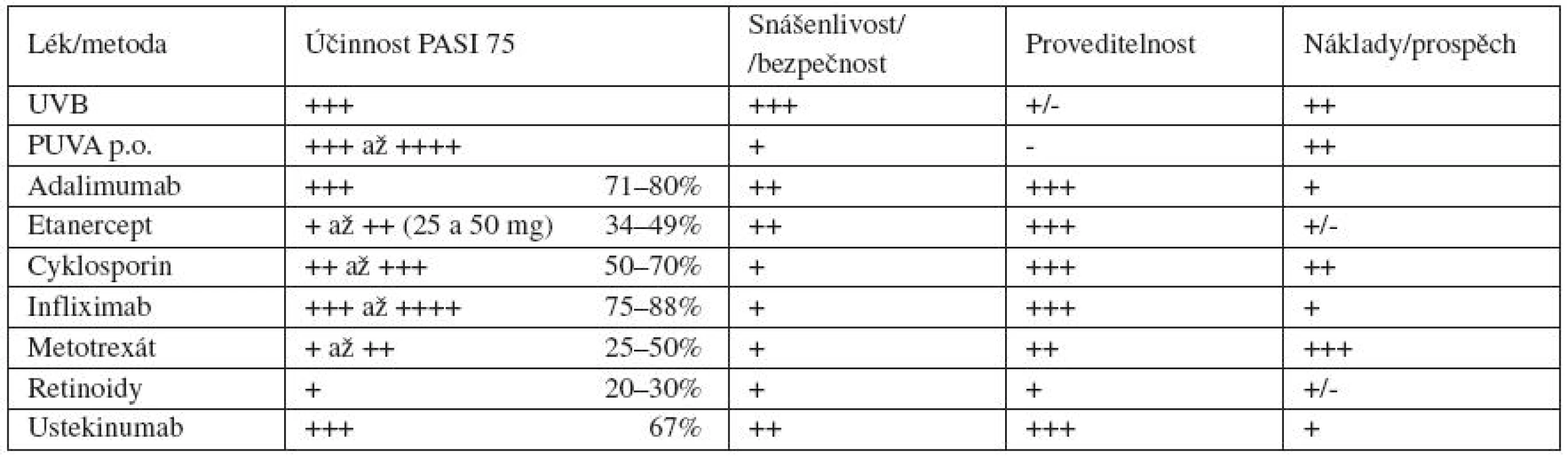
Tabulka může vyvolávat v některých bodech diskusi, je však si třeba uvědomit, že se jedná o souhrn údajů pouze z prací, které splňují přísné nároky na objektivitu a vypovídací schopnost, že se jedná o hodnocení pouze v krátkém období indukční léčby a že představuje průměrné hodnoty. Jako vždy v medicíně, existují individuální případy, kde může být konkrétní zkušenost lékaře s tím či oním lékem lepší či horší. A dále je logický fakt, že pokud je záměrem co největší přehlednost pro praktickou orientaci, je to za cenu určitého zjednodušení a nelze postihnout detaily. Tak například z hlediska účinnosti etanercept dosahuje vyšší účinnosti s dlouhodobějším podáváním a také má vyšší setrvání na léčbě (nižší ztrátu účinnosti při dlouhodobé, udržovací léčbě). Podobně i metotrexát má pomalejší nástup účinku, jeho účinnost je tedy vyšší. V druhém sloupci je nešťastně sloučena snášenlivost s bezpečností, takže např. u cyklosporinu vychází hodnocení hůře, respektive diskutabilně. Celková fotochemoterapie PUVA a metotrexát mají reálně snášenlivost dobrou, ale díky sloučení s bezpečností jsou zde na horší úrovni. Proveditelnost ze strany pacienta, definovaná jako časová náročnost, obtížnost aplikace atp., by u infuzní léčby (infliximab) měla být o něco horší než u p. o. léků. Také nároky na uchovávání parenterálních léků jsou jiné, respektive vyšší než u perorálních. Pro praxi tabulka svůj význam má – jako vodítko při rozhodování o volbě indukční léčby. Optimální pro praxi bude, až se v odborné literatuře dočkáme také tabulky s porovnáním důležitých parametrů pro celkovou udržovací léčbu, což rozhodně není lehký úkol a vyžaduje kvalitní dlouhodobé údaje z registrů.
ZÁVĚR
Veškerá doporučení a postupy vycházejí především z hodnocení účinnosti jako základního kritéria pro rozhodování. Při volbě léčby však lékař musí brát v potaz též bezpečnost a snášenlivost, do rozvahy vstupují i další faktory, jako jsou realizovatelnost, ekonomická nákladnost ve vztahu k účinnosti (cost/effectiveness), respektive k prospěchu (cost/benefit). Ze strany pacienta je hodnocena např. pracnost a časová náročnost aplikace, ze strany lékaře pak pracovní nasazení související s dokumentací (včetně záznamu do registru) a monitorováním, časová náročnost pro edukaci a průběžnou komunikaci s pacientem, nároky na technické a personální vybavení, problémy s úhradami zdravotních pojišťoven a rizika sankcí atp. [11].
I přes velký pokrok zůstávají ještě otázky, na které neznáme odpověď a které je třeba objasnit. Patří k nim např. otázka účinnosti preventivních opatření (kouření, alkohol a obezita) na zlepšení průběhu psoriázy či vzniku kardiovaskulárních chorob. Také spontánní průběh u podskupin, jako jsou děti, gravidní a staří, není znám, a ani zda je u nich nutná jiná léčba než obvyklá. A podobně z hlediska základního výzkumu a léčby je perspektivní, ale zatím stranou zájmu role angiogeneze u psoriázy. A řada dalších témat [9]. Na rozdíl od předchozích dob máme velkou šanci, že řadu těchto otázek bude možno odpovědět s dalšími pokrokem ve výzkumu patogeneze psoriázy, která zůstává nadále velkou výzvou.
Pro lékaře v praxi a jeho pacienty se situace vyvíjí příznivě – zavádějí se nové léky, vyhodnocuje se účinnost, respektive výhody i nedostatky stávajících léčiv s objektivními doporučeními pro praxi, podstatně více pacientů než dříve lze léčit ambulantně bez nutnosti hospitalizace. Psoriáza je však chronickou chorobou a pro její zvládání je, navzdory veškerému pokroku, zásadní dobrá komunikace a spolupráce pacienta s lékařem a naopak.
Do redakce došlo dne 22. 8. 2011.
Kontaktní adresa:
MUDr. Nina Benáková
Dermatovenerologická ordinace
Medicínské centrum Praha
Karlovo nám. 7
120 00 Praha 2
e-mail: nina.benakova@email.cz
Sources
1. BENÁKOVÁ, N. Psoriáza v otázkách a odpovědích. Triton: Praha, 2003, 128 s.
2. BENÁKOVÁ, N., ETTLER, K., ŠTORK, J., VAŠKŮ, V. Psoriáza nejen pro praxi. Triton: Praha, 2007, s. 173–193.
3. BENÁKOVÁ, N., ŠTORK, J. Novinky v léčbě psoriázy biologiky a standardními systémovými léky. Čes-slov Derm., 2008, 4, s. 191–202.
4. BENÁKOVÁ, N., CETKOVSKÁ. P., KOJANOVÁ, M. Doporučení EDF pro celkovou léčbu psoriázy – důležité informace a komentář. Biologická léčba, 2010, 3, s. 6–11.
5. BENÁKOVÁ, N. Psoriáza jako modelová systémová choroba. Medicína po promoci, 2011, 12, s. 48–51.
6. BOEHNCKE, W. H., BOEHNCKE, S., TOBIN, A. M., KIRBY, B. The „psoriatic march“: a concept of how severe psoriasis may drive cardiovascular comorobidity. Exp. Dermatol., 2011, 20, p. 303–307.
7. CETKOVSKÁ, P., KOJANOVÁ, M. Biologická léčba psoriázy – současná doporučení. Remedia, 2011, 3, 21, s. 254–258.
8. CLEMMENSEN, A., SPON, M., SKOV, L. et al. Responses to ustekinumab in the anti-TNF agent naive vs. anti-TNF agent-exposed patients with psoriasis vulgaris. JEADV, 2011 ahead of print.
9. MENTER, A., KORMAN, N. J., CRAIG, A. E. et al. Guidelines for the management of psoriasis and psoriatic arthritis. Section 6. J. Am. Acad. Dermatol., 2011, ahead of print, p. 1–38.
10. MROWIETZ, U., KRAGBALLE, K., REICH, K. et al. Definition of treatment goals for moderate to severe psoriasis: a European consensus. Arch. Dermatol. Res., 2011, 303, p. 1–10.
11. NAST, A., BOEHNCKE, W. H., MROWIETZ, U. et al. S-3 Leitlinie zur Therapie der Psoriasis vulgaris. Update 2011. AWMF On line. Das Portal der wissenschaftlichen Medizin. AWMF Nr. 013/001.
12. TICHÝ, M., DITRICHOVÁ, D. Komentář k Doporučení Evropského dermatologického fóra pro celkovou léčbu psoriasis vulgaris. Čes-slov Derm., 2010, 85, 4, s. 215–218.
13. TOMKOVÁ, H. Ustekinumab v léčbě psoriázy. Referátový výběr, 2010, 1, s. 51–54.
14. VOJÁČKOVÁ, N., NEČAS, M. et al. Roční zkušenosti s podáváním ustekinumabu. Medical tribune, 2011, 10, B4-5.
15. VOJÁČKOVÁ, N., FIALOVÁ, J., KRUŽICOVÁ, Z., HERCOGOVÁ, J. Naše zkušenosti s léčbou psoriázy ustekinumabem. Čes-slov Derm., 86, 2011, No. 4, p. 198–202.
Labels
Dermatology & STDs Paediatric dermatology & STDsArticle was published in
Czech-Slovak Dermatology

2011 Issue 5
Most read in this issue
- Chlamydiové infekce
- Toxický erytém vyvolaný chemoterapií
- Scabies crustosa u dojčaťa
-
Léčba psoriázy v roce 2011
(komentovaný přehled novinek z amerických a německých doporučených postupů se zaměřením na ustekinumab)
