Nová doporučení pro kardiopulmonální resuscitaci u dětí z roku 2015
The new recommendation for cardiopulmonary resuscitation of children – 2015
In October 2015 issued by US and European institutions recommendations procedures for cardiopulmonary resuscitation [1, 2]. The article deals with the history of cardiopulmonary resuscitation, changes that bring new recommendations against former and current outputs for pediatric practice. Significant changes are primarily in the resuscitation of the newborn, which should be another article.
Key words:
cardiopulmonary resuscitation, children, best practices in 2015
:
I. Novák
:
Pediatrická klinika 1. LF UK a IPVZ, Thomayerova nemocnice, Praha
přednostka doc. MUDr. H. Houšťková, CSc.
:
Čes-slov Pediat 2016; 71 (5-6): 293-297.
:
Guidelines
V říjnu 2015 vydaly americké a evropské instituce doporučení postupů při kardiopulmonální resuscitaci [1, 2]. Článek se zabývá historií kardiopulmonální resuscitace, změnami, jež přinášejí nová doporučení proti dřívějším a výstupy pro současnou pediatrickou praxi. Významné změny jsou především při resuscitaci novorozenců, o níž bude jiný článek.
KLÍČOVÁ SLOVA:
kardiopulmonální resuscitace, děti, doporučené postupy v roce 2015
HISTORIE KARDIOPULMONÁLNÍ RESUSCITACE
Slovo resuscitare se objevuje v oxfordském slovníku The Oxford University Dictionary v r. 1682; resuscitace = to resurrect, to walk around = přivést někoho k životu, chodit…
Již ve starých bájích a pověstech se uvádí, že byl někomu „vdechnut život”. V Egyptě před 4000 lety tak Isis, bohyně zdraví, manželství a moudrosti, oživila svého bratra a zároveň manžela Osiridia zabitého jejich bratrem Setem. Bible, Kniha králů, v části Stvoření zmiňuje, že Bůh vdechl život Adamovi, ale neučinil tak Evě ani zvířatům.
Ve starověku a středověku byly pak uplatňovány různé kuriózní praktiky při oživování jako zahřívání těla žhavými uhlíky, věšení zachraňovaného hlavou dolů, foukání kouře do rekta, vhánění vzduchu do úst krbovými dmýchacími měchy. Resuscitovaní byli váleni na sudech a vozili je na koních uložené napříč.
Na konci 18. století vznikly v Amsterodamu a v Londýně spolky zabývající se zachraňováním tonoucích. Tedy tonutí a utonutí jako významná zakázka pro kardiopulmonální resuscitaci (dále KPR), což trvá do dnešních dnů.
První seriózní a na tehdejší dobu i užitečnou metodou vhánění vzduchu do plic byla v roce 1858 Henrym Robertem Silvestrem uveřejněná technika, kdy zachránce se snaží krouživými pohyby paží uvolnit dýchací cesty zachraňovaného a nechat do nich pronikat vzduch. Tuto metodu dále zlepšili Schafer a Nielsen uložením zachraňovaných na břicho. Posledně jmenovaný pak na počátku 20. století poprvé oslovil veřejnost, šlo o skauty, publikací návodů, jak resuscitovat. Silvestrova, Schaferova a Nielsenova resuscitační technika byla užívána až do 50. let dvacátého století.
Dějiny současné KPR se datují od poloviny 50. let minulého století, kdy James Elam a Peter Josef Safar [3, 4] publikují v Pittsburghu (USA) metodu umělého dýchání z plic do plic. Po Kouwenhovenově publikaci zevní srdeční masáže stlačováním hrudníku zachraňovaného v roce 1960 [5] pak v roce 1962 shrnuje Peter Safar [6] oba postupy do systému A-B-C-D: Airway – uvolnění dýchacích cest, Breathing – umělé dýchání z plic do plic, Circulation – náhrada nefungujícího krevního oběhu zevní srdeční masáží – stlačováním sterna proti páteři, Drugs – léky podporující snahu o obnovení spontánního oběhu.
Je třeba závěrem této části práce říci, že principy Safarovy metody KPR jsou při KPR novorozenců a dětí užívány dodnes, a to i v posledních doporučeních z října 2015.
HLAVNÍ VÝSTUPY DOPORUČENÍ, GUIDELINES Z LET 2005 A 2010 [7, 8]
Dětský věk se dělí na novorozenecké období (dítě je newborn), navíc je vyčleněna skupina právě narozených a případně resuscitovaných na porodním sále (takový novorozenec je newly born). Novorozenecké období končí 28. dnem života a navazuje kojenecké období do konce 1. roku života (dítě je infant). Následuje dětství (dítě = child) končící dovršeným 8. rokem života. Potom se při KPR má u dětí užívat znalostí, dovedností a vybavení jako u dospělých. Opakovaně se objevuje nejistota zachránců při resuscitaci dětí a je snaha co nejvíce postupy při KPR dospělých a dětí přiblížit.
V guidelines (dále G) z roku 2005 [7] se poprvé objevuje závěr, že postrádá-li zachránce bariérovou pomůcku při dýchání z plic do plic (maska, rouška) a je obava z přenosu nemoci (hepatitis C, AIDS) od zachraňovaného dospělého na zachránce, může zachránce jenom stlačovat sternum. Začíná být kladen především důraz na kvalitu zevní srdeční masáže stlačováním sterna (ZSM).
Teprve při >10 stlačení sterna doteče krev do mozku. Je-li ZSM často přerušována, je mozek vyřazen z umělého oběhu. To vede autory G 2005 k doporučení, aby 1 zachránce prováděl 30 stlačení sterna a 2 umělé dechy. Měl by přitom docílit kolem 100 stlačení za 1 minutu. Dva zachránci provádí 15 stlačení sterna a 2 dechy. Umělé dýchání se provádí při nepřerušené masáži, dechy jsou interpolovány. Postup při ZSM je stejný u dětí, nikoliv však u novorozenců, zde je doporučeno provádět 3 stlačení sterna a 1 umělý dech třicetkrát za minutu. Je zdůrazněn zásadní rozdíl mezi důvody, proč je zahajována KPR u dětí a u dospělých.
Zatímco u dětí jde v 75 % případů o zástavu zdravého srdce jako následek předchozího nedostatku kyslíku, asfyxie, dušení (tzv. asfyktická zástava), tak u dospělých se jedná o zástavu srdce nemocného (předchozí aterosklerotické změny na koronárních tepnách). Ischemie myokardu pak vyvolá většinou komorovou fibrilaci nebo bezpulzovou tachykardii.
V G 2010 [8] je tento fakt využit k převratnému doporučení, jež můžeme zjednodušeně vyjádřit:
- dospělý s akutní zástavou oběhu nepotřebuje zpočátku kyslík, před zástavou netrpěl hypoxií organismu;
- u většiny dospělých trpících zástavou oběhu je srdce postiženo komorovou fibrilací nebo bezpulzovou tachykardií, jde o tzv. elektrickou fázi srdečního selhání, kdy je srdce dobře citlivé na defibrilační vývoj a ZSM;
- ZSM je alfou a omegou resuscitačních postupů a dovedností, je prováděna celá řada srovnávacích studií, kdy je posuzována efektivita klasické Safarovy KPR s postupem ZSM „hands only resuscitation“ + defibrilace, opakovaně, a teprve za 5 a více minut od počátku profesionálního zásahu je užita tracheální intubace a je podáván kyslík [9];
- z toho plyne doporučení: při zjištění zástavy krevního oběhu „než zahájíš KPR, volej odbornou pomoc“ (rozuměj profesionálního zachránce s defibrilátorem), tj. „call first“ a pak prováděj ZSM frekvencí 100/min;
- ze Safarova A-B-C-D se tedy stává C a b d, ale jen u dospělých, KPR dětí, s ohledem na to, co bylo řečeno, zůstává na principech A-B-C-D [10] a doporučení zní: vyčisti a uvolni dýchací cesty, začni umělé dýchání a ZSM a teprve pak, nelze-li jinak, např. není-li od počátku více zachránců, volej odbornou pomoc – call fast.
CO NOVÉHO PŘINÁŠEJÍ G 2015 [1, 2]
U dospělých je stále kladen důraz na kvalitu ZSM. Sternum má být stlačováno do hloubky 5–6 cm a má být 100–120 stlačení za minutu. Objevuje se opatrný odstup od „hands only resuscitation“. Jednoznačně trvá doporučení tohoto postupu pro laické zachránce. Pro profesio-nály se uvádí doporučení aplikovat 2 umělé dechy po 15 stlačení sterna, trvání dechu má být 1 s a umělé dýchání nesmí přerušit ZSM na dobu delší 10 s. Dechy mají být prováděny během nepřerušené srdeční masáže. Tento postup rigidně prezentovaný v doporučeních po desítky let (a to i u dětí) je vážně zpochybněn prací, jež vyšla za měsíc po publikaci G 2015. Autoři analyzovali osud více než 23 000 zachraňovaných v přednemocniční KPR, z nichž polovina byla resuscitována ZSM přerušovanou pro provedení umělého dechu a u druhé skupiny nebylo při ZSM stlačování sterna přerušeno. Lepší výsledky (návrat cirkulace, neurologický deficit) byly patrné ve skupině s krátkým přerušením ZSM pro umělý dech [11]. Stále je za alfu a omegu KPR dospělých považována defibrilace. Medicína opírající se o fakta ukazuje, že je-li defibrilace provedena do 3 minut po srdeční zástavě, je KPR úspěšná u 70 % resuscitovaných; je-li defibrilace provedena do 5 minut, je úspěch asi u 50 % zachraňovaných. Proto je vyvíjen tlak na co nejširší dostupnost defibrilace i mimo zdravotnickou strukturu (supermarkety, letadla a letiště, velká nádraží…). Jde při tom o tzv. automatizované externí defibrilátory (AED), jejichž ovládání je intuitivní a navíc je řízeno mluveným průvodním návodem, jak si počínat. Defibrilace je prováděna u kříšeného často opakovaně. Za pokrok jsou považovány samolepicí defibrilační elektrody. Defibrilace nemá přerušit ZSM na dobu delší než 5 s.
Za velký pokrok považují G 2015 dispečerem záchranné služby na dálku řízenou KPR (phone resucitation). Zde je třeba upozornit, že tento postup je záchrannou službou u nás užíván rutinně od roku 1987…
Jsou-li dýchací cesty zajištěny tracheální intubací, je doporučovaná kapnometrie. S pomocí kapnometrie lze rozpoznat špatnou polohu tracheální rourky, hlídá patřičný průběh KPR a signalizuje návrat spontánního oběhu. Je kladen důraz na odhalení odstranitelných příčin zástavy oběhu a řešit je.
Jde o tzv. 4 T – tamponáda perikardu, tromboembolie (v koronárním nebo plicním řečišti), toxiny (intoxikace) a tenzní pneumothorax –a 4 H – hypovolémie, hypoxie, hypo/hyperkalémie (a závažné poruchy homeostázy vůbec) a hypo/hypertermie.
S tím souvisí i některá úskalí diferenciální diagnó-zy: křeče mohou být známkou hypoxie CNS před zástavou oběhu, při subarachnoidálním krvácení může být EKG křivka podobná jako při akutní koronární příhodě.
Po návratu spontánního oběhu je nutno pomocí invazivních kardiologických postupů (koronarografie, perkutánní koronární intervence) pátrat po akutním infarktu myokardu.
V předchozích G byla pro některé úspěšně resuscitované doporučena řízená hypotermie. Zde je doporučena změna postupu – cílová teplota by měla být 36 °C (dříve 32–34 °C). Opakovaně je zdůrazněn význam opatření proti horečce.
G 2015 –KARDIOPULMONÁLNÍ RESUSCITACE U DĚTÍ [2]
Pokud jde o rozdělení dětského věku, pak se opět objevuje kategorie „newly born“ pro děti resuscitované na porodním sále. Poslední období dětství není ohraničeno konkrétním věkem, ale hovoří se o pubertě. V úvodním textu je řada patofyziologických a anatomických údajů, a to s ohledem na již zmíněné obavy zachránců z resuscitace dětí.
Je důrazně vytýčen fakt trvajícího postupu A-B-C-D-E a jasně uvedeno, že KPR dítěte bez umělého dýchání je nedostatečně prováděna, je non lege artis. D v tomto schématu neznamená „drugs“ (léky), ale „disability“. Je míněno duševní a tělesné postižení v neurologickém pojetí jakožto následek postižení orgánů hypoxií, pro kterou byla KPR prováděna. Písmeno E značí „exposure“, tj.následné neočekávané postresuscitační příznaky (exantém apod.).
U dětí pro dušení před srdeční zástavou mlu-víme o tzv. asfyktické zástavě krevního oběhu. Pokud jde o příčiny dušení, pak na prvním místě jsou úrazy a z nich nejčastěji tonutí. Tomu odpovídají i naše zkušenosti [12, 13]. Velkou pozornost věnují G 2015 vdechnutí cizího tělesa, resp. tekutiny. Základní opatření jsou stejná jako dříve – u kojenců 5 úderů mezi lopatky (Gordonův manévr) a 5 stlačení hrudníku, u dětí pak navíc 5 stlačení nadbřišku (Heimlichův manévr).
Novinky v základní podpoře nebo náhradě životních funkcí (basic life support) jsou:
- umělý vdech má trvat 1 s; KPR zahajuje 5 umělých vdechů;
- při stlačování hrudníku má sternum vpadávat 4–5 cm, 100–120 stlačení za min, poměr mezi stlačeními sterna a umělými dechy je 15 : 2;
- při kardioverzi pro arytmii je úvodní vývoj 1 J/kg;
- udržení normální tělesné teploty – při KPR nesmí zachraňovaný trpět chladem (pozor neplést s řízenou postresuscitační hypotermií); po KPR je třeba sledovat tělesnou teplotu a zabránit horečce.
V rozšířené podpoře základních životních funkcí (advanced life support) není mnoho nového. Srovnáme-li obrázek algoritmu advanced life support z G 2010 s obrázkem téhož z G 2015, vidíme, že se liší v jediném bodě, a to v doporučení při pokračující neúspěšné defibrilaci zkusit amiodarone (obr. 1).
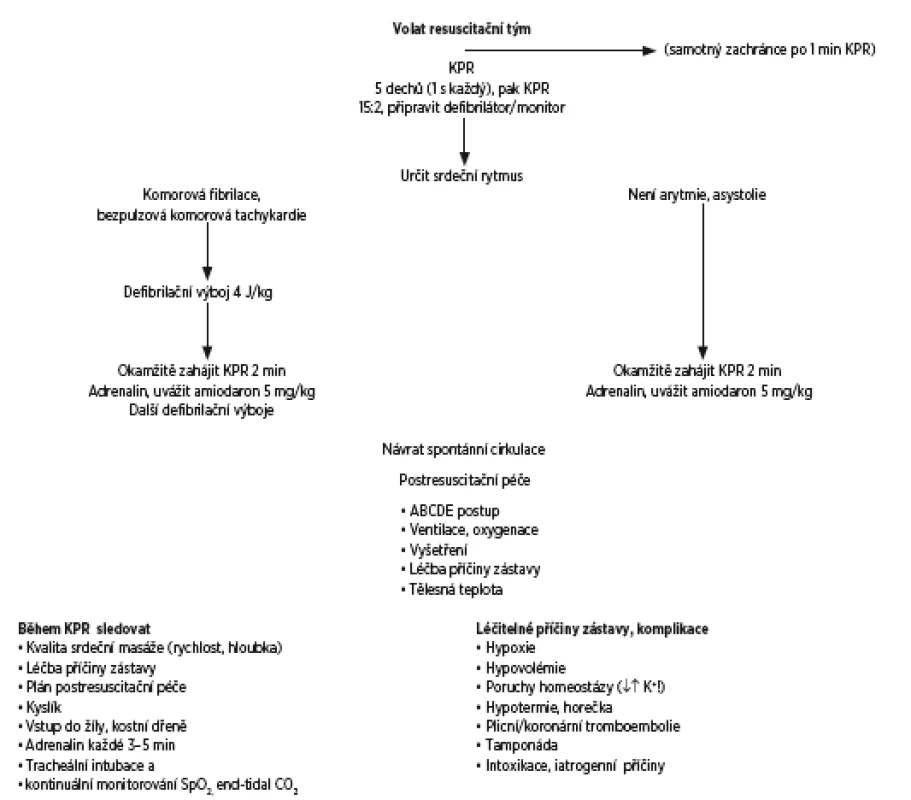
Větší pozornost než dříve je věnována tracheální intubaci. Doporučuje se intubace ústy. Pátráme-li po zhoršení stavu intubovaného dítěte, nabízejí G 2015 mnemotechnickou pomůcku DOPES:
- D = displacement – posun tracheální rourky do nepatřičné pozice (do faryngu, do jícnu, endobronchiálně);
- O = obstruction – ucpání rourky;
- P = pulmonary disorders – poruchy výměny plynů v plicích (bronchospazmus, edém plic, pneumothorax);
- E = equipment failure – porucha v přístrojích (přerušení dodávky kyslíku, porucha ventilátoru, výpadek elektrického proudu);
- S = stomach – distenze žaludku a střev (plyny, tekutina), což brání v pohybech bránice.
Přes prostor věnovaný tracheální intubaci G uvádí, že každý pediatrický intenzivista nemusí ovládat dovednost tracheální intubace, ale musí umět dokonale dýchat maskou a vakem.
Stejně jako u dospělých je doporučována u intubovaných kapnometrie, tj. stanovení koncentrace kysličníku uhličitého ve vydechovaných plynech. Jak bylo uvedeno, upozorní nejen na první dvě písmena v DOPES, ale signalizuje i návrat spontánního krevního oběhu.
Dále je během KPR u dětí doporučeno monitorování EKG křivky nebo pulzu pomocí pulzního oxymetru, kde vidíme i saturaci arteriální krve kyslíkem (neinvazivně stanovenou na periferii – prst, boltec), tedy SpO2.
Poprvé se objevuje doporučení monitorovat SvO2 (je nutno mít zaveden centrální žilní katetr) pro informaci, jak je využit kyslík ve tkáních. V intenzivní péči ale tento ukazatel sledujeme již desítky let…
Jen asi 15 % zástav krevního oběhu je primárně kardiálního původu. Jde o děti s vrozenými srdečními vadami, případně po operaci srdce, děti trpící kardiomyopatií a o mladé sportovce, u nichž nebyla odhalena porucha vedení vzruchu v srdci (např. delší QTc interval) a při namáhavém fyzickém výkonu u nich nastane srdeční zástava, která má většinou charakter komorové fibrilace nebo bezpulzové tachykardie.
V takovém případě je nezbytné užít defibrilátor (nejlépe typu AED). Defibrilace je omezena věkem, nelze ji provést u novorozenců. Průměr elektrod pro kojence a děti vážící <10 kg = 4–5 cm, pro děti starší s hmotností >10 kg = 8–12 cm, děti starší 8 let lze defibrilovat elektrodami pro dospělé. Umístění elektrod: jedna pod pravým klíčkem a druhá v levé axile. Pro defibrilaci je aplikován bifazický výboj 4 J/kg, který je podle potřeby opakován.
Intraoseální vstup je považován za plnohodnotnou alternativu vstupu intravenózního. Vhodné jsou nastřelovací sety (bone injection gun) umožňující vstup do kostní dřeně během několika vteřin.
Z léků užívaných při KPR stojí za zmínku tři:
- Adrenalin je třeba podat intravenózně nebo intraoseálně v dávce 0,01 mg/kg, a to nejpozději po první defibrilaci; kde není zástava provázena kritickou arytmií, doporučuje se podat adrenalin nejpozději po 2. min neúspěšných resuscitačních kroků; dříve uváděné intratracheální podání adrenalinu není doporučeno; není-li možné dát adrenalin intravenózně nebo intraoseálně, lze lék aplikovat intramuskulárně do musculus deltoides.
- Natrium hydrogencarbonicum (NaHCO3, bikarbonát) dříve doporučované k časnému podání je nyní doporučeno podat teprve po >10 min neúspěšné KPR, je-li k dispozici měření pH, tak při hodnotách 7,1 a méně a při hyperkalémii; sůl je podána intravenózně (nebo intraoseálně) ve formě 4,2% roztoku a pak je dávka 2 ml/kg (odpovídá 1 mmol/kg). Musí být zajištěna kvalitní plicní ventilace, aby byl eliminován nadbytečný CO2 uvolněný při metabolismu NaHCO3.
- Amiodaron je antiarytmikum. Aplikuje se po několika neúspěšných defibrilačních výbojích; dávka je 5 mg/kg intravenózně nebo intraoseálně.
- Tekutiny: Při podezření na hypovolémii jsou doporučeny bolusy 20 ml/kg izotonického krystaloidního roztoku.
ETICKÉ A ORGANIZAČNÍ ASPEKTY KPR U DĚTÍ
Pokud se jedná o základní postupy, znalosti a dovednosti (basic life support) při KPR u dětí, musí je ovládat všichni zdravotníci a měli by je ovládat učitelé, rodiče dětí s rizikem zástavy (po operaci srdce), skautští vedoucí a sportovní trenéři. Je vhodné absolvovat kurzy pro basic life support (jednou za 12–24 měsíců).
Profesionální záchranáři by měli ovládat KPR na úrovni advaced life support a měli by rovněž absolvovat pravidelné kurzy (jednou za 6–12 měsíců). Měli by mít AED a umět s ním pracovat.
Každý praktický lékař pro děti a dorost by měl mít:
- Odsávací set pro odstranění nepatřičného obsahu z dýchacích cest.
- Samorozpínací vak a dýchací masky pokrývající rozměry všechny věkové kategorie.
- Medicinální kyslík.
- Vybavení pro vstup do žíly a/nebo kostní dřeně.
- Vybavení pro konipunkci.
- Adrenalin.
- Izotonické krystaloidní roztoky (např. Plasmalyte).
Prevence spočívá např. ve vyhledávání dětí ohrožených srdeční zástavou. V nemocnici jde o děti se závažnými poruchami homeostázy, děti s kritickými srdečními va-dami, eventuálně po operaci srdce, po těžkých úrazech anebo se selhávajícími životními funkcemi z jiných důvodů.
Zvláštní pozorost vyžaduje sportující mládež. Každoroční vyšetření, včetně klidové EKG křivky, mají absolvovat již děti věnující se výkonnostnímu sportu. Děti s větší sportovní zátěží by měly absolvovat sportovně lékařské vyšetření včetně zátěžového monitorování oběhového ústrojí.
Prevence skýtá řadu dalších možností, na prvním místě jde o prevenci úrazů, především tonutí – učit již předškolní děti plavat, vytvořit účinné zabezpečení bazénů. Dále jde o bezpečné a chránící sportovní vybavení (přilby nejen pro lyžaře a cyklisty, ale i bruslaře).
Důležitá je následná postresuscitační péče. Mimo zajištění na jednotce intenzivní péče s možností umělé plicní ventilace, monitorování krevních tlaků invazivně, monitorování nitrolebního tlaku, sledování hemodynamiky a eliminačních metod je kladen důraz na udržení tělesné teploty v rozmezí 35,5–36,0 °C. Objevuje se opakovaně výrazné varování před horečkou s obavami z hypermetabolického stavu. Proto trvají v G 2015 pro dospělé a pro novorozence doporučení o řízené hypotermii, ale proti G 2010 není řízená hypotermie doporučena u dětí.
G 2015 neuvádějí žádné konkrétní časové omezení délky resuscitace. Nepochybně platí, že laický zachránce má resuscitovat do příjezdu profesionálů (u nás je to záchranná služba, jíž určuje zákon 374/2011 Sb. obecně čas od zprávy z dispečinku o potřebě pomoci k zahájení pomoci samé 20 min). Profesionální zachránci užívající v plném rozsahu postupů advanced life support, jestliže dítě nejeví žádné známky života, by neměli resuscitovat déle než 20 minut (někdy se uvádí kritérium “neúspěch 3 dávek adrenalinu”).
Rodiným příslušníkům by mělo být umožněno sledovat KPR. Nesmí ale rušit resuscitační tým. Je velmi vhodné, když rodinu provází někdo z členů týmu, který vysvětluje, co se děje a odpovídá na jejich otázky.
Doc. MUDr. Ivan Novák, CSc.
231 68 Kostelec u Křížků 160
e-mail: ivan_novak@volny.cz
Sources
1. Monsieurs KG, Nolan JP, Bossaert LL, et al. European Resuscitation Council Guidelines for Resuscitation 2015: Section 1. Executive summary. Resuscitation 2015; 95 : 1–80.
2. Maconochie IK, Bingham R, Eich C, et al. European Resuscitation Council Guidelines for Resuscitation 2015. Section 6. Paediatric life support. Resuscitation 2015; 95 : 223–248.
3. Safar P, et al. Ventilation efficacy of mouth-to-mouth artificial respiration: airway obstruction during manual and mouth-to-mouth artificial respiration. J Am Med Assoc 1958 May; 167 : 335–341.
4. Elam JO, Brown ES, Elder JD, Jr. Artificial respiration by mouth-to-mask method. A study of the respiratory gas exchange of paralyzed patients ventilated by operator‘s exhaled air. N Engl J Med 1954; 250 : 749.
5. Kouwenhoven WB, Jude JR, Knickerbocker GG. Closed-chest cardiac massage. JAMA 1960; 173 : 1064–1067.
6. Safar P, Brown TC, Holtey WJ, Wilder RJ. Ventilation and circulation with closed-chest cardiac massage in man. JAMA 1961; 176 : 574–576.
7. International Liaison Committee on Resuscitation. 2005 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science with Treatment Recommendations. Circulation 2005; 112: III-1–III-136.
8. 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010; 122 (Suppl 3): 640–946.
9. Iwami T, Kitamura T, Kawamura T, et al. Chest compression-only cardiopulmonary resuscitation for out-of-hospital cardiac arrest with public-access defibrillation: a nationwide cohort study. Circulation 2012; 126 : 2844–2851.
10. Kitamura T, Iwami T, Kawamura T, et al. Conventional and chest-compression-only cardiopulmonary resuscitation by bystanders for children who have out-of-hospital cardiac arrests: a prospective, nationwide, population-based cohort study. Lancet 2010; 375 : 1347–1354.
11. Nichol G, Leroux B, Wang H, et al. Trial of continuous or interrupted chest compressions during CPR. N Engl J Med 2015; doi: 101056/NEJMoa 1509139.
12. Novák I, Pokorný J, Fabichová K. Kardiopulmonální resuscitace u dětí v České republice. Čes-slov Pediat 2003; 58 : 356–358.
13. Knor J. Život ohrožující stavy u dětí ve Středočeském kraji – statistický přehled a analýza. Čes-slov Pediat 2015; 70 (S2): 18.
Labels
Neonatology Paediatrics General practitioner for children and adolescentsArticle was published in
Czech-Slovak Pediatrics

2016 Issue 5-6
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
-
All articles in this issue
- Changes of selected systemic cytokines in severe pediatric lung disease
-
Noninvasive hemodynamic monitoring in critically ill children – USCOM.
Prospective observational study - From bruising a toe to diagnosing cystic fibrosis
- Vein of Galen congenital malformation in newborn
- Spondylodiscitis in childhood: Case report and literature review
- Impaired bone metabolism in anorexia nervosa
- The new recommendation for cardiopulmonary resuscitation of children – 2015
- Cardiopulmonary resuscitation of newborn babies – guidelines and recommendations 2015
- ABSTRACTS
- Czech-Slovak Pediatrics
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Vein of Galen congenital malformation in newborn
- Cardiopulmonary resuscitation of newborn babies – guidelines and recommendations 2015
- Spondylodiscitis in childhood: Case report and literature review
- The new recommendation for cardiopulmonary resuscitation of children – 2015
