Medicína založená na důkazech
Evidence based medicine
EBM (evidence based medicine) is a modern direction in the international medicine. It deals with scientific evidence and its hierarchy. This system of scientific findings and their application to the clinical practice should become in future the basis for treatment of every patient. This article reveals the issue of EBM and emphasis the importance of this topic in medicine. It deals in detail with the hierarchy of evidence and thus its validity for the clinical practice. It also mentions several units which are already functional (e.g. within the evidence based guidelines) as well as some drawbacks which prevents the system EBM from implementing into routine clinical practice (e.g. insufficient systematization of evidence and subsequently insufficient accessibility for doctors). In conclusion, it emphasis the fact that EBM is the only objective way to the correct treatment of a patient.
Key words:
EBM (evidence based medicine), level of evidence, grade of recommendations, trials, metaanalysis, guidelines.
Authors:
Petr Běhounek; Milan Hora; Jiří Klečka
Authors‘ workplace:
Urologická klinika LF UK a FN, Plzeň
Published in:
Ces Urol 2011; 15(1): 10-14
Category:
Review article
Overview
EBM (evidence based medicine) je moderní směr ve světové medicíně. Zabývá se vědeckými důkazy a jejich hierarchií. Systémem těchto poznatků a jejich aplikací do klinické praxe by se měla v budoucnu řídit léčba každého jednotlivého pacienta. Článek rozkrývá problematiku EBM a poukazuje na důležitost tohoto tématu v medicíně. Zabývá se podrobně hierarchizací důkazů, a tím i jejich validitou pro klinickou praxi. Dále zmiňujeme některé již funkční jednotky (např. v rámci evidence based guidelines) a naopak slabiny, které systému EBM brání v zavedení do rutinní lékařské praxe (nedostatečná systematizace důkazů a současně tedy nedostatečná dostupnost pro lékaře). Na závěr poukazuje na to, že EBM je jediná objektivní cesta ke správné léčbě pacienta.
Klíčová slova:
medicína založená na důkazech, úroveň důkazů, stupeň doporučení, studie, syntézy (metaanalýzy), guidelines.
Úvod
Evidence based medicine (EBM) – do češtiny volně překládáno jako medicína založená na důkazech (či lékařství založené na faktech), je vědomé, zřetelné a soudné používání současných důkazů při rozhodování o péči o jednotlivé pacienty (1, 2). Další možná definice dle Greenhalgové a Donaldové zní, že EBM je zlepšení tradičních dovednost kliniků v diagnostice, léčbě, prevenci a přidružených oblastech prostřednictvím systematického formulování důležitých a zodpovědných otázek a využití matematických odhadů pravděpodobnosti a rizika (3).
Zjednodušeně řečeno na základě vědeckých poznatků, které jsou zaznamenávány v daných formách (např. prospektivní studie, randomizované studie atd.) a v určité hierarchii dle relevantnosti (studie – syntézy – synopse – viz dále) lze pečovat o jednotlivého pacienta. Nebo naopak formulujeme-li klinický dotaz týkající se jednoho pacienta či jeho problému, měli bychom v ideálním případě dostat za pomoci EBM optimální odpověď na jeho léčbu. Toto je však možné pouze v ideálním případě, kdy máme k dispozici systém, který je nám schopen na tento dotaz nejen odpovědět, ale současně zhodnotit i úroveň jeho pravdivosti.
EBM má řadu odpůrců, kteří ji vytýkají celou řadu skutečností. Nicméně řada výhrad je lichých a další velká část výhrad jsou nedostatky, kterých si jsou zastánci EBM dobře vědomi a dokáží je ve své každodenní klinické praxi brát v úvahu. Zkušený lékař užívající EBM ve své klinické praxi samozřejmě užívá i nadále svých klinických zkušeností a praktických dovedností a bere ohled na konkrétního pacienta. Je si vědom, že EBM je založena na teorii pravděpodobnosti a že konkrétní jednotlivý pacient se může obecným pravidlům vymykat. Počítá i s možností nepřesností závěrů zejména daných možnými systematickými chybami (bias).
Termín EBM se v dnešním slova smyslu objevil v roce 1992, kdy se u zmíněných směrů v medicíně začala formálně uplatňovat Evidence - based Medicine Working Group v čele s Gordonem H. Guyattem (4).
HIERARCHIE DŮKAZŮ EBM
- A. Heynesova pyramida (obr. 1) (5) znázorňuje hierarchii důkazů dle validity vědecké informace a kvality jejího zdroje. Současně vyjadřuje možnosti její dostupnosti. Jednotlivým stupňům se dále budeme v tomto článku věnovat (viz níže)
- B. Level of evidence (úroveň důkazů) a Grade of recommendations (stupeň doporučení) (6). Evropská urologická asociace (EAU) se řídí schématem v tabuce 1 v rámci EBM.

Level of evidence (úroveň důkazů) vyjadřuje stupeň významnosti dané informace podle zdroje, ze kterého pochází. Tedy zjednodušeně pro příklad: Je-li dokázáno pomocí jedné randomizované kontrolované studie, že určitý postup v léčbě je správný, tato vědecká informace má Level 1b. Posledním stupněm je stupeň 4, který vyjadřuje nejnižší validitu vědecké informace, což je mínění několika uznávaných specialistů z oboru. Všechny další možné postupy jsou v rámci vědeckých důkazů irelevantní.
Grade of recommendations (stupeň doporučení) vyjadřuje úroveň doporučení odborných společností, a to dle množství aktuálních publikací na dané téma, při určité úrovni důkazů. Takže například, pokud bude na dané téma publikováno několik randomizovaných studií, bude stupeň doporučení A. Naopak, pokud se na určité léčbě shoduje více uznávaných kapacit z oboru, je stupeň doporučení pouze C. Další jiné méně ověřené postupy jsou z hlediska EBM nedoporučené.
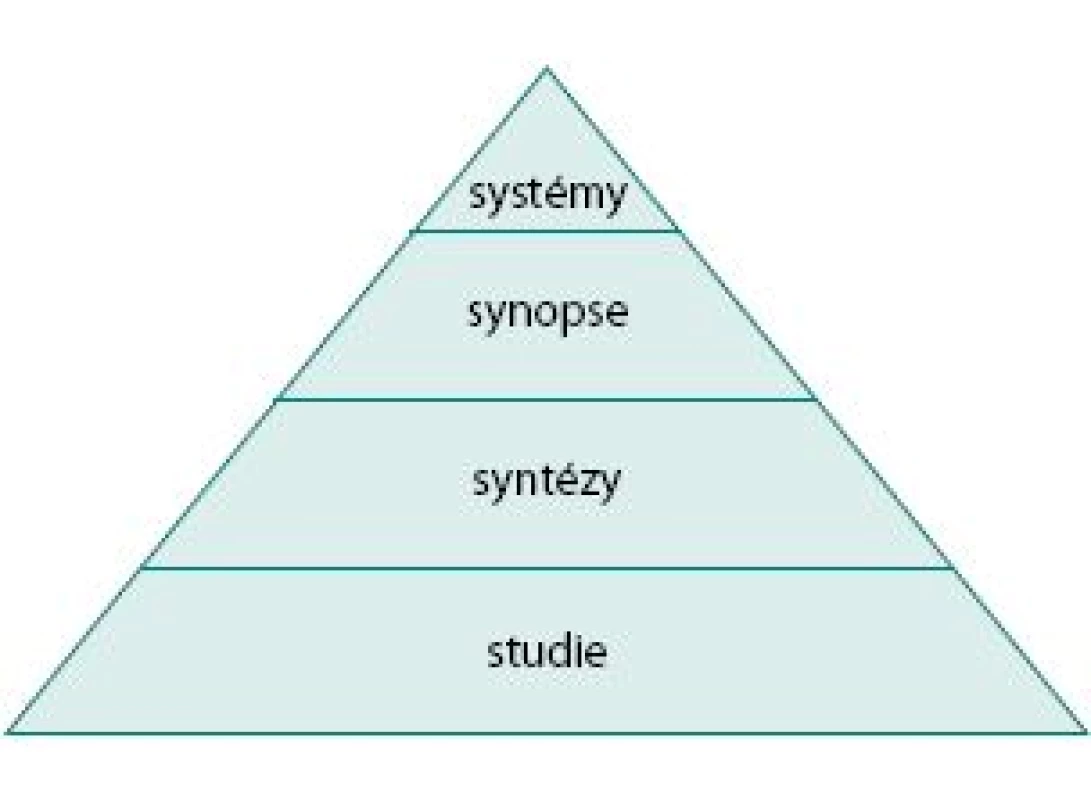
A. Jednotlivé součásti Heynesovy pyramidy informačních zdrojů (7)
Studie
Výsledky klinických studií můžeme považovat za základní stavební kámen EBM. Dle jejich formy a zároveň stupně vědecké relevance můžeme stanovit hierarchii (obr. 2). Na vrcholu pyramidy se nalézá randomizovaná dvojitě zaslepená kontrolovaná studie (8). Pro úplnost uvádíme základní druhy studií a jejich popis.
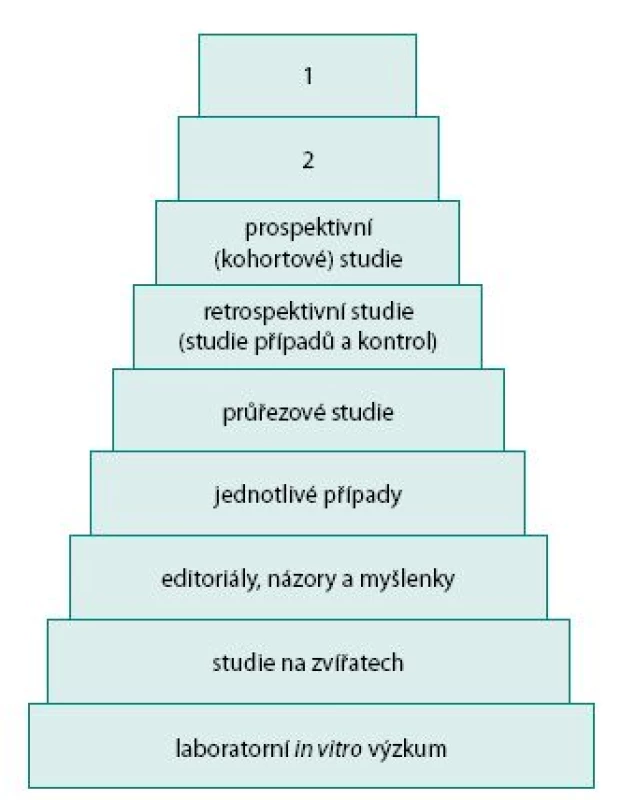
- 1. Kazuistiky (jednotlivé případy)
Popisují historii vzniku a průběhu onemocnění u jednotlivého či několika málo pacientů. Tento typ vědeckého důkazu je však bez jakékoliv relevance v rámci EBM. Jde pouze o konkrétní případ, ze kterého nelze utvářet závěry a nelze se podle něj obecně řídit. I když tedy kazuistika nedovoluje zobecnění, jak žádá EBM, její důležitost je v tom, že poprvé definuje nějaké problém. Její zásadní význam pedagogický (prezentace jednotlivého případů studentům apod.) je samozřejmě nezastupitelný, zvláště je li vše okomentováno zkušeným pedagogem i o informace obecného charakteru získaného EBM.
- 2. Průřezové studie
Sbírají data pacientů v jeden okamžik, ale může se jednat o data z různých časových období např. z dokumentace pacientů. Tyto studie mají opět velice malou důkazní kvalitu.
- 3. Studie případů a kontrol (retrospektivní studie)
Pacienti s určitou nemocí jsou srovnáváni s jinou skupinou (většinou zdravou populací). Ke skupině, v níž se vyskytlo např. určité onemocnění s předpokládanou etiologií, je přiřazena kontrolní skupina, která má stejně charakteristiky s výjimkou daného onemocnění. U obou skupin je zpětně zkoumána historie (např. analýzou zdravotních záznamů) s ohledem, zda byli, či nebyli vystaveni faktoru, u něhož se předpokládá vliv na rozvoj onemocnění. Zde je třeba zmínit, že naprostá většina studií týkajících se chirurgické léčby v urologii jsou právě retrospektivní studie. Nicméně v odborné urologické obci je snaha pracovat i zde spíše formou prospektivních radnomizovaných studií. V dnešní době už všechny kvalitní časopisy v urologii s impact faktorem (9) vyžadují od autorů postupovat dle zásad EBM.
- 4. Kohortové studie (prospektivní studie)
Zkoumají dvě skupiny pacientů, které jsou vystaveny určitému činiteli (lék, expozice škodlivin), aby srovnaly dopad daného činitele.
Ke skupině vystavené faktoru (např. kuřáci), jehož vliv je zkoumán, je přiřazena kontrolní skupina, která má stejně charakteristiky s výjimkou sledovaného faktoru. Obě skupiny jsou sledovány po určenou dobu.
- 5. Randomizované kontrolované studie
Sledují určité jevy u dvou skupin pacientů, kteří jsou náhodně (bez možnosti subjektivního vlivu) vybráni do jedné ze skupin, a to buď s léčbou, nebo bez léčby.Odpovídají objektivně – např. na otázky typu: Je nový chirurgický postup lepší než dříve používaný, či je nový lék lepší než placebo?
Účastníci jsou náhodně (metodou náhodných čísel aj.) přidělováni do skupiny k intervenci (např. podání určitého léku), nebo do kontrolní skupiny (např. chirurgická léčba). Z důvodů rozdílnosti v použité intervenci v jednotlivých skupinách nelze někdy zajistit zaslepení studie.
- 6. Randomizované dvojité slepé kontrolované studie
Zkoumají dvě skupiny pacientů, kteří jsou bez subjektivního vlivu vybráni do dvou nebo více skupin, kde ani zkoušející ani testovaný subjekt neví, do které skupiny je daný pacient zařazen (dvojitě slepá studie).
Účastnici studie jsou náhodně (metodou náhodných čísel aj.) přidělováni do skupiny k intervenci (např. podáni určitého léku), nebo do kontrolní skupiny (např. podáni placeba, jiného léčiva). S rozdělením do skupin nejsou obeznámeni ani pacienti ani lékaři vyhodnocující léčbu.
Nicméně i tyto kvalitní studie mohou trpět a trpí řadou nedostatků. Je zde možnost řady již zmíněných systematických chyb (bias), nedostatečné době sledování zejména u pomalu probíhajících onemocnění (typickým příkladem v urologii je karcinom prostaty), migrace pacientů mezi jednotlivými větvemi (např. u studií u karcinomu prostaty pacienti zařazení do sledování se rozhodnou pro aktivní léčbu apod.).
Syntézy (metaanalýzy)
Syntézy jsou tvořeny zpracováním všech dostupných originálních studií. Studie jsou vyhledávány v odborném tisku ve formě písemné i elektronické. Příkladem metaanalýz mohou být tzv. doporučené postupy (evidence based guidelines), na jejichž vzniku se podílejí odborné společnosti.
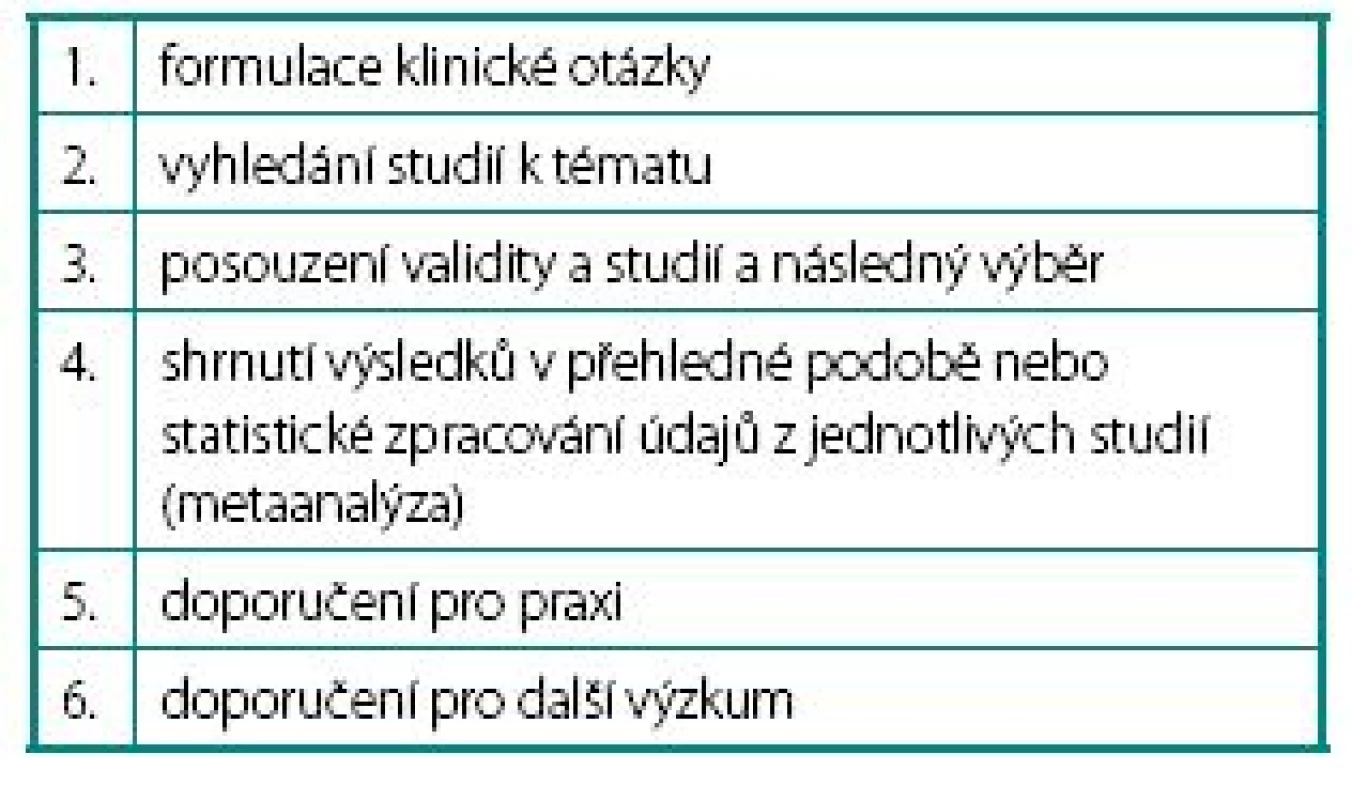
Jedná se o vysoce kvalitní zdroje informací o určitém tématu nebo klinické otázce. Systematické přehledy vznikají v metodicky přesně definovaném a reprodukovatelném procesu, jehož součástí je mj. velmi pečlivé a důkladné vyhledávání primárních vědeckých dokumentů (publikovaných i nepublikovaných) a kritické posouzení jejich validity (k dalšímu zpracování jsou vybrány pouze studie odpovídající stanoveným kritériím). Cílem tohoto procesu je minimalizovat riziko systematické chyby, a získat tak co možná nejspolehlivější závěry (tab. 2).
Definici metaanalýz odpovídají přehledné články (review articles) v kvalitních urologických časopisech.
Synopse
Synopse jsou považovány za nejpraktičtější soubory informací pro lékaře v klinické praxi, kteří jsou při rozhodování často časově limitováni. Základem pro jejich vznik jsou jednotlivé originální studie nebo systematické přehledy (metaanalýzy). Synopse jsou stručné a přehledné souhrny (obsahují jednostránkový abstrakt s komentářem, jsou strukturované, mívají tabulkovou formu). Validita a relevance zahrnutých informací je předem prověřena týmem odborníků, kteří vybírají podklady pro synopse z velkého množství klíčových medicínských časopisů. Dobrá synopse by měla poskytnout dostatek informací umožňujících provést odpovědné klinické rozhodnutí. Synopse najdeme ve specializovaných časopisech – např. Evidence-Based Obstetrics and Gynaecology, Evidence-Based Oncology. Příkladem synopsí jsou v podstatě doporučené postupy EAU (http://www.uroweb.org/professional - resources/guidelines/).
Systémy
Jedná se o souhrny vzniklé na podkladě synopsí existujících v určité klinické oblasti. Jejich cílem je poskytnout lékaři dostatečné množství informací potřebných pro klinické rozhodování. Ideální informační systém by měl integrovat vědecké poznatky o vybrané problematice a nabízet je ve stručné a přehledné formě. Z hlediska efektivního vyhledávání a klinické praxe jsou nejvýše řazeny počítačové informační systémy. Měly by současně umožňovat elektronické propojení s plnými texty systematických přehledů a originálních studií. Takto vysoce kvalitní systém v současné době není dostupný, nicméně objevují se projekty, které některé z výše uvedených požadavků splňují. Mezi zatím nejzdařilejší systémy patří například UpToDate, Clinical evidence http://www. cebm.net/index.aspx?o=1025.
Závěr
EBM je vodítkem ke každému správnému lékařskému postupu. Postupuje-li lékař ve shodě s validními lékařskými informacemi shromážděnými v rámci EBM (a to převážně při vysokém stupni důkazu v rámci EBM), měl by jeho postup být postupem odpovídajícím posledním poznatkům vědy, a tím současně také nepostižitelný. EBM tedy směřuje medicínu od názoru jedince k objektivním postupům, které jsou založeny na objektivních vědeckých informacích. Pokud by existovaly kvalitní informační systémy, které by shromažďovaly informace EBM, ze kterých by bylo možné v krátkém čase čerpat velké množství informací pro danou klinickou situaci, mohla by se EBM stát hlavním vodítkem pro všechny lékařské postupy. Zároveň by se dalo zpětně kontrolovat, zda se v dané situaci vycházelo z nejnovějších dostupných vědeckých poznatků. Tato situace však v dnešní době není reálná vzhledem k tomu, že systémy shromažďující informace v rámci EBM nejsou dostačující pro klinickou praxi.
Došlo: 5. 1. 2010.
Přijato: 24. 6. 2010.
Kontaktní adresa
MUDr. Petr Běhounek
Urologická klinika LF UK a FN
Dr. E. Beneše 13,
305 99 Plzeň
e-mail: behounekp@fnplzen.cz
Práce byla podpořena výzkumným záměrem MSM 0021620819.
Sources
1. Greenhalgh T. Jak pracovat s vědeckou publikací: základy medicíny založené na důkazu,
1. vyd. Praha: Grada Publishing 2003; 208.
2. Sackett DL, Rosenberg WM, Gray JA, Haynes RB, Richardson WS. Evidence based medicine:
what it is and what it isn‘t. BMJ 1996; 312(7023): 71–72.
3. Donald A, Greenhalgh T. A hands-on guide to evidence based healthcare: practice and implementatio.
Oxford: Blackwell Science 2000.
4. Šmerhovský Z, Göpfertová D, Febrová J. Medicína založená na důkazech z pohledu klinického
epidemiologa. Praha: Karolinum 2007; 245.
5. Papíková V. Strategie vyhledávání a důkazy podložených informací pro potřeby klinické praxe.
Ikaros (online) 2002; 02 – dostupné na http://www.ikaros.cz/clanek.asp.
6. Guyatt GH, Haynes RB, Jaeschke RZ, Cook DJ, Green L, Naylor CD, Wilson MC,
Richardson WS. Users’ Guides to the Medical Literature: XXV. Evidence-based medicine:
principles for applying the Users’ Guides to patient care. Evidence-Based Medicine Working
Group. JAMA 2000; 284(10): 1290–1296.
7. Haynes RB. Of studies, summaries, synopses, and systems: the „4S“ evolution of services for
finding current best evidence. Evid Based Ment Health 2001; 4(2): 37–39.
8. Suchý D, Hora M, Fínek J. Vývoj a klinické hodnocení nových léčiv. Čes Urol 2009; 13(2):
141–148.
9. Rendla J. Exkurze do vědeckých lékařských informací – impakt faktor a H-index. Čes Urol
2009; 13(3): 195–199.
10. Další webové zdroje: Centre for Evidence Based Medicine (Oxford) – http://www.cebm.net/
Centre for Evidence Based Medicine – http://www.cebm.utoronto.ca/
Labels
Paediatric urologist Nephrology UrologyArticle was published in
Czech Urology

2011 Issue 1
-
All articles in this issue
- Exkurze do vědeckých lékařských informací – problematika přístupu do elektronických zdrojů
- Medicína založená na důkazech
- Glansektomie v léčbě karcinomu penisu
- Různé pohledy na problematiku hyperaktivního močového měchýře ze strany pacienta a ze strany lékaře – specialisty
- Urologické komplikace fraktur pánve
- Czech Urology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Medicína založená na důkazech
- Glansektomie v léčbě karcinomu penisu
- Urologické komplikace fraktur pánve
- Různé pohledy na problematiku hyperaktivního močového měchýře ze strany pacienta a ze strany lékaře – specialisty
