Výsledky zavádění punkční nefrostomie pod ultrazvukovou kontrolou
The results of percutaneous nephrostomy tube placement under ultrasound guidance
Goal: We would like to present the experiences of our department with nephrostomy tube placement under ultrasound guidance, considering the low number of articles on this topic.
Materials and Methods: In years 2018–2021, a total of 592 ultrasound-guided percutaneous nephrostomies were performed in 363 patients. The data was analyzed retrospectively. We evaluate the indications for the drainage of the upper urinary tract, the technical success rate and the number and type of complications.
Results: The most common oncological indication was the obstruction or infiltration of a ureter 284 (47,97 %); and the most common non-oncological indication was obstructive pyelonephritis 156 (26,35 %). During the observed period, the success rate was 90 %. The most frequent complication was nephrostomy drain dislodgment in 105 cases within 11 weeks after the insertion. Repeated dislodgement of percutaneous nephrostomies was significantly more common in patients with bilateral nephrostomies.
Conclusion: Percutaneous nephrostomy insertion under ultrasound guidance is a safe method for achieving upper urinary tract drainage.
Keywords:
complication – percutaneous nephrostomy – obstructive uropathy – ultrasound.
Authors:
Simona Machynová 1; Michal Fedorko 1,2; Vítězslav Vít 1,2
Authors‘ workplace:
Urologická klinika FN Brno
1; LF MU Brno
2
Published in:
Ces Urol 2023; 27(2): 95-100
Category:
Original article
Overview
Cíl: Prezentovat zkušenosti našeho pracoviště se zaváděním nefrostomických drénů pod ultrazvukovou kontrolou vzhledem k nízkému počtu prací s touto tématikou.
Materiál a metody: Ve sledovaném období 2018–2021 bylo provedeno 592 perkutánních nefrostomií pod ultrazvukovou kontrolou u 363 pacientů. Retrospektivně byla provedena analýza dat. Byly hodnoceny indikace k zajištění drenáže horních cest močových, úspěšnost punkce a komplikace.
Výsledky: Nejčastější indikací k zavedení nefrostomie byl útlak nebo infiltrace močovodu v souvislosti s onkologickým onemocněním 284 (47,97 %) a z non‑onkologických indikací obstrukční pyelonefritida 156 (26,35 %). V hodnoceném období byla úspěšnost 90 %. Nejčastěji zaznamenanou komplikací byla dislokace drénu, celkem 105 v časovém rozmezí 11 týdnů od zavedení. Signifikantně častější byla opakovaná dislokace drénu u pacientů s bilaterálně zavedenými nefrostomiemi.
Závěr: Zavádění nefrostomie pod ultrazvukovou kontrolou je bezpečná alternativa drenáže horních cest močových.
Klíčová slova:
komplikace – obstrukční uropatie – perkutánní nefrostomie – ultrazvuk.
ÚVOD
Poprvé byla technika zavádění nefrostomie (NS) představená již v roce 1865 Thomasem Hilierem. Jako terapeutický prostředek se dostala do povědomí až v roce 1955 díky publikaci Goodwina (1, 2). Nefrostomie jsou nejvíce efektivní způsob derivace pro většinu, potažmo všechny typy obstrukcí horních cest močových (2).
Indikace k zavedení NS můžou být onkologické nebo neonkologické příčiny obstrukce. Hydronefróza z onkologických příčin může být způsobena infiltrací, útlakem močovodu nebo strikturou. Neonkologické příčiny představují obstrukce na podkladě litiázy, ev. v kombinaci s infekcí až septickým stavem, těhotenství, iatrogenní poranění močovodu a další. Zavedení nefrostomie se používá nejčastěji jako dočasná derivace horních cest močových, jako cesta pro intrarenální chirurgii, nebo v minulosti jako cesta k invazivní diagnostice – Whitakerův test. V případě řešení drenáže u urosepse je nefrostomie preferovaným způsobem, pokud není přítomna koagulopatie (3). V určitých případech je NS využívaná jako trvalé řešení drenáže, zejména u onkologických pacientů v preterminálním stadiu onemocnění k prezervaci funkce ledvin, kdy zavedení ureterálního stentu není možné nebo jeho funkce selhala.
Zavádění NS drénů se provádí v pronační poloze, modifikované poloze na boku, nebo v rámci terapeutického přístupu při perkutánní nefrolitotrypsi se stává populární supinační poloha. Při výkonu je možno využít rentgenovou (rtg), ultrazvukovou (USG) kontrolu, kombinaci obou metod nebo CT kontrolu (4). K umístnění NS drénu do kalichopánvičkového systému (KPS) se používá Seldingerova metoda nebo „direct puncture“ metoda. Na trhu jsou k dispozici různé druhy NS drénů: klasické pigtailové drény, drény s vnitřním fixačním vláknem, nebo balonkové drény.
Na našem pracovišti jsou NS drény zaváděny pod USG kontrolou dlouhodobě, jako akutní nebo elektivní výkon k zajištění drenáže horních cest močových. Po inzerci drénu je u části pacientů provedena antegrádní pyelografie s eventuální úpravou polohy drénu, a to v případech, kdy je potřeba ověřit průchodnost ureterů v rámci stanovení dalšího diagnosticko‑terapeutického postupu nebo k ověření funkčnosti drénu. Proto chceme prezentovat zkušenosti z naší každodenní praxe s touto metodou.
MATERIÁL A METODY
Provedli jsme retrospektivní analýzu punkčních nefrostomií zavedených pod ultrazvukovou kontrolou na našem pracovišti v období 2018–2021. Hodnoceny byly NS, které byly použity jako dočasná derivace horních cest močových, nebo jako dlouhodobé řešení derivace s pravidelnou výměnou drénu za 11–12 týdnů. NS po perkutánní nefrolitotrypsi nebyly zahrnuty.
Pacienti byli hospitalizováni na našem pracovišti, na jiném oddělení naší nemocnice, nebo byl výkon proveden konziliárně pro jiné nemocnice v regionu. Každý pacient měl před samotným výkonem odebrané základní koagulační parametry (INR, aPTT) a také krevní obraz k vyloučení trombocytopenie. V případě normálních hodnot byl proveden výkon, při nálezu trombocytopenie 149–100× 109/l bylo podáno 500 mg etamsylátu intravenózně před výkonem, při trombocytopenii < 100× 109/l nebo při patologickém nálezu v koagulačních parametrech byla podána příprava dle doporučení hematologa. Výkon byl proveden v pronační poloze na břiše, v zadní axilární linii bylo zaměřeno místo punkce pomocí konvexní 3,5 MHz USG sondy (BK® Falcon 2202) se zobrazením punkční linie. V místě punkce byla aplikována lokální anestezie 20–50 ml 1% trimecainu. Následně byla pomocí zaměřovacího nástavce na konvexní sondě provedena punkce jehlou 18G preferenčně na dorzální kalich dolní kalichové skupiny v Brödelově linii. Po odchodu nebo odsátí části obsahu kalichopánvičkového systému byl zaveden vodič do pánvičky pod USG kontrolou. Následně byla Seldingerovou metodou provedena dilatace dilatátory (Ch6-8) a byl zaveden nefrostomický drén Urotech® Renodrain‑Yellow Ch8. Drén byl fixován ke kůži dvěma silonovými stehy EP 0. Následně byla USG ověřena regrese dilatace KPS.
VÝSLEDKY
Ve sledovaném období jsme provedli 592 punkcí u 363 pacientů, 174 mužů a 189 žen, věkový průměr byl 68,4 let (18–97 let). Byla hodnocena úspěšnost, která byla stanovena jako evakuace obsahu kalichopánvičkového systému. Úspěšnost byla 90,03 % (533 z 592 NS).
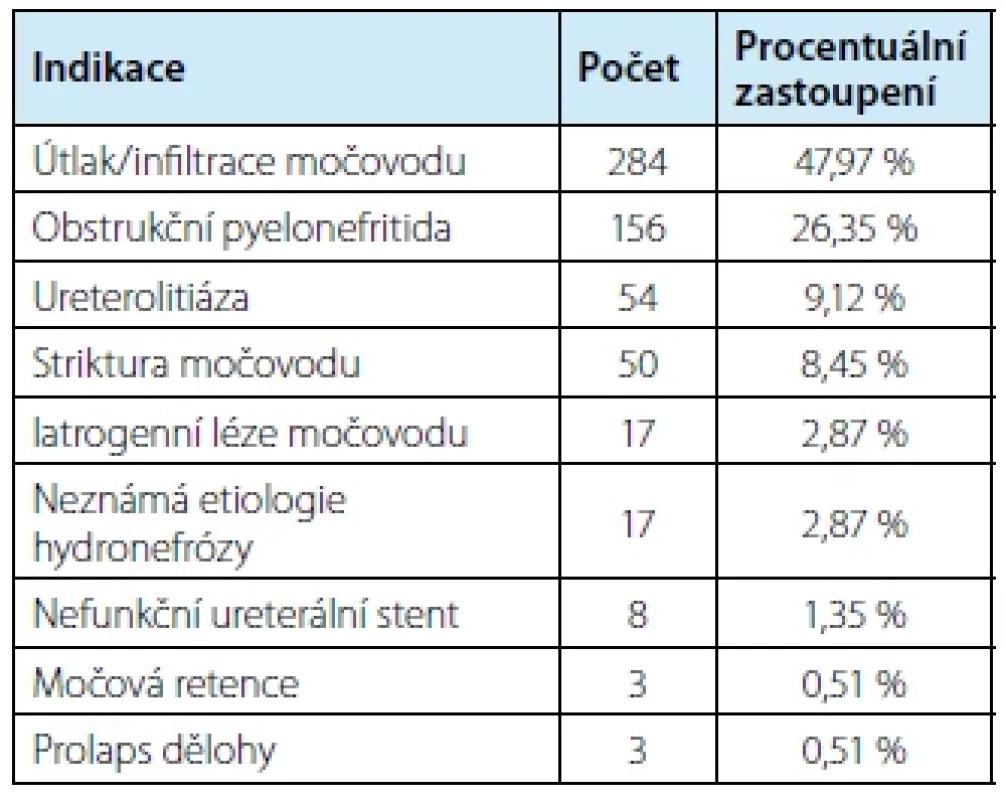
Hodnoceny byly indikace k zavedení nefrostomie, které jsou uvedeny v tabulce č. 1. Nejčastější indikace k zavedení nefrostomie byl útlak nebo infiltrace močovodu v souvislosti s onkologickým onemocněním 284 (47,97 %) a z non‑onkologických indikací obstrukční pyelonefritida 156 (26,35 %).
Tab. 1. Indication for percutaneous nephrostomy
Celkem bylo zaznamenáno 131 komplikací, což představuje 22,13 % z celkového počtu zavedených nefrostomií. Přehled sledovaných komplikací je obsažen v tabulce č. 2. Nejčastější komplikací byla dislokace NS drénu. Průměrný věk pacienta s dislokací drénu byl 72,65 let, průměrně docházelo k dislokaci 12. den od punkce (minimálně 1. den, maximálně 77. den). Graf č. 1 zobrazuje četnost dislokací v jednotlivých týdnech. Prvních 7 dní od punkce došlo k dislokaci 64 nefrostomií, což představuje 11 % z celkového počtu NS. Ze 105 dislokovaných NS u 78 pacientů bylo opakovaně dislokovaných 46 NS u 18 pacientů (26 NS bilat., 20 NS unilat). Opakovanou dislokací se myslí dislokace NS drénu u jednoho pacienta více jak jedenkrát. Častěji došlo k opakované dislokaci u pacientů se zavedenými NS bilaterálně než u pacientů s jednou NS a to statisticky významně (p = 0,0014) – stanoveno pomocí Fisherova exaktního testu a Chí‑kvadrátového testu.
Tab. 2. The list of detected complications
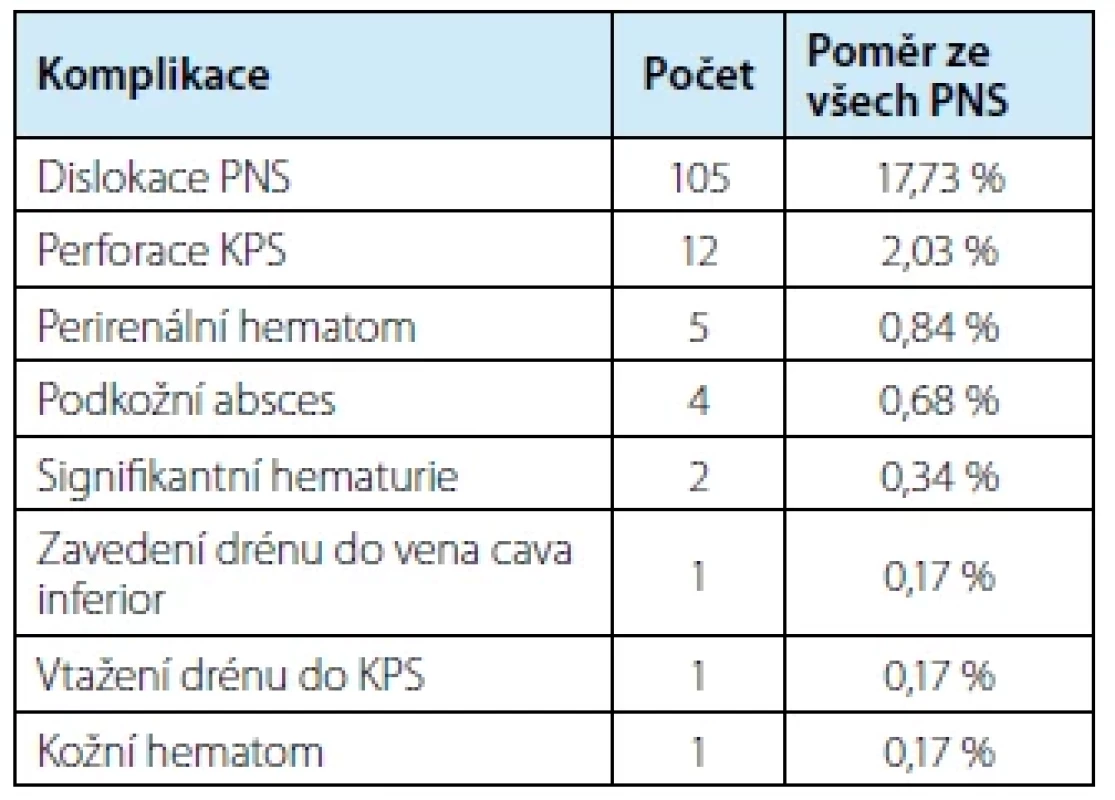
Chart 1. Nephrostomy dislodgment after insertion

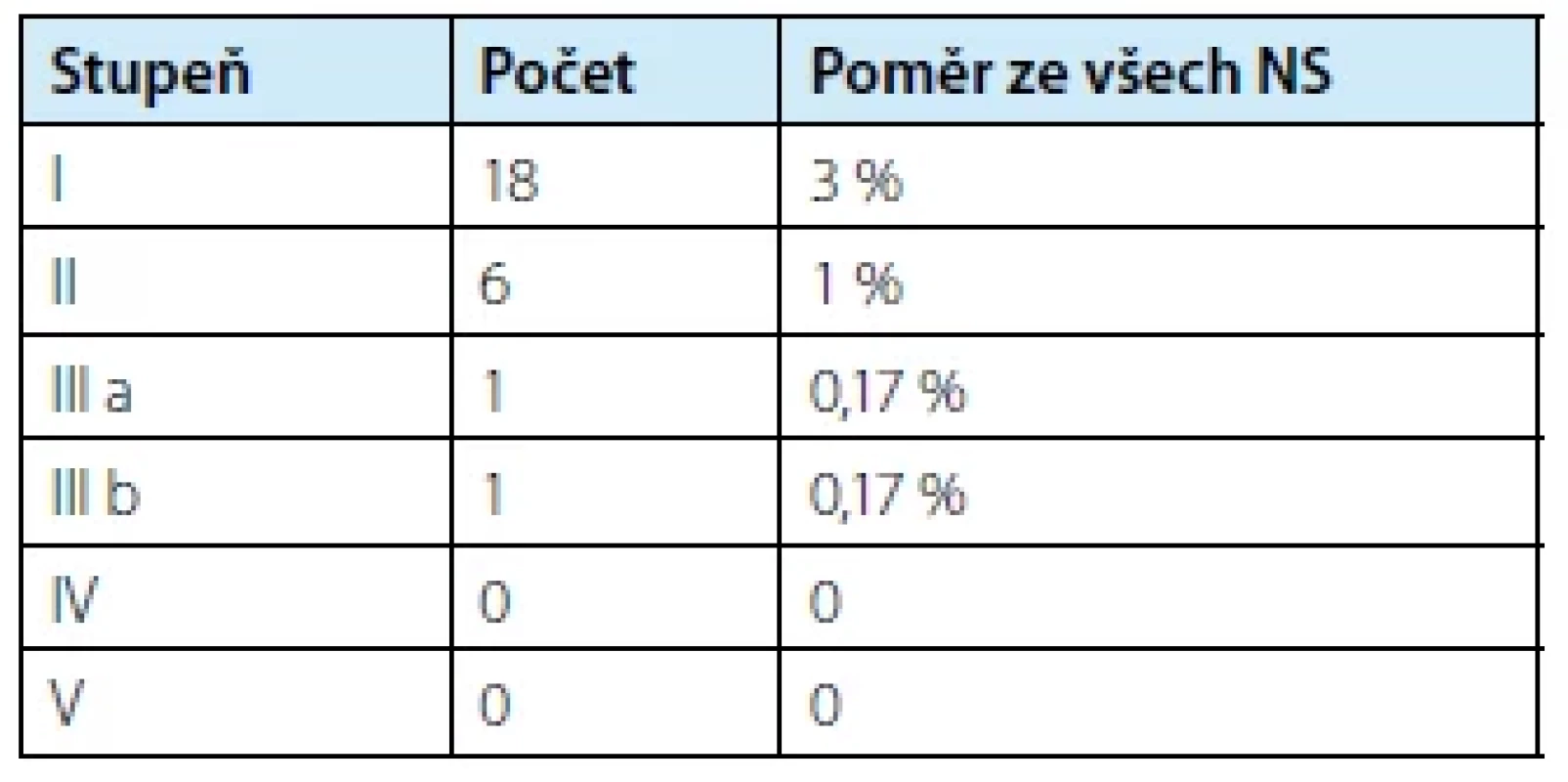
Dislokace NS drénů byly zpravidla řešeny repunkcí NS nebo zavedením uretrálního stentu (v lokální nebo celkové anestezii). Vyhodnocení komplikací samotného zavedení NS drénu pod USG kontrolou podle Clavien‑Dindo klasifikace je uvedeno v tabulce č. 3.
Tab. 3. Complications by Clavien-Dindo classification
DISKUZE
K zajištění drenáže horních cest močových lze využít zavedení ureterálního stentu nebo perkutánní nefrostomie. Obě metody jsou rovnocenné. Jen v případě infekční hydronefrózy je dostupných několik studií, které prezentují superioritu nefrostomie (5). V našem souboru byl nejčastější indikací útlak močovodu z onkologických příčin. V těchto případech preferujeme zavedení NS (což vysvětluje i malý podíl indikace NS při nefunkčním JJ stentu).
Zavedení NS drénů pod USG a rtg kontrolou je snadnější pro orientaci v KPS ve srovnání s použitím pouze USG. Od toho se odvíjí i learning curve pro tyto metody. Nicméně po zvládnutí techniky je zavádění NS pod USG bezpečná metoda a se stoupajícím stupněm hydronefrózy stoupá i úspěšnost punkce (6, 7). Dle doporučených standardů kvality Intervenční radiologické společnosti (Quality Improvement Guidelines for Percutaneous Nephrostomy, Society of Interventional Radiology Standards of Practice Committee – SIR) se úspěšnost zavedení PNS pohybuje od 82 % do 100 % v závislosti na stupni hydronefrózy, bez ohledu na metodu zavádění (4).
Nejčastější komplikací v našem souboru byla dislokace nefrostomického drénu (17,73 %). Jedním z důvodů časné dislokace může být nedostatečná kontrola korektního usazení drénu bezprostředně po zavedení (pravidlem je antegrádní pyelografie s odstupem 1–3 dnů od zavedení – dislokace se však vyskytují i v delším časovém období, kdy je drén zkontrolován, případně poloha upravena), ale na tuto komplikaci nemá vliv jen samotná technika zavádění, ale i druh nefrostomického drénu, habitus, kognitivně‑motorická zdatnost pacienta a jeho spolupráce v péči o drén. Jednotlivé rizikové faktory dislokace v této práci nebyly hodnoceny, což vytváří prostor pro další zkoumání (hodnocení vztahu věku, hmotnosti, BMI nebo celkového stavu výkonnosti k četnosti dislokace a nutnosti opakovaného zavedení NS drénu). V jiných pracích se pohybuje záchyt dislokací drénu od 0,9–15,8 % při zavádění pod USG nebo USG a rtg kontrolou (8, 9, 10, 11).
Perforace KPS s extravazací moče/kontrastní látky do retroperitonea je nezávažná komplikace. Po úpravě polohy drénu dochází ke spontánnímu zahojení. V našem souboru byla zaznamenána ve 12 případech (2,03 %). Při kombinované technice zavedení (USG a rtg) se tato komplikace vyskytuje ve 4,5 % a při „direct puncture“ až v 6,5 % (10).
Perirenální hematom byl zaznamenán v pěti případech, což představuje 0,84 %. Všechny byly řešeny konzervativně a došlo ke spontánní resorpci hematomu. Naše výsledky odpovídají údajům z jiných pracovišť, kde při zavádění NS pod USG kontrolou byla tato komplikace zaznamenána v rozmezí 0,5–8,5 % (6, 7).
Signifikantní hematurie s nutností podání transfuze se v našem souboru vyskytla u dvou pacientů (0,6 %). V obou případech došlo ke spontánní úpravě po hemostyptické terapii. V jiných pracích se četnost této komplikace udává do 2,4 % pacientů (11). Nezaznamenali jsme žádné aktivní krvácení, které by vyžadovalo endovaskulární nebo chirurgickou intervenci.
Nejobávanější komplikací je vaskulární trauma. V našem souboru došlo v jednom případě k zavedení drénu do vena cava inferior (n = 1, 0,17 %). Drén se podařilo odstranit pomocí intervenčních radiologů bez celkové anestezie a dalších komplikací.
Vaskulární traumata vč. zavedení drénu do dolní duté žíly jsou ale popsána i u nefrostomií zaváděných pomocí USG a rtg (12, 13).
Nezaznamenali jsme žádné poranění okolních orgánů (střevo, játra, slezina, plíce). Četnost těchto komplikací se obecně pohybuje v rozmezí 0,1–1 % (4).
Jediná komplikace, která si vyžádala řešení v celkové narkóze, byla dislokace NS drénu do KPS po mechanickém poškození drénu pacientem. Byla provedena endoskopická extrakce reziduálního drénu bez komplikací.
ZÁVĚR
Zavádění punkční nefrostomie pod ultrazvukovou kontrolou je možno označit za účinnou a bezpečnou metodu derivace moči z horních močových cest. Provedení bez přímé skiaskopické kontroly je logisticky méně náročné, vyžaduje si ale větší zkušenost. Tato metoda je bezpečná alternativa u pacientů v těžkém stavu na jednotkách intenzivní péče, kde je možno výkon provést přímo na lůžku, nebo u gravidních pacientek a dětských pacientů, kde snižujeme riziko záření.
Součástí standardů kvality při poskytování zdravotní péče by mělo být pravidelné hodnocení komplikací prováděných výkonů, k posouzení kvality provedení, komplikací a stanovení bodů ke zlepšení celkových výsledků a kvality péče.
Střet zájmů: Žádný.
Prohlášení o podpoře: Podpořeno MZ ČR – RVO (FNBr, 65269705).
Hlavní stanovisko práce: Zavádění perkutánní nefrostomie pod ultrazvukovou kontrolou je bezpečná metoda derivace horních cest močových v běžné urologické praxi.
The major statement: The ultrasound‑guided percutaneous nephrostomy is a safe method of drainage of the upper urinary tract in everyday urological practice.
Došlo: 27. 2. 2023
Přijato: 3. 4. 2023
Kontaktní adresa:
MUDr. Simona Machynová
Urologická klinika FN Brno
Jihlavská 20
625 00 Brno
email: machynova.simona@fnbrno.cz
Ces Urol 2023; 27(2): 95-100
Sources
1. Goodwin WE, Casey WC, Wolf W. Percutaneous trocar (needle) nephrostomy in hydronephrosis. JAMA. 1955; 157 : 891–4.
2. Partin AW, Dmochowski RR, Kavoussi LR, Peters CA. Campbell‑Walsh‑Wein Urology. 12th ed. Philadelphia, PA: Elsevier. 2021 : 779–780.
3. Lynch MF, Anson KM, Patel U. Percutaneous nephrostomy and ureteric stent insertion for acute renal deobstruction: consensus based guidance. Brit J Med Surg Urol. 2008; 1 : 120.
4. Pabon‑Ramos WM, Dariushnia SR, Walker TG, et al. Quality improvement guidelines for percutaneous nephrostomy. J Vasc Interv Radiol. 2016; 27 : 410–4.
5. Skolarikos A, Neisius A, Petřík A, et al. EAU Guidelines on Urolithiasis. In: EAU Guidelines. Edn. presented at the EAU Annual Congress Amsterdam, 2022. Arnhem, The Netherlands: EAU Guidelines Office. 2022; 15–16.
6. Efesoy O, Saylam B, Bozlu M, Çayan S, Akbay E. The results of ultrasound‑guided percutaneous nephrostomy tube placement for obstructive uropathy: a single‑centre 10-year experience. Turk J Urol. 2018; 44 : 329–34.
7. Mahmood T, Younus R, Ahmad F, Memon S, Moavia A. Ultrasound as a reliable guidance system for percutaneos nephrostomy. JCPSP. 2007; 17 : 15–18.
8. Carrafiello G, Lagana D, Mangini M, et al. Complications of percutaneous nephrostomy in the treatment of malignant ureteral obstructions: single‑centre review. Radiol med. 2006; 111 : 562–571.
9. Radecka E, Magnusson A. Complications of percutaneous nephrostomy in the treatment of malignant ureteral obstructions: single‑centre review. Acta Radiol. 2004; 45 : 184–188.
10. Wah TM, Weston MJ, Irving HC. Percutaneous nephrostomy insertion: outcome data from a propspective multi‑operator study at a UK training centre. Clin Radiol. 2004; 59 : 266–261.
11. Yoo MJ, Bridwell RE, Inman BL, Henderson JD, Long B. Approach to nephrostomy tubes in the emergency department. Am J Emerg Med. 2021; 50 : 592 : 596.
12. Navrátil P, Krajina A, Novák I. Nefrostomický drén zavedený do dolní duté žíly. In: 68. výroční konference České urologické společnosti 19.–21. 10. 2022. Ces Urol. 2022; 26(Suppl. A): 51.
13. Li T, Jiang Y, Chen J, Luo G, Sun F. Nephrostomy Tube Misplaced into the Right Atrium: An Extremely Rare Case and Review of the Literature. Urol Int. 2021; 105 : 924–928.
Labels
Paediatric urologist Nephrology UrologyArticle was published in
Czech Urology
2023 Issue 2
-
All articles in this issue
- Urologie a elektronizace zdravotnictví
- Robotic laparoscopic pyeloplasty
- The WHO Classification of Urinary and Male Genital Tumours 2022: renal tumours classification
- 5th edition of the 2022 WHO classification of prostate cancer: changes and novelties in the "Blue Book"
- Prognostic factors in metastatic prostate cancer
- The results of percutaneous nephrostomy tube placement under ultrasound guidance
- Long-term follow-up of living kidney donors – a single center experience
- Early complications after radical cystectomy before implementation of the ERAS concept (Enhanced Recovery After Surgery)
- Priapism durning testosterone replacement therapy of the central hypogonadism
- Postřehy z CEM23 (Central European Meeting 2023)
- Czech Urology
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Prognostic factors in metastatic prostate cancer
- 5th edition of the 2022 WHO classification of prostate cancer: changes and novelties in the "Blue Book"
- Early complications after radical cystectomy before implementation of the ERAS concept (Enhanced Recovery After Surgery)
- The results of percutaneous nephrostomy tube placement under ultrasound guidance
