Názory české veřejnosti na užívání antibiotik i dalších léků
Czech inhabitants’ opinions on using antibiotics and other drugs
Bacterial resistance to antibiotics remains one of the key problems in community and hospital settings throughout whole world. The increased number of resistant strains correlates with an increasing consumption of antibiotics. In the community, both physicians and patients are responsible for the worsening trend. Data from the international literature suggest that patients are able to put pressure on their physician for an antibiotic prescription even in cases where the physician deems it not necessary or suitable. In order to understand better habits in our country, we questioned 1242 adult respondents in the Czech Republic in 2008. Our results show that people in the Czech Republic are not adequately informed about infections and antibiotics. Nevertheless, the people mostly respect their physician, and accept his/her decision and do not force him/her to antibiotic prescription. Only 13% of respondents would like to buy antibiotics without medical prescription and 95% agree with mandatory vaccination against most serious infections. A sophisticated system of medical postgradual education works in the Czech Republic but we also need public education, which should preferentially be addressed to school children and their parents.
Key words:
antibiotics, resistance, compliance, e-Bug.
Authors:
T. Kopřivová Herotová 1; J. Beneš 2
; V. Hynčica 3
Authors‘ workplace:
3. lékařská fakulta UK v Praze
Ústav zdraví dětí a mládeže
Přednosta: doc. MUDr. Dagmar Schneidrová, CSc.
1; Klinika infekčních nemocí 3. LF UK
Fakultní nemocnice na Bulovce, Praha
Přednosta: doc. MUDr. Jiří Beneš, CSc.
2; Státní zdravotní ústav, Praha
Ředitelka: Ing. Jitka Sosnovcová
3
Published in:
Prakt. Lék. 2010; 90(9): 526-532
Category:
Of different specialties
Overview
Bakteriální rezistence na antibiotika je považována za jeden z nejzávažnějších globálních medicínských problémů současnosti. Vzrůstající počet rezistentních kmenů je přímo úměrný neustále vzrůstající spotřebě antibiotik, za kterou je zodpovědný nejen lékař, ale také pacient. Zahraniční zkušenosti ukazují, že pacienti mohou na svého lékaře vykonávat poměrně silný nátlak a nutit ho k předepsání antibiotika i v případech, kdy to on sám nepovažuje za nutné nebo dokonce vhodné. Pro lepší porozumění situaci v naší zemi jsme v roce 2008 provedli dotazníkové šetření u 1 242 dospělých respondentů ze čtyř krajů České republiky. Výsledky ukázaly, že česká společnost, ač má výrazné mezery ve znalostech o problematice infekcí a antibiotik, ve většině případů respektuje a dodržuje rozhodnutí lékaře a nenutí ho do předepsání antibiotika. Spokojenost se současným systémem vyjadřuje fakt, že pouze 13 % respondentů by si přálo mít možnost koupit si antibiotikum bez lékařského předpisu a celých 95 % souhlasí s povinným očkováním. V České republice existuje propracovaný systém dlouhodobého vzdělávání odborné veřejnosti, avšak pro nápravu současného stavu je nutné začít v této problematice vzdělávat také laickou veřejnost od dětského věku.
Klíčová slova:
antibiotika, rezistence, compliance, e-Bug.
Úvod
Objev antibiotik je bezesporu jedním z nejvýznamnějších úspěchů moderní medicíny. Za svou více než šedesátiletou historii antibiotika zachránila miliony lidských životů.
Celá staletí byly infekční choroby nejčastější příčinou mortality jak dětí, tak dospělých. Po zavedení antibiotik do běžné lékařské praxe nejprve odborná a posléze i laická veřejnost očekávala rychlý a trvalý ústup bakteriálních onemocnění. Tato víra v antibakteriální léčbu byla dokonce tak silná, že se v celé řadě zdravotnických zařízení přestala striktně dodržovat základní epidemiologicko-hygienická opatření (1).
Další skutečností, která v lidech podněcovala euforii z antibiotik, byl fakt, že prvním objeveným a na trh uvedeným antibiotikem byl relativně netoxický penicilin. Vznikl tak mylný dojem, že také všechna ostatní, nově objevovaná antibiotika budou mít stejně netoxický charakter. Antibiotika se proto začala předepisovat i v neopodstatněných případech, bez ohledu na to, jaké infekční agens onemocnění způsobilo. Tento trend bohužel přetrval dodnes, a to i přes kvalitní, rychlé a snadno dostupné diagnostické metody.
Svůj podíl na tomto stavu má jistě také poměrně silný tlak laické veřejnosti na lékaře, zejména pediatry, neboť, jak prokázaly některé zahraniční studie, 30–50 % rodičů ještě před vstupem do ordinace od lékaře očekává předepsání antibiotika pro své dítě (2, 3, 4). Antibiotiky se proto léčí téměř dvě třetiny všech dětských infekcí horních cest dýchacích. ačkoliv 60–80 % tonzilofaryngitid (5) a 50 % mezotitid (6) je virového původu. Argument lékařů, že se snaží předejít následným bakteriálním komplikacím, je často jen projevem alibismu, neboť se ve většině případů jedná o banální infekce, které i v předantibiotické éře měly velmi vysoký podíl samoúzdravy a ani dnes nebývají provázeny závažnými komplikacemi ani vysokou mortalitou (7). Například sinusitida jako bakteriální komplikace rýmy je uváděna pouze v 0,5–2 % případů (8) Antibiotická léčba je proto u většiny infekcí horních cest dýchacích neoprávněná.
Rezistence na antibiotika je považována za jeden z nejzávažnějších globálních medicínských problémů současnosti. V České republice se problematice antibiotické rezistence bakterií věnuje pozornost již od konce 60. let, kdy byly položeny základy tzv. antibiotické politiky. Zejména díky tomu patřila Česká republika až do počátku 90. let minulého století k lokalitám s poměrně nízkou spotřebou antibiotik a s nízkou prevalencí rezistence u nejčastějších původců komunitních i nemocničních bakteriálních infekcí k tzv. indikátorovým antibiotikům (15).
Po roce 1989, kdy se na českém trhu začaly ve velké míře objevovat antibakteriální léky zahraničních farmaceutických firem, došlo k prudkému nárůstu spotřeby antibiotik (téměř o 25 %) (8). Dosud funkční a striktně dodržovaná antibiotická politika přitom přestala být dodržována, a v pediatrických ordinacích se i na běžné infekty horních cest dýchacích začala předepisovat nejnovější makrolidová a jiná antibiotika. K markantnímu nárůstu spotřeby antibiotik došlo zejména kolem roku 1993, ačkoliv se incidence ani etiologie respiračních infekcí příliš nezměnila (7, 8).
Za nadbytečnou spotřebou antibiotik stojí jak lékaři, tak sami pacienti. Obě skupiny podléhají reklamě farmaceutických firem. Lékaři často „na zkoušku“ předepisují nové, často mnohem dražší přípravky, se zbytečně rozšířeným spektrem účinku. Dalším problémem je relativně malá rozšířenost vyšetření zánětlivých ukazatelů, především C-reaktivního proteinu (CRP), v ambulancích praktických lékařů (9, 10, 11).
Pacienti naopak často na lékaře tlačí a vyžadují předepsání antibiotika pro sebe nebo ještě častěji pro své děti v dobré víře, že tím uspíší léčbu. Očekávání rodičů, že jejich dítěti budou předepsána antibiotika, je považováno za jeden z hlavních faktorů nadbytečného používání antibiotik. Jelikož se jedná o laiky, měl by lékař věnovat dostatek času vysvětlení, proč zrovna v jejich případě není léčba antibiotikem nutná. Poučení pacienti mohou od lékaře odcházet i bez antibiotické léčby spokojeni (12). Bohužel systém proplácení lékařských výkonů s časem na edukaci pacientů počítá jen v určitých, přesně vymezených případech, a nikoli v běžné praxi.
Nejen nadměrné předepisování, ale také struktura předepisovaných antibiotik má vliv na vzrůstající rezistenci (13). Špatná compliance pacientů často vede lékaře k tomu, že předepisují přípravky, které stačí užívat pouze jedenkrát denně a po dobu co nejkratší – většinou makrolidy. Proto je potřeba považovat compliance pacienta (ochotu a schopnost přizpůsobit se terapeutickému režimu) za jeden z nejdůležitějších cílů při vytváření účinné antibiotické politiky.
Předkládaná práce prezentuje výsledky dotazníkového šetření mezi rodiči žáků šesti základních škol, které se zaměřilo na způsob užívání a nakládání s léky, zejména antibiotiky v České republice.
Metodika
V roce 2008 jsme vytvořili anonymní dotazník pro rodiče žáků prvního a druhého stupně základních škol. Dotazník obsahoval celkem 43 otázek, z nichž 7 bylo zaměřeno na socio-demografickou identifikaci respondentů:
- pohlaví,
- věk,
- počet dětí v rodině,
- nejvyšší dosažené vzdělání,
- zda mají či nemají zdravotnické vzdělání atd.
a zbylých 37 otázek se týkalo způsobu užívání a nakládání s léky (zejména antibiotiky) v rodině respondenta a názorů respondentů na problematiku bakteriální rezistence, očkování, compliance apod.
U jednotlivých otázek měli respondenti vždy na výběr několik možných odpovědí.
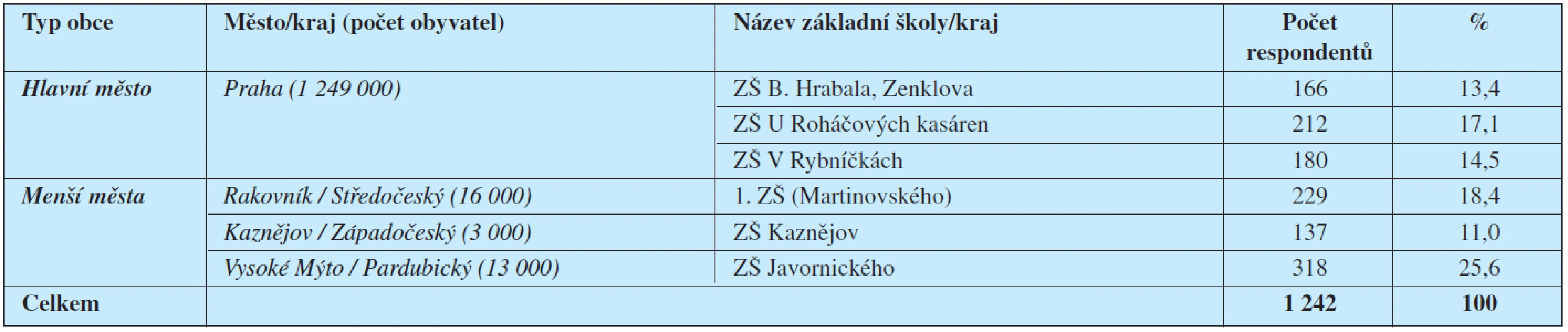
Dotazníky byly osobně zaneseny na přelomu roku 2008/2009 do šesti základních škol ve čtyřech krajích ČR. Tři základní školy byly vytipovány v Praze a zbylé tři v menších městech – viz tabulka 1. Ve všech školách rozdávaly třídní učitelky dotazníky rodičům vždy na začátku třídní schůzky a přitom rodičům zdůraznily, že dotazník je anonymní. Na konci třídní schůzky pak dotazníky od rodičů vybíraly.
Dostupnost základní lékařské péče, zajišťované praktickými lékaři pro děti a dospělé, je ve všech čtyřech městech poměrně dobrá. Kromě Prahy je nemocnice s odbornými ordinacemi pouze v Rakovníku. Lidé z Vysokého Mýta musejí dojíždět 15 km do nemocnice v Litomyšli a z Kaznějova do 12 km vzdálené Plzně. Lékárny působí ve všech městech, kromě obce Kaznějov, od které je nejbližší lékárna vzdálena cca 4 km – v Plasích.
Pro zadávání dat a ke statistickému zpracování byl využit program Epi Info Verze 6 CZ. Statistická významnost zjištěných rozdílů byla porovnána chi-kvadrát testem na 5% (0,05) hladině významnosti.
Otázka číslo 36, u níž bylo na výběr několik nezávislých odpovědí a přitom respondenti byli nuceni své odpovědi kvantifikovat, byla zpracována porovnáním průměrů analýzou variance a F testem.
Výsledky
Ze šesti škol bylo získáno celkem 1 242 vyplněných dotazníků. Návratnost dotazníků díky vhodně zvolenému způsobu sběru dat dosáhla 89 %. Respondenty byly v 86 % ženy, pouze 14 % tvořili muži. Sociální postavení respondentů podle stupně dosaženého vzdělání bylo následující:
- 3,6 % mělo pouze základní vzdělání;
- 28,4 % osob bylo vyučených;
- 8,3 % udalo vyučení s maturitou;
- 44,9 % mělo kompletní středoškolské,
- 14,8 % vysokoškolské vzdělání.
Porovnávali jsme odpovědi respondentů z Prahy (558 osob) s odpověďmi respondentů z menších měst (684 osob) – viz tabulka 2.
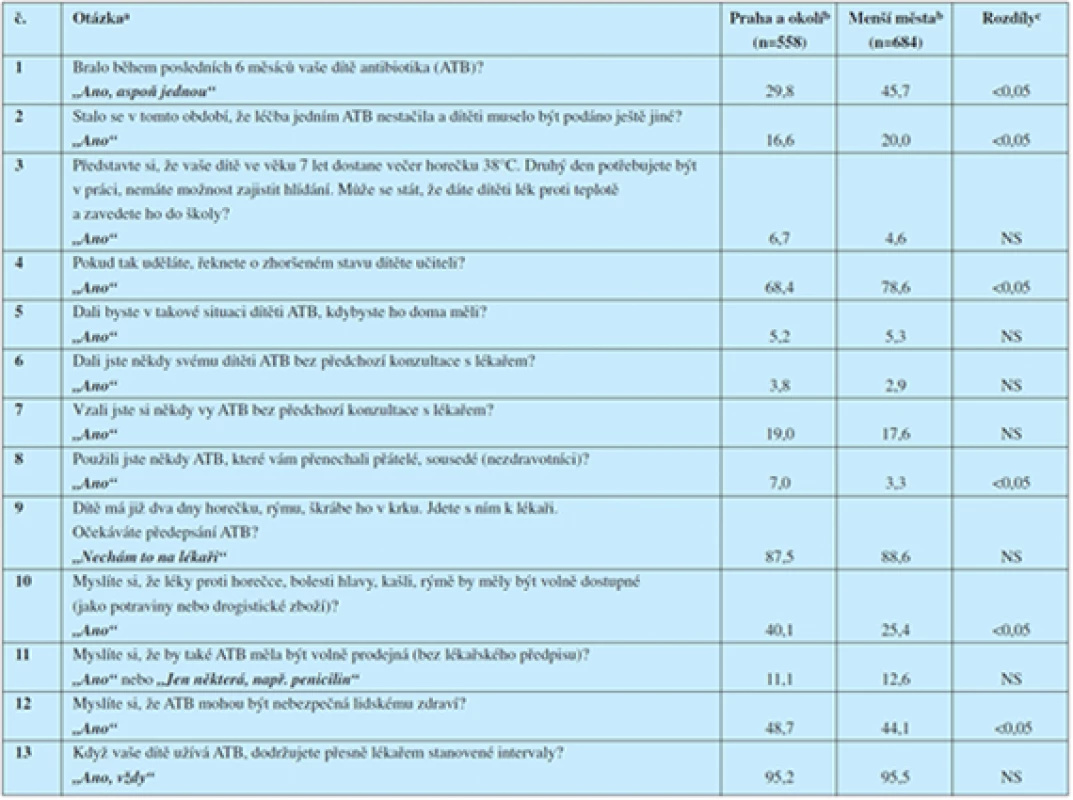

V obou takto vzniklých souborech byla naprostá většina respondentů (≥95 %) ve věku 30–55 let. Mezi Pražany však bylo významně vyšší zastoupení vysokoškoláků než mezi respondenty z menších měst (22,2 % vs. 7,6 %, p<0,0004). Naopak zde bylo významně méně vyučených (18,1 % vs. 38,3 %, p<0,0001).
Pro další hodnocení jsme rozdělili respondenty na skupinu osob se zdravotnickým vzděláním (středo - nebo vysokoškolským, 11 %) a osoby bez zdravotnického vzdělání (89 %).
Z výsledků podle předpokladů vyplývá, že lidé bez zdravotnického vzdělání mají určité mezery ve znalostech jak správně užívat a nakládat s antibiotiky a ostatními druhy léčiv.
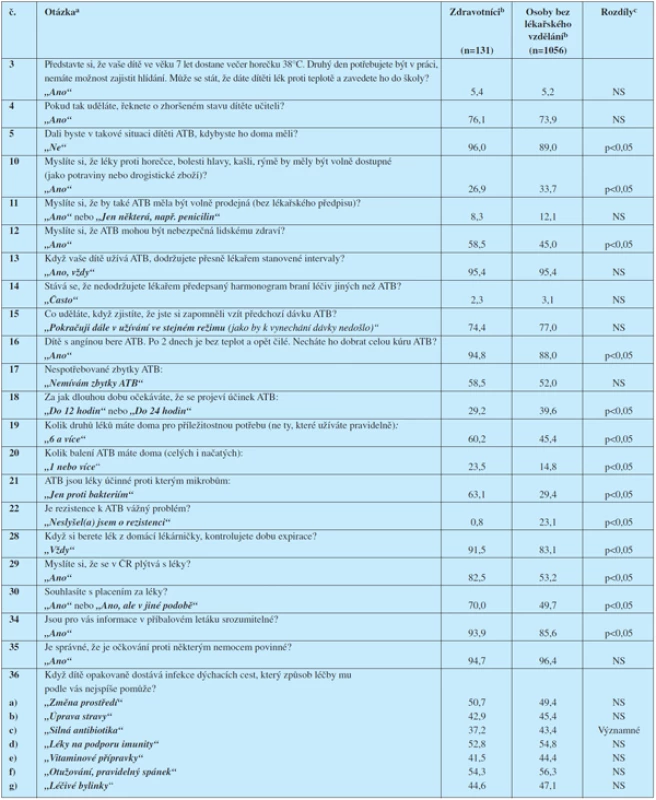
Výsledky odpovědí na vybrané otázky ukazuje tabulka 3.
Diskuse
Otázky a odpovědi je možné rozdělit do několika okruhů:
Prvním z nich je přístup občanů k praktickým lékařům.
Zdá se, že existuje značný rozdíl v přístupu k praktickým lékařům a praktickým dětským lékařům. Naše výsledky vypovídají o dobré dostupnosti a kvalitě péče poskytované praktickými dětskými lékaři a důvěře občanů v jejich rozhodování; možná zde hraje významnou roli i strach o zdraví vlastních dětí.
O důvěře v praktické dětské lékaře svědčí odpovědi na otázky 5 a 6, podle nichž by spontánně (bez konzultace lékaře) podalo svému dítěti antibiotikum méně než 6 % respondentů.
Důvěru v praktické dětské lékaře dokumentuje také odpověď na otázku 9: Při projevech angíny u dítěte vyjadřuje více než 87 % tázaných ochotu plně respektovat rozhodnutí lékaře.
Je velmi důležité, že téměř 85 % občanů v Praze a 80 % občanů v menších městech napsalo, že nebyli zklamáni tím, že lékař jejich dítěti odmítl předepsat antibiotikum (ot. 24).
Sami lékaři však tuto důvěru dostatečně nevyužívají a předepisují dětem antibiotika i v případech, kdy to pravděpodobně není nutné (ot. 25). Většina rodičů alibisticky uvažující lékaře poslechne a svým dětem antibiotika podá, i když o jejich smyslu má pochybnosti (ot. 26).
U dospělé části populace není vazba pacientů na praktické lékaře zdaleka tak silná: Při pochybnostech o postupu lékaře se jeho radami řídí jen 22 % respondentů z Prahy a 35 % respondentů z malých měst (ot. 27).
Jen 57–59 % lékařů informuje své pacienty dostatečně o správném používání předepsaných léků, nežádoucích účincích a podobně (ot. 33).
Druhá skupina otázek zjišťovala přístup občanů k lékům.
Většina tázaných (51–63 %) souhlasí s názorem, že se v České republice plýtvá s léky (ot. 29).
S doplatky za léky v podstatě souhlasí 45–59 % tázaných (ot. 30). V obou případech je zřejmý signifikantní rozdíl mezi odpověďmi respondentů v Praze a v menších městech; tento rozdíl může vyplývat i z rozdílného vzdělání a/nebo sociálního zařazení obou skupin respondentů – viz Výsledky.
Při užívání léků se lidé chovají poměrně zodpovědně: Naprostá většina tázaných (≥95 %) dodržuje při braní léků předepsaný harmonogram (ot. 12, 13).
Léky se v 96–97 % domácností uchovávají v původním obalu (ot. 32).
Dobu exspirace při používání léků z domácí lékárničky kontroluje 83–86 % tázaných (ot. 28).
Většina respondentů také čte příbalové letáky a více než 85 % respondentů považuje informace v těchto letácích za dobře srozumitelné (ot. 34).
Problémy nicméně mohou nastat při výskytu nežádoucích účinků. Pouze 62–66 % respondentů se při výskytu nežádoucích účinků radí se svým lékařem nebo lékárníkem (ot. 31).
Třetí skupina otázek se týkala vztahu občanů k antibiotikům jako specifickému druhu léků.
Většina respondentů poměrně citlivě odlišuje antibiotika od ostatních léků: Pouze 11–13 % tázaných zastává názor, že aspoň některá antibiotika by měla být volně prodejná, bez lékařského předpisu (ot. 11), zatímco antipyretika nebo analgetika by chtělo mít ve volném prodeji mimo lékárny 25–40 % občanů (ot. 10).
V odpovědi na otázku 7 uvedlo 17 až 19 % tázaných, že někdy v životě užívali antibiotika bez předchozí konzultace s lékařem. Vyvstává tedy otázka, jak se tito lidé k antibiotikům dostali.
První odpověď, která se nabízí, je využití nespotřebovaných antibiotik z nějaké předchozí léčby. Nespotřebování celého předepsaného balení antibiotik a ponechání si zbytků pro další použití připouští 54 % respondentů z Prahy a 41 % respondentů z malých měst (ot. 17).
Je zajímavé, že přístup k léčbě vlastních dětí je mnohem méně benevolentní – v tomto případě 88–89 % respondentů uvádí, že by dítě nechalo dobrat celou kúru antibiotik, i když jeho zdravotní stav se upraví po dvou dnech terapie (ot. 16).
Zdá se, že lidé se snaží opatřit si antibiotika zejména jako pojistku při cestách do zahraničí (ot. 23).
Jako příznivý jev můžeme hodnotit skutečnost, že zatímco 41–53 % domácností si vytváří zásoby různých léků pro příležitostnou potřebu (ot. 19), antibiotika má doma asi jen 14–17 % respondentů (ot. 20).
Podobně pouze 3–7 % tázaných uvedlo, že někdy použili antibiotika, které jim dali přátelé nebo sousedé (nezdravotníci) (ot. 8), přestože je nepochybně běžné poskytnout jednorázově lék známému, který ho právě akutně potřebuje.
Čtvrtá skupina otázek se zabývala znalostmi občanů o problematice infekcí a antibiotik.
Odpovědi na tyto otázky jsou vesměs neuspokojivé: že antibiotika působí jen proti bakteriím a ne současně i proti virům nebo dokonce proti všem mikrobům vědělo 41,5 % respondentů v Praze a pouze 24,5 % v menších městech (ot. 21).
O rezistenci k antibiotikům neslyšelo 16 % respondentů z Prahy a 25 % respondentů z menších měst (ot. 22).
O tom, že antibiotika mohou být nebezpečná lidskému zdraví, má jistou povědomost jen 44–49 % tázaných (ot. 12).
Povážlivá je představa 38–39 % respondentů, že účinek antibiotika by se měl projevit do 24 hodin (ot. 18). Zejména při podání bakteriostatických antibiotik toto nemusí být pravda a zbytečné očekávání rychlého účinku může nepřipravené pacienty přivést k nevhodným reakcím, například ke zbytečné konzultaci lékaře nebo dokonce k předčasnému vysazení léku.
V odpovědích na otázku 36 je možné pozitivně hodnotit fakt, že při recidivujících infekcích dýchacích cest u dítěte většina rodičů (51–58 %) považuje za nejlepší řešení otužování a pravidelný spánek a/nebo léky na podporu imunity. Naopak „silná antibiotika“ by si přála jen menšina rodičů (41–44 %). Bohužel rozdíly v četnosti mezi správnými a nesprávnými odpověďmi nejsou velké.
Jedinou skutečně pozitivní zprávou z této skupiny otázek je zjištění, že více než 95 % respondentů souhlasí s povinným očkováním proti nakažlivým nemocem (ot. 35). Ve světle nedávného rozhodnutí Nejvyššího správního soudu o možnosti rodičů odmítnout povinné očkování u svých dětí nabývá tato odpověď na ještě větší důležitosti.
Vcelku lze hlavní rozdíly mezi Pražany a respondenty z menších měst shrnout následovně:
Pražané méně spoléhali na autority (ot. 4, 8, 26, 27), více si uvědomovali, že léky samy o sobě nemusejí vyřešit jejich problémy (ot. 24, 25, 36 d, e, g). Ve větším rozsahu také věděli, že užívání antibiotik s sebou přináší i rizika (ot. 12). Odpovědi na některé otázky ukazují i na snadnější dostupnost lékařů a lékáren v Praze oproti menším městům (ot. 10, 31) a s tím související tendenci obyvatel v menších městech vytvářet si zásoby léků (ot. 17, 19).
Zvláštního komentáře si žádá srovnání odpovědí zdravotníků s respondenty bez zdravotnického vzdělání (tabulka 3).
Úroveň znalostí zdravotníků je sice podle předpokladů všeobecně lepší než úroveň laiků, rozhodně však nemůže být hodnocena jako dobrá: Zdravotníci sice lépe než laici vědí, že se u nás léky plýtvá (83 vs. 53 %; ot. 29) a také souhlasí s doplácením na léky (70 vs. 50 %; ot. 30), to však nestačí. Bohužel, pouze 63 % oslovených zdravotníků vědělo, že antibiotika působí jen proti bakteriím (ot. 21), podobně pouze 59 % zdravotníků tuší, že antibiotika mohou být nebezpečná lidskému zdraví (ot. 12).
Na pováženou může být i reakce na situaci, kdy si pacient zapomene vzít jednu dávku léku. Zde 74–77 % respondentů uvedlo, že by pokračovalo dále ve stejném režimu, jako kdyby k vynechání dávky nedošlo (ot. 15). Ve skutečnosti správná odpověď na tuto otázku závisí na druhu léku. U některých antibiotik, například penicilinů nebo cefalosporinů, je takový postup možný. U jiných antibiotik, jejichž účinek je založen na postupném nasycování jednotlivých kompartmentů (např. doxycyklinu), však může vynechání jediné dávky vést k poddávkování trvajícímu několik dnů – správným řešením by bylo užití dvojnásobné dávky.
Závěr
Compliance pacientů v České republice vychází nad očekávání dobrá. Většina respondentů správně nakládá s léky a dodržuje lékařem předepsaný harmonogram terapie. Většina dotázaných věří svému lékaři a respektuje jeho rozhodnutí, avšak když má vážné pochybnosti, neváhá a vyhledá konzultaci jiného odborníka.
Velké mezery se však ukazují v edukaci a informovanosti laické i odborné veřejnosti v oblasti bakteriální rezistence a správného užívání antibiotik. V České republice sice existuje propracovaný systém celoživotního vzdělávání odborné zdravotnické veřejnosti, avšak výsledky studie ukazují, že je potřebná jeho revize a zefektivnění.
Pro nápravu současného stavu je nutné začít nově v této problematice vzdělávat také laickou veřejnost. Snaha o změnu návyků dospělých osob bývá obvykle málo efektivní. Proto je vhodnější směřovat edukaci spíše na žáky základních škol. Tato aktivita má dvojí účinek:
- a) vychovává novou generaci lidí s lepšími znalostmi, názory a návyky;
- b) prostřednictvím žáků působí i na rodiče, zasahuje tedy nepřímo i střední generaci.
V uvedeném duchu působí mimo jiné evropský vzdělávací projekt e-Bug, který je od loňského školního roku využíván také českými základními školami (14, 16).
Tereza Kopřivová Herotová
Ústav zdraví dětí a mládeže
3. LF UK v Praze
Ruská 87
100 00 Praha 10
E-mail: terher@centrum.cz
Sources
1. Kolář, M., Urbánek, K., Lochmanová, J. Výchozí zdroje racionální antibiotické léčby bakteriálních infekcí. Praktické lékárenství 2006, 1. s. 20-23.
2. Braun, B.L., Fowles, J.B. Characteristic and experience of parents and adults who want antibiotik for cold symptoms. Arch. Fam. Med. 2000, 9(7), p. 589-595.
3. Palmer, D.A., Bauchner, H. Parents´and physicians´view on antibiotics. Pediatrics 1997, 99(6), E6.
4. Mangione-Smith, R., McGlyn, E.A., Elliott, M.N. et al. Parent´s expections for antibiotics, physician-parent communication and satisfaction. Arch. Pediatr. Adolesc. Med. 2001, 155, p. 800-806.
5. Bartlett, J.G. Management of Respiratory Tract Infections. Baltimore: Lippincott Williams and Wilkins, 2nd ed. 1999, p. 260.
6. Marešová, V. Infekce dýchacích cest v komunitě – diagnostika a léčba. Vox Pediatrie 2002, 9, s. 14-19.
7. Marešová, M., Urbášková, P., Jindrák, V. Aktuální pohled na léčbu respiračních infekcí. Practicus 2002, 1(1), s. 5-10.
8. Štika, L. Spotřeba anitimikrobiálních léčiv a jejich vliv na rezistenci mikroorganismů. Klin. Mikrobiol. Inf. Lék. 2001, 7(3), s. 66-71.
9. Urbášková, P. Trendy rezistence na antibiotika u některých původců komunitních infekcí v ČR. Pediatrie pro praxi 2000, 1(3), s. 105-107.
10. Urbášková P. Surveillance rezistence k antibiotikům u nejčastějších bakteriálních původců respiračních infekcí v České republice. Remedia 2000, 10(3), s. 195-203.
11. Urbášková, P., Jindrák, V., Marešová, V. Antibiotická rezistence u hlavních původců bakteriálních infekcí v ČR. Lege artis, 2001, 1(9), s. 5-7.
12. Barden, L.S., Dowell, S.F., Schwartz, B., Lackey, C. Current attitudes regarding use of antimicrobial agents: results from physician´s and parents´focus group discussions. Clin. Pediatr. (Philadelphia) 1998, 37, p. 665-571.
13. Cunha, B.A. Clinical relevans of penicillin-resistant Streptococcus pneumoniae. Semin. Respir. Infect. 2002, 17(3), p. 204-214.
14. Kopřivová Herotová, T., Beneš, J. e-Bug: Evropský vzdělávací program pro žáky prvního a druhého stupně základních škol zaměřený na prevenci antibiotické rezistence a zlepšená hygienických návyků. Hygiena 2009, 54(4), p. 127-129.
15. Urbášková, P. a Pracovní skupina pro monitorování rezistence bakteriálních patogenů: Surveillance rezistence k antibiotikům u nejčastějších bakteriálních původců respiračních infekcí v České republice. Remedia 2000, 10, s. 195-203.
16. e-Bug: www.e-bug.eu.
Labels
General practitioner for children and adolescents General practitioner for adultsArticle was published in
General Practitioner

2010 Issue 9
- Spasmolytic Effect of Metamizole
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- The Importance of Limosilactobacillus reuteri in Administration to Diabetics with Gingivitis
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Deep stimulation of the globus pallidus improved clinical symptoms in a patient with refractory parkinsonism and genetic mutation
-
All articles in this issue
- Evoluce a evoluční teorie pro lékaře IX. Evoluční psychologie
- Přínos nových doporučení pro hodnocení 12-ti svodového elektrokardiogramu u sportovců pro praktické lékaře
- Spondylodiscitida – známá a neznámá
- Názory české veřejnosti na užívání antibiotik i dalších léků
- Péče o ženu středního a vyššího věku z pohledu porodní asistentky
- Hodnocení stavu výživy hospitalizovaných seniorů
- Příprava diabetika k operaci
- Změna počtu trombolyzovaných pacientů v ČR po prodloužení terapeutického okna ze 3 na 4,5 hodiny
- Oniománie, aneb nakupování jako problém
-
Duplicitní malignita s paraneoplastickou polymyositidou
Kazuistika a přehled problematiky
- General Practitioner
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Spondylodiscitida – známá a neznámá
- Příprava diabetika k operaci
- Hodnocení stavu výživy hospitalizovaných seniorů
- Oniománie, aneb nakupování jako problém
