Diferenciální diagnostika elevace troponinu na interním oddělení
Chlumský J.: Differential diagnosis of elevated serum troponin in the department of Internal Medicine
A rise of troponins reflects irreversible myocardial cell necrosis. Accordingly, abnormal values have been described in various conditions not related to acute coronary disease, such as myocarditis, pulmonary embolism, acute heart failure, septic shock, as a result of cardiotoxic drugs and following therapeutic procedures such as electrophysiological ablations, or electrical cardioversion. This review focuses on the incidence and clinical significance of increased troponin in conditions with symptoms that resemble acute myocardial infarction.
Key words:
troponin I, troponin T, pulmonary embolism, renal failure.
Authors:
J. Chlumský
Authors‘ workplace:
Přednosta: prof. MUDr. Milan Kvapil, CSc., MBA
; 2. lékařská fakulta a Fakultní nemocnice Motol
; Interní klinika
; Univerzita Karlova v Praze
Published in:
Prakt. Lék. 2011; 91(5): 296-299
Category:
Diagnostis
Overview
Zvýšení hladiny troponinu odráží nekrózu buněk myokardu. Abnormální hodnoty nacházíme v různých klinických situacích, které nesouvisí s akutním infarktem myokardu, jako je myokarditida, plicní embolie, akutní srdeční selhání, septický šok, léčba kardiotonickými léky, stejně jako po terapeutických postupech, jakými jsou ablace nebo elektrická kardioverze. Tento přehled se zaměřuje na výskyt a klinický význam elevace troponinu u nemocných s příznaky připomínající srdeční infarkt.
Klíčová slova:
troponin I, troponin T, plicní embolie, renální selhání.
Úvod
Biomarkery způsobily revoluci v diagnostice a stratifikaci nemocných s akutním koronárním syndromem (AKS) a srdečním selháním. Troponiny (Tn) jsou strukturní proteiny tropomyosinového komplexu myocytů příčně pruhovaného svalstva. Patří k nim:
- a) srdeční troponin I (TnI)
- b) srdeční troponin T (TnT)
- c) troponin C, identický v kardiomyocytech (c) a myocytech kosterního svalstva (s), (cTnC, sTnC).
Troponin I a T jsou specifické pro srdeční svalstvo, na rozdíl od troponinu C, který se zvyšuje při poškození jak srdečního, tak i kosterního svalu. Proto není troponin C použitelný v diagnostice poškození myokardu.
Srdeční troponiny T a I jsou citlivé markery srdečního poškození. V současnosti je doporučena (1) diagnostická hranice na 99 percentilu koncentrace u zdravých kontrol. Nižší hranice může vést k nesprávné diagnostice „zvýšené“ koncentrace troponinu, tedy ischemie u zdravých osob.
V poslední době je hranice detekce pro nejnovější generaci troponinů 10 až 100 krát nižší, než dosahují v současnosti používané komerční sety (2). Při užití běžně citlivých setů ve vzorcích 3 557 osob byly prokázány zvýšené koncentrace TnT v běžné populaci 0,7 % (3). Použití vysoce citlivých testů u 1 089 asymptomatických starších mužů bez výrazné srdeční patologie Tn≥0,03 ng/l bylo spojeno s 5,25 násobným rizikem vzniku srdečního selhání (4).
Data z nedávno publikované skotské studie (5) ukazují, že použití vysoce senzitivního troponinu (hranice pro diagnostiku srdečního infarktu 0,05 ng/ml místo 0,2 ng/ml) snižuje mortalitu o 50 %. Zároveň nebylo prokázáno snížení citlivosti pro diagnostiku srdečního infarktu, jinými slovy, nebylo zvýšeno riziko falešně pozitivně diagnostikovaných nemocných. Je pravděpodobné, že užití vysoce senzitivního troponinu sníží počet krevních náběrů u nemocných s bolestí na hrudi, protože diagnóza srdečního infarktu je stanovena dříve.
Při akutní nekróze myokardu nebo při poškození myokardu jiné etiologie dochází k vzestupu Tn v krvi po 2 až 4 hodinách. Na rozdíl od jiných markerů nekrózy myokardu pokračuje postupné uvolňování Tn z již nekrotických myofibril kardiomyocytu a podmiňuje tím trvání zvýšených koncentrací Tn v krvi řadu (7 až 14) dní. Uvolněné množství Tn je úměrné rozsahu nekrózy, výsledná aktuální koncentrace cTn v krvi však může být ovlivněna rychlostí vzniku nekrózy, rozsahem reperfuze (spontánní nebo medikamentózní) a reperfuzním poškozením myokardu. Jak bylo uvedeno, uvolnění troponinu do krve ale provází jakýkoli typ poškození myokardu, a to nejen ischemické etiologie.
V klinické praxi je nutné diferenciálně diagnosticky zhodnotit příčinu zvýšení troponinu, protože léčba jednotlivých chorob se od sebe liší. Seznam základních klinických stavů (kromě AKS a srdečního selhání), které mohou být spojeny se zvýšením troponinu, je rozsáhlý (tabulka 1).
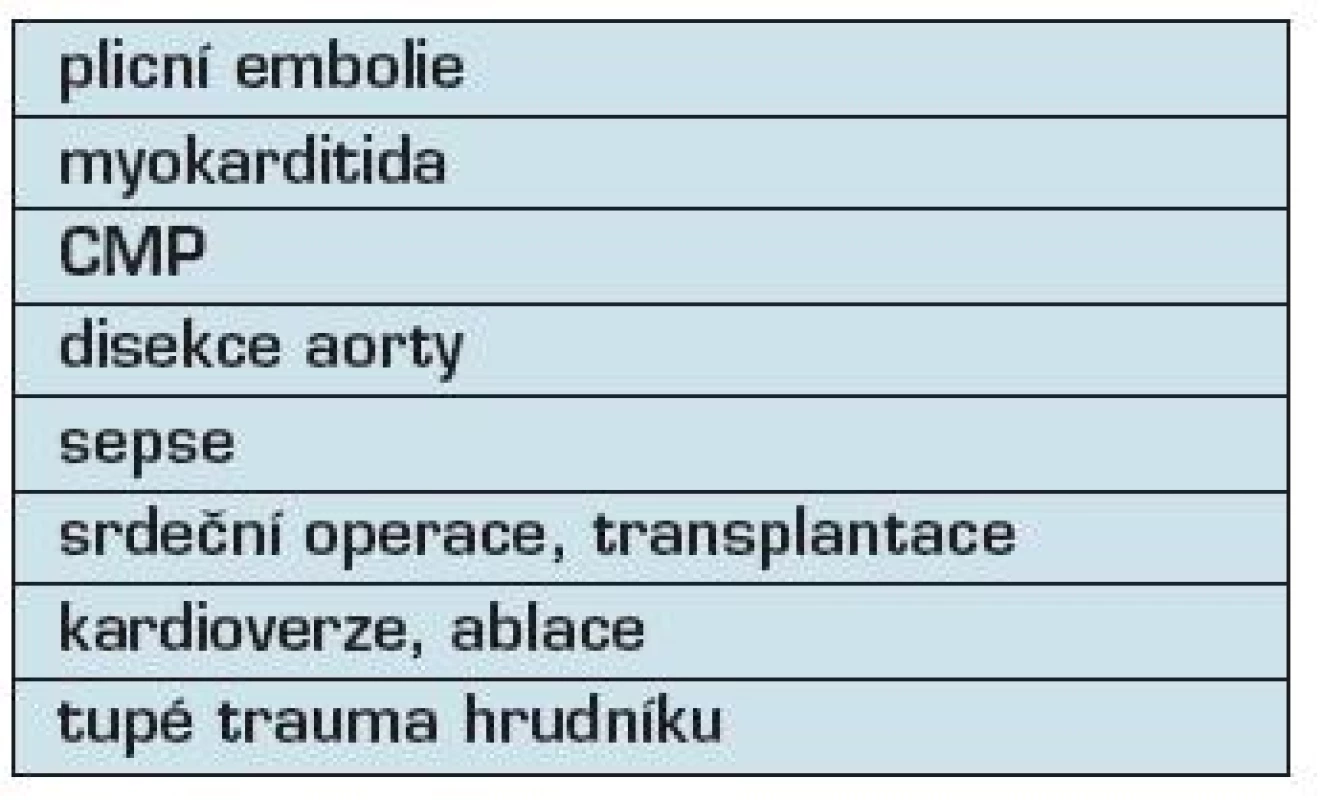
Kardiovaskulární choroby
Akutní disekce aorty je charakterizována vznikem falešného lumen ve stěně aorty a její prevalence dosahuje 5–30 případů na milion za rok a nemocniční úmrtnost je 25–50 % (7). Disekce aorty klinicky napodobuje AKS, ale léčba obou chorob se výrazně liší.
U nemocných s disekcí může být zvýšena koncentrace troponinu až v 18 % případů a toto zvýšení je spojeno s 3 až 4 násobným zvýšením rizika opožděné diagnózy (8). Proto nález vyšší koncentrace troponinů nás v klinické praxi nemá u pacientů s bolestí na hrudi odvádět od podezření na diagnózu disekce aorty.
Cévní mozková příhoda (CMP) je definována jako rychlý vývoj neurologického deficitu v důsledku přerušení dodávky krve do příslušné části mozku (9). Rizikové faktory pro cévní mozkovou příhodu jsou podobné jako pro ICHS.
CMP dělíme do dvou podtypů:
- ischemické (85% všech CMP), a
- hemoragické (15 %).
Zvýšení troponinu bylo prokázáno u všech typů CMP (10). Ačkoli příčina zvýšené koncentrace troponinů u nemocných s CMP není zcela objasněna, současné představy podporují teorii přehnaného vyplavení katecholaminů, vedoucí k nadměrnému uvolnění intracelulárních iontů vápníku a následné reverzibilní dysfunkci myocytů. Většina studií sledujících vliv zvýšené koncentrace troponinu na prognózu nemocných s CMP prokázala zvýšenou mortalitu (10), některé studie žádný vztah neprokázaly (11). Celkově ale převládá názor, že koncentrace troponinů se zvyšuje přibližně u 10 % pacientů po mrtvici a je spojena s horší prognózou.
U nemocných hospitalizovaných na jednotce intenzivní péče (JIP) můžeme prokázat několik klinických stavu, které jsou spojeny se zvýšeným troponinem, jako jsou
- hypotenze,
- infekce,
- sepse,
- arytmie,
- plicní embolie,
- zvýšený nitrolební tlak, a
- ledvinné selhání (12).
Zvýšení troponinu se vyskytuje u 21 % až 59 % nekardiálních pacientů na JIP, u nichž není prokázána ischemická choroba srdeční zátěžovou echokardiografií nebo není přítomna při pitvě. Zvýšené koncentrace troponinu jsou u těchto nemocných spojeny s 2,5 násobným rizikem nemocniční úmrtnosti (12). U pacientů hospitalizovaných na JIP se přičítá zvýšení troponinu subendokardiální ischemii, nerovnováze mezi nabídkou a poptávkou kyslíku v důsledku hypertrofie levé komory, hypertenzi nebo hypotenzi a zvýšené spotřebě kyslíku myokardem, zejména při šoku.
Troponiny jsou zvýšené u 55 % (6 z 11) pacientů s hypotenzí (systolický TK<90 mm Hg), ale pouze u 17 % (4 z 25) normotenzních pacientů hospitalizovaných na JIP (12). U pacientů vyžadujících intravenózní vazopresory korelovala dávka vazopresorů s rizikem zvýšení troponinu a naopak, koncentrace troponinu souvisela s prognózou nemocných (13).
Někteří autoři navrhují, aby byl troponin používán jako prognostický marker u pacientů na JIP, a to zejména u hemodynamicky nestabilních pacientů (14). Panuje obecná shoda, že ne každé zvýšení koncentrace troponinu u pacientů v intenzivní péči by mělo být diagnostikováno jako srdeční infarkt. Zvýšená koncentrace troponinu u pacientů na JIP je nezávisle spojena s krátkodobou i dlouhodobou úmrtností (5).
Krvácení z horní části gastrointestinálního traktu je zatíženo vysokou úmrtností. Až 19 % pacientů s krvácením má zvýšenou hladinu troponinu (14). Zajímavým zjištěním je, že u pacientů s krvácením vyžadujících hospitalizaci na JIP troponiny souvisejí s dlouhodobou, ale nikoli s krátkodobou úmrtností (15). Pacienti s krvácením do zažívacího traktu a zvýšením troponinu mají delší pobyt v nemocnici a vyžadují více transfuzí.
Srdeční zánět je spojen se zvýšením troponinu. Mezi potenciální příčiny pro zvýšení patří nesoulad mezi nabídkou a poptávkou kyslíku, přímý účinek prozánětlivých cytokinů (TNF α a interleukin 6), bakteriálních endotoxinů a mikrovaskulární trombóza vyplývající z hyperkoagulačního stavu (16).
Endokarditida je spojena s vysokou prevalencí (65 % až 81 %) zvýšených hodnot troponinu (17). Kromě toho endokarditida u pacientů se zvýšenou koncentrací troponinu má horší prognózu, vyšší riziko úmrtí, vzniku abscesu a embolizace do centrálního nervového systému (16). Kombinace elevace troponinu a NT - proBNP nabízí více prognostických informací než jeden biomarker (16).
Myokarditida může vést k trombóze koronární tepny a koronární ischémii, dilatační kardiomyopatii, srdeční arytmii a náhlé smrti. Pacienti s myokarditidou často mají zvýšený troponin (18) a zvýšení troponinu má citlivost 53 %, specificitu 94 %, pozitivní prediktivní hodnota je 93 % a negativní prediktivní hodnota 56% (19). Zvýšené koncentrace jsou prognostické u pacientů s myokarditidou a jsou užitečné pro hodnocení přítomnosti a rozsahu poškození buněk (18).
Perikarditida je spojena se zvýšením troponinu, a to zejména u mladších pacientů. Hraniční nebo mírné zvýšení troponinu nacházíme u naprosté většiny nemocných s perikarditidou. Zvýšený troponin se považuje za lepší ukazatel poškození než EKG. Elevace troponinu u nemocného s akutní perikarditidou souvisí s postižením epikardiální vrstvy myokardu přilehlé k viscerálnímu listu osrdečníku.
Plicní embolie
Zvýšení koncentrace troponinu se vyskytuje u 10 % až 50 % pacientů s plicní embolií a i když se jedná o mírné zvýšení, je plicní embolie považována za nejčastější příčinu zvýšeného troponinu po vyloučení nemocných s AKS (20). Zvýšená koncentrace troponinu je přičítána kombinaci akutnímu tlakovému přetížení pravé komory, postižení toku koronární tepnou a hypoxií způsobenou PE, u některých nemocných ale může souviset s přítomnou ICHS (21).
Zvýšení troponinu je nacházeno častěji u nemocných s masivní plicní embolií a koreluje s EKG nálezy (blokáda Tawarova raménka nebo změna STT úseku). Zvýšení troponinu je významným predátorem nepříznivé prognózy a mortality (20).
Sepse
Přibližně 50 % pacientů přijatých na JIP pro sepsi nebo septický šok má zvýšenou hladinu troponinu (22). Troponin se může uvolňovat v důsledku přechodné ztráty membránové integrity (23), přímé cytotoxicity bakteriálních endotoxinů, vznikem mikrovaskulární trombózy a reperfuzního syndromu (22).
Dysfunkce myokardu je častou komplikací u septických pacientů a dysfunkce levé komory má u septických nemocných špatnou prognózu (24), a to zejména u starších pacientů se srdečním onemocněním (25). Septický pacient se zvýšeným troponinem má zvýšené riziko nemocniční úmrtnosti. Úmrtnost dosahuje 63 % až 83 %, naproti tomu pacienti bez zvýšení hladiny troponinu mají úmrtnost 24 % až 37 % (26, 27).
Syndrom akutní respirační tísně (ARDS) má vysokou prevalenci poškození myokardu a zvýšení troponinu. V jedné studii 89 (35 %) z 248 pacientů s ARDS mělo zvýšení troponinu, které korelovalo s mortalitou (27).
Renální selhání
Renální insuficience je spojena se zvýšením kardiovaskulární mortality, a to zejména u pacientů v dialyzačním programu (28). Výskyt kardiovaskulárních chorob u pacientů s chronickým selháním ledvin je zvýšen až o 73 % a je zodpovědný za přibližně polovinu všech úmrtí (29). Tito nemocní mají častěji atypické projevy AKS nebo výskyt němé ischémie, hodnocení EKG může být komplikováno přítomností hypertrofie levé srdeční komory, iontovou dysbalancí a vlivem léků (29). Opakované stanovení troponinu prokázalo zvýšenou hladinu až u 71 % nemocných v terminálním stádiu onemocnění ledvin (ESRD).
Novější senzitivnější testy ukazují pozitivitu troponinu T u 17% a troponinu I u 7 % asymptomatických pacientů s ESRD. Nesoulad cTnI a cTnT je přičítán způsobu stanovení a distribuce buněčné bílkoviny, stejně jako různou interakci s dialyzační membránou (29). Retrospektivní analýza 108 pacientů s ESRD přijímaných k hospitalizaci pro diagnózu AKS ukázala citlivost 73 % a specifičnost 83 % pro zvýšení troponinu I v detekci významné stenózy v koronárním řečišti (30). Prospektivní hodnocení 101 hemodialyzovaných pacientů po dobu 3 let ukázala, že pacienti se zvýšeným troponinem měli 3,5 násobné riziko rozvoje ischemické choroby srdeční ve srovnání s pacienty bez nezvýšené koncentrace troponinu. Troponin I i troponin T měly stejnou prognostickou výtěžnost.
Amyloidóza
Amyloidóza má velmi špatnou prognózu s mediánem přežití 6 měsíců (31). Poslední studie ukazují, že zvýšení troponinu v séru znamená nepříznivou prognózu (32). Retrospektivní studie 261 pacientů (31) s nově diagnostikovanou amyloidózou ukázala, že medián přežití u pacientů se zvýšením troponinu T nebo troponinu I (6 a 8 měsíců) byl horší než u pacientů s normální hodnotou troponinu (22 a 21 měsíců). Ostatní infiltrativní onemocnění, včetně hemochromatózy, sarkoidózy, sklerodermie a dalších, nebyly studovány (6, 33).
Invazivní výkony
Zvýšení srdečních troponinů je popisováno u nemocných po transplantaci srdce a souvisí jednak s ischemií během transplantace, s reperfuzním postižením a při dlouhodobém sledování koreluje s rizikem rejekce štěpu (34).
Ke zvýšení troponinu dochází rovněž po chirurgické korekci vrozených i získaných srdečních vad a souvisí nejspíše s poškozením srdečního svalu při operaci (35).
Zvýšení troponinu provází provedení kardioverze (36) a radiofrekvenční ablace (37) nebo léčby cytostatiky, kde tento nález předpovídá pokles ejekční frakce levé komory a horší prognózu u těchto nemocných.
Tupé poranění hrudníku
Přesný výskyt srdečních pohmoždění u pacientů s tupým traumatem hrudníku je neznámý, ale v literárních údajích se pohybuje od 3 % do 56 % (38). Citlivost troponinu pro diagnostiku srdeční kontuze u tupého poranění hrudníku se pohybuje od 12 % do 23 %, zatímco specificita se pohybuje od 97 % do 100 % (38). Zvýšení troponinu tak může sloužit k identifikaci pacientů se zvýšeným rizikem úmrtí.
Vytrvalostní sportovci
Zvýšené srdeční biomarkery u sportovců po sportovním výkonu mohou komplikovat diferenciální diagnózu bolestí na hrudi (39). Ze 105 asymptomatických vytrvalostních sportovců byla zjištěna u 23 % zvýšená koncentrace troponinu T a u 33 % troponinu I. Do 3 měsíců všichni prodělali kardiologické vyšetření a pouze u jednoho sportovce byla nalezena ICHS (40). Znamená to, že u čtvrtiny sportovců můžeme během nebo po vytrvalostní zátěži prokázat elevaci troponinu bez organického podkladu. V současnosti nelze jednoznačně určit příčinu zvýšení troponinu po vytrvalostní zátěži, může ale odrážet reverzibilní únik troponinu z kardiomyocytů.
Závěr
Troponiny vykazují vynikající tkáňovou specifičnosti a jsou v klinické praxi podmínkou pro diagnostiku poškození myokardu. Nicméně u každého nemocného musíme zvážit širokou diferenciální diagnózu zvýšené hladiny troponinu. Mnohá akutní a chronická onemocnění i různé zákroky mají souvislost s elevací troponinu. S rostoucí citlivostí testů se stalo důležité rozlišit akutní nebo chronické poškození myokardu podle vzestupu a poklesu koncentrace troponinu v sériových odběrech opakovaných 3–6 hodin po sobě. Akutní stavy se obvykle projevují rostoucí hodnotou troponinu, zatímco chronické stavy(chronické selháním ledvin, stabilní ICHS, chronické srdeční selhání a těžká hypertrofie levé komory) obvykle nevykazují mnoho změn. Situace je ale komplikována tím, že dynamika výsledků mezi jednotlivými náběry může být způsobena analytickou variabilitou, biologickou variabilitou nebo pokračujícím patologickým procesem.
Zvyšující se citlivost troponinových testů odhaluje více nemocných s chronickým zvýšením. Nicméně se hromadí důkazy, že troponin může sloužit ve všech patologických stavech jako užitečný prognostický ukazatel.
doc. MUDr. Jaromír Chlumský, PhD.
Interní
klinika 2. LF UK ve FN Motol
V úvalu
84
150
00 Praha 5
E-mail:
jaromirchlumsky@seznam.cz
Sources
1. Tang, W.H.W., Francis, G.S., Morrow, D.A. et al. National Academy of Clinical Biochemistry Laboratory Medicine practice guidelines: clinical utilization of cardiac biomarker testing in heart failure. Circulation 2007, 116, e99-e109.
2. Morrow, D.A., Antman, E.M. Evaluation of high-sensitivity assays for cardiac troponin. Clin. Chem. 2009, 55, p. 5-8.
3. Wallace, T.W., Abdullah, S.M, Drazner, M.H. et al. Prevalence and determinants of troponin T elevation in the general population. Circulation 2006, 113, p. 1958-1965.
4. Sundstrom, J., Ingelsson, E., Berglund, L. et al. Cardiac troponin-I and risk of heart failure: a community-based cohort study. Eur. Heart. J. 2009, 30, p. 773-781.
5. Mills, N.L., Churchhouse, A.M.D., Lee, K.K. et al. Implementation of a sensitive troponin I assay and risk of recurrent myocardial infarction and death in patients with suspected acute coronary syndrome. JAMA 2011, 305, p. 1210-1216.
6. Babuin, L., Jaffe, A.S. Troponin: the biomarker of choice for the detection of cardiac injury. CMAJ 2005, 173, p. 1191-1202.
7. Kamalakannan, D., Rosman, H.S., Eagle, K.A. Acute aortic dissection. Crit. Care Clin. 2007, 23, p. 779-800.
8. Rapezzi, C., Longhi, S., Graziosi, M. et al. Risk factors for diagnostic delay in acute aortic dissection. Am. J. Cardiol. 2008, 102, p. 1399-1406.
9. Grysiewicz, R.A., Thomas, K., Pandey, D.K. Epidemiology of ischemic and hemorrhagic stroke: incidence, prevalence, mortality, and risk factors. Neurol. Clin. 2008, 26, p. 871-895.
10. Sandhu, R., Aronow, W.S., Rajdev, A. et al. Relation of cardiac troponin I levels with in-hospital mortality in patients with ischemic stroke, intracerebral hemorrhage, and subarachnoid hemorrhage. Am. J. Cardiol. 2008, 102, p. 632-634.
11. Etgen, T., Baum, H., Sander, K., Sander, D. Cardiac troponins and N-terminal pro-brain natriuretic peptide in acute ischemic stroke do not relate to clinical prognosis. Stroke 2005, 36, p. 270-275.
12. Lim, W., Cook, D.J., Griffith, L.E. et al. Elevated cardiac troponin levels in critically ill patients: prevalence, incidence, and outcomes. Am. J. Crit. Care 2006, 15, p. 280-288.
13. Klein Gunnewiek, J.M.T., van de Leur, J.P.M. Elevated troponin T concentrations in critically ill patients. Intensive Care Med. 2003, 29, p. 2317-2322.
14. Iser, D.M., Thompson, A.J.V., Sia, K.K. et al. Prospective study of cardiac troponin I release in patients with upper gastrointestinal bleeding. J. Gastroenterol. Hepatol. 2008, 23, p. 938-942.
15. Vasile, V., Babuin, L., Perez, J. et al. Long-term prognostic significance of elevated cardiac troponin levels in critically ill patients with acute gastrointestinal bleeding. Crit. Care Med. 2009, 37, p. 140-147.
16. Purcell, J.B., Patel, M., Khera, A. et al. Relation of troponin elevation to outcome in patients with infective endocarditis. Am. J. Cardiol. 2008, 101, p. 1479-1481.
17. Kahveci, G., Bayrak, F., Mutlu, B. et al. Prognostic value of N-terminal pro-B-type natriuretic peptide in patients with active infective endocarditis. Am. J. Cardio.l 2007, 99, p. 1429-1433.
18. Feldman, A.M., McNamara, D. Myocarditis. N. Engl. J. Med. 2000, 343, p. 1388-1398.
19. Lauer, B., Niederau, C., Kühl, U. et al. Cardiac troponin T in patients with clinically suspected myocarditis. J. Am. Coll Cardiol. 1997, 30 p. 1354-1359.
20. Bonnefoy, E., Godon, P., Kirkorian, G. et al. Serum cardiac troponin I and ST-segment elevation in patients with acute pericarditis. Eur. Heart J. 2000, 21, p. 832-836.
21. Giannitsis, E., Müller-Bardorff, M., Kurowski, V. et al. Independent prognostic value of cardiac troponin T in patients with confirmed pulmonary embolism. Circulation 2000, 102, p. 211-217.
22. Maeder, M., Fehr, T., Rickli, H., Ammann, P. Sepsis-associated myocardial dysfunction: diagnostic and prognostic impact of cardiac troponins and natriuretic peptides. Chest 2006, 129, p. 1349-1366.
23. Fromm, R.E. Cardiac troponins in the intensive care unit: common causes of increased levels and interpretation. Crit. Care Med. 2007, 35, p. 584-588.
24. Roongsritong, C., Warraich, I., Bradley, C. Common causes of troponin elevations in the absence of acute myocardial infarction: incidence and clinical significance. Chest 2004, 125, p. 1877-1884.
25. ver Elst, K.M., Spapen, H.D., Nguyen, D.N. et al. Cardiac troponins I and T are biological markers of left ventricular dysfunction in septic shock. Clin. Chem. 2000, 46, p. 650-657.
26. Spies, C., Haude, V., Overbeck, M. et al. Serum cardiac troponin T as a prognostic marker in early sepsis. Chest 1998, 113, p. 1055-1063.
27. Mehta, N.J., Khan, I.A., Gupta, V. et al. Cardiac troponin I predicts myocardial dysfunction and adverse outcome in septic shock. Int. J. Cardiol. 2004, 95, p. 13-17.
28. Bozbas, H., Yildirir, A., Muderrisoglu, H. Cardiac enzymes, renal failure and renal transplantation. Clin. Med. Res. 2006, 4, p. 79-84.
29. Freda, B.J., Tang, W.H.W., Van Lente, F. et al. Cardiac troponins in renal insufficiency: review and clinical implications. J. Am. Coll. Cardiol. 2002, 40, p. 2065-2071.
30. Balamuthusamy, S., Khosla, S., Meka, S. et al. Clinical utility of cardiac troponin I in the diagnosis of acute coronary syndrome in patients with renal failure. Am. J. Ther. 2007, 14, p. 356-360.
31. Dispenzieri, A., Kyle, R.A., Gertz, M.A. et al. Survival in patients with primary systemic amyloidosis and raised serum cardiac troponins. Lancet 2003, 361, p. 1787-1789.
32. Shah, K.B., Inoue, Y., Mehra, M.R. Amyloidosis and the heart: a comprehensive review. Arch. Intern. Med. 2006, 166, p. 1805-1813.
33. Martorell, E.A., Hong, C., Rust, D.W. et al. A 32-year-old woman with arthralgias and severe hypotension. Arthritis Rheum. 2008, 59, p. 1670-1675.
34. Schmauss, D., Weis, M. Cardiac allograft vasculopathy: recent developments. Circulation 2008, 117, p. 2131-2141.
35. Hirsch, R., Dent, C.L., Wood, M.K. et al. Patterns and potential value of cardiac troponin I elevations after pediatric cardiac operations. Ann. Thorac. Surg. 1998, 65, p. 1394-1399.
36. Joglar, J.A., Kowal, R.C. Electrical cardioversion of atrial fibrillation. Cardiol. Clin. 2004, 22, p. 101-111.
37. Lubitz, S.A., Fischer, A., Fuster, V. Catheter ablation for atrial fibrillation. BMJ 2008, 336, p. 819-826.
38. Sybrandy, K.C., Cramer, M.J.M., Burgersdijk, C. Diagnosing cardiac contusion: old wisdom and new insights. Heart 2003, 89, p. 485-489.
39. Schultz, J.M., Trunkey, D.D. Blunt cardiac injury. Crit. Care Clin. 2004, 20, p. 57-70.
40. Scharhag, J., George, K., Shave, R. et al. Exercise-associated increases in cardiac biomarkers. Med. Sci. Sports Exerc. 2008, 40, p. 1408-1415.
Labels
General practitioner for children and adolescents General practitioner for adultsArticle was published in
General Practitioner

2011 Issue 5
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
-
All articles in this issue
-
Základy kognitivní, afektivní a sociální neurovědy
V. Láska -
Biologická léčba v onkologii (II)
Monoklonální protilátky, cytokiny - Profesionální onemocnění hlášená v České republice v roce 2010
- Spokojenost pacientů s ošetřovatelskou péčí na chirurgických odděleních
- Syndrom vyhoření u sester pracujících se seniory
-
Klodronát … aneb stará láska nerezaví
Využití u karcinomu prsu a karcinomu prostaty - Spiritualita pacienta v souvislostech institutu „dříve projevených přání pacienta“
- Hodnocení rizikových faktorů pracovního prostředí a nemoci z povolání
- Životní styl a návykové nemoci
- Diferenciální diagnostika elevace troponinu na interním oddělení
-
Základy kognitivní, afektivní a sociální neurovědy
- General Practitioner
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Diferenciální diagnostika elevace troponinu na interním oddělení
- Syndrom vyhoření u sester pracujících se seniory
-
Biologická léčba v onkologii (II)
Monoklonální protilátky, cytokiny - Hodnocení rizikových faktorů pracovního prostředí a nemoci z povolání
