„Vakcína na alergii“ v ordinaci praktického lékaře
Allergy vaccine in general practice
„Allergy vaccines“ or properly said Specific Allergen Immunotherapy is a process when the exactly specified allergens, to which is the patient hypersensitive, are dosed to the patient’s organism. Allergy is a systemic disease with its local manifestation as a rhinoconjuctivitis, sinusitis, malfunction of olfactory sense, nasal polyposis, otitis media, hearing malfunction, asthma bronchiale and GIT malfunction. Some patients suffer from non-specific problems like insomnia, snore, headaches, overall exhaustion, underperformance with concentration malfunction, sometimes even depressive episodes. Timely dispatch of patients with symptoms of allergic inflammation to the allergist and initiation of Specific Allergen Immunotherapy (SIT) is the most important step in prevention of the chronic problems. Only allergist-clinical immunologist has possibility to choose three different forms of SIT: subcutaneous, sublingual in form of drops and sublingual in form of tablets. Indications and contraindications of this therapy should not be generalized, but should be assessed individually. SIT is absolutely indicated especially in the cases of anaphylactic reaction to insect stings. The minimum treatment period is 3–5 years or more and requires absolute cooperation of the patient to be efficient.
Keywords:
rhinoconjuctivitis – Specific Allergen Immunotherapy – cooperation of the patient – anaphylactic reaction
:
L. Bittner; M. Vašáková
:
Přednosta: prof. MUDr. Jiří Homolka, DrSc.
; Primářka: doc. MUDr. Martina Vašáková, Ph. D.
; Pneumologická klinika 1. LF UK a Thomayerovy nemocnice, Praha
:
Prakt. Lék. 2014; 94(3): 126-130
:
Of different specialties
„Vakcíny na alergii“ neboli správně nazývaná specifická alergenová imunoterapie je proces, při kterém se do organismu vpravují přesně definované molekuly alergenu, na který je pacient přecitlivělý. Alergii dnes považujeme za systémové onemocnění, které má své lokální projevy, jako je rinokonjunktivitida, sinusitida, porucha čichu, nosní polypy, záněty středouší, porucha sluchu, astma bronchiale a zažívací obtíže. Část pacientů trpí i zcela nespecifickými příznaky, jako je nespavost, chrápání, bolesti hlavy, celková únava, nevýkonnost a poruchy koncentrace, depresivní stavy nevyjímaje. Včasné odeslání pacienta s příznakem alergického zánětu k alergologovi je ten nejdůležitější krok. Podle povahy a závažnosti onemocnění je možné zahájit specifickou alergenovou terapii (SIT), která představuje jedinou kauzální možnost léčby alergie a napomáhá v prevenci přechodu nemoci do chronicity. Klinický alergolog-imunolog má k dispozici tři formy SIT: subkutánní, sublinguální kapkovou a sublinguální tabletovou formu. Indikace i kontraindikace této terapie by měly být vždy zvažovány a mělo by se k nim přistupovat individuálně, zejména pokud se jedná o anafylaktickou reakci po bodnutí hmyzem. Minimální doba léčby je 3–5 let i více a vyžaduje dobrou spolupráci pacienta, aby mohlo být dosaženo léčebného efektu.
Klíčová slova:
rinokonjunktivitida – specifická alergenová imunoterapie – spolupráce pacienta – anafylaktická reakce
ÚVOD
Alergenové vakcíny, desensibilizace nebo hyposensibilizace jsou v současné době nejen pacienty, ale i lékaři, nesprávně užívané názvy pro specifickou alergenovou imunoterapii (dále SIT). V roce 2011 tato jediná kauzální (nikoliv symptomatická) léčba alergie oslavila stoleté výročí. Odpovědnost za indikaci a následné vedení léčby je sice v rukou alergologa-klinického imunologa, nicméně i praktický lékař by měl dobře znát včasné indikace a zejména kontraindikace SIT. K praktickému lékaři přichází pacienti obvykle nejčastěji, a to nejen na preventivní prohlídky, očkování, s akutními infekcemi, ale také s výsledky vyšetření a lékařskými zprávami o nové léčbě zahájené jiným specialistou. V danou chvíli má praktický lékař možnost identifikovat případné kontraindikace SIT. Pacienti často ani pořádně nevědí, jaká medikace jim byla již předepsána, a proto jim specifická alergenová imunoterapie může být v některých případech nesprávně nasazena i přes její kontraindikaci.
Specifická alergenová imunoterapie je proces, při kterém se do organismu vpravují přesně definované molekuly alergenu, na který je pacient přecitlivělý. Používá se jako preventivní léčba příznaků, které se u alergické osoby objevují po kontaktu s alergenem. Cílem je snížení až zamezení hyperreaktivity imunitního systému na konkrétní alergen navozením imunologické tolerance organismu (6). Alergeny jsou aplikovány nejprve ve vzestupných dávkách (iniciální fáze léčby) až k dávce udržovací (udržovací fáze léčby), která je pak podávána v určitém časovém rozmezí. Takto zajistíme v organismu dostatečnou kumulativní dávku alergenu, která u pacienta vede ke zmírnění klinických projevů alergie, či úplné vymizení potíží při expozici alergenu, který většinou těžko dokážeme z našeho prostředí zcela eliminovat. Terapie působí léčebně a zároveň preventivně, pomáhá předcházet zhoršení nemoci s rozvojem chronického zánětu v případě, že je včas indikována, ale také vzniku časné přecitlivělosti na další jiné alergeny. Minimální doba léčby je 3–5 let a vyžaduje dobrou spolupráci pacienta s lékařem zejména proto, že kontinuální podávání zde hraje podstatnou roli v její účinnosti.
INDIKACE
Včasné odeslání pacienta s příznakem alergického zánětu k alergologovi a podání SIT, pokud je indikovaná, je v prevenci přechodu onemocnění do chronické fáze tím nejdůležitějším krokem. Pacient by měl být odeslán na odborné vyšetření, pokud se u něj objeví stejné alergické příznaky ve dvou po sobě následujících sezonách, případně je přítomna celoroční obtěžující rýma nebo kašel nejasné etiologie.
Indikováni k SIT jsou zejména pacienti s alergií na aeroalergeny, které nemohou být dostatečně účinně eliminovány z našeho prostředí (tab. 1). V první řadě jsou to tedy pacienti s alergickou rinokonjunktivitidou nebo s asthma bronchiale, které je ve stadiu bez komplikací s reverzibilní obstrukcí dýchacích cest. Při alergii (systémové reakci) na jed blanokřídlého hmyzu je možné považovat SIT za absolutně indikovanou (8). Alergolog by měl u těchto pacientů potvrdit přecitlivělost 1. typu pomocí kožních testů (prick testů) a koncentrace specifických IgE protilátek proti konkrétním alergenům v séru, tedy imunitní odpověď zprostředkovanou IgE protilátkami.

Je nutné si uvědomit, že systémový alergický proces zahrnuje kromě nejčastějších nosních příznaků (svědění, kýchání, sekreci či obstrukce) i další různé projevy, jako je často souběžně se vyskytující konjunktivitida (zejména svědění, slzení, zarudnutí, otok víček), dále pak sinusitida, porucha čichu, nosní polypy, záněty středouší, porucha sluchu, zmiňované astma bronchiale, nespavost, chrápání, bolesti hlavy, celková únava, nevýkonnost s poruchou koncentrace, gastrointestinální (GIT) symptomatologií a někdy i depresivní stavy.
FORMY APLIKACE
Do roku 2010 byla pacientům nabízena pouze dvojí forma SIT. Jednalo se o subkutánní formu (tradiční forma historicky aplikovaná od roku 1911) a sublingualní formu kapkovou. V posledních letech se do popředí dostává sublingualní forma tabletová, avšak s omezenými možnostmi indikace. Aktuální přehled doporučených přípravků SIT je uveden v tabulce 2.
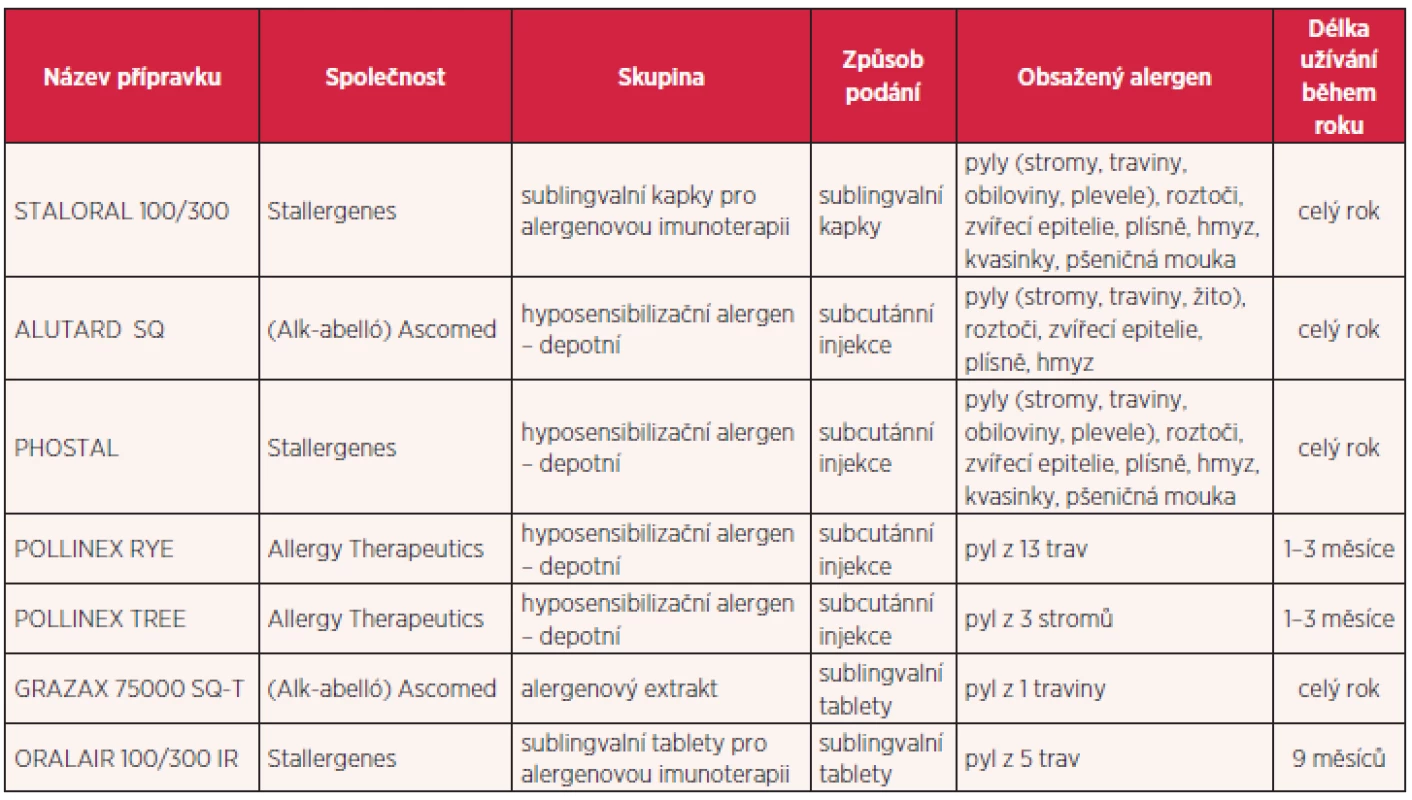
Subkutánní forma vyžaduje opakované návštěvy lékaře s klinickým vyšetřením před každou aplikací a následnou 30minutovou observací v čekárně. Vakcína se aplikuje do střední třetiny dorzální strany předloktí nebo do střední třetiny dorzální strany paže v oblasti junkce m. deltoides a triceps. V první fázi se přibližně 4 měsíce aplikuje jedna injekce týdně a následně, jakmile je dosaženo maximální tolerované dávky, se v udržovací fázi aplikuje jedna injekce měsíčně. Po subkutánní aplikaci alergenu má být pacient minimálně 20–30 minut sledován, v den aplikace alergenu by se měl vyvarovat velké fyzické námahy. Zdravotnické zařízení, které provádí alergenovou imunoterapii, musí být vyškoleno a vybaveno pro zvládnutí nežádoucích reakcí od těch nejlehčích, jako je lokální reakce po aplikaci, až po ty nejtěžší, jako je anafylaktický šok.
V dnešní uspěchané době je pro většinu pacientů tato forma SIT časově velmi náročná a dávají přednost formě sublingualní, označované ve světové literatuře jako „patient friendly therapy“.
Při užívání sublingualní kapkové formy pacienti ocení zejména možnost aplikace v domácím prostředí, bez nutnosti docházet do ambulance, kromě preskripce léku. Ale co nejspíš neocení? Nutnost skladování léku při teplotě 2–8 °C. Uživatelským diskomfortem je také to, že 30 minut po ranní aplikaci nesmí pacient jíst, pít, čistit si zuby ani kouřit. Pacient musí být kompletně edukován, za jakých situací by měl léčbu přerušit nebo ve kterých případech má kontaktovat svého alergologa. U sublingualní kapkové formy SIT pravidelnost a správnost užívání závisí na samotném pacientovi, případně rodiči. V iniciální fázi si pacient každý den po dobu prvních 11 dní aplikuje nově nasazenou terapii se vzestupným počtem dávek (kapek pod jazyk) a následně 3krát týdně 8 dávek po dobu 3–5 let.
Většina pacientů by upřednostňovala sublinguální formu tabletovou, která je na trhu necelé 3 roky, avšak momentálně je k dispozici pouze pacientům s prokázanou alergií na pyl trav. Tabletové formy nejsou náročné na skladovací podmínky, pacientům odpadá i riziko chybného dávkování, po 5 minutách můžou do úst vzít cokoliv. První podání tablety by mělo být s následnou 30minutovou observací pod dohledem lékaře. Léčba se zahajuje 2–4 měsíce před očekávaným počátkem pylové sezony (a to u jakékoliv formy SIT, pokud se alergen vyskytuje sezónně) jednou tabletou denně, celkem tedy přibližně 9 měsíců. Pacientem nejčastěji vnímaným nežádoucím účinkem u obou sublingualních forem je orální alergický syndrom (OAS). V iniciální fázi tento nežádoucí účinek mohou pacienti vnímat prvních 3–7 dní. OAS se projevuje především svěděním, pálením na jazyku a sliznicích ústní dutiny, škrábáním v krku či změnou hlasu.
KONTRAINDIKACE
Kontraindikací je většinou předpokládaná interference působení alergenu a dané paralelně probíhající choroby, případně podávaného léku na imunitní systém nebo předpokládané potíže při zvládání závažné celkové alergické reakce (6, 2).
Jmenovitě jsou kontraindikací klinicky závažné imunopatologické stavy jako systémové choroby pojiva (revmatoidní artritida, sklerodermie, dermatomyosititida), roztroušená skleróza, nespecifické střevní záněty (ulcerózní kolitida a Crohnova choroba), autoimunitní hepatitida, primární sklerotizující cholangitida, glomerulonefritida, hematologické choroby (perniciózní anémie, hemolytická anémie, idiopatická trombocytopenická purpura) (4). Diskutovaným problémem je relativně v populaci často se vyskytující autoimunitní tyreoiditida, která se může vyskytovat v kombinaci s nějakým druhem přecitlivělosti. U těchto pacientů (převážně pacientek) je nutná pravidelná dispenzarizace na endokrinologii s dosažením kompenzace tohoto onemocnění. Zároveň musí být přítomna klinicky významná alergie nereagující na farmakoterapii. Podání terapie je v takovém případě na zvážení každého alergologa. I zde však panuje obava z interference paralelně probíhající autoimunitní choroby a působení SIT na imunitní systém. Existuje však jedna výjimka, kdy je SIT i při autoimunitním onemocnění indikována, a to v případě anafylaktické reakce po bodnutí hmyzem. Autoimunitní choroba by ale měla být ve fázi remise bez imunosupresivní léčby, která ovlivňuje imunitní systém pacienta.
V současné době převládá názor, že podání SIT nepůsobí jako spouštěč autoimunitního onemocnění. Podle dostupných publikačních sdělení není vzestup manifestace onemocnění, který by souvisel s užitím SIT, prokázán (10).
Další kontraindikací jsou závažná kardiovaskulární onemocnění, která zvyšují riziko nežádoucích reakcí po podání adrenalinu, léku první volby při anafylaktické reakci. Jedná se o nestabilní anginu pectoris (adrenalin krátkodobě zvyšuje srdeční výdej a tepový objem, avšak metabolickou situaci v myokardu výrazně zhoršuje), recentní infarkt myokardu, kardiální insuficience, závažné arytmie, ischemická choroba dolních končetin, cévní mozkové příhody. Jediná výjimka je již zmiňovaná přecitlivělost na hmyzí jed.
Další kontraindikace jsou onemocnění se „špatným klinickým stavem“ pacienta jako hepatální, renální a respirační insuficience, aktivní tuberkulóza, stavy těžké imunodeficience a mnohé další. Pro pacienty s onkologickým onemocněním, kteří podstupují radioterapii a chemoterapii, by tato imunoterapie byla jistě přítěží, proto je onkologické onemocnění jednou z uváděných kontraindikací. I zde bych ráda zmínila časnou přecitlivělost na jed hmyzího bodnutí, která by vzhledem k možnosti rozvoje již známé anafylaktické reakce u pacienta s nízkým klinickým stadiem malignity v několikaleté remisi byla nejspíše indikována.
Závažné psychické poruchy patří mezi kontraindikace, zvláště pro omezenou spolupráci při podávání SIT a také pro zvýšený účinek podaného adrenalinu některých antidepresivních léků (tricyklická antidepresiva, inhibitory monoaminooxidázy – IMAO).
Těhotenství je chápáno jako relativní kontraindikace. V iniciální fázi léčby, kdy dochází k postupnému navyšování podávaného alergenu, je těhotenství kontraindikací a terapie by měla být ihned ukončena. V udržovací fázi léčby žena může otěhotnět a léčba se nepřerušuje, pokud o to pacientka sama nepožádá.
Z hlediska věku nepanuje zásadní omezení pro indikaci SIT, nicméně v literárních zdrojích je doporučováno věkové rozmezí mezi 5–60 lety (6, 1). U starších osob je věk zpravidla kontraindikací individuální s přihlédnutím k celkovému klinickému stavu pacienta a jeho komorbidit.
Mezi další relativní kontraindikace patří polysensibilizace (tj. přecitlivělost na více alergenů). Je úkolem klinického alergologa, aby odlišil zkříženou reaktivitu od polysenzibilizace, aby zjistil, zda je pacient polyvalentní alergik s vícenásobnou senzibilizací několika nepříbuznými alergeny bez možnosti průkazu dominantního alergenu.
Z hlediska farmakologie je léčba betablokátory včetně topického užití (oční kapky) považována za kontraindikaci ve všech doporučeních a je zapotřebí jí z forenzních důvodů před zahájením SIT ukončit (11). U pacientů léčených betablokátory dlouhodobě je vhodné před zahájením SIT přejít na jiný druh medikace, nebo se snažit při nutnosti podání antihypertenzní či antiarytmické terapie volit jinou medikaci, pokud je dostupná a vyhovující. Jedinou výjimkou opět zůstává anafylaktická reakce po bodnutí hmyzem a nutnost užití betablokátorů současně. V případě nutnosti zvládání anafylaxe u pacienta léčeného betablokátory je doporučována aplikace glukagonu (6). Je nutné zmínit, že glukagon může být pro některá pracoviště obtížně dostupný a jeho použití je finančně nákladné.
Mezi další kontraindikace patří zcela jistě anafylaktická reakce v anamnéze po podání této imunoterapie, stejně jako přecitlivělost na kteroukoliv látku přípravku (želatina rybího původu – alergie na ryby, mannitol, hydroxid sodný atd.) včetně intolerance laktózy (u sublinguální formy).
KRÁTKODOBÉ PŘERUŠENÍ LÉČBY
Akutní infekce s horečnatým stavem vyžadující antibiotickou (ATB) terapii je indikací ke krátkodobému přerušení v období užívání ATB a v průběhu akutní infekce. Přerušení léčby na období do přibližně jednoho týdne neovlivňuje dávkovací schéma SIT. Pokud se pacient bude nacházet v iniciální fázi SIT a přerušení bude delší než 1 měsíc, pak začíná terapii užívat od začátku. Při kratším přerušení v úvodní fázi, tj. do 3 týdnů, se obvykle vracíme k předchozí dávce a až další dávku vakcíny dle rozpisu navyšujeme. V případě, že pacient je v udržovací fázi léčby a vynechá 1–2 dávky, nevrací se na začátek dávkovacího schématu, ale aplikujeme obvykle polovinu udržovací dávky a při dobré toleranci se můžeme vrátit při dalším podání k plné dávce. Při přerušení léčby delším než 12 týdnů by měl pacient začít terapii od začátku dávkovacího schématu.
Podobně se krátkodobě přerušuje léčba u sublinguálních forem aplikace při zánětech ústní dutiny s porušením sliznice, ulceracích, orálních mykózách. Při extrakci zubu či jiném chirurgickém zákroku v dutině ústní se léčba přerušuje na 1 týden (dále pokračování v aplikačním schématu) či do zahojení afekce, se snížením následující dávky s jejím postupným navyšováním dle výše uvedeného postupu. Interval mezi subkutánním podáním dílčí dávky alergenového extraktu a očkováním proti infekčním onemocněním nesmí být kratší než jeden týden, optimálně vakcínu proti infekční nemoci aplikujeme uprostřed dávkovacího intervalu udržovací subkutánní SIT (5). Pokud pacient užívá některou z forem sublinguální formy SIT, přerušení se týká pouze dne, kdy je vakcína proti infekčnímu onemocnění aplikována (podobně jako vyvarování se zvýšené fyzické aktivity). Pro lékaře jsou závazná doporučení uvedená v příbalovém letáku léku. Kromě toho je třeba postupovat v souladu s obecně platnými kontraindikacemi, tzn., dávku SIT aplikovat po úplném odeznění případné lokální nebo systémové reakce po aplikaci. Dojde-li při souběhu SIT a očkování proti infekčním nemocem ke komplikaci, nelze na základě stávajícího stavu poznání přičítat vinu aplikujícímu lékaři, pokud uvedené obecné kontraindikace dodržel.
NEŽÁDOUCÍ ÚČINKY
Užívání této terapie stejně jako u jiných léků přináší možnost výskytu nežádoucích reakcí, které můžeme dělit na reakce lokální nebo systémové. Mohou se projevit téměř ihned po aplikaci (do 30 minut) a v tomto časovém horizontu se také nejčastěji objevují závažné alergické reakce, včetně obávané anafylaktické. Z tohoto důvodu je po aplikaci léku vyžadována 30minutová observace v čekárně. Lékem první volby při případné anafylaktické reakci je podání adrenalinu – u dospělého člověka 0,5 ml adrenalinu intramuskulárně, dávku lze po 10 minutách opakovat. Dále je třeba zajistit žilní vstup a podání antihistaminika (nejlépe intravenózně). Pokud pacient neodpovídá na opakovaná intramuskulární podání, je vhodné aplikovat adrenalin intravenózně ve formě infuze, tj. v daném případě 500 ml fyziologického roztoku a 0,5 ml adrenalinu. Zároveň je vždy nutné zajistit monitoring vitálních funkcí (EKG, pulz, tlak, saturace).
Nežádoucí reakce se mohou projevit také opožděně, kdy pacient už není v dosahu alergologické ambulance. Riziko závažnějších reakcí je v takových případech podstatně menší. Znalost nežádoucích reakcí SIT a schopnost praktického lékaře vyloučit přítomnost souběžně probíhajícího onemocnění může pacienta ušetřit zbytečného užívání (resp. nadužívání) symptomatické, případně antibiotické terapie. U pozdních reakcí po aplikaci SIT jsou podávány zejména intravenózní kortikosteroidy (např. Solumedrol 40 mg, Dexona 8 mg, Hydrocortison 200 mg, v případě těžkého šoku Solumedrol 500–2000 mg/24 hodin), jejichž účinek je v akutní fázi zmiňované anafylaktické reakce omezený.
U subkutánní formy SIT jsou nejčastější lokální reakce svědění, zarudnutí, bolestivost nebo otok, eventuálně tvorba granulomu v místě aplikace a to různého rozsahu a intenzity. Chladivé obklady a podání antihistaminik jsou většinou postačujícím ošetřením. Za počátek systémové reakce je zpravidla považováno kýchání, svědění očí, kopřivka, pocit na omdlení, malátnost, svědění plosek nohou a rukou, kašel, zhoršené dýchání na podkladě bronchospazmu, hypotenze až anafylaktický šok se ztrátou vědomí a selháním vitálních funkcí s nutností kardiopulmonální resuscitace. Opožděná reakce po subkutánní formě SIT se může projevit bolestmi kloubů, kopřivkou, únavou a nevolností, zvětšením uzlin i horečnatým stavem.
U sublinguální formy SIT (kapkové a tabletové) je nejčastějším nežádoucím účinkem orální alergický syndrom (OAS) zahrnující svědění, pálení na jazyku, sliznicích, rtech, škrábání v krku a změny hlasu. Dále se mohou vyskytovat slizniční eroze, bolesti a otok dásní, bolesti hlavy, únava, nevolnost, kopřivka, případně bronchospazmus. V případě bronchospazmu je vhodné inhalačně aplikovat beta-2 mimetikum dvěma vdechy (i opakovaně 2–3krát během 10 minut), eventuálně při těžší reakci podat jednorázově intravenózně jednu ampuli Syntophyllinu. Podání kyslíku inhalačně se v těchto případech odvíjí od klinických známek hypoxémie nebo subjektivně popisované dušnosti pacientem.
Při podezření na nežádoucí reakci (zejména opožděnou) by vždy měl být informován alergolog-imunolog, který indikoval imunoterapii. Je na individuálním zvážení, zda sníží dávku, či zpomalí navyšování dávky, nebo bude při dalším podání premedikovat antihistaminika. Při závažných reakcích může alergolog léčbu SIT přerušit, a vrátit se tak k symptomatické léčbě alergie.
ZÁVĚR
Cílem specifické alergenové imunoterapie je snížení až vymizení příznaků alergie, subjektivních obtíží pacienta, snížení potřeby úlevové (symptomatické) terapie, eventuálně u pacientů s asthma bronchiale zmírnění symptomů. Při včasné indikaci by SIT měla zabránit rozvoji chronického zánětu (bez čekání na účinky úlevové farmakoterapie). Cílem je ovlivnit reaktivitu celého organismu, a tím zabránit progresi alergického onemocnění, vzniku další alergie či rozvoji asthma bronchiale z alergické rinitidy. To zda je léčba účinná, či nikoliv, vyhodnotí alergolog po roce užívání; teprve tehdy je obvykle pozorován pozitivní efekt léčby.
Imunoterapie prováděná lege artis by měla zajistit přetrvávání účinku v průměru 3,5 roku po jejím ukončení. Ve většině případů se klinická symptomatologie výrazně zmírní, někdy zcela vymizí. I tak bývá nepochybným úspěchem vymizení projevů zkřížené alergie, kdy např. mírné projevy přecitlivělosti na břízu v jarní sezoně mohou přetrvávat, ale původní pálení v ústech neboli orální alergický syndorm (OAS) po jablku mnohdy vymizí (3).
S nadějí očekáváme, že se na trhu brzy objeví nová tabletová sublinguální SIT na jeden z nejčastěji se vyskytujících jarních alergenů – pyl břízy a také na roztoče. Tabletové formy vnášejí do této jediné kauzální terapie alergie bezpečnost, komfort pro lékaře i pacienta, pohodlné a jednoduché dávkovací schéma a zejména prokázanou účinnost, a to řadou studií i klinickými zkušenostmi v našich alergologických ambulancích.
Při preskripci této imunoterapie předpokládáme a vyžadujeme compliance pacienta, který přijme zásady a rizika spojené s podáním této léčby a podepíše informovaný souhlas. Zejména kontinuální 3–5leté užívání hraje v účinnosti SIT důležitou roli. U alergie na jed blanokřídlého hmyzu se doporučuje trvání terapie 5 let, a to vzhledem k obtížné objektivizovatelnosti účinnosti léčby a vzhledem k vysokému riziku pro pacienta při přetrvávající alergii (9). U sublingualních tablet je výhodou předsezonní a sezonní podání SIT, což potenciálně mnohdy zlepšuje adherenci pacientů k této terapii. I když je pohled na kontraindikace dosti individuální, prokázaná anafylaktická reakce na jed hmyzího bodnutí je pak vždy indikací absolutní.
Přítomnost autoimunitního nebo onkologického onemocnění nemusí vždy automaticky znamenat absolutní kontraindikaci. Je na zvážení alergologa-klinického imunologa, který jediný může imunologickou terapii předepsat, zda je u těchto onemocnění léčba indikovaná. V těchto případech se předpokládá intenzivní mezioborová spolupráce.
ADRESA PRO KORESPONDENCI:
MUDr. Lenka Bittner
Pneumologická klinika 1. LF UK a Thomayerovy nemocnice
Vídeňská 800, 140 59 Praha 4 – Krč
e-mail: lenka.bittner@ftn.cz
Sources
1. Alvares-Cuesta E, Bousquet J, Canonica GW, et al. Standards for practical allergen-specific immunoterapy. Allergy 2006; 61(Suppl 82): 1–20.
2. Canadian Society of Allergy and Clinical Immunology. Guidelines for the use of allergen immunotherapy. CMAJ 1995;152(9): 1419–1423.
3. Čáp P, Průcha M. Alergologie v kostce. Praha: Triton 2006; 117.
4. Kalabusová B. Specifická alergenová imunoterapie u pacientů s komorbiditami. Alergie 2013; 2 : 135.
5. Kolektiv autorů Pomocník alergologa a klinického imunologa. Semily: Geum 2013; 190–195.
6. Rybníček O, Seberová E, Brož P, a kol. Průvodce specifickou alergenovou imunoterapii (SIT). 2. vyd. Praha: Tigis 2009.
7. Rybníček O. Alergická rýma. In Petrů V. a kol. Dětská alergologie. Praha: Mladá fronta 2012; 271.
8. Špičák V, Panzer P. Alergologie. Praha: Galén 2004; 133.
9. Vernerová E. Specifická alergenová imunoterapie a autoimunitní onemocnění. Alergie 2012, 14(1): 73–75.
10. Wedi B, Rueff F. Pharmacoprophylaxis and co-medications in allergen specific immunotherapy. Hautarzt 2011; 62(9): 63–70.
Labels
General practitioner for children and adolescents General practitioner for adultsArticle was published in
General Practitioner

2014 Issue 3
- Advances in the Treatment of Myasthenia Gravis on the Horizon
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
- Memantine Eases Daily Life for Patients and Caregivers
- Possibilities of Using Metamizole in the Treatment of Acute Primary Headaches
-
All articles in this issue
- Facial pain: rhinosinusitis or other reason?
- Surgical treatment of post prostatectomy incontinence
- Allergy vaccine in general practice
- Children poisoning – experiences of Poisons Information Centre in Prague
- Results of Adam’s test of scoliotic vertebral rotation in primary school students
- Haemorrhoid treatment at the 3rd surgery department – 15-years experience
- Colorectal carcinoma and obesity
- Obligations of the physician (doctor) in sickness insurance
- Non-CF bronchiectasis
- General Practitioner
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Allergy vaccine in general practice
- Children poisoning – experiences of Poisons Information Centre in Prague
- Facial pain: rhinosinusitis or other reason?
- Results of Adam’s test of scoliotic vertebral rotation in primary school students
