Použití optické koherentní tomografie v diagnostice a sledování pacientů s idiopatickou intrakraniální hypertenzí
Optical coherence tomography application in diagnostics and monitoring of idiopathic intracranial hypertension patients
Objective:
The aim of this paper is to present the idiopathic intracranial hypertension issue and it‘s diagnostics in cohort of 12 patients and to point out diagnostic and monitoring optical coherence tomography – OCT yield in IIH studied cohort. To assess statistically, if there is a significant reduction of retinal nerve fibre layer thickness measured before and during the treatment. The next objective is to mention the OCT benefit in cases, when an ophthalmological finding is ambiguous and when, with the aid of OCT, it is possible to distinguish a beginning oedema or a hardly noticeable optic nerve head atrophy.
Methods:
The cohort consists of 12 IIH patients with the age from 8 to 53 years who have been examined in our department since November 2013 till now. The detailed ophthalmological examination was performed. All patients underwent graphical examination of the head. They were examined by neurologist. They all underwent lumbar puncture, with the exception of one, where the cerebrospinal fluid pressure was measured.
Results:
We proved, that RNFL got thinner during the treatment and descending RNFL thickness correlates with the withdrawal of patient´s difficulties and with opthalmoscopicaly detectable optic nerve head oedema recession. Statistical analysis of measured data points out OCT benefit in IIH diagnostics. We proved by our treated patients with the reduction of optic nerve head oedema radical relief from headaches and practically total withdrawal of visual troubles upon reaching the normal vision.
Conclusion:
The optical coherence tomography supports ophthalmological examination and objectify clinical finding by the retinal structures measurement. Optical coherence tomography could better identify changes uneasily noticeable by the naked eye and could also interpret the stage of papilledema. Optical coherence tomography is the perspective method, which with exception of definite use in vitreoretinal diagnostic field found its stable place in IIH diagnostics in context with the other examinations.
KEYWORDS:
optical coherence tomography – idiopathic intracranial hypertension – retinal nerve fibre layer thickness – papilledema
:
Z. Kasl 1; Š. Rusňák 1; T. Ishizaki 1; M. Krčma 2; M. Peterka 3; V. Rohan 3; J. Dostál 4
; N. Jirásková 5
:
Oční klinika Lékařské fakulty v Plzni Univerzity Karlovy v Praze a Fakultní nemocnice Plzeň
Přednosta: doc. MUDr. Renata Říčařová, CSc., FEBO
1; 1. interní klinika Lékařské fakulty v Plzni Univerzity Karlovy v Praze a Fakultní nemocnice Plzeň
Přednosta: prof. MUDr. Martin Matějovič, PhD.
2; Neurologická klinika Lékařské fakulty v Plzni Univerzity Karlovy v Praze a Fakultní nemocnice Plzeň
Přednosta: MUDr. Jiří Polívka, CSc.
3; Neurochirurgická klinika Lékařské fakulty v Plzni Univerzity Karlovy v Praze
a Fakultní nemocnice Plzeň
Přednosta: doc. MUDr. Vladimír Přibáň, PhD.
4; Oční klinika Lékařské fakulty v Hradci Králové Univerzity Karlovy v Praze a Fakultní nemocnice Hradec Králové
Přednosta: prof. MUDr. Naďa Jirásková, Ph. D., FEBO
5
:
Prakt. Lék. 2017; 97(2): 73-81
:
Of different specialties
Cíl:
Cílem práce je na souboru 12 pacientů s idiopatickou intrakraniální hypertenzí prezentovat problematiku diagnostiky tohoto onemocnění a poukázat na studovaném souboru na výtěžnost použití optické koherentní tomografie při diagnostice a sledování vývoje idiopatické intrakraniální hypertenze. Statisticky zhodnotit, zda při měření tloušťky vrstvy nervových vláken sítnice před zahájením léčby a při dalším měření během léčby dochází ke statisticky významné redukci tloušťky vrstvy nervových vláken sítnice. Dalším cílem je zmínit přínos optické koherentní tomografie v případech, kdy je nález oftalmoskopicky nejednoznačný a kdy jsme schopni s pomocí optické koherentní tomografie odlišit počínající edém či vzniklou obtížně pozorovatelnou atrofii terčů zrakového nervu.
Metodika:
Soubor je tvořen 12 pacienty ve věkovém rozmezí od 8 do 53 let s diagnostikovanou idiopatickou intrakraniální hypertenzí, vyšetřovanými na ambulanci naší kliniky od listopadu 2013 doposud. U všech pacientů bylo provedeno podrobné oftalmologické vyšetření. Všichni pacienti podstoupili grafické vyšetření hlavy. Byli vyšetřeni neurologem, který u všech pacientů s výjimkou jednoho, provedl lumbální punkci s měřením výtokového tlaku.
Výsledky:
Na našem souboru pacientů jsme prokázali, že během léčby docházelo k poklesu tloušťky vrstvy nervových vláken sítnice, což korelovalo s ústupem obtíží pacientů a u většiny pacientů s oftalmoskopicky pozorovaným ústupem edému terče zrakového nervu. Statistické zhodnocení dat tak podtrhuje přínos optické koherentní tomografie v diagnostice idiopatické intrakraniální hypertenze. U pacientů léčených u nás pro idiopatickou intrakraniální hypertenzi se podařilo prokázat, že při redukci edému terče zrakového nervu došlo k zásadnímu zlepšení bolestí hlavy a prakticky úplnému ústupu zrakových obtíží při dosažení normálního vidění.
Závěr:
Využití optické koherentní tomografie doplňuje oční vyšetření a objektivizuje nález měřením sítnicových struktur. Hodnotami naměřenými na optické koherentní tomografii lépe identifikujeme změny na sítnici, které jsou pouhým okem obtížně zachytitelné, a v časovém úseku objektivněji interpretujeme vývoj stavu papily zrakového nervu. Optická koherentní tomografie je perspektivní metodou, která kromě jednoznačného uplatnění v oblasti diagnostiky vitreoretinálních chorob našla své pevné místo v kontextu s ostatními vyšetřeními také v diagnostice syndromu idiopatické intrakraniální hypertenze.
KLÍČOVÁ SLOVA:
optická koherentní tomografie – idiopatická intrakraniální hypertenze – tloušťka vrstvy nervových vláken sítnice – edém terče zrakového nervu
ÚVOD
Idiopatická intrakraniální hypertenze (IIH) je onemocnění charakterizované zvýšením nitrolebního tlaku bez zjištěné příčiny. Lze jej definovat jako stav, kdy dochází ke zvýšení tlaku laboratorně normálního mozkomíšního moku z neznámé příčiny při fyziologickém nálezu na počítačové tomografii (CT) s kontrastní látkou nebo na magnetické rezonanci (MR) hlavy (7). Jde o onemocnění zvažované především v diferenciální diagnostice bolesti hlavy, která bývá důvodem vyhledání lékařské pomoci. Stanovení diagnózy zůstává doposud obtížné, neboť se z velké části opírá o subjektivní obtíže pacientů, normální nález při grafickém vyšetření hlavy a obvykle přítomný edém terče zrakového nervu (ZN). Rozhodujícím faktorem je ale zvýšený výtokový tlak mozkomíšního moku. Svízelnější než stanovení vlastní diagnózy IIH je objektivní sledování průběhu onemocnění a úspěchu léčby. Vzhledem k těmto okolnostem se v diagnostice IIH prosazují moderní zobrazovací techniky umožňující lépe objektivizovat stav a vývoj choroby. Syndrom IIH se vyskytuje především u obézních žen ve fertilním věku. V této rizikové skupině se incidence několikanásobně zvyšuje. Hlavním rizikovým faktorem IIH je obezita. S nárůstem její incidence v populaci se také zvyšuje incidence IIH (3, 10). V průběhu IIH hraje zásadní roli oftalmologická symptomatika, zastoupená poruchami vidění charakteru zamžení obrazu, obnubilacemi, výpady v zorném poli a někdy diplopií způsobenou majoritně parézou VI. hlavového nervu. V objektivním oftalmologickém nálezu dominuje u většiny pacientů edém terče ZN charakteru městnavé papily. Edém papily zrakového nervu je závažný medicínský příznak vyžadující naši plnou pozornost. U pacienta s bolestí hlavy a edémem terče ZN, zejména oboustranným, je třeba primárně pomýšlet na zvýšení nitrolebního tlaku.
Zvýšený nitrolební tlak bývá podmíněn nitrolebním procesem. Může jít o zhoubný i nezhoubný tumor, vaskulární léze, krvácení nebo hydrocefalus. Při podezření na městnání v nitrolebí je nutné u pacienta provést akutní grafické vyšetření hlavy. V případě, že si nelze zvýšení nitrolebního tlaku vysvětlit nálezem na grafickém vyšetření hlavy, se nabízí možnost uvažovat o idiopatické intrakraniální hypertenzi. Při této variantě po důkladném zhodnocení stavu a neurologickém vyšetření přichází na řadu lumbální punkce. Ta při zvýšeném výtokovém tlaku biochemicky a cytologicky normálního likvoru po vyloučení ostatních možných příčin potvrzuje diagnózu IIH.
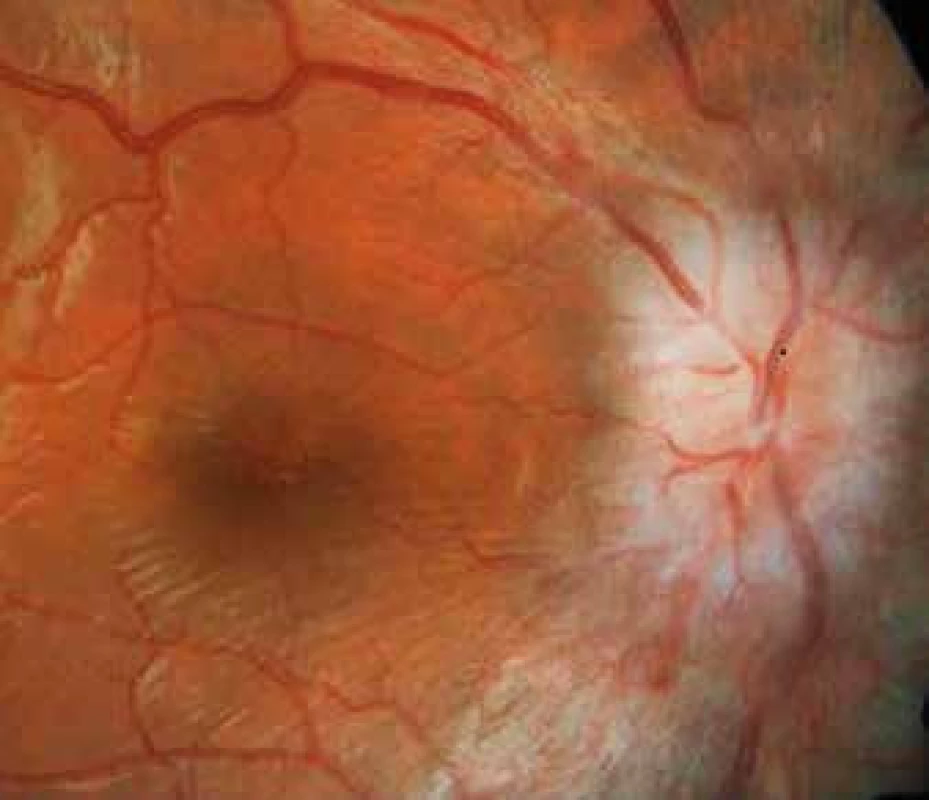
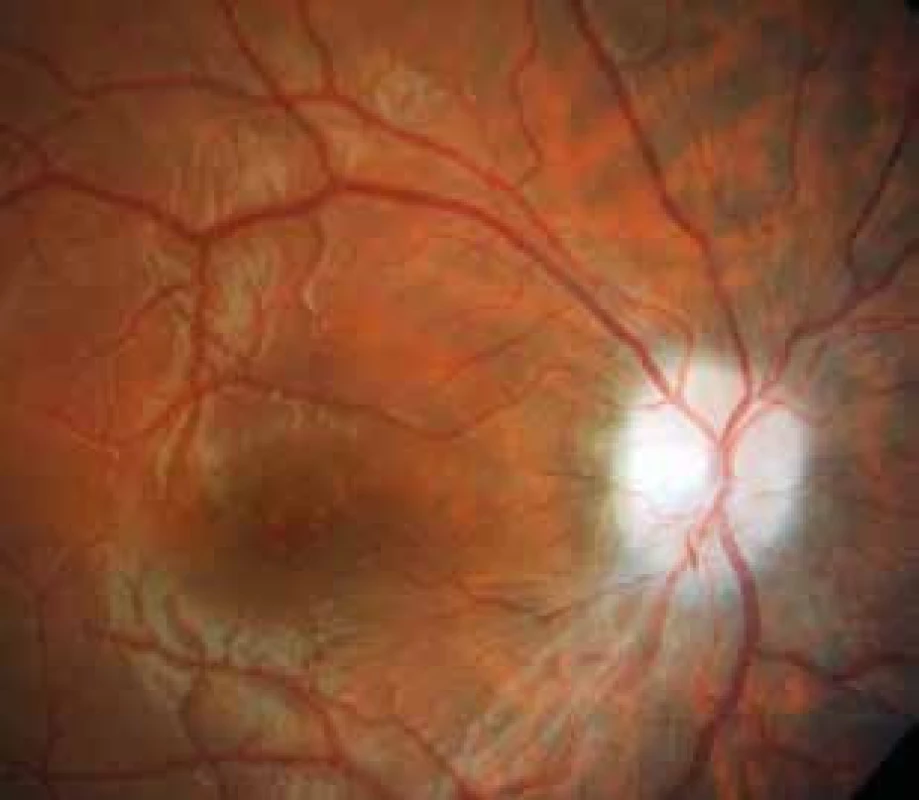
Právě edém terče zrakového nervu, který bývá u IIH obvykle oboustranný, je jednou ze základních objektivních známek probíhajícího onemocnění. Viděli jsme již pacienty s masivním edémem, ale také pacienty s edémem incipientním, pacienty s papilou ZN normálního vzezření a také pacienty s atrofií terče ZN (viz obr. 8). Tato skutečnost někdy komplikuje oční diagnostiku a vede k rozpakům. Velikost edému terče ZN lze oftalmoskopicky popsat použitím modifikovaného Frisénova schématu (5, 12). Jde ale o subjektivní pozorování lékaře vyžadující zkušenost, bez možnosti odlišit jemnější nuance ve vývoji edému a bez schopnosti jeho měření. Odhad míry edému lze provést sledováním prominence terče ZN zaostřením na vrchol papily a na okolní sítnici a prominenci terče vyjádřit v dioptriích. Metodu by ale v čase měl provádět týž zkušený lékař (9).
Dnes při potřebě kvantifikace a zachycení incipientního edému papily ZN nastala možnost použití moderních zobrazovacích metod. K objektivizaci edému papily zrakového nervu lze použít optickou koherentní tomografii (OCT). Je to nekontaktní a neinvazivní tomografická zobrazovací metoda, která v mikrometrové kvalitě rozlišení zobrazuje snímky biologické tkáně. Nejvíce je v současnosti používaná v očním lékařství. Své místo si ale díky možnosti zobrazení tenké vrstvy kůže, sliznice, cévní stěny, či zubu v jejich transverzálním (příčném) průřezu našla také v dalších oborech. Na rozdíl od ostatních optických metod používá OCT blízkého infračerveného záření, které je schopné pronikat výrazně hlouběji (1–3 mm) a které má vyšší rozlišovací schopnost. Na jeho základě může počítač vytvářet tělesné rekonstrukce ve dvou nebo třech rozměrech. Vyšetřovací modul OCT s výsledky měření zobrazenými na připojeném monitoru ukazuje obrázek 1.
Výhodnou modifikací použití OCT při měření edému terče ZN je měření tloušťky vrstvy nervových vláken (RNFL) cirkulárně kolem terče. Pozitivní výsledky použití OCT při měření edému papily ZN přinesly studie Auingera a Waisbourda (1, 14).
METODIKA
Soubor pacientů je tvořen 12 pacienty s diagnostikovanou IIH ve věkovém rozmezí od 8 do 53 let, vyšetřovanými na ambulanci naší kliniky od listopadu 2013 doposud. U všech pacientů byla na celkem 24 očích měřena centrální zraková ostrost na Snellenových optotypech s nejlepší možnou korekcí. Bylo vyšetřováno zorné pole na perimetru Humprey Carl Zeiss metodou full field 81, nitrooční tlak bezkontaktně a sledován oftalmoskopický nález na štěrbinové lampě. Opakovaně bylo prováděno vyšetření na spektrálním OCT Heidelberg Spectralis s měřením tloušťky vrstvy nervových vláken sítnice v horním (H), dolním (D), temporálním (T) a nazálním (N) kvadrantu cirkulárně kolem terče ZN. Byl sledován subjektivní vývoj stavu pacienta cílenými dotazy zaměřenými na vývoj bolesti hlavy a poruchy vidění. Všichni pacienti podstoupili grafické vyšetření hlavy na MR nebo na MR a CT. Byli vyšetřeni neurologem, který u všech pacientů s výjimkou jednoho provedl lumbální punkci s měřením výtokového tlaku. Jeden pacient lumbální punkci odmítl a u jedné pacientky se měření výtokového tlaku nepodařilo. Všem pacientů byl po změření výšky a zvážení tělesné hmotnosti vypočten body mass index (BMI). U všech pacientů byla po stanovení diagnózy zahájena léčba acetazolamidem, při které byli pacienti dále sledováni v naší a neurologické ambulanci.
Normální rozložení naměřených dat bylo ověřeno Shapirovým-Wilkovým testem, skupiny byly hodnoceny pomocí Wilcoxonova testu a Spearmanova korelačního koeficientu. Ke statistickému zpracování byl použit program Sigmastat (Sigmaplot, USA). Statistická data pro sledování vývoje RNFL byla počítána z 23 očí, neboť u jednoho pacienta se v průběhu onemocnění IIH vyvinula na levém oku přední ischemická neuropatie optiku. Toto oko bylo ze statistického hodnocení vyřazeno.
VÝSLEDKY
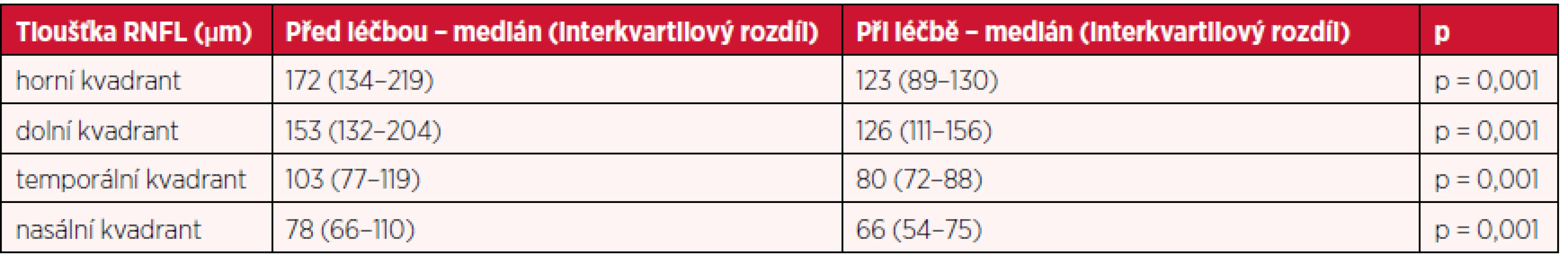
Z hodnot tloušťky RNFL v jednotlivých kvadrantech naměřených při vstupním vyšetření a jejich srovnáním s hodnotami zjištěnými v průběhu léčby (obr. 2 a 3), se podařilo prokázat, že klesající tloušťka RNFL koreluje s ústupem obtíží pacientů a oftalmoskopicky pozorovaným ústupem edému terče ZN (edém terče ZN – obr. 4 , ústup edému terče ZN – obr. 5). Pro všechny kvadranty došlo ke snížení RNFL statisticky významně. Data nebyla rozložena normálně, byl proto použit Wilcoxonův test, přičemž pro všechny skupiny je p < 0,001. Výsledky přehledně shrnuje tabulka 1.
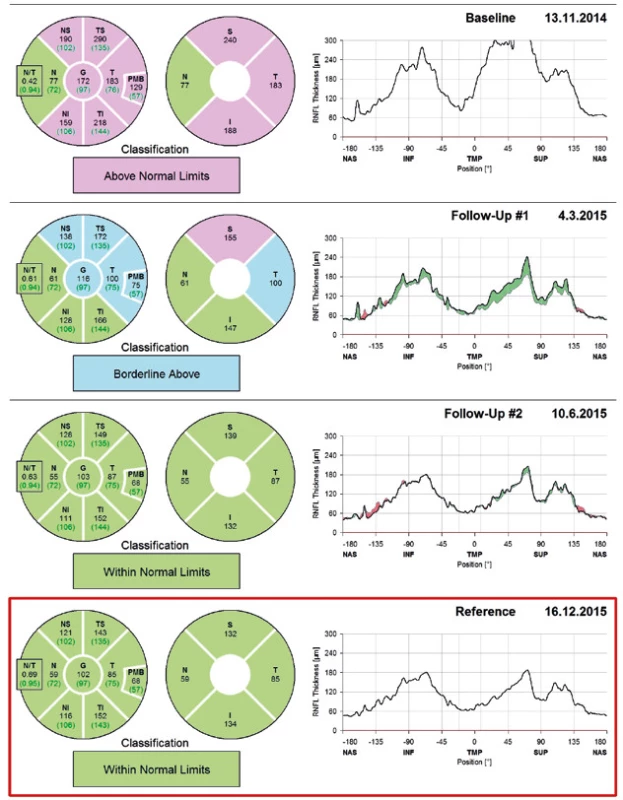
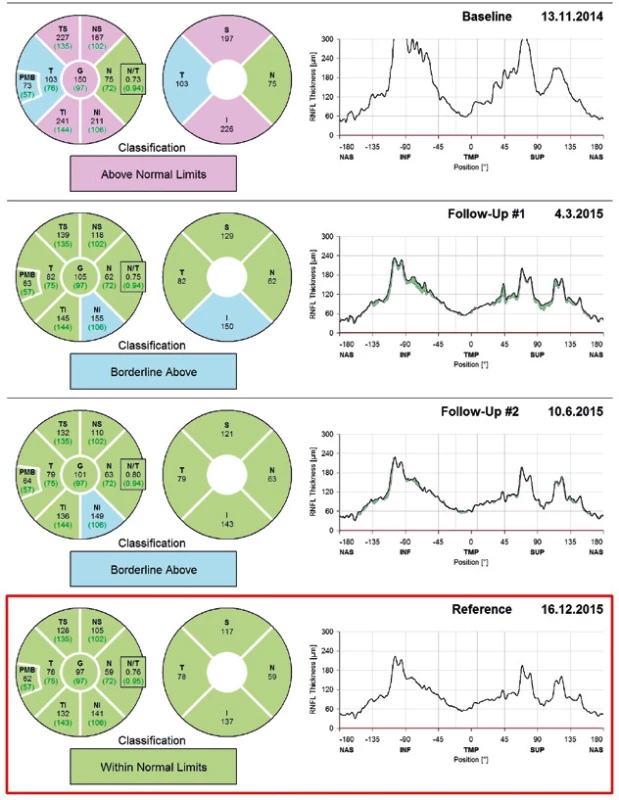
Na základě těchto dat považuje měření RNFL pomocí OCT za vhodný nástroj ke sledování edému papily ZN a jeho vývoje. OCT se osvědčilo v diagnostice a sledování IIH jako velmi přínosná diagnostická metoda.
U všech pacientů léčených u nás pro IIH se podařilo prokázat, že při redukci edému terče ZN během našeho sledování došlo k zásadnímu zlepšení bolestí hlavy a prakticky úplnému ústupu zrakových obtíží při dosažení normálního vidění.
Dále jsme zjistili, že celkový rozdíl tloušťky RNFL (sečtené změny ve všech kvadrantech) koreluje významně negativně s BMI (u hubenějších větší změna) – R = –0,70; p = 0,001 (Spearmanova korelace), pozitivně s délkou sledování ve dnech – R = 0,58; p = 0,003 (Spearmanova korelace). Výtokový tlak koreluje lehce pozitivně s BMI – R = 0,52; p = 0,03 (Spearmanova korelace). Mezi pohlavími se změna neliší, ale může to podhodnocovat malý počet mužů.
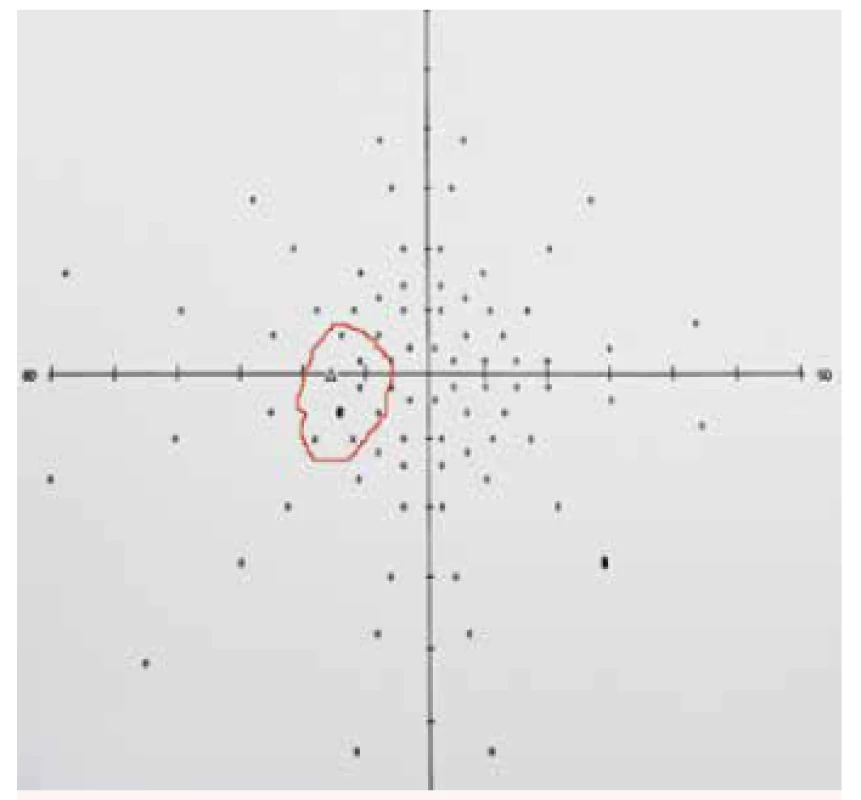
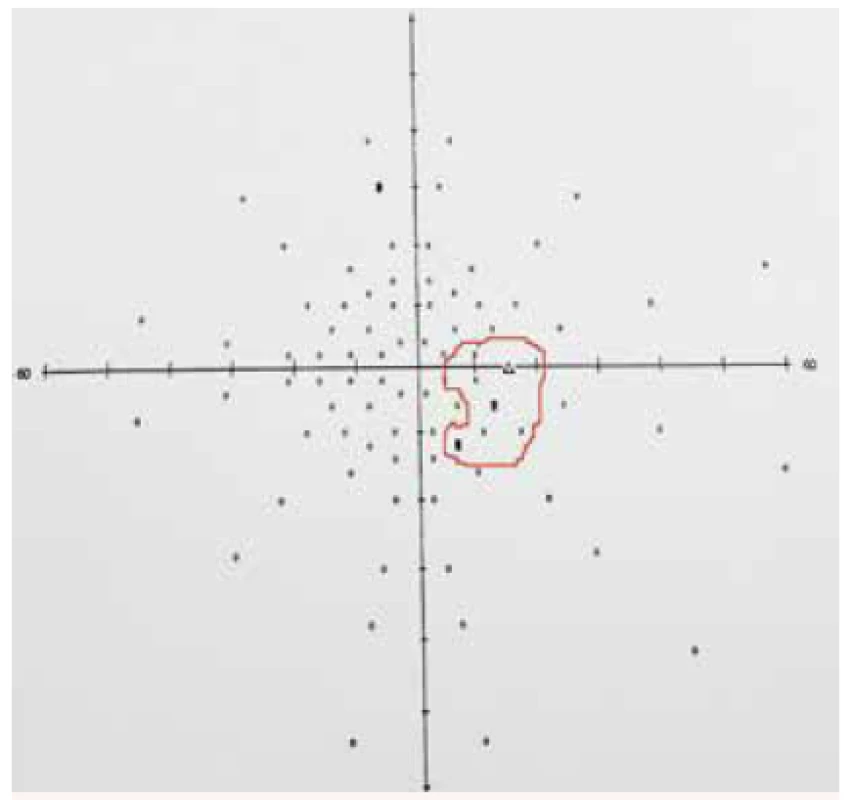
V našem souboru měli všichni pacienti při vstupu velmi dobrou centrální zrakovou ostrost s výjimkou 53letého pacienta s nearteritickou přední ischemickou neuropatií optiku na levém oku. Velmi dobrá centrální zraková ostrost byla po dobu sledování pacientů u všech pacientů zachována. Při vstupním perimetrickém vyšetření bylo nejčastějším nálezem rozšíření Mariottova bodu (obr. 6 a 7) a dále nespecifické, spíše relativní výpady v periferii zorného pole.
S výjimkou 53letého muže s ischemickou neuropatií optiku došlo u všech pacientů během léčby k normalizaci nálezu v zorném poli. Všichni pacienti, kteří podstoupili lumbální punkci, měli vyšší výtokový tlak. Mezi pacienty byla pouze jedna dívka s nízkým BMI, ostatní pacienti trpěli nadváhou. V souboru 12 pacientů jsou pouze tři muži. Toto rozložení souboru a incidence nadváhy mezi pacienty souboru je v souladu se známým faktem, že největším rizikovým faktorem je obezita a IIH syndrom více postihuje ženy. Výše uvedená měření a parametry jsou shrnuty v tabulce 2.
DISKUZE
Syndromem IIH se lékaři zabývají od konce 19. století dávno před objevem a zavedením OCT do praxe. Oftalmolog provádějící vyšetření sítnice je obvykle schopen identifikovat otok terčů ZN a indikovat další nezbytná vyšetření. V úvahu pro dokonalejší diagnostiku přicházejí i další metody používané v oftalmologické praxi. Mezi ně patří sonografie používající měření rozšíření pochvy optického nervu, která edém terče ZN provází. Obdobně lze tuto veličinu měřit pomocí MR a CT. Výsledky použití těchto dvou grafických modalit jsou srovnatelné (8). Zásadně je ale od sonografie odlišuje zátěž pro pacienta a cena vyšetření. Další zobrazovací techniky jako optickou skenovací polarimerii lze vnímat jako doplňující vyšetření. Díky těmto grafickým vyšetřením máme možnost lépe sledovat jemnější změny ve vývoji onemocnění a úspěšnosti léčby.
Při použití OCT je dle naší zkušenosti výhodnou metodou ke sledování edému terče měření peripapilární RNFL. Někteří autoři používají k měření edému celkovou tloušťku sítnice a objem papily ZN a považují tato měření za přesnější než měření RNFL (12, 13). Dle Intracranial Hypertension Study Group z roku 2014 (1) má ale měření RNFL, celkové tloušťky sítnice a objemu papily ZN velmi srovnatelnou senzitivitu ke sledování edému papily ZN a jeho změnám při léčbě IIH.
Sledování vývoje edému terče ZN pomocí oftalmoskopického nálezu doplněného grafickými metodami a hodnocení subjektivního vývoje obtíží pacienta není zdaleka jedinou možností dohledu nad pacienty s IIH. V některých případech je možné opakované provedení lumbální punkce s měřením výtokového tlaku. To pro pacienta ale znamená do jisté míry zatěžující a nepříjemnou proceduru, která je vždy spojena s určitým rizikem tohoto invazivního výkonu. Opakování lumbální punkce u pacientů s IIH provádíme ve Fakultní nemocnici Plzeň výjimečně. Použitelnou a jistě přesnější metodou monitoringu vývoje IIH je použití telemetrického čidla. Telemetrický monitoring intrakraniálního tlaku je novou možností v diagnostice komplikovaných případů hydrocefalu a nitrolební hypertenze (11). Tato metoda je ale přes svoji přesnost a výtěžnost invazivní, pro pacienta více zatěžující a spojena s riziky chirurgického výkonu. Samotný výkon je možný v celkové anestezii, ale i v anestezii lokální. Záleží zejména na věku a na přání pacienta. U dětí se preferuje celková anestezie (11). Pomocí čidla zavedeného do mozkového parenchymu je přesně měřen nitrolební tlak, který je nejlepší objektivní měřitelnou hodnotou k hodnocení vývoje IIH. Sběr dat jednotlivých měření je pak odečten telemetricky přiložením čtecího zařízení nad místo implantovaného čidla.
Telemetrické čidlo je vhodné použít dle Frischholze tam, kde bude měření nitrolebního tlaku častější a bude potřebné měsíce i léta, resp. u pacientů s hydrocefalem, s IIH a u pacientů po úrazu hlavy (6). O úspěšném použití telemetrického čidla u deseti pacientů včetně pacientů s IIH referuje Welschehold (15).
V našem sdělení prezentujeme data 12 pacientů, resp. 23 očí. Soubor je relativně malý, ale výsledky statistického zpracování jsou zcela jednoznačné a v souladu s ostatními studiemi potvrzují schopnost OCT v oblasti monitorace vývoje edému terče ZN a vhodnost jeho použití při sledování diagnóz spojených s otokem papily.
Přesto, že edém terče ZN je jedním z bazálních stavebních kamenů diagnózy, je třeba připomenout, že jsou popsány případy, kdy syndrom IIH probíhá bez edému terče ZN a diagnóza se opírá o charakteristické subjektivní obtíže a měření výtokového tlaku. Digre ve své studii edém terče neprokázal u 20, resp. 5,7 % z celkově 353 vyšetřovaných pacientů s IIH (2). Faz v souboru 27 dětí s IIH edém papily překvapivě nepozoroval u 13 z nich, tedy u 48 % sledovaného souboru (4).
V našem souboru jsou velké rozdíly v délce sledovacího období. Nejkratší sledovací období je 2 měsíce. Pacientka se na poslední kontrolu nedostavila z rodinných důvodů a posunula tak termín další kontroly mimo hodnotící období. Řadu pacientů sledujeme v několika posledních měsících a v dozoru nad jejich stavem a léčbě budeme nadále pokračovat.
U nejstaršího muže souboru došlo v průběhu onemocnění IIH k rozvoji nearteritické formy přední ischemické neuropatie ZN na levém oku. V tomto případě jsme pozorovali očekávaný rozvoj atrofie terče ZN, což se podepsalo na výraznějším poklesu tloušťky RNFL. Klinicky se stav na počátku našeho sledování prezentoval na papile levého oka masivnějším edémem a peripapilárními haemoragiemi, rozvojem relativního aferentního pupilárního defektu a na perimetru se objevil charakteristický altitudinální výpad, který zůstává stacionární i po léčbě kortikoidy a acetazolamidem. Postižené levé oko bylo ze statistického hodnocení vyřazeno.
V průběhu vyšetřování našeho souboru jsme také zaznamenali výskyt drúz ZN. Jednalo se o 8letou pacientku s masivním edémem terče oboustranně, který jsme na počátku přisuzovali spíše zánětlivé etiologii při masivní sinusitidě paranazálních dutin. Dalším vývojem klinického obrazu, provázeným i po zaléčení zánětu dutin trvajícím otokem papily ZN a recidivujícími bolestmi hlavy, jsme sonografickým vyšetřením prokázali drúzovou papilu oboustranně a pro neustupující edém terčů jsme po zopakování grafického vyšetření hlavy s potvrzeným normálním nálezem na mozku indikovali provedení lumbální punkce. Výtokový tlak byl 435 mm vodního sloupce v poloze vsedě. Vzhledem k výsledkům vyšetření byla u pacientky zahájena terapie acetazolamidem. Při této terapii je pacientka prakticky bez bolestí hlavy a došlo k zásadnímu zlepšení nálezu na terčích ZN.
V souboru byl u 15letého muže odeslaným neurologem pro velmi suspektní IIH při vstupním vyšetření téměř normální nález na papile ZN OPL. Pacient odmítl v doprovodu obou rodičů lumbální punkci, čímž byla diagnostika onemocnění velmi oslabena. V těchto případech musíme vycházet z typického klinického obrazu a subjektivních obtíží. Měřením peripapilární tloušťky RNFL se podařilo prokázat její rozšíření ve srovnání s normativní databází a vzhledem k typickým subjektivním obtížím, chronickým bolestem hlavy a normálnímu nálezu na MR mozku byl pacient léčen acetazolamidem. Několik měsíců po zaléčení došlo k ústupu subjektivních obtíží a objektivnímu poklesu tloušťky RNFL.
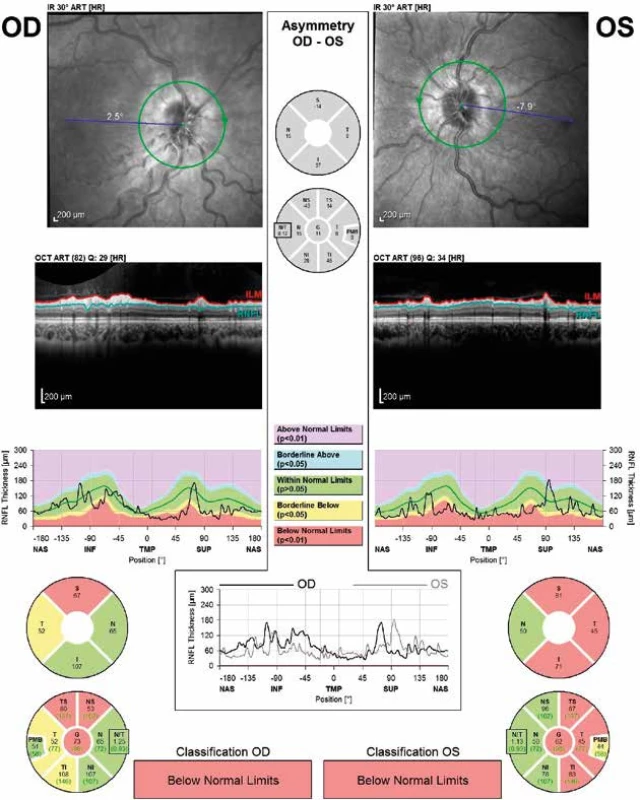
V souboru také referujeme o 17letém pacientovi s normálním nálezem na papile ZN. Nález byl verifikován na OCT a po dobu ročního sledování tohoto pacienta nedošlo k signifikantní změně tloušťky RNFL. Případ pacienta potvrzuje existenci pacientů trpících syndromem IIH bez vyvinuvšího se edému terče ZN. V diskuzi je třeba zmínit, že někteří pacienti s chronickým průběhem onemocnění IIH mohou mít edém terče již odeznělý a v tomto případě můžeme narazit také na atrofie terče ZN, která nemusí být dobře pozorovatelná při oftalmoskopii, ale na OCT je velmi dobře identifikovatelná. Toto pozorování jsme zaznamenali u 25leté ženy našeho souboru (obr. 8).
ZÁVĚR
Má-li pacient bolesti hlavy a edém papil zrakových nervů, je na místě provést akutní grafické vyšetření hlavy. V případě grafického vyšetření bez patologického nálezu je velmi pravděpodobné, že pacient trpí IIH. K úplnému potvrzení diagnózy má být provedena lumbální punkce, při které očekáváme vyšší hodnoty výtokového tlaku. Při správném vedení léčby je zásadní veličinou informující o remisi onemocnění úbytek edému papily ZN. Lze jej pozorovat oftalmoskopicky, kdy jde o subjektivní hodnocení vzezření papily. Optická koherentní tomografie doplňuje oční vyšetření a objektivizuje nález měřením sítnicových struktur. Dokáže naměřenými hodnotami lépe identifikovat změny na sítnici, které jsou pouhým okem obtížně zachytitelné, a v časovém úseku objektivněji interpretuje vývoj stavu papily ZN. Nejen naše výsledky, ale výsledky ostatních autorů potvrzují vysokou výtěžnost použití OCT v diagnostice a sledování vývoje edému terče ZN. OCT je perspektivní metodou, která kromě jednoznačného uplatnění v oblasti diagnostiky vitreoretinálních chorob našla své pevné místo v kontextu s ostatními vyšetřeními také v diagnostice IIH syndromu.
Střet zájmů: žádný.
ADRESA PRO KORESPONDENCI:
MUDr. Zdeněk Kasl
Oční klinika Lékařské fakulty UK a FN
Alej Svobody 80,
304 60 Plzeň
e-mail: zdenekkasl@volny.cz
Sources
1. Auinger P, Durbin M, Feldon S, et al. Papilledema outcomes from the Optical Coherence Tomography Substudy of the Idiopathic Intracranial Hypertension Treatment Trial. Ophthalmology 2015; 122(9): 1939–1945.
2. Digre KB, Nakamoto BK, Warner JEA, et al. A comparison of idiopathic intracranial hypertension with and without papilledema. Headache 2009; 49 : 185–193.
3. Durcan FJ, Corbett JJ, Wall M. The incidence of pseudotumor cerebri. Population studies in Iowa and Louisiana. Arch Neurol 1988; 45 : 875–877.
4. Faz G, Butler IJ, Koenig MK. Incidence of papilledema and obesity in children diagnosed with idiopathic benign” intracranial hypertension: case series and review. J Child Neurol 2010; 25 : 1389–1392.
5. Frisén L. Swelling of the optic nerve head: a staging scheme. J Neurol Neurosurg Psychiatr 1982; 45 : 13–18.
6. Frischholz M, Sarmento L, Wenzwl M, et al. Telemetric implantable pressure sensor for short - and long-term monitoring of intracranial pressure. Conf Proc IEEE Eng Med Biol Soc 2007; 2007 : 514.
7. Jirásková N. Idiopatická intrakraniální hypertenze (pseudotumor mozku). Česk Slov Oftalmol 2000; 56 : 262–265.
8. Kalantari H, Jaiswal R, Bruck I, et al. Correlation of optic nerve sheath diameter measurements by computed tomography and magnetic resonance imaging. Am J Emerg Med. 2013; 31 : 1595–1597.
9. Otradovec J. Klinická neurooftalmologie. Praha: Grada Publishing 2003.
10. Radhakrishnan K, Ahlskog JE, Cross SA, et al. Idiopathic intracranial hypertension (pseudotumor cerebri). Descriptive epidemiology in Rochester, Minn, 1976 to 1990. Arch Neurol 1993; 50 : 78–80.
11. Radovnický T., Vachata P., Sameš M. Telemetrický monitoring intrakraniálního tlaku v diagnostice hydrocefalu a nitrolební hypertenze. Cesk Slov Neurol N 2013; 76/109(6): 723–727.
12. Scott C, Kardon R, Lee A, et al. Diagnosis and grading of papilledema in patients with raised intracranial pressure using optical coherence tomography vs clinical expert assessment using a clinical staging scale. Arch Ophthalmol 2010; 128(6): 705–711.
13. Vartin V, Nguyen A, Balmitgere T, et al. Detection of mild papilledema using spectral domain optical coherence tomography. Br J Ophthalmol 2012; 96 : 375–379.
14. Waisbourd M, Leibovitch I, Goldenberg D, Kesler A. OCT Assessment of morphological changes of the optic nerve head and macula in idiopathic intracranial hypertension. Clin Neurol Neurosurg 2011; 113(10): 839–843.
15. Welschehold S, Schmalhausen E, Dodier P, et al. First clinical results with a new telemetric intracranial pressure-monitoring system. Neurosurgery 2012; 70(1): 44–49.
Labels
General practitioner for children and adolescents General practitioner for adultsArticle was published in
General Practitioner

2017 Issue 2
- Metamizole at a Glance and in Practice – Effective Non-Opioid Analgesic for All Ages
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- What Effect Can Be Expected from Limosilactobacillus reuteri in Mucositis and Peri-Implantitis?
- Memantine in Dementia Therapy – Current Findings and Possible Future Applications
-
All articles in this issue
- Firearm license – a summary of changes in the assessment of medical fitness of applicants
-
Zdravotní stav zaměstnanců v automobilovém průmyslu
– pilotní studie - Reasons for hospitalization in patients diagnosed from the schizophrenia, schizotypal and delusional disorders
- Health status of foreigners registered at general practitioners in Ostrava
- Optical coherence tomography application in diagnostics and monitoring of idiopathic intracranial hypertension patients
- Changes in dietary habits among adolescents in relation to body weight (HBSC 2002–2014)
- The practical application of clinical criteria for the recognition of the disease of the lumbar spine from overloading as an occupational disease
- General Practitioner
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Firearm license – a summary of changes in the assessment of medical fitness of applicants
- Reasons for hospitalization in patients diagnosed from the schizophrenia, schizotypal and delusional disorders
- The practical application of clinical criteria for the recognition of the disease of the lumbar spine from overloading as an occupational disease
- Optical coherence tomography application in diagnostics and monitoring of idiopathic intracranial hypertension patients
