Komplexní léčba kardiovaskulárního rizika. Zaměřeno na telmisartan
Comprehensive management of cardiovascular risk. Focusing on telmisartan
Cardiovascular diseases (CVD) represent a significant health problem in all countries world‑wide and in the developed world, including the Czech Republic, in particular. The underlying cause in the majority of CVD patients is atherosclerosis and its complications, respectively. The present paper focuses on prevention and timely treatment of atherosclerosis. Management should be comprehensive and should target the risk factors (RF). Hypertension, hyperlipoproteinaemia and dyslipidemia (HLP and DLP), type 2 diabetes mellitus (T2DM), visceral fat obesity and cigarette smoking are the dominating RFs. Even though all RFs have to be managed simultaneously and it is not possible to focus on just one of them, for the sake of clarity, this paper discusses hypertension and the use of telmisartan, a representative of one the most up‑to‑date group of antihypertensives. There is a growing evidence that it is not always just a reduction of a specific risk that is important but also the mode of treatment. For example, to reduce a CV risk in a patient with hypertension but also, for example, with metabolic syndrome, it is more beneficial to treat the patient with rennin‑angiotensin system (RAS) blocking agents, possibly in a combination with calcium channels antagonists, than to use “traditional” (older) treatment approach with a combination of a beta/blocker and diuretic. Among the RAS‑modifying agents, ACE inhibitors and sartans are the most widely used. Among sartans, telmisartan is very well‑tolerated and has evidence from a large interventional study for its effect on reducing the CV risk.
Key words:
cardiovascular diseases – global risk – hypertension – dyslipidaemia – metabolic syndrome – antihypertensives – telmisartan – hypolipidemic agents – statins – metformin
Authors:
R. Češka; S. Krutská; L. Zlatohlávek; M. Vráblík
Authors‘ workplace:
Centrum preventivní kardiologie III. interní kliniky 1. lékařské fakulty UK a VFN Praha, přednosta prof. MUDr. Štěpán Svačina, DrSc., MBA
Published in:
Vnitř Lék 2010; 56(8): 839-844
Category:
50th Birthday - Jindřich Špinar, MD, CSc., FESC
Overview
Kardiovaskulární onemocnění (KVO) představují stále zásadní zdravotní problém ve všech zemích světa a především pak ve světě vyspělém, včetně ČR. Za převážnou většinou KVO stojí v těchto zemích ateroskleróza, resp. její komplikace. Prevenci a včasné léčbě aterosklerózy je věnováno toto sdělení. Opatření jsou komplexní a jsou zaměřena na intervenci rizikových faktorů (RF). Mezi RF hrají dominující roli hypertenze, hyperlipoproteinemie a dyslipidemie (HLP a DLP), diabetes mellitus 2. typu (DM2T), obezita s maximem tuku viscerálního a kouření cigaret. I když musíme léčit všechny RF současně a nelze vytrhovat jeden z nich, pro přehlednost se zaměříme více na hypertenzi a na reprezentanta jedné z nejmodernějších skupin antihypertenziv, na telmisartan. Ukazuje se totiž, že ne vždy je pro snížení KV rizika důležité ovlivnění jednotlivých RF, ale významnou roli hraje i způsob (typ léčby), jakým byl nemocný léčen. Ukazuje se, že např. při snížení KV rizika nemocného s hypertenzí, ale třeba i s metabolickým syndromem je výhodnější, je‑li pacient léčen léky blokujícími renin‑angiotenzinový systém (RAS), popř. v kombinaci s antagonisty kalciových kanálů, než když dostává „klasickou“ (starší, tradiční) léčbu kombinací beta‑blokátoru a diuretika. Z léků ovlivňujících RAS jsou nejrozšířenější inhibitory ACE a sartany. Zástupcem sartanů je právě telmisartan, pro jehož podání v indikaci snížení KV rizika existují důkazy z velké intervenční studie a který je navíc velmi dobře tolerován.
Klíčová slova:
kardiovaskulární onemocnění – globální riziko – hypertenze – dyslipidemie – metabolický syndrom – antihypertenziva – telmisartan – hypolipidemika
Úvod
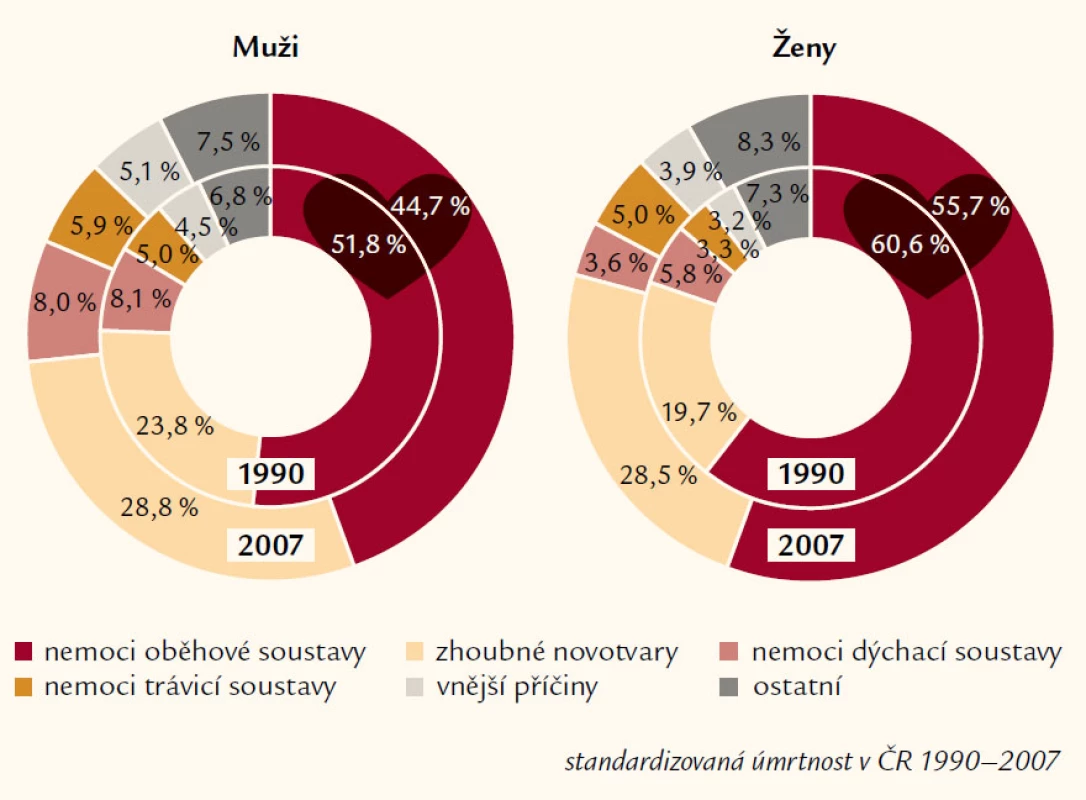
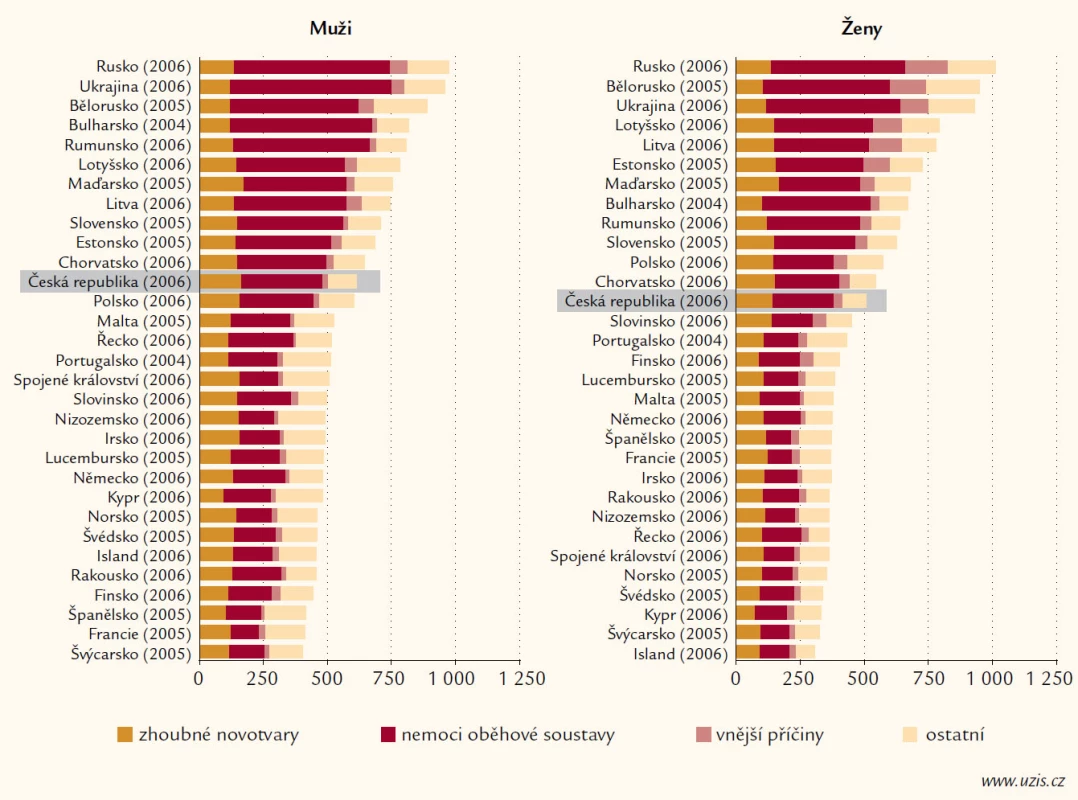
Kardiovaskulární onemocnění (KVO) představují stále zásadní zdravotní problém ve všech zemích světa a především pak ve světě vyspělém, včetně ČR. Za převážnou většinou KVO stojí v těchto zemích ateroskleróza, resp. její komplikace. A i když se stále více daří zlepšovat péči o tyto nemocné, polovina úmrtí v naší země jde stále na vrub chorob srdce a cév. To vede i k ne právě nejlepšímu postavení ČR v kontextu celé Evropy (i když je třeba spravedlivě uvést, že ČR je lepší než všechny bývalé „východní“ státy s výjimkou Slovinska) (obr. 1 a 2).
Komplexní ovlivnění KV rizika
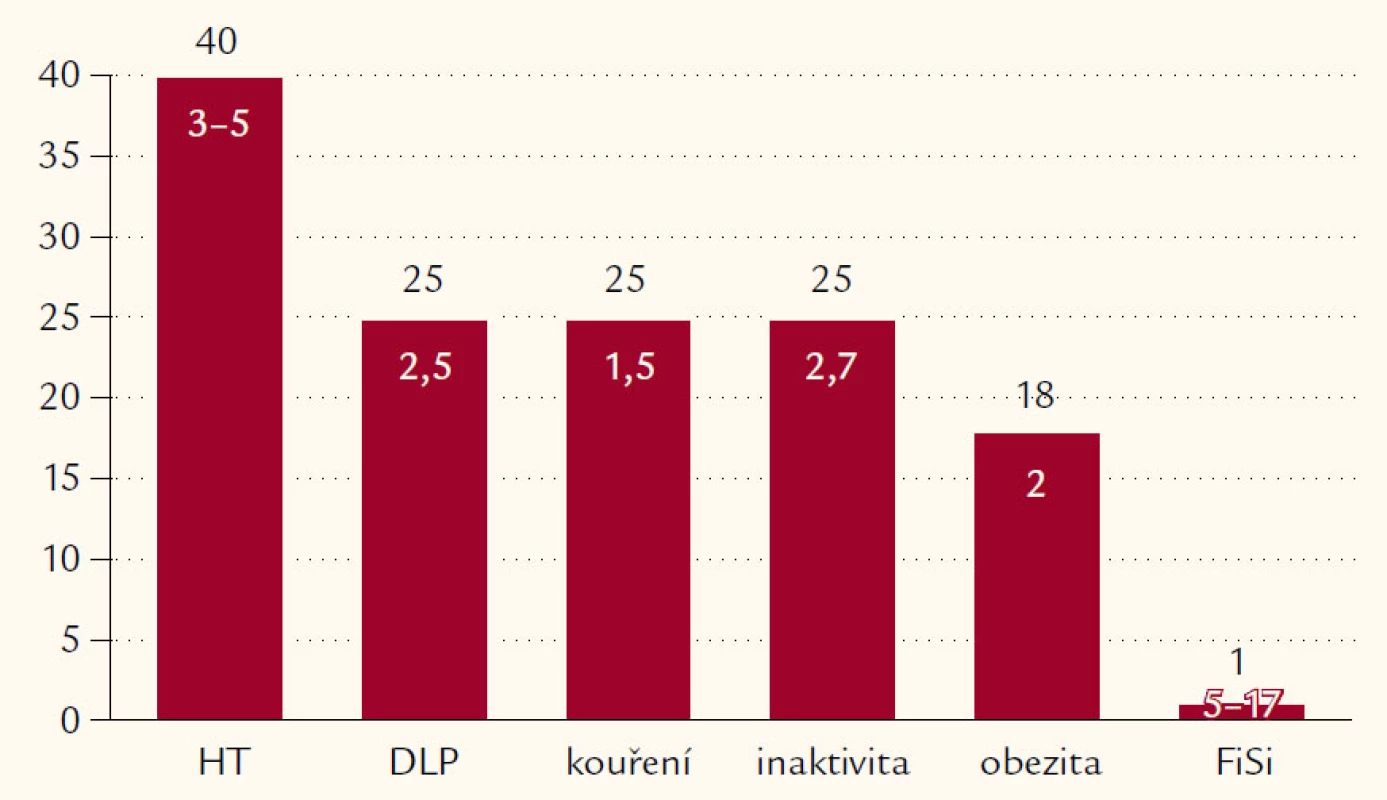
Jediným racionálním přístupem je komplexní ovlivnění rizikového profilu nemocného a snížení jeho globálního kardiometabolického rizika. Toho dosáhneme jedině tím, že budeme léčit všechny RF aterosklerózy, resp. alespoň ty zásadní, jako jsou arteriální hypertenze, hyperlipoproteinemie a dyslipidemie (HLP a DLP), diabetes mellitus 2. typu (DM2T), obezita s maximem tuku viscerálního a kouření cigaret. Pravdou je, že význam jednotlivých RF se poměrně významně liší u různých manifestací aterosklerózy. Pro ICHS je nejvýznamnějším rizikem HLP a DLP, pro cévní mozkové příhody (CMP) pak hypertenze (obr. 3), pro ICHDK (ale také pro vaskulární erektilní dysfunkci) pak kouření cigaret a DM2T. Rozdíly jsou však obvykle v řádu několika procent a my musíme nemocné léčit komplexně a ovlivňovat je všechny současně. Při volbě té které kombinace léků musíme zvažovat nejen možné interakce, ale i další faktory.
Ukazuje se totiž, že ne vždy je pro snížení KV rizika důležité ovlivnění jednotlivých RF, ale významnou roli hraje i způsob (typ léčby, resp. léku či lékové skupiny), jakým byl nemocný léčen. Ukazuje se, že např. při snížení KV rizika nemocného s hypertenzí, ale třeba i s metabolickým syndromem, je výhodnější, je‑li pacient léčen léky blokujícími renin‑angiotenzinový systém (RAS), popř. v kombinaci s antagonisty kalciových kanálů, než když dostává „klasickou“ (starší, tradiční) léčbu kombinací beta‑blokátoru a diuretika.
V každodenní praxi potřebujeme konkrétnější návod pro vedení antihypertenzivní léčby a ten budeme hledat ve výsledcích jednotlivých klinických studií. Zde ale můžeme narazit na různá úskalí. Např. studie ALLHAT ukázala, že léčba hypertenze založená na thiazidovém diuretiku je z hlediska prevence iktu účinnější než léčba inhibitorem angiotenzin‑konvertujího enzymu (ACEi). Tento výsledek je možné pravděpodobně zpochybnit rozdílem v cílovém krevním tlaku, jenž byl v „diuretické větvi“ studie v průměru o 2 mm Hg nižší než u osob léčených ACEi. Ve studii ASCOT kombinace ACEi a blokátoru kalciového kanálu byla spojena s významně větším snížením KV rizika ve srovnání s léčbou beta‑blokátorem a diuretikem – mezi porovnávanými intervencemi byl však opět významný rozdíl v dosaženém systolickém TK, který se lišil o 3 mm Hg ve prospěch první uvedené kombinace. V zatím posledním srovnání ACEi v kombinaci s BKK nebo thiazidovým diuretikem ve studii ACCOMPLISH nebyl TK na konci studie zcela identický (rozdíl 1 mm Hg ve prospěch kombinace ACEi + BKK) a je možné, že i zde byl příznivý efekt kombinace ACEi a BKK způsobem „pouhou“ vyšší antihypertenzivní účinností. Na druhé straně si musíme připomenout dnes již klasické výsledky studií s léky ovlivňujícími RAS. Ve studii HOPE bylo u vysoce rizikových nemocných demonstrováno snížení rizika všech typů ischemických i hemoragických iktů při léčbě ramiprilem o 1/3, i přestože krevní tlak klesl pouze o 3/2 mm Hg. Je pravděpodobné, že za výrazný efekt ACEi ramiprilu ve studii HOPE byly zodpovědné další vaskuloprotektivní mechanizmy, které na snížení TK přímo nezávisí. Dalším významným zdrojem dat o vlivu ovlivnění RAS u nemocných po iktu byla studie PROGRESS. Samotná monoterapie perindoprilem vedla k mírnému poklesu krevního tlaku (–4,9/2,8 mm Hg) a riziko iktu se snížilo o nevýznamných 5 %. Naproti tomu léčba kombinací indapamidu a perindoprilu redukující TK o 12/5 mm Hg snížila riziko všech iktů o 43 % [9]. Opět je nutné připomenout, že populace studií HOPE a PROGRESS se lišily a je možné, že za rozdílný výsledek obou studií je částečně zodpovědná i použitá dávka ACEi. Mají‑li se uplatnit příznivé účinky ACEi, je třeba je titrovat do maximálních tolerovaných dávek.
Jinou široce diskutovanou otázkou je léčba antagonisty AT1 receptorů – sartany a jejich přínos pro prevenci CMP. V rozsáhlé metaanalýze 26 prospektivních randomizovaných studií s více než 200 000 pacienty bylo zjištěno, že medikace snižující hladiny angiotenzinu II(beta‑blokátory, ACEi) snižovala riziko CMP o 17 % méně než léčba, která koncentrace angiotenzinu II zvyšuje (sartany, BKK, thiazidová diuretika). Spolu se závěry některých menších studií s ACEi, v nichž nebyl jednoznačný prospěch ve smyslu snížení rizika CMP léčbou prokázán (AIRE s ramiprilem, TRACE s trandolaprilem, SAVE s captoprilem), vedlo toto pozorování k názoru, že sartany budou lepší v prevenci CMP než inhibitory ACE. Částečné řešení otázky, který způsob inhibice systému renin‑agniotenzin‑aldosteron (RAS) (ACEi nebo sartan) je lepší, přinesla až přímá srovnání z poslední doby. Ve studii ONTARGET byla léčba telmisartanem srovnatelně účinná jako referenční ramipril při hodnocení primárního složeného cíle. Ačkoli terapie telmisartanem snižovala riziko CMP o dalších 9 % ve srovnání s ramiprilem, nebyl tento rozdíl statisticky významný.
Jestliže jsme již narazili na studii ONTARGET s telmisartanem, zastavme se u této molekuly trochu podrobněji.
Telmisartan a ovlivnění KV rizika
Telmisartan je v současné době jediným lékem ze skupiny sartanů, který má za sebou velkou intervenční studii, prokazující nejen pozitivní účinek na krevní tlak, ale také významný vliv na snížení KV rizika. Pár slov ke studii ONTARGET. Do celého projektu ONTARGET bylo zařazeno celkem 25 620 lidí průměrného věku 66 let s vysokým KV rizikem. Pacienti, kteří netolerovali ACE inhibitory, byli zařazeni do studie TRANSCEND. Klíčová studie ONTARGET ověřovala, zda je účinnost telmisartanu na primární cílový ukazatel (KV úmrtí, infarkt myokardu, cévní mozková příhoda a hospitalizace pro srdeční selhání) stejná jako účinnost ramiprilu. Asi není třeba připomínat (viz výše), že ramipril a perindopril (a částečně také trandolapril) má nejprůkaznější data z intervenčních studií. Nebyl tedy vybrán (jak se často děje) nejméně účinný a v praxi opuštěný lék, ale jak autoři studie ONTARGET sami uvádějí, „zlatý standard“ mezi ACE inhibitory, navíc v plné dávce, ověřené např. ve studii HOPE. Telmisartan byl použit v dávce 80 mg. Studie trvala 56 měsíců (průměrná doba sledování).
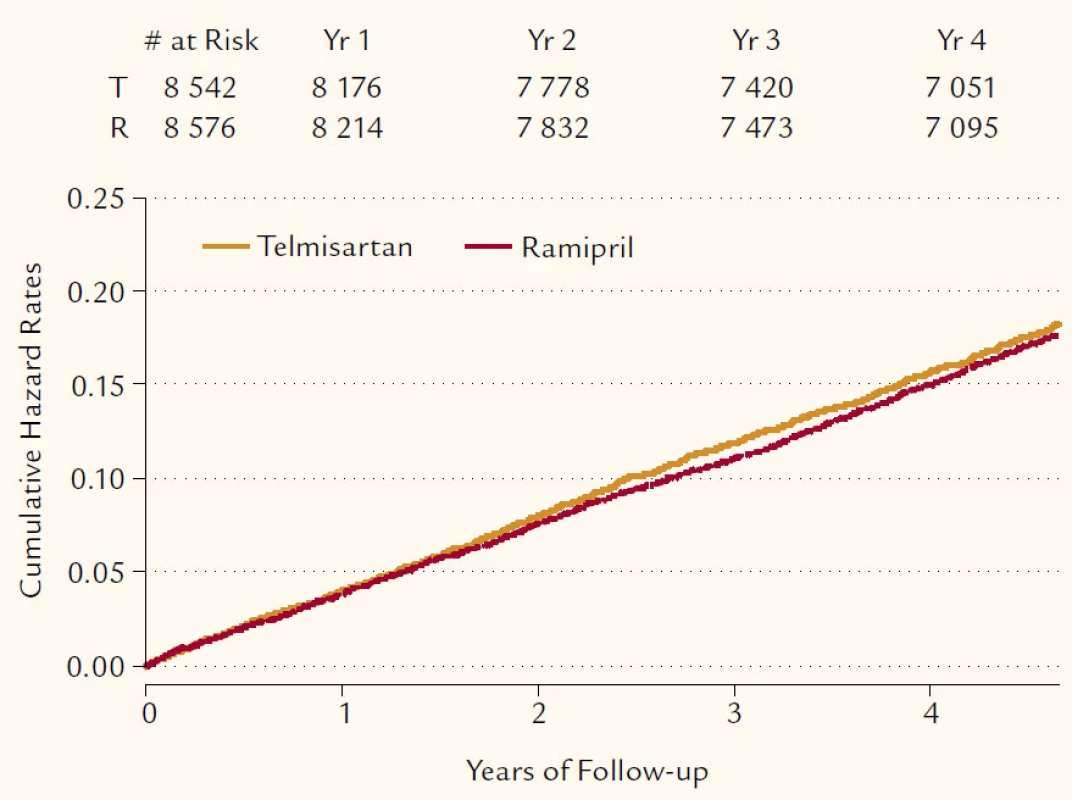
Výsledek přímého srovnání telmisartanu s ramiprilem shrnuje obr. 4.
Studie ONTARGET prokázala, že telmisartan ovlivňuje primární cílový ukazatel stejně jako ramipril, a navíc je významně lépe tolerován. Současně bylo prokázáno, že kombinační léčba sartanem a ACE inhibitorem nepřináší již další efekt k ovlivnění KV rizika navzdory dalšímu snížení krevního tlaku ve srovnání s monoterapií. Navíc, poměrně neočekávaně a také obtížně vysvětlitelně, se u nemocných léčených kombinací vyskytovalo častější postižení ledvin.
Jestliže závěry studie ONTARGET zjednodušíme, můžeme konstatovat, že telmisartan ovlivňuje významně KV riziko stejně jako nejúčinnější ACE inhibitory, je přitom lépe tolerovaný. Kombinace sartanu a ACE inhibitoru nemá podporu ve výsledku velké intervenční studie.
Vliv telmisartanu na CMP je popsán ve velkých studiích, o studii ONTARGET je podrobněji psáno výše. Redukce CMP byla ve studii ONTARGET po telmisartanu o 9 % větší než po ramiprilu, nicméně tento účinek nebyl statisticky významný. Vliv na CMP však je zřejmý i z akceptování postulátu vzrůstajícího rizika CMP při zvyšování TK a účinnosti telmisartanu jako antihypertenziva.
Výběr antihypertenziva – metabolické účinky antihypertenziv a význam v každodenní praxi
Možná je to ne zcela objektivní, ale naše vlastní odborné zaměření směrem k preventivní kardiologii a především pak k ovlivnění kardiometabolického rizika je možná příčinou toho, že věnujeme trochu více prostoru otázkám kardiometabolického rizika i možnostem jeho ovlivnění. Na druhé straně si musíme uvědomit, že se jako lékaři v každodenní praxi pohybujeme v medicínském prostředí s populací, kde 1/3 dospělých splňuje kritéria metabolického syndromu, stoupá výskyt abdominální obezity i DM2T. Když hovoříme o souvislostech DM2T, inzulinové rezistenci, dyslipidemiích (DLP), metabolickém syndromu a kardiovaskulárních onemocněních (KVO), je třeba si uvědomit, že 2/3 úmrtí diabetiků jsou v souvislosti s makrovaskulárními komplikacemi. Kardiovaskulární onemocnění jako infarkt myokardu, cévní mozková příhoda nebo ischemická choroba dolních končetin představují pro diabetika opravdu zcela zásadní hrozbu. Při pohledu z druhé strany si pak uvědomme, že DM2T je jedním z nejvýznamnějších rizikových faktorů kardiovaskulárních onemocnění. Podle současných doporučení je DM2T považován za ekvivalent rizika sekundární prevence. DM2T a KVO se navzájem ovlivňují a podmiňují. Diabetes sám ovlivňuje vznik kardiovaskulárních chorob. Důležité je však také to, že řada faktorů, chorob či metabolických nebo třeba zánětlivých parametrů představuje riziko jak pro diabetes, tak pro KVO. Jestli někoho napadne při přečtení těchto řádek termín metabolický syndrom, není pravděpodobně daleko od pravdy. Necháme v této chvíli stranou akademické diskuze zabývající se existencí či neexistencí této jednotky. Co je důležité, je to, že existuje komplexní kardiometabolické riziko, které musíme ovlivnit.
I když jsem původně nechtěl věnovat praktickým otázkám léčby hypertenze v tomto sdělení příliš prostoru, nebylo by to korektní. Přesto se pokusím dotknout doporučení pro léčbu jen stručně a zmíním některé faktory, které považuji za významné při rozhodování a výběru konkrétního léku.
Současná mezinárodní i národní doporučení pro léčbu hypertenze definují 5 základních podskupin antihypertenziv vhodných pro iniciální a pokračovací léčbu hypertenze jak v monoterapii, tak v kombinaci. Jsou to léky blokující renin‑angiotenzinový systém (RAS), tedy starší, klasické inhibitory ACE a novější, blokátory AT2 receptorů, sartany, diuretika, beta‑blokátory a antagonisté kalciových kanálů. I když pak v každé skupině najdeme především další dělení (beta-blokátory s ISA a bez ISA, Ca antagonisté dihydropyridinového či non‑dihydropyridinového typu) i různě silnou podporu ve výsledcích experimentálních prací či klinických studií, považuji za zásadní především fakt, že některá antihypertenziva přinášejí další pozitivní účinky, kromě ovlivnění TK. Tyto účinky nad rámec snížení TK vysvětluje např. blokáda RAS.
Víme, že pouze 2 skupiny antihypertenziv blokují RAS – sartany a ACEi. Z nich pak důkazy pro sekundární prevenci KV příhod mají z intervenčních studií z ACEi pouze – ramipril 10 mg, perindopril 10 mg (8 mg) a trandolapril 4 mg. Jako jediný sartan potom telmisartan 80 mg. Je třeba na tomto místě zdůraznit výši dávky, nízké dávky nemají prokázán kardioprotektivní účinek.
V tomto kontextu je třeba zdůraznit i obvyklou dávku při léčbě hypertenze – telmisartan 80 mg a nebo ACEi (ramipril 10 mg, perindopril 10 mg). V běžné praxi jsou zejména ACEi často poddávkovány.
K účinnosti léčby nutno připočítat její tolerabilitu – důležitý faktor pro dobrou dlouhodobou adherenci k léčbě. Zde jsou sartany lépe tolerovány než ACEi, což bylo opět prokázáno ve výše citované studii Ontarget, kde léčba telmisartanem méně NÚ – 4krát nižší výskyt kašle i za podmínky, že do studie byli zařazeni pacienti tolerující ACEi.
Naším hlavním cílem je ovlivnění kardiovaskulárního rizika nemocných, předcházení kardiovaskulárních komplikací. Většina hypertoniků dříve nebo později rozvine KV onemocnění s manifestními projevy aterosklerózy, u řady z nich je diagnostikován DM2T. Z tohoto pohledu je důležité zvolit antihypertenzivum blokující RAS, tedy antihypertenzivum, které má pozitivní metabolické účinky a které má důkazy z velkých intervenčních studií, prokazující pozitivní ovlivnění kardiovaskulárního rizika.
Nejsem farmakoekonom, ale ekonomické faktory samozřejmě hrají roli při rozhodování o zahájení léčby u každého lékaře. Chci jen upozornit na fakt, že ani léčba, která je zdánlivě nejlevnější, nemusí být nejlevnější z dlouhodobého hlediska. Nejen proto, že není často dostatečně účinná (musí se zvyšovat dávky, přidávat další léky do kombinace, event. přistoupit k léčbě zdánlivě dražší), ale především proto, že nezabrání rozvoji kardiovaskulárních komplikací, které pak vyžadují léčbu nesrovnatelně dražší. Rozhodně na tomto místě nechci horovat pro výběrovou, skutečně drahou terapii. Antihypertenziva, včetně těch, která mají důkazy odpovídající medicíně založené na důkazech a mají pozitivní „kardiometabolické“ účinky, jsou u nás na velmi přijatelné cenové úrovni a rozhodně nejsme ani jako lékaři, ani jako pacienti nuceni ekonomicky vybírat jen a jen podle cenových parametrů. A to platí od počátku, od zahájení léčby našich nemocných.
Závěr
Jestliže chceme své sdělení zaměřené na telmisartan shrnout, můžeme uvést následující základní body. V každodenní klinické praxi budeme při výběru antihypertenziva a při prevenci kardiovaskulárních onemocnění volit přípravky, které:
- 1) jsou účinné, mají data z intervenčních studií
- 2) mají prokázané kardioprotektivní účinky
- 3) jsou dobře tolerované
- 4) mají pozitivní nebo alespoň neutrální metabolické účinky.
- 5) z hlediska ekonomiky – nejsou pouze zdánlivě a naivně nejlevnější, ale léky s racionálním poměrem cost : benefit.
Jak si s těmito body poradí telmisartan, to už necháváme na čtenáři. My jen shrneme, že splňuje výše uvedená kritéria účinného, bezpečného léku, s důkazy z intervenčních studií, navíc s výbornou tolerabilitou. Je nejen velmi účinným antihypertenzivem v monoterapii i kombinaci, ale je to navíc lék, který prokazatelně ovlivňuje kardiovaskulární riziko.Všechny tyto účinky lze dosáhnout jedinou používanou dávkou 80 mg.
Práce byla podpořena granty: IGA MZ ČR 10589-3, IGA MZ ČR 10579-3 a záměrem MŠMT 00216 208 07.
Doručeno do redakce: 14. 6. 2010
prof. MUDr. Richard Češka, CSc.
www.vfn.cz
e‑mail: rcesk@lf1.cuni.cz
Sources
1. Law MR, Morris JK, Wald NJ. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: meta‑analysis of 147 randomised trials in the context of expectations from prospective epidemiological studies. BMJ 2009; 338: b1665.
2. Fait T, Vrablík M, Češka R. Preventivní medicína. Praha: Maxdorf 2008.
3. Fruchart JCh, Sacks F, Hermans MP et al for the Residual Risk Reduction Initiative (R3i). The Residual Risk Reduction Initiative: A Call to Action to Reduce Residual Vascular Risk in Patients with Dyslipidemia, Am J Cardiol 2008; 102 (Suppl): 1K–34K.
4. Fruchart JCh, Sacks F, Hermans MP et al for the Residual Risk Reduction Initiative (R3i). The Residual Risk Reduction Initiative: A Call to Action to Reduce Residual Vascular Risk in Patients with Dyslipidemia. Diabetes and Vasc Dis Res 2008; 5 : 319–325.
5. Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of ACE inhibitors, calcium antagonists and other blood pressure lowering drugs: results of prospectively designed overviews of randomised trials. Lancet 2000; 355 : 1955–1964.
6. Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different regimens to lower blood pressure on major cardiovascular events in older and younger adults: meta‑analysis of randomised trials. BMJ 2008; 336 : 1121–1123.
7. Dahlöf B, Sever PS, Poulter NR et al for the ASCOT investigators. Prevention of cardiovascular events with an antihypertensive regimen of amlodipine adding perindopril as required versus atenolol adding bendroflumethiazide as required, in the Anglo‑Scandinavian Cardiac Outcomes Trial‑Blood Pressure Lowering Arm (ASCOT‑BPLA): a multicentre randomised controlled trial. Lancet 2005; 366 : 895–906.
8. Jamerson K, Weber MA, Bakris GL et al for the ACCOMPLISH trial investigators. Benazepril plus amlodipine or hydrochlorothiazide for hypertension in high‑risk patients. N Engl J Med 2008; 359 : 2417–2428.
9. HOPE (Heart Outcomes Prevention Evaluation) Study Investigators. Effects of an angiotensin‑converting‑enzyme inhibitor, ramipril, on cardiovascular events in high‑risk patients. N Engl J Med 2000; 342 : 145–153.
10. PROGRESS Collaborative Group. Randomised trial of a perindopril‑based blood pressure lowering regimen among 6,105 individuals with previous stroke or transient ischaemic attack. Lancet 2001; 358 : 1033–1041.
11. Bultas J. Blokátory systému renin‑angiotenzin‑aldosteron v sekundární prevenci cévních mozkových příhod. Remedia 2009; 19 : 138–142.
12. Boutitie F, Oprisiu R, Achard JM et al. Does a change in angiotensin II formativ caused by antihypertensive drugs affect the risk of stroke? A meta‑analysis of trials according to treatment with potentially different effects on angiotensin II. J Hypertens 2007; 25 : 1543–1553.
13. The ONTARGET Investigators. Telmisartan, ramipril, or both in patients at high risk for vascular events. N Engl J Med 2008; 358 : 1547–1559.
14. The Telmisartan Randomised Assessment Study in ACE Intolerant Subjects with Cardiovascular Disease (TRANSCEND) Investigators. Effects of the angiotensin‑receptor blocker telmisartan on cardiovascular events in high‑risk patients intolerant to angiotensin‑converting enzyme inhibitors: a randomised controlled trial. Lancet 2008; 372 : 1174–1183.
15. Yusuf S, Diener HC, Sacco RL et al for the PRoFESS study group. Telmisartan to prevent recurrent stroke and cardiovascular events. N Engl J Med 2008; 359 : 1225–1237.
16. Widimský jr. J, Cífková R, Špinar J et al. Doporučení diagnostických a léčebných postupů u arteriální hypertenze – verze 2007. Doporučení České společnosti pro hypertenzi. Vnitř Lék 2008; 54 : 101–118.
17. Wald DS, Law M, Morris JK et al. Combination therapy versus monotherapy in reducing blood pressure: meta‑analysis on 11,000 participants from 42 trials. Am J Med 2009, 122 : 290–300.
18. Williams B, Lacy PS, Thom SM et al for the CAFE and ASCOT Investigators. Differential impact of blood pressure lowering drugs on central aortic pressure and clinical outcomes: principal results of the Conduit Artery Function Evaluation study: the CAFE Study. Circulation 2006; 113 : 1213–1225.
19. Rothwell PM, Howard SC, Dolan E et al. Effects of blockers and calcium‑channel blockers on within‑individual variability in blood pressure and risk of stroke. Lancet Neurol 2010. Available from www.lancet.com/neurology.
20. Williams B. Hypertension and the „J‑curve“. JACC 2009; 54 : 1834–1835.
21. The Accord Study Group. Effects of intensit blood‑pressure control in type 2 diabetes mellitus. N Engl J Med 2010; Mar 14. Available from www.nejm.org.
22. Executive summary of the third report of the NCEP expert panel on detection, evaluation and treatment of high blood cholesterol in adults (Adult treatment panel III). JAMA 2001; 285 : 2486–2497.
23. Haffner SM. Coronary heart disease in patients with diabetes. N Engl J Med 2000; 342 : 1040–1042.
24. Keech AC, Mitchell P, Summanen PA et al. Effect of fenofibrate on the need for laser treatment for diabetic retinopathy (FIELD study): a randomised controlled trial. Lancet 2007; 370 : 1687–1697.
25. Češka R. Cholesterol a ateroskleróza. Léčba dyslipidémií. Praha: Triton 2005.
26. Ballantyne C et al. Effect of rosuvastatin therapy on coronary artery stenoses assessed by quantitative coronary angiography in ASTEROID. Circulation 2008; DOI: 10.1161/CIRCULATIONAHA.108.773747.
27. Robins SJ, Collins D, Wittes JT et al. Relation of gemfibrozil treatment and lipid levels with major coronary events, VA‑HIT: A randomized controlled trial. JAMA 2001; 285 : 1585–1591.
28. Jones PH, Davidson MH, Stein EA et al. Comparison of the Efficacy and Safety of Rosuvastatin Versus Atorvastatin, Simvastatin and Pravastatin Across Doses (STELLAR Trial). Am J Cardiol 2003; 93 : 152–160.
29. Law MR, Wald NJ, Rudnicka AR. Quantifying effect of statins on low density lipoproteid cholesterol, ischaemic heart disease and stroke: systematic review and meta‑analysis, BMJ 2003; 326 : 1–7.
30. Keating GM, Robinson DM. Rosuvastatin. A review of its effect on atherosclerosis. Am J Cardiovasc Drugs 2008; 8 : 127–146.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2010 Issue 8
-
All articles in this issue
- Komplexní léčba kardiovaskulárního rizika. Zaměřeno na telmisartan
- Charakteristiky a osud pacientov s akútnym srdcovým zlyhávaním v aktuálnej klinickej praxi
- Anémie při chronickém srdečním selhání
- Terapie implantabilními kardiovertery-defibrilátory (ICD) na prahu 3. tisíciletí
- Význam fenofibrátu v liečbe aterogénnej dyslipoproteinémie
- Fibrilace síní v době katétrové ablace
- Rychlost aortální pulzové vlny u nemocných s metabolickým syndromem a hypertenzí léčených sartany
- Transplantace srdce – minulost, současnost a výhled do budoucna
- Zmeny hladín NT‑proBNP u pacientov s fibriláciou predsiení v závislosti od srdcového zlyhávania
- Primární lymfomy centrálního nervového systému
- Péče o nemocné na umělé plicní ventilaci z pohledu lékaře internisty
- Úspěšná léčba angiomatózy thalidomidem a interferonem α. Popis pěti případů a přehled léčby angiomatózy a proliferujících hemangiomů
- Imunoglobulin G4 pozitivní cholangitida
- Rizikový profil hypertonika
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Péče o nemocné na umělé plicní ventilaci z pohledu lékaře internisty
- Terapie implantabilními kardiovertery-defibrilátory (ICD) na prahu 3. tisíciletí
- Anémie při chronickém srdečním selhání
- Zmeny hladín NT‑proBNP u pacientov s fibriláciou predsiení v závislosti od srdcového zlyhávania