Česká angiologie a její proměny
Czech angiology and its transformation
Over the last 25 years, Czech angiology has changed dramatically with respect to the diseases and conditions managed by angiologists as well as available therapeutic modalities. Such developments also required substantial expansion of the extent and character of specialist knowledge required from angiologists. Angiology manages to effectively correlate a clinical profession with non-coronary endovascular therapy and this has brought about a significant improvement in treatment efficacy and comfort. Physicians thus crossed a boundary of purely conservative treatment and focus on life and organ-threatening vascular diseases. Recent years have also seen an emergence of sub-specialities of interventional and acute angiology. The use of diagnostic and therapeutic catheterisation enabled angiologists to contribute to the care of patients previously managed by vascular surgeons and interventional radiologists; angiologists have become important contributors to the medical care provided by comprehensive cardiovascular centres.
Key words:
angiology – endovascular therapy – health care – vascular disease
Authors:
M. Bulvas
Authors‘ workplace:
III. interní-kardiologická klinika 3. lékařské fakulty UK a FN Královské Vinohrady Praha, přednosta prof. MUDr. Petr Widimský, DrSc., FESC
Published in:
Vnitř Lék 2011; 57(9): 672-680
Category:
65th birthday Mudr. Jany Laciné and and 60th birthday Milana Tržila
Overview
Česká angiologie změnila v uplynulých 25 letech dramaticky svou působnost co do spektra léčených nemocí a stavů i terapeutických možností. V této souvislosti došlo také k významnému rozšíření objemu a skladby odborných znalostí potřebných k vykonávání profese angiologa. Angiologie dokázala efektivně propojit klinickou profesi s nekoronární endovaskulární terapií, což přineslo výrazné zlepšení léčebné efektivity a komfortu. Lékaři tak překročili okruh čistě konzervativních léčebných postupů a zaměřili se na cévní onemocnění ohrožující život a orgány. V uplynulých letech vznikly podobory intervenční a akutní angiologie. Díky osvojení katetrizačních diagnostických a léčebných technik se dnes angiologové starají o nemocné dříve léčené cévním chirurgem a intervenčním radiologem a jejich pracoviště jsou důležitou součástí komplexních kardiovaskulárních center.
Klíčová slova:
angiologie – endovaskulární terapie – zdravotnictví – cévní choroby
Angiologie je medicínský obor, který se věnuje všemu, co je spojeno s cévami v lidském těle. Spektrum nemocí a stavů, kterými se angiologové zabývali, i jejich terapeutické postupy byly determinovány faktem, že angiologie vychází z vnitřního lékařství [1].
Necítím se povolán k tomu, abych mohl popsat všechny změny v oboru, a jistě nemám podrobné informace o aktivitách všech pracovních skupin a jednotlivců zabývajících se cévní problematikou v České republice. Další řádky jsou tedy ovlivněny hlavně vlastními prožitky a zkušenostmi z téměř 40 let studia a práce se zaměřením na kardiovaskulární onemocnění, z toho pak z větší části na nekoronární problematiku.
Můj první kontakt s angiologií spadá do 3. ročníku (rok 1972) studií na Fakultě všeobecného lékařství v Praze (dnešní 1. lékařská fakulta Univerzity Karlovy). Naše propedeutická výuka tehdy probíhala na IV. interní klinice, což je místo s angiologickou tradicí od roku 1945, kdy se zde přednostou stal Bohumil Prusík. Klinika pro studenty pořádala nepovinné zájmové kroužky s cílem zlepšit jejich praktické znalosti ve fyzikálním vyšetřování. Zájemci se mohli zúčastnit i některých výzkumných projektů a následně i fakultních studentských vědeckých konferencí. Protože jsem tehdy neměl detailní představy o tematickém záběru a problematice jednotlivých interních oborů, vybral jsem si účast v jednom z kroužků na základě osobnosti učitele, který jej vedl. Tím učitelem byl Vladimír Puchmayer, kterého jsme měli rádi pro jeho schopnost vytvořit se studenty přátelský poměr, a zaujal nás i jeho blízký vztah k medicíně, angiologii a nemocným.
Další 4 studijní roky jsem pak spolu s několika kolegy strávil v užším kontaktu s pacienty s cévními problémy a kolektivem lékařů – angiologů IV. interní kliniky. Jezdili jsme do automobilky v Mladé Boleslavi pomáhat v shromažďování dat pro epidemiologické studie (Zdeněk Reiniš), pracovali v žilní ambulanci (Antonín Krčílek) a učili se od osobností, které své výjimečné znalosti a zkušenosti neúnavně předávaly mladším (Josef Pokorný). Jmenovaní lékaři byli vzdělaní internisté v celé šíři tohoto oboru. Za pacienty s cévním onemocněním byli obvykle zváni jako konziliáři a vaskulární postižení byla předmětem jejich zkoumání.
V 70. a 80. letech minulého století byla specializovanou náplní práce angiologů IV. interní kliniky péče o chronicky nemocné pacienty s žilním postižením a ischemickou chorobou dolních končetin. Velkou úlohu v diagnostice hrála anamnéza a fyzikální vyšetření. K vyšetřovacím metodám patřila oscilometrie a měření klaudikační vzdálenosti při chůzi podle metronomu, měření kožní teploty, dopplerovské stanovení distálních tlaků a polohový test. Terapeuticky se uplatňovaly vazodilatační infuze, lokální terapie defektů, plášťová blokáda, sympatektomie či zátěžový trénink. Indikace k angiografii se pečlivě a dlouze zvažovala a jako student jsem měl dojem, že se jedná o značně rizikové vyšetření. Při podezření na postižení pánevního řečiště byla prováděna translumbální angiografie. Jednalo se o přímou punkci aorty v krátkodobé celkové anestezii s polohou pacienta na břiše, což bylo pro anesteziologa náročné. Také angiografie společných karotid se prováděly přímou punkcí.
Při angiografii tepen dolních končetin ujížděl stůl spolu s nemocným směrem od břicha k nohám po injekci ionického kontrastu pumpou. Při výkonech v lokálním umrtvení třísla nemocný obvykle cítil značnou bolest v nohách ve chvíli, kdy tam dorazil kontrast. Snímky velkého formátu se v kazetách odnášely do laboratoře, kde se vyvolávaly a sušily.
Nemocní s tkáňovými defekty dolních končetin při arteriální insuficienci byli obvykle nejprve několik týdnů léčeni konzervativně s podáváním tzv. vazodilatačních infuzí a lokální terapií (protizánětlivá léčba – např. koupele v roztoku s hypermanganem, analgetika, antimykotika). Pokud došlo ke zlepšení (prodloužení klaudikační vzdálenosti a hojení v místě defektu), byl pacient po 3–4 týdnech propuštěn. Ke zlepšení obvykle docházelo při pečlivé péči o defekt a také díky relativně klidovému režimu za hospitalizace. Svaly končetin nebyly vystavovány časté a opakované ischemii, jako tomu bylo při běžném životním režimu. Po propuštění se nemocní s kožními defekty často vraceli, protože nebyli schopni pokračovat v náročné lokální léčbě v domácích podmínkách. Tehdy se začalo uvažovat o angiografickém vyšetření, přičemž u nemocných, u kterých bylo zřejmé, že se jedná o postižení bércového řečiště, nebyla často angiografie provedena, neboť léčebné možnosti chirurga zde byly minimální. Po provedené angiografii byli klaudikující pacienti propuštěni a čekalo se na její výsledek. Nemocný byl později předveden na „indikačním pohovoru“. Toho se účastnili spolu s angiology i cévní chirurg a radiolog. Nemocný byl pak pozván k chirurgické léčbě, pokud byla indikována. Nebyla-li možná, postup byl konzervativní, a když už nebylo možné končetinu zachovat, došlo na amputaci. Někdy se do toho ještě vložila lumbální sympatektomie, která byla indikována relativně často, i když její efekt byl mizivý či žádný vůbec nebyl.
Chirurgická léčba byla prováděna u klaudikantů při méně významné symptomatice, než je tomu dnes, a k nejčastějším výkonům patřily aorto-femorální a femoro-popliteální bypassy.
Tematicky nebyla angiologie spojena s léčbou akutních, život a orgány ohrožujících stavů (mimo žilní trombózy a akutních mozkové příhody). Kromě trombolytické léčby, která byla v plenkách a trvala obvykle několik dní, neměli angiologové žádnou metodu k odstranění akutní embolie či trombózy. Nemohli provádět ani léčbu cévních traumat, výdutí, disekcí či krvácení. Léčba uvedených stavů byla v rukách cévního chirurga. Chirurgové byli dobře obeznámeni i s klinikou, průběhem a léčebnými indikacemi u akutních a ohrožujících tepenných onemocnění. Klinická erudice cévního chirurga a angiologa nebyla totožná.
V roce 1979 jsem nastoupil do vnitřní aspirantury (dnes doktorské studium) na II. interní výzkumnou základnu v IKEM, a to na oddělení periferní cirkulace. Nejvýznamnějšími osobnostmi a mými učiteli zde byli Jiří Linhart a Ivo Přerovský. Mezi jejich dřívější žáky patřili např. i Petr Niederle, Alena Broulíková, Jiří Spáčil a Karel Roztočil.
Ve srovnání se IV. interní klinikou zde panoval poněkud jiný pracovní duch a organizace. V zásadě se jednalo o výzkumné pracoviště, které se nezabývalo rutinní léčbou interních pacientů, ale soustředilo se na léčbu kardiovaskulárních nemocných, kteří nějak zapadali do řešení výzkumných úkolů. Základem znalostí byla oběhová patofyziologie a pracovní metody byly založeny na podrobných a pokud možno kompletních vědomostech. Téměř všichni klinici se někdy zabývali i prací experimentální. Mladí lékaři obvykle pracovali 3 měsíce v roce na klinickém oddělení jako sekundáři a zbytek času se věnovali studiu a výzkumné práci. Mně byl Jiřím Linhartem přidělen úkol zabývat se krevní reologií, protože „tím se u nás nikdo nezabývá a zdá se to být důležité“. Ještě dnes mi připadá fantastické, že učitel neměl strach přidělit nebo otevřít mladému člověku téma, které u nás nebylo před tím zpracováno, neexistovala k němu česká literatura, odborné názvosloví ani metodická pomoc. Měsíce jsem pak trávil v laboratoři Josefa Hladovce, významného mezinárodního odborníka na hemokoagulaci, měřil krevní i plazmatickou viskozitu, erytrocytární deformabilitu a objevoval nádherný svět mikrocirkulace.
V období klinické práce měli mladí lékaři na starosti nejen lůžka své vlastní odborné skupiny, ale i ostatní pacienty. Seznámili se tak na odpovídající úrovni s péčí o nemocné s postižením plicní cirkulace (Jiří Widimský), s arytmiemi, získanými i vrozenými srdečními vadami (Pavel Jebavý), koronární nemocí a prací na koronární jednotce (Vladimír Staněk, Jan Hammer). Obzvlášť cenné bylo setkávání se školitelem našich školitelů, Zdeňkem Fejfarem, vynikajícím pedagogem a odborníkem, jehož přístup k práci, k řešení problémů a píle byly pro nás vždy nedostižným příkladem.
Po přeřazení na oddělení invazivní kardiologie jsme měli možnost si osvojit diagnostické a léčebné srdeční intervence na nejvyšší úrovni. Pracovali jsme i na Chirurgické výzkumné základně (Pavel Firt), která byla špičkovým kardiochirurgickým a angiochirurgickým pracovištěm. Pravidelně jsme měli služby na oddělení intenzivní pooperační péče a účastnili se všech indikací k srdečním a cévním operacím. Stali jsme se tak pravidelnou součástí chirurgického týmu a důvěrně se seznámili s přímočarým, poctivým a odborně vynikajícím chirurgickým přístupem. Výtečnou školou byla i spolupráce s intervenčními radiology (Alfréd Belán), s kterými jsme společně prováděli cévní intervence. Měli jsme tak možnost stát se nejen kardiology a angiology, ale zvolit si jako svůj obor kardiovaskulární medicínu.
Rozvoj intervenční kardiologie posunul původně interní disciplínu směrem ke kardiochirurgii a katetrizační léčebné metody se občas zahrnovaly pod pojem endovaskulární chirurgie. Radiologové bohužel neměli klinickou erudici, a tak indikaci k intervenčnímu, diagnostickému či léčebnému výkonu musel vždy iniciovat klinik. Při koronárních intervencích, které prováděli radiologové, byl vždy přítomen kardiolog, který měl za úkol rozpoznat blížící se komplikace a včas výkon modifikovat či zastavit. Jeho role byla zásadní také při resuscitaci. Vyšetřování srdečních vad radiologové neprováděli, a to kvůli nutné detailní znalosti oběhové patofyziologie, klinického stavu a často nutné modifikace výkonu dle postupně získávaných poznatků v jeho průběhu. V dalším období se jevilo jako efektivnější, když koronární intervence prováděli pouze kardiologové, kteří byli při výkonu v zásadě vždy přítomni a dobře znali zdravotní problémy nemocného. Někteří radiologové však byli tehdy technicky nesmírně vyspělí (Jozef Kováč) a dle mého názoru byla pro nemocné škoda, že přestali koronární intervence provádět.
Příklad intervenční kardiologie vedl k úvaze, že podobný postup, při kterém provádějí nekoronární cévní intervence klinicky erudovaní lékaři, by mohl výrazně zvýšit efektivitu práce a zlepšit komfort i ekonomiku péče o nemocné. Představa, že lékaři disponující nemocničními lůžky a cévními ambulancemi budou schopni sami posoudit indikaci ke katetrizačnímu výkonu, pozvat nemocného k hospitalizaci, provést endovaskulární výkon a sledovat další vývoj ve své ambulanci, byla neodbytná.
V druhé polovině 80. let minulého století si vedení IV. interní kliniky (Všeobecná fakultní nemocnice a 1. lékařské fakulta UK Praha) uvědomovalo potřebu kvalitativní změny péče o cévní pacienty s nutností zavedení intervenčních terapeutických metod do zdejší rutinní praxe. Hybnou pákou v procesu iniciace přeměn byl Vladimír Puchmayer. V roce 1987 jsem přešel na IV. interní kliniku a katetrizační léčbu jsme zahájili na RTG zařízení III. interní kliniky. Později jsme se přestěhovali na RTG oddělení umístěné v budově II. chirurgické kliniky, kde byl k dispozici moderní digitální angiograf. Postupně bylo vytvořeno oddělení intervenční angiologie a v roce 1992 otevřena první jednotka intenzivní angiologické péče. Svým vybavením a možnostmi odpovídala koronární jednotce, sloužila hlavně pacientům po složitějších intervencích. Mladý tým intervenčních angiologů a sester byl při péči o nemocné velmi motivován, neboť cítil, že se jedná v jistém smyslu o práci průkopnickou. V roce 1993 byla na půdě IV. interní kliniky uvedena do provozu první angiografická linka v ČR (sponzorovaná Chemapolem), která byla plně v gesci angiologů. Tím bylo završeno vytvoření kompletního angiologického provozu (ambulance, lůžka, intenzivní péče a katetrizační sál). Uvedená změna vedla k vytvoření velmi efektivního systému se zlepšením dostupnosti a enormním urychlením léčby cévních onemocnění na půdě Všeobecné fakultní nemocnice. Klinická erudice umožnila provádět diagnostické i léčebné výkony zároveň. V roce 1995 tak byla polovina všech léčebných cévních intervencí v ČR provedena na IV. interní klinice. Některé výkony byly provedeny jako první v České republice, např. rekanalizace horní duté žíly či aorty pomocí implantace velkých stentů a léčba extrakraniální stenózy a. carotis interna [2]. Vyvinuta byla i originální léčebná metoda (obr. 1) extrakce arteriálních stenóz [3].
Vynikající spolupráce fungovala s cévními chirurgy (Ivan Vaněk), od nichž jsme se mnoho naučili a kteří řešili naše komplikace a neúspěchy.
Po roce 1998 ukončili téměř všichni členové týmu akutní a intervenční angiologie IV. interní kliniky (Miroslav Bulvas, Renata Urbanová, Zuzana Sommerová) činnost ve Všeobecné fakultní nemocnici a přesunuli se do Fakultní nemocnice Královské Vinohrady v Praze. Zdejší ředitelka, Zuzana Roithová (radiolog), si jasně uvědomovala důležitost cévních léčebných intervencí pro budoucnost nemocnice a snažila se pro intervenční angiologii vytvořit potřebné podmínky. I když bylo možno okamžitě zahájit katetrizační léčbu v celé její šíři, existoval od počátku problém v získávání finančních prostředků. Do té doby se léčebné katetrizace v nemocnici na Královských Vinohradech neprováděly a potřebné finanční zabezpečení nebylo vytvořeno. Angiologický tým tak dostal příležitost k vytvoření dalšího centra intervenční angiologie v Praze. Organizačně spadala skupina angiologů pod II. interní kliniku (Michal Anděl) a od roku 2008 pod III. interní – kardiologickou kliniku (Petr Widimský).
V současnosti mají angiologové v nemocnici k dispozici vynikající přístrojové vybavení a hybridní katetrizační sál (obr. 2a–c), angiologické lůžkové oddělení, kardio-angiologickou intenzivní jednotku, cévní ambulance, podologickou ambulanci a další pracoviště zaměřená na cévní problematiku.



Kromě Prahy došlo k rychlému rozvoji intervenční angiologie také v Ostravě (Václav Procházka). Dnes patří Vítkovická nemocnice (Dušan Kučera) svým záběrem k nejdůležitějším pracovištím intervenční angiologie v České republice.
Na IV. interní klinice v Praze byla angiologická tradice ukončena a cévní problematika byla koncentrována na II. interní klinice. Také tímto pracovištěm dnes prochází velké množství pacientů s cévními problémy.
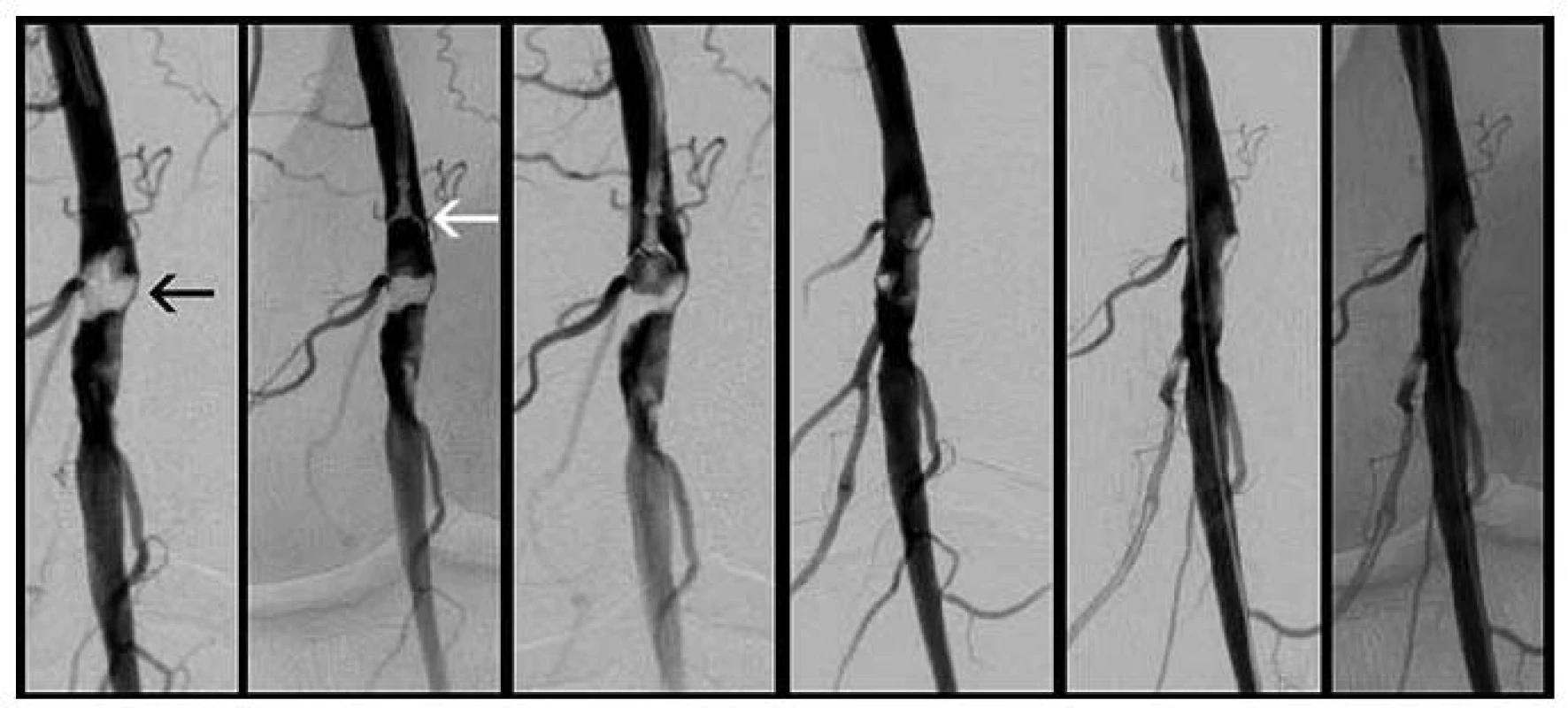
Náplň oboru a charakter práce angiologů se změnily podobně jako spektrum léčených cévních onemocnění. Provádí se rutinně léčba aortálních disekcí (obr. 3a–c), cévních traumat, výdutí (obr. 4a, b), mozkových příhod (obr. 5a–d), akutních i chronických cévních uzávěrů (obr. 6a–e, 7a, b, 8a, b), žilních trombóz, odstraňování cizích těles (obr. 9a–c) a podobně.





















Endovaskulární léčba zaznamenala v posledních 20 letech závratný vývoj. Jeho hybným momentem byla řádově nižší morbidita a mortalita ve srovnání s chirurgickými metodami. Počty pacientů léčených klasickými postupy cévní chirurgie se zmenšily a již mnoho let v naší zemi převažuje katetrizační terapie.
Nutnost klinické erudice při provádění endovaskulární léčby si již uvědomují i radiologové, avšak zatím u nás změn v náplni oboru nedosáhli a zůstávají odkázáni na kliniky, kteří pacienty k léčbě indikují a starají se o ně. V některých zemích (Francie) si intervence osvojili cévní chirurgové. U nás do katetrizační léčby významně nezasahují.
Jediným klinickým oborem u nás, který zavedl do spektra nekoronárních léčebných metod intervenční terapii, je angiologie. V současné době máme několik pracovišť akreditovaných ke školení intervenčních diagnostických a léčebných metod a k vydávání příslušných funkčních licencí. Spolu s osvojením si katetrizačních metod musela angiologie inkorporovat řadu znalostí a postupů cévních chirurgů a zároveň zlepšit spolupráci s nimi. Kombinované katetrizační a chirurgické postupy (hybridní výkony) umožnily zlepšit léčebné možnosti u řady postižení, u kterých mělo individuální užití jednotlivých metod malou šanci na úspěch (obr. 2a–c).
Dnes existuje tendence vytvářet katetrizační či operační sály, kde by bylo možné provádět oba tyto léčebné postupy současně (hybridní sály). Protože hybridních výkonů je relativně málo, provádí se na těchto sálech rutinně katetrizační či chirurgická léčba. Je tedy určitý rozdíl v zařízení hybridních sálů. Intervencionista klade hlavní důraz na kvalitní a dobře vybavený angiograf, umožňující vyšetřování v nejrůznějších projekcích s možností maximálního využití výhod digitálního záznamu. Naproti tomu chirurg klade důraz na kvalitu operačního stolu a angiograf má spíše skromnější. Ostatní vybavení a prostorové nároky jsou obdobné.
Vzhledem k významu cévních onemocnění pro životní prognózu a kvalitu spolu s osvojením intervenční diagnostiky a terapie byla jen logickým vyústěním situace skutečnost, že se angiologie stala atestačním oborem. Doposud získalo angiologickou atestaci více než 150 lékařů. Logické to bylo i vzhledem ke klesajícímu významu cévní chirurgie, kdy se počty pacientů léčených katetrizačně stále zvyšují. Nedávná redukce počtu atestačních oborů však zasáhla i angiologii, dle mého názoru proti zájmu pacientů a ekonomice ve zdravotnictví.
Nakonec se musím zmínit i o lidských kvalitách angiologů. Moji učitelé byli v principu nesmírně slušní lidé, kteří si nikdy nezadali s minulým režimem, a také jejich vztah k nemocným a kolegům byl příkladný. Jejich politická „vlažnost“ jim obvykle nedovolila zastávat řídicí funkce a více ovlivnit pozici oboru ve spektru medicínských disciplín. O to trpělivěji se věnovali svým žákům s vírou, že s postupem času se oni postaví na jejich místa.
Velký potenciál naší angiologie do budoucna spatřuji právě v tom, že si v průběhu minulých 24 let dokonale osvojila katetrizační léčebné metody a byla schopna převzít i mnoho z teoretické výbavy cévních chirurgů. Došlo tak k prolomení bariéry tvořené konzervativními diagnostickými i terapeutickými postupy a k výraznému rozšíření spektra léčených stavů a nemocí. Angiologové tak převzali významnou část cévních pacientů od chirurgů a radiologů. Intervenční angiologie vznikla v naší zemi dávno před tím, než se objevila podobná pracoviště v Rakousku, Německu či Švýcarsku. Zatímco v dalších zemích se snaží vytvořit katetrizační, klinická pracoviště pomocí přeměny erudice radiologů, chirurgů nebo kardiologů, u nás jsme již potřebnou změnu vytvořili, zakořenili a uvedená pracoviště máme mnoho let k dispozici.
doc. MUDr. Miroslav Bulvas, CSc.
www.fnkv.cz
e-mail: mbulv@fnkv.cz
Doručeno do redakce: 30. 5. 2011
Sources
1. Puchmayer V. Pohled do historie angiologie ve střední Evropě. Čas Lék Čes 2005; 144 : 56–60.
2. Bulvas M, Sommerová Z, Klézlová R et al. Intravaskulární stenty a komplikace při jejich implantaci. Cor Vasa 1998; 40 : 129–136.
3. Bulvas M, Urbanová R, Klézlová R et al. Markedly eccentric peripheral stenoses: percutaneous atherectomy with an endomyocardial biopsy device. Radiology 2000; 217 : 587–592.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2011 Issue 9
-
All articles in this issue
- Předoperační vyšetření u nemocných před nekardiálním chirurgickým výkonem
- Současný pohled na léčbu hypertenze v těhotenství
- Nová antitrombotika v prevenci žilní tromboembolie a nové protidestičkové léky
- Cílená biologická léčba solidních nádorů
- Proteinurie v ambulantní praxi
- Význam antihypertenzní léčby u subklinického poškození mozku
- Polypragmazie a lékové interakce
- Existuje vztah mezi léčbou diabetu a vznikem nádorů?
- Kombinovaný trénink u mužů s metabolickým syndromem po akutní koronární příhodě
- Diagnostika sekundární hypertenze v ambulantní praxi
- FARIM – FARmakoterapie po Infarktu Myokardu
- Tyreopatie v ambulantní praxi
- Česká angiologie a její proměny
- Dráždivý tračník
- Biologická léčba v dermatologii – psoriáza
- Prokinetika – jejich přínos v klinické praxi gastroenterologické
- Nemoci jater v interní ambulanci
- Arytmologie dnes: rizika antiarytmické terapie v interní ambulanci
- Terapie stabilní chronické obstrukční plicní nemoci (CHOPN) a její případná kardiovaskulární rizika (základní přehled)
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Proteinurie v ambulantní praxi
- Prokinetika – jejich přínos v klinické praxi gastroenterologické
- Polypragmazie a lékové interakce
- Tyreopatie v ambulantní praxi
