Raritná diagnostika infekčnej endokarditídy po transplantácii obličky
Rare diagnostics of infective endocarditis after kidney transplantation
Introduction:
Infective endocarditis in a patient after kidney transplantation is a serious infective complication which increases the risk of loss of the graft and also the mortality of patients. The most important predisposing factor is the immunosuppressive therapy – mainly induction immunosuppression.
Material and case description:
250 patients underwent kidney transplantation throughout the period of 12 years in the Transplant Center Martin. This set of patients included 5 patients (2 %) after heart valve replacement. We present the case of a patient after kidney transplantation with development of endocarditis of the bioprosthesis of the aortic valve one month after successful kidney transplantation. Diagnostics of endocarditis by standard procedures (examination by transthoracic echocardiogram, transesophageal echocardiography, hemocultures) was unsuccessful. We rarely diagnosed endocarditis only by PET-CT examination with a consequent change of the antibiotic treatment and successful managing of this post-transplant complication.
Conclusion:
Endocarditis after kidney transplantation is a serious complication which significantly worsens the mortality of patients. The risk of development of infective endocarditis after transplantation is also increased by induction, mainly by antithymocyte globulin. Diagnostics only by PET-CT examination is rare; however, in this case it fundamentally changed the approach to the patient and led to a successful treatment.
Key words:
endocarditis – induction – kidney transplantation – PET-CT
Authors:
Ivana Dedinská 1; Petra Skalová 1; Michal Mokáň 2; Katarína Martiaková 2; Denisa Osinová 3; Miroslav Pindura 1; Blažej Palkoci 1; Marián Vojtko 4; Janka Hubová 4; Denisa Kadlecová 4; Ivona Lendová 4; Radovan Zacharovský 5; Filip Pekar 5; Lucia Kaliská 6
Authors‘ workplace:
Chirurgická klinika a transplantačné centrum JLF UK a UN Martin, Slovenská republika
1; I. Interná klinika JLF UK a UN Martin, Slovenská republika
2; Klinika anestéziológie a intenzívnej medicíny JLF UK a UN Martin, Slovenská republika
3; Dialyzačné stredisko B. Braun Avitum, s. r. o., Trstená, Slovenská republika
4; Stredoslovenský ústav srdcových a cievnych chorôb, a. s., Banská Bystrica, Slovenská republika
5; Agel diagnostic, a. s., Banská Bystrica, Slovenská republika
6
Published in:
Vnitř Lék 2016; 62(1): 48-51
Category:
Case Reports
Overview
Úvod:
Infekčná endokarditída u pacienta po transplantácii obličky je závažná infekčná komplikácia, ktorá zvyšuje riziko straty štepu ako aj mortalitu pacientov. Najdôležitejším predisponujúcim faktorom je imunosupresívna liečba – predovšetkým indukčná imunosupresia.
Materiál a popis prípadu:
V transplantačnom centre Martin podstúpilo v období 12 rokov transplantáciu obličky 250 pacientov. Z tohto súboru pacientov bolo 5 pacientov (2 %) po náhrade chlopne. Prezentujeme prípad pacienta po transplantácii obličky s rozvojom endokarditídy bioprotézy aortálnej chlopne mesiac po úspešnej transplantácii obličky. Diagnostika endokarditídy štandardnými postupmi (transtorakálne echokardiografické vyšetrenie, transezofageálne echokardiografické vyšetrenie, hemokultúry) bola neúspešná. Endokarditídu sme diagnostikovali raritne až pomocou PET-CT vyšetrenia s následnou zmenou antibiotickej liečby a úspešným zvládnutím tejto potransplantačnej komplikácie.
Záver:
Endokarditída po transplantácii obličky je vážna komplikácia, ktorá výrazne zhoršuje mortalitu príjemcov. Riziko rozvoja infekčnej endokarditídy po transplantácii zvyšuje aj indukcia, a to predovšetkým antitymocytárny globulín. Diagnostika iba pomocou PET-CT vyšetrenia je raritná, ale v prípade nášho popísaného prípadu, zásadne zmenila prístup k pacientovi a viedla k úspešnej liečbe.
Kľúčové slová:
endokarditída – indukcia – PET-CT – transplantácia obličky
Úvod
Transplantácia obličky je typickým príkladom medziodborovej problematiky, ktorá využíva súčasné poznatky z nefrológie, urológie, chirurgie, imunológie a patológie [1]. Rozvoj transplantačného programu a vývoj nových imunosupresív zlepšuje prežívanie štepu aj pacienta po transplantácii a znižuje sa riziko akútnej rejekcie. Indukčná imunosupresia je veľmi intenzívna a cieľom liečby je zabrániť vzniku rejekcie. Indukčné imunosupresívne protokoly nie sú jednotné a každé transplantačné centrum používa vlastné modifikácie. Používajú sa základné protokoly, od ktorých sa odvíjajú ďalšie špecifické protokoly (napr. u pacientov s vysokým imunologickým rizikom, po predchádzajúcej transplantácii a iné) [2,3]. Pri voľbe indukčného imunosupresívneho protokolu je veľmi dôležité imunosupresiu prispôsobiť individuálnym potrebám príjemcu a minimalizovať tak nežiaduce účinky. V indukcii sa používa biologická liečba – a to buď antitymocytárny globulín (ATG) alebo protilátky proti receptoru pre interleukín 2. Indukčná liečba spravidla začína tesne pred transplantáciou a účelom je modulovať odpoveď T-lymfocytov, zlepšiť účinok imunosupresívneho režimu s následným znížením výskytu akútnej rejekcie [4–6].
Infekčná endokarditída u pacienta po transplantácii obličky je závažná infekčná komplikácia, ktorá zvyšuje riziko straty štepu ako aj mortalitu pacientov [7]. Najdôležitejším predisponujúcim faktorom je imunosupresívna liečba – predovšetkým indukčná imunosupresia. Infekčná endokarditída sa vyskytuje v populácii transplantovaných pacientov podstatne častejšie ako v bežnej populácii. V rozvinutých krajinách sa výskyt infekčnej endokarditídy pohybuje v rozmedzí 3,6 až 7 prípadov na 100 000 obyvateľov [8,9]. V prípade pacientov po transplantácii obličiek je výskyt 1,8–2,6 prípadov na 1 000 pacientov [10]. Vzhľadom k zlej prognóze infekčnej endokarditídy v teréne imunosupresie je veľmi dôležitá rýchla diagnostika a liečba.
Podľa Odporúčaní Európskej kardiologickej spoločnosti pre prevenciu, diagnostiku a liečbu infekčnej endokarditídy je základom pre diagnostiku infekčnej endokarditídy anamnéza s echokardiografickým vyšetrením. Metódou voľby je transezofageálne echokardiografické vyšetrenie (TEE). Senzitivita TEE sa uvádza v rozmedzí 88–100 % a špecificita 91–100 % [11].
Materiál a popis prípadu
V transplantačnom centre Martin podstúpilo od júna roku 2003 do júna roku 2015 transplantáciu obličky 250 pacientov. Z tohto súboru pacientov bolo 5 pacientov (2 %) po náhrade chlopne. Indukcia bola podaná v 3 prípadoch pacientov s chlopňovou náhradou (všetci pacienti mali bioprotézu), 2 pacienti indukciu nedostali. Na indukciu bola u 2 pacientov zvolená protilátka proti receptoru pre interleukín 2 (basiliximab) a v jednom prípade to bola indukcia s antitymocytárnym globulínom (tab. 1).
Prezentujeme kazuistiku u pacienta – muža, ktorý podstúpil primárnu transplantáciu obličky od post mortem darcu v marci roku 2014 vo veku 42 rokov. Pacient bol zaradený do pravidelného hemodialyzačného programu v novembri roku 2009. Biopsia natívnych obličiek u pacienta nebola zrealizovaná pre nesúhlas pacienta, a preto presná príčina zlyhania obličiek nie je známa. V júli roku 2011 pacient prekonal infekčnú endokarditídu natívnej aortálnej chlopne, v októbri roku 2011 bol zaradený na čakaciu listinu na transplantáciu obličky a v júli roku 2013 podstúpil náhradu aortálnej chlopne bioprotézou pre aortálnu regurgitáciu. Pacientovi bola v marci roku 2014 úspešne transplantovaná oblička. Podľa hodnoty panel reaktívnych protilátok (aktuálne 0 %, maximálne 2 %), HLA mismatchov – teda počtu nezhôd v HLA medzi darcom a príjemcom (A2 B2 DR0), typu darcu (64ročný darca s rozšírenými kritériami) a doby studenej ischémie (1 548 min), sme vyhodnotili imunologické riziko ako stredne vysoké. Podľa platných indukčných imunosupresívnych protokolov v Transplantačnom centre Martin sme na indukciu zvolili antitymocytárny globulín v celkovej dávke 3,5 mg/kg a imunosupresívny režim ďalej pozostával z nasledovnej kombinácie: takrolimus, mykofenolová kyselina a prednison (20 mg/deň s postupnou redukciou na 10 mg/deň v priebehu 1 mesiaca). Pacientovi bola podaná antibiotická profylaxia (cefuroxim) v dávke 1,5 g predtransplantačne a v priebehu nasledujúcich 48 hod 750 mg à 8 hod intravenózne. Antibiotickú liečbu sme predĺžili o 24 hod oproti bežnému protokolu. Po transplantácii sme zaznamenali primárny nástup funkcie štepu s postupným poklesom dusíkatých látok, pacient v potransplantačnom období nevyžadoval dialyzačnú liečbu, intravenózne prístupy boli zrušené na 3. pooperačný deň (kultivačne negatívne). Pacienta sme prepustili do ambulantnej starostlivosti na 13. pooperačný deň (hodnota sérového kreatinínu 198 μmol/l, odhadovaná glomerulová filtrácia – eGFR podľa CKD-EPI 0,58 ml/s) a v celom potransplantačnom priebehu nebola pacientovi podávaná žiadna antirejekčná liečba.
Mesiac po transplantácii sa stav pacienta zhoršil v zmysle febrilného stavu s miernym vzostupom dusíkatých látok (pri zachovanej diuréze) a s výraznou eleváciou zápalových parametrov (leukocytóza, elevácia C-reaktívneho proteínu – CRP), graf 1.

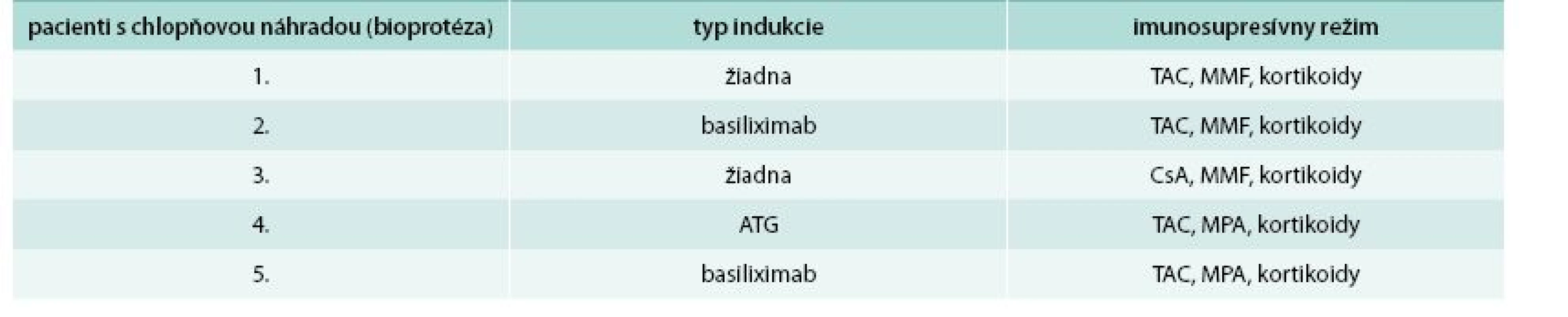
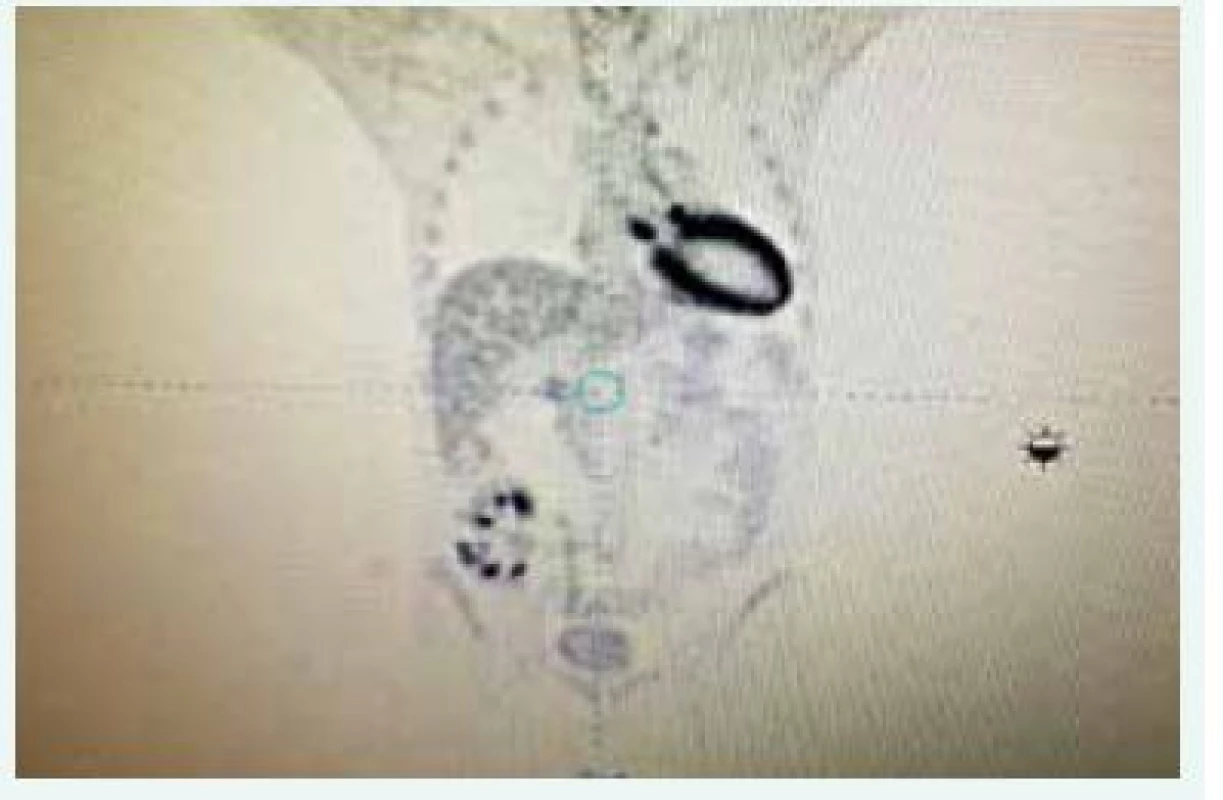
Opakovane bol kultivačne vyšetrený moč (sterilný), odobraté hemoklutúry boli bez záchytu patogéna, RTG vyšetrenie hrudníka a USG vyšetrenie abdomenu bolo bez výraznejšej patológie, transplantovaná oblička bola v sonografickom obraze dobre prekrvená bez USG známok rejekcie. Samozrejme, vzhľadom k chlopňovej náhrade, sme doplnili transezofageálne echokardiografické vyšetrenie, ktoré však endokarditídu nepotvrdilo, nález bol bez patológie. Empiricky sme pacienta preliečili 2-kombináciou antibiotík (amoxicilin-klavulonát + ciprofloxacin) a redukovali sme dávku kyseliny mykofenolovej s pomerne dobrým efektom (ústup febrilít a pokles zápalových parametrov). Po 2 dňoch od vysadenia antibiotík však došlo k recidíve febrilného stavu (opakovane moč sterilný, hemokultúry bez záchytu patogéna) s opätovným vzostupom hodnôt kreatinínu a CRP. Vzhľadom k uvedenému do liečby pridávame empiricky meropenem a linezolid a pokračujeme v diagnostike. Opäť dopĺňame transezofageálne echokardiografické vyšetrenie a opäť bez nálezu patológie. Po vysadení antibiotickej liečby dochádza znova k recidíve febrilít. Doplnili sme teda PET-CT vyšetrenie (aktuálna hodnota sérového kreatinínu v čase vyšetrenia bola 180 µmol/l). Pacient bol pred vyšetrením ako aj po vyšetrení hydratovaný parenterálne v rámci profylaxie pred kontrastom indukovanou nefropatiou (1 ml fyziologického roztoku 1/1 na 1 kg hmotnosti v priebehu 12 hod pred a po vyšetrení). Pomocou PET-CT vyšetrenia (obr. 1) sme identifikovali zápalový infiltrát v okolí implantovanej aortálnej bioprotézy. Následne sme v spolupráci s kardiológom zmenili antibiotickú liečbu (vankomycin + sultamicilin), ktorá bola pacientovi podávaná v priebehu nasledujúcich 2 mesiacov. Kontrolné PET-CT vyšetrenie zobrazilo výraznú regresiu zápalových zmien (obr. 2). Po poslednej zmene antibiotickej liečby sme u pacienta už nezaznamenali febrility, zápalové parametre poklesli do fyziologických hodnôt a hodnota sérového kreatinínu postupne klesla na 190 µmol/l. V súčasnosti je pacient 16 mesiacov po transplantácii obličky, je vo výbornej kondícii s aktuálnou hodnotou sérového kreatinínu 215 µmol/l, aktuálna eGFR je 0,53 ml/s a v imunosupresívnom režime je mu podávaný takrolimus a prednison (10 mg/deň).
Diskusia
Indukcia v prípade transplantácie obličky s použitím ATG je spojená s vyšším výskytom cytomegalovírusovej infekcie, infekcie vírusom Epsteina-Barrovej a infekcie BK vírusom v porovnaní s indukciou antagonistom receptora pre interleukín 2 [12]. Autori Farahani et al retrospektívne v priebehu 10 rokov (2000–2010) identifikovali v 3 transplantačných centrách pacientov s infekčnou endokarditídou po transplantácii obličky. Infekčná endokarditída bola diagnostikovaná u 22 pacientov (z toho 2 dostali indukciu ATG). Medián výskytu infekčnej endokarditídy bol 5,5 mesiaca od transplantácie a najčastejšie sa klinicky prejavovala horúčkou (100 %). Všetkých 22 pacientov malo zrealizované transtorakálne echokardiografické vyšetrenie (TTE), ktoré nepreukázalo žiadne vegetácie u 7 pacientov. U týchto „TTE negatívnych“ pacientov bolo doplnené TEE s dôkazom vegetácií u všetkých pacientov. Najčastejšie postihnutou chlopňou bola aortálna chlopňa (50 %) [13].
PET-CT vyšetrenie sa ako diagnostická metóda pre diagnostiku infekčnej endokarditídy popisuje skôr ako doplnková metóda pri TTE resp. TEE. Dokonca u pacientov, ktorí v čase vyšetrenia užívajú antibiotiká viac ako 48 hod, sa zvyšuje počet falošne negatívnych PET-CT nálezov [14].
Prospektívna štúdia autorov Graziosi et al hodnotila význam PET-CT vyšetrenie v rámci diagnostiky endokarditídy protetickej chlopňovej náhrady, pričom všetkým pacientom bolo prevedené aj echokardiografické vyšetrenie. Senzitivita vyšetrenia bola 73 % a špecificita 80 %. Autori odporúčajú pozitívny nález z PET-CT vyšetrenia zaradiť ako rozšírené kritérium pre diagnostiku endokarditídy protetickej chlopňovej náhrady [15].
Záver
Protetická infekčná endokarditída je možnou komplikáciou implantovanej chlopňovej náhrady [16]. Endokarditída po transplantácii obličky je vážna komplikácia, ktorá výrazne zhoršuje mortalitu príjemcov. V prípade anamnézy ochorenia srdcovej chlopne (predovšetkým aortálnej a mitrálnej) sa u príjemcu výrazne zvyšuje riziko vzniku endokarditídy po transplantácii (vzhľadom k imunosurpesívnej liečbe). Riziko rozvoja infekčnej endokarditídy po transplantácii zvyšuje aj indukcia, a to predovšetkým antitymocytárny globulín. Diagnostika iba pomocou PET-CT vyšetrenia (pri negatívnom TTE aj TEE) je raritná, ale v prípade nášho popísaného prípadu diagnostika ochorenia zásadne zmenila prístup k pacientovi a viedla k úspešnej liečbe.
MUDr. Ivana Dedinská, PhD.
idedinska@yahoo.co.uk
Chirurgická klinika a transplantačné centrum JLF UK a UN Martin, Slovenská republika
www.unm.sk
Doručeno do redakce 22. 7. 2015
Přijato po recenzi 7. 9. 2015
Sources
1. Miklušica J, Grandtnerová B, Grendár J et al. Príčiny neidentifikovania darcu orgánov. Orgánové transplantácie 2005; 1(2): 8–9.
2. Dedinská I, Galajda, P, Laca Ľ et al. Imunosupresia a novovzniknutý diabetes mellitus po transplantácii obličky. P + M: Turany 2014. ISBN 9788089694082.
3. Grandtnerová B, Laca Ľ, Gábor D et al. Folic acid supplementation and homocyst(e)ine level in renal transplant recipients. Transplant Proc 2001; 33(1–2): 2049–2050.
4. Viklický O, Janoušek L, Baláž P. Transplantace ledviny v klinické praxi. Grada: Praha 2008 : 223–224. ISBN 978–80–247–2455–3.
5. Žilinská Z, Chrastina M, Trebatický B et al. Vascular complications after renal transplantation. Bratisl Lek Listy 2010; 111(11): 586–589.
6. KDIGO clinical practice guideline for the care of kidney transplant recipients. Am J Transplant 2009; 9(Suppl 3): S1-S155.
7. Einollahi B, Lessan-Pezeshki M, Pourfarziani V et al. Does CMV infection increase the incidence of infective endocarditis following kidney transplantation? Ann Transplant 2009; 14(1): 32–37.
8. Martin-Davila P, Fortun J, Navas E et al. Nosocomial endocarditis in a tertiary hospital: an increasing trend in native valve cases. Chest 2005; 128(2): 772–779.
9. Miro JM, del Rio A, Mestres CA. Infective endocarditis in intravenous drug abusers and HIV-1 infected patients. Infect Dis Clin North Am 2002; 16(2): 273–295, vii-viii.
10. Shroff GR, Skeans M, Herzog CA. Outcomes of renal transplant and waiting list patients with bacterial endocarditis in the United States. Nephrol Dial Transplant 2008; 23(7): 2381–2385.
11. Horstkotte D, Follath F, Gutschik E et al. Guidelines on Prevention, Diagnosis and Treatment of Infective Endocarditis. The Task Force on Infective Endocarditis of the European Society of Cardiology. Eur Heart J 2004; 25(3): 267–276.
12. Issa NC, Fishman JA. Infectious Complications of Antilymphocyte Therapies in Solid Organ Transplantation. Clin Infect Dis 2009; 48(6): 772–786.
13. Moshkani Farahani M, Rostami Z, Einollahi B et al. Infective Endocarditis After Renal Transplantation. Nephrourol Mon 2014; 6 (1):e12326. Dostupné z DOI: <http://dx.doi.org/10.5812/numonthly.12326>.
14. Graziosi M, Nanni C, Lorenzini M et al. Role of 18F – FDG PET/CT in the diagnosis of infective endocarditis in patients with an implanted cardiac device: a prospective study. Eur J Nucl Med Mol Imaging 2014; 41(8): 1617–1623.
15. Saby L, Laas O, Habib G et al. Positron Emission Tomography/Computed Tomography for Diagnosis of Prosthetic Valve Endocarditis: Increased Valvular 18F-Fluorodeoxyglucose Uptake as a Novel Major Criterion. J Am Coll Cardiol 2013; 61(23): 2374–2382.
16. Sabol F, Jakubová M, Kolesár A et al. Recidivujúca protetická endokarditída u 21-ročného pacienta s transplantovanou obličkou riešená alogénnym homograftom. Vnitř Lék 2012; 58(6): 494–498.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2016 Issue 1
-
All articles in this issue
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Prieskum „3P (Pacient – Pulz – Prognóza) pri srdcovom zlyhávaní“ so zameraním na srdcovú frekvenciu
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Genetické změny u Waldenströmovy makroglobulinemie
- Studie SPRINT. Randomizovaná studie porovnávající intenzivní kontrolu systolického tlaku s kontrolou standardní
- Raritná diagnostika infekčnej endokarditídy po transplantácii obličky
- Vzácný případ mobilního aterosklerotického plátu ve femorální tepně s vysokým embolizačním potenciálem
- Nebezpečné okurky – Leyllův syndrom
- Toxická epidermální nekrolýza
- EASD Postgraduate Course of Clinical Diabetes and its Complications, Prague 2015
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Toxická epidermální nekrolýza
- Změny v prognóze a v léčbě Waldenströmovy makroglobulinemie: přehled literatury a vlastní zkušenosti
- Význam vyšetrovania alanínaminotransferázy u darcov krvi pre redukciu rizika prenosu hepatitíd B a C hemoterapiou
- Genetické změny u Waldenströmovy makroglobulinemie
