Jak (s)tvořit spolupracujícího pacienta pro antihypertenzní a hypolipidemickou léčbu
How to create cooperative patient for antihypertensive and hypolipidemic therapy
Patient drug adherence is a major problem especially in the prevention of cardiovascular disease of atherosclerotic origin. On one hand, antihypertensive drugs and hypolipidemic drugs/statins are among the most successful, ones the other hand, they are among the drugs which are most frequently skipped by the patients. Improvement could be realized by education of patients, more frequent follow-ups, as well as by the use of new technologies involving specific dispensers and other, even more sophisticated methods. Nevertheless, among the most successful strategies is the simplification of medication, particularly the use of drugs with a longer half-life and the use of combination of several drugs in a single tablet. Therefore, we have quite wide range of options to improve patient compliance. However, some disadvantages should be kept in mind associated with these techniques. The aim of this article is to discuss potential problems and solutions associated with patient adherence/compliance with respect to antihypertensive and hypolipidemic treatment with an emphasis on practical approach.
Key words:
drug adherence – dyslipidemia – hypertension – pharmacotherapy
Authors:
Jan Piťha 1,2
Authors‘ workplace:
Interní klinika 2. LF UK a FN Motol, Praha
1; Centrum experimentální medicíny IKEM, Praha
2
Published in:
Vnitř Lék 2017; 63(4): 272-276
Category:
Reviews
Overview
Dodržování léčebného režimu pacienty je zásadním problémem zejména v případě prevence kardiovaskulárních onemocnění aterosklerotického původu. Ačkoliv léky snižující krevní tlak a aterogenní cholesterol patří mezi jedny z nejúspěšnějších, právě tyto léky jsou často pacienty zbytečně vysazovány. Zvýšit spolupráci pacientů lze podrobnější edukací, četnějšími kontrolami, dále pomocí novějších technologií zahrnujících specifické dávkovače a další ještě sofistikovanější metody. Nicméně jednou z nejúspěšnějších strategií je zjednodušení medikace, konkrétně použití léků s delším poločasem a využitím kombinovaných preparátů, tedy více léků v jedné tabletě. Máme tedy poměrné široké spektrum možností, jak spolupráci pacientů zlepšit. Nicméně je třeba mít na mysli i některé nevýhody, které tyto postupy přinášejí. V tomto článku bychom se chtěli podrobněji věnovat této problematice s důrazem na praktické aspekty a poměrně jednoduché postupy, které by měly zlepšit adherenci pacientů k antihypertenzní a hypolipemické terapii.
Klíčová slova:
dyslipidemie – farmakoterapie – hypertenze – léková adherence
Úvod
Dodržování léčebného režimu pacienty je zásadním problémem i v případě prevence kardiovaskulárních onemocnění aterosklerotického původu. Kromě změny životního stylu je tato otázka zcela klíčová ke snížení výskytu těchto onemocnění, a to i dle Světové zdravotnické organizace [1,2]. Mezi nejúspěšnější v prevenci kardiovaskulárních léků patří léky snižující krevní tlak a aterogenní cholesterol. Právě tyto léky jsou však často pacienty zbytečně vysazovány. V předkládaném článku bychom se chtěli podrobněji věnovat této problematice s důrazem na praktické aspekty a poměrně jednoduché postupy, které by měly zlepšit adherenci pacientů k antihypertenzní a hypolipemické terapii.
Ideální pacient pro naši ambulanci
Jistě se shodneme, že ideální pacient naší ambulance by měl mít následující charakteristiky:
- zcela chápe význam ovlivnění rizikových faktorů z hlediska snížení rizika vzniku ischemické choroby srdeční a dalších kardiovaskulárních onemocnění, ví, že i když vysoký krevní tlak (většinou) a poruchy metabolizmu aterogenních lipidů (téměř nikdy) nepůsobí subjektivní obtíže, vyplatí se je ovlivnit, a to i za cenu pravidelného a doživotního užívání léků
- je ochoten dodržovat opatření životního stylu, nekouří, provozuje dostatečnou pohybovou aktivitu, přinejmenším orientačně zná zásady zdravé výživy, tedy vhodnost většího příjmu rostlinných tuků na úkor živočišných, omezení jednoduchých přidaných cukrů a přínos dostatečného příjmu zeleniny a ovoce, jí jednu porci ryby týdně, není závislý na alkoholu a dalších návykových látkách
- pokud je přesvědčen, že některý z předepsaných léků mu dělá problémy, ihned ho nevysazuje, ale konzultuje tyto problémy s lékařem, stejně postupuje, pokud se dozví o možném nežádoucím účinku léků z médií, od ostatních pacientů či známých, či ho znepokojí přiložená informace (příbalový leták, SPC)
- dostavuje se pravidelně na kontroly a vždy má s sebou seznam všech léků, které užívá, včetně těch, které si kupuje v lékárně z vlastní iniciativy, a pokud není schopen se dostavit dle původní dohody, ví přesně, kolik léků potřebuje předepsat do náhradní návštěvy
- je schopen se asertivně zeptat všech lékařů, zda jimi předepsaná či doporučená léčba byla skutečně spolehlivě ověřena (týká se zejména některých hepatoprotektív a venofarmak), z tohoto hlediska je informován, že např. účinek většiny syntetických vitaminů kupovaných v lékárně na jeho zdraví se blíží nule či záporným hodnotám a že nesteroidní antirevmatika mohou výrazně snížit funkci ledvin a nebezpečně zvýšit krevní tlak
- má standardní genetickou výbavu, která zajistí předvídatelnou farmakokinetiku i farmakodynamiku všech léčiv, které užívá
- k případným konzultacím z hlediska užívání léků vždy vystihne volný čas ošetřujícího lékaře
Bohužel, již z podstaty výše uvedených faktů, se takto ideálně chovající osoby málokdy stávají pacienty, kteří navštěvují naše ambulance, nicméně většinu výše uvedených bodů, zřejmě s výjimkou posledních dvou, lze příznivě ovlivnit
V následující kapitole bychom se tedy chtěli věnovat praktickým postupům zvýšení adherence k terapii antihypertenzívy a hypolipemiky, především statiny.
Jak si připravit adherentního pacienta
Především je třeba si uvědomit, že kardiovaskulární onemocnění aterosklerotického původu stále zaujímají první místo ve statistikách úmrtí včetně České republiky [3] a že právě v naší ambulanci lze osud rizikových osob a pacientů naprosto zásadně ovlivnit. Zcela spolehlivá data o příznivém a bezpečném účinku agresivního snižování LDL-cholesterolu na pokles závažných klinických kardiovaskulárních příhod u vysoce rizikových osob totiž máme. Podobná je situace v oblasti antihypertenzní terapie: také je doloženo, že udržení většiny pacientů v bezpečném rozmezí je bezpečné a velice prospěšné. V zásadě tedy platí, že přirozená (sebe)jistota lékaře na základě znalosti dané problematiky je patrně nejdůležitějším faktorem při doporučování terapie.
Nereagování na léčbu
To, že v běžné praxi výrazná část pacientů na léčbu nereaguje, má řadu příčin, většinu z nich ovšem lze zjistit a korigovat (tab. 1).
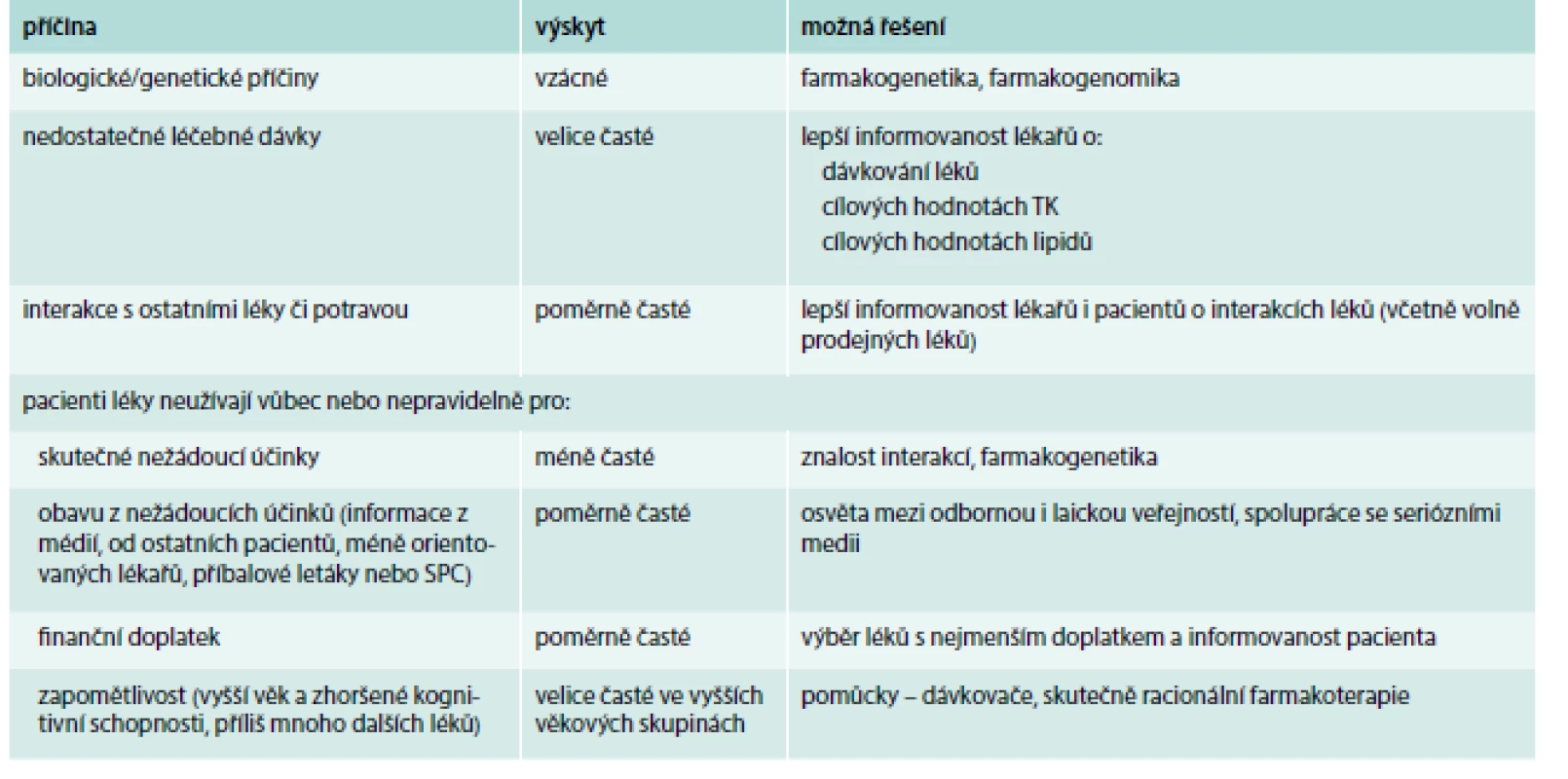
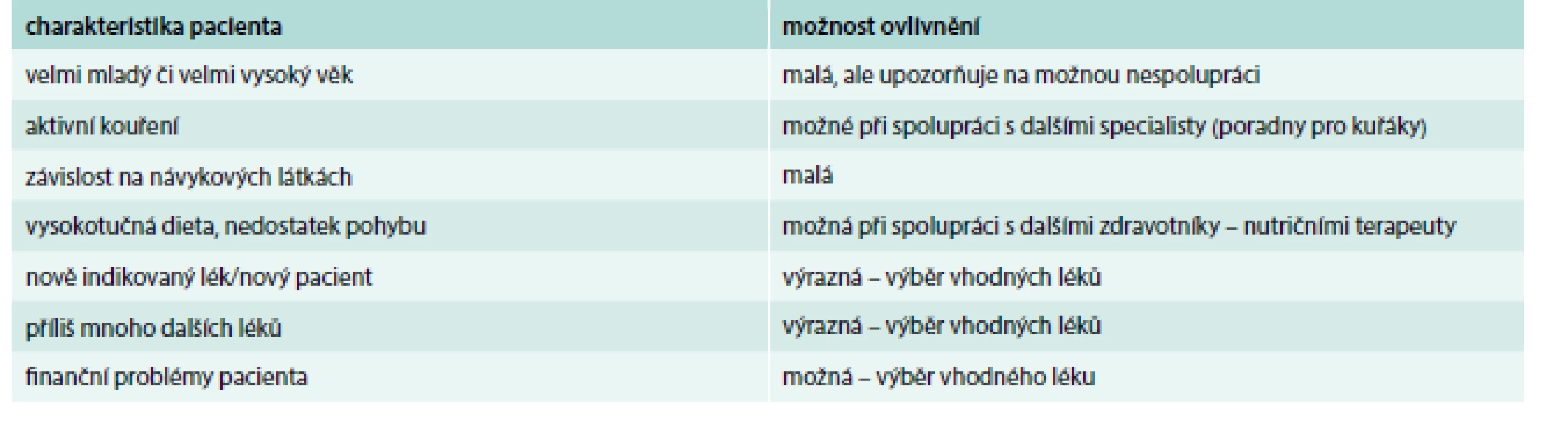
Pokud však není ideálních hodnot krevního tlaku a lipidogramu dosahováno ani při dostatečné terapii, je nutné myslet i na možnou nespolupráci pacienta. Podezření na nespolupráci mohou vzbudit i určité charakteristiky pacienta, které lze poměrně snadno zjistit (tab. 2)
Možnosti ověření užívání léků
Mezi stále spolehlivé postupy, jak odhalit sníženou adherenci k léčbě, patří rozhovor s pacientem, s jeho příbuznými nebo telefonát do lékárny. Další možností je vyhodnocení sledovaných parametrů ovlivnitelných léčbou. Např. téměř neexistuje absolutní rezistence k inhibitorům enzymu hydroxymetylglutaryl koenzymu A reduktázy (statinům). Pokud tedy např. hladina LDL-cholesterolu vůbec neklesá ani po několika týdnech léčby, je vhodné zvážit možnost, že lék není užíván. Podobné informace lze získat u některých antihypertenziv – v případě podávání betablokátorů či blokátorů kalciového kanálu s výrazným bradykardizujícím účinkem (verapamil) je podezřelé, pokud pacientům neklesá tepová frekvence, v případě užívání thiazidových diuretik, pokud alespoň mírně nevzroste hladina kyseliny močové nebo mírně neklesne hladina draslíku (nejedná-li se o kombinované preparáty s kalium šetřícím diuretikem). U inhibitorů angiotenzin konvertujícího enzymu lze očekávat mírný vzestup kreatininu; nicméně toto kritérium je již méně spolehlivé. Organizačně a finančně náročnější je přímé měření hladiny léku v krvi pacienta při kontrolních náběrech, o tom byly publikovány prioritní práce od českých autorů, tedy přímo z našeho prostředí v oblasti antihypertenzní terapie [4–6]. Podobné práce byly dalšími autory publikovány u hypolipidemik [7]; především v případě statinů lze jejich užívání kontrolovat např. stanovením koncentrací mevalonátu již sofistikovanější metodou [8]. V těchto případech je třeba se obrátit na specializované laboratoře. Nejedná se tedy o zcela triviální záležitost, nicméně v případě nejasností má jistě smysl použít i tento postup. V literatuře jsou popisovány i velice specifické a v běžné praxi ne zcela představitelné metody, např. stanovení uvolnění elektrického napětí z daného léku, které je možné zachytit na povrchu těla pacienta [2].
Možnosti získání pacienta pro léčbu
Pokud zjistíme, že pacient lék neužívá, je nutné na tuto situaci reagovat. Ambulantní lékaři mají většinou velmi krátkou dobu na vysvětlování důležitosti terapie u nespolupracujících pacientů. Poměrně krátká a jednoduchá informace by však mohla řadu pacientů přesvědčit k lepší spolupráci. I v případě velké časové tísně lze použít předem připravenou krátkou tištěnou informaci (viz návrh motivačního letáčku).
Jistě mohou prospět i další opatření a postupy, např. používání specifických krabiček s označením dnů v případě pacientů, kteří mají problém s organizací užívání tablet z hlediska pracovní zaneprázdněnosti, nebo z hlediska dalších onemocnění včetně kognitivních poruch.
Ovlivnění adherence výběrem léků
Řadě pacientů lze vyjít vstříc i vhodným výběrem léků. Obecně je vhodné preferovat dlouhodobě působící léky (s delším poločasem), případně kombinace více léků v jedné tabletě. Určitým extrémem je stále diskutovaná kombinace antihypertenzní, hypolipidemické a antiagregační terapie v jedné tabletě „polypilulka“ [9]. Již zavedenou možností je kombinační terapie několika antihypertenziv, případě hypolipemik, případně antihypertenziv s hypolipemiky/statiny v jedné tabletě. Tento přístup má značný potenciál ke zvýšení spolupráce u většiny pacientů. I přes nesporné výhody kombinačních preparátů mají i tyto určité nevýhody. Těmi jsou především nemožnost individuální titrace jednotlivých léků. U některých preparátů mohou být matoucí obchodní názvy a pacienti mohou mylně užívat výrazně vyšší dávky léků či jejich nevhodné kombinace. V naprosté většině případů jsou problémy pacientů řešitelné. U názvů kombinovaných preparátů je nutné důsledně zjistit obsah a množství konkrétních léků.
Antihypertenziva a statiny – kdy podávat
U současných kombinací antihypertenziva a statinu pak lékaře a poučené pacienty znepokojuje fakt, že původně bylo doporučováno podávat statiny výhradně ve večerních hodinách, zatímco v kombinované tabletě by pacienti měli užívat statiny převážně v hodinách ranních. Tento přístup však platil pro starší statiny s kratším poločasem a s relativně menším průnikem do tkání. V současnosti nejčastěji podávané účinné statiny, především atorvastatin a rosuvastatin, ale i simvastatin je možné podávat i v ranních hodinách, a to včetně kombinovaných preparátů. Jejich účinek na lipidové spektrum zůstává stejný jako při večerním podávání [10]. U pacientů s horší tolerancí statinů lze ty účinnější s delším poločasem dokonce podávat ob den s dobrým efektem na sledované lipidové parametry [11,12]. Nicméně právě zde je třeba si uvědomit určitý rozdíl mezi kontrolou krevního tlaku a lipidového spektra. Krevní tlak je kontrolován častěji a snadněji – pacienti si jej často mohou měřit i v domácím prostředí. V případě léčby dyslipidemií takové možnosti zatím nemáme, kontroly lipidogramu jsou prováděny většinou s několikaměsíčními odstupy, a proto je často náchylnost pacientů k užívání statinů a případně dalších hypolipemických léků menší než u antihypertenziv [13]. Navíc se, na rozdíl od antihypertenziv, objevují především v případě statinů neověřené informace, které užitečnost užívání léků na snižování cholesterolu zpochybňují. Proto je přínos užívání statinů vhodné zvláště zdůraznit včetně možnosti ranního či dopoledního užívání. Zavedení léčby statiny v ranních hodinách může dokonce odstranit i nespavost, kterou pacienti pociťují při užívání statinů ve večerních hodinách a která je zřejmě přinejmenším částečně i psychického původu. Základní body jsou shrnuty v tab. 3.
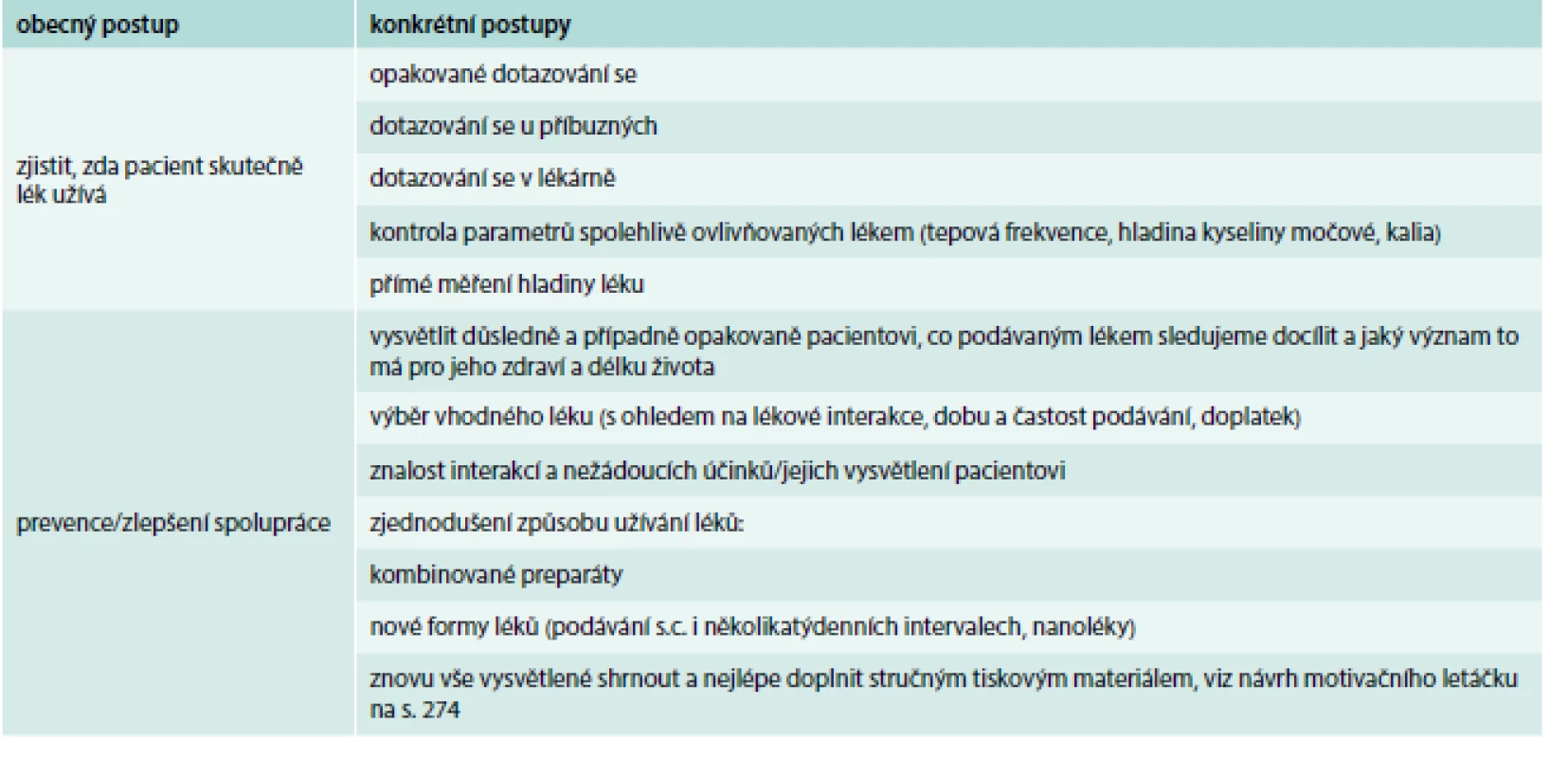
Shrnutí postupů ke zvýšení adherence pacientů k léčbě
Nejčastěji používané postupy ke zvýšení spolupráce pacientů jsou následující: edukace pacientů, častější kontroly/návštěvy, včetně telefonních konzultací; různá technologická řešení formou specifických dávkovačů včetně zvukových signálů a v neposlední zjednodušení medikace včetně využití kombinovaných léků.
Při získávání adherence jednotlivého pacienta je nejúspěšnější individuální přístup, nevýhodou je jeho malá použitelnost v běžné praxi, protože se prodlouží čekací doby, což paradoxně může spolupráci velké části pacientů zhoršit.
Z hlediska rychlého a plošného zvýšení míry spolupráce pacientů je nejúčinnější omezení počtu tablet včetně použití kombinovaných preparátů – několik účinných látek v jedné tabletě. V tomto případě je určitou nevýhodou snížená pružnost titrace dávek/jejich rozložení v čase u složitějších pacientů a také možnost, že dojde k nevhodné kombinaci/nevhodnému dávkování. Na pomezí výhod a nevýhod je masivní pacientem, a často ani lékařem, neočekávaný úspěšný efekt antihypertenzní terapie vedoucí k velice nízkým a nepříjemně vnímaným hodnotám krevního tlaku. Nicméně při pozorném postupu by tyto nevýhody měly být minimalizovány.
Z naší nedávné zkušenosti vzrostla adherence pacientů k léčbě i při intenzivnější intervenci životního stylu, jak dokládá v rámci grantu International Atherosclerosis Society a společnosti Pfizer (grant číslo 11532049) zaměřeného na edukační programy v oblasti dyslipidemií u pacientů s ischemickou chorobou dolních končetin v běžné praxi praktických lékařů. Hlavním cílem tohoto projektu bylo výrazně zlepšit rizikový profil těchto pacientů, a to především zlepšením dietních návyků a pohybové aktivity. Před intervencí bylo hypolipemiky léčeno 65,8 % pacientů, z toho 79 % užívalo statiny. Při následné kontrole se zvýšil počet pacientů léčených hypolipemiky na 81,3 %, z toho bylo 88,5 % bylo léčeno statiny, i když projekt na adherenci pacientů i jejich ošetřujících lékařů nebyl primárně zaměřen [14]. Je tedy možné a pravděpodobné, že pokud pacient vnímá pocit většího zájmu ze strany zdravotníků, jeho adherence se také zvyšuje.
Závěry
I když část pacientů ve vysokém ohrožení kardiovaskulárními příhodami antihypertenzíva a hypolipemika pravidelně neužívá, je možné tento stav příznivě ovlivnit. Na jedné straně se jedná o přímou a důslednější informovanost pacientů. Na druhé straně je možné zvýšit spolupráci pacientů i racionálním podáváním léků včetně redukce počtu tablet pomocí kombinovaných a v současné době dostupných léčebných preparátů. Poslední údaje z klinických studií zaměřených na zlepšení užívání léků z hlediska účinnějšího snížení tradičních rizikových faktorů – vysokého krevního tlaku a spektra krevních lipidů – jsou opatrně optimistické. Není však stále jasné, zda se tyto úspěchy promítnou i do snížení závažných kardiovaskulárních příhod [2]. To zbývá ještě prokázat. Nicméně již v uspěchané současnosti lze pacientovi s hypertenzí a dyslipidemií krátce vysvětlit závažnost jeho rizikového stavu při prvním kontaktu, mít na zřeteli možnost špatné adherence a pokusit se zjednodušit podávání léků.
Podpořeno MZ ČR – RVO („Institut klinické a experimentální medicíny – IKEM, IČ 00023001“) a projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 00064203 (FN MOTOL).
doc. MUDr. Jan Piťha, CSc.
japi@ikem.cz
Laboratoř pro výzkum aterosklerózy, Centrum experimentální medicíny IKEM,
Praha
www.ikem.cz
Doručeno do redakce 3. 4. 2017
Přijato po recenzi: 27. 4. 2017
Sources
1. ADHERENCE TO LONG-TERM THERAPIES. Evidence for action. World Health Organization: 2003. ISBN 92 4 154599 2. Dostupné z WWW: <http://www.who.int/chp/knowledge/publications/adherence_full_report.pdf>.
2. Epstein RS. Medication adherence: hope for improvement? Mayo Clin Proc 2011; 86(4): 268–270. <http://dx.doi.org/10.4065/mcp.2011.0123>.
3. Zdravotnická ročenka České republiky. Dostupné z WWW:<http://www.uzis.cz/katalog/rocenky/zdravotnicka-rocenka-ceske-republiky>.
4. Chytil L, Strauch B, Cvačka J et al. Determination of doxazosin and verapamil in human serum by fast LC-MS/MS: application to document non-compliance of patients. Chromatogr B Analyt Technol Biomed Life Sci 2010; 878(30): 3167–3173. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jchromb.2010.09.032>.
5. Strauch B, Petrák O, Zelinka T et al. Precise assessment of noncompliance with the antihypertensive therapy in patients with resistant hypertension using toxicological serum analysis. J Hypertens 2013; 31(12): 2455–2461.
6. Ceral J, Habrdova V, Vorisek V et al. Difficult-to-control arterial hypertension or uncooperative patients? The assessment of serum antihypertensive drug levels to differentiate non-responsiveness from non-adherence to recommended therapy. Hypertens Res 2011; 34(1): 87–90.
7. Kallem RR, Karthik A, Chakradhar L et al. Development and validation of a highly sensitive and robust LC-MS/MS with electrospray ionization method for quantification of rosuvastatin in small volume human plasma samples and its application to a clinical study. Arzneimittelforschung 2007; 57(11): 705–711. Dostupné z DOI: <http://dx.doi.org/10.1055/s-0031–1296671>.
8. Waldron J, Webster C. Liquid chromatography-tandem mass spectrometry method for the measurement of serum mevalonic acid: a novel marker of hydroxymethylglutaryl coenzyme A reductase inhibition by statins. Ann Clin Biochem 2011; 48(Pt 3): 223–232. Dostupné z DOI: <http://dx.doi.org/10.1258/acb.2010.010182>.
9. Bramlage P, Sims H, Minguet J et al. The polypill: An effective approach to increasing adherence and reducing cardiovascular event risk. Eur J Prev Cardiol 2017; 24(3): 297–310. Dostupné z DOI: <http://dx.doi.org/10.1177/2047487316674817>.
10. Papageorgiou N, Zacharia E, Briasoulis A et al. Statins and myocardial infarction: Type, dose, and administration time: Does it matter? Trends Cardiovasc Med 2016; 26(5): 433–441. <http://dx.doi.org/10.1016/j.tcm.2016.01.001>.
11. Elis A, Lishner M. Non-every day statin administration--a literature review. Eur J Intern Med 2012; 23(5): 474–478. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ejim.2012.02.006>.
12. Marcus FI, Baumgarten AJ, Fritz WL et al. Alternate-day dosing with statins. Am J Med 2013; 126(2): 99–104. Dostupné z DOI: <http://dx.doi.org/10.1016/j.amjmed.2012.08.007>.
13. Kim YS, Sunwoo S, Lee HR et al. Korea Post-Marketing Surveillance Research Group. Determinants of non-compliance with lipid-lowering therapy in hyperlipidemic patients. Pharmacoepidemiol Drug Saf 2002; 11(7): 593–600.
14. Projekt intenzivního ovlivnění dyslipidémií u pacientů s ischemickou chorobou dolních končetin. Practicus 2016; 10 : 9–11. Dostupné z DOI: <http://dx.doi.org/http://web.practicus.eu/sites/cz/Documents/Practicus-2016–10/09-ICHDK.pdf>.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2017 Issue 4
-
All articles in this issue
- Syndrom diabetické nohy: význam MR spektroskopie lýtkových svalů pro hodnocení končetinové ischemie a efektu revaskularizace
- Kontroverze okolo QALY
-
Význam zobrazení srdce pomocí magnetické rezonance v diagnostice hypertrofické kardiomyopatie
Část II - Novinky v léčbě srdečního selhání
- AT1 blokátory – srovnatelnost kardioprotektivity s inhibitory ACE
- Jak (s)tvořit spolupracujícího pacienta pro antihypertenzní a hypolipidemickou léčbu
- Relabující autoimunitní pankreatitida 1. typu: kazuistika
- Histiocytóza z indeterminovaných buněk – vymizení kožní infiltrace po ozáření elektronovým svazkem a aplikace 2-chlorodeoxyadenozinu: kazuistika
- Antikoagulační terapie dabigatranem vs rivaroxabanem u seniorů ve věku nad 65 let: porovnání dat „head to head“
- Gender and Coronary Artery Disease – a challenge for the 21st century
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Relabující autoimunitní pankreatitida 1. typu: kazuistika
- Kontroverze okolo QALY
- Novinky v léčbě srdečního selhání
- AT1 blokátory – srovnatelnost kardioprotektivity s inhibitory ACE

