Aktivní vyhledávání a časná diagnostika HCV infikovaných osob
Acute searching and early diagnosis of HCV infected persons
Hepatitis C virus (HCV) infection is still a major cause of chronic liver diseases, with approximately 71 million chronically infected persons worldwide. People who inject drugs currently or in the past (PWID), mostly intravenously, are the main risk group among HCV chronically infected persons. The efficacy of therapy with direct-acting antivirals (DAA) is almost 100 %. Currently, the main mission is to diagnose HCV infection in the most possible number of infected persons; it is in collision with poor adherence of PWID in particular. Changing the spectrum of chronic hepatitis C patients forces medical professionals to change their approach to diagnosis and treatment of HCV infection. Outreach testing and cooperation with support organizations showed to be an effective way to set a course to eliminate HCV in the PWID population.
Keywords:
chronic hepatitis C – HCV elimination – outreach screening
Authors:
Petr Husa ml.; Petr Husa
Authors‘ workplace:
Klinika infekčních chorob Lékařské fakulty MU Brno a FN Brno
Published in:
Vnitř Lék 2021; 67(8): 455-458
Category:
Review Articles
Overview
Infekce virem hepatitidy C (HCV) je stále jednou z hlavních příčin chronického onemocnění jater. Dle odhadu Evropské asociace pro studium jater (EASL) žije na světě asi 71 milionů osob chronicky infikovaných HCV. Mezi nimi jednoznačně dominují lidé užívající v současnosti nebo v minulosti drogy (PWID), a to především intravenózně. Úspěšnost léčby chronické infekce HCV přímo působícími virostatiky (DAA) se blíží 100 %. Hlavním úkolem je v současnosti diagnostikovat infekci HCV u co největšího počtu infikovaných, což zejména u PWID naráží na problémy s jejich adherencí. Měnící se spektrum pacientů vyžaduje proto jiný přístup ze strany lékařů. Zřízení terénních ambulancí a spolupráce s organizacemi pracujícími s PWID se ukazuje jako efektivní způsob zlepšení diagnostiky a léčby chronické hepatitidy C.
Klíčová slova:
chronická hepatitida C – eliminace hepatitidy C – terénní testování
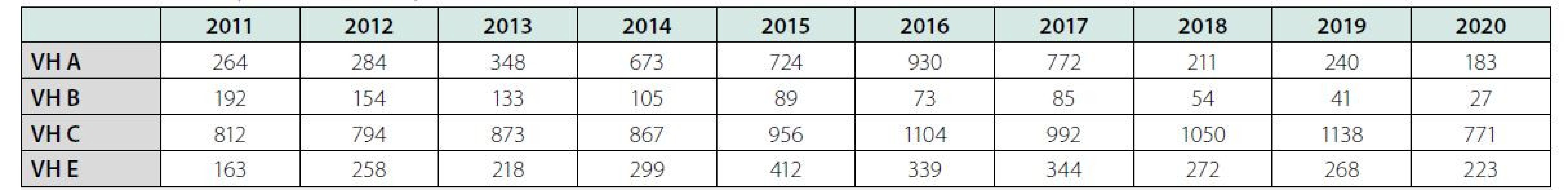
Infekce virem hepatitidy C (HCV) je celosvětově jednou z hlavních příčin chronického onemocnění jater. Dlouhodobý efekt infekce HCV je velmi variabilní, kolísá od minimálních histologických změn až po extenzivní fibrózu a cirhózu s/bez hepatocelulárního karcinomu (HCC). Dle odhadu Evropské asociace pro studium jater (EASL) žije na světě asi 71 milionů osob chronicky infikovaných HCV (1). Přitom většina z nich o této infekci neví. Hlášené případy virových hepatitid v České republice za posledních 10 let jsou uvedeny v tabulce 1.
Podle doporučeného postupu EASL z roku 2020 musí být léčba přímo působícími virostatiky (DAA) bez otálení nabídnuta všem osobám s nedávno získanou i chronickou infekcí HCV. Zvláště urgentní je přitom léčba pacientů se signifikantní fibrózou (F2, F3 nebo F4 podle klasifikace METAVIR), cirhózou (kompenzovanou i dekompenzovanou), klinicky významnými extrahepatálními manifestacemi infekce HCV, rekurencí infekce HCV po jaterní transplantaci, nemocných s rizikem rychlé progrese jaterního procesu v důsledku komorbidit a osob s rizikem přenosu infekce HCV na jiné lidi (injekční uživatelé drog, people who inject drugs – PWID, muži mající sex s muži – MSM s vysoce rizikovými sexuálními praktikami, ženy v produktivním věku, které chtějí otěhotnět, pacienti na hemodialýzách a vězni). Léčba se obecně nedoporučuje jen pacientům s předpokládanou limitovanou délkou života z důvodu mimojaterních komorbidit (1).
Cíle léčby chronické hepatitidy C
Primárním cílem léčby chronické hepatitidy C je úplné vyléčení infekce, tedy dosažení setrvalé virologické odpovědi (SVR) definované jako nedetekovatelná nukleová kyselina viru (HCV RNA) v periferní krvi 12 nebo 24 týdnů po skončení antivirové léčby. Jde o zcela odlišný cíl, než je tomu při léčbě infekce virem hepatitidy B (HBV) nebo virem lidského imunodeficitu (HIV), kde lze dostupnými léky navodit dlouhodobou virologickou a klinickou remisi onemocnění, ale k trvalé eliminaci virové infekce nedojde. Dosažení SVR je obecně spojeno se snížením rizika vzniku pokročilé jaterní fibrózy, cirhózy jater, dekompenzace cirhózy, vzniku HCC a potřeby transplantace jater. Léčba DAA nemá prakticky kontraindikace, nežádoucí účinky spojené s léčbou jsou minimální a účinnost terapie se blíží 100 %.
Možnosti léčby hepatitidy C
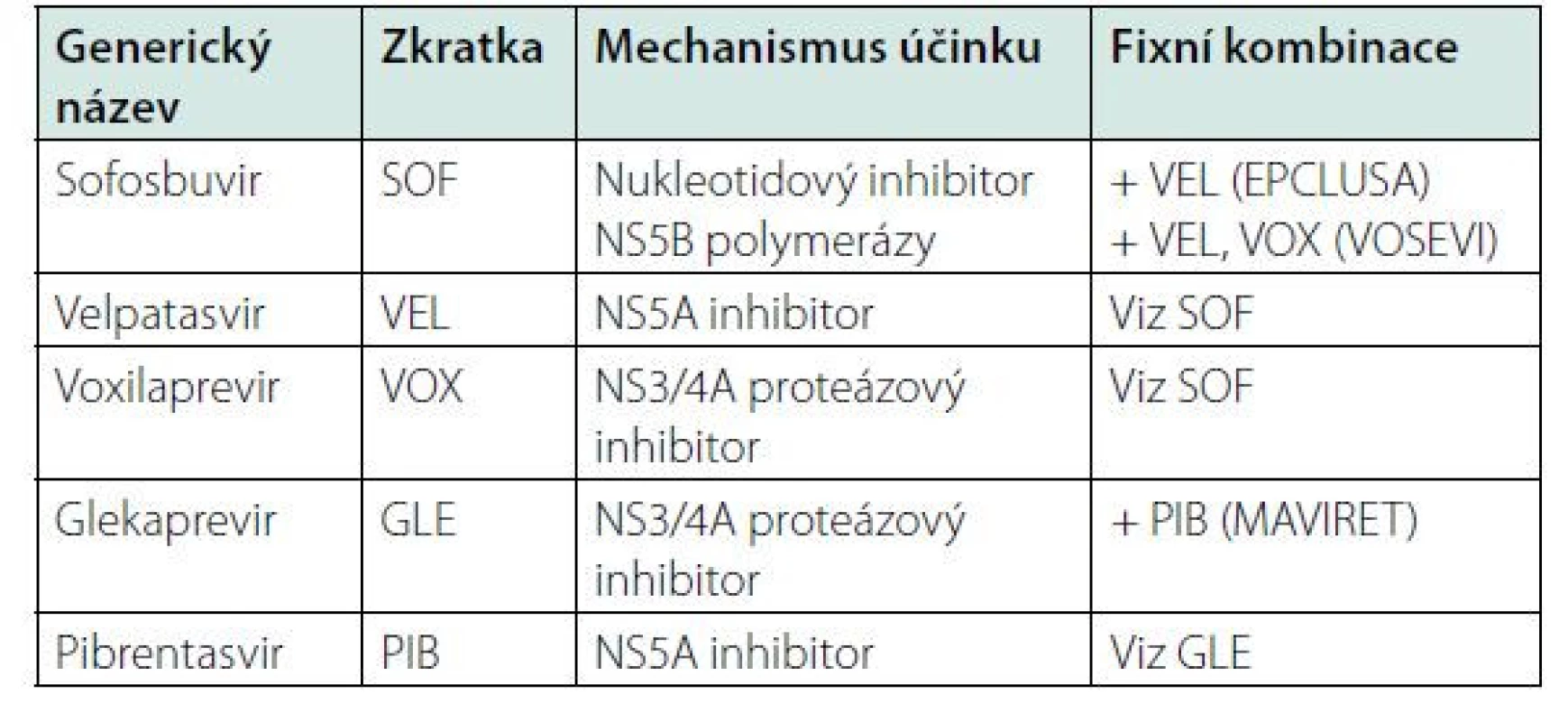
Současné možnosti léčby DAA představují fixní kombinace grazopreviru s elbasvirem, sofosbuviru s jinými DAA – s velpatasvirem, s velpatasvirem a voxilaprevirem a fixní kombinace glekapreviru s pibrentasvirem. Přímo působící antivirotika v klinické praxi jsou uvedena v tabulce 2.
Hlavními novinkami v doporučeném postupu EASL z roku 2020 oproti předchozím doporučením z roku 2018 jsou možnosti simplifikované léčby pangenotypovými režimy (fixní kombinací sofosbuviru a velpatasviru nebo glekapreviru a pibrentasviru) a zdůraznění nutnosti neodkladné léčby injekčních uživatelů drog (PWID), včetně aktivních, a vězňů (1).
Simplifikovaná léčba pangenotypovými režimy
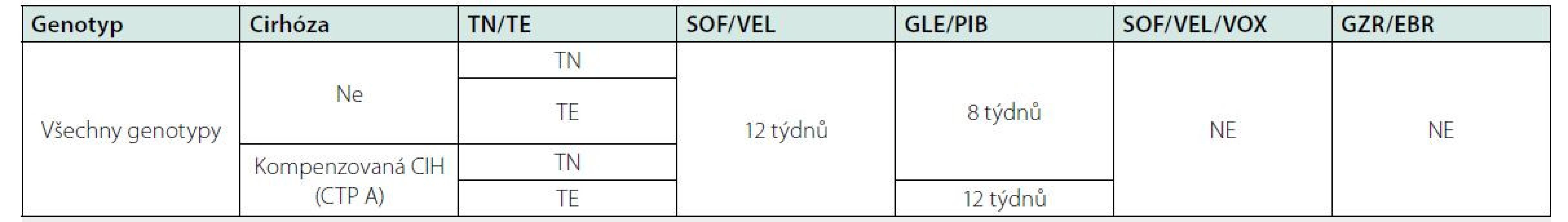
Pokud není stanovení genotypu/subtypu HCV k dispozici (v praxi především u PWID, bezdomovců, vězňů), měla by být užita simplifikovaná léčba k usnadnění přístupu k léčbě a globálnímu zvýšení počtu vyléčených. V těchto případech se před léčbou provádí jen průkaz HCV RNA a posouzení přítomnosti či absence cirhózy neinvazivními metodami (především elastograficky). Obě tato vyšetření lze provést na některých pracovištích v České republice v průběhu několika hodin. Před léčbou musí být zhodnoceny možné lékové interakce mezi DAA a dlouhodobou medikací nemocného s event. úpravou dávek doprovodné medikace. Vzhledem k účinnosti léčby DAA blížící se 100 % může být testování dosažení SVR12 vynecháno u všech adherentních pacientů s výjimkou těch se zvýšeným rizikem reinfekce vzhledem k jejich vysoce rizikovému chování (zejména PWID) (1).
Léčba injekčních uživatelů drog (PWID), osob na opiátové substituční terapii (OST) a vězňů
PWID by měli být rutinně testováni na přítomnost anti‑HCV a HCV RNA. Měl by jim být umožněn přístup k OST a výměně injekčního instrumentaria jako součást harm‑reduction programů, a to také ve vězení. Všichni PWIDs, bez ohledu na to, zda si v současnosti injekčně aplikují drogy, nebo jsou na OST, jsou kandidáty léčby DAA a měli by být léčeni podle obecných doporučení. Terapie kombinací DAA nevyžaduje úpravu dávek metadonu nebo buprenorfinu. Pokud dojde po léčbě k reinfekci HCV, měla by být poskytnuta nová léčba. Bezplatný screening infekce HCV by měl být nabídnut všem uvězněným osobám. Měla by jim být nabídnuta léčba HCV podle obecných doporučení, stejně jako OST, pokud je indikovaná a požadovaná. Rovněž výměnný program jehel a stříkaček akceptovatelný ve vězeňských zařízeních by měl být dostupný.
Léčba infekce HCV u PWID a vězňů má zásadní význam pro snížení nebezpečí šíření infekce HCV v celé populaci, protože se jedná o jednoznačně nejrizikovější skupiny infikovaných (1).
V reakci na vynikající výsledky DAA vyhlásila WHO v roce 2016 ambiciózní plán eliminace chronických hepatitid B a C do roku 2030. I přes absenci vakcíny proti HCV je cílem diagnostikovat 90 % všech případů chronické hepatitidy C, 80 % všech diagnostikovaných léčit, snížit počet nových případů o 90 % a mortalitu o 65 % proti roku 2015 (2).
Brzy se ukázalo, že eliminační strategie v reálném světě naráží na řadu překážek. Klíčovou populaci ve vyspělých státech tvoří silně marginalizovaná skupina lidí užívající nitrožilně drogy, kteří mají mnohdy špatné zkušenosti se zdravotnickým systémem a bývají často stigmatizováni ze strany zdravotnického personálu, což znesnadňuje jejich diagnostiku a léčbu. Jako jedno z možných řešení, jak zlepšit diagnostiku a léčbu PWID, se ukázalo zavedení terénního screeningu v místech narkomanům známých, kde se cítí bezpečněji než ve standardních lékařských zařízeních. Jde například o kontaktní a poradenská centra (K‑centra), výdejny opioidní substituce, ubytovny Armády spásy a podobná zařízení (3, 4).
Vlastní zkušenosti s vyhledáváním osob infikovaných HCV
Za základě eliminační iniciativy WHO zahájila v červnu 2018 Klinika infekčních chorob Fakultní nemocnice Brno (KICH FNB) spolupráci s lokálním poradenským centrem pro narkomany provozovaným Společností Podané ruce, o. p. s. (SPR). Byla zřízena terénní ambulance, která jednou za 3 týdny vyšetřuje klienty SPR v jejich zařízeních. Dále jsou pořádány pravidelné přednášky s diskuzemi s peer pracovníky SPR a dalších podobných organizací po celé Moravě. Podařilo se i navázat spolupráci s lékaři adiktologických oddělení psychiatrických klinik a sociálními pracovníky terapeutických komunit.
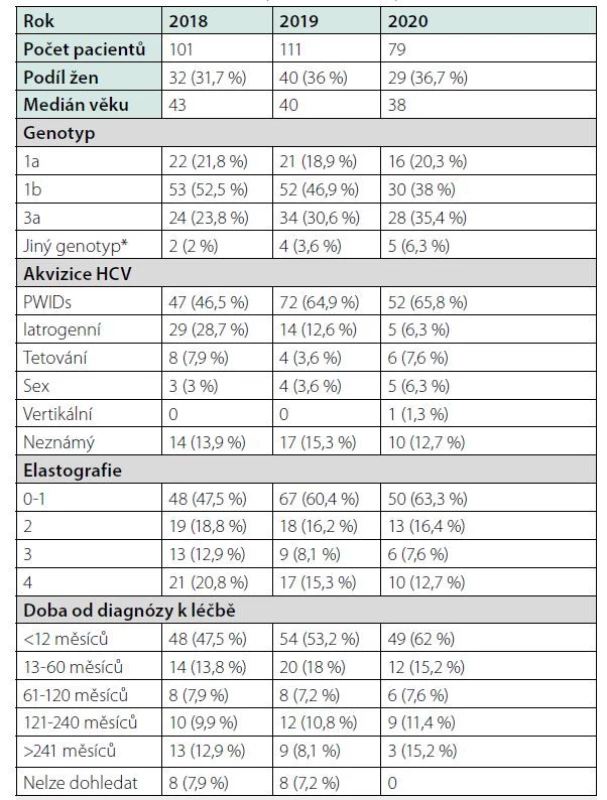
V období od 1. 1. 2018 do 31. 12. 2020 bylo na Klinice infekčních chorob (KICH) Fakultní nemocnice Brno (FNB) léčeno 291 pacientů s chronickou hepatitidou C. Základní charakteristiky z jednotlivých let jsou uvedeny v tabulce 4. Pokles léčených v roce 2020 je způsoben pandemií covidu-19, která vedla k výraznému omezení péče o jiné diagnózy včetně hepatitidy C. Je naznačen pokles věku léčených pacientů mezi roky 2018 a 2020 (43, 40 a 38 let). Zvýšil se podíl infekce subtypem 3a (52,5 %, 46,9 % a 38 %) na úkor infekce subtypem 1 b (23,8 %, 30,6 % a 35,4 %). Zastoupení infekce subtypem 1a se významně nezměnilo (21,8 %, 18,9 % a 20,3 %).
Údaje o předpokládané akvizici nákazy jsou uváděny v podobě nejpravděpodobnějšího rizikového faktoru udaného pacientem. U přenosu infekce tetováním bylo za rizikové považováno provedení v amatérských podmínkách sdílenou jehlou, nejčastěji v průběhu výkonu trestu spoluvězněm či v případě dvou pacientů původem z Ukrajiny a Maďarska v rámci výkonu základní vojenské služby. U iatrogenního přenosu se nejčastěji jednalo o podání krevní transfuze či krevního derivátu, operační výkon, či plazmaferézu provedenou před rokem 1992. U jednoho pacienta původem z Pákistánu šlo o očkování provedené jednou jehlou u všech obyvatel vesnice, ze které pochází.
Během sledovaných let 2018–2020 se zvýšil podíl přenosu nitrožilní aplikací drog (46,5 %, 64,9 % a 65,8 %) a ubylo pacientů nakažených transfuzemi a během jiných lékařských zákroků (28,7 %, 12,6 % a 6,3 %). Snížil se podíl pacientů s cirhózou jater (20,8 %, 15,3 % a 12,7 %) a pacientů s těžkou fibrózou jater (12,9 %, 8,1 % a 7,6 %) na úkor pacientů s minimální či žádnou fibrózou (47,5 %, 60,4 % a 63,3 %). Zvýšil se i podíl nakažených, u kterých byla zahájena terapie DAA do 1 roku od zjištění infekce HCV (47,5 %, 53,2 % a 62 %).
Ze 101 lidí léčených v roce 2018 uvedlo užívání drog, kdykoliv ve svém životě, 47 osob (46,5 %). Aktivní abúzus přiznali jen 3 z nich (6,4 %) a jeden (3,2 %) pacient byl na metadonové substituci. O rok později přiznalo aplikaci drog v anamnéze 74 (66,7 %) léčených, z toho 4 (5,4 %) udalo aktivní užívání. Výrazně narostl podíl pacientů na metadonové substituci (10; 13,5 %), což bylo zejména díky spolupráci se zdravotní sestrou z výdejny metadonu, která začala provádět odběry v rámci terénní ambulance ve SPR, a odeslala k léčbě několik svých klientů. V roce 2020 přiznalo konzumaci drog 52 (65,8 %) léčených, z toho 11 (21,2 %) aktivních a 4 (7,7 %) na metadonu. Jasně dominující drogou byl ve všech letech pervitin (70,2 %, 64,9 % a 63,5 %).
Určitou komplikací bylo relativně vysoké procento pacientů, kteří nedokončili celou plánovanou dobu sledování, tedy 12 týdnů po skončení léčby (19,8 %, 23,4 % a 22,3 %). Většinou však šlo o pacienty, kteří přestali docházet na kontroly až po poslední dávce DAA, takže léčbu dokončili dle plánu. DAA byly pacientům vydávány vždy po 1 balení, dostačujícím na 4 týdny léčby, tj. do dalšího termínu kontroly. Před vydáním celé plánované dávky DAA přestalo docházet na kontroly jen minimum pacientů (5 %, 2,7 % a 0 %) (5).
Uvedené výsledky potvrzují již dříve popsaný trend nárůstu výskytu infekce subtypem 3a na úkor infekce subtypem 1 b, který je však stále nejfrekventovanějším subtypem v ČR a okolních státech střední Evropy (6, 7). Důvodem je změna hlavní cesty přenosu HCV, kdy začíná dominovat skupina PWID, u nichž byl opakovaně popsán vyšší výskyt subtypu 3a než u příjemců krve a krevních derivátů (7, 8). Od roku 1992 jsou v ČR plošně testováni dárci krve na přítomnost protilátek anti‑HCV, což vedlo k vymizení iatrogenních infekcí, a populace nakažených krevní cestou již byla ve většině případů vyléčena či zemřela (9). Vzhledem k pozorovanému trendu lze na základě výše uvedeného očekávat, že subtyp 3a se stane v nejbližších letech dominantním v ČR.
Pozitivním jevem je klesající věk léčených pacientů a s tím související i menší zastoupení osob s významným poškozením jater (F3-F4). Asociace mezi stupněm poškození jater a věkem v době akvizice nákazy i diagnózy CHC byla opakovaně jasně prokázána (10, 11). Nižší věk léčených pacientů zřejmě souvisí s vyšším podílem PWID a s lepší dostupností diagnostiky a léčby CHC. Roli bude hrát i vyšší úspěšnost terapie, kdy jen minimum vyžaduje opakovanou terapii DAA, tzv. záchranný režim. Dobrou dostupnost léčby potvrzuje i zvyšující se podíl pacientů, u kterých je terapie zahájena do 1 roku od stanovení diagnózy infekce HCV (62 % v roce 2020).
Ve skupině aktivních uživatelů drog se stále daří léčit jen omezené množství jedinců z důvodu nízké compliance, i když i v této skupině pacientů dochází k postupnému nárůstu léčených (6,4 %, 5,4 % a 21,2 %). Dle EASL má být ale právě tato skupina v léčbě preferována pro vysoké riziko dalšího přenosu infekce (12).
Závěr
Jako efektivní se ukázala změna strategie získávání nových pacientů s chronickou infekcí HCV. Navázání spolupráce s organizacemi a zdravotnickými zařízeními, které pracují s drogově závislými, zřízení terénní ambulance i přednášková činnost mezi pracovníky uvedených zařízení, to vše vedlo k získání velkého počtu pacientů, kteří by se jinak k léčbě dostávali jen s obtížemi. Systematická práce s PWID a jejich podpůrnými organizacemi přináší výsledky i v podobě nárůstu počtu pacientů, kteří se k nám dostávají na doporučení svých příbuzných a kamarádů ze stejné komunity, kteří byli úspěšně léčeni na KICH FNB. Většinou se jedná o bývalé narkomany či klienty na dlouhodobé opioidní substituci.
Nelze očekávat, že pacienti z řad PWID přijdou k lékaři sami, ale je nutné pacienty aktivně vyhledávat. Navázání spolupráce s organizacemi zabývajícími se léčbou a poradenstvím PWID se ukazuje jako jediné možné řešení. Zároveň je třeba se obrnit vysokou mírou trpělivosti, protože spolupráce s PWID není ani zdaleka ideální. Výrazné snížení výskytu hepatitidy C v této extrémně rizikové části populace však ochrání velmi významnou část našeho obyvatelstva před infekcí HCV v budoucnosti.
KORESPONDENČNÍ ADRESA AUTORA:
MUDr. Petr Husa, Ph.D.
Klinika infekčních chorob LF MU a FN Brno Jihlavská 340/20, 625 00 Brno
Cit. zkr: Vnitř Lék 2021; 67(8): 455–458
Článek přijat redakcí: 22. 10. 2021
Článek přijat po recenzích: 15. 11. 2021
Sources
1. EASL recommendations on treatment of hepatitis C: final update of the series. CPG HCV. J Hepatol 2020; https://doi.org/10.1016/j.jhep.2020. 08. 018.
2. World Health Organization. Guidelines for the screening, care and treatment of persons with chronic hepatitis C infection. Updated version 2019. Dostupné na: https://www.who. int/news‑room/ fact‑sheets/ detail/hepatitis‑c.
3. Selvapatt N, Ward T, Harrison L, Lombardini J, Thursz M, McEwan P, Brown A. The cost impact of outreach testing and treatment for hepatitis C in an urban Drug Treatment Unit. Liver Int Off J Int Assoc Study Liver. 2017 Mar; 37 (3):345–353. PMID: 27566283
4. Kim H, Guerrero R, Reader SW, Daheri M, Balakrishnan M, Troisi CL, El‑Serag HB, Thrift AP. Low Yield of Hepatitis C Infection in an Outreach Screening Program in Harris County, Texas. Open Forum Infect Dis [Internet]. 2020 Jul 1 [cited 2021 Jan 31]; 7(ofaa191). Available from: https://doi.org/10.1093/ofid/ofaa191
5. Husa P ml, Husa P. Význam terénního testování v eliminaci hepatitidy C. Klin mikrobiol inf lék 2021; 27 (1): 13-17.
6. Acero Fernández D, Ferri Iglesias MJ, Buxó Pujolràs M, López Nuñez C, Serra Matamala I, Queralt Molés X, Aldeguer Manté X. Changes in the epidemiology and distribution of the hepatitis C virus genotypes in North‑Eastern Spain over the last 35 years. Gastroenterol Hepatol. Elsevier; 2018 Jan 1; 41(1): 2–11.
7. Krekulová L, Řehák V, Strunecký O, Nĕmeček V. Current Situation and Trends in the Hepatitis C Virus Genotype Distribution among Injecting Drug Users in the Czech Republic. Epidemiol Mikrobiol Imunol 2009; 58 (1): 84–89.
8. Kim H, Guerrero R, Reader SW, Daheri M, Balakrishnan M, Troisi CL, El‑Serag HB, Thrift AP. Low Yield of Hepatitis C Infection in an Outreach Screening Program in Harris County, Texas. Open Forum Infect Dis [Internet]. 2020 Jul 1 [cited 2021 Jan 31]; 7(ofaa191). Available from: https://doi.org/10.1093/ofid/ofaa191
9. Hůlek P, Urbánek P, et al. Hepatologie: 3. vydání 2018. Praha: Grada Publishing, a. s.; 2018.
10. Minola E, Prati D, Suter F, Maggiolo F, Caprioli F, Sonzogni A, Fraquelli M, Paggi S, Conte D. Age at infection affects the long‑term outcome of transfusion‑associated chronic hepatitis C. Blood. 2002 Jun 15; 99(12): 4588–4591. PMID: 12036892
11. de Oliveira AC, Bortotti AC, Nunes NN, El Bacha IAH, Parise ER. Association between age at diagnosis and degree of liver injury in hepatitis C. Braz J Infect, DiS. 2014 Sep 1; 18(5): 507–511.
12. Pawlotsky J‑M, Negro F, Aghemo A, Berenguer M, Dalgard O, Dusheiko G, Marra F, Puoti M, Wedemeyer H. EASL recommendations on treatment of hepatitis C: Final update of the series. J Hepatol. 2020 Nov 1; 73(5): 1170–1218.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Internal Medicine

2021 Issue 8
-
All articles in this issue
- Problematika antibiotické léčby u pacientů s covidem-19
- Aktivní vyhledávání a časná diagnostika HCV infikovaných osob
- Optimální hladina kalia u pacientů se srdečním selháním
- Lokalizovaná (unicentrická) forma Castlemanovy nemoci. Klinické projevy, diagnostika a léčba
- Glifloziny – nové léky pro pacienty se srdečním selháním?
- Renoparenchymatózní hypertenze – aktuality v diagnostice a léčbě
- Oboustranné vícečetné pneumatokély jako vzácná pozdní komplikace pneumonie covid-19
- Jaká jsou specifika syndromu diabetické nohy a proč potřebujeme mezioborová doporučení pro jeho diagnostiku a léčbu?
- Expertní konsenzus k významu deficitu železa a možnosti jeho korekce u pacientů se srdečním selháním
- Memorandum z jednání zástupců ČIS a ČPFS dne 6. 5. 2021 v Lékařském domě ČLS JEP v Praze
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue
- Renoparenchymatózní hypertenze – aktuality v diagnostice a léčbě
- Glifloziny – nové léky pro pacienty se srdečním selháním?
- Optimální hladina kalia u pacientů se srdečním selháním
- Problematika antibiotické léčby u pacientů s covidem-19
