Extraezofageální reflux (1. část) Epidemiologie, patofyziologie a diagnostika
Extraesophageal Reflux (Part 1) Epidemiology, Pathophysiology and Diagnostics
Extraesophageal reflux refers to reflux of the (duodeno)gastric content that reaches structures superior to the level of the upper esophageal sphincter. It has been implicated in the pathogenesis of several otolaryngological disorders, including posterior laryngitis, vocal folds nodules, paroxysmal laryngospasm, Reinke’s edema, vocal fold ulcers and granuloma, globus pharyngeus, subglottic and laryngotracheal stenosis. Moreover, recent investigations indicate, that it can play a role in chronic rhinosinusitis, chronic ear complaints, snoring and laryngopharyngeal carcinoma. Because of nonexisting simple and effective diagnostic instrument, cause-and-effect relationship is far from proven. The review sumarizes this controversial topic emphasizing recent investigation results regarding pathogenesis and diagnostic procedures. In spite of the lack of consensus concerning interpetation criteria, 24hour pH-metry still remains the gold diagnostic tool.
Key words:
gastroesophageal reflux, extraesophageal reflux, otolaryngologic manifestation, pathophysiology, diagnostics.
:
Karol Zeleník 1
; Pavel Komínek 1
; I. Stárek 2; E. Machytka 3
:
Otorinolaryngologická klinika FN, Ostrava
; přednosta doc. MUDr. P. Komínek, PhD., MBA
Otorinolaryngologická klinika LF UP a FN, Olomouc
1; přednosta prof. MUDr. I. Stárek, CSc.
Interní klinika FN, Ostrava
2; přednosta doc. MUDr. A. Martínek, CSc.
3
:
Otorinolaryngol Foniatr, 57, 2008, No. 3, pp. 143-150.
:
Comprehensive Reports
Extraezofageálním refluxem (EER) nazýváme reflux (duodeno) gastrického obsahu nad úroveň horního jícnového svěrače. V posledních letech byla prokázána jeho možná úloha v patogenezi mnoha ORL nemocí jako jsou zadní laryngitida, hlasivkové uzlíky, paroxyzmální laryngospasmus, Reinkeho edém, granulomy hlasivek, globus pharyngeus, subglotická a tracheální stenóza. Kromě toho nejnovější výzkumy naznačují, že EER by mohl hrát roli také při vzniku chronické rinosinusitidy, chronických středoušních zánětů, chrápání a laryngofaryngeálního karcinomu. Dokazování kauzální souvislosti je však složité, protože neexistuje jednoduchý a spolehlivý diagnostický nástroj. V tomto souhrnném článku autoři uvádějí nejnovější poznatky z patogeneze a diagnostiky extraezofageálního refluxu a uzavírají, že i přes nejednotnost v interpretaci výsledků zůstává ambulantní 24hodinová dvoukanálová pH–metrie zlatým diagnostickým standardem.
Klíčová slova:
gastroezofageální reflux, extraezofageální reflux, ORL manifestace, patofyziologie, diagnostika.
1. ÚVOD
I když byly první informace o možné souvislosti gastroezofageálního refluxu s některými ORL nemocemi publikovány již před více než 30 lety, většina otorinolaryngologů se touto problematikou začala zabývat až v posledních letech. Na reflux je stále více pomýšleno jako na možnou příčinu pacientových obtíží a při běžném ORL vyšetření jsou stále častěji cíleně vyhledávány jeho možné projevy. Stejně tak se zcela běžnou stává i léčba stavů s refluxem souvisejících.
Zejména v posledních 10 letech věnovala této problematice pozornost řada výzkumných center a byly popsány možné souvislosti mezi refluxem a nemocemi hrtanu, trachey, hltanu, ale i nosu, paranazálních dutin a středního ucha. Problematika vzájemného vztahu gastroezofageálního refluxu a nemocí ORL oblasti je však značně komplikovaná a jednotliví autoři se ve svých závěrech a doporučeních často liší.
V tomto přehledném článku jsme se pokusili shrnout současný stav problematiky se zaměřením na patofyziologii a diagnostiku. O klinické manifestaci extraezofageálního refluxu v ORL oblasti a jeho léčbě je pojednáno v článku Extraezofageální reflux (2. část) – ORL manifestace a léčba.
2. ZÁKLADNÍ POJMY
- Gastroezofageální reflux (GER) označuje návrat (duodeno)gastrického obsahu do jícnu. GER se vyskytuje i u zdravých lidí, a pokud nezpůsobuje žádné příznaky ani histologické změny sliznice jícnu, označuje se jako fyziologický GER (tab. 1).
- Gastroezofageální refluxní choroba (GERD) označuje situaci, kdy v důsledku návratu (duodeno)gastrického obsahu do jícnu dojde k rozvoji klinických obtíží a/nebo morfologických změn sliznice jícnu.
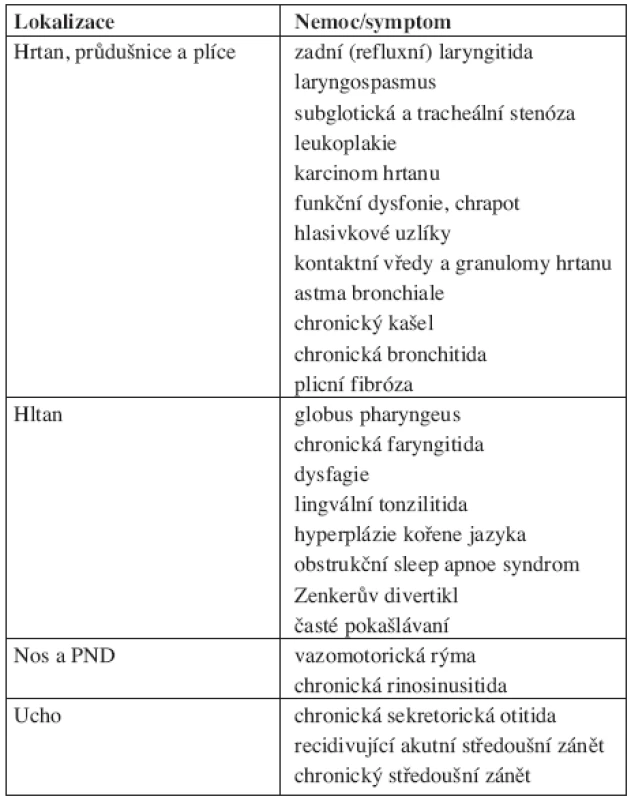
- Extraezofageální reflux (EER) je stav, kdy dojde k průniku refluxátu nad úroveň Killianova svěrače - do oblasti horních dýchacích a polykacích cest. Pro EER je používána řada synonym - laryngofaryngeální reflux, faryngeální kyselý reflux, ORL reflux, atypický reflux, supraezofageální reflux (20). V oblasti horních dýchacích a polykacích cest může EER vyvolat, spolupodílet se nebo udržovat celou řadu symptomů a nemocí, ze kterých většinu léčí otorinolaryngolog (tab. 2). Pokud EER nevyvolává žádné obtíže, označuje se jako fyziologický, pokud způsobuje, označuje se jako patologický. GERD a EER představují samostatné klinické jednotky, vyskytovat se mohou buď samostatně nebo současně (19, 20, 25).

3. HISTORIE
Je pravděpodobné, že obtíže související s GERD znali lidé již v antice. Již Galén kolem roku 200 př. Kr. použil termín „cardia“ pro označení gastroezofageálního spojení, a to na základě podobnosti symptomů vycházejících z této oblasti a ze srdce (20). Jasná souvislost mezi pálením žáhy, regurgitací a GERD však byla prokázána až ve 20. století (20). Peptická ezofagitida u dospělých byla poprvé popsána Winkelsteinem v roce 1935 v časopise JAMA (24). První významnou souvislost mezi GERD a laryngeálním postižením zaznamenali Cherry a Margulies v roce 1968, když u tří pacientů s kontaktními vředy hrtanu prokázali kontrastním vyšetřením jícnu pomocí barya významný reflux (6). V 70. a 80. letech se zmínky o EER objevovaly v odborné literatuře jen ojediněle. Významný průlom znamenala práce Wienera z roku 1987, ve které prokázal pomocí 24hodinové dvoukanálové pH-metrie u 78 % pacientů s příznaky EER průnik refluxátu nad Killianovo ústí (20).
4. EPIDEMIOLOGIE
V USA trpí příznaky GERD asi 75 milionů lidí, z nichž asi polovina udává také příznaky spojené s EER (13). Přesné určení prevalence EER není možné, protože se jedná o nehomogenní skupinu pacientů a závažnost jednotlivých příznaků výrazně kolísá. Příznaky a klinické známky EER jsou v USA zaznamenány u 4 % - 10 % pacientů přicházejících do ORL ambulancí (41).
5. SPOLEČNÁ PATOFYZIOLOGIE GERD A EER
GERD a příznaky EER vznikají jako důsledek zpětného toku (duodeno)gastrického obsahu do jícnu a horních dýchacích cest. Fyziologické pH žaludku je kolem 1–2, jícnu a hltanu asi 5–7. Jako refluxní epizoda při pH-metrickém vyšetření jícnu byl stanoven pokles pH pod 4.
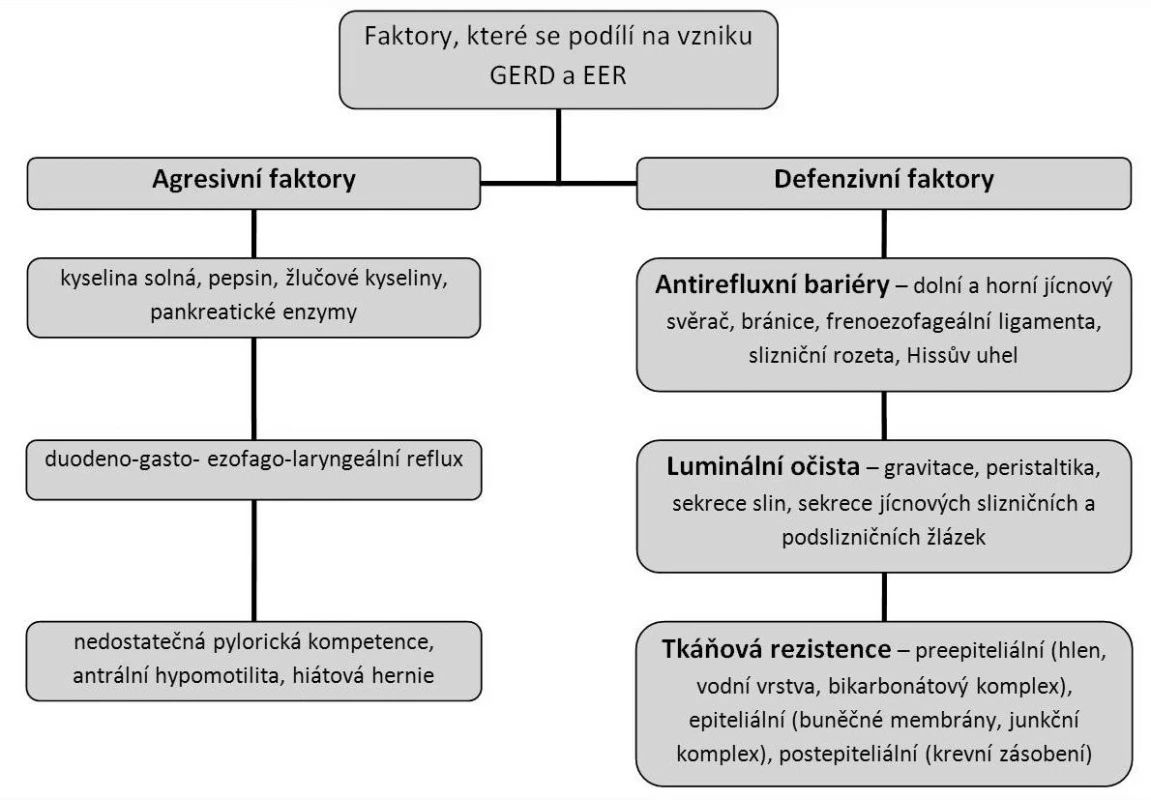
Samotný reflux však ještě neznamená nemoc. Aby došlo k rozvoji příznaků, musí agresivní faktory překonat obranné mechanismy (obr. 1). U různých pacientů může být příčinou vzniku nemoci zcela odlišná kombinace těchto faktorů, avšak klíčovým patogenetickým momentem je délka a stupeň expozice jednotlivých orgánů (jícen, hrtan, hltan, nos a paranazální dutiny, středouší atd.) refluxovanému (duodeno)gastrickému obsahu (24). Nejdůležitější patofyziologické mechanismy rozebíráme v následujícím textu podrobněji.
5.1 Luminální očista
Luminální očistou nazýváme soubor mechanismů, jejichž cílem je odstranit ze sliznice jícnu škodlivý refluxát. Její součástí jsou:
- Gravitace - přispívá k očistě jícnu ve vzpřímené poloze.
- Peristaltika - odstraňuje po refluxu hlavní část (až 90 %) bolusu jedním nebo dvěma stahy vyvolanými polknutím. Redukce frekvence nebo síly peristaltických vln způsobí opožděnou očistu jícnu.
- Sliny - obsahují bikarbonát, který neutralizuje zbytky kyseliny a růstové faktory (např. epidermální růstový faktor), které mají cytoprotektivní a hojivý účinek.
- Slizniční a podslizniční žlázky - alkalickou sekrecí přispívají k neutralizaci kyselého refluxátu.
- Tkáňová rezistence – dělíme ji na: preepiteliální (je tvořena povrchovým hlenem, vodní vrstvou a bikarbonáty ze submukózních žlázek, které udržují významný pH gradient mezi luminem jícnu a buněčným povrchem), epiteliální (jícnová sliznice je tvořená „těsným“ epitelem, odolným k pohybu iontů na intercelulární a celulární úrovni a velký význam mají také mezibuněčné lipidy, mucin, buněčné membrány, epiteliální transport a bikarbonáty) a postepiteliální (představuje mikrocirkulaci - krevní průtok se zvyšuje v závislosti na luminální aciditě, odvádí toxická agens – CO2, H+, buněčné zbytky a přivádí ochranné agens – kyslík a metabolické substráty sloužící k výživě buněk) (24).
Dobu nutnou k návratu pH na neutrální hodnotu po předchozím refluxu označujeme jako čas kyselé expozice = doba luminální očisty (angl. esophageal acid clearence time). Představuje důležitý parametr k posouzení funkce jícnu. Průměrnou dobu luminální očisty lze určit analýzou 24hodinové pH-metrie, když vydělíme celkový čas pH pod 4,0 počtem epizod. Prodleva v očistě je ve spánku, kdy není polykání, není salivace a nepůsobí gravitace (24, 25).
5.2 Karboanhydráza
Karboanhydráza (carbonic anhydrase – CA) je jedním z ochranných faktorů epitelových buněk jícnu a hrtanu. CA je enzym, který katalyzuje reverzibilní hydrataci CO2. Při tomto procesu vznikají bikarbonátové ionty, které jsou aktivním transportem přesouvané do extracelulárního prostoru, kde neutralizují kyselý refluxát. Nepřímo tak snižují také aktivitu pepsinu.
Dosud bylo identifikováno 11 aktivních izoenzymů CA. Jícnový epitel produkuje CA-I, CA-II, CA-III a CA-IV, čímž výrazně přispívá k neutralizaci kyselého obsahu. U pacientů s GERD je v porovnání s kontrolní skupinou vyšší produkce CA-III a také u nich dochází k redistribuci CA-III z bazální oblasti do suprabazálního kompartmentu. Tímto dochází ke zvýšení pufrovací kapacity a k lepší ochraně epitelu jícnu před kyselým refluxátem. Naproti tomu u pacientů s EER nebyla v hrtanu prokázána změna distribuce CA-III z bazální do suprabazální oblasti a u 64 % pacientů byla hladina CA-III snížená nebo dokonce nebyla CA-III vůbec přítomna (17). Důležitý je také poznatek o lokalizaci CA-III v hrtanu, kdy bylo prokázáno signifikantně nižší zastoupení CA-III v oblasti hlasivek v porovnání se zadní komisurou. Tento fakt může hrát roli v ochraně zadní komisury a být jedním z důvodů, proč je výskyt nádorů v oblasti zadní komisury zřídkavý (17).
5.3 Dolní jícnový svěrač
Dolní jícnový svěrač někteří autoři považují jenom za funkční jednotku, zatímco jiní mluví o silném prstenci cirkulární hladké svaloviny, která je charakterizována zónou vysokého tlaku v délce 2-4 cm a funkčními a rentgenovými známkami svěrače (24). Tlak dolního jícnového svěrače kolísá od minuty k minutě s typickým vrcholem před začátkem žaludeční kontrakce. Jsou popsány 3 nejdůležitější mechanismy inkompetence v oblasti gastroezofageální junkce, které se mohou vzájemně kombinovat:
A) Přechodné relaxace dolního jícnového svěrače jsou pokládány za základní příčinu vzniku GERD. Jde o reflex zprostředkovaný mozkovým kmenem, ke kterému dochází při rozpětí žaludku jídlem nebo plynem. Cílem tohoto reflexu je snížit rozpětí žaludku. Za další možnou aferentní stimulaci se považuje faryngeální podráždění.
Hovoříme-li o přechodných relaxacích, měla by být splněna 3 kritéria - nezávislost na polykání, delší doba trvání (15-60 sekund) a spojení s kyselým refluxem. U normálních osob jsou přechodné relaxace potlačeny vleže na zádech. Reflux v poloze na zádech je považován za příznak GERD.
Od přechodných relaxací je potřeba odlišovat tzv. spontánní relaxace, které jsou kratší, vyskytují se i u zdravých osob 20–30krát za den a může nebo nemusí při nich docházet k refluxu.
B) Hypotenzní (trvale defektní) dolní jícnový svěrač je definován jako trvale snížený tlak v oblasti dolního jícnového svěrače. Ke snížení tonusu dolního jícnového svěrače přispívají:
- Léky - nesteroidní antirevmatika, anestetika, anticholinergika, beta - blokátory, benzodiazepiny, blokátory kalciového kanálu, dopamin, fentolamin, isoprenalin, meperidin, nitráty, opiáty, progesteron, prostaglandiny, teofylin.
- Potraviny - cibule, česnek, čerstvé pečivo, čokoláda, tuky, máta peprná.
- Nápoje - alkohol, cola, džusy (zejména citrusové a rajčatové), káva (i bez kofeinu).
- Kouření, které navíc prodlužuje očistu jícnu od kyseliny snížením salivace.
- Horizontální poloha bez dostatečného zvýšení hlavy, zvedání těžkých břemen, předklánění, velké porce jídla, požití jídla před ulehnutím
- Obezita.
- Těhotenství (hormonální a mechanické vlivy).
- Nazogastrická intubace (24).
C) Hiátová hernie redukuje funkci dolního jícnového svěrače změnou anatomických poměrů. K udržování refluxu dále přispívá zachytávání refluxátu ve vaku hernie. S poklesem tlaku v jícnu před peristaltickou vlnou může vyšší tlak ve vaku hernie vytlačit její obsah zpět do jícnu. Jakmile dorazí peristaltická vlna, je obsah přesunut zpět do vaku hernie. Celý tento jev se nazývá re-reflux. Výsledkem je, že u pacientů s hiátovou hernií dochází k neúplné neutralizaci jícnové kyseliny slinami, protože před každým polknutím přichází do jícnu z vaku hernie nový refluxát (24, 25, 42).
Mezi další možné příčiny inkompetence dolního jícnového svěrače patří mechanický defekt dolního jícnového svěrače, krátká intraabdominální část jícnu, porucha fixace dolního jícnu a kardie s následnou nedomykavostí gastroezofageálního přechodu, porušená slizniční rozeta a otupený Hissův úhel (25).
5.4 Složení refluxátu
Složení refluxátu je dalším důležitým faktorem, na kterém závisí vznik a závažnost GERD a EER. Valná část studií pokládá za základní škodlivé faktory kyselinu chlorovodíkovou (HCl) a pepsin, zatímco role žlučových kyselin a trypsinu není zcela jasná (25). Současným působením nízkého pH a pepsinu dochází k mnohem výraznějšímu poškození sliznice v porovnání se samotným kyselým pH (51, 52).
- Pepsin je hlavní proteolytický enzym gastrointestinálního traktu. Je produkován v žaludečních mucinózních buňkách v neaktivní formě jako pepsinogen. K jeho aktivaci dochází v kyselém prostředí. Maximální enzymatická aktivita pepsinu je při pH 2,0 a je inaktivován při pH 6,5. Stabilní však zůstává až do pH 8,0 a v případě poklesu pH pod 6,5 může být opět reaktivován. Například při pH 7,0 a teplotě 37 °C zůstává pepsin stabilní po dobu 24 hodin a po opětovné acidifikaci na pH 3,0 získává 79 % své původní aktivity (15, 17). Aktivní pepsin na sliznicích jícnu a hrtanu zvyšuje tkáňovou permeabilitu a způsobuje buněčnou disrupci.
- Žlučové kyseliny jsou také důležitým faktorem přispívajícím k poškození sliznic. V buňkách mohou soli žlučových kyselin v nízkých koncentracích poškozovat mitochondriální funkci a ve vysokých koncentracích se stávají cytotoxickými a účinkují jako mutageny. Jejich vyšší koncen-trace byla zaznamenána u pacientů s erozivní ezofagitidou, strikturami a Barrettovým jícnem. Usuzuje se, že příčinou závažnějšího slizničního poškození je právě synergické působení kyseliny a žluče (25).
5.5 Helicobacter pylori
Výsledky prací zabývajících se vztahem mezi Helicobacter pylori a GERD jsou kontroverzní a panuje spíše názor, že Helicobacter pylori nehraje roli v etiopatogenezi GERD. Část autorů zastává názor, že i když je Helicobacter pylori příčinou gastritidy, má pravděpodobně protektivní účinek proti výskytu těžké ezofagitidy, protože gastritida způsobí snížení sekrece žaludeční kyseliny. Druhá skupina autorů zdůrazňuje negativní vliv toxinů uvolňovaných Helicobacter pylori a považuje jeho úlohu při vzniku GERD za důležitou (24).
5.6 Porucha evakuace žaludku, dysmotilita žaludku a funkční pylorická inkompetence
Jsou faktory, které se mohou významně podílet na vzniku GERD a EER.
6. PATOFYZIOLOGICKÁ SPECIFIKA VZNIKU A PŮSOBENÍ EER
Mezi GERD a EER existuje mnoho patofyziologických i klinických odlišností (20, 21, 41). Zatímco u pacientů s GERD je za nejdůležitější faktor jejího vzniku pokládána abnormalita dolního jícnového svěrače, u pacientů s EER je to dysfunkce horního jícnového svěrače (21, 38). Nejdůležitějšími patofyziologickými mechanismy, následkem kterých dochází ke snížení tonu horního jícnového svěrače a následné epizodě EER jsou:
- a) reflexní relaxace horního jícnového svěrače po rychlé distenzi jícnu způsobené GER,
- b) trvalá hypotonie horního jícnového svěrače,
- c) spontánní relaxace horního jícnového svěrače,
- d) s polykáním související relaxace horního jícnového svěrače,
- e) stresové faktory (7).
Existují dvě hypotézy o tom, jakým mechanismem vyvolává žaludeční kyselina mimojícnové patologické odezvy, přičemž oba mechanismy mohou působit souběžně. První předpokládá přímé poškození sliznic kyselinou a pepsinem po průniku nad horní jícnový svěrač. Podle druhé kyselina v distálním jícnu stimuluje vagové reflexy, které způsobují konstrikci, dráždění a chronické pokašlávání. To způsobuje drobné trhliny a slizniční léze s následným jizvením (41).
Sliznice horních dýchacích cest je mnohem náchylnější (až 100x více) k poškození složkami refluxátu v porovnání se sliznicí jícnu, který má poměrně sofistikované mechanismy luminální očisty (21). Je to podmíněno odlišným histologickým složením (dlaždicový epitel jícnu versus cylindrický řasinkový epitel hrtanu), molekulárně biologickými vlastnostmi buněk (menší obsah a odlišná distribuce karboanhydrázy) a absencí některých obranných mechanismů (slina, gravitace).
V distálním jícnu se až 50 refluxních epizod (pH nižší než 4,0) za 24 hodin považuje za fyziologický stav. Naproti tomu sliznice hrtanu je mnohem zranitelnější, a proto i nízká enzymatická aktivita pepsinu (až do pH 6,5) a krátká doba expozice (jenom 3 epizody za týden) může způsobit její poškození (15, 51, 52).
Následkem působení pepsinu na epiteliální buňky sliznice hrtanu dochází ke snížení produkce jejich protektivních stresových proteinů Sep70 a Sep53 (16). Kromě toho pepsin snižuje hladinu CA-III v buňkách, čímž omezuje produkci bikarbonátu. Následkem toho zůstává pH po delší dobu nízké, aktivita pepsinu vyšší a vzniká circulus vitiosus. V praxi tento rozdíl v zranitelnosti sliznice jícnu a hrtanu znamená, že pacienti s laryngeálními projevy EER (např. zadní laryngitidou či granulomy) nemusí mít žádné příznaky GERD a mohou mít i zcela normální nález při ezofagogastrofibroskopii (41).
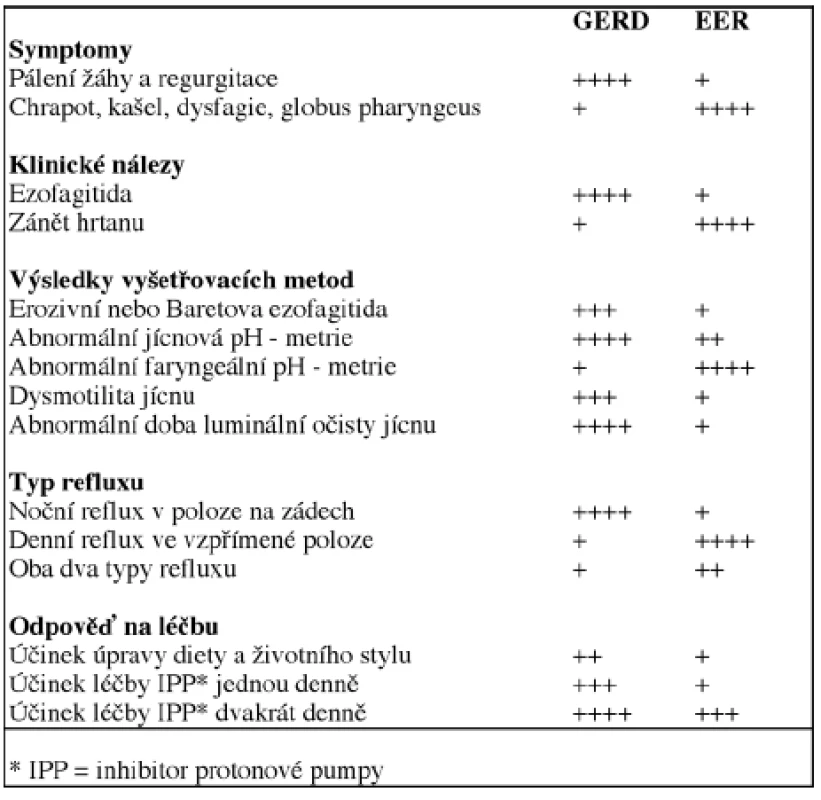
Následkem poškození sliznice hrtanu refluxátem dochází ke snížení reflexu addukce hlasivek (laryngeal adductor reflex). Reflex addukce hlasivek je mozkovým kmenem řízený obranný respirační reflex a jeho úlohou je způsobit addukci hlasivek po podráždění sliznice hypofaryngu a supraglotické oblasti, a tím zabránit aspiracím potravy pod hlasivky. Při snížení tohoto reflexu dochází k polykacím obtížím, aspiracím a další traumatizaci sliznice hrtanu a trachey (2, 45). Rozdíly mezi GERD a EER komplexně shrnuje tabulka 3.
7. DIAGNOSTIKA EER, pH-metrie
Diagnostika EER a určení jeho podílu na obtížích pacienta nejsou jednoduché. Vysoce senzitivní a specifický indikátor EER zatím neexistuje. Svědčí o tom i množství vyšetření, která se v diagnostice EER využívají. Nejjednodušším a nejpřínosnějším vyšetřením je vizuální vyšetření hrtanu a ambulantní 24hodinová dvoukanálová pH-metrie s jícnovým a hltanovým senzorem (dále v textu jen dvoukanálová pH-metrie) (35). Avšak i nálezy těchto vyšetření je nutné vždy interpretovat spolu s klinickými obtížemi pacienta. O laryngeálních známkách EER je pojednáno v článku Extraezofageální reflux (2. část) – ORL manifestace a léčba, v části „EER a nemoci hrtanu“.
7.1 Dvoukanálová pH-metrie
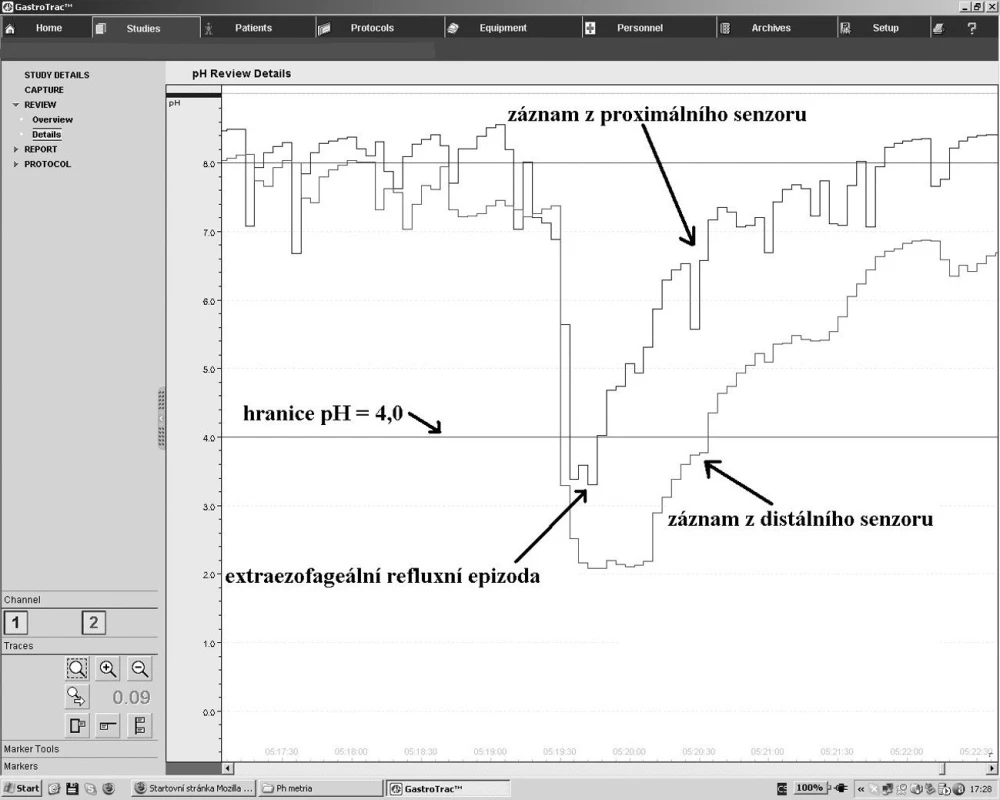
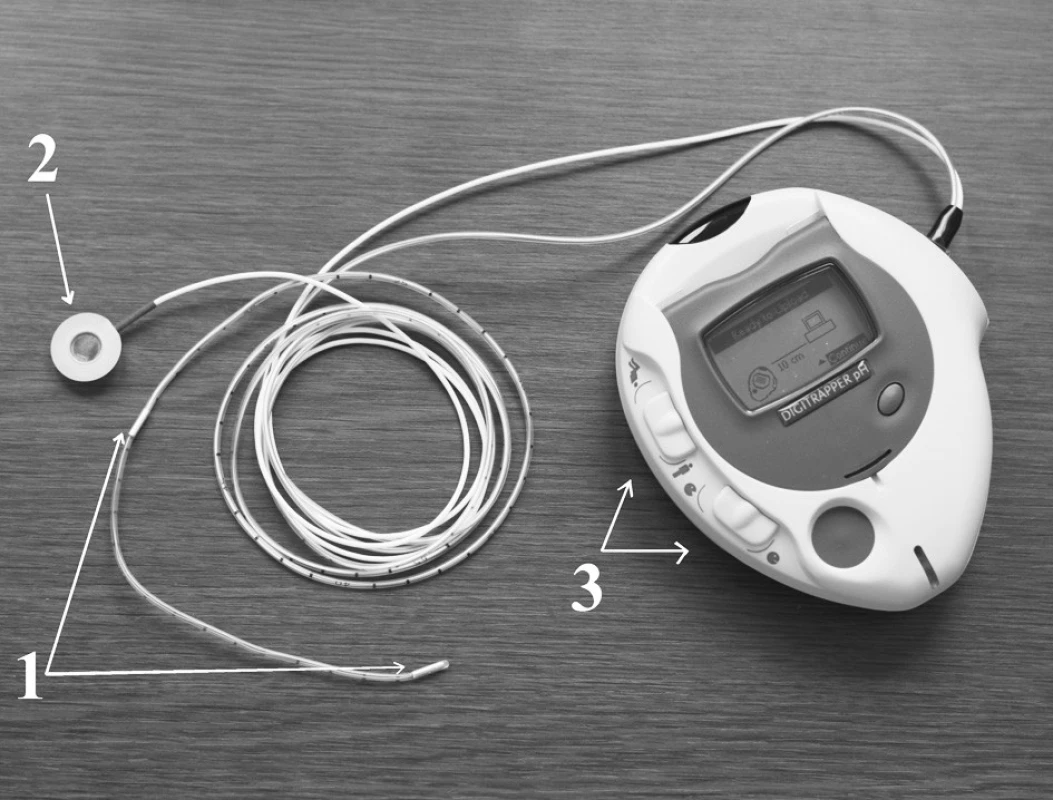
Dvoukanálová pH-metrie je v současné době považována za zlatý standard v diagnostice EER (obr. 2, obr. 3, obr. 4). Je dobře tolerována většinou pacientů a její senzitivita je 75–85%. pH-metrické vyšetření s jedním senzorem umístěným 5 cm nad úroveň dolního jícnového svěrače (standardně jej provádí většina gastroenterologických pracovišť) je vhodné jenom na průkaz GERD a v diagnostice EER je nedostatečné. Důvodem je, že abnormální pH-metrický nález ze senzoru umístěného 5 cm nad úrovní dolního jícnového svěrače neznamená, že pacient musí mít EER, a opačně, normální pH-metrický nález v této oblasti nevylučuje možnost EER (35, 36).
Dvoukanálovou pH-metrii lze v zásadě provést třemi způsoby (obr. 2):
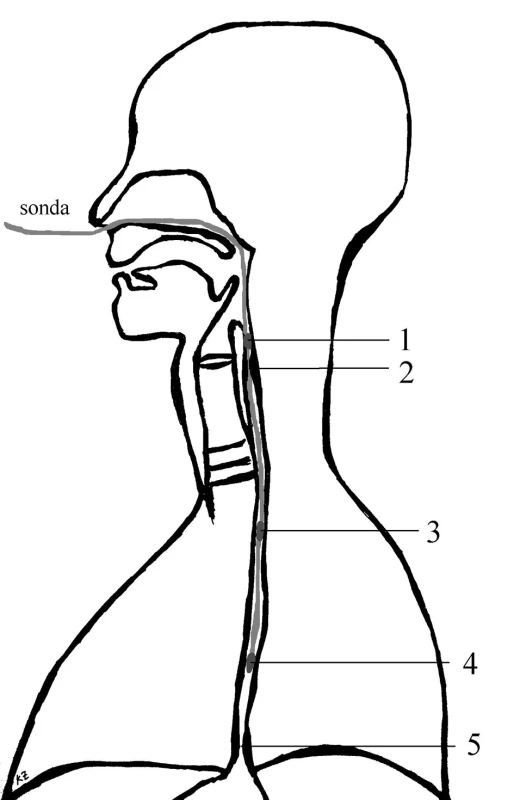
- Distální senzor je umístěn 5 cm nad dolním jícnovým svěračem a proximální 15 cm nad ním v oblasti horního jícnu pod úroveň horního jícnového svěrače. Nevýhodou tohoto vyšetření je, že z dat získaných z proximálního senzoru nemůžeme s jistotou na EER usuzovat, protože horní jícnový svěrač představuje nejdůležitější bariéru bránící průniku refluxátu do horních dýchacích a polykacích cest. Přesto tento způsob vyšetření někteří autoři doporučují, a to hlavně kvůli přesnému určení GERD (41).
- Proximální senzor je umístěn za vizuální kontroly 1 - 3 cm nad úroveň horního jícnového svěrače a distální senzor 15 cm pod ním. Tímto způsobem určíme přesný počet refluxů dosahujících nad úroveň horního jícnového svěrače. Nevýhodou je, že distální senzor není v přesné pozici 5 cm nad dolním jícnovým svěračem a data z něj získaná nelze interpretovat podle kritérii pro GERD stanoveným DeMeesterem. Pro přesné určení EER je však tato metoda postačující (35, 36).
- Senzory jsou individuálně umístěny tak, že distální je přesně 5 cm nad dolním jícnovým svěračem a proximální 1,5–2 cm nad horním jícnovým svěračem. Výhodou tohoto způsobu je, že lze současně interpretovat výsledky z proximálního i distálního senzoru. Nevýhodou jsou větší technické a časové nároky a problém s přesnou lokalizací (standardní vzdálenosti mezi senzory jsou 10, 15, 18, 20, 21, 22, 24 a 26 cm).
V 80. a 90. letech 20. století zhoršoval pH-metrickou diagnostiku EER výskyt tzv. „pseudofaryngeálního refluxu“, ke kterému docházelo při umístění horního senzoru příliš vysoko nad úroveň horního jícnového svěrače, kde již nebyl kryt sliznicí. To mělo za následek vysychání senzoru a pokles pH. Tento problém vyřešilo zjištění, že u pseudofaryngeálního reflexu, na rozdíl od skutečných refluxních epizod, klesá pH pozvolně. Postma a kol. stanovili 4 kritéria, které by měla být současně splněna, aby pokles pH v proximálním senzoru mohl být považován za epizodu EER:
- Pokles pH ≤ 4,0 (práce posledních let zabývající se funkcí a stabilitou lidského pepsinu ukazují, že pepsin je aktivní, a tedy může poškozovat tkáně) i při vyšším pH, a proto někteří autoři obhajují použití hladiny pH ≤ 5,0 jako kritérium refluxní epizody pro EER).
- Pokles v proximálním senzoru musí následovat ihned po poklesu v distálním senzoru.
- Změny pH v průběhu jídla a pití se nepočítají.
- Pokles pH musí být rychlý a ostrý (36).
Široce diskutovanou a neuzavřenou otázkou v pH-metrické diagnostice EER zůstává, jak dlouhá expozice hrtanu a dalších oblastí horních dýchacích a polykacích cest refluxátem je ještě fyziologická. Jedna skupina autorů (Little, Delahunty a Cherry, Koufman) zastává názor, že každá epizoda EER je ve své podstatě patologická (20, 23). Druhá skupina autorů (Toolhill, Smit, Vincent) poukazuje na ojedinělé epizody EER i u zcela asymptomatických jedinců a jako patologický EER hodnotí až několik refluxních epizod, nejčastěji 3-7 za 24 hodin (44, 48). Postma uvádí, že ke zhodnocení výsledků dvoukanálové pH-metrie je nutno přistupovat individuálně (36). Podle tohoto autora je každá jednotlivá epizoda EER patologická, avšak mezi ní a obtížemi pacienta nemusí být příčinná souvislost (epizoda EER nemusí vyvolat obtíže, stejně tak jako například kolonizace hltanu patogenem do určité koncentrace nemusí vyvolat známky zánětu). Proto je vždy nutné posuzovat epizody EER spolu s klinickými obtížemi pacienta. Tak například u pacientů se subglotickou stenózou, otokem hrtanu, leukoplakií nebo opakujícími se granulomy je i jednotlivá epizoda EER považovaná za patologickou. A naopak, jedna nebo dvě refluxní epizody u zcela asymptomatických jedinců s normálním laryngoskopickým nálezem mohou být považovány za fyziologický stav (36). Protože délka jednotlivých epizod může značně kolísat, přesnějším údajem k posouzení závažnosti EER se jeví celková délka expozice sliznice refluxátu (doba luminální očisty). Protože typický průběh EER a nemocí s ním souvisejících je chronický a intermitentní, negativní nález při jednotlivém pH-metrickém vyšetření EER nevylučuje a při silném klinickém podezření na EER je nutné vyšetření zopakovat.
Provedení pH-metrie jícnu spadá do odbornosti gastroenterologie (odbornost 105), je v sazebníku výkonů pod kódem 15160 a je ohodnoceno 844 body. Ph–metr se dá pořídit do ceny 180 000 Kč. Antimonové sondy se dvěma senzory stojí cca 6000 Kč a lze s nimi provést 8–12 vyšetření.
7.2 Další metody používané k vyšetření EER
- Ezofagogastrofibroskopie není pro určení EER vhodná. Refluxní ezofagitida bývá prokázána jen u malé části pacientů s EER. Vyplývá to z rozdílné patofyziologie EER a GERD. Pokud je refluxní ezofagitida u pacientů s příznaky EER prokázána, jedná se nejčastěji o koincidenci EER a GERD (41).
- Jícnová manometrie představuje důležitou metodu na posouzení motility jícnu a funkce obou svěračů a přispívá tak k odhalení primárních a sekundárních funkčních poruch jícnu, které mohou být za vznik EER odpovědné (24).
- Vícekanálové monitorování nitrojícnové impendance (multichannel intraluminal impedance) je nová metoda, pomocí které se dají monitorovat i nekyselé refluxy. Katetr se 6 elektrodami umožňuje určit i složení refluxátu (tuhý, tekutý, vzduch) a výšku, které refluxát v jícnu dosáhl (1).
- Endoskopické vyšetření polykacího aktu a citlivosti hrtanu (flexible endoscopic evaluation of swallowing with senzory testing) slouží k určení citlivosti reflexu addukce hlasivek, přičemž jeho snížení je nejčastěji způsobeno EER. Při vyšetření se dráždí sliznice hrtanu těsně před arytenoidním hrbolem impulzem postupně se zvyšující intenzity do té doby, kdy dojde k addukci hlasivek (2, 45).
- Průkaz pepsinu pomocí ELISA testu se zatím používá jenom experimentálně, v budoucnu však pravděpodobně nahradí zatím nejvíce používanou dvoukanálovou pH-metrii. O optimalizaci této metody se snaží tým pracovníků z „Center for Voice and Swallowing Disorders“ z Wake Forest University ve Winston - Salem v Severní Karolíně (15, 17, 36).
- Diagnosticko-terapeutický test spočívá v podávání inhibitoru protonové pumpy 2x denně (nejčastěji 20 mg omeprazolu nebo 30 mg lansoprazolu) po dobu 3-6 měsíců. Některými autory je používán jako alternativa dvoukanálové pH–metrie (41).
8. ZÁVĚR
O existenci extraezofageálního refluxu není v dnešní době pochyb. Pro jeho komplikovanou a komplexní patofyziologii je určení jeho podílu na obtížích pacienta i přes velký rozvoj diagnostických metod stále problémem. I přestože existují určité interpretační nejednotnosti, je současným zlatým standardem v diagnostice extraezofageálního refluxu ambulantní 24hodinová dvoukanálová pH–metrie. Vyvinutí senzitivnějších a lépe interpretovatelných diagnostických metod je výzvou do budoucna.
Literatura je uvedena na konci článku Extraezofageální reflux, (2. část) – ORL manifestace a léčba.
Došlo 9. 4. 2008 MUDr. Karol Zeleník
ORL klinika FN Ostrava
17. listopadu 1790
708 00 Ostrava
e-mail: karol.zelenik@fnspo.cz
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)Article was published in
Otorhinolaryngology and Phoniatrics

2008 Issue 3
-
All articles in this issue
- Auditory Neuropathy
- Spontaneous Subserous Pharyngolaryngeal Bleeding
- Middle Ear Inflammation on the Basis of Chronic Purulent Middle Ear Inflammation with Cholesteatoma
- Comparison of Voice and Life Quality and Stroboscopy after a Lasersurgery and Radiotherapy
- A Contribution to Application of Videostroboscopy in Otorhinolaryngology
- Extraesophageal Reflux (Part 1) Epidemiology, Pathophysiology and Diagnostics
- Extraesophageal Reflux (Part 2) ORL Manifestation and Therapy
- The Role of Chemotherapy in the Treatment of Head and Neck Carcinoma
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Extraesophageal Reflux (Part 2) ORL Manifestation and Therapy
- Middle Ear Inflammation on the Basis of Chronic Purulent Middle Ear Inflammation with Cholesteatoma
- Extraesophageal Reflux (Part 1) Epidemiology, Pathophysiology and Diagnostics
- Auditory Neuropathy
