Diagnostika Menierovej choroby pomocou objektívnych vyšetrovacích metód
Diagnostics of Meniere’s Disease by Objective Methods of Examination
Meniere’s disease in a disease, which is characterized by three basic symptoms: vertigo hearing disorders and “humming” and/or feeling of pressure in the ear. The diagnostics of Meniere’s disease is increasingly based on symptomatology and clinical course of the disease rather than the results of objective tests. Although an objective test, which could diagnose Meniere’s disease univocally, is still missing and in order to confirm or exclude under the diagnosis all circumstances, attention is more and more paid to the possibility of using objective methods of examination. The authors examined, in the course of two years, 82 patients, where Meniere’s disease was supposed to occur. The patients were divided to three groups: the established Meniere’s disease (34 patients) probable Meniere’s disease (24 patients) and possible Meniere’s disease (24 patients).
The paper describes the results of examination is these patients – oto-acoustic emissions, stem evoked potentials, analysis of the results of evoked potentials by means of auditory masking, examination of vestibular evoked potentials, caloric tests, electrocochleography Meniere’s, and NMR examinations.
In our opinion, the examination of patients with Meniere’s disease by means of objective methods of examination is a standard diagnostic procedure. The evaluation of all results accents the precision of diagnosis establishment and contributes to diagnosis of early stage of the disease. The early discovery extends the possibilities of selecting a broader spectrum of therapy and postpones definitive changes in the sensory epithelium of inner ear.
KEYWORDS:
Meniere’s disease, vertigo, tinnitus, hypoacusis, objective examination methods, VEMP, OAE, BERA, CHAMP, ECoChg (electrocochleograpy), caloric test
:
S. Krempaská; J. Kovaľ; J. Mihaľková
:
Klinika otorinolaryngológie a chirurgie hlavy a krku UNLP, Košice
primár prof. MUDr. J. Kovaľ, CSc.
:
Otorinolaryngol Foniatr, 65, 2016, No. 1, pp. 3-8.
:
Original Article
Menierova choroba je charakterizovaná troma základnými symptómami – závrat, porucha sluchu a hučanie alebo pocit tlaku v uchu. Diagnostika Menierovej choroby je stále postavená viac na symtomatológii a klinickom priebehu choroby ako na výsledkoch objektívnych testov. Hoci v súčasnosti stále neexistuje objektívny test, ktorý by Menierovu chorobu jednoznačne a za každých okolností potvrdil alebo vylúčil, stále viac sa upozorňuje na možnosti využitia a prínos objektívnych vyšetrovacích metód.
V priebehu dvoch rokov (2011–2012) sme vyšetrili 82 pacientov s predpokladom Menierovej choroby. Pacienti boli rozdelení do troch skupín: definitívna Menierova choroba (34 pacientov), pravdepodobná Menierova choroba (24 pacientov) a možná Menierova choroba (24 pacientov).
V práci uvádzame výsledky vyšetrení týchto pacientov – otoakustické emisie, kmeňové evokované potenciály, analýzu výsledkov evokovaných potenciálov pomocou maskovania, vyšetrenie vestibulárne evokovaných potenciálov, kalorickej skúšky, elektrokochleografie a NMR vyšetrenia.
Vyšetrenie pacientov s Menierovou chorobou pomocou objektívnych vyšetrovacích metód považujeme za štandardný diagnostický postup. Zhodnotenie všetkých výsledkov zvýrazňuje presnosť stanovenia diagnózy a výrazne prispieva k diagnostike včasného štádia choroby. Skoré odhalenie rozširuje možnosti výberu širšieho spektra liečby a spomalenie definitívnych zmien na zmyslovom epiteli vnútorného ucha.
KĽÚČOVÉ SLOVÁ:
Menierova choroba, vertigo, tinnitus, hypacusis, objektívne vyšetrovacie metódy, VEMP, OAE, BERA, CHAMP, ECoChg, kalorická skúška.
ÚVOD
Menierova choroba bola prvýkrát definovaná Prosperom Menierom v roku 1861 triádou symptómov – záchvatovité závraty, porucha sluchu a tinitus. Závraty sú veľmi intenzívne, často spojené aj s vegetatívnymi príznakmi (nauzea, vomitus, potenie), trvajúce minimálne 20 minút. Porucha sluchu je senzorineurálneho typu, býva zvyčajne prechodná, viazaná na obdobie záchvatu. Po odznení ataku dôjde k úprave na normu, no neskôr sa porucha stáva trvalou. Poruchu sluchu môžu sprevádzať ušné šelesty rozličného spektra a intenzity a/alebo pocit zaľahnutia, tlaku v uchu (2, 5, 11, 12, 13, 15).
Etiológia Menierovej choroby známa nie je. Aj napriek tomu, že sa nie vždy našiel korelát medzi histologickým nálezom hydropsu labyrintu post mortem a klinickým obrazom pacienta pred smrťou, všeobecne sa akceptuje rozšírenie endolymfatického priestoru vnútorného ucha ako priama príčina Menierovej choroby (11, 13, 15).
Genetická predispozícia u pacientov s tzv. familiárnou formou Menierovej choroby sa udáva v 2,6 až 12 % prípadov. Ide o autozómovo-dominantnú dedičnosť so 60% penetráciou (5). Genetické vyšetrenia stále otvárajú otázku úlohy autoimunitného systému v etiopatogenéze choroby hlavne pri obojstrannej Menierovej chorobe (2).
Diagnostika Menierovej choroby je zvyčajne založená na dôkladnej anamnéze pacienta a zhodnotení tónovej audiometrie pri súčasnom vylúčení iných príčin symptómov (15). Ťažkosti pri stanovení diagnózy často spôsobuje rozličná interpretácia vážnosti symptómov u jednotlivých pacientov ako aj ich menlivá intenzita v kratšom časovom období.
V roku 1995 Americká akadémia otorinolaryngológie a chirurgie hlavy a krku definovala 4 stupne presnosti diagnostiky Menierovej choroby (3).
Kritéria zaradenia do skupín boli nasledovné. Prvá skupina: Menierova choroba možná – záchvatovité vertigo bez zistenej poruchy sluchu, fluktuujúca alebo trvalá porucha sluchu s instabilitou, bez atakov typického vertiga. Druhá skupina: pravdepodobná Menierova choroba – jeden záchvat vertiga, audiometricky potvrdená porucha sluchu aspoň pri jednom vyšetrení, tinnitus, pocit tlaku v uchu. Tretia skupina: definitívna Menierova choroba – dva a viac atakov závratov trvajúcich minimálne 20 minút, audiometricky potvrdená porucha sluchu, tinnitus a pocit plnosti v uchu. Štvrtá skupina: Menierova choroba istá – histopatologické potvrdenie endolymfatického hydropsu (3).
V poslednej dobe sa čoraz častejšie poukazovalo na potrebu zavedenia presnejších diagnostických testov. Rozšírením spektra objektívnych vyšetrovacích metód sa viaceré zaradili medzi diagnostické štandardy. Senzitivita a špecificita týchto vyšetrení je stále diskutovanou témou, no ich prínos v diagnostike je čoraz väčší (4).
Cieľom tejto práce je zhrnúť možnosti objektívneho vyšetrenia stavu kochleárnej a vestibulárnej funkcie vnútorného ucha u pacientov s Menierovou chorobou. V diskusii budeme prezentovať náš vyšetrovací postup a výsledky spoľahlivosti jednotlivých objektívnych vyšetrovacích metód analýzou vlastného súboru pacientov v dvoch skupinách, a to: definitívna Menierova choroba a pravdepodobná Menierova choroba.
MATERIÁL A METODIKA
V roku 2011 a 2012 sme vyšetrili 82 pacientov odoslaných s pracovnou diagnózou – Menierova choroba. V tomto súbore bolo 65 žien a 17 mužov. Najmladší pacient mal 18 rokov, najstarší 73, vekový priemer pacientov bol 45,2 roka (tab. 1).
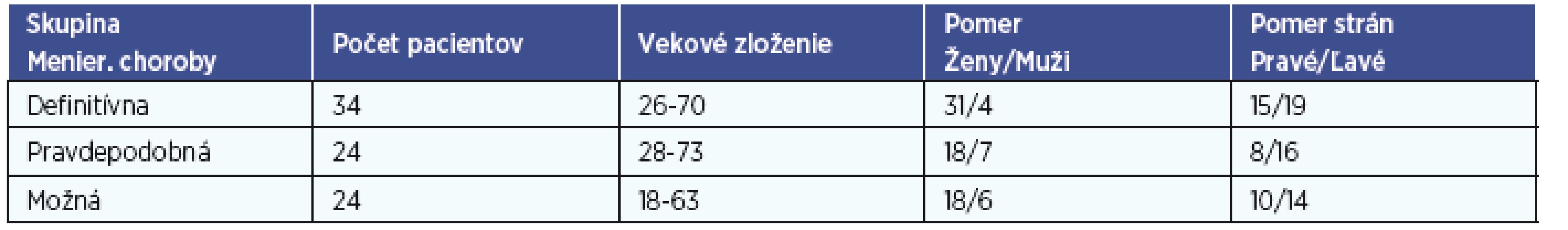
Podľa klasifikácie stanovenej Komisiou Americkej spoločnosti otolaryngológie, chirurgie hlavy a krku pre sluch a rovnováhu kritéria zaradenia do skupiny definitívna Menierova choroba splnilo 34 pacientov, do skupiny pravdepodobná Menierova choroba 24 pacientov a rovnako 24 pacientov sme zaradili do tretej skupiny Menierova choroba možná (tab. 1).
Pacienti podstúpili komplex vyšetrení - otomikroskopia, tónová audiometria, slovná audiometria, tympanometria, vyšetrenie stapediálnych reflexov, vyšetrenie otoakustických emisií, kmeňové evokované potenciály, analýza výsledkov evokovaných potenciálov pomocou maskovania, vestibulárne evokované potenciály, kalorická skúška, elektrokochleografia a NMR vyšetrenie. Objektívne vyšetrenia sme vykonávali pomocou prístroja Navigator Pro Bio-logic.
Senzitivita výsledkov bola vyhodnocovaná v dvoch skupinách skupinách, a to: definitívna Menierova choroba a pravdepodobná Menierova choroba.
VÝSLEDKY VYŠETRENIA
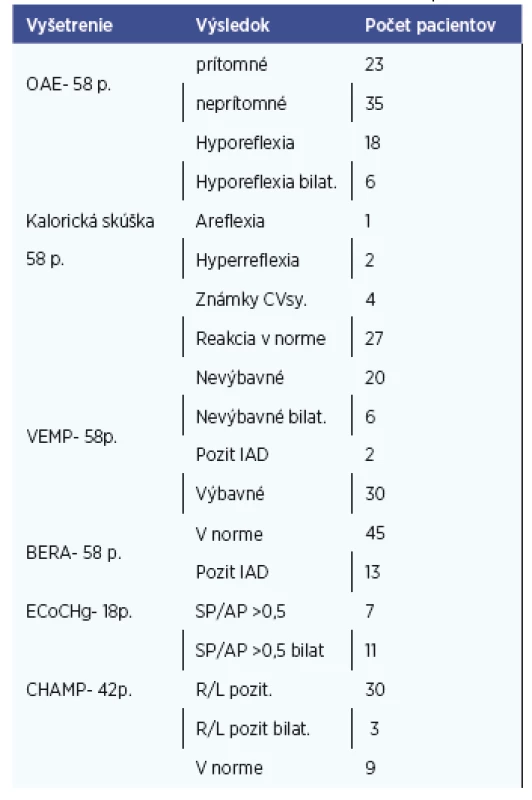
Vyšetrenie disperzných OAE – vykonané u 58 pacientov (100 %) . DOAE boli prítomné u 23 pacientov (39,65 %), neprítomné u 35 pacientov (60,35 %).
Elektrokochleografia – vyšetrenie podstúpilo 18 pacientov (31 %). U všetkých pacientov bol pomer sumačného potenciálu a akčného potenciálu väčší ako 0,5. V 11 prípadoch (61,1 %) z realizovaných vyšetrení v skupine definitívna Menierova choroba bolo vyšetrenie pozitívne obojstranne.
VEMP – realizované u všetkých 58 pacientov (100 %). V 34,5 % prípadov (20 pacientov) sme jednostranne odpoveď nezachytili a v 10,3 % prípadoch (6 pacientov) odpoveď prítomná nebola obojstranne. V 3,4 % prípadov (2 pacienti) bola odpoveď prítomná, no s pozitívnym interaurálnym rozdielom amplitúd. V 51,7 % prípadov (30 pacientov) boli odpovede symetrické a veľmi dobre zaznamenané.
Kalorická skúška – vyšetrenie bolo realizované u všetkých pacientov (100 %). Symetrickú funkciu labyrintov sme zaznamenali v 46,5 % (27 pacientov), hyporeflexiu labyrintu v 31 % (18 pacientov), obojstrannú hyporeflexiu v 10,3 % (6 pacientov), hyperreflexiu v 3,4 % (2 pacienti), areflexiu v 1,7 % prípadov (1 pacient). Vyšetrenie odhalilo centrálnu vestibulárnu poruchu v 6,9 % (4 pacienti).
BERA vyšetrenie – vykonané u 100 % (58 pacientov). V 77,6 % prípadov (45 pacientov) bol BERA záznam v norme, u 22,4 % (u 13 pacientov sa zistili predlžené latencie V. vlny alebo pozitívny interaurálny rozdiel v latenciách vĺn).
Analýza výsledkov evokovaných potenciálov s maskovaním pri hydropse labyrintu – vyšetrenie vykonané v 72,4 % prípadov (42 pacientov). Výsledky vyšetrenia potvrdzovali sledovanú chorobu v 71,4 % prípadov (30 pacientov). V 7,1 % prípadov (3 pacienti) boli výsledky pozitívne obojstranne. Výsledky vyšetrení objektívnymi metódami sú zhrnuté v tabuľke 2.
DISKUSIA
Diagnostika Menierovej choroby je stále postavená viac na symtomatológii ako na výsledkoch objektívnych testov. Je pravdou, že v súčasnosti stále neexistuje test, ktorý by jednoznačne a za každých okolností potvrdil alebo vylúčil Menierovu chorobu. Na druhej strane existuje veľká škála objektívnych diagnostických metód, ktoré zvyšujú presnosť stanovenia diagnózy a umožňujú odhalenie aj iniciálneho štádia choroby.
Otoakustické emisie
Princíp vyšetrenia otoakustických emisií ako aj hodnotenie výsledkov je dobre známy. Prítomnosť emisií u pacientov s prahom sluchu do 35 dB je prirodzená. Taktiež je pochopiteľné že OAE u pacientov s prahom sluchu 60 dB a vyšším zvyčajne nemôžeme namerať. Pacienti s prahom sluchu medzi 30 dB a 60 dB vytvárajú akúsi strednú skupinu, ktorá sa delí na dve kategórie, a to takú, u ktorej OAE prítomné sú a druhú, u ktorej OAE prítomné nie sú. Analýzou tejto skutočnosti ovplyvnenej typom senzorineurálnej poruchy (transmisívna, transdukčná) a štádiom Menierovej choroby sa venoval v svojich prácach van Huffelen (14).
V súbore boli prítomné otoakustické emisie u 23 pacientov (39,65 %), kým sluch v norme (prah sluchu do 20 dB) mali 10 pacienti (17,2 %). Hodnotenie našich pacientov zaradených do strednej skupiny, u ktorých sú DOAE prítomné sú, by bolo predčasné vzhľadom k nepočetnému súboru.
V tejto skupine pacientov sme na našom pracovisku do vyšetrovacieho programu zaradili kontrolné vyšetrenie DOAE 3 hodiny po podaní furosemidu. Hodnotíme objavenie sa otoakustických emisií na jednotlivých frekvenciách v porovnaní s kontrolným tónovým audiogramom ako aj časovú následnosť zmien.
Elektrokochleografia
ECoChg je snáď najviac využívanou objektívnou vyšetrovacou metódou v diagnostike Menierovej choroby. Merané komponenty - potenciály ako mikrofónny a sumačný potenciál sú obrazom bioelektrickej aktivity kochley, kým akčný potenciál je obrazom aktivity distálnych aferentných fibríl kocleárneho nervu. Sumačný potenciál veľmi citlivo reaguje aj na minimálne elektrické a mechanické zmeny bazilárnej membrány, preto sa zmena jeho veľkosti považuje za pomerne spoľahlivý ukazovateľ. Pri hodnotení výsledkov porovnávame pomer veľkosti sumačného a akčného potenciálu. Senzitivita tejto vyšetrovacej metódy varíruje u rozličných autorov od 57 do 60 % a špecificita od 92 do 96 %. Nevýhodou vyšetrenia je nízka senzitivita a znížená validita výsledkov u pacientov s prahom sluchu 40 - 50 dB na frekvenciách 1000–4000 Hz (6, 7, 9).
V našom súbore sme túto metódu použili u 18 (31 %) pacientov (graf 1). Všetci pacienti mali na postihnutom uchu pomer SP/AP väčší ako 0,5. Výsledky u našich pacientov spoľahlivo potvrdzovali sledovanú chorobu zrejme aj následkom prísnej selekcie pacientov pre dané vyšetrenie. Elektrokochleografiu sme u pacientov s ťažkou poruchou sluchu nevykonávali. Avšak vyšetrenie považujeme za veľmi prínosné aj v prípadoch, kedy bolo možné vyšetriť iba jednu stranu. Pri precíznom vyšetrení tzv. zdravého ucha môžeme pomocou tejto metódy odhaliť začiatočné štádium choroby. V našom súbore vyšetrenie odhalilo vývoj Menierovej choroby aj na „zdravom“ uchu až u 11 (61,1 %) pacientov.

Vestibuárne evokované potenciály
O vyšetrení dolného vestibulárneho nervu pri Menierovej chorobe sme sa zmienili v nedávno publikovanej práci (8). Výsledky vyšetrenia dolného vestibulárneho nervu v jednotlivých prípadoch výrazne korelujú so štádiom Menierovej choroby. Literatúra udáva výpad odpovede zachytávanej z dolného vestibulárneho nervu na postihnutej strane vo viac ako 50 % (10). Niektorí autori udávajú, že ak pacienta vyšetríme do 48 hodím od akútneho ataku, až v 67 % je odpoveď patologická. Po 48 hodinách sa u polovice týchto pacientov VEMP normalizuje. No pokiaľ choroba nespôsobí kolaps a ruptúru saccula môže byť VEMP v norme (1, 8, 10). Vyšetrenie evokovaných myogénnych potenciálov rovnako ako ENG nepovažujeme za vysoko špecifické, no prispieva k stanoveniu diagnózy, ev. určeniu štádia choroby.
V našom súbore mali všetci pacienti vyšetrené VEMP. Odpovede neboli zachytené u 20 (34,5 %) pacientov. V 6 (10,3 % ) prípadoch odpoveď nebola prítomná obojstranne, a v 2 prípadoch (3,4 %) bol pozitívny interaurálny rozdiel amplitúd. Takmer u polovice pacientov sme hodnotili odpovede za symetrické. Treba zdôrazniť, že všetci pacienti mali vyšetrené VEMP viac ako 48 hodín po akútnom ataku. Nevýhodou je, že pacient prichádza na vyšetrenie väčšinou po odznení ataku, keď je už schopný transportu. Aj napriek hospitalizácii a snahe vyšetriť pacienta čo najskôr, sa nám tento časový interval nepodarilo zachytiť.
Kalorická skúška
Kalorická skúška môže odhaliť poruchu vestibulárnej funkcie, no takmer 50 % pacientov s Menierovou chorobou má pri danom vyšetrení normálny nález. Pichanič (12) udáva, že s dĺžkou choroby sa zvyšuje počet pacientov so zníženou dráždivosťou labyrintu na postihnutej strane. Rovnako upozorňuje na stav, keď je ešte zmyslový epitel málo organicky poškodený v dôsledku zvýšenia endolymfatického tlaku a môže vzniknúť nielen hyporeflexia, ale aj naopak hyperreflexia labyrintu.
Dlhé roky sme sa v diagnostike periférnych vestibulopatií, teda aj v diagnostike Menierovej choroby, spoliehali na výsledky termickej skúšky. Netreba zabúdať, že štandardná kalorická skúška dáva informácie iba o funkcii horného vestibulárneho kanála. Možno aj preto sú výsledky vyšetrení pomocou tejto metódy nespoľahlivé pre stanovenie diagnózy Menierovej choroby. Aj napriek tomu vyšetrenie je prínosné a má svoje stabilné postavenie medzi objektívnymi vyšetrovacími metódami v diagnostike Menierovej choroby.
V našom súbore sme u postihnutých pacientov zachytili zníženú funkciu labyrintu na postihnutej strane v 31 % (18 pacientov) a areflexiu v 1,7 % prípadov (1 pacient). V 10,3 % (6 pacientov) sme zachytili patologickú reaktivitu labyrintu aj na druhej strane. Rovnako v 3,4 % prípadoch (2 pacienti) bola zistená hypereaktivita labyrintu na postihnutej strane. Normálna reaktivita labyrintov bola zachytená až u 27 (46,5 %) pacientov.
Kmeňové evokované potenciály
Vyšetrenie kmeňových evokovaných potenciálov sa u pacientov so symptomatológiou závratov, u poruchy sluchu a tinitus vykonáva štandardne. Má charakter tzv. screeningového vyšetrenia na odlíšenie kochleárnej a retrokochleárnej poruchy sluchu. Vyšetrenie môže ako prvé zachytiť napr. vestibulárny schwanóm alebo inú patológiu v centrálnom nervovom systéme.
Všetci pacienti z nášho súboru podstúpili vyšetrenie kmeňových evokovaných potenciálov. Záznam v norme malo 45 (77,6 %) pacientov. U 13 (22,4 %) pacientov sme zachytili krivky s predĺženými latenciami vĺn alebo s pozitívnym interaurálnym rozdielom pri hodnotení latencií vĺn.
Analýza výsledkov evokovaných potenciálov pomocou maskovania
V poslednej dobe sa pozornosť upriamuje na novú metódu vyšetrenia kmeňových potenciálov využitím maskovania pomocou filtrovaného šumu. Podmaskovanie V. vlny je u pacientov s Menierovou chorobou neúčinné a pomocou merania latencií a amplitúd môže odhaliť chorobu už aj vo včasnom štádiu. Pri prvých štúdiách boli výsledky veľmi sľubné – 100% špecificita aj senzitivita (4). No zavedením metódy do praxe a zvyšovaním počtu vyšetrovaných pacientov sa senzitivita znížila. No aj napriek tomu sa táto vyšetrovacia metóda zaraďuje medzi najspoľahlivejšie. Nevýhodou metódy je nespoľahlivosť výsledkov u pacientov s prahom sluchu nad 60 dB. Z nášho súboru sme vyšetrenie vykonali u 42 (72,4 %) pacientov (graf 2). V prvej skupine (definitívny M. Menier) vyšetrenie spoľahlivo odhalilo Menierovu chorobu na postihnutej strane v 74 % prípadov. V 7,1 % (3 pacienti) upozornilo na začiatočné štádiu vývoja choroby na strane druhej. V druhej skupine (M. Menier pravdepodobný) potvrdilo Menierovu chorobu v 65,3 %.

Analýzu výsledkov evokovaných potenciálov pomocou maskovania sme použili u pomerne veľkého počtu pacientov s pomerne spoľahlivými výsledkami, a preto sme ju zaradili ako štandardu v druhom stupni vyšetrení u pacientov s Menierovou chorobou.
Vyšetrenie magnetickou rezonanciou
Všetci pacienti zaradení do skupín definitívna, pravdepodobná či možná Menierova choroba boli odoslaní na NMR vyšetrenie (váženie T1, T2 – CISS, rezy 0,5 mm) za účelom vylúčenia choroby v PC uhle (neurovaskulárny konflikt, tumor) či inej patológie v oblasti aqueductus cochlearis. Vyšetrenie endolymfatických priestorov vnútorného ucha za účelom potvrdenia Menierovej choroby sme na klinike nevykonali. V dvoch prípadoch boli u pacientov zistené rozsiahle demyelinizačné procesy a u 3 pacientov neurovaskulárny konflikt na kochleárnom nerve.
Na základe našich skúseností s objektívnymi vyšetrovacími metódami a analýzy výsledkov sme si v diagnostike Menierovej choroby vytvorili stabilný algoritmus postupu pri vyšetrení. Vyšetrenia sú časovo veľmi náročné a vyžadujú špecializovaný pracovný tím, a preto ich vykonávame v dvoch sedeniach. V prvom sedení realizujeme základné vyšetrenia ako OAE, ENG, VEMP a BERA. Ďalšie testy ako elektrokochleografia a analýza výsledkov evokovaných potenciálov pomocou maskovania doplníme po analýze realizovaných vyšetrení, vývoja klinického obrazu pacienta, no vždy pri pretrvávaní, ev. recidíve ťažkostí. Práve tieto testy považujeme za najviac prínosné s najväčšou senzitivitou stanovenia diagnózy. Výhodou týchto metód je včasná diagnostika aj iniciálneho štádia choroby. Ich nevýhodou ostáva limitované použitie u pacientov so stredne ťažkou poruchou sluchu a nespoľahlivosť výsledkov u pacientov s ťažkou poruchou sluchu.
U pacientov zaradených do skupiny definitívna Menierova choroba sú všetky vyšetrenia aj prvého aj druhého stupňa realizované súčasne a vždy opakovane v rôznych štádiách choroby. Pri práci sme zaznamenali významné zvýšenie výpovednej hodnoty výsledkov pri opakovanom realizovaní jednotlivých vyšetrení počas alebo po každom ataku.
ZÁVER
Vyšetrenie pacientov pomocou objektívnych vyšetrovacích metód rozšírilo a urýchlilo možnosti diagnostiky pacientov s kochleovestibulárnou poruchou. Pri hodnotení spoľahlivosti výsledkov sa nám zdali najpresnejšie výsledky z využitia analýzy výsledkov evokovaných potenciálov pomocou maskovania a výsledky z elektrokochleografie. Napriek tomu považujeme za potrebné vykonať celý komplex vyšetrení aj s vyšetrením vestibulárne evokovaných potenciálov, kalorickou skúškou, BERA či NMR vyšetrením.
Zhodnotenie všetkých výsledkoch potencuje presnosť stanovenia diagnózy a výrazne prispieva k diagnostike včasného štádia choroby. Skoré odhalenie rozširuje možnosti výberu širšieho spektra liečby u týchto pacientov a spomalenie definitívnych zmien na zmyslovom epiteli vnútorného ucha.
Adresa ke korespondenci:
MUDr. Silvia Krempaská, Ph.D.
Klinika ORL a chirurgie hlavy a krku
LF UPJŠ a UNLP
Tr. SNP 1
040 01 Košice
Slovenská republika
e-mail: silviakrempaska@ yahoo.com
Sources
1. Akkuzu, G., Akkuzu, B., Ozluoglu, L. N.: Vestibular evoked myogenic potentials in benign paroxysmal positional vertigo and Meniere´s disease. Eur. Arch. Otorhinolaryngol., 263, 2006, 2, s. 510-517.
2. Brookes, G. B.: Circulating immune complex in Meniere´s disease. Arch. Otolaryngol. Head Neck Surg., 112, 1968, 5, s. 536-540.
3. Committee on Hearing and Equilibrium guidelines for the diagnosis and evaluation of therapy in Meniere´s disease. American Academy of Otolaryngology and Head and Neck Surgery Foundation. Otolaryngol Head Neck Surg., 113, 1995, 3, s. 181-185.
4. De Valck, C. F. J., Claes, G. M. E., Wuyts, F. L., Van de Heyning, P. H.: Lack of diagnostic Value of High-Pass Noise Masking of Auditory Brainstem Responses in Meniere´s disease. Otol. Neurotol., 28, 2007, 5, s. 700-707.
5. Fransen, E., Verstreken, M., Verhagen, W. I. M. et al.: High prevalence of symptoms of Meniere´s disease in three families with mutation in the COCH gene. Human Molecular Genetics., 8, 1999, 8, s. 1425-1429.
6. Gibson, W. P. R., Moffat, D. A., Ramsden, R. T.: Clinical electrocochleography in the diagnosis and management of Meniere´s disorder. Audiology, 16, 1977, s.389-341.
7. Kim, H. H., Kumar, A., Battista R. A., Wiet R. J.: Electrocochleography in patiens with Meniere´s disease. Am. J. Otolarygol., 90, 1995, 2, s. 1797-1803.
8. Krempaská, S., Kovaľ, J.: The role of vestibular evoked myogenic potentials (VEMs) in vestibulopathy diagnostics. Bratisl. Lek. Listy, 113, 2012, 5, s. 301-306.
9. Levine, S., Margolis, R. H., Daly, K. A.: Use of elektrocochleography in the diagnosis of Meniere´s disease. Laryngoscope, 108, 1998, 7, s. 993-1000.
10. Magliulo, G., Parrotto, D., Gagliardi, S. et al.: Vestibular evoked periocular potentials in Meniere´s disease After glycerol testing. Ann. Otol. Rhinol. Laryngol., 117, 11, s. 800-804.
11. Merchant, S. N., Adams, J. C., Nadol Jr, J. B.: Pathophysiology of Meniere´s syndroma: Are symptoms caused by endolymphatic hydrops? Otol. Neurotol., 26, 2005, 1, s. 74-81.
12. Pichanič, M.: Klinická vestibulológia. Martin, Osveta, 1992, 336 s.
13. Semaan, M. T., Alagraman, K. N., Megerian, C. A.: The basic science of Meniere´s disease and endolymphatic hydrops. Curr. Opin. Otolaryngol. Head Neck Surg., 13, s. 301-337.
14. Van Huffelen, W. M., Mateijsen, N. J. M., Wit, H. P.: Classification of patients with Menire´s disease using Otoacoustic Emissions. Audiol. Neurootol., 3, 1998, s. 419-430.
15. Vassiliou, A., Vlastarakos, P. V., MAragoudakis, P., CAndiloros, D., Nikolopoulos, T. P.: Meniere´s disease: Still a mystery disease with difficult differential diagnosis. Ann. Indian Acad. Neurol., 14, 2011, s. 8-12.
Labels
Audiology Paediatric ENT ENT (Otorhinolaryngology)Article was published in
Otorhinolaryngology and Phoniatrics

2016 Issue 1
-
All articles in this issue
- Drug-Induced-Sleep-Endoscopy, DISE
- Nasal Packing – Survey of Materials
- Visual Reinforcement Audiometry. Behavioral Method for Hearing Examination in Small Children
- Clinical Use of a New Audiometric Nethod – Visual Reinforcement Audiometry
- Significance of C kit and MYB Gene Expression for Diagnosis, Prognosis and Treatment of Adenoid Cystic Carcinoma of the Salivary Glands- the Current Level of Research and Its Application in Clinical Practice
- Mucosal Malignant Melanoma of the Nasal Cavity
- Diagnostics of Meniere’s Disease by Objective Methods of Examination
- Quality of Life in Patients with Head and Neck Cancer in the Course of Three Years of Observation in a Nutritional Outpatient Department
- Microbiological Findings in Children with Adeno-Tonsillar Hypertrophy
- Peritonsillar Complications of Acute Inflammations of Palatine Tonsils (a Retrospective Study)
- Otorhinolaryngology and Phoniatrics
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Nasal Packing – Survey of Materials
- Peritonsillar Complications of Acute Inflammations of Palatine Tonsils (a Retrospective Study)
- Diagnostics of Meniere’s Disease by Objective Methods of Examination
- Drug-Induced-Sleep-Endoscopy, DISE
