Porovnanie krčnej medzistavcovej fúzie a dynamic cervical implant artroplastiky: klinické výsledky 12 mesiacov po operácii krčnej chrbtice
A Comparison between the Cervical Intervertebral Fusion Cage and the Dynamic Cervical Implant Arthroplasty: Clinical Outcomes 12 Months after Cervical Disc Surgery
Objective: The purpose of this paper is to determine which surgical treatment method of intervertebral disc in the cervical spine has better effect on disability, functional status and quality of life of patients.
Sample and methods: In this prospective, consecutive, clinical study, we compare disability, functional status, and quality of life in a group of 48 patients who underwent anterior cervical discectomy and implantation of a Anterior Cervical Discectomy and Fusion Cage (ACDF), and a group of 40 patients who underwent anterior cervical discectomy and Dynamic Cervical Implant (DCI) arthroplasty.
Dysfunction of the cervical spine was assessed according to the Neck Disability Index (NDI). Functional status of patients was evaluated by Pulses Profile and quality of life was evaluated by the Test of Quality of Life according to Spitzer.
Results: Statistical evaluation of the questionnaire results (NDI, Pulses and Spitzer) between the compared groups of patients found no significant differences (p>0.05). Twelve months post-surgery the group of ACDF patients and the patients with DCI displayed reduced disability, increased functional status, and improved quality of life. However, there were no significant differences between these groups.
Conclusion: The use of both methods of the surgical treatment (ACDF and DCI) for the period of twelve months show comparably positive effect on disability, functional status, and quality of life in patients who underwent intervertebral disc surgery in the cervical spine.
Keywords:
diskectomy – intervertebral disc – neurosurgery – total disc replacement – Spine
Authors:
P. Nechvátal 1; P. Takáč 2; M. Kozel 3; M. Gajdoš 4
Authors‘ workplace:
Katedra fyzioterapie, Fakulta zdravotníckych odborov, Prešovská univerzita v Prešove
1; Klinika FBLR, Lekárska fakulta, Univerzita P. J. Šafárika v Košiciach
2; Katedra fyzioterapie, Fakulta zdravotníctva, Katolícka univerzita v Ružomberku
3; Neurochirurgická klinika, Lekárska fakulta, Univerzita P. J. Šafárika v Košiciach
4
Published in:
Rehabil. fyz. Lék., 26, 2019, No. 2, pp. 88-94.
Category:
Original Papers
Overview
Cieľ: Cieľom práce je určiť, ktorý spôsob chirurgickej liečby intervertebrálneho disku v krčnej chrbtici má väčší efekt na dizabilitu, funkčný stav a kvalitu života pacientov.
Súbor a metodika: V tejto prospektívnej, konzekutívnej, klinickej štúdii sa porovnávala dizabilita, funkčný stav a kvalita života u skupiny 48 pacientov, ktorí podstúpili prednú cervikálnu discektómiu a implantáciu klietky – anterior cervical discectomy and fusion (ACDF) so skupinou 40 pacientov, ktorí podstúpili prednú cervikálnu discektómiu a implantáciu dynamickej náhrady - dynamic cervical implant (DCI).
Dysfunkcia krčnej chrbtice bola hodnotená prostredníctvom testu Neck Disability Index (NDI). Funkčný stav pacientov bol hodnotený pomocou Pulses Profilu a kvalita života bola hodnotená testom kvality života podľa Spitzera.
Výsledky: Štatistickým vyhodnotením výsledkov dotazníka (NDI, Pulses a Spitzer) medzi porovnávanými skupinami pacientov sa nezistili žiadne významné rozdiely
(p> 0,05). Dvanásť mesiacov po operácii skupina pacientov s ACDF a pacientov s DCI vykazovali signifikantne nižšiu mieru dizability, zvýšenie funkčného stavu a zlepšenie kvality života. Medzi týmito skupinami ale neboli štatisticky významné rozdiely.
Záver: Obidve metódy chirurgickej liečby (ACDF a DCI) vykazujú po uplynutí dvanástich mesiacov od operácie porovnateľne pozitívny vplyv na dizabilitu, funkčný stav a kvalitu života pacientov, ktorí sa podrobili operácii medzistavcovej platničky krčnej chrbtice.
Klíčová slova:
chrbtica – neurochirurgia – medzistavcová platnička – discektómia – umelá náhrada platničky
ÚVOD
Asi 70 % pacientov s degeneratívnym ochorením chrbtice sa v dôsledku konzervatívnej, neurologickej a rehabilitačnej liečby vyhne operačnému riešeniu svojich ťažkostí. Iba 30 % pacientov s klinickými príznakmi musí pre zlyhanie podstúpiť operačný, neurochirurgický výkon (6). S bolesťami v oblasti krčnej chrbtice súvisia rozličné faktory, od mechanických až po stres a psychoneurotické symptómy (3), ktoré spolupôsobia pri vzniku ochorenia. Tento degeneratívny proces je dlhodobý a pokračuje i po operácii, ktorá neodstraňuje príčinu, ale iba najhorší následok (6).
TYPY UMELÝCH NÁHRAD
V súčasnosti sa vo fyziatrii a fyzioterapii často stretávame s pacientami, ktorí absolvovali implantáciu umelej náhrady medzistavcovej platničky krčnej chrbtice. V neurochirurgickej praxi sa pri takejto operácii používajú (používali) rôzne chirurgické postupy a typy umelých náhrad, ktoré udržujú anatomické pomery a poskytujú dobré podmienky na vytvorenie solídnej kostnej fúzie (zrast tiel susedných stavcov).
Predná cervikálna discektómia a fúzia (anterior cervical discectomy and fusion - ACDF) bola prvýkrát opísaná Smithom a Robinsonom (22) a Clowardom (4) v 50-tych rokoch. Aj dnes sa považuje za spoľahlivý postup s vynikajúcimi klinickými a rádiologickými výsledkami u 85-95 % pacientov a je zlatým štandardom liečby cervikálnej spondylózy (2, 28, 29). V minulosti sa na premostenie tiel stavcov (rekonštrukcia výšky medzistavcového priestoru) a stabilizáciu operovaného segmentu kostnou fúziou používali kostné štepy, najmä autogénne, odoberané z lopaty bedrovej kosti, alebo lýtkovej kosti (13). Dnes sa vykonávajú implantácie rôznych typov umelých náhrad.
Jedným z prvých syntetických materiálov, použitých ako náhrada odstránenej medzistavcovej platničky, bol polymetyl-metakrylát (PMMA), ktorého nevýhodou je dlhší čas potrebný na kostné premostenie stavcov operovaného segmentu. Ďalším materiálom bol syntetický hydroxyapatit. Jeho výhodou je schopnosť potenciovať novotvorbu kostného tkaniva na rozhraní kosť-implantát po celej styčnej ploche náhrady s telom stavca. Boli však zaznamenané prípady kolapsu, alebo zlomenia tejto tzv. biokeramickej náhrady (20).
V súčasnosti sa často používajú duté klietky (z anglického „cage“), ktoré majú vynikajúce mechanické vlastnosti, takže riziko kolapsu náhrady je prakticky vylúčené. Centrálny otvor tohto implantátu umožňuje, že sa fúzia deje nielen okolo náhrady, ale aj v jej vnútri, čo dáva dobrý predpoklad k vzniku pevnej artrodézy (20). Spomedzi kovových klietok bola ako prvá použitá titánová náhrada. Zo syntetických materiálov je to predovšetkým karbón, PEEK (polyéteréterketón) (obr. 1), ale i bioresorbovateľné materiály.
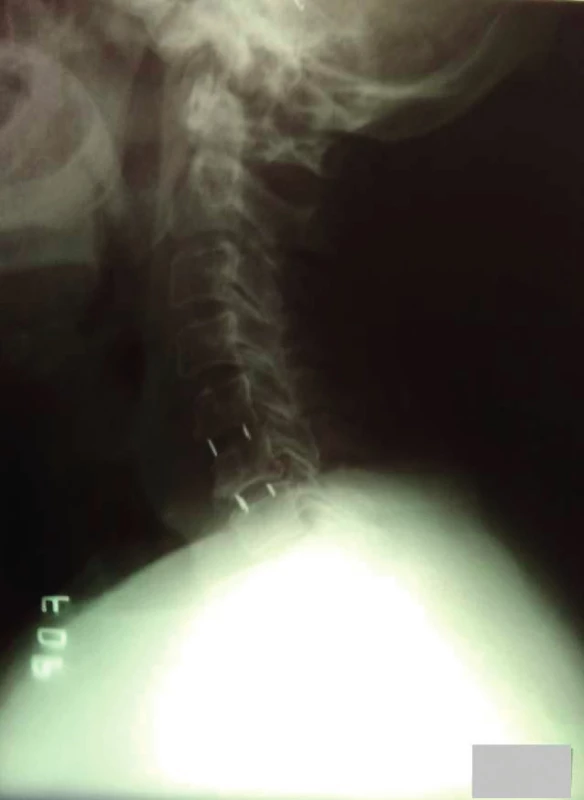
Mnohí autori ale uvádzajú, že aj keď sa ACDF úspešne používa pri liečbe symptomatickej radikulopatie alebo myelopatie, dochádza k škodlivým účinkom v segmentoch susediacich s fúziou v zmysle trendu zvýšenej pohyblivosti (5) a vyššieho výskytu progresie degenerácie disku (7, 18, 27). Preto sa začali v klinickej praxi používať umelé náhrady, u ktorých zachovanie pohybu na operovanej úrovni má znížiť výskyt degenerácie susedných segmentov a zlepšiť dlhodobé klinické výsledky v porovnaní s ACDF (10, 16, 30,). Jedná sa o implantáty s mobilným jadrom (cervical total disc replacement CTDR), ktoré udržiavajú pohyb na segmentálnej úrovni vo všetkých rovinách (obr. 2), alebo tzv. semidynamické náhrady (dynamic cervical implant DCI) (obr. 3).
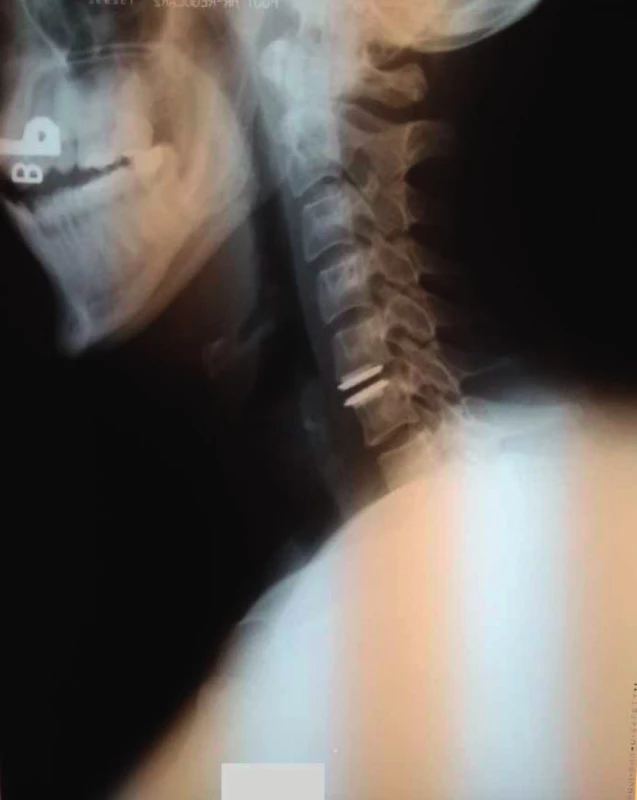
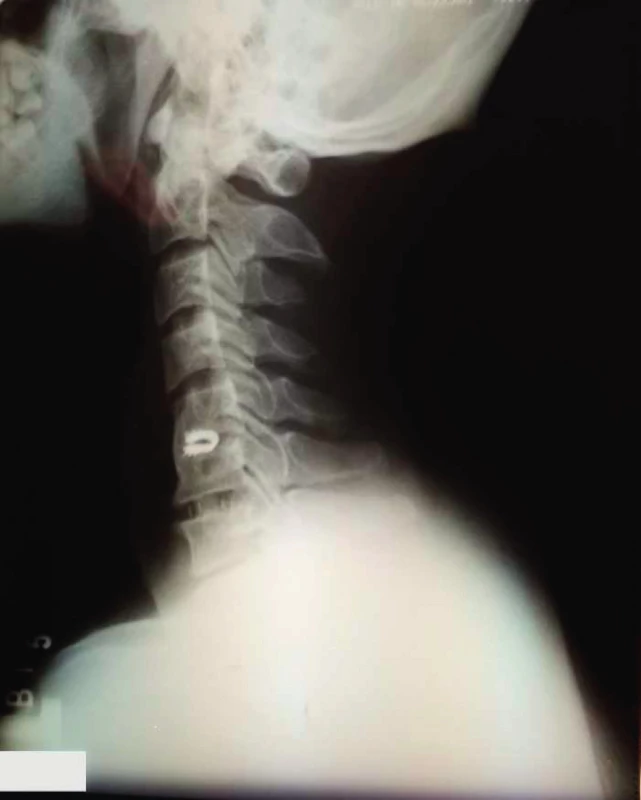
Na druhej strane Lee a spol. (14) vo svojej biomechanickej štúdii poukazujú na zvýšenie rozsahu pohybu a pôsobiacich síl na fazetové kĺby, a na zvyšovanie napätia väzov v blízkosti segmentu s umelou náhradu disku s mobilným jadrom (CTDR). Dôsledkom tejto neprirodzenej pohyblivosti je vyššia tendencia k vzniku degeneratívnych zmien preťažovaných štruktúr. Aj ďalší autori (1, 11, 21, 26) uvádzajú, že napriek niektorým prvým výsledkom, ktoré ukazujú rovnocennosť kĺbu a fúzie, chýbajú presvedčivé dôkazy o výhodách, pokiaľ ide o vznik degeneratívnych zmien v priľahlých segmentoch. Preto sa do popredia záujmu dostali implantáty typu DCI, ktoré v porovnaní s CTDR majú limitovaný pohyb. Umožňujú len flexiu a extenziu, ale zabraňujú axiálnej rotácii a laterálnej flexii, čím sa znižuje pohyb cez fazetové kĺby (17). DCI funguje ako pružina pohlcujúca nárazy a môže pomôcť spomaliť degeneráciu susedného segmentu. V našej práci sme sa rozhodli porovnať klinické výsledky u pacientov po ACDF s pacientami, ktorým bol implantovaný DCI - relatívne nový typ náhrady.
CIEĽ VÝSKUMU
Cieľom našej štúdie bolo zistiť, ktorý z dvoch chirurgických postupov (ACDF, DCI) má väčší efekt na pozitívne ovplyvnenie dizability, funkčného stavu a kvality života pacientov po operácii medzistavcových platničiek v oblati krčnej chrbtice.
CHARAKTERISTIKA VZORKY
Skupina 88 pacientov (34 mužov a 54 žien) s priemerným vekom 49,49 rokov (± 9,12) podstúpila operáciu medzistavcového disku v oblasti krčnej chrbtice v dôsledku radikulárnej symptomatológie (pacienti s cervikálnou myelopatiou neboli zahrnutí do tejto štúdie). Najmladší pacient mal 32 rokov a najstarší 74 rokov. Všetci pacienti absolvovali chirurgický výkon na Neurochirurgickej klinike Fakultnej nemocnice L. Pasteura v Košiciach.
Prvá skupina pozostávala zo 48 pacientov, ktorí podstúpili prednú krčnú discektómiu a implantáciu tzv. dutej klietky (de facto ACDF). Druhá skupina, 40 pacienti, podstúpili DCI artroplastiku.
Indikačnými kritériami pre chirurgickú intervenciu boli pozitívny nález pri vyšetrení zobrazovacími metódami s preukázateľnou komprimáciou durálneho vaku, resp. miechového koreňa, klinické príznaky radikulopatie a stav rezistentný na konzervatívnu liečbu, vrátane rehabilitačnej liečby. Obmedzujúcimi indikátormi vylučujúce artroplastiku DCI boli rozsiahle degeneratívne zmeny fazetových kĺbov, osteofyty a nestabilita.
METÓDA VÝSKUMU
Do štúdie boli konzekutívnym spôsobom zaradení pacienti, ktorí podstúpili operáciu medzistavcovej platničky krčnej chrbtice. Pacienti boli rozdelení do dvoch skupín podľa spôsobu realizovanej chirurgickej liečby intervertebrálneho disku krčnej chrbtice (ACDF, DCI).
Dizabilita, funkčný stav a kvalita života pacientov boli vyšetrené pred chirurgickým výkonom a dvanásť mesiacov po operácii. Dizabilita bola hodnotená medzinárodným dotazníkom Neck Disability Index (NDI) (24). Dotazník obsahuje 10 parametrov: intenzita bolesti, osobná starostlivosť (umývanie, obliekanie a pod.), dvíhanie, čítanie, bolesti hlavy, koncentrácia, práca, šoférovanie, spanie a rekreácia. Každá otázka bola ohodnotená 0 - 5 bodmi. Výsledné skóre 0 bodov vyjadruje minimálne postihnutie a 50 bodov predstavuje maximálnu dizabilitu.
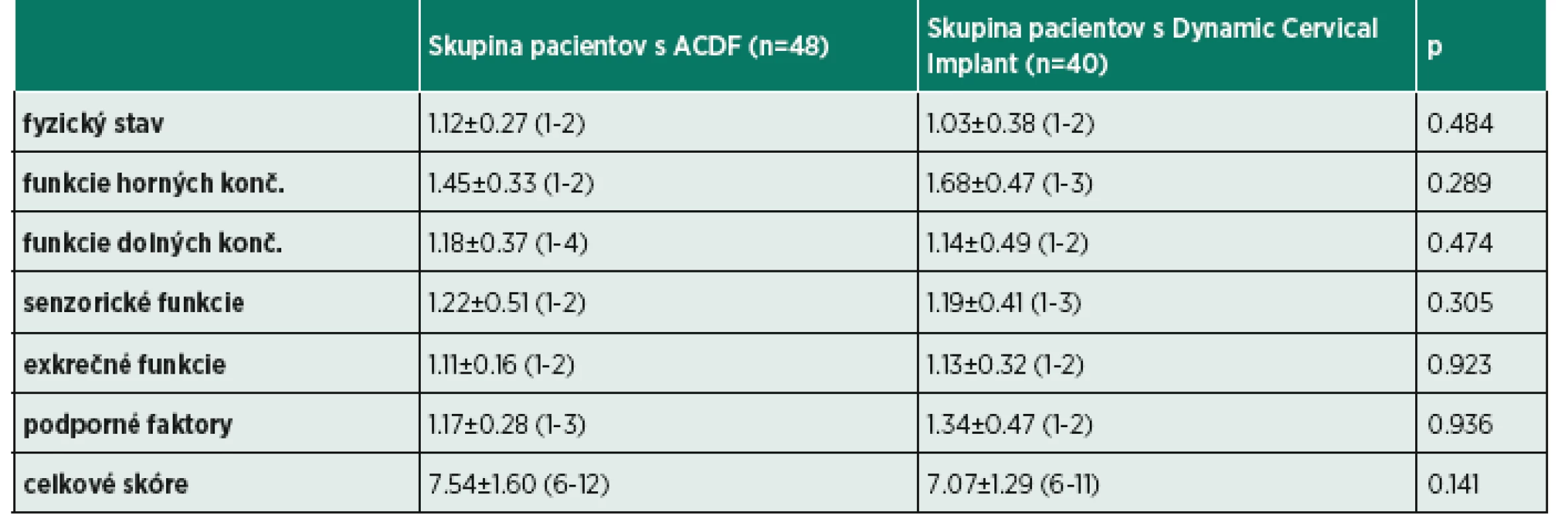
Funkčný stav pacientov bol hodnotený pomocou Pulses Profilu (8). Kvantifikuje nasledujúce ukazovatele: fyzický stav, funkcia horných končatín, funkcia dolných končatín, senzorické funkcie, vylučovacie funkcie a podporné faktory. Každá otázka bola ohodnotená 1 až 4 bodmi. Výsledné skóre 6 bodov predstavuje maximálnu funkčnú schopnosť a skóre 24 bodov vyjadruje minimálnu funkčnú schopnosť pacienta.
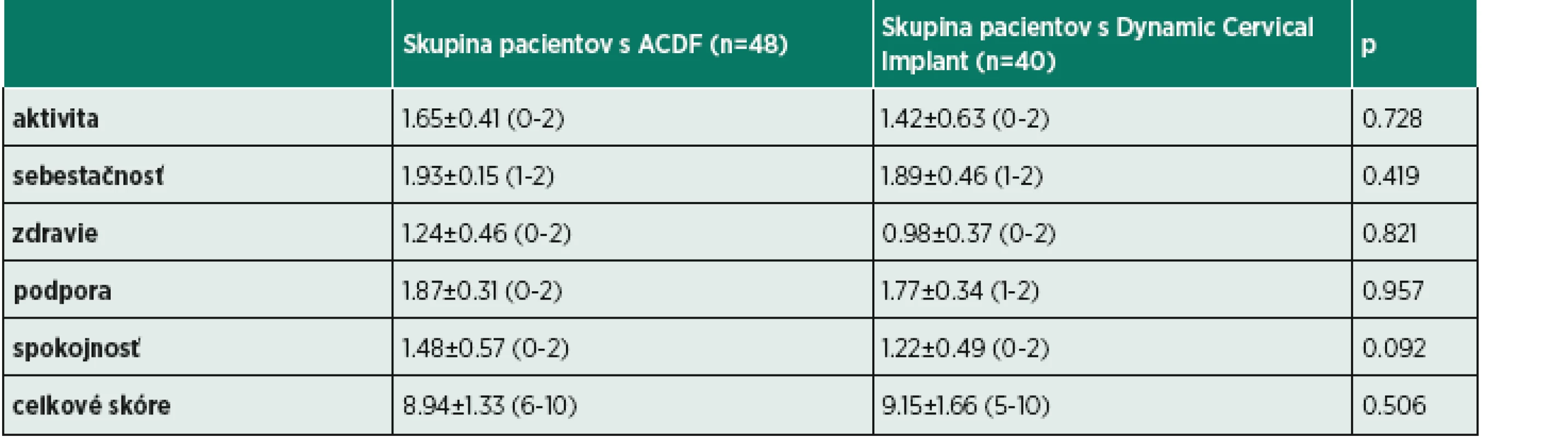
Kvalita života bola hodnotená Testom kvality života podľa Spitzera (23). Týmto dotazníkom sa hodnotí aktivita, sebestačnosť, zdravie, podpora a spokojnosť pacienta. Za každú otázku sa pripočítajú 0 až 2 body. Maximálne skóre je 10 bodov a minimálne 0 bodov, čo vyjadruje maximálnu a minimálnu úroveň kvality života. Výsledky testov boli po overení normality rozdelenia výberových súborov štatisticky spracované a vyhodnotené pomocou T-testu pre nezávislé súbory. Sledované údaje boli spracované pomocou štatistického softwaru SPSS PASW – Statistics verzia 18.
VÝSLEDKY
Štatistickým vyhodnotením údajov pomocou T-testu sa pre dotazník NDI zistila štatistická významnosť p – 0,615 (tab. 1), pre dotazník Pulses p – 0,141 (tab. 2) a dotazník Spitzer p – 0,506 (tab. 3). Teda u obidvoch skupín pacientov nenastal po dvanástich mesiacov od operácie žiaden signifikantný rozdiel v miere dizability, funkčného stavu ani v kvalite života. Rovnako, aj pri vyhodnotení jednotlivých domén u všetkých troch dotazníkov, sa nepreukázali významné rozdiely. U každej domény bola štatistická významnosť p > 0,05 (tab. 1-3).
ACDF- Anterior Cervical Discectomy and Fusion
DISKUSIA
V našej štúdii sa porovnávala dizabilita, funkčný stav a kvalita života u dvoch skupín pacientov. Po dvanástich mesiacoch od vstupného vyšetrenia sa nezaznamenali signifikantné rozdiely medzi skupinou pacientov, ktorým bola implantovaná ACDF, a skupinou pacientov s DCI. Rozvoj degeneratívnych zmien krčnej chrbtice je z veľkej časti proces založený na genetickej predispozícii, ale zlý životný štýl (nedostatok pohybu, obezita, chybné držanie tela pri sedení alebo pri práci), ho môže urýchliť. Okrem toho, niektorí autori (12, 19, 27) vo svojich štúdiách uvádzajú, že riziko rozvoja degenerácie priľahlého segmentu je výrazne vyššie u pacientov, ktorí súčasne majú aj degeneratívne ochorenie platničiek v oblasti bedrovej chrbtice. Degeneratívne ochorenie priľahlých segmentov je teda multifaktoriálny problém (9), na rozvoj ktorého je potrebný dostatočne dlhý čas. Časové obdobie dvanástich mesiacov s najvyššou pravdepodobnosťou nie je dostatočné na to, aby sa dostavil nepriaznivý efekt škodlivého multifaktoriálneho pôsobenia. Preto ovplyvnenie dizability, funkčného stavu a kvality života u pacientov s ACDF nebolo menej efektívne ako u pacientov s DCI.
K podobným výsledkom dospeli aj iní autori. Matgé a spol. (17) vo svojej 24-mesačnej prospektívnej štúdii hodnotili 53 po sebe idúcich pacientov, ktorí podstúpili DCI stabilizáciu na liečbu ochorenia krčnej chrbtice s radikulopatiou alebo myelopatiou. Vyhodnocovali disabilitu (NDI), bolesť krku a paží (vizuálna anológova škála - VAS) a neurologické funkcie, a to na začiatku liečby a neskoršie v zmysle follow-up. Hodnoty NDI skóre, skóre VAS krku a bolesti ramena, ako aj neurologické deficity boli signifikantne znížené v každom pooperačnom časovom bode v porovnaní so základnou hodnotou (p <0,0001).
Li a spol. (15) vo svojej 24-mesačnej prospektívnej kohortovej štúdii porovnávali klinické výsledky artroplastiky DCI a ACDF, ktoré sa vykonali kvôli liečbe jednosegmentálneho degeneratívneho ochorenia krčnej chrbtice. Hodnotili kvalitu života (SF-36), dizabilitu (NDI) a bolesť krku a paží (VAS). Dva roky po operácii sa skóre SF-36, NDI a VAS výrazne zlepšili u obidvoch skupín pacientov. Pri výstupnom hodnotení skóre SF-36 a VAS neboli zaznamenané významne rozdiey (p >0,05) medzi skupinou DCI a skupinou ACDF. Aj iní autori vo svojich štúdiách prezentovali (15, 17, 25), že DCI vykazuje dobré klinické výsledky, čo koreluje s výsledkami našej štúdie.
ZÁVER
Výsledky tejto štúdie ukazujú, že dvanásť mesiacov po operácii nie sú významné rozdiely v dizabilite, funkčnom stave a kvalite života medzi skupinou pacientov s ACDF a skupinou pacientov s DCI artroplastikou, čo potvrdzuje opodstatnenie používania obidvoch umelých náhrad. U pacientov s ACDF sme nezistili horšie výsledky, z čoho sa môže usudzovať, že dvanásťmesačné obdobie nie je dostatočne dlhé na to, aby sa objavili degeneratívne zmeny v priľahlých segmentoch, a preto nemôžu spôsobiť žiadne klinické prejavy, ktoré by negatívne ovplyvnili postihnutie, funkčný stav a kvalitu života.
Toto zistenie má hlavne teoretický význam a bude slúžiť ako základ pre ďalšie zhodnotenie rovnakých parametrov v rámci pripravovanej longitudinálnej štúdie.
Adresa ke korespondenci:
Mgr. Pavol Nechvátal, PhD.
Katedra fyzioterapie Fakulta zdravotníckych odborov
Prešovská univerzita v Prešove
080 00 Prešov
Slovenská republika
e-mail: pavol.nechvatal@unipo.sk
Sources
1. BASHO, R., HOOD, K. A.: Cervical total disc arthroplasty. Global Spine J., 2, 2012. 2, s. 105-108.
2. BHADRA, A. K., RAMAN, A. S., CASEY, A. T., CRAWFORD, R. J.: Single-level cervical radiculopathy:clinical outcome and cost-effectiveness of four techniques of anterior cervical discectomy and fusion and disc arthroplasty. Eu. Spine J. 18, 2009, 2, s. 232-237.
3. BRABCOVÁ, D., KANTNEROVÁ, H., KOHOUT, J.: Souvislost stresu a psychoneurotických symptomů a rysů s bolestmi krční páteře. Rehabilitace a fyzikální lékařství, 23, 2016, 4, s. 202-208.
4. CLOWARD, R. B.: The anterior approach for removal of ruptured cervical disks. J. Neurosurg., 15, 1958, 6, s. 602-617.
5. DANIELS, A. H., PALLER, D. J., FELLER, R. J., THAKUR, N. A., BIERCEVICZ, A. M., PALUMBO, M. A. et al.: Examination of cervical spine kinematics in complex, multiplanar motions after anterior cervical discectomy and fusion and total disc replacement. The International Journal of Spine Surgery, 6, 2012, 1, s. 190-194.
6. DŹUBERA, A., SABO, V., CHOCHOL, J., ILLEŠ, R.: Spondylóza krčnej chrbtice – operujeme pacienta alebo snímky? Rehabilitácia, 53, 2016, 3, s. 209-218.
7. GAO, X., YANG, Y., LIU, H., MENG, Y., ZENG, J., WU, T., HONG, Y.: Cervical disc arthroplasty with Prestige-LP for the treatment of contiguous 2-level cervical degenerative disc disease: 5-year follow-up results. Medicine, 97, 2018, 4.
8. GRANGER, C. V., ALBRECHT, G. L., HAMILTON, B. B.: Outcome of comprehensive medical rehabilitation: Measurement by PULSES profile and the Barthel Index. Arch. Phys. Med. Rehabil., 60, 1979, 4, s. 45-54.
9. HELGESON, M. D., BEVEVINO, A. J., HILIBRAND, A. S.: Update on the evidence for adjacent segment degeneration and disease. The Spine Journal, 13, 2013, 3342-3351.
10. HUPPERT, J., BEAURAIN, J., STEIB, J. P., BERNARD, P., DUFOUR, T., HOVORKA, I. et al.: Comparison between single - and multi-level patients: clinical and radiological outcomes 2 years after cervical disc replacement. Eur. Spine J. 20, 2011, 9, s. 417-426.
11. CHO, S. K., RIEW, K. D.: Adjacent segment disease following cervical spine surgery. J. Am. Acad. Orthop. Surg., 21, 2013, 1, s, 3-11.
12. JAWAHAR, A., CAVANAUGH, D. A., KERR, E. J. 3RD, BIRDSONG, E. M., NUNLEY, P. D.: Total disc arthroplasty does not affect the incidence of adjacent segment degeneration in cervical spine: results of 93 patients in three prospective randomized clinical trials. The Spine Journal, 10, 2010, 12, s. 1043-1048.
13. KONÍČEK, P.: Arteficiálni náhrady kosti. Časopis lékařů českých, 155, 2016, 8, s. 438-441.
14. LEE, S. H., IM, Y. J., KIM, K. T., KIM, Y. H., PARK, W. M., KIM, K.: Comparison of cervical spine biomechanics after fixed-and mobile-core artificial disc replacement: a finite element analysis. Spine, 36, 2011, 9, s. 700-708.
15. LI, Z., YU, S., ZHAO, Y., HOU, S., FU, Q., LI, F. et al.: Clinical and radiologic comparison of dynamic cervical implant arthroplasty versus anterior cervical discectomy and fusion for the treatment of cervical degenerative disc disease. J. Clin. Neurosci., 21, 2014, 6, s. 942-948.
16. LUNDINE, K. M., DAVIS, K., ROGERS, M., STAPLES, M., QUAN, G.: Prevalence of adjacent segment disc degeneration in patients undergoing anterior cervical discectomy and fusion based on pre-operative MRI findings. Journal of Clinical Neuroscienc. 21, 2014, 1, s. 82-85.
17. MATGÉ, G., BERTHOLD, C., GUNNES, V. R., HANA, A., HERTEL, F.: Stabilization with the Dynamic Cervical Implant: a novel treatment approach following cervical discectomy and decompression. J. Neurosurg. Spine, 22, 2015, 3, s. 237-245.
18. MATSUMOTO, M., OKADA, E., ICHIHARA, D., WATANABE, K., CHIBA, K., TOYAMA, Y, et al.: Anterior cervical decompression and fusion accelerates adjacent segment degeneration: comparison with asymptomatic volunteers in a ten-year magnetic resonance imaging follow-up study. Spine, 35, 2010, 1, s. 36-43.
19. NUNLEY, P. D., JAWAHAR, A., CAVANAUGH, D. A., GORDON, C. R., KERR, E. J. 3RD, UTTER, P. A.: Symptomatic adjacent segment disease after cervical total disc replacement: re-examining the clinical and radiological evidence with established criteria. The Spine Journal, 13, 2013, 1, s. 5-12.
20. PATAKY, F., GAJDOŠ, M., KAŤUCH, V.: Náhrady medzistavcových platničiek v liečbe degeneratívnych ochorení krčnej chrbtice. In: Rozhledy v chirurgii. Prah,: Česká lékařská společnost Jana Evangelisty Purkyně, 2010, č. 6, s. 336-343. ISSN 0035-9351.
21. RICHARDS, O., CHOI, D., TIMOTHY, J.: Cervical arthroplasty: the beginning, the middle, the end?. Br. J. Nneurosurg., 26, 2012, 1, s. 2-6.
22. SMITH, G. W., ROBINSON, R. A.: The treatment of certain cervical-spine disorders by anterior removal of the intervertebral disc and interbody fusion. J. Bone Join.t Surg. Am., 40, 1958, 3, s 607-624.
23. SPITZER, W., DOBSON, A., HALL, J.: Measuring the quality of life of cancer patients: a concise QL-Index for use by physicians. J. of Chronic. Disease, 34, 1981, 12, s. 585-597.
24. VERNON, H. T., MIOR, S. A.: The Neck Disability Index: a study of reliability and validity. J. Manip. Physiol. Ther., 14, 1991, 7, s. 409-415.
25. WANG, L., SONG, Y. M., LIU, L. M., LIU, H., LI, T.: Clinical and radiographic outcomes of dynamic cervical implant replacement for treatment of single-level degenerative cervical disc disease: a 24 month follow up. Eur. Spine J., 23, 2014, 8, s. 1680-1687.
26. WU, J. C.: Cervical total disc replacemnt. Formosan Journal of Surgery, 47, 2014, 2, s. 49-52.
27. XIA, X. P., CHEN, H. L., CHENG, H. B.: Prevalence of adjacent segment degeneration after spine surgery: a systematic review and meta-analysis. Spine, 38, 2013. 7, s. 597-608.
28. XIANG, W., SHI, L., JIANG, C., TANG, Y., JIANG, L.: The effect of Mobi-C cervical total disc replacement versus ACDF in symptomatic degenerative disc disease: a meta-analysis of randomized controlled trials. International Journal of Clinical and Experimental Medicine, 11, 2018, 4, s. 2932-2939.
29. YAMAGATA, T., TAKAMI, T., UDA, T., IKEDA, H., NAGATA, T., SAKAMOTO, S. et al.: Outcomes of contemporary use of rectangular titanium stand-alone cages in anterior cervical discectomy and fusion: Cage subsidence and cervical alignment. J. Clin. Neurosci., 19, 2012, s. 1673-1678.
30. ZHANG, X., ZHANG, X., CHEM, C., ZHANG, Y., WANG, Y., WANG, B. et al.: Randomized, controlled, multicenter, clinical trial comparing BRYAN cervical disc arthroplasty with anterior cervical decompression and fusion in China. Spine, 37, 2012, 6, s. 433-8.
Labels
Physiotherapist, university degree Rehabilitation Sports medicineArticle was published in
Rehabilitation & Physical Medicine

2019 Issue 2
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Deep stimulation of the globus pallidus improved clinical symptoms in a patient with refractory parkinsonism and genetic mutation
-
All articles in this issue
- Mechanismy a aplikace motorického učení v rehabilitaci
- Výskyt poruch rovnováhy u nemocných s chronickou obstrukční plicní nemocí
- Vztahy mezi variabilitou a svalovou únavou v prototypových pohybech
- Vplyv počasia na bolesť a pohybovú aktivitu pacientov s osteoartrózou
- Porovnanie krčnej medzistavcovej fúzie a dynamic cervical implant artroplastiky: klinické výsledky 12 mesiacov po operácii krčnej chrbtice
- Potlačení chronické nociceptorové bolesti prolongovanou rehabilitací II
- Efekt relaxačního programu audiovizuální stimulace na autonomní nervový systém, hodnocený vybranými ukazateli spektrální analýzy variability srdeční frekvence
- Doporučený postup vyšetření kojenců a batolat v ordinaci dětského fyzioterapeuta z pohledu vývojové kineziologie a reflexní lokomoce dle Vojty
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Doporučený postup vyšetření kojenců a batolat v ordinaci dětského fyzioterapeuta z pohledu vývojové kineziologie a reflexní lokomoce dle Vojty
- Mechanismy a aplikace motorického učení v rehabilitaci
- Potlačení chronické nociceptorové bolesti prolongovanou rehabilitací II
- Vplyv počasia na bolesť a pohybovú aktivitu pacientov s osteoartrózou
