Syndróm iliotibiálneho traktu
Iliotibial band syndrome
Summary: The most common symptomatic manifestation of iliotibial band syndrome (ITBS) includes pain in the lateral part of the knee, which is associated with repetitive movement activities. Patients often describe pain in the area around the lateral femoral epicondyle, which can radiate down the iliotibial direction into the tibia. In the proximal part of the thigh, the iliotibial tract (ITB) receives fascial parts from the deep fascia of the thigh, gluteus maximus, and tensor fasciae latae. ITBS is often successfully treated with non-operative management, although surgery is sometimes required. The etiology of ITBS has been the subject of controversial discussions. Various etiologies have been proposed for ITBS, including friction of the ITB against the lateral femoral epicondyle, compression of the adipose tissue and the connective tissue, and chronic inflammation of the ITB bursa. ITBS is a diagnosis based on clinical presentation. Local tenderness of the lateral part of the knee below the epicondyle and above the joint line is an important finding during physical examination. Rehabilitation in patients with ITBS is an important part of comprehensive treatment that plays a key role in the therapy of ITBS.
Keywords:
diagnosis – Pain – rehabilitation – iliotibial tract syndrome
Authors:
Líška D.; Sekereš M.; Satrapová A.
Authors‘ workplace:
Katedra telesnej výchovy a športu, Filozofická fakulta, Univerzita Mateja Bela v Banskej Bystrici, Slovenská republika
Published in:
Rehabil. fyz. Lék., 31, 2024, No. 1, pp. 32-40.
doi:
https://doi.org/10.48095/ccrhfl 202432
Overview
Najčastejším symptomatickým prejavom syndrómu iliotibiálneho traktu (ITBS – iliotibial band syndrome) je bolesť bočnej časti kolena, ktorá je spojená s opakovanými pohybovými aktivitami. Pacienti bolesť často udávajú ako bodavú v oblasti okolo laterálneho femorálneho epikondylu, ktorá môže vyžarovať dole iliotibiálnym smerom do holennej kosti. V proximálnej časti stehna dostáva iliotibiálny trakt (ITB) fasciálne časti z hlbokej fascie stehna, m. gluteus maximus a m. tensor fasciae latae. ITBS sa vo väčšine prípadov úspešne lieči neoperačným manažmentom, hoci niekedy je potrebný chirurgický zákrok. Etiológia ITBS je predmetom kontroverzných diskusií. Pre ITBS bolo navrhnutých niekoľko etiológií, vrátane trenia ITB o laterálny femorálny epikondyl, kompresie tukového tkaniva a spojivového tkaniva a chronický zápal burzy ITB. ITBS je diagnóza založená na klinickom prejave. Dôležitým nálezom pri klinickom vyšetrení je lokálna citlivosť laterálnej časti kolena pod epikondylom a nad kĺbovou líniou. Rehabilitácia u pacientov so ITBS predstavuje dôležitú časť komplexnej liečby, ktorá zohráva kľúčovú úlohu pri liečbe ITBS.
Klíčová slova:
diagnostika – bolest – rehabilitácia – syndróm iliotibiálneho traktu
Úvod
Syndróm iliotibiálneho traktu (ITBS – iliotibial band syndrome) je častou príčinou laterálnej bolesti kolena u športovcov [1–4]. Vysoký výskyt sa nájde najmä u bežcov [5–7] ale aj pri cyklistike, futbale, balete, kanoistike a horolezectve [8–10]. Vyšší výskyt je možné pozorovať aj u vojakov [11]. ITBS sa vyskytuje aj v bežnej populácii [12]. Zranenie iliotibiálneho traktu (ITB) môže spôsobiť výraznú bolesť v laterálnej časti kolena a zhoršenie pri fyzickej aktivite. ITB je pozdĺžne vláknité tkanivo, ktoré prebieha pozdĺž laterálneho stehna a slúži ako dôležitá štruktúra zapojená do pohybu dolných končatín [13–17]. ITB nieje samotná štruktúra. Prechádza povrchovo k m. vastus lateralis a upína sa na Gerdyho tuberkulum z laterálnej časti tibiálneho plató a čiastočne na suprakondylický hrebeň laterálneho femuru. ITB napomáha extenzii, abdukcii a laterálnej rotácii v bedre [18]. Dôležitú úlohu má ITB v zabezpečení posturálnej funkcie. ITB je dynamická a viacrozmerná štruktúra s prepojeniami, ktoré siahajú od driekovej chrbtice až po anterolaterálnu časť kolena [19]. Diagnóza ITBS sa stanovuje na základe charakteristickej anamnézy a klinického vyšetrenia. ITBS sa vo väčšine prípadov úspešne lieči neoperačným manažmentom, hoci niekedy je potrebný chirurgický zákrok [20–22]. V rámci zobrazovacích metód sa v diagnostike ITBS využíva sonografia a vyšetrenie magnetickou rezonanciou (MR) [23,24].
Vieira et al. [25] skúmali detaily anatómie ITB a jej funkčný vzťah s inými tkanivami. Desať podrobných kadaveróznych disekcií preukázalo tri vrstvy distálnej časti ITB, čo je viedlo k záveru, že ITB má nielen viaceré zložité spojenia so stehennou kosťou, patellou a laterálnou holennou kosťou, fasciou cruris ale tiež hrá kľúčovú úlohu v patelofemorálnej stabilite. Vieira et al. [25] predpokladali, že kapsulo-kostná vrstva ITB funguje ako doplnkový anterolaterálny stabilizátor kolena. Existuje tiež predné predĺženie nazývané trakt iliopatella, ktoré spája laterálnu patellu a bráni mediálnej translácii patelly. ITB funguje ako extenzor kolena, keď je koleno menej ako 30° flektované, ale stáva sa flexorom kolena po prekročení 30° flexie. ITB prenáša sily z bedrovej časti ku kolenu, pôsobí ako laterálny stabilizátor kolena [26]. Pri chôdzi sa ITB aktivuje pomaly v reakcii na lokomóciu, čím poskytuje stabilizáciu bedier pri chôdzi, behu a skoku [27]. Proximálne podmienená patológia spojená s ITB zahŕňa „snapping hip“, ku ktorému dochádza sekundárne v dôsledku pravdepodobného trenia ITB [28].
ITBS je spojený s ovplyvnením kinematiky chôdze u pacientov. Podľa Hamstra-Wright et al. [29] bežci so syndrómom ITB preukazujú zmenu citlivosti bolesti v oblasti ITB bez rozdielu sily v abduktoroch bedrového kĺbu, ale súčasne so zmenenými pohybovými vzormi chôdze. Príznaky bilaterálnej bolesti a zmeny stereotypu chôdze existujú u bežcov s ITBS. Najmä chronické podráždenie môže viesť k vzniku náhradných pohybových vzorov.
Etiológia syndrómu ITB
Pre pochopenie etiológie, patológie a optimálnej liečby tohto stavu sú nutné ešte viaceré štúdie. Zdá sa, že mnohé publikované štúdie pristupujú k problému z odlišných a ťažko zlučiteľných hľadísk. Etiológia ITBS je predmetom kontroverzných diskusií. Tradične sa trenie medzi ITB a laterálnym femorálnym epikondylom považuje za dôvod podráždenia a bolesti šľachy. Toto vysvetlenie získalo určitú empirickú podporu v štúdii založenej na zobrazovacích metódach ukazujúcich predozadný pohyb ITB vzhľadom na laterálny femorálny epikondyl počas flexie a extenzie kolena [30]. Avšak priame a spoľahlivé dôkazy na podporu hypotézy kompresie chýbajú. Na druhej strane v kadaveróznej štúdii Fairclough et al. [31] sa zistilo, že ITB je pevne pripevnený k laterálnemu femorálnemu epikondylu vláknami, ktoré bránia pohybu medzi ITB a kosťou v predozadnom smere. Autori preto navrhli, že nadmerné napätie v ITB môže viesť k stlačeniu spodného tukového tkaniva alebo burzy, čo v konečnom dôsledku spôsobí zápal a bolesť.
Etiológia ITBS je multifaktorálna. Viacerí autori poukazujú na to, že opakované trenie ITB a laterálneho epikondylu počas flexie a extenzie vedie k zápalu kontaktnej oblasti ITB. Edém, ktorý vzniká medzi ITB a laterálnym femorálnym kondylom je typickejší ako patologické zmeny samotného ITB. Kontakt medzi ITB a laterálnym epikondylom nastáva približne pri 30° flexii [32]. Anatomické štúdie však nepodporili tento kĺzavý pohyb cez laterálny epikondyl. Histologické vyšetrenia kadaveróznych vzoriek ukazujú vysoko inervovaný tukový vankúšik. Kompresia tohto vankúša sa považuje za zdroj laterálnej bolesti kolena [31]. V štúdiách Fairclough et al. [32,33] porovnávali zdravých bežcov s bežcami s ITBS. Pomocou MRI zistili, že ITB sa neotáča cez femorálny epikondyl kvôli pevnosti kotvy, ktorou je pripevnená fascia lata. Meniace sa napätie v predných a zadných vláknach ITB počas flexie a extenzie vytvára ilúziu pohybu a namiesto subtendinóznej burzy sa hlboko pri ITB nachádza vysoko inervovaný tukový vankúšik. Spochybnili teda pohyb samotný.
Predisponujúce faktory spojené s ITBS sú vonkajšie a vnútorné faktory. Vonkajšie faktory zahŕňajú tréningové chyby, ako je napr. náhle zvýšenie počtu nabehaných alebo najazdených kilometrov a beh z kopca. Medzi rizikové faktory vzniku ITBS patrí beh na naklonenom povrchu, beh do kopca, chyby v technike behu a prudké zmeny intenzity tréningu. Okrem modifikovateľných faktorov boli identifikované aj niektoré anatomické faktory, ktoré zvyšujú riziko vzniku ITBS, ako je vnútorná torzia holennej kosti, nadmerná pronácia chodidla, artróza mediálneho kompartmentu a diskrepancia dĺžky dolných končatín [33].





Diagnostika syndrómu iliotibiálneho traktu
Hlavným symptómom ITBS je bolesť. Pacienti bolesť často udávajú ako bodavú v oblasti okolo laterálneho femorálneho epikondylu, ktorá môže vyžarovať dole iliotibiálnym smerom do holennej kosti. Pacienti zvyčajne pociťujú bolesť pri chôdzi alebo behu a je najintenzívnejšia, keď postihnutá strana pri dopade na zem spomalí.
ITBS je diagnóza založená na klinickom prejave. Dôležitým nálezom pri fyzickom vyšetrení je lokálna citlivosť pri palpácii laterálnej časti kolena pod epikondylom a nad kĺbovou líniou [34]. V anamnéze je dôležité klásť dôraz na mechanické symptómy a náhle zmeny v úrovni pohybovej aktivity u pacienta. Bolesť sa často prejavuje laterálnou bolesťou kolena lokalizovanou v oblasti medzi Gerdyho tuberkulom a laterálnym epikondylom. Bolesť sa spočiatku objaví pri dokončení aktivity, ale môže byť prítomná na začiatku aktivity a dokonca aj v pokoji s neskoršou progresiou ochorenia. Okrem toho je bolesť často horšia pri behu, a tiež, dlhšie kroky môžu zvýšiť príznaky. Anatomické odchýlky ako sú genu varum, genu valgum, recurvatum a procurvatum, predstavujú rizikové faktory, pretože môžu zvýšiť napätie na ITB. Kolenný výpotok alebo ligamentózna laxicita nepredstavuje bežný symptóm spojený s ITBS. Palpácia distálnej časti ITB môže byť bolestivá a v niektorých prípadoch je možné cítiť krepitus.
Rádiografické zobrazenie kolena je užitočné na vylúčenie inej patológie, ktorá by mohla spôsobovať laterálnu bolesť kolena, ako je osteoartritída alebo fraktúra pately. ITBS v neprítomnosti inej patológie sa na röntgenovom snímku kolena javí normálne. Ak je diagnóza po anamnéze a fyzickom vyšetrení stále nejasná, MR kolena môže potvrdiť diagnózu, ak preukáže hypersignálne zmeny v sekvencii T2 v laterálnom epikondyle so zhrubnutým distálnym ITB [35]. Ultrazvuk predstavuje lacnú a nízkorizikovú modalitu, ktorá môže vykazovať abnormálne distálne zhrubnutie ITB, a tiež, zmeny kostného povrchu pri úpone [11]. Na druhej strane niektoré štúdie poukázali, že neexistuje asociácia medzi zhrubnutím a vekom, výškou, hmotnosťou, dominantnou končatinou a pohybovou aktivitou športovca [36].
V rámci diferenciálnej diagnostiky je nutné zvažovať stresovú fraktúru tibiálneho plateau, ruptúru laterálneho menisku, osteoartritídu, zranenie laterálnych ligament, tendinopatiu m. biceps femoris, synoviálny sarkóm [37], prenesenú bolesť z patológie bedrového kĺbu, patellofemorálny syndróm, tendinopatiu popliteálnej šľachy a myofasciálnu bolesť [20].
V rámci klinického vyšetrenia je možné použiť Nobleov kompresný test v troch pozíciách, Renne test a Ober test.
Noble kompresný test
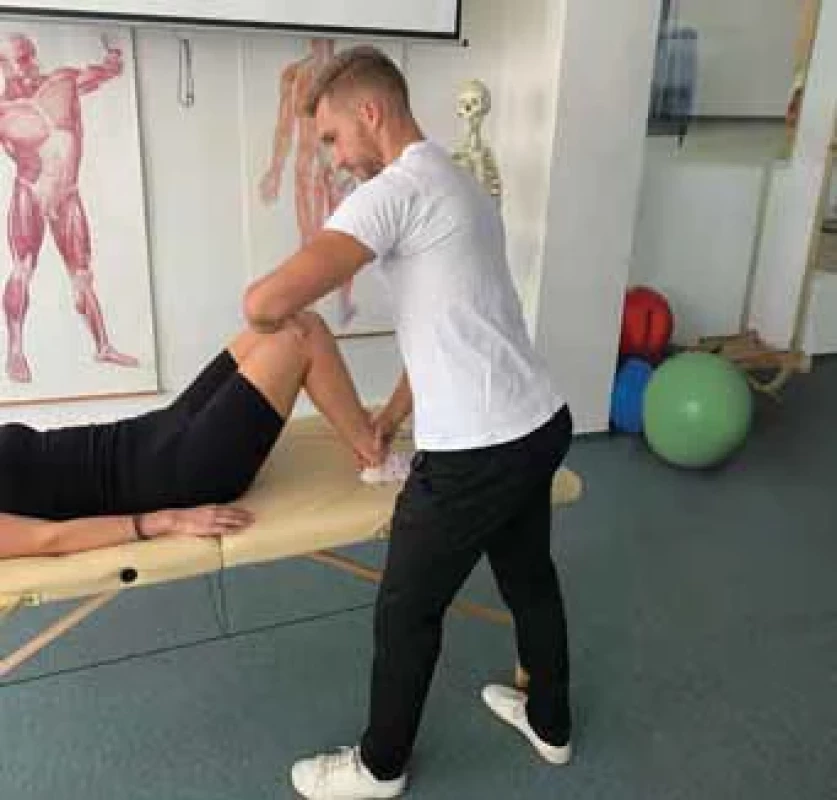
Noble test sa vykonáva v polohe ľahu. Pacient leží na chrbte, zatiaľ čo vyšetrujúci uchopí zranenú dolnú končatinu, ktorú flektuje v kolennom a bedrovom kĺbe. Vyšetrujúci stoji pri pacientovi zboku a palpuje oblasť približne 2 cm nad laterálnym epikondylom. Vyšetrovací manéver sa vykonáva pri 30° flexii kolena pri pohybe z 90° flexie kolena (obr. 1). Pozitivitu testu značí vyprovokovaná bolesť. Pacient pociťuje výrazne uľavenie od bolesti, pokiaľ vyšetrujúci uvoľní tlak v oblasti laterálneho epikondylu. Špecificita a senzitivita testu zatiaľ nebola udaná.
Kompresný test v sede
Vyšetrovaný sedí pri tomto teste na vyšetrovacom stole. Vyšetrujúci stoji pri pacientovi z bočnej strany a palpuje oblasť približne 2 cm nad laterálnym epikondylom. Pacient aktívne vykonáva flexiu a extenziu v sede (obr. 2 a 3). Vyšetrujúci aktívne stláča vyšetrovanú oblasť. Pozitivitu značí vyprovokovaná bolesť.
Kompresný test v uzavretom kinematickom reťazci vo výpade
Vyšetrovaný sa v úvodnej pozícii nachádza v pozícii kľaku (obr. 4 a 5). Vyšetrujúci stoji pri pacientovi zboku a palpuje oblasť približne 2 cm nad laterálnym epikondylom. Vyšetrovaný manéver pacient vykonáva tak, že sa postaví z pozície kľaku do pozície výpadu. Vyšetrujúci aktívne palpačne drží vyšetrovanú oblasť. Pozitivitu značí vyprovokovaná bolesť.
Renne test
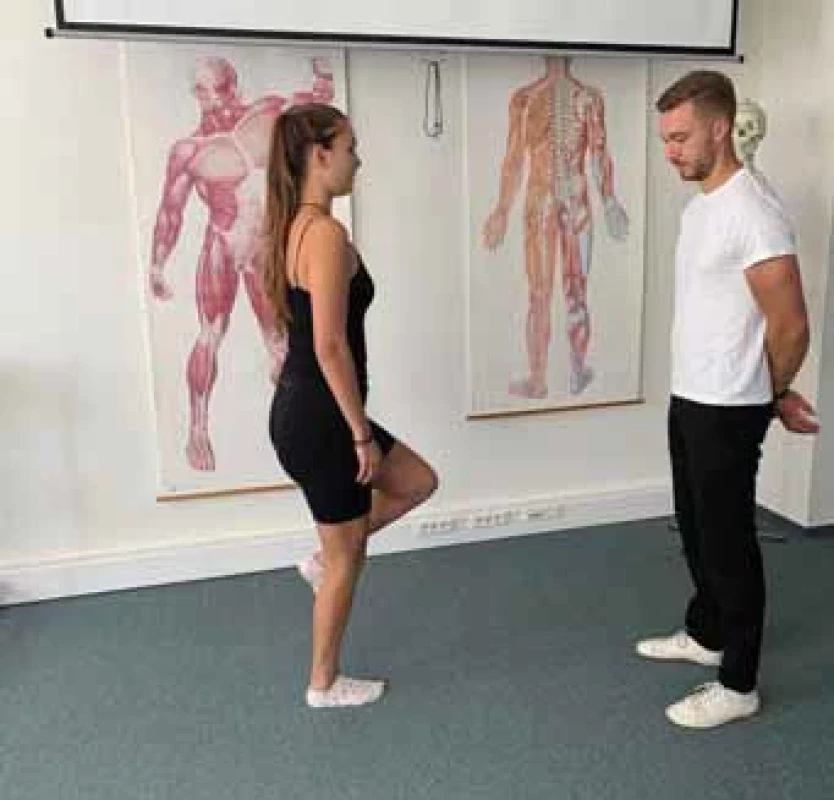
Vyšetrovaný pri tomto teste stojí na jednej nohe a vyšetrujúci pozoruje pacienta (obr. 6). V tejto pozícii vyšetrovaný vykoná podrep na jednej nohe tak, aby bolo koleno flektované v 30–40° (obr. 7). Pozitivitu značí vyprokovaná bolesť.
Ober test
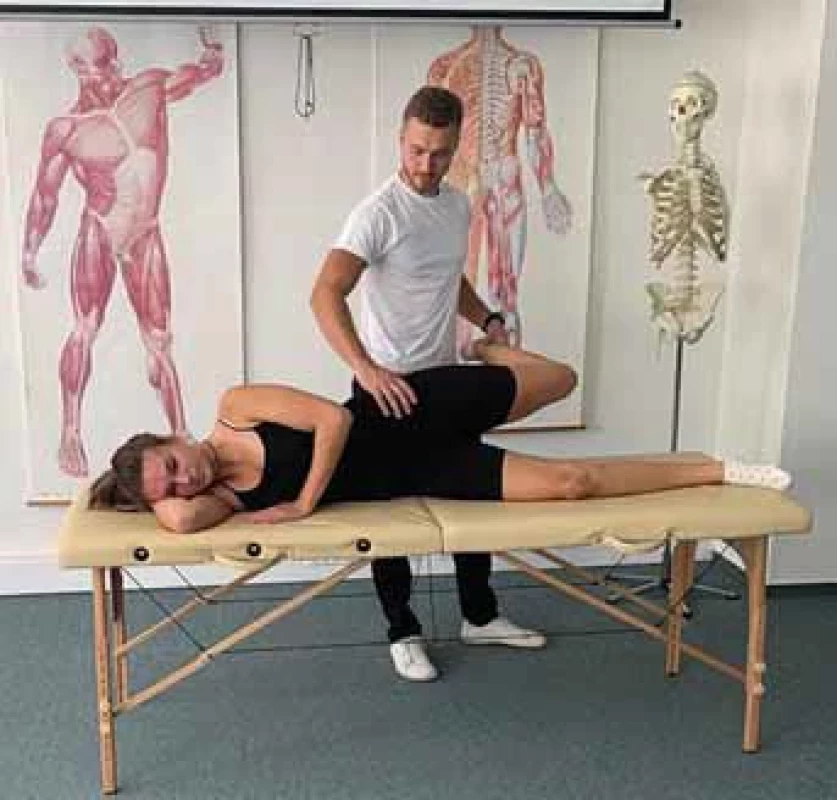
Pacient leží v polohe ležmo na boku s flektovaným kolenom v 90°. Vyšetrujúci stojí za pacientom a abdukuje a naťahuje postihnutú dolnú končatinu smerom do extenzie, pričom podopiera distálnu časť predkolenia. Následne vyšetrujúci pomaly spúšťa dolnú končatinu smerom k stolu do addukcie v bedrovom kĺbe. Pozitívny test je indikovaný obmedzením a bolesťou laterálnej časti kolena (obr. 8).
Biomechanika pohybu a syndrómu iliotibiálneho traktu
V prierezovej štúdii Foch et al. [38] hodnotili biomechaniku u pacientov s ITBS. Zisťovali či existujú rozdiely v biomechanike dolných končatín a trupu počas behu medzi bežcami s aktuálnym ITBS, predchádzajúcim ITBS a kontrolnou skupinou bez zranenia. Bežci so súčasným ITBS vykazovali o 1,8 ± 1,5° väčšiu ipsilaterálnu flexiu trupu a o 7 ± 6° menšiu flexibilitu ITB v porovnaní s bežcami s predchádzajúcim ITBS a kontrolnou skupinou. Bežci s predchádzajúcim ITBS vykazovali o 2,2 ± 2,9° menší rozsah addukcie bedier v porovnaní s bežcami so súčasným ITBS a kontrolnou skupinou. Sila abduktorov bedra bola o 3,3 ± 2,6 % nižšia u bežcov s predchádzajúcim ITBS, ale nie s aktuálnym ITBS v porovnaní s kontrolnou skupinou. Bežci s ITBS môžu mať tendenciu nakláňať trup viac ku končatine v postoji, čo môže súvisieť so zníženou flexibilitou ITB.
Svalová únava má za následok kinematické a kinetické zmeny u bežcov. Beh z kopca môže predisponovať bežca k vzniku ITBS, pretože uhol flexie kolena pri nášľape je znížený. Šprintovanie a rýchlejší beh na rovine s menšou pravdepodobnosťou spôsobia alebo zhoršia symptómy ITBS [38].
V systémovom prehľade Aderem et al. [39] zisťovali výskyt rizikových faktorov pre vznik ITBS. Zahrnutých bolo 13 štúdií (prospektívna (n = 1), prierezová (n = 12)). U bežkýň, u ktorých sa vyvinul ITBS bola zaznamenaná zvýšená addukcia bedra a vnútorná rotácia kolena počas postoja. Brown et al. [40] hodnotili vplyv únavy na silu abduktorov bedrového kĺbu s pacientami s ITBS v porovnaní so zdravou kontrolnou skupinou. Zdravá kontrolná skupina aj zranení bežci preukázali zníženú silu m. gluteus medius po behu do únavy (p = 0,01), ale medzi skupinami nebola žiadna vzájomná interakcia (p = 0,78). Aktivácia m. gluteus medius meraná pomocou elektromyografie (EMG) sa medzi skupinami nelíšila (p = 0,19). Rovnako sa aktivácia nelíšila ani pre m. tensor fasciae latae (p = 0,52). Zranení bežci mali znížené hodnoty počiatočného mediánu frekvencie m. gluteus medius naznačujúce únavu (p = 0,01). Tieto zistenia naznačujú, že sval m. gluteus medius u bežcov s ITBS nevykazuje zníženie svalovej sily, ale vykazuje menšiu odolnosť voči únave. Zranenie ITBS môže ovplyvniť aj biomechaniku po vyliečení zranenia. V štúdii Foch et al. [41] zisťovali, či existujú rozdiely v koordinačných vzoroch pohybu a koordinačnej variabilite medzi bežkyňami s recidivujúcim ITBS, bežkyňami s jediným výskytom ITBS a kontrolnou skupinou bez zranenia ITBS. Podľa štúdie Foch et al. bežkyne s jediným výskytom ITBS preukázali väčšiu variabilitu koordinácie s kontrolnou skupinou a bežkyňami s rekurentným ITBS. Počet predchádzajúcich epizód zranení teda môže ovplyvniť variabilitu koordinácie u bežkýň s anamnézou ITBS.
Grau et al. [42] izokinetickým meraním porovnávali 10 zdravých bežcov a 10 bežcov s ITBS. Primárne výsledky boli vyhodnocované v koncentrickom, excentrickom a izometrickom móde. Rozdiely vo svalovej sile bedrových abduktorov medzi zdravou kontrolnou skupinou a zranenými bežcami (ITBS) neboli štatisticky významné v žiadnej z testovaných svalových funkcií (p < 0,05). Obe skupiny vykazovali rovnaké rozdiely v sile medzi addukciou a abdukciou bedra.
Pacienti by mali byť vyšetrení vzhľadom na optimálnu funkciu postavenia panvy a stehennej kosti prostredníctvom statických aj dynamických hodnotení (kontralaterálny postoj na jednej nohe a podrepy, a nakoniec za únavných podmienok, ako je beh na bežiacom páse). Videoanalýza týchto dynamických úloh môže pomôcť pri hodnotení prítomnosti malých až stredných úrovní femorálnej addukcie – vnútornej rotácie počas zaťažovacej fázy postoja, kedy môže dôjsť k nárazu do tukového vankúša. Podľa Foch et al. [43] je nižší rozsah pohybu smerom do addukcie spojený s predchádzajúcim zranením ITBS.
V meta-analýze Foch et al. [44] hodnotili vplyv ITBS na kinematiku pohybu a svalovú silu abduktorov u bežkýň. Do analýzy bolo celkovo zahrnutých 10 štúdií. Bežkyne s ITBS mali menšiu vnútornú rotáciu v bedrových kĺboch a nižšiu izometrickú silu abduktorov bedrového kĺbu v porovnaní so zdravou kontrolnou skupinou. Podobný systémový prehľad spracovali Louw et al. [45]. Výsledky ukázali, že bežci s anamnézou ITBS mali menšiu everziu nohy, menšiu vnútornú rotáciu tíbie a menší rozsah addukcie bedra. Prospektívny výskum naznačil, že vnútorná rotácia v kolennom kĺbe a zvýšené uhly addukcie bedra môžu hrať rolu v etiológii ITBS. V štúdii Li et al. [46] bol skúmaný vzťah medzi patellofemorálnym postavením a ITBS. Štúdia potvrdila, že vyššia pozícia laterálneho okraja patelly a strmšia morfológia laterálneho kondylu boli spojené so vznikom s ITBS.
Rozdiel v svalovej aktivácii testovali Baker et al. [47]. Súbor tvorilo 15 bežcov s ITBS v porovnaní so zdravou kontrolnou skupinou. Svalová aktivita bola vyšetrená pomocou EMG. U bežcov s ITBS bolo zaznamenané zvýšenie addukcie kolena v porovnaní s kontrolnou skupinou bežcov (p = 0,002). Aktivácia m. tensor fasciae latae u zranených bežcov bola zvýšená v porovnaní s kontrolnou skupinou (p = 0,017).
V štúdii Shen et al. [48] hodnotili biomechaniku behu počas ITBS a po vyliečení. Súbor tvorilo 30 rekreačných bežcov, z ktorých 15 malo ITBS a 15 bolo zdravých. Po behu bolo u bežcov s ITBS zaznamenané zníženie lordózy panvy a flexie v bedre v porovnaní so zdravou kontrolnou skupinou. Podľa Shen et al. [48] nadmerný sklon trupu a predný uhol sklonu panvy môžu byť rizikovým faktorom pri rozvoji ITBS počas behu.
Terapia
Liečba ITBS sa zvyčajne zameriava na zmierňovanie bolesti, zlepšenie funkcie a prevencie pred opakovaným vzplanutím symptómov. Chýbajú viaceré randomizované štúdie, ktoré by potvrdili jednoznačný benefit jednej terapie voči ostatným. V prvej fáze rehabilitácie sú odporúčané cvičenia s otvoreným reťazcom s progresom k postupnému vyššiemu zaťaženiu s následnými cvičeniami v uzavretom kinematickom reťazci s kvalitne prevedeným pohybom na kontrolu femorálnej addukcie a vnútornej rotácie. Pre tento prístup je kľúčová vytrvalosť, takže záťaž by sa mala postupne zvyšovať opatrne a podľa potreby vykonávať kontrolované pohyby s použitím ústneho a vizuálneho podnetu. Nakoniec by sa pripravenosť pacienta na beh, bicyklovanie alebo veslovanie mala posúdiť pomocou vyššej záťaže s väčšími nárokmi a progresívnym kontrolovaným návratom k aktivite na základe tolerancie a absencie bolesti. Podľa Nguyen et al. [49] existujú viaceré výskumné medzery v literatúre týkajúce sa konzervatívneho riadenia ITBS. Odporúčania sú väčšinou založené na odborných názoroch a prehľadových článkoch. Na zlepšenie chápania konzervatívneho manažmentu ITBS by sa malo vykonať viac vysokokvalitných randomizovaných štúdií.
Rehabilitačnú fázu je možné rozdeliť na akútnu, subakútnu a zotavovaciu. Dôležitú úlohu pri liečbe zohráva edukácia, počas obdobia liečby má dôjsť k zníženiu pohybovej aktivity tak, aby sa znížilo podráždenie ITB. Po znížení úrovne bolesti na 3 z 10 bodov by mal nasledovať cielený a progresívny neuromuskulárny tréningový program, ktorý začína s nízkym zaťažením, otvoreným reťazcom, bez záťažových cvičení. Ďalej je dôležité prejsť na náročnejšie záťažové cvičenia, aby sa napravili známe biomechanické nedostatky a zvýšila sa svalová odolnosť [27]. V niektorých prípadoch môže byť nápomocná výmena dlhých pomalých tréningových jednotiek za rýchle intenzívne intervalové tréningy [10]. Pre tých, ktorí majú typickú anamnézu ITBS a mierne až stredne závažný prejav symptómov, je dôležité sa vyvarovať tréningovým chybám (vyhnúť sa všetkým cvičeniam vyvolávajúcim bolesť až do 6 týždňov, v závislosti od závažnosti a cieľov pacienta, po návrate k cvičeniu). Po návrate k športu je dôležité skrátiť bežeckú vzdialenosť a vyhýbať sa behu na tvrdých povrchoch.
V rámci rehabilitačných metód sa odporúčajú neinvazívne rehabilitačné metódy ako je strečing, masáž a fasciálne uvoľnenie. Najmä kvôli samotnému priebehu ITB v proximálnej, strednej a distálnej časti femuru. nie je možné očakávať efektívne predĺženie ITB iba pri pasívnom naťahovaní. Samotné predĺženie ITB je limitované aj samotným zastúpením kolagénových vlákien.
V štúdii Park et al. [50] hodnotili účinok jednorazovej terapie pomocou penového valca u cyklistov. Súbor tvorili cyklisti (n = 11), kontrolná skupina (n = 11) a skupina s vlastným myofasciálnym uvoľnením (n = 11) pred a po dvoch cykloch. Významné rozdiely boli pozorované v škále bolesti, flexibility ITB a bolesti a pri sile počas cyklistiky v intervenčných skupinách. V štúdii Jahanshahi et al. [51] porovnávali účinnosť funkčných cvičení zameraných na motorickú kontrolu a terapeutických cvičení u pacientov s ITBS. Zápasníci boli rozdelení do troch skupín, ktorí absolvovali 8 týždňov cvičenia a kontrolnú skupinu, ktorá neabsolvovala. V obidvoch intervenčných skupinách, ktoré cvičili funkčné cvičenia zamerané na motorickú kontrolu a terapeutické cvičenia nastalo zlepšenie bolesti (p < 0,001), zlepšenie funkcie kolena (trojitý skok p = 0,004, vertikálny skok p = 0,002) a sily (abdukcia bedra (p < 0,001), intrarotácia bedra (p = 0,02), fl exia kolena (p ≤ 0,001), a extenzia kolena (p < 0,001)) v porovnaní s kontrolnou skupinou. Skupina funkčných cvičení zameraných na motorickú kontrolu zaznamenala zlepšenie v porovnaní s terapeutickými cvičeniami v bolesti, funkcii, svalovej sile. Terapeutické cvičenia boli účinnejšie v zlepšení rozsahu abdukcie bedra a addukcie bedra (p = 0,000), vnútornej rotácie bedra (p < 0,001) a extrarotácie bedra (p < 0,001).
V randomizovanej štúdii Weckström et al. [52] porovnávali účinnosť rázovej vlny s manuálnou terapiou, obidve terapie boli doplnené o cvičenia. Pacienti absolvovali tri terapie rázovou vlnou (n = 11) a manuálnou terapiou (n = 13) v pokračovaní cvičebného programu, ktorý trval nasledujúce 4 týždne. Hlavný výsledok bola bolesť počas testu na bežeckom páse. Medzi skupinami nebol zaznamenaný rozdiel podľa bolesti po 4 týždňoch (p = 0,796) a 8 týždňoch (p = 0,155). V skupine rázovej vlny nastalo zníženie bolesti o 51 % po 4 týždňoch (p = 0,022) a 75 % po 8 týždňoch (p = 0,004). V skupine manuálnej terapie nastala redukcia bolesti o 61 % po 4 týždňoch (p = 0,059) a 56 % po 8 týždňoch (p = 0,067). V randomizovanej štúdii McKay et al. [53] hodnotili účinnosť troch typov cvičenia pri liečbe ITBS u bežkýň. Súbor tvorilo 24 bežcov. Pacienti boli rozdelení do troch rovnakých liečebných skupín. Strečing ITB (skupina A), konvenčné cvičenie (skupina B) a cvičenie zamerané na posilňovanie svalov bedier (skupina C). Na vyhodnotenie funkčného stavu bola použitá numerická škála hodnotenia bolesti (NPRS – numeric pain rating scale) – každý týždeň, funkčná škála dolných končatín (LEFS – low extremity functional scale) – každé 2 týždne, dynamometer (týždne 0, 2, 4, 6, 8), podrep s jednou končatinou (SLMS – single leg mini squat) – týždeň 0, 8 a Y-balance test™. Medzi týmito tromi skupinami neboli žiadne štatistické rozdiely. Pacienti, ktorí absolvovali cvičenia zamerané na posilnenie svalov bedrového kĺbu neustále vykazovali zlepšenie výsledkov a nikdy nedosiahli menej ako ostatné dve skupiny.
V systémovom prehľade Bolia et al. [54] porovnávali konzervatívnu liečbu ITBS s chirurgickou liečbou. Do analýzy bolo zahrnutých 15 štúdií (9 pre operačnú liečbu, 6 pre konzervatívnu liečbu) skúmajúcich 179 športovcov (priemerný vek 27,3 rokov, rozsah: 17–53), ktorí dostávali konzervatívnu liečbu ITBS, a 200 športovcov (priemerný vek 30,1 roka, rozsah: 14–63), ktorí podstúpili chirurgickú liečbu. Najviac športovcov tvorili bežci (65 %). Priemerný čas sledovania bol signifikantne dlhší v štúdiách uvádzajúcich výsledky po operácii v porovnaní s neoperatívnou liečbou ITBS (33,5 vs. 2 mesiace, p < 0,05). Najčastejšie uvádzanou (7/ 9 štúdií, 77,7 %) premennou pre pooperačné hodnotenie u športovcov bola miera návratu k športu (rozsah: 81–100 %). Významné zníženie bolesti bolo konzistentne (6/ 6 štúdií, 100 %) zistené medzi štúdiami, ktoré uvádzajú výsledky konzervatívnej liečby ITBS. Podľa Bolia et al. [54] pri maximálnom čase sledovania 6 mesiacov môže konzervatívna terapia účinne znížiť symptómy ITBS u športovcov. Pre športovcov, ktorí nereagujú na neoperačné opatrenia, existuje viacero chirurgických možností, pričom miera návratu do športu sa uvádza medzi 81–100 %.
Účinnosť terapie kineziotejpom u zdravých bežcov hodnotili Watcharakhueankhan et al. [55]. Celkom 20 zdravých účastníkov bežalo tempom, ktoré si sami zvolili, po 20-metrovej dráhe za troch podmienok:
bez kineziotejpu (NT);
kineziotejp s napätím (KTT);
kineziotejp bez napätia (KTNT).
Svalové zapojenia boli hodnotené pomocou EMG. Skupina KTT vykazovala významné zvýšenie maximálnej flexie bedra, maximálnej abdukcie bedra a vonkajšej rotácie bedra v porovnaní s NT (p < 0,05). Okrem toho skupina KTT vykazovala trend smerom k zníženiu maximálnej vnútornej rotácie bedra a uhlu addukcie v porovnaní so stavom NT. Výsledky EMG ukázali, že aktivita m. tensor fasciae latae sa znížila s KTT v porovnaní s NT a aktivita m. gluteus maximus sa znížila s KTNT v porovnaní s NT. Celkom 10 z 20 účastníkov uviedlo dôležité zlepšenie v skóre pohodlia, šesť účastníkov v skóre stability kolena a sedem účastníkov v skóre bežeckého výkonu pri používaní KTT.
Záver
Rehabilitácia u pacientov so ITBS zahŕňa komplexnú liečbu, ktorá zohráva kľúčovú úlohu pri liečbe ITBS. Zlepšenie svalovej sily, bolesti, motorickej kontroly a rozsahu pohybu u pacientov s ITBS predstavuje kľúčové faktory, ktoré je dôležité ovplyvniť počas terapie.
Sources
1. Ding G-Y, Shi S-Y, Ling X-Y et al. Clinical diagnosis and treatment for iliotibial band syndrome. Zhongguo Gu Shang 2018; 31(10): 965–970. doi: 10.3969/ j.issn.1003-0034.2018.10.018.
2. Scheer V, Krabak BJ. Musculoskeletal injuries in ultra-endurance running: a scoping review. Front Physiol 2021; 12 : 664071. doi: 10.3389/ fphys.2021.664071.
3. Lucas CA. Iliotibial band friction syndrome as exhibited in athletes J Athl Train 1992; 27(3): 250–252.
4. Khaund R, Flynn SH. Iliotibial band syndrome: a common source of knee pain. Am Fam Physician 2005; 71(8): 1545–1550.
5. van der Worp MP, van der Horst N, de Wijer A et al. Iliotibial band syndrome in runners: a systematic review. Sports Med 2012; 42(11): 969–992. doi: 10.2165/ 11635400-000000000-00000.
6. Fredericson M, Wolf C. Iliotibial band syndrome in runners: innovations in treatment Sports Med 2005; 35(5): 451–459. doi: 10.2165/ 00007256-200535050-00006.
7. Messier SP, Edwards DG, Martin DF et al. Etiology of iliotibial band friction syndrome in distance runners. Med Sci Sports Exerc 1995; 27(7): 951–960. doi: 10.1249/ 00005768-199507000 - 00002.
8. Linenger JM, Christensen CP. Is ilotibial band syndrome often overlooked? Phys Sportsmed 1992; 20(2): 98–108. doi: 10.1080/ 00913847.1992.11947411.
9. Charles D, Rodgers C. A literature review and clinical commentary on the development of iliotibial band syndrome in runners. Int J Sports Phys Ther 2020; 15(3): 460–470.
10. Pegrum J, Self A, Hall N. Iliotibial band syndrome. BMJ 2019; 364: l980. doi: 10.1136/ bmj.l980.
11. Strauss EJ, Kim S, Calcei JG et al. Iliotibial band syndrome: evaluation and management. J Am Acad Orthop Surg 2011; 19(12): 728–736. doi: 10.5435/ 00124635-201112000-00003.
12. Martinez-Velez A, Suwan P, Dua A. Iliotibial band syndrome in non-athletes. Minerva Anestesiol 2020; 86(10): 1111–1112. doi: 10.2373 6/ S0375-9393.20.14194-4.
13. Ménard M, Lacouture P, Domalain M. Iliotibial band syndrome in cycling: a combined experimental-simulation approach for assessing the effect of saddle setback. Int J Sports Phys Ther 2020; 15(6): 958–966. doi: 10.26603/ ijspt20 200958.
14. Hyland S, Graefe SB, Varacallo M. Anatomy, bony pelvis and lower limb, iliotibial band (Tract). Treasure Island (FL): StatPearls Publishing 2024.
15. Hutchinson LA, Lichtwark GA, Willy RW et al. The iliotibial band: a complex structure with versatile functions. Sports Med 2022; 52(5): 995–1008. doi: 10.1007/ s40279-021-01634-3.
16. Barber FA, Sutker AN. Iliotibial band syndrome. Sports Med 1992; 14(2): 144–148. doi: 10.2165/ 00007256-199214020-00005.
17. Richards DP, Barber FA, Troop RL. Iliotibial band Z-lengthening. Arthroscopy 2003; 19(3): 326–329. doi: 10.1053/ jars.2003.50081.
18. Flato R, Passanante GJ, Skalski MR et al. The iliotibial tract: imaging, anatomy, injuries, and other pathology. Skeletal Radiol 2017; 46(5): 605–622. doi: 10.1007/ s00256-017-2604-y.
19. Baker RL, Fredericson M. Iliotibial band syndrome in runners: biomechanical implications and exercise interventions. Phys Med Rehabil Clin N Am 2016; 27(1): 53–77. doi: 10.1016/ j.pmr.2015.08.001.
20. Hadeed A, Tapscott DC. Iliotibial band friction syndrome. Treasure Island (FL): StatPearls Publishing 2023.
21. Ellis R, Hing W, Reid D. Iliotibial band friction syndrome – a systematic review. Man Ther 2007; 12(3): 200–208. doi: 10.1016/ j.math.2006.08.004.
22. Opara M, Kozinc Ž. Stretching and releasing of iliotibial band complex in patients with iliotibial band syndrome: a narrative review. J Funct Morphol Kinesiol 2023; 8(2): 74. doi: 10.3390/ jfmk8020074.
23. Wu W-T, Chang K-V. The role of the iliotibial band cross-sectional area as a morphological parameter of the iliotibial band friction syndrome: a retrospective pilot study. Korean J Pain 2021; 34(3): 369–370. doi: 10.3344/ kjp.2021. 34.3.369.
24. Yoon HS, You JSH. Reflex-mediated dynamic neuromuscular stabilization in stroke patients: EMG processing and ultrasound imaging. Technol Health Care 2017; 25(S1): S99–S106. doi: 10.3233/ THC-171311.
25. Vieira ELC, Vieira EA, da Silva RT et al. An anatomic study of the iliotibial tract. Arthroscopy 2007; 23(3): 269–274. doi: 10.1016/ j.arthro.2006.11.019.
26. Jiménez Díaz F, Gitto S, Sconfienza LM et al. Ultrasound of iliotibial band syndrome. J Ultrasound 2020; 23(3): 379–385. doi: 10.1007/ s40 477-020-00478-3.
27. Geisler PR. Current clinical concepts: synthesizing the available evidence for improved clinical outcomes in iliotibial band impingement syndrome. J Athl Train 2021; 56(8): 805–815. doi: 10.4085/ 1062-6050-548-19.
28. Musick SR, Varacallo M. Snapping hip syndrome. Treasure Island (FL): StatPearls 2023.
29. Hamstra-Wright KL, Jones MW, Courtney CA et al. Effects of iliotibial band syndrome on pain sensitivity and gait kinematics in female runners: a preliminary study. Clin Biomech (Bristol, Avon) 2020; 76 : 105017. doi: 10.1016/ j.clinbiomech.2020.105017.
30. Friede MC, Innerhofer G, Fink C et al. Conservative treatment of iliotibial band syndrome in runners: are we targeting the right goals? Phys Ther Sport 2022; 54 : 44–52. doi: 10.1016/ j.ptsp.2021.12.006.
31. Fairclough J, Hayashi K, Toumi H et al. Is iliotibial band syndrome really a friction syndrome? J Sci Med Sport 2007; 10(2): 74–76; discussion 77–78. doi: 10.1016/ j.jsams.2006.05.017.
32. Ferber R, Noehren B, Hamill J et al. Competitive female runners with a history of iliotibial band syndrome demonstrate atypical hip and knee kinematics. J Orthop Sports Phys Ther 2010; 40(2): 52–58. doi: 10.2519/ jospt.2010.3028.
33. Fredericson M, Weir A. Practical management of iliotibial band friction syndrome in runners. Clin J Sport Med 2006; 16(3): 261–268. doi: 10.1097/ 00042752-200605000-00013.
34. Lavine R Iliotibial band friction syndrome. Curr Rev Musculoskelet Med 2010; 3(1–4): 18–22. doi: 10.1007/ s12178-010-9061-8.
35. Ekman EF, Pope T, Martin DF et al. Magnetic resonance imaging of iliotibial band syndrome. Am J Sports Med 1994; 22(6): 851–854. doi: 10.1177/ 036354659402200619.
36. Jelsing EJ, Finnoff JT, Cheville AL et al. Sonographic evaluation of the iliotibial band at the lateral femoral epicondyle: does the iliotibial band move? J Ultrasound Med 2013; 32(7): 1199–1206. doi: 10.7863/ ultra.32.7.1199.
37. Mesiha M, Bauer T, Andrish J Synovial sarcoma presenting as iliotibial band friction syndrome. J Knee Surg 2009; 22(4): 376–378. doi: 10.1055/ s-0030-1247781.
38. Foch E, Reinbolt JA, Zhang S et al. Associations between iliotibial band injury status and running biomechanics in women. Gait Posture 2015; 41(2): 706–710. doi: 10.1016/ j.gaitpost.2015.01.031.
39. Aderem J, Louw QA. Biomechanical risk factors associated with iliotibial band syndrome in runners: a systematic review. BMC Musculoskelet Disord 2015; 16 : 356. doi: 10.1186/ s12891-015-0808-7.
40. Brown AM, Zifchock RA, Lenhoff M et al. Hip muscle response to a fatiguing run in females with iliotibial band syndrome. Hum Mov Sci 2019; 64 : 181–190. doi: 10.1016/ j.humov.2019.02.002.
41. Foch E, Milner CE. Influence of previous iliotibial band syndrome on coordination patterns and coordination variability in female runners. J Appl Biomech 2019; 35(5): 305–311. doi: 10.1123/ jab.2018-0350.
42. Grau S, Krauss I, Maiwald C et al. Hip abductor weakness is not the cause for iliotibial band syndrome. Int J Sports Med 2008; 29(7): 579–583. doi: 10.1055/ s-2007-989323.
43. Foch E, Aubol K, Milner CE. Relationship between iliotibial band syndrome and hip neuromechanics in women runners. Gait Posture 2020; 77 : 64–68. doi: 10.1016/ j.gaitpost.2019. 12.021.
44. Foch E, Brindle RA, Pohl MB. Lower extremity kinematics during running and hip abductor strength in iliotibial band syndrome: a systematic review and meta-analysis. Gait Posture 2023; 101 : 73–81. doi: 10.1016/ j.gaitpost.2023. 02.001.
45. Louw M, Deary C. The biomechanical variables involved in the aetiology of iliotibial band syndrome in distance runners – a systematic review of the literature. Phys Ther Sport 2014; 15(1): 64–75. doi: 10.1016/ j.ptsp.2013. 07.002.
46. Li J, Sheng B, Qiu L et al. A quantitative MRI investigation of the association between iliotibial band syndrome and patellofemoral malalignment. Quant Imaging Med Surg 2021; 11(7): 3209–3218. doi: 10.21037/ qims-20 - 1101.
47. Baker RL, Souza RB, Rauh MJ et al. Differences in knee and hip adduction and hip muscle activation in runners with and without iliotibial band syndrome. PM R 2018; 10(10): 1032–1039. doi: 10.1016/ j.pmrj.2018.04.004.
48. Shen P, Mao D, Zhang C et al. Effects of running biomechanics on the occurrence of iliotibial band syndrome in male runners during an eight-week running programme – a prospective study. Sports Biomech 2021; 20(5): 560–570. doi: 10.1080/ 14763141.2019.1584235.
49. Nguyen AP, Detrembleur C, Van Cant J. Conservative treatment for iliotibial band syndrome: are we facing a research gap? A scoping review of 98 studies with clinical perspectives. Phys Ther Sport 2023; 62 : 25–31. doi: 10.1016/ j.ptsp.2023.05.002.
50. Park JJ, Lee HS, Kim J-H. Effect of acute self-myofascial release on pain and exercise performance for cycling club members with iliotibial band friction syndrome. Int J Environ Res Public Health 2022; 19(23): 15993. doi: 10.3390/ ijerph192315993.
51. Jahanshahi M, Nasermelli MH, Baker RL et al. Comparing functional motor control exercises with therapeutic exercise in wrestlers with iliotibial band syndrome. J Sport Rehabil 2022; 31(8): 1006–1015. doi: 10.1123/ jsr.2020-0541.
52. Weckström K, Söderström J. Radial extracorporeal shockwave therapy compared with manual therapy in runners with iliotibial band syndrome. J Back Musculoskelet Rehabil 2016; 29(1): 161–170. doi: 10.3233/ BMR-150612.
53. McKay J, Maffulli N, Aicale R et al. Iliotibial band syndrome rehabilitation in female runners: a pilot randomized study. J Orthop Surg Res 2020; 15(1): 188. doi: 10.1186/ s13018-020 - 01713-7.
54. Bolia IK, Gammons P, Scholten DJ et al. Operative versus nonoperative management of distal iliotibial band syndrome – where do we stand? A systematic review. Arthrosc Sports Med Rehabil 2020; 2(4): e399–e415. doi: 10.1016/ j.asmr.2020.04.001.
55. Watcharakhueankhan P, Chapman GJ, Sinsurin K et al. The immediate effects of Kinesio Taping on running biomechanics, muscle activity, and perceived changes in comfort, stability and running performance in healthy runners, and the implications to the management of Iliotibial band syndrome. Gait Posture 2022; 91 : 179–185. doi: 10.1016/ j.gaitpost.2021.10.025.
Doručené/ Submitted: 14. 11. 2023
Prijaté/ Accepted: 17. 2. 2024
Korešpondenčný autor:
PhDr. Dávid Líška, Ph.D.
Fakulta zdravotníctva so sídlom v Banskej Bystrici
Slovenská zdravotnícka univerzita
Medená 15387/ 4
974 05 Banská Bystrica
Slovenská republika
e-mail: david.liska27@gmail.com
Labels
Physiotherapist, university degree Rehabilitation Sports medicineArticle was published in
Rehabilitation & Physical Medicine

2024 Issue 1
- Hope Awakens with Early Diagnosis of Parkinson's Disease Based on Skin Odor
- Deep stimulation of the globus pallidus improved clinical symptoms in a patient with refractory parkinsonism and genetic mutation
-
All articles in this issue
- Screening function of the pelvic floor muscles and prevalence of dysmenorrhea in women
- Application of the evaluation sheet according to the Dynamic Neuromuscular Stabilization in clinical practice
- The relationship between morphology of abdominal wall muscles and back pain in elite female floorball players – sonographic evaluation
- Iliotibial band syndrome
- Specifics of physical therapy for children with osteogenesis imperfecta
- Redakční rada
- Rehabilitation & Physical Medicine
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Application of the evaluation sheet according to the Dynamic Neuromuscular Stabilization in clinical practice
- Iliotibial band syndrome
- Screening function of the pelvic floor muscles and prevalence of dysmenorrhea in women
- Specifics of physical therapy for children with osteogenesis imperfecta
