-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Indukce potratů ve II. trimestru na Gynekologicko porodnické klinice FN na Bulovce
Abortion Induction in IInd trimester
Study aim:
Analysis of the set of women that underwent the termination of pregnancy in IInd trimester at the OBGYN clinic, Teaching Hospital Na Bulovce at interval of years 2006–2007. We appreciated the effect of method and compared with references in the literature.Type study:
Retrospective descriptive study.Seatting:
OBGYN clinic of the 1st faculty of Charles University, teaching hospital Na Bulovce, Prague.Method:
Retrospective analysis of the set of women that underwent termination of pregnancy in the IInd trimester. Data are obtained from medical documentation and statistically processed. The analysis treats with 50 cases, in all of them, cervix was prepared with hydrophile dilators. In 37 cases were subsequently handed up prostaglandins intraamnially, in two cases generally intravenously, in two cases vaginally and 9 pregnancies were finished directly by dilatation and curettage without endeavour about expulsion.Results:
From 37 women after intraamnial administration of prostaglandins, 35 (94.6%) aborted successfully. Average time from amniocentesis to expulsion was 13 hours 45 minutes, 23 women aborted to 24 hours (62.2%). Undesirable effects were present in 12 cases (32.4%).Conclusion:
Our record of local intraamnial administration of prostaglandins appears to be effective method. On the other hand, other methods are described in recent literature, which appear to be more efficient and have smaller occurrence of adverse effects.Key words:
induced abortion, IInd trimester, prostaglandins
Autori: J. Záhumenský 1; B. Zmrhalová 1; K. Maxová 1; K. Hurt 1; D. Stejskal 2; E. Kulovaný 2; M. Dvořák 1; B. Sehnal 1; D. Kolařík 1; O. Šottner 1; Daniel Driák 1
; M. Halaška 1
Pôsobisko autorov: Gynekologicko-porodnická klinika 1. LF UK, FNB, Praha, přednosta prof. MUDr. M. Halaška, DrSc. 1; Centrum lékařské genetiky a reprodukční medicíny Gennet s. r. o., Praha 2
Vyšlo v časopise: Ceska Gynekol 2008; 73(2): 118-122
Súhrn
Cíl studie:
Analýza souboru žen, které podstoupily ukončení těhotenství ve II. trimestru na Gynekologicko-porodnické klinice FN na Bulovce v rozmezí let 2006-2007. Posouzení účinku metody a porovnání s literárními údaji.Typ studie:
Retrospektivní deskriptivní studie.Název sídlo pracoviště:
Gynekologicko-porodnická klinika 1. LF UK, FN na Bulovce, Praha.Metodika:
Retrospektivní analýza souboru žen, kterým bylo ukončeno těhotenství ve II. trimestru. Data jsou získána z lékařské dokumentace a statisticky zpracována. Analýza se zabývá 50 případy, ve všech byl čípek připraven pomocí hydrofilních dilatátorů. Ve 37 případech byly následně podány prostaglandiny intramamniálně, ve dvou případech celkově intravenózně, ve dvou případech vaginálně a 9 těhotenství bylo ukončeno přímo dilatací a kyretáží bez snahy o vypuzení plodu.Výsledky:
Ze 37 žen po intraamniálním podání prostaglandinů úspěšně potratilo 35 (94,6 %). Průměrná doba od amniocentézy do vypuzení plodu bylo 13 hodin 45 minut, 23 žen potratilo do 24 hodin (62,2 %). Nežádoucí účinky se vyskytly ve 12 případech (32,4 %).Závěr:
Náš protokol lokálního intraamniálního podání prostaglandinů se zdá být účinnou metodou. Na druhé straně v recentní literatuře jsou popsány další metody, které jak se zdá, jsou účinnější a mají menší výskyt nežádoucích účinků.Klíčová slova:
indukovaný potrat, II. trimestr, prostaglandinyÚVOD
Indukovaný potrat v II. trimestru z genetické indikace je pro pacientku i personál jeden z nejnáročnějších výkonů. Bolestivost výkonu, často dlouhé trvání a medicínská rizika na rozdíl od porodu nejsou odměněny zdravým a živým potomkem. I přes přesun prenatálního screeningu do prvního trimestru stále zůstává velké procento žen, u kterých se genetická anomálie nebo vrozená vada zjistí až po 15. týdnu. V roce 2006 tvořily potraty v 17.–24. týdnu gravidity 11 % všech potratů z medicínské indikace (Zdroj UZIS).
Je cílem zdravotníků tento výkon ženám co nejvíce ulehčit a urychlit. Výkony je možné rozdělit do tří skupin:
- laparotomické – sectio minor,
- přímou dilatací a kyretáží,
- indukcí.
Laparotomie
Přímý laparotomický výkon má svoje přísné indikace, protože zbytečně vede k jizvě na děloze s následky pro další těhotenství a porod. Laparotomie s následnou hysterektomií bývá indikována u maligních onemocnění vnitřních genitálii, zvláště děložního čípku. Malou sekci s následnou sterilizací je možné tolerovat v případech, kdy je další těhotenství nežádoucí (masivní izoimunizace, celkové těžké onemocnění matky). Krvácející placenta praevia, nebo masivně se odlučující lůžko při nezralém nálezu v II. trimestru jsou dalšími indikacemi. Velice zřídka může být sectio minor poslední možností ukončení těhotenství v II. trimestru po selhání ostatních metod. Givens a Lipscomb popisují nutnost laparotomie po evakuaci dutiny děložní v II. trimestru po nepoznané perforaci dělohy a nálezu zbytků plodu v dutině břišní 10 dní po výkonu. Autoři doporučují rutinní ultrazvukové vyšetření vaginální sondou po výkonu [11].
Přímá dilatace a kyretáž
MacIsaac a Jones zkoumali použití vakuové evakuace v II. trimestru. Po 14. týdnu narůstá počet komplikací (perforace, poranění čípku, nekompletní vyprázdnění dělohy a infekce), proto tuto metodu po tomto termínu nedoporučují [17].
Po 14. týdnu se doporučuje šetrná dilatace a kyretáž, nejlépe s použitím hydroskopických dilatátorů. Cowett a spol. srovnávali přímou evakuaci dutiny děložní s indukcí potratu v druhém trimestru a zjistili, že přímá evakuace je efektivnější při stejném počtu komplikací [5].
Provedené studie nenašly zvýšený počet závažných těhotenských komplikací v následném těhotenství po přímé evakuaci v II. trimestru [14, 15].
Darney a Sweet doporučují výkon provádět pod přímou ultrazvukovou kontrolou, snižuje se tím počet perforací z 1,4 % na 0,2 % [6].
Pokud je nám známo, přímá dilatace a kyretáž po 16. týdnu se v České republice neprovádí.
Indukovaný potrat v II. trimestru
Indukce potratu je zlatým standardem při arteficiálním ukončovaní těhotenství v II. trimestru. Během let bylo vyvinuto mnoho metod na vyvolání potratu. Z historického hlediska je možné uvést metrourynter, nebo intraamniální aplikaci hyperosmolárních roztoků. Vzhledem k poměrně vysokému počtu nežádoucích účinků a komplikací uvedených metod jsou v současné době nejvíce používány prostaglandiny s různou metodou aplikace.
Preferují se prostaglandiny skupiny E pro svůj výraznější účinek na zrání děložního čípku. Celkové podání je sice poměrně účinné, nese s sebou však poměrně častý výskyt celkových nežádoucích účinků, hlavně gastrointestinálních. Proto se preferuje lokální podání intraamniální nebo intravaginální. Protože intraamniální podání je při odteklé plodové vodě bezpředmětné, je v tomto případě možné celkové podání, nejlépe po premedikaci Dolsinem s Protazinem. V České republice jsou v současnosti registrovány k použití v těhotenství jenom prostaglandiny E2, a to preparát Dinoproston k celkové nebo intraamniální aplikaci a vaginální tablety Prostin E2 3 mg. Druhý uvedený preparát má pro použití v II. trimestru nízké dávkování, v zahraničních studiích se používají vaginální čípky s obsahem 10-20 mg [20, 21, 22, 27]. Krofta a spol. udávají, že po intraamniálním podání 30 mg F2 alpha-Dinoprostonu intraamniálně 72 % žen potratilo do 24 hodin [16], Fait a spol. v souboru 128 žen udávají, že při použití 50 mg carboprostu intraamniálně potratí do 24 hodin 67,2 % žen [7].
Jako vysoce účinný prostředek k indukci potratů i porodů se používá syntetický derivát prostaglandinu E1, Misoprostol [1, 2, 3, 12, 18,19, 24, 25, 26]. Jeho výhodou je jednoduché použití (perorálně nebo vaginálně) a vysoká účinnost. V České republice není v této indikaci registrován.
Oxytocin samotný se používá jako děložní stimulans po 28. týdnu těhotenství v případě, že je naší snahou porodit živý plod. Před 24. týdnem se používá zcela výjimečně pro jeho nízkou účinnost zvláště při nezralém čípku. Před 24. týdnem je děloha relativně necitlivá na dávkování oxytocinu používané při porodu. Caldeyro-Barcia a spol. zjistili, že dávkování oxytocinu potřebné na vyvolání účinných kontrakcí ve 20. týdnu je 8krát vyšší než v 38. týdnu [4]. Malá děložní citlivost na oxytocin v časné graviditě je způsobená malým množstvím oxytocinových receptorů a gap junctions, jejichž počet stoupá v termínu porodu [8, 9, 10, 13]. Vysokodávkovaný oxytocin samotný se zdá být vysoce efektivním způsobem indukce potratů v II. trimestru s minimálním výskytem nežádoucích účinků. Jeho hlavní výhodou je poměrně časný výsledek, pohodlí pro pacientku a nízká cena. Nevýhodou je potřeba sledování diurézy pro možný antidiuretický účinek vyšších dávek oxytocinu [20, 21, 22, 23, 27]. Výhodou metody je i možnost vynechání instrumentální revize po vypuzení placenty.
SOUBOR PACIENTEK A METODIKA
Náš soubor tvoří ženy, které absolvovaly potrat ve II. trimestru na naší klinice v období let 2005-2006. Jde o 50 žen, v 7 případech byla indukce potratu prováděná z důvodu zamlklého potratu v II. trimestru, z toho 1krát se jednalo o úmrtí plodu in utero po autonehodě a 1krát po amniocentéze. Pět indukcí bylo prováděno z psychiatrické indikace matky. Zbylých 38 indukcí bylo indikováno na základě pozitivního nálezu na ultrazvuku, amniocentéze, CVS nebo kordocentéze. Graf 1 zobrazuje screeningovou metodu, která vedla k záchytu anomálie.
Graf 1. Screeningová metoda, na základě které byla odhalena anomálie plodu (n=38) 
Rozdělení souboru podle definitivních nálezů je v tabulce 1.
Tab. 1. Rozdělení souboru podle definitivních diagnóz 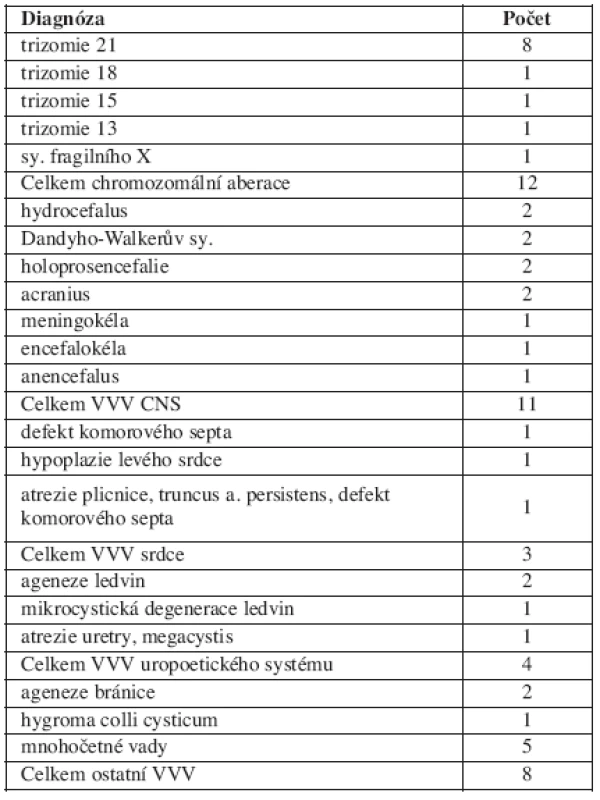
Pacientkám byly v den příjmu zavedeny Dilapany S do cervixu v maximálním možném množství. Druhý den ráno byly Dilapany S odstraněny a prostřednictvím amniocentézy zaveden do dutiny děložní epidurální katétr, kterým byl podán Enzaprost 25 mg intraamniálně, následně 5 mg intraamniálně po 30 minutách. Po nástupu kontrakcí byly kontrakce stimulovány rychlou infuzí s 10 j. nebo 20 j. oxytocinu.
Při odtoku plodové vody a nepřítomnosti kontrakcí byl Enzaprost podán celkově i.v. 10 mg v 500 ml fyziologického roztoku.
Za úspěšnou indukci jsme považovali vypuzení plodu do 24 hodin od první intraamniální aplikace Enzaprostu.
Při potřebe analgezie jsme podávali Pethidin v dávce 50-100 mg, nebo epidurální analgezii.
U plodů do 16. týdne jsme jako alternativu v některých případech prováděli přímou dilataci a kyretáž po přípravě čípku Dilapany.
VÝSLEDKY
Průměrný věk žen v našem souboru byl 29,6 roku (17 až 42). Rozdělení podle týdne gravidity je patrno na grafu 2.
Graf 2. Rozdělení souboru dle gestačního stáří 
U 37 žen bylo ukončení těhotenství provedeno podle uvedeného protokolu. Ve 13 případech jsme postupovali jiným způsobem, ve dvou případech byl podán Enzaprost 10 mg i.v. v infuzi pro odtok plodové vody a fetus mortuus, 2 ženy odmítly amniocentézu, potrat byl vyvolán opakovanými dávkami Prostin 3 mg vaginálně a infuzí s oxytocinem. V 9 případech byla provedena přímo revize a evakuace dutiny děložní po přípravě Dilapanem S, z toho 7 pacientek bylo ve 14. týdnu těhotenství (2x psychiatrická indikace, 2x hygroma colli cysticum, 1x hydrops fetus, 1x acranius a 1x holoprosencefalie), jedna žena měla anamnesticky závažné astma bronchiale (indikace fetus mortuus po AMC v 17. týdnu) a jedenkrát šlo o fetus mortuus v 15. týdnu (záchyt ve 20. týdnu dle PM).
Průměrné gestační stáří u žen, které podstoupily celý protokol (n=37) bylo 19 týdnů (15.-23. týden). Ve dvou případech se nepodařilo vyvolat spontánní potrat plodu a byla provedena instrumentální evakuace dutiny děložní (15. a 17. týden těhotenství). Oba výkony byly bez komplikací.
Průměrná doba od podání první dávky Enzaprostu k vypuzení plodu byla 13 hodin 45 minut (v rozmezí 50 minut až 35 hodin 30 minut). Do 24 hodin od amniocentézy potratilo 23 žen (62,2 %).
V 9 případech jsme jako analgezii použili epidurální analgezii (24,3 %), 32 žen dostalo opiáty (Pethidin – Dolsin) v celkové dávce průměrně 125 mg (50-500 mg).
Celkově se nežádoucí účinky projevily u 12 (32,4 %) žen. Komplikace se vyskytly u 4 žen (10,8 %), z toho u dvou horečka po výkonu s nutností podat antibiotika, v jednom případě došlo k hypotonii děložní při revizi se ztrátou více než 500 ml bez nutnosti podat transfuzi a v jednom případě měla pacientka postpunkční cefaleu po epidurální analgezii, která se vyřešila krevní záplatou.
DISKUSE
Úspěšnost naší metody je srovnatelná s daty publikovanými v naší literatuře [7, 16]. Výhodou metody je zavedení intraamniálního katétru, čímž odpadá nutnost opakované amniocentézy, která byla nutná ve 29 % resp. 32,8 % případů v předešlých studiích.
Vzhledem k faktu, že Misoprostol není u nás k dispozici, jsme nuceni hledat způsob indukce potratů v druhém trimestru co nejméně invazivní, rychlý a účinný. Amniocentéza s intraamniálním podáním prostaglandinů je zákrok invazivní a nese s sebou určitá rizika. Většina žen, která je k indukci posílána, již absolvovala diagostickou amniocentézu. Stejně tak lokální podání prostaglandinů má sice menší počet nežádoucích účinků než podání celkové, ale i v našem souboru jsme nežádoucí účinky zaznamenali.
Publikované práce o použití vysokodávkovaného oxytocinu uvádějí úspěšnost metody až 80-89 %, kdy k potratu dochází do 24 hodin od podání první infuze. Popisují také nižší výskyt nežádoucích účinků oproti použití prostaglandinů [20, 21, 22, 27].
Na základě literárních zkušeností po schválení etickou komisí jsme zahájili na naší klinice prospektivní randomizovanou studii porovnávání intraamniálního podání prostaglandinu E2 v kombinaci s nízkodávkovaným oxytocinem s vysokodávkovaným oxytocinem. V obou skupinách bude čípek připraven pomocí hydrofilních dilatátorů – Dilapan – ve dvoufázovém podání.
ZÁVĚR
Intraamniální opakované podání prostaglandinů pomocí intraamniálního katétru se zdá být bezpečenou a poměrně účinnou metodou. Výhodou je, že není nutné opakovaně provádět amniocentézu. V literatuře popsané neinvazivní metody – Misoprostol, vysokodávkovaný prostaglandin vaginálně, nejsou v našich podmínkách realizovatelné, protože uvedené léky nejsou registrovány. Schůdnou metodou se zdá být použití vysokodávkovaného oxytocinu, u kterého je popisována dobrá účinnost s minimem nežádoucích účinků.
MUDr. Jozef Záhumenský, PhD.
Gynekologicko porodnická klinika
1. LF UK, FNB
Budínova 2
180 00 Praha 8
Zdroje
1. Bhattacharjee, N., Ganguly, RP., Saha, SP. Misoprostol for termination of mid-trimester post-Caesarean pregnancy. Aust N Z J Obstet Gynaecol, 2007, 47, p. 23–25.
2. Bhattacharyya, SK., Mukherji, J., Kamilya, GS., et al. Two regimens of vaginal misoprostol in second trimester termination of pregnancy: a prospective randomised trial. Acta Obstet.Gynecol.Scand, 2006, 85, p. 1458–1462.
3. Borgatta, L., Chen, AY., Vragovic, O., et al. A randomized clinical trial of the addition of laminaria to misoprostol and hypertonic saline for second-trimester induction abortion. Contraception, 2005, 72, p. 358–361.
4. Caldeyro-Barcia, R., Sica-Blanco, Y., Poseiro, JJ., et al. A quantitative study of the action of synthetic oxytocin on the pregnant human uterus. J Pharmacol Exp Ther, 1957, 121, p. 18–31.
5. Cowett, AA., Golub, RM., Grobman, WA. Cost-effectiveness of dilation and evacuation versus the induction of labor for second-trimester pregnancy termination. Am J Obstet Gynecol, 2006, 194, p. 768–773.
6. Darney, PD., Sweet, RL. Routine intraoperative ultrasonography for second trimester abortion reduces incidence of uterine perforation. J Ultrasound Med, 1989, 8, p. 71–75.
7. Fait, T., Calda, P., Zizka, Z., et al. Termination of 128 pregnancies in the 2nd trimester using prostaglandin 15 methyl F2 alpha. Ces Gynekol, 2000, 65, p. 451–455.
8. Fuchs, AR., Fuchs, F., Husslein, P., et al. Oxytocin receptors and human parturition: a dual role for oxytocin in the initiation of labor. Science, 1982, 215, 12-3, p. 1396–1398.
9. Garfield, RE., Hayashi, RH. Appearance of gap junctions in the myometrium of women during labor. Am J Obstet Gynecol, 1981, 140, 1-6, p. 254–260.
10. Garfield, RE., Hayashi, RH., Harper, MJ. In vitro studies on the control of human myometrial gap junctions. Int J Gynaecol Obstet, 1987, 25, p. 241–248.
11. Givens, VM., Lipscomb, GH. Retained fetal parts after elective second-trimester dilation and evacuation. Obstet Gynecol, 2007, 109, p. 526–527.
12. Hidar, S., Jerbi, M., Khairi, H. Association of intravenous oxytocin to vaginal misoprostol for mid trimester labor induction. Am J Obstet Gynecol, 2006, 195, p. 332–333.
13. Husslein, P., Fuchs, AR., Fuchs, F. Oxytocin and the initiation of human parturition. I. Prostaglandin release during induction of labor by oxytocin. Am J Obstet Gynecol, 1981, 141, 15-11, p. 688–693.
14. Jackson, JE., Grobman, WA., Haney, E., et al. Mid-trimester dilation and evacuation with laminaria does not increase the risk for severe subsequent pregnancy complications. Int J Gynaecol Obstet, 2007, 96, p. 12–15.
15. Kalish, RB., Chasen, ST., Rosenzweig, LB., et al. Impact of midtrimester dilation and evacuation on subsequent pregnancy outcome. Am J Obstet Gynecol, 2002, 187, p. 882–885.
16. Krofta, L., Calda, P., Zizka, Z., et al. Termination of pregnancy in the 2nd trimester using intra-amniotic administration of prostaglandins. Ces Gynek, 1998, 63, p. 414–417.
17. Macisaac, L., Darney, P. Early surgical abortion: an alternative to and backup for medical abortion. Am J Obstet Gynecol, 2000, 183, p. S76–S83.
18. Nilas, L., Glavind-Kristensen, M., Vejborg, T., et al. One or two day mifepristone-misoprostol interval for second trimester abortion. Acta Obstet Gynecol Scand, 2007, 86, p. 1117–1121.
19. Nor Azlin, MI., Abdullah, HS., Zainul Rashid, MR., et al. Misoprostol (alone) in second trimester terminations of pregnancy: as effective as Gemeprost? J Obstet Gynaecol, 2006, 26, p. 546–549.
20. Owen, J., Hauth, JC. Concentrated oxytocin plus low-dose prostaglandin E2 compared with prostaglandin E2 vaginal suppositories for second-trimester pregnancy termination. Obstet Gynecol, 1996, 88, p. 110–113.
21. Owen, J., Hauth, JC. Vaginal misoprostol vs. concentrated oxytocin plus low-dose prostaglandin E2 for second trimester pregnancy termination. J Matern Fetal Med, 1999, 8, p. 48–50.
22. Owen, J., Hauth, JC., Winkler, CL., et al. Midtrimester pregnancy termination: a randomized trial of prostaglandin E2 versus concentrated oxytocin. Am J Obstet Gynecol, 1992, 167, p. 1112–1116.
23. Ramsey, PS., Savage, K., Lincoln, T., et al. Vaginal misoprostol versus concentrated oxytocin and vaginal PGE2 for second-trimester labor induction. Obstet Gynecol, 2004, 104, p. 138–145.
24. Rose, SB., Shand, C., Simmons, A. Mifepristone - and misoprostol-induced mid-trimester termination of pregnancy: a review of 272 cases. Aust NZ J Obstet Gynaecol, 2006, 46, p. 479–485.
25. Saha, S., Bal, R., Ghosh, S., et al. Medical abortion in late second trimester – a comparative study with misoprostol through vaginal versus oral followed by vaginal route. J Indian Med Assoc, 2006, 104, p. 81–82, 84.
26. Su, LL., Biswas, A., Choolani, M., et al. A prospective, randomized comparison of vaginal misoprostol versus intra-amniotic prostaglandins for midtrimester termination of pregnancy. Am J Obstet Gynecol, 2005, 193, p. 1410–1414.
27. Winkler, CL., Gray, SE., Hauth, JC., et al. Mid-second-trimester labor induction: concentrated oxytocin compared with prostaglandin E2 vaginal suppositories. Obstet Gynecol, 1991, 77, p. 297–300.
Štítky
Detská gynekológia Gynekológia a pôrodníctvo Reprodukčná medicína
Článok vyšiel v časopiseČeská gynekologie
Najčítanejšie tento týždeň
2008 Číslo 2- Ne každé mimoděložní těhotenství musí končit salpingektomií
- I „pouhé“ doporučení znamená velkou pomoc. Nasměrujte své pacienty pod křídla Dobrých andělů
- Mýty a fakta ohledně doporučení v těhotenství
- Gynekologické potíže pomáhá účinně zvládat benzydamin
-
Všetky články tohto čísla
- Poranění velkých cév v gynekologické endoskopii
- Význam sonografie a hysteroskopie u suspektních nálezů na endometriu menopauzálních žen
- Vliv idiopatického střevního zánětu na interval potřebný pro početí pacientek
- Císařský řez a anální inkontinence
- Indukce potratů ve II. trimestru na Gynekologicko porodnické klinice FN na Bulovce
- Adrenokortikálne choroby v gravidite
- NOVÉ KNIHY
- Výsledky kombinované léčby endometriózy v šestiletém období (2001-2007) na oddělení gynekologie a minimálně invazivní chirurgie Nemocnice Na Homolce Praha
- NOVÉ KNIHY
- Mrtvorozenost v České republice v roce 2005II. Vzájemné vztahy některých evidovaných údajů
- Perzistující trofoblastická nemoc v Centru pro trofoblastickou nemoc v ČR v letech 1955 – 2007
- Význam chromozomálních změn ve vztahu k prognostickým faktorům u zhoubných nádorů vaječníku a děložního hrdla
- Význam metylace v genomu lidského papillomaviru 16 u karcinomu děložního hrdla
- Monofolikulární vývoj – cíl indukce ovulace folitropinem beta pro intrauterinní inseminaci
- Hladiny prostaglandinu E2 , (PGE2) v ovulačním hlenu u spontánně potrácejících pacientek
- Česká gynekologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Indukce potratů ve II. trimestru na Gynekologicko porodnické klinice FN na Bulovce
- Perzistující trofoblastická nemoc v Centru pro trofoblastickou nemoc v ČR v letech 1955 – 2007
- Význam sonografie a hysteroskopie u suspektních nálezů na endometriu menopauzálních žen
- Adrenokortikálne choroby v gravidite
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



