-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Antibiotická profylaxe u akutní pankreatitidy
Antibiotic prophylaxis with acute pancreatitis
Necrotizing pancreatitis continues to be associated with considerable morbidity and mortality. The serious risk factor is pancreatic infection, which appears most often after the third week through the process of bacterial translocation. The question of antibiotic prophylaxis thus appears to be a relevant issue. The group of studies dealing with the pharmacokinetics ascertained variable penetration into the pancreas and variable potential effect against presumed bacterial infection. In clinical studies, ciprofloxacin with metronidazole, imipenem, meropenem and cephalosporins were most often administered. Most valuable are the randomized studies with ciprofloxacin, imipenem and meropenem, which did not prove the effect of antibiotic prophylaxis. Similarly, we did not confirm the contribution of antibiotic prophylaxis in our two studies. The prospective studies were evaluated in several meta-analyses. The early meta-analyses recommended the antibiotic prophylaxis, the other, involving the most valuable randomized trials, did not. The studies are in agreement that despite the antibiotic prophylaxis the infection of pancreatic necrosis and also extra-pancreatic infections appear often. No one study proved an influence on the course of the disease in association with its severity. In mild pancreatitis, antibiotic prophylaxis is not justified. In case of severe pancreatitis associated with SIRS and organ failure, antibiotic prevention is a matter of individual choice. The clinical condition, markers of inflammation, bacteriological examination and the results of imaging methods are continuously evaluated. According to the author’s personal experience, the exceptions are pancreatitis after ERCP and traumatic pancreatitis, where the infection is directly spread. Here, the antibiotics should be given routinely and immediately. The most frequently recommended antibiotic regimes are ciprofloxacin in combination with metronidazole or carbapenems.
Key words:
acute pancreatitis – antibiotics – prophylaxis
Autoři: J. Špičák
Působiště autorů: Klinika hepatogastroenterologie, IKEM, Praha
Vyšlo v časopise: Gastroent Hepatol 2012; 66(3): 196-201
Kategorie: Klinická a experimentální gastroenterologie: přehledová práce
Souhrn
Nekrotizující pankreatitida je stále zatížena značnou morbiditou i mortalitou. Rizikovým faktorem je její infekce, ke které nejčastěji dochází od třetího týdne onemocnění procesem bakteriální translokace. Otázka antibiotické profylaxe se tak stává relevantním problémem. Řada studií zabývajících se farmakokinetikou zjistila různou penetraci do pankreatu a různou potenciální účinnost na předpokládané bakteriální agens. V klinických studiích se nejčastěji podával ciprofloxacin případně s metronidazolem, imipenem, propenem a cefalosporiny. Cenné jsou randomizované studie (s ciprofloxacinem a metronidazolem, s meropenemem a imipenemem), které přínos antibiotické profylaxe neprokázaly. Podobně ani my jsme přínos ve dvou studiích nezjistili. Studie byly zpracovány v několika metaanalýzách. Počáteční metaanalýzy profylaxi doporučovaly, následující zahrnující recentní metodicky kvalitní studie nikoli. Studie se shodují, že k infekci pankreatické nekrózy i mimo pankreatickým infekcím docházelo navzdory antibiotické profylaxi často. Žádná neprokázala vliv na průběh onemocnění v jakékoli souvislosti s jeho tíží. U lehké pankreatitidy není antibiotická profylaxe oprávněna. V případě těžké pankreatitidy doprovázené SIRS a orgánovým selháním je podávání antibiotik individuální volbou. Průběžně se hodnotí klinický stav, markery zánětu, bakteriologické vyšetření a výsledky zobrazovacích metod. Podle názoru autora jsou výjimkou pankreatitida po ERCP a trumatická, kdy k infekci dochází přímou bakteriální kontaminací. Zde by se antibiotika měla podávat rutinně a okamžitě. Nejvhodnějšími antibiotickými režimy jsou ciprofloxacin v kombinaci s metronidazolem nebo karbapenemy.
Klíčová slova:
akutní pankreatitida – antibiotika – profylaxeAkutní pankreatitida je celosvětově běžné akutní onemocnění s incidencí přibližně 30 nových diagnóz na 100 000 obyvatel a rok. Příčiny zahrnují alkoholizmus, cholelitiázu, trauma, hyperlipoproteinemii, hyperkalcemii, léky a infekci. 90 % případů způsobuje cholelitiáza a alkoholizmus. 80 % atak má lehký průběh a patologickým korelátem je edém a zánětlivá celulizace pankreatu. U 20 % se jedná o nekrotizující pankreatitidu. Těžká pankreatitida je definovaná podle morfologických i klinických kritérií. Významnými prognostickými kritérii je orgánové selhání, zejména oběhové přetrvávající po oběhové resuscitaci. Mortalita u těžké akutní pankretitidy se pohybuje v jednotlivých studiích mezi 15 a 25 %. Těžká akutní pankreatitida probíhá příznačně ve dvou fázích. Časná fáze (do dvou týdnů) je charakterizována celkovou zánětlivou odpovědí (Systemic Inflammatory Response Syndrome – SIRS), která může progredovat do orgánového selhání. V této době jsou také nejčastější komplikující nepankreatické infekce. Druhá fáze je charakterizována příznačně infikovanou pankreatickou nekrózou. V časné fázi pankreatitidy dochází ke zpomalení střevní motility s dysmikrobií, snížení cévní perfuze a zvýšení intestinální permeability. V jejich důsledku dochází k bakteriální translokaci. Ta vede k bakteriemii a posléze k infekci pankreatické nekrózy. Je nevysvětlenou skutečností, že snížení motility je nejvýraznější v prvních dnech, bakteriemii lze detekovat kolem desátého dne, zatímco k infekci pankreatické nekrózy dochází v mediánu 26. dne od počátku onemocnění. Mortalita kopíruje rozvoj pankreatitidy ve dvou vrcholech. V prvních dnech k ní dochází v důsledku oběhového selhání, v pozdní fázi od třetího týdne v důsledku chronické sepse.
Ve studiích z 80. a počátku 90. let minulého století převládaly v infekci pankreatu gramnegativní mikroby, podle posledních údajů se však zdá, že pod selekčním tlakem antibiotické profylaxe převažují grampozitivní koky. Častá je také kandidóza a naskýtá se otázka, zda změnu mikrobiální infekce neprovází změna průběhu onemocnění jako takového.
Vzhledem k uvedeným skutečnostem a významnému podílu infekčních komplikací na morbiditě a mortalitě je antibiotická profylaxe zvažovaným opatřením a předmětem tohoto přehledu.
Přehled studií
Je řada studií, které se zabývají různými aspekty antibiotické léčby [1]. Od 40. let byly publikovány studie o celkem 32 antibioticích a zkoumala se zejména farmakokinetika. Zkoumal se průnik antibiotik do pankreatu na zvířecích modelech i u člověka ve vzorcích pankreatické tkáně a v pankreatickém sekretu získaném u člověka odběry při ERCP či ze sekretu píštělí.
Za mezník se považuje práce Büchlera, který zkoumal koncentraci jednotlivých antibiotik v pankreatickém resekátu ve srovnání s koncentrací v séru. Rozdělil je do tří skupin na:
- Antibiotika, jejichž koncentrace, a tudíž předpokládaná terapeutická účinnost, je zcela nedostatečná (metilmicin, tobramycin).
- Antibiotika, kde jsou předpoklady k účinku na některé kmeny bakterií (mezlocilin, piperacilin, ceftizoxim, ceforaxim).
- Antibiotika, která dosahují v pankreatu hladiny dostatečné k eliminaci většiny předpokládaných kmenů (ciprofloxacin, ofloxacin, imipenem). Faktor účinnosti definoval třemi parametry:
- a) typ a frekvence bakterií infikujících pankreatickou nekrózu
- b) tkáňová koncentrace antibiotik
- c) procento inhibovaných bakteriálních kmenů při minimální antibiotické inhibiční koncentraci
Určitým problémem je nehomogenita souboru nemocných, který zahrnuje vedle akutní a chronické pankreatitidy také karcinom [2].
V prvních klinických kontrolovaných studiích se podával ampicilin bez průkazu snížení letality v léčených skupinách. Tyto výsledky vedly k odmítnutí paušální antibiotické profylaxe, jejímž jediným důsledkem byla selekce rezistentních kmenů. Pozdější námitky se týkaly metodiky studií, které zahrnovaly všechny nemocné s akutní pankreatitidou bez ohledu na její tíži. Dnes víme, že u takto koncipovaných studií není možné stanovit relevantní cíle studie a výsledky jsou nutně nehodnotitelné [3].
Ho z pracoviště Freye provedl retrospektivní rozbor vlastních klinických zkušeností. V letech 1982–1989, kdy se antibiotika nepodávala, dosáhl výskyt pankreatické infekce 76 % a letalita 16 %, po zavedení různých antibiotických kombinací obé pokleslo na 45 %, resp. 7 %, a po paušální protokolované aplikaci imipenemu následoval pokles obou parametrů na 27 %, resp. 5 %. Jedná se ovšem o retrospektivní studii a je nutné zvažovat, nakolik se změnily jiné terapeutické postupy, v první řadě intenzivní péče, indikace k ERCP a k chirurgické léčbě [4].
Pederzoli se inspiroval Büchlerovými výsledky a podával v multicentrické randomizované studii imipenem. Neprokázal ovlivnění vzniku multiorgánového selhání, letality a nutnosti operovat. V léčené skupině byl statisticky významný menší výskyt sepse jak pankreatogenního, tak nepankreatogenního původu. Výsledky mohly být ovlivněny různým přístupem k chirurgické léčbě na různých chirurgických pracovištích a dále tím, že jen dva z 16 nemocných s nekrózou větší než 50 % pankreatu byli randomizováni do kontrolní skupiny, čímž léčená skupina nutně zahrnovala těžší nemocné [5].
Delcensiere podával v kontrolované studii ceftazidin, amikacin a metronidazol. Proti kontrolní skupině zaznamenal pokles v letalitě (1 : 3) a statisticky významný pokles ve výskytu infekčních komplikací (0 vs 58 %), studie je ovšem poněkud znehodnocena malým počtem nemocných (celkem 23) a nedefinovanou tíží pankreatitidy, předností je naopak homogenita etiologie (pouze alkoholická pankreatitida) [6].
Z řady důvodů je pozoruhodná kontrolovaná randomizovaná finská studie, do které byli zařazeni nemocní s těžkou alkoholickou pankreatitidou (CRP nad 120 mg/l) a nekrózou pankreatu podle CT. V léčené skupině se podával cefuroxim, v kontrolní skupině se přidávala (a stejně tak v léčené měnila) antibiotika při pozitivní hemokultuře či septických komplikacích (rezistentních na cefuroxim). Mezi oběma skupinami byl statisticky významný rozdíl v letalitě (1 : 7), průměrném počtu komplikací na jednoho nemocného (1 : 1,8), výskytu uroinfekce (6 : 17) a pobytu na jednotce intenzivní péče (13 vs 24 dnů po věkové adjustaci). V léčené skupině se ovšem měnila antibiotika u 20 nemocných průměrně po devíti dnech, zatímco v kontrolní se nasazovala průměrně po šesti dnech u 23 nemocných. Cefuroxim byl vybrán, protože na daném oddělení je účinný proti většině kmenů E. coli a St. aureus. Jde o cefalosporin druhé generace o středně širokém spektru a s pouze průměrnou schopností penetrovat do pankreatu. Studie obsahuje další pozoruhodnosti, např. vysoký výskyt uroinfekce a St. epidermidis jako nejčastější patogen. Autoři soudí, že přínos časné antibiotické léčby u nekrotizující pankreatitidy je průkazný. Schopnost penetrace do pankreatu nehraje zcela zásadní roli stejně jako maximálně široké spektrum, vhodnější je začít s antibiotikem účinným jen proti předpokládaným nejčastějším patogenům a změnit je za účinnější režim (například imipenem s antimykotiky) tehdy, když si to vyžádá infekční komplikace s příslušným mikrobiologickým nálezem [7].
Schwarz podával ofloxacin s imipenemem a prokázal snížení skóre APACHE II v léčené skupině. Studie ovšem zahrnuje pouze 26 nemocných, pozoruhodností jsou punkce pankreatu prováděné pětkrát po dvou dnech [8].
Studii zabývající se podáváním antibiotik v režimu selektivní střevní dekontaminace publikoval Luiten z Holandska. V léčené skupině 50 z celkem 102 nemocných podával orálně a rektálně colistin s norfloxacinem a amphotericinem B v kombinaci s intravenózním cefotaximem až po dosažení sterilních výtěrů z dutiny ústní i rekta. Autoři dosáhli statisticky významného snížení letality (22 vs 35), pankreatické infekce (18 vs 38) a počtu všech operačních revizí na jednoho nemocného (0,9 vs 3,1) ve prospěch léčené skupiny. Režim dekontaminace byl ukončen, jakmile byl nemocný extubován, mobilizován a byla mu podávána perorální výživa (průměrně za 7,4 dne). Zůstává otázkou, nakolik se na příznivých výsledcích podílela selektivní dekontaminace a nakolik intravenózní aplikace antibiotik [9].
Takeda podával imipenem a nafamostat trojím způsobem:
- a) obojí intravenózně
- b) nafamostat intraarteriálně, imipenem intravenózně
- c) oba léky intraarteriálně
Letalita v jednotlivých skupinách byla 43,8, 13,6 a 6,7 %. Nešlo ovšem o randomizovanou studii, jednotlivé skupiny byly relativně málo početné a neporovnatelné – nemocní v první skupině byli přijati po 8–13 dnech pobytu v jiných nemocnicích, zatímco nemocní ze skupin II a III v intervalu do 7 dnů od počátku onemocnění [10]. Metoda našla sympatizanty a následovníky i u nás.
Mai et al (Bernské pracoviště) podávali na konci 90. let imipenem u 74 nemocných s těžkou pankreatitidou. K infekci pankreatické nekrózy došlo u 37 % nemocných, z kultur bylo ovšem 84 % grampozitivních a jen 40 % gramnegativních. Načasování operace se oddálilo na průměrný 26. den od přijetí. Důležitou informací této studie je, že ani imipenem nezabrání infekci pankreatu u vysokého procenta nemocných. Proti studiím z 80. let ovšem převažují grampozitivní bakterie. Je možné, že účinné antibiotikum infekci pankreatické nekrózy oddálí, a umožní tak operovat v příznivějších podmínkách (letalita jen 8 %) [11].
Ojedinělé jsou studie porovnávající jednotlivá antibiotika. V italsko-řecké multicentrické studii byl srovnáván pefloxacin s imipenem. Imipenem se ukázal v redukci pankreatické infekce účinnější, překvapivě pankreatická infekce u pefloxacinu byla na úrovni předpokládané u nemocných bez antibiotické profylaxe [12].
Cílem studie Nordbacka et al byla jasně definovaná indikace k operaci. Rozdíl byl statisticky významný, stejně tak v uskutečněné nekrektomii a výskytu vážných komplikací, nikoli však v mortalitě. V rozsáhlé studii Manes podával meropenem, v kontrolní skupině až po průkazu pankreatické nekrózy na CT, tedy s odstupem více než čtyř dnů od přijetí. V časné profylaktické skupině byla kratší hospitalizace, méně chirurgických zákroků a mimopankreatických infekčních komplikací, v mortalitě nebyl rozdíl [13,14].
Do multicentrické dvouslepé německé studie bylo zařazeno 114 nemocných. Otevřená antibiotická léčba byla zahájena, pokud se objevily infekční komplikace, sepse či SIRS, u 28 % nemocných s antibiotickou profylaxí a 46 % nemocných s placebem. Mezi oběma skupinami nejsou významné rozdíly v žádném z parametrů, a autoři tak uzavírají, že antibiotická profylaxe proti cílené léčbě není přínosem (tab. 1) [15].
Tab. 1. Klinický průběh v jednotlivých skupinách. Tab. 1. Clinical course in individual groups. 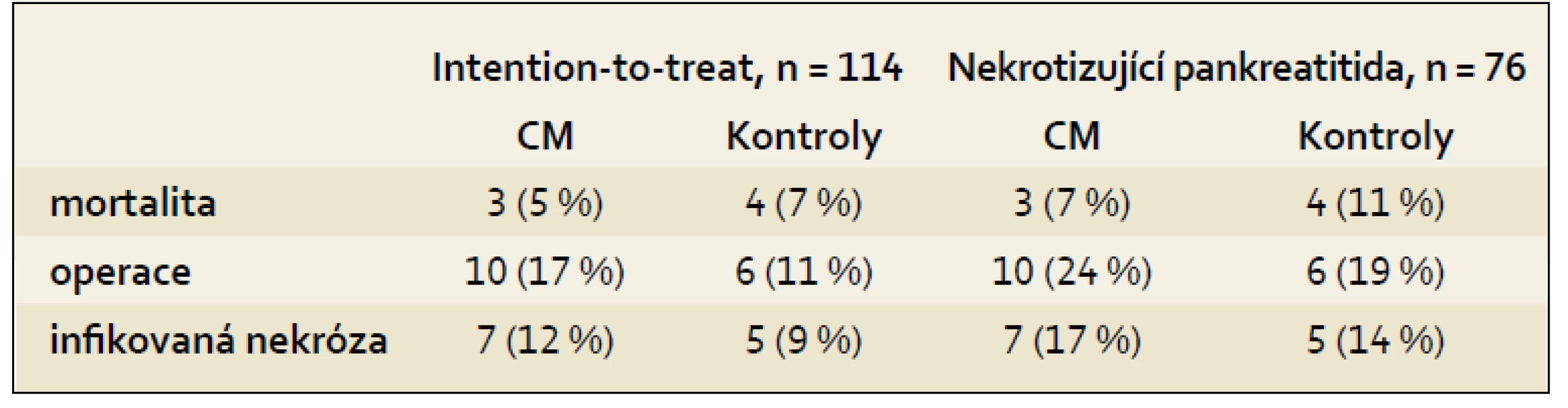
CM = ciprofloxacin, metronidazol. Delinger zařadil do randomizované dvouslepé studie s meropenemem 100 nemocných, z nichž u 82 byla prokázána nekrotizující pankreatitida na CT. Hlavním cílem byla prevence infikované nekrózy. Neprokázal významné rozdíly v žádném ze sledovaných paramentů: pankreatická infekce 19,5 vs 12,2 %, mortalita 14,6 vs 12,2 %, potřeba chirurgické intervence 24,4 vs 17,1 %, nepankreatická infekce 31,7 vs 41,5 % [16].
V Rokkeho randomizované studii bylo zařazeno 73 nemocných, z nichž u 28 byla prokázána pankreatická nekróza na CT. 12 dostávalo imipenem 3 × 500 mg denně, 16 placebo. Mortalita v obou skupinách byla 16,5 a 12,5 % a rozdílů nebylo dosaženo ani ve výskytu komplikací a nutnosti intervence [17].
Xue et al podával ve své studii zahrnující 56 nemocných s nekrózou nad 30 % pankreatu imipenem a v obvyklých parametrech (infekce nekrózy 37 vs 27,6 %, mortalita 10,3 vs 14,8 %, operace pankreatu 29,6 vs 34,6 %) neprokázal významný rozdíl [18].
46 nemocných s nekrózou dle CT bylo randomizováno v recentní studii s ciprofloxacinem. Hodnoceno bylo 41 nemocných. Hlavní sledované parametry zahrnovaly infikovanou nekrózu (36 vs 42 %) a mortalitu (18 vs 11 %) a nebyl v nich také kvůli malému počtu nemocných prokázán statisticky významný rozdíl [19].
Sami jsme se zabývali problematikou antibiotické léčby akutní pankreatitidy ve třech studích. V retrospektivní studii zahrnující čtyři pražské kliniky jsme analyzovali dokumentaci o 560 nemocných z let 1992–1996. Letalita bez ohledu na tíži dosáhla 8,9 %, antibiotika se podávala prakticky paušálně a nejužívanější byly metronidazol, cephazolin, ampicilin, gentamycin, cephalotin a cefuroxim [20].
V poměrně nedávno publikované prospektivní kontrolované studii jsme podávali u těžké pankreatitídy ciprofloxacin s metronidazolem. Celkem jsme zařadili 63 nemocných. Následovala podobná studie s meropenem, do níž jsme zařadili 41 nemocných. Srovnání jednotlivých parametrů ukazuje tab. 2 a je zcela zřejmé, že jsme přínos antibiotické profylaxe neprokázali.
Tab. 2. Profylaxe infekce u akutní pankreatitídy ciprofloxacinem a metronidazolem. Tab. 2. Infection prophylaxis in patients with acute pancreatitis using ciprofloxacin and metronidazole. 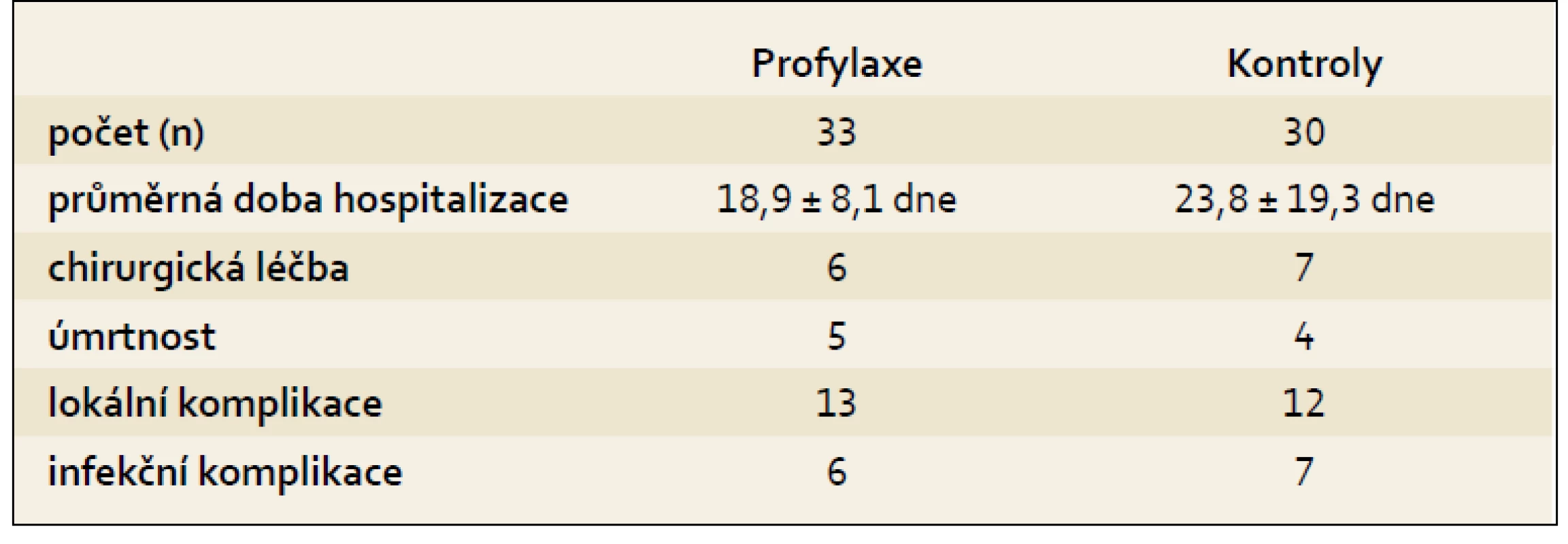
Aktivní antibiotickou profylaxi relativizují údaje o kandidové sepsi s velmi špatnou prognózou. V šesti studiích se vyskytla fungální infekce u 12–41 % nemocných s mortalitou 54–84 %, která byla ve třech studiích statisticky významně vyšší než u bakteriální infekce samotné [21].
Tab. 3. Profylaxe infekce u akutní pankreatitidy meropenemem. Tab. 3. Infection prophylaxis in patients with acute pancreatitis using meropenem. 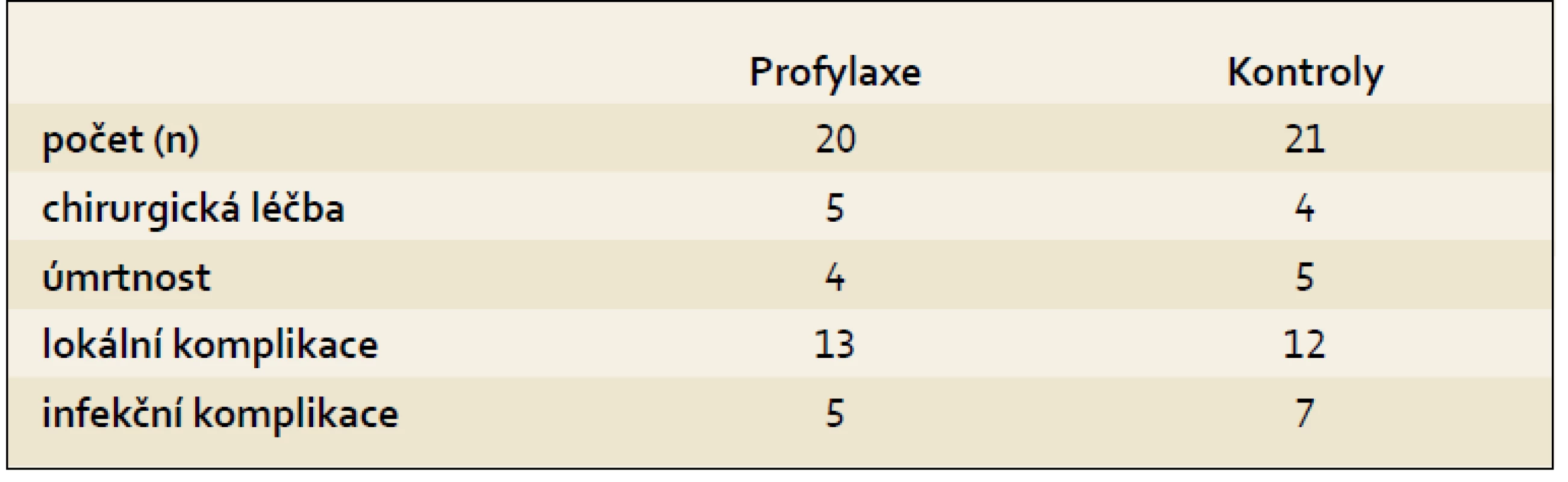
Přehled metaanalýz
Golubova metanalýza (1998) zpracovala dosud publikované studie bez redukce na prokázanou pankreatickou nekrózu a prokázala statisticky významnou redukci mortality (5,3 vs 18,2 %, OR 0,25) s přispěním Sainiovy studie. Další metanalýza byla publikována o rok později [22,23]. Obě se shodly na doporučení antibiotické profylaxe u těžké pankreatitidy. Cochrane metaanalýza z roku 2006 se vyjádřila stejným způsobem [24].
Heinrich v roce 2006 nezařadil studii Insemanna z důvodu nejednotné definice pankreatické infekce a u těžké pankreatitidy doporučil antibiotickou profylaxi. Mazaki [25] zařadil jak Insemannovu studii, tak výsledky našeho multicentrického snažení a antibiotickou profylaxi odmítl. Další metaanalýza naši studii spolu s Nordbackovou opět nezařadila a dospěla k závěru, že antibiotická profylaxe není indikována [26]. Cochrane metaanalýza z roku 2010 zpracovala výsledky studií Dellingera, Rokkeho, Isenmanna, Nordbacka, Pederzoliho, Schwarze a Sainia, přestože poslední dvě jmenované jsou metodicky diskutabilní. Ve všech parametrech: mortalita, infikovaná pankreatická, peripankreatická a nepankrestická nekróza a nutnost chirurgické léčby prokázala pouze pozitivní trend, který nedosáhl statistické významnosti. Při analýze podskupin betalaktamová antibiotika vs chinolony a metronidazol byly lepší výsledky dosaženy s prvním z nich, ale ani zde rozdíl nedosáhl statistického významu. Přes varovné výsledky jiných studií mykotické superinfekce nebyly významným problémem [27].
Následovala metaanalýza Witaua et al zahrnující 14 studií a celkem 841 nemocných. Užití antibiotik neprokázalo pozitivní vliv na žádný sledovaný parametr: mortalita (RR 0,74), incidence infikované pankreatické nekrózy (RR 0,78), incidence nonpancreatické infekce (RR 0,70) a chirurgické intervence (RR 0,93) [28].
Konečně poslední nám známá metanalýza Yao et al zahrnula 9 studií a 564 nemocných. Prokázala významnou redukci vzniku infikované nekrózy (p = 0,04), nikoli však mortality (p = 0,1) a potřeby chirurgické intervence (p = 0,17) [29].
Závěr
Antibiotická profylaxe akutní pankreatitidy přitahuje další a další experimentátory až magicky. Klinické studie jsou velmi pracné a protože nemohou být jiné než multicentrické, trpí nejednotným přístupem – například v indikaci a provedení chirurgické léčby. Studie se vesměs shodují, že přes intenzivní antibiotickou profylaxi docházelo k infekci pankreatické nekrózy relativně často. Metaanalýzy vycházející ze studií publikovaných do konce milénia většinou antibiotickou profylaxi doporučovaly. Výsledky ovlivňovala zejména Sainiova práce. Tento přístup změnily studie provedené v poslední dekádě, zejména metodologicky nejhodnotnější práce Insemanna a Dellingera. Lze uzavřít, že u akutní pankreatitidy nebyl prokázán přínos profylaktického podávání antibiotik v prevenci infekce nezávisle na tíži onemocnění. Rizikovými faktory průběhu pankreatitidy jsou nepochybně rozsáhlá nekróza pankreatu, SIRS a orgánové selhání. U lehké pankreatitidy stejně jako u nekrotické pankreatitidy bez známek SIRS a bez orgánového selhání není profylaktické podávání antibiotik oprávněné. Zde je doporučení jednoznačné. V případě těžké pankreatitidy doprovázené SIRS a orgánovým selháním či u prokázané pankreatické nebo peripankreatické nekrózy je podávání antibiotika individuální volbou a podobně jako u jiných závažných akutních stavů s rizikem závažné infekce vyplývá z průběžného hodnocení klinického stavu, markerů zánětu (CRP, lépe procalcitonin, který ovšem může být negativně ovlivněn přítomností mykotické infekce) a zobrazovacích metod (například suspektní infiltrát na rentgenu plic). Vedle pravidelných bakteriologických odběrů se provádí odběr krve na molekulárně biologické vyšetření bakteriální DNA. Další výjimkou podle názoru autora může být pankreatitida po ERCP a pankreatitida traumatická, kde lze předpokládat přímý a bezprostřední přestup infekce (nikoli translokací ze střeva), nicméně příslušně koncipované studie neexistují. Nejvhodnějšími antibiotiky jsou karbapenemy, ciprofloxacin a metronidazol.
Seznam zkratek
APACHE – Acute Physiology and Chronic Health Evaluation
CRP – c-reaktivní protein
CT – počítačová tomografie
ERCP – endoskopická retrográdní cholangio-pankretatografie
IL – interleukin
Autor deklaruje, že v souvislosti s předmětem studie nemá žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
Doručeno: 13. 1. 2012
Přijato: 7. 3. 2012
prof. MUDr. Julius Špičák, CSc.
Klinika hepatogastroenterologie, IKEM
Vídeňská 195/9, 140 21 Praha 4
julius.spicak@ikem.cz
Zdroje
1. Barie PS. A critica1 review of antibiotic prophylaxis in severe acute pancreatitis. Am J Surg 1996; 172(6A): 38S–43S.
2. Büchler MW, Malfertheiner P, Friess H et al. Human pancreatic tissue concentration of bactericidal antibiotics. Gastroenterology 1992;103(6): 1902–1908.
3. Finch WT, Sawyers JL, Schenker SA. A prospective study to determine the efficacy of antibiotics in acute pancretitis. Ann Surg 1976; 183(6): 667–672.
4. Ho HS, Frey CF. The role of antibiotic prophylaxis in severe acute pancreatitis. Arch Surg 1997; 132(5): 487–493.
5. Pederzoli P, Bassi C, Vesentini S et al. A randomized multicenter clinical trial of antibiotic prophylaxis of septic complications in acute necrotizing pancreatitis with imipenem. Surg Gynecol Obstet 1993; 176(5): 480–483.
6. Delcensiere R, Yzet T, Ducroix JP. Prophylactic antibiotics in treatment of severe acute a1coholic pancreatitis. Pancreas 1996; 13(2): 190–195.
7. Sainio A, Kempainen E, Puolakkainen P et al. Early antibiotic treatment in acute necrotising pancreatitis. Lancet 1995; 346(8976): 663–667.
8. Schwarz M, Insenmann R, Mayer H et al. Antibiotic use in necrotizing pancreatitis. Results of a controlled study. Dtsch Med Wochenschr 1997; 122(12): 356–361.
9. Luiten EJT, Hop WCJ, Lanje JF et al. A controlled clinical trial of selective decontamination for the treatment of severe acute pancreatitis. Ann Surg 1995; 222(1): 57–65.
10. Takeda K, Matsumo S, Sunamura M et al. Continuous regional arterial infusion of protease inhibitor and antibiotics in acut necrotizing pancreatitis. Am J Surg 1996; 171(4): 394–398.
11. Mai G, Gloor B, Uhl W et al. Routine antibiotic prophylaxis in necrotizing pancreatitis increased gram-positive infectious. Digestion 1999; 60 : 360–389.
12. Bassi C, Falconi M, Talamini G et al. Controlled trial of pefloxacin vs. imipenem in severe acute pancreatitis. Gastroenterology 1998; 115(6): 1513–1517.
13. Nordback I, Sand J, Saaristo R et al. Early treatment with antibiotics reduces the need for surgery in acute necrotizing pancreatitis – a single-center randomized study. J Gastroeneterol Surg 2001; 5(2): 113–120.
14. Manes G, Uomo I, Manchise A et al. Timing of antibiotic prophylaxis in acute pancreatitis: a controlled randomized study with meropenem. Am J Gastroenterol 2006; 101(6): 1348–1353.
15. Isenmann R, Rünzi M, Kron M et al. Prophylactic antibiotic treatment in patients with predicted severe acute pancreatitis: a placebo-controlled, double-blind trial. Gastroenterology 2004; 126(4): 997–1004.
16. Delinger EP, Tellado JM, Soto NE et al. Early antibiotic treatment for severe acute necrotizing pancreatitis: a randomized, double-blind placebo-controlled study. Ann Surg 2007; 245(5): 674–683.
17. Rokke O, Harbitz TB, Liljedal J et al. Early treatment of severe pancreatitis with imipenem. A prospective randomized clinical trial. Scand J Gastroenterol 2007; 42(6): 771–776.
18. Xue P, Dewng LH, Zhang ZD et al. Effect of antibiotic prophylaxis on acute necrotizing pancreatitis: results of a randomized controlled trial. J Gastroenterol Hepatol 2009; 24(5): 736–742.
19. García-Barrasa A, Borobia FG, Pallares R et al. A double-blind, placebo-controlled trial of ciprofloxacin prophylaxis in patients with acute necrotizing pancreatitis. J Gastrointest Surg 2009; 13(4): 768–774.
20. Špičák J, Hubaczová M, Antoš F et al. Antibiotic prophylaxis of infectious complications in severe acute pancreatitis: Preliminary results of controlled study. Digestion 2000; 61: A287.
21. Gloor B, Schmidt O, Uhl W et al. Acute pancreatitis: threat of fungal infection. Pancreatology 2001; 1(3): 213–216.
22. Golub R, Siddiqi F, Pohl D. Role of antibiotics in acute pancreatitis: a metaanalysis. J Gastrointest Surg 1998; 2(6): 496–503.
23. Sharma VK, Howden CW. Prophylactic antibiotic administration reduces sepsis and mortality in acute necrotizing pancreatitis: a meta-analysis. Pancreas 2001; 22(1): 28–31.
24. Villatoro E, Bassi C, Larvin M. Antibiotic therapy for prophylaxis against infection of pancreatic necrosis in acute pancreatitis (Review). The Cochrane Library 2006; 4: CD002941.
25. Heinrich S, Schafer M, Rousson V et al. Evidence-based treatment of acute pancreatitis. Ann Surg 2006; 243(2): 154–168.
26. Mazaki T, Ishii Y, Takayama T. Meta-analysis of prophylacticantibiotic use in acute necrotizing pancreatitis. Br J Surg 2006; 93(6): 674–684.
27. Villatoro E, Mulla M, Larvin M. Antibiotic therapy for prophylaxis against infection of pancreatic necrosis in acute pancreatitis (Review). The Cochrane Library 2010; 5: CD002941.
28. Wittau M, Mayer B, Scheele J et al. Systematic review and metaanalysis of antibiotic prophylaxis in severe acute pancreatitis. Scand J Gastroenterol 2011; 46(3): 261–270.
29. Yao L, Huang X, Li Y et al. Prophylactic antibiotic reduce pancreatic necrosis in acute pancreatitis.Dig Surg 2010; 27(6): 442–449.
Štítky
Detská gastroenterológia Gastroenterológia a hepatológia Chirurgia všeobecná
Článek Refrakterní peptický vředČlánek Správná odpověď na kvízČlánek Zpráva o DDW 2012Článek Ostrava Live Endoscopy
Článok vyšiel v časopiseGastroenterologie a hepatologie
Najčítanejšie tento týždeň
2012 Číslo 3- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Když se ve střevech děje něco nepatřičného...
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Metamizol v kostce a v praxi – účinné neopioidní analgetikum pro celé věkové spektrum
-
Všetky články tohto čísla
- Jak kvalitní je Vaše kolonoskopie?
- Představujeme nové členy mezinárodní redakční rady
- Endosonografie v diagnostice choledocholitiázy
- Využití NBI v diagnostice a sledování pacientů s Barrettovým jícnem
- Refrakterní peptický vřed
- Endoskopický trénink na neživém zvířecím modelu zlepšuje endoskopické dovednosti
- Snížení dyskomfortu spojeného s kolonoskopií použitím kombinace vodní imerze a insuflace oxidu uhličitého
- Endosonograficky navigovaná alkoholová ablácia cystickej neoplázie pankreasu
- Pozitivita imunoglobulinu IgG4 v krevním séru u osob s karcinomem slinivky břišní
- Korelace indikace k resekci pankreatu s následným histopatologickým nálezem
- Antibiotická profylaxe u akutní pankreatitidy
- Očekávané počty nádorů jater, žlučníku a pankreatu ve světě
- Primární sklerozující cholangoitida u pacientů s idiopatickými střevnímí záněty
- Standardní diagnostický a terapeutický postup u chronické infekce virem hepatitidy C (HCV)
- Highlights of the 34th Czech and Slovak endoscopic days
- Správná odpověď na kvíz
- Zpráva o DDW 2012
- Ostrava Live Endoscopy
- Prof. MUDr. Julius Špičák, CSc., šedesátníkem
- Prim. MUDr. Karel Lukáš, CSc., sedmdesátiletý
- Moviprep® – moderní příprava střeva před vyšetřením
- Gastroenterologie a hepatologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Moviprep® – moderní příprava střeva před vyšetřením
- Antibiotická profylaxe u akutní pankreatitidy
- Primární sklerozující cholangoitida u pacientů s idiopatickými střevnímí záněty
- Snížení dyskomfortu spojeného s kolonoskopií použitím kombinace vodní imerze a insuflace oxidu uhličitého
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



