-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Endovaskulární léčba nepřímé karotido‑ kavernózní píštěle s použitímchirurgického přístupu přes vena ophthalmica superior
Endovascular Treatment of Indirect Carotid ‑ Cavernous Fistula Using Surgical Approach via Superior Ophthalmic Vein
Endovascular embolisation is the preferred treatment for carotid-cavernous fistulas. However, tortuosity, hypoplasia, or stenosis of the normal venous routes may result in failure to catheterize the cavernous sinus. In these cases, direct surgical cannulation of the arterialized superior ophthalmic vein offers an excellent alternative approach.
Key words:
carotid-cavernous fistula – superior ophthalmic vein – endovascular treatment
Autori: D. Krahulík 1
; M. Vaverka 1; M. Köcher 2; M. Černá 2
Pôsobisko autorov: LF UP a FN Olomouc Neurochirurgická klinika 1; LF UP a FN Olomouc Radiologická klinika 2
Vyšlo v časopise: Cesk Slov Neurol N 2013; 76/109(4): 482-485
Kategória: Krátké sdělení
Súhrn
Endovaskulární léčba je v současné době základní terapeutická metoda při léčbě symptomatické nepřímé karotido ‑ kavernózní píštěle. V určitých případech může dojít k selhání možnosti katetrizovat kavernózní splav díky vinutosti, stenóze či hypoplazii standardních přístupových cest. V tomto případě je vhodné využít jako excelentní alternativní cestu přímou operační kanylaci arterializované horní oftalmické žíly. Autoři ve svém krátkém sdělení popisují vlastní zkušenost a techniku využití výše uvedeného postupu, a tím úspěšného ošetření karotido ‑ kavernózní píštěle.
Klíčová slova:
karotido-kavernózní píštěl – horní oftalmická žíla – endovaskulární léčbaÚvod
Retrográdní transvenózní endovaskulární embolizace je v současnosti základní metoda léčby karotido ‑ kavernózní píštěle. U nepřímých karotido ‑ kavernózních píštělí jsou nejčastěji využívány přístupy přes dolní petrózní splav, horní petrózní splav, bazilární či pterygoidní plexus nebo faciální žílu. Existuje více anatomických situací, díky kterým není možné dosáhnout katetrem kavernózní splav těmito cestami. Mezi tyto příčiny může patřit stenóza, hypoplazie, vinutost či trombóza přístupových cest. V tomto případě je alternativní možnost katetrizovat karotido ‑ kavernózní sinus pomocí přímé operační kanylace v. ophtalmica superior (VOS) [1,2].
Pacienti
Během čtyř let jsme u tří pacientů použili níže uvedený postup uzávěru nepřímé píštěle. Jednalo se o dvě ženy a jednoho muže, průměrný věk byl 62 let. Ke klasifikaci píštěle jsme použili Barrowovu klasifikaci [3] a dva pacienti měli typ B se zásobením píštěle z vnitřní krkavice (ACI) a jeden typ C se zásobením z vnější krkavice (ACE). Všichni pacienti měli progredující oční příznaky s různě vyjádřenou intenzitou chemózy, protruze bulbu a poruchy vizu. U všech pacientů bylo provedeno angiografické vyšetření a před rozhodnutím o chirurgické kanylaci VOS byly vyzkoušeny všechny možné transfemorální transvenózní cesty, které nebyly úspěšné díky hypoplazii a stenóze venózní drenáže.
Chirurgická technika
Chirurgický výkon lze provádět jak v celkové, tak i lokální anestezii. Postižené oko je připraveno k operačnímu zákroku (obr. 1) a poté je provedena 3centimetrová incize kůže v oblasti mediálního koutku oka. Pod zvětšením operačního mikroskopu procházíme musculus orbicularis oculi a otevíráme septum. Chirurgický zákrok bývá často modifikován rozsáhlou dilatací žíly, a tím je její preparace výrazně usnadněna. Po protětí septa tupou preparací rozhrnujeme periorbitální tuk a nacházíme různě velkou žilní spojku, jejíž sledováním proximálně dosáhneme horní oftalmické žíly. Po přípravě asi 10mm žíly (obr. 2) oba konce exponované části obejdeme ligaturou (obr. 3) a poté provádíme velmi malou mikroincizi stěny žíly. Vidíme venózní krev a zavádíme katetr, který fixujeme proximální ligaturou. Pak uzavíráme VOS distální ligaturou a jsme připraveni k provedení angiografie a katetrizaci kavernózního splavu. Kožní rána je uzavřena několika stehy. Při angiografii je poté zaveden mikrokatetr přes VOS do kavernózního splavu a píštěl je uzavřena coily (obr. 4 – 7). Lepidlo ONYX (ev3 MicroTherapeutics, USA) může být použito jako doplněk k uzavření drobných venózních kanálů. Jakmile je fistula kompletně uzavřena, odstraníme katetr a pomocí lehké asi desetiminutové komprese zamezíme vzniku podkožního hematomu víčka a uzavření žíly. Po zákroku je pacient observován na jednotce intenzivní péče po 24 hodin bez nutnosti antikoagulační léčby.
Obr. 1. Patrná dilatace VOS ve vnitřním koutku levého oka. 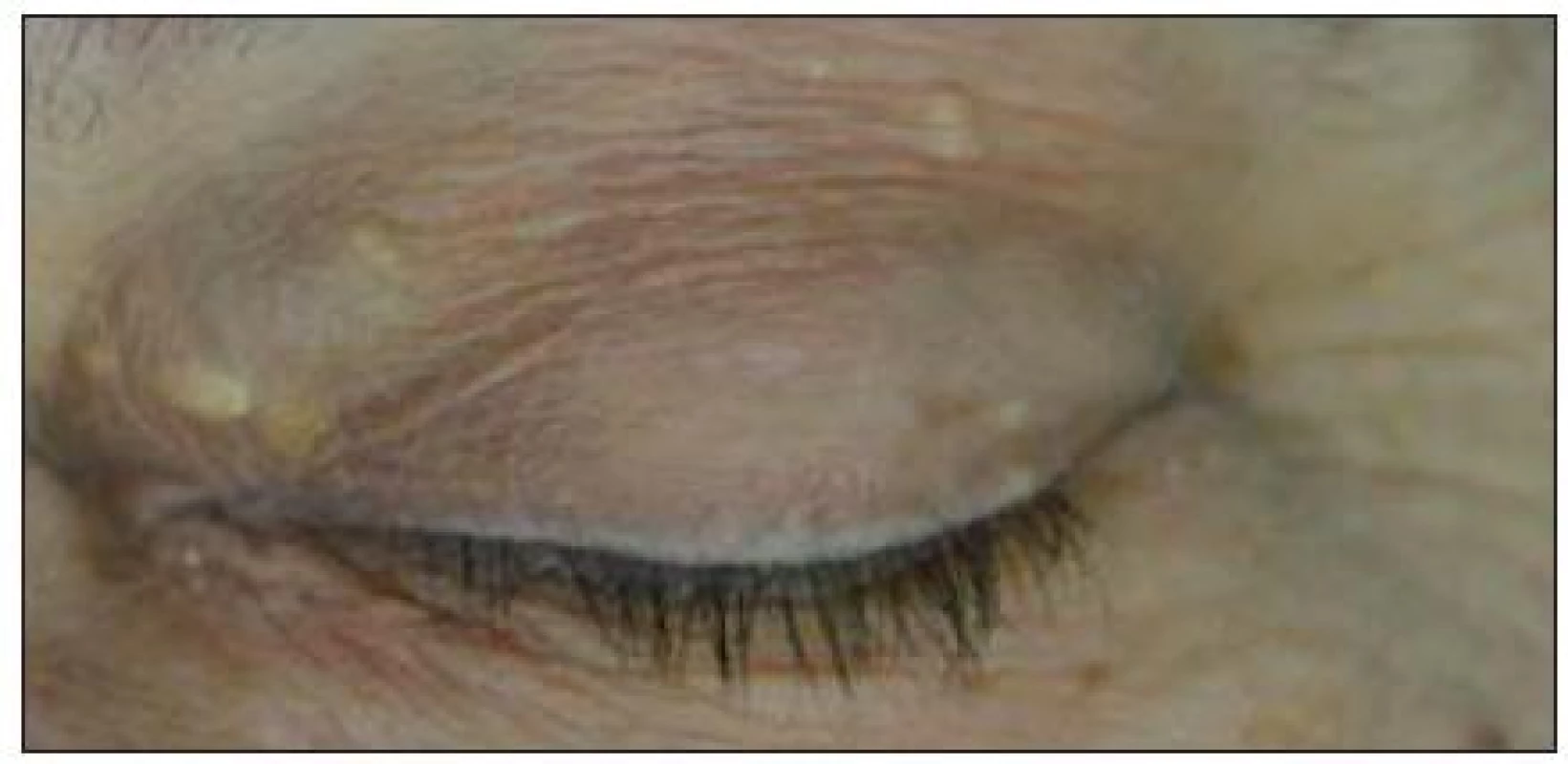
Obr. 2. Preparovaná horní oftalmická žíla a připravená k podvazům. 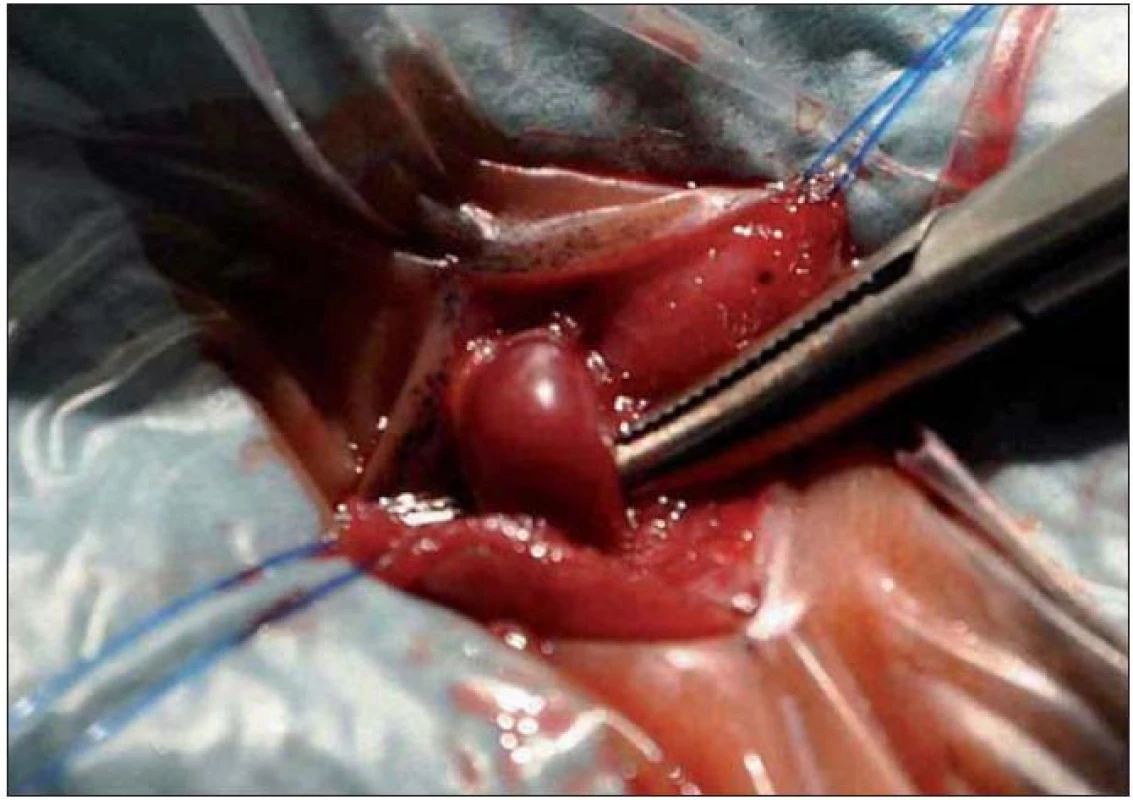
Obr. 3. Zajištění SOV podvazy a příprava na kanylaci. 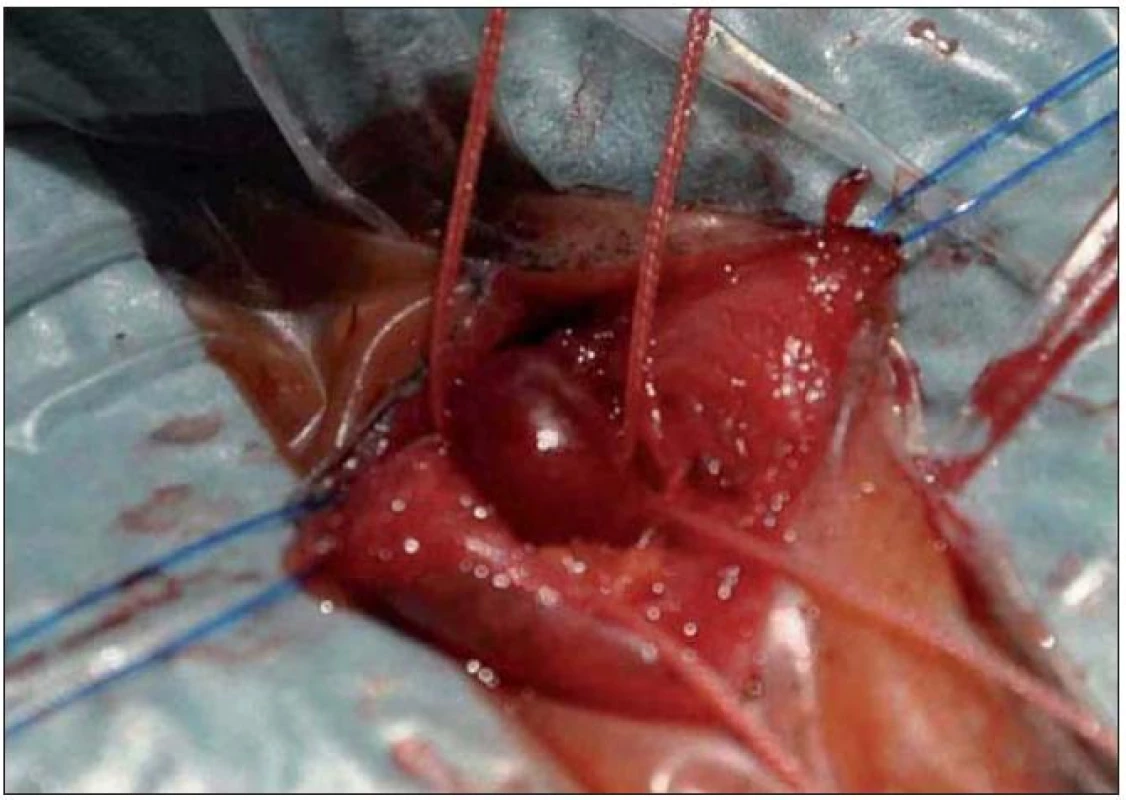
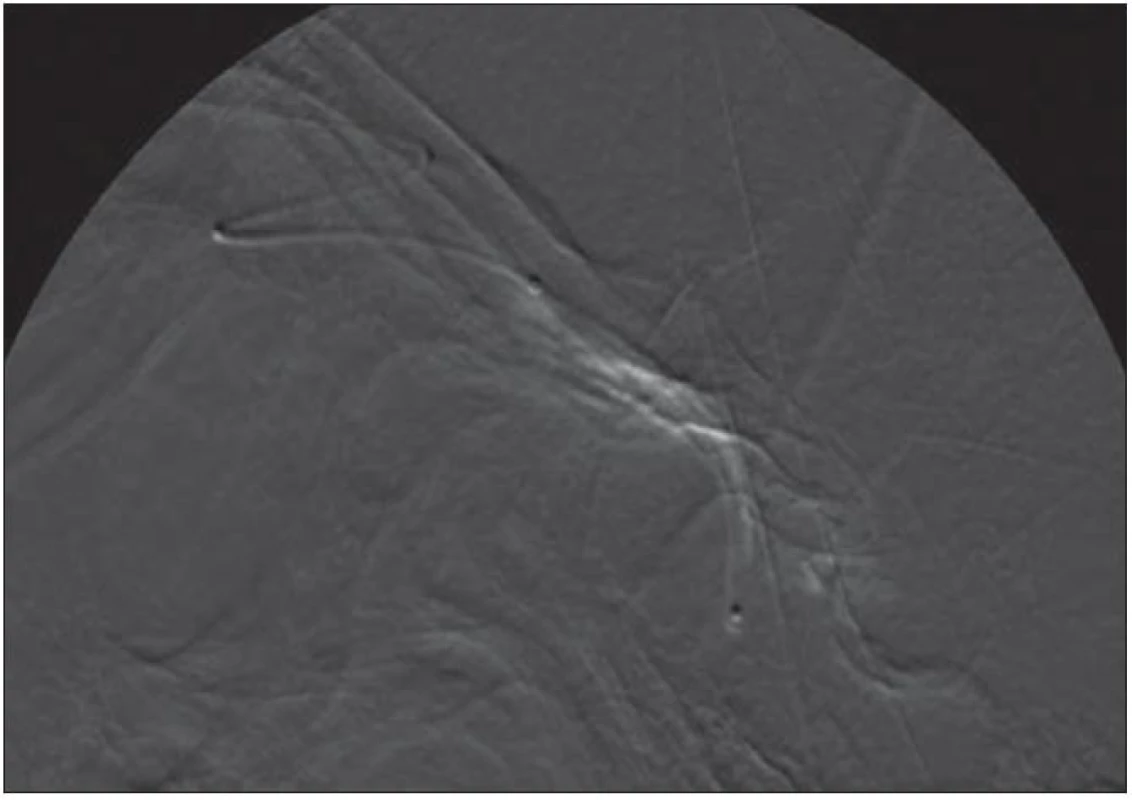
Obr. 5. Nástřik kavernózního splavu před embolizací pomocí SOV. 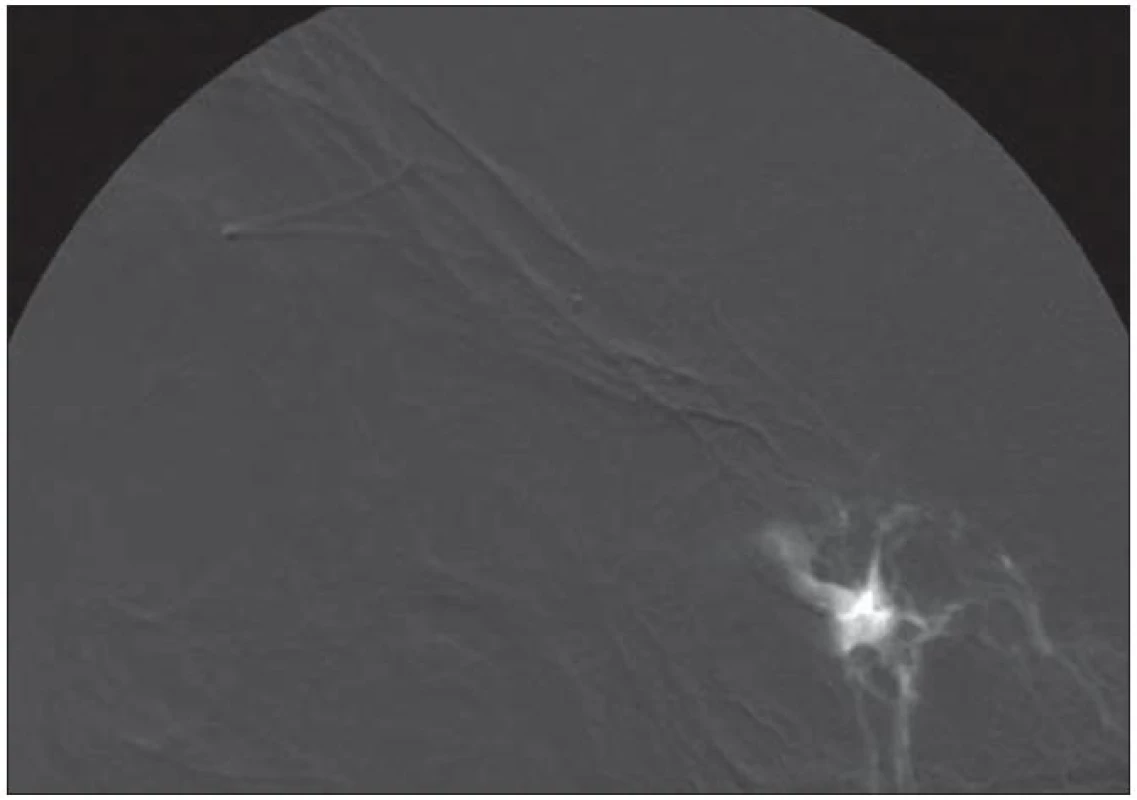
Obr. 6. Embolizace kavernózního splavu. 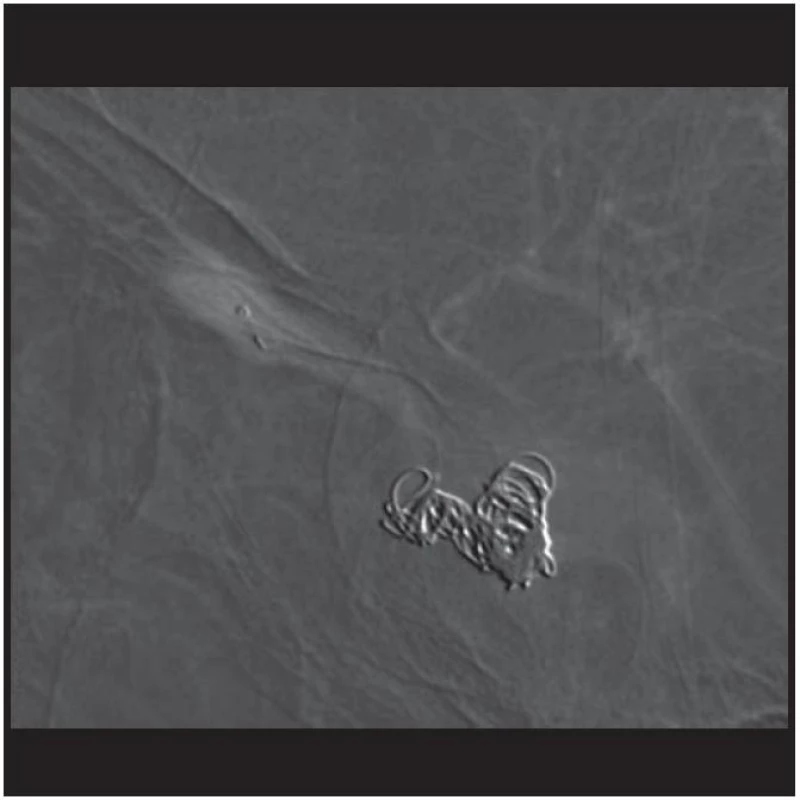
Obr. 7. Kontrolní PAG po embolizaci s uzavřením píštěle. 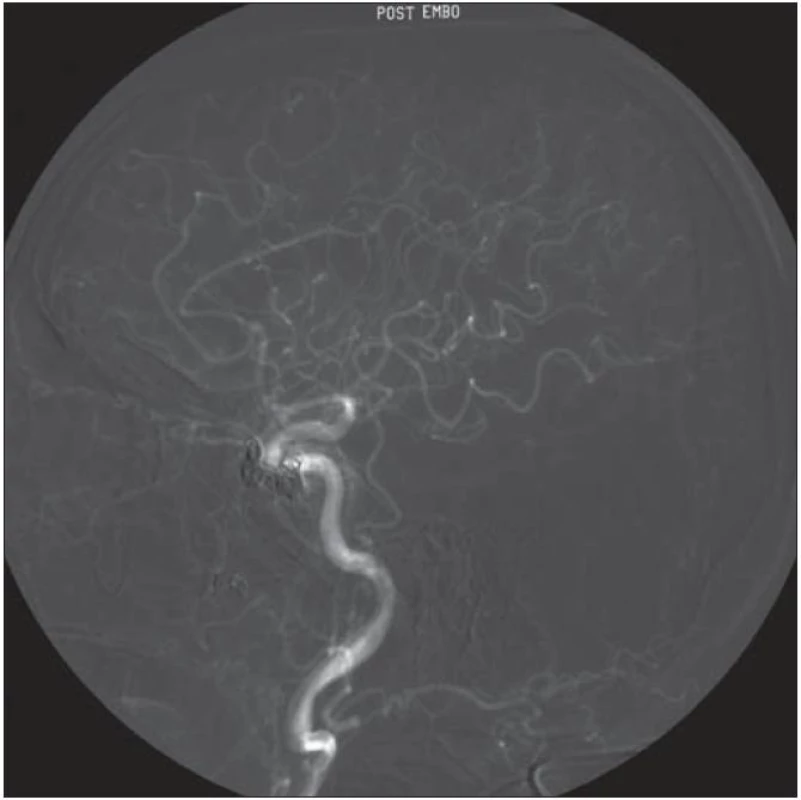
Ilustrační příklad
Šedesátiletá pacientka s čtyři týdny progredující chemózou spojivky, protruzí bulbu, poruchou zraku a zvýšeným nitroočním tlakem byla vyšetřena na oční a neurochirurgické ambulanci. Bylo vysloveno podezření na karotido ‑ kavernózní píštěl a provedena panangiografie. Píštěl byla plněna nepřímo z větví vnitřní krkavice – hodnoceno jako typ II dle Barrowa. Vzhledem k progresi symptomů byla indikována embolizace pomocí transvenózní cesty. Vzhledem k anatomické situaci nebylo možné transvenózně dosáhnout kavernózní splav. Horní oftalmická žíla byla rozšířena a představovala ideální cestu k provedení embolizace. Provedli jsme zajištění VOS dle popsaného chirurgické postupu a poté hladký uzávěr píštěle pomocí coilů. Zákrok neměl žádnou komplikaci, během několika hodin došlo ke zlepšení všech symptomů a nitrooční tlak se normalizoval. Během dalších tří dnů došlo ke zlepšení vizu.
Výsledky
Všichni pacienti tolerovali uvedený postup, který umožnil kompletní uzavření píštěle. Klinické příznaky regredovaly během několika dní a pouze u jednoho pacienta zůstala částečná porucha vizu. Zaznamenali jsme jeden periorbitální hematom (obr. 8) jako komplikaci, jiné komplikace nebyly zjištěny. Pacienti jsou sledováni klinicky v půlročních intervalech.
Obr. 8. Periorbitální hematom jako komplikace. 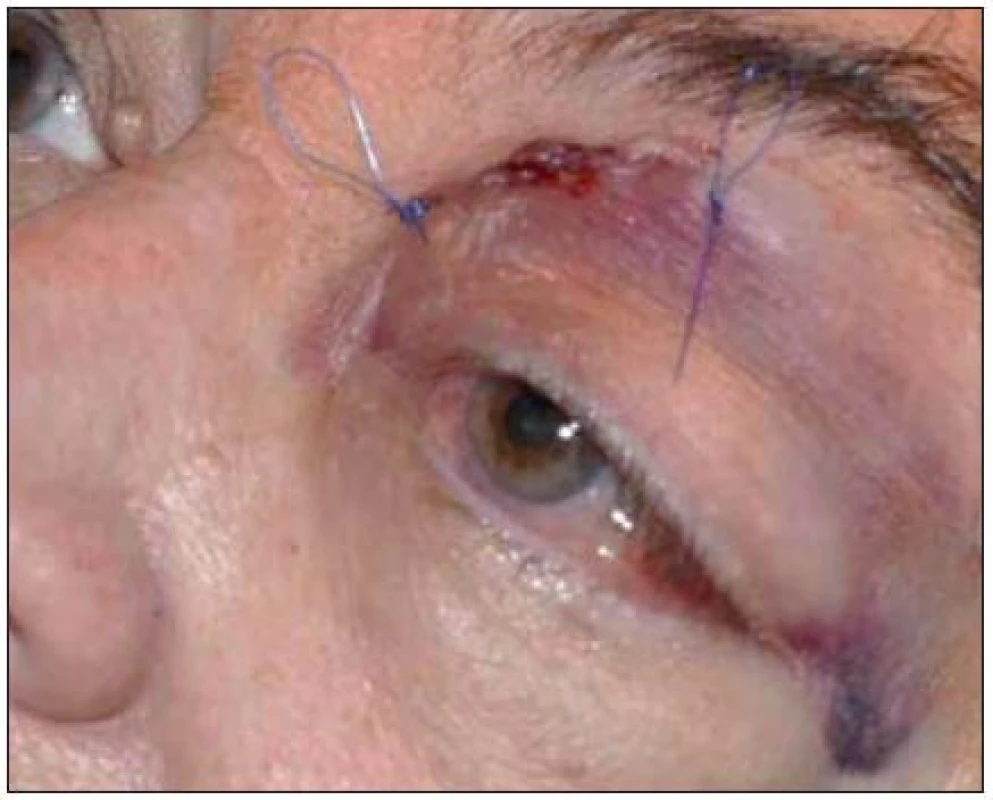
Diskuze
Nepřímé karotido ‑ kavernózní píštěle jsou abnormální spojky mezi větvemi vnitřní či vnější krkavice a kavernózním splavem. Tyto spojky vedou k arterializaci kavernózního splavu, a tím k rozličným klinickým příznakům, mezi něž patří poruchy hlavových nervů, porucha vizu, chemóza spojivky či vzácněji krvácení z kortikálních drenážních žilních větví při arterializaci KK splavu [4]. Tyto nepřímé spojky mohou spontánně regredovat, ale při progresi klinických příznaků je nutná endovaskulární léčba [5].
Arteriální anatomie nepřímých karotido ‑ kavernózních píštělí je primárně mezi malými větvemi intrakavernózní části vnitřní krkavice, které zásobují přilehlé části tvrdé pleny a hlavových nervů, a jejich kolaterálních spojek se zevní karotidou [3]. Meningohypofyzeální kmen je nejproximálnější větev intrakavernózní části a je nejčastější spojkou cestou dorzální menigeální větve ke klivu (v 66 %) [5]. Tato větev anastomozuje s neuromeningeální větví ascendentní faryngeální arterie z ACE a v určitých případech může umožňovat embolizaci větví ACI z ACE. Ve 40 % zásobují nepřímé píštěle větve z inferolaterálního trunku, které zásobují duru kavernózního splavu a kraniálních nervů v oblasti fisura orbitalis superior. Zde se mohou vytvořit důležité spojky s oftalmickou arterií, vnitřní maxilární arterií a střední meningeální arterií [6]. Venózní drenáž kavernózního splavu může být rozdělena do čtyř kategorií – přední, zadní, spodní a mediolaterální [7]. Anteriorní drenáž je vedena cestou horní a dolní oftalmické žíly do faciálního žilního systému. Se vznikem píštěle dochází ke zvýšení tlaku v VOS, její dilataci, oslabení a arterializaci. Tato žíla nemá žádné chlopně a její průběh je přímý a představuje ideální cestu pro embolizaci. Zadní drenáž směřuje do inferiorního petrózního splavu, bazilárního splavu či méně často do horního petrózního splavu. Dolní petrózní splav směřuje ve 45 % přímo do vnitřní jugulární žíly a ve zbytku do cervikálního plexu. Vzhledem k blízkosti Dorrelova kanálu k dolnímu petróznímu splavu může dojít při embolizaci touto cestou k poškození nervus abducens [8]. Inferiorní drenáž z kavernózního splavu je vedena žílami foramin rotundum a ovale do pterygoidního plexu. Kontralaterální drenáž je vedena do kontralaterálního kavernózního splavu.
Nepřímé píštěle s mírnou chemózou a protruzí bulbu bez zvýšení nitroočního tlaku a bez poruchy zraku mohou být ovlivněny kompresí krkavice vedoucí ke zmírnění toku, a tím postupně k trombóze píštěle až ve 30 % [9]. Tento postup opakuje pacient samostatnou kompresí krkavice trvající jednu minutu každých 30 minut během dne [10]. V průběhu let bylo vyzkoušeno mnoho způsobů k terapii píštělí, jako ligace společné krkavice Traversem v roce 1809 [11], klipingem krkavice intrakraniálně Dandym v roce 1935 [12] a také přímým operačním přístupem do kavernózního splavu zavedeným Parkinsonem v začátku roku 1960 [13]. Ten však je zatížen vysokou morbiditou a mortalitou.
V roce 1970 Serbiněnko [14] jako první uzavřel přímou KK píštěl balónem ze strany vnitřní krkavice, což bylo sice úspěšné, ale vedlo k uzavření krkavice. U nepřímých píštělí není transarteriální cesta úspěšná a endovaskulární léčba těchto píštělí trans-venózní cestou byla zavedena Debrunem v roce 1980 [15]. Nejlepší a nejčastější přístup pro embolizaci nepřímé píštěle je inferiorní petrózní splav, a pokud tento není vhodný, lze použít bazilární plexus, pterygoidní plexus, angulární nebo faciální žílu.
Není‑li žádný výše popsaný transvenózní přístup možný, lze použít chirurgicky kanylovanou VOS [16 – 18]. Jako každý operační přístup i tento má určité malé riziko komplikací, které zahrnují hematom, infekci, nemožnost nalézt a izolovat VOS nebo technickou nemožnost zavést katetr do horní oftalmické žíly. Meyers et al publikovali permanentní morbiditu tohoto přístupu na úrovni 2,3 % [4]. Byly také publikovány sice vzácné, ale vážnější komplikace, jako porucha zraku a neovaskulární glaukom [18,19], akutní exoftalmus [20] a pozdní uzávěr centrální retinální žíly [21].
Závěr
Chirurgický přístup do horní oftalmické žíly pro embolizaci nepřímé karotido ‑ kavernózní píštěle je dobrá alternativa, pokud ostatní cesty selžou. Tento přístup je možné provést bezpečně a docílit velice dobrých terapeutických výsledků u zkušeného neurochirurgicko‑radiologického týmu.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
MUDr. David Krahulík, Ph.D.
Neurochirurgická klinika
LF UP a FN Olomouc
I. P. Pavlova 6
775 20 Olomouc
e-mail: david.krahulik@fnol.cz
Přijato k recenzi: 30. 1. 2013
Přijato do tisku: 7. 3. 2013
Zdroje
1. Berlis A, Klisch J, Spetzger U, Faist M, Shumacher M.Carotid cavernous fistula: embolization via a bilateral superior ophthalmic vein approach. AJNR Am J Neuroradiol 2002; 23(10): 1736 – 1738.
2. Wolfe SQ, Cumberbatch NM, Aziz ‑ Sultan MA, Tummala R, Morcos JJ. Operative approach via the superior ophthalmic vein for the endovascular treatment of carotid cavernous fistulas that fail traditional endovascular access. Neurosurgery 2010; 66 (Suppl 6): 293 – 299.
3. Barrow DL, Spector RH, Braun IF, Landman JA, Tindall SC, Tindall GT. Classification and treatment of spontaneous carotid ‑ cavernous sinus fistulas. J Neurosurg 1985; 62(2): 248 – 256.
4. Meyers PM, Halbach VV, Dowd CF, Lempert TE, Malek AM, Phatouros CC et al. Dural carotid cavernous fistula: definitive endovascular management and long‑term follow‑up. Am J Ophthalmol2002; 134(1): 85 – 92.
5. Hamby WB. Carotid ‑ cavernous fistula: report of 32 surgically treated cases and suggestions for definitive operation. J Neurosurg 1964; 21 : 859 – 866.
6. Parkinson D. Collateral circulation of cavernous carotid artery: anatomy. Can J Surg 1964; 7 : 251 – 268.
7. Klisch J, Huppertz HJ, Spetzger U, Hetzel A, Seeger W, Schumacher M. Transvenous treatment of carotid cavernous and dural arteriovenous fistulae: results for 31 patients and review of the literature. Neurosurgery 2003; 53(4): 836 – 857.
8. Goldberg RA, Goldey SH, Duckwiler G, Vineula F. Management of cavernous sinus ‑ dural fistulas: indications and techniques for primary embolization via the superior ophthalmic vein. Arch Ophthalmol 1996; 114(6): 707 – 714.
9. Halbach VV, Higashida RT, Hieshima GB, Reicher M,Norman D, Newton TH. Dural fistulas involving the cavernous sinus: results of treatment in 30 patients. Radiology 1987; 163(2): 437 – 442.
10. Ng PP, Higashida RT, Cullen S, Malek R, Halbach VV,Dowd CF. Endovascular strategies for carotid cavernous and intracerebral dural arteriovenous fistulas. Neurosurg Focus 2003; 15(4): ECP1.
11. Locke CE. Intracranial arterio ‑ venous aneurysm or pulsating exophthalmos. Ann Surg 1924; 80(1): 1 – 24.
12. Dandy WE. The treatment of carotid cavernous arteriovenous aneurysms. Ann Surg 1935; 102(5): 916 – 926.
13. Parkinson D. Transcavernous repair of carotid cavernous fistula: case report. J Neurosurg 1967; 26(4): 420 – 424.
14. Serbinenko FA. Balloon catheterization and occlusion of major cerebral vessels. J Neurosurg 1974; 41(2): 125 – 145.
15. Debrun G, Lacour P, Vineula F, Fox A, Drake CG, Caron JP. Treatment of 54 traumatic carotid ‑ cavernous fistulas. J Neurosurg 1981; 55(5): 678 – 692.
16. Bulsara KR, Vasudevan R, Erdem E. Superior ophthalmic vein approach to carotidcavernous fistulas: technical note. Neurosurg Focus 2005; 18(2): ECP3.
17. Lee JW, Kim DJ, Jung JY, Kim SH, Huh SK, Suh SH et al. Embolisation of indirect carotid ‑ cavernous sinus duralarterio ‑ venous fistulae using the direct superior ophthalmic vein approach. Acta Neurochir (Wien) 2008; 150(6): 557 – 561.
18. Miller NR, Monsein LH, Debrun GM, Tamargo RJ, Nauta HJ. Treatment of carotid ‑ cavernous sinus fistulas using a superior ophthalmic vein approach. J Neurosurg 1995; 83(5): 838 – 842.
19. Bytton L, Hejcmanová D, Krajina A, Langrová H. An indirect carotid ‑ cavernous fistula complicated by secondary glaucoma. Case report. Cesk Slov Oftalmol 2001; 57(5): 309 – 314.
20. Devoto MH, Egbert JE, Tomsick TA, Kulwin DR. Acute exophthalmos during treatment of a cavernous sinus ‑ dural fistula through the superior ophthalmic vein. Arch Ophthalmol 1997; 115(6): 823 – 824.
21. Fukami T, Isozumi T, Shiino A, Nakazawa T, Matsuda M, Handa J. Central retinal vein occlusion after embolization for spontaneous carotid cavernous sinus fistula. No Shinkei Geka 1996; 24(8): 749 – 753.
Štítky
Detská neurológia Neurochirurgia Neurológia
Článok vyšiel v časopiseČeská a slovenská neurologie a neurochirurgie
Najčítanejšie tento týždeň
2013 Číslo 4- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Neuromultivit v terapii neuropatií, neuritid a neuralgií u dospělých pacientů
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
- CIDP: epidemiológia, klinický obraz a diagnostika v kocke
-
Všetky články tohto čísla
- Chirurgie baze lební (uvnitř minimonografie video)
- Trigemino‑ kardiálny reflex a jeho variácie
- Genetické a environmentálne faktory zapojené do patogenézy sklerózy multiplex
- Neuropsychiatrický pohľad na Huntingtonovu chorobu
- Endoskopické endonazální operace meningeomů baze lební
- Soubor jednoznačně pojmenovatelných obrázků k hodnocení a léčbě jazykových a kognitivních deficitů
- Validizácia slovenskej verzie Movement Disorder Society – Unified Parkinson’s Disease Rating Scale (MDS‑ UPDRS)
- Význam vestibulárního a posturografického vyšetření u pacientů s vestibulárním schwannomem
- Komentář k práci P. Kalitové et al. Význam vestibulárního a posturografického vyšetření u pacientů s vestibulárním schwannomem
- Význam MR zobrazení difuze míchy v diferenciální diagnostice míšních lézí
- Endovaskulární léčba nepřímé karotido‑ kavernózní píštěle s použitímchirurgického přístupu přes vena ophthalmica superior
- Augmentované krční stabilizace po selhání předchozí fixace u pacientů s těžkou osteoporózou – dvě kazuistiky
- Dysembryoplastický neuroepiteliální tumor a jeho atypická varianta u dětí – kazuistiky
- Germinom thalamu u dítěte s projevy předčasné pseudopuberty – kazuistika
- Úskalí diagnostiky progresivní multifokální leukoencefalopatie u pacientů infikovaných lidským virem imunodeficience – kazuistiky
- Arteriovenózní malformace conus medullaris – kazuistika
- Guillainův‑Barrého syndrom asociovaný s karcinomem prsu léčeným trastuzumabem – kazuistika
- Akutní encefalitida vyvolaná virem chřipky B – kazuistika
- Webové okénko
-
Analýza dat v neurologii
XL. Studium vlivu zavádějících faktorů na odhad poměru šancí a relativního rizika - 16. Jedličkovy neuroimunologické a likvorologické dny
- Česká a slovenská neurologie a neurochirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Úskalí diagnostiky progresivní multifokální leukoencefalopatie u pacientů infikovaných lidským virem imunodeficience – kazuistiky
- Chirurgie baze lební (uvnitř minimonografie video)
- Neuropsychiatrický pohľad na Huntingtonovu chorobu
- Akutní encefalitida vyvolaná virem chřipky B – kazuistika
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy