-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Dlouhodobé výsledky korekce pooperační ametropie po perforující keratoplastice metodou LASIK
Long - Term Results of the Postoperative Ametropia Correction after Perforating Keratoplasty Using the LASIK Method
The postoperative refractive error after otherwise successful perforating keratoplasty (PK), often negatively influents the visual acuity. The authors refer about the results of postoperative ametropia correction by means of the LASIK method. There were 43 eyes of 38 patients in the study group. In 41 eyes, there was myopia with myopic astigmatism, and in two eyes, the hyperopia with hyperopic astigmatism were present. The average age of the group was 35.6 ± 10.5 years (24–87 years), and the follow-up period was 27.4 ± 22.9 months (maximum, 95 months). The average spherical refractive error before the LASIK procedure was -2.67 ± 3.66 D, and preoperative subjective astigmatism -5.14 ±2.81 Dcyl. The average astigmatism established by means of corneal topography was 5.16 ± 2.45. Dcyl. LASIK was performed during one session using the excimer laser Keracor 117 (Chiron) or Technolas 217 (Bausch & Lomb). For the lamellar keratectomy the authors used the mechanical LKS (Moria) and the automatic ACS keratome (Chiron). For the corneal topography examination, the ORBSCAN II (Bausch & Lomb) machine was used. The authors evaluated 1) the development of the postoperative refraction, 2) the change of the axis of the astigmatism induced by LASIK, 3) the development of the uncorrected visual acuity (UCVA), 4) the final uncorrected and best-corrected visual acuity (UCVA and BCVA), 5) the change of the endothelial cells’ density after LASIK, and 6) the occurrence of per - and postoperative complications. At the last postoperative control, the average of the spherical refractive error was -0.17 ± 1.01 D, subjective astigmatism was -1.58 ± 2.03 Dcyl, and topographical astigmatism was 3.62 ± 2.06 Dcyl (t-test, p < 0.001). We reduced the spherical refractive error by 93.6 %, subjective astigmatism by 69.3 %, and topographical astigmatism by 29.8 % only. In 14 eyes (32.6 %) the change of the axis was recorded – so called surgically induced astigmatism – the average value was 30.8 ± 19.8 degrees (t-test, p > 0.05). The final UCVA 0.5 and better was reached by 74.4 % of eyes (t-test, p < 0.001) and BCVA 0.5 and better in 83.8 % of eyes (t-test, p < 0.05). The postoperative UCVA improved according to the preoperative one in 95.3 % of cases, the BCVA in 37.2 % of cases (by means of gain of lines on the Snellen chart). During the follow - up period the authors didn’t prove statistically significant decrease of the endothelial cells’ density (CD) according to the LASIK procedure (t-test, p > 0.05). Peroperatively, the authors noticed small defect of the lamella 4 times, and total lamellar detachment 2 times. Postoperatively, in 6 eyes a slight fibrosis occurred, and in two cases, the late rejection of the corneal transplant was diagnosed. The keratoconus relapsed 12 months after the procedure in 2 eyes and was indicated to rekeratoplasty. LASIK is an effective and relatively safe method for postoperative refractive error correction after perforating keratoplasty.
Key words:
perforating keratoplasty, astigmatism, LASIK, keratoconus
Autori: M. Horáčková; V. Loukotová; Z. Hlinomazová; E. Vlková
Pôsobisko autorov: Oftalmologická klinika LF MU a FN Brno Bohunice, přednosta prof. MUDr. Eva Vlková
Vyšlo v časopise: Čes. a slov. Oftal., 64, 2008, No. 1, p. 3-10
Súhrn
Pooperační chyba refrakce po jinak úspěšné perforující keratoplastice (PK) často negativně ovlivňuje zrakovou ostrost.
Autoři referují o výsledcích korekce pooperační ametropie po PK metodou LASIK. Sledovaný soubor tvořilo 43 očí 38 pacientů. U 41 očí se jednalo o myopii s myopickým astigmatismem, u 2 očí o hyperopii s hyperopickým astigmatismem. Průměrný věk sledovaného souboru byl 35,6 ± 10,5 let (od 24 do 87 let) a doba sledování 27,4 ± 22,9 měsíců (nejdéle 95 měsíců). Průměrná sférická refrakce před provedením LASIK činila -2,67 ± 3,66 D a předoperační subjektivní astigmatismus -5,14 ± 2,81 Dcyl. Topografický astigmatismus dosahoval průměrných hodnot 5,16 ± 2,45 Dcyl. LASIK byl proveden v 1 sezení na excimerovém laseru Keracor 117 (Chiron) nebo Technolas 217 (Bausch&Lomb). K lamelární keratectomii autoři použili mechanický LKS (Moria) a automatický ACS keratom (Chiron). Vyšetření topografie rohovky proběhlo na přístroji ORBSCAN II (Bausch&Lomb). Autoři hodnotili 1. vývoj pooperační refrakce; 2. změnu osy astigmatismu indukovanou LASIKem; 3. vývoj nekorigované zrakové ostrosti (UCVA); 4. výslednou nekorigovanou a nejlépe korigovanou zrakovou ostrost (UCVA a BCVA); 5. změnu hustoty endoteliálních buněk (CD) po LASIKu a 6. výskyt peroperačních a pooperačních komplikací.
Při poslední pooperační kontrole činila průměrná hodnota sférické refrakce -0,17 ± 1,01 D, subjektivního astigmatismu -1,58 ± 2,03 Dcyl a topografického astigmatismu 3,62 ± 2,06 Dcyl (t-test, p < 0,001). Dosáhli jsme tedy redukce sférické refrakce o 93,6 %, subjektivního astigmatismu o 69,3 % a topografického pouze o 29,8 %. U 14 očí (32,6 %) byla zaznamenána změna osy – tzv. chirurgicky indukovaný astigmatismus v průměrných hodnotách 30,8 ± 19,8 stupně (t-test, p > 0,05). Výslednou UCVA 0,5 a lepší dosáhlo 74,4 % očí (t-test, p < 0,001) a BCVA 0,5 a lepší 83,8 % očí (t-test, p < 0,05). Pooperační UCVA se zlepšila oproti předoperační v 95,3 %, BCVA v 37,2 % případů (ve smyslu zisku řádků Snellenových optotypových tabulí). V daném sledovacím období jsme neprokázali statisticky významný úbytek hustoty endoteliálních buněk (CD) v souvislosti s metodou LASIK (t-test, p > 0,05). Peroperačně autoři zaznamenali 4krát drobný defekt lamely a 2krát totální lamelu. Pooperačně se vyskytla u 6 očí souboru jemná fibróza, 2krát byla diagnostikována pozdní rejekční reakce terče. Recidivu keratokonu s indikací k retransplantaci terče autoři zaznamenali 12 měsíců po zákroku u 2 očí. LASIK je efektivní a poměrně bezpečnou metodou korekce pooperační chyby refrakce po PK.Klíčová slova:
perforující keratoplastika, astigmatismus, LASIK, keratokonusÚvod
Perforující keratoplastika (PK) představuje nejúspěšnější allogenní transplantaci v humánní medicíně vůbec, především u nerizikových diagnóz (např. u keratokonu). Přestože je výsledkem transplantace čirý terč, limitací funkčního výsledku zůstává pooperační astigmatismus, reziduální myopie, resp. hyperopie a anisometropie. Použitelná zraková ostrost určuje úspěšnost operace a spokojenost pacienta.
Příčiny vzniku pooperačního astigmatismu jsou různorodé a jejich patogeneze není zcela objasněna [3, 16, 27]. Konzervativní způsob korekce pooperační chyby refrakce (brýle, kontaktní čočky) nebývají optimální, a proto se nabízí chirurgický zákrok. Metod chirurgické korekce existuje celá řada. Jejich indikace vyžaduje přísně individuální přístup, neboť výsledky nejsou tak jednoznačné, jako u zdravých očí. Je nutné dodržovat daná indikační kritéria, pacienta důkladně poučit, zákrok správně načasovat a pravidelně pacienta po operaci sledovat.
Cíl studie
Zhodnotit výsledky korekce pooperační ametropie po perforující keratoplastice metodou LASIK.
Sledovaný soubor
Sledovaný soubor tvořilo 43 očí 38 pacientů s ametropií po perforující keratoplastice vždy po stabilizaci pooperační refrakce (minimálně 1 rok po extrakci sutury). U 41 očí se jednalo o myopii s myopickým astigmatismem, u 2 očí o hyperopii s hyperopickým astigmatismem. Indikací k provedení perforující keratoplastiky byl 41krát keratokonus, 1krát bulózní keratopatie při Fuchsově endoteliální dystrofii a 1krát recidivující herpetická keratitida. Průměrný věk sledovaného souboru byl 35,6 ± 10,5 let (od 24 do 87 let) a doba sledování 27,4 ± 22,9 měsíců (od 1 měsíce do 95 měsíců). Interval mezi provedením PK a LASIK dosáhl ∅ 42,5 ± 16,3 měsíců. Průměrná sférická refrakce před provedením LASIK činila -2,67 ± 3,66 D a předoperační subjektivní astigmatismus -5,14 ± 2,81 Dcyl. Topografický astigmatismus dosahoval průměrných hodnot 5,16 ± 2,45 Dcyl. U 8 očí se jednalo o astigmatismus podle pravidla, u 13 očí proti pravidlu a u 22 očí o šikmý pravidelný astigmatismus. Průměrná pachymetrie rohovky před LASIK činila 568 ± 49,29 mikrometrů (tab. 1). U 42 očí byl LASIK primárním refrakčním zákrokem, který jsme indikovali ke korekci ametropie po perforující keratoplastice. V jednom případě předcházelo provedení arkuátní keratotomie (AK) pro vysoký astigmatismus, LASIK byl proveden jako sekundární zákrok.
Tab. 1. Charakteristika sledovaného souboru. 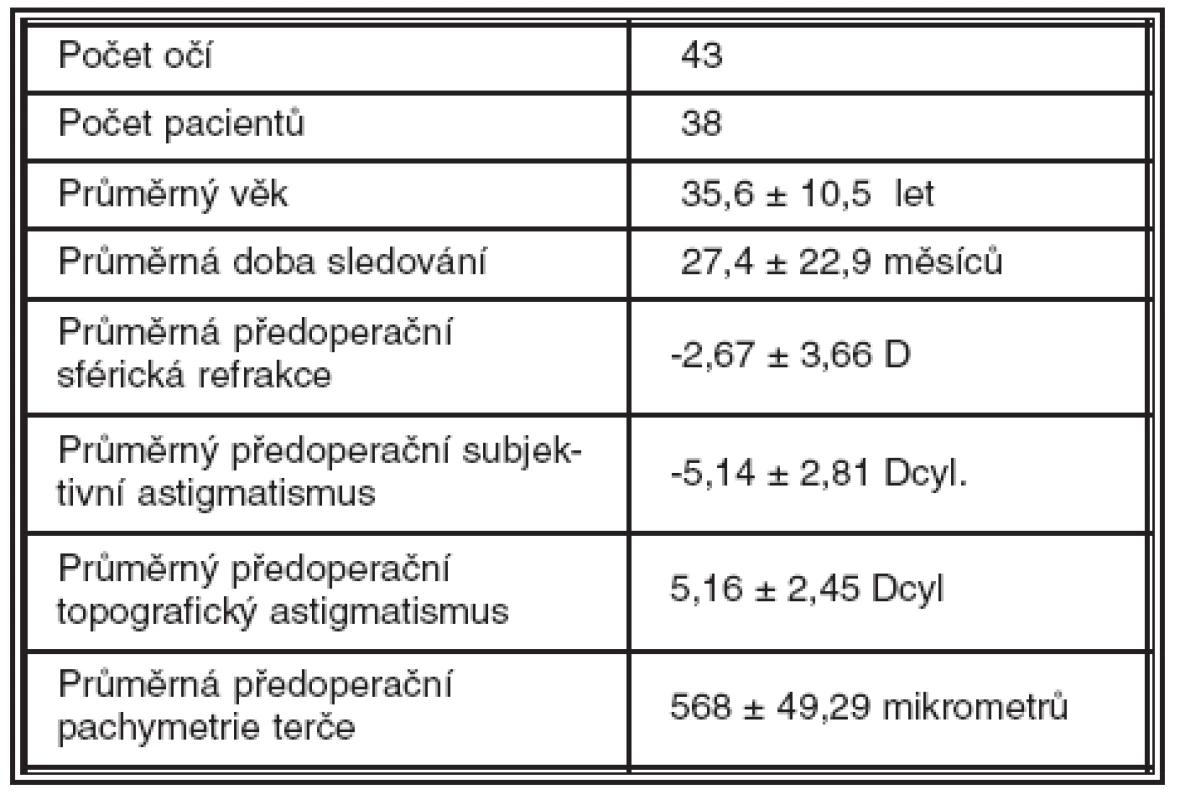
Metodika
V rámci předoperačního vyšetření byla odebrána osobní a oční anamnéza a provedeno komplexní oftalmologické vyšetření. Jednalo se o automatickou keratometrii a refraktometrii (Nidek ARK – 700A), stanovení naturální a nejlépe korigované zrakové ostrosti do dálky (optotypová tabule Snellenova typu), stanovení subjektivní manifestní refrakce (sférické složky i astigmatismu), biomikroskopické vyšetření předního segmentu oka na štěrbinové lampě, vyšetření očního pozadí nepřímou oftalmoskopií, aplanační tonometrii a testování množství a kvality slzného filmu (Schirmerův test bez anestezie, BUT). Ze specializovaných vyšetření to byla především rohovková topografie (EyeSys Corneal Analysis Systém a ORBSCAN II (Bausch&Lomb) (obr. 1), UZV pachymetrie (Nidek UP-1α), UZV biometrie (ULTRAScan Imaging Systém, 10 MHz sonda) a endoteliální mikroskopie (bezkontaktní endoteliální mikroskop Topcon SP 2α) (obr. 2).
Obr. 1. Topografický nález před LASIK (VOD: 4/50,s-5,0 D,-6,0 ax 75………5/7,5,dkn). 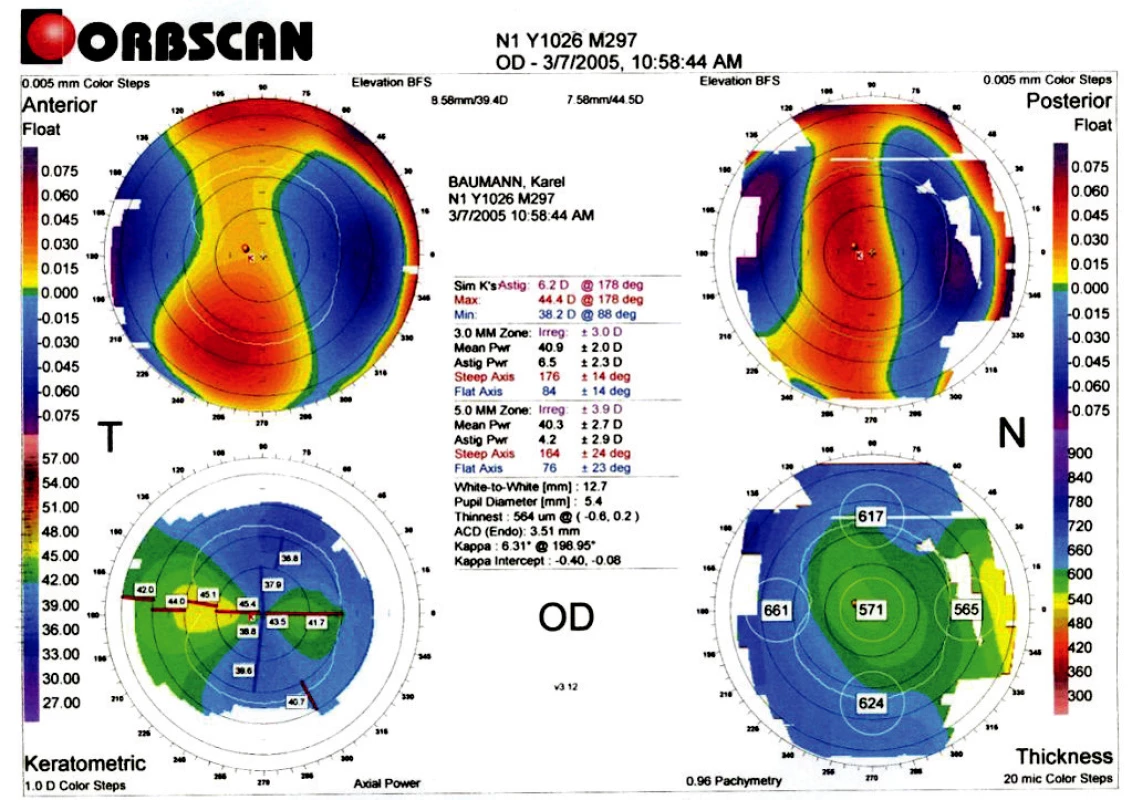
Obr. 2. Endoteliální analýza – stp. perforující keratoplastice před plánovaným LASIKem (CD 1301 bb/mm2). 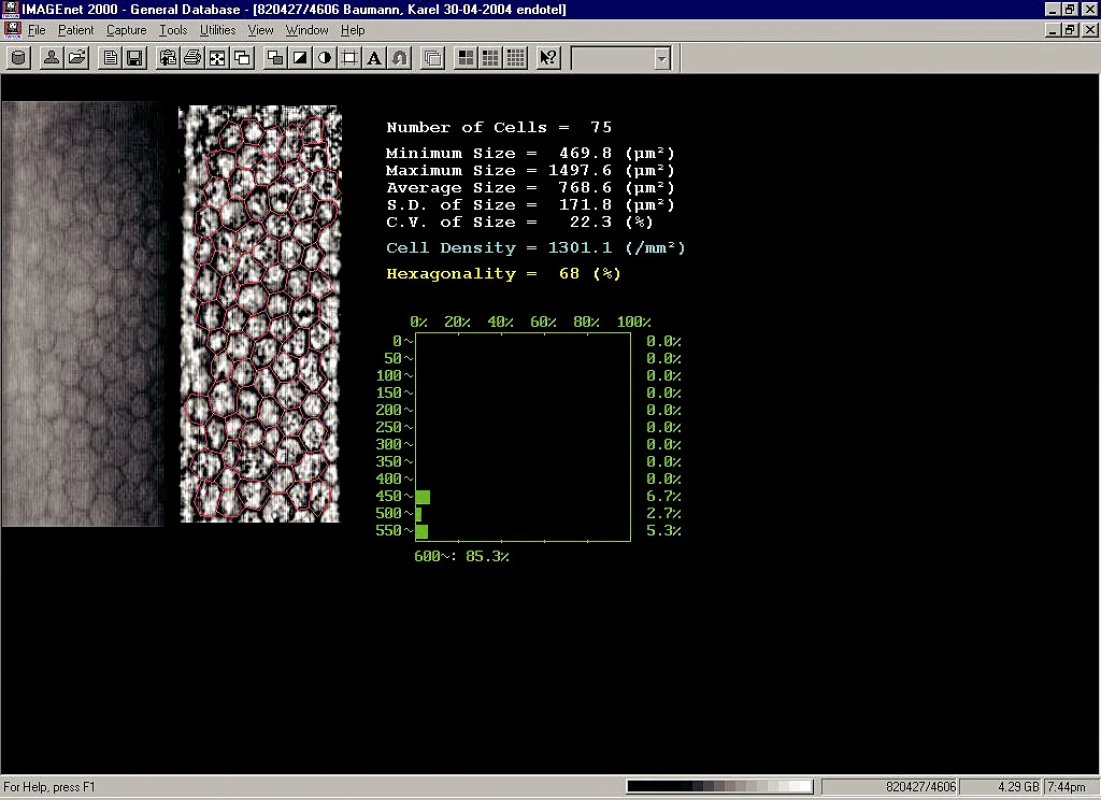
Pacient musel splnit všechna kritéria, důležitá pro provedení refrakčního zákroku: transparentní terč bez známek rejekční reakce, minimálně 1 rok po extrakci sutury po PK (stabilizace refrakce), hustota endoteliálních buněk nad 1000 bb/mm2, centrální pachymetrie terče nad 550 mikrometrů a pravidelný astigmatismus.
LASIK byl proveden v 1. sezení na excimerovém laseru Keracor 117 (Chiron) nebo Technolas 217 (Bausch&Lomb) 2 chirurgy. K lamelární keratektomii jsme použili mechanický LKS (Moria) nebo automatický ACS keratom (Chiron). V případě LKS keratomu činila hloubka řezu 130 mikrometrů a průměr flapu byl 9 mm, u ACS keratomu 160 mikrometrů a průměr lamely 8,5 mm. Vždy se jednalo o flap s nazálně uloženým můstkem. Fotoablace následovala v jednom sezení po provedení keratektomie. Po zpětné repozici lamely a výplachu mezistyčných ploch jsme aplikovali kontaktní čočku na dobu 24 hodin. V bezprostředním pooperačním období pacienti aplikovali antibiotikum gentamicin nebo tobramycin 5krát denně 1–2 kapky po dobu jednoho týdne a arteficiální slzy individuálně dle potřeby. Od druhého dne byla zahájena lokální terapie steroidy, nejčastěji 0,1% fluorometholonem 4krát denně 1 kapku. Celková doba lokální aplikace steroidů byla maximálně 8 týdnů s postupným vysazováním. Frekvence pooperačních kontrol byla 1. a 10. den, 1., 3. a 6. měsíc a dále každý následný rok po operaci (obr. 3).
Obr. 3. Stp. LASIK po perforující keratoplastice - 3 měsíce. 
V rámci retrospektivní studie jsme zpracovali předoperační data a výsledky korekce pooperační ametropie po perforující keratoplastice metodou LASIK za období 4 let. Pro vyjádření zrakové ostrosti do dálky jsme použili decimálního převodu Snellenových zlomků. Ke statistickému zpracování výsledků byl užit párový t-test a t-test pro soubory s různou variabilitou.
Výsledky
Ve sledovaném souboru jsme hodnotili 1. vývoj pooperační refrakce; 2. změnu osy astigmatismu po LASIKu proti předoperačním hodnotám (tzv. chirurgicky indukovaný astigmatismus – SIA); 3. vývoj nekorigované zrakové ostrosti (UCVA) v jednotlivých časových intervalech po LASIKu; 4. výslednou nekorigovanou a nejlépe korigovanou zrakovou ostrost (UCVA a BCVA), dosaženou při poslední kontrole; 5. hustotu endoteliálních buněk transplantátu (CD) po LASIKu a 6. výskyt peroperačních a pooperačních komplikací (během LASIKu a po zákroku).
1. Vývoj pooperační refrakce
Samostatně byl sledován vývoj sférické refrakce a astigmatismu (graf 1). Sférická refrakce se snížila z průměrné předoperační hodnoty -2,66 ± 3,66 D na hodnoty -0,15 ± 0,96 D, -0,14 ± 0,89 D a -0,08 ± 0,89 D 1., 3., a 6. měsíc po LASIKu (t-test, p < 0,001). Od 12. měsíce jsme zaznamenali mírnou regresi na výslednou hodnotu -0,65 ± 1,43 D po 48 měsících. Co se týká subjektivního astigmatismu, docílili jsme oproti sférické refrakci nižší redukce (t-test, p < 0,001): z průměrné předoperační hodnoty -5,14 ± 2,81 Dcyl na -1,69 ±1,67 Dcyl a dále na -1,43 ± 2,27 Dcyl, -1,48 ± 2,23 Dcyl a - 1,3 ± 2,43 Dcyl v průběhu 12 měsíců. Během dalšího sledovacího období opět došlo k mírné regresi na hodnotu -2,07 ± 1,29 Dcyl. Navíc pooperační hodnoty více kolísaly. Přestože dosažené hodnoty subjektivního astigmatismu byly uspokojivé, srovnáním s pooperačními hodnotami objektivního (topografického) astigmatismu jsme zjistili statisticky významný rozdíl po celou dobu sledování (t-test, p < 0,001). Topografický astigmatismus byl snížen z výchozí hodnoty -5,16 ± 2,45 Dcyl pouze na -3,1 ± 1,8 Dcyl, -3,42 ± 1,94 Dcyl, -2,99 ± 2,1 Dcyl, -3,23 ± 2,8 Dcyl 1., 3., 6. a 12. měsíc a dále na výsledných -3,37 ±1,62 Dcyl na konci sledovací doby (t-test, p < 0,001). Na pooperační naturální zrakovou ostrost však tato diskrepance neměla vliv (obr. 4). Při poslední kontrole činila průměrná hodnota sférické refrakce -0,17 ± 1,01 D, subjektivního astigmatismu -1,58 ± 2,03 Dcyl a topografického astigmatismu 3,62 ± 2,06 Dcyl. Bylo tedy dosaženo redukce sférické refrakce o 93,6 %, subjektivního astigmatismu o 69,3 % a topografického pouze o 29,8 % (graf 2).
Graf 1. Vývoj pooperační sférické refrakce a astigmatismu. 
Obr. 4. Topografický nález po LASIK (VOD: 5/7,5, s-2,0 ax 80…5/7,5 lépe, dkn). 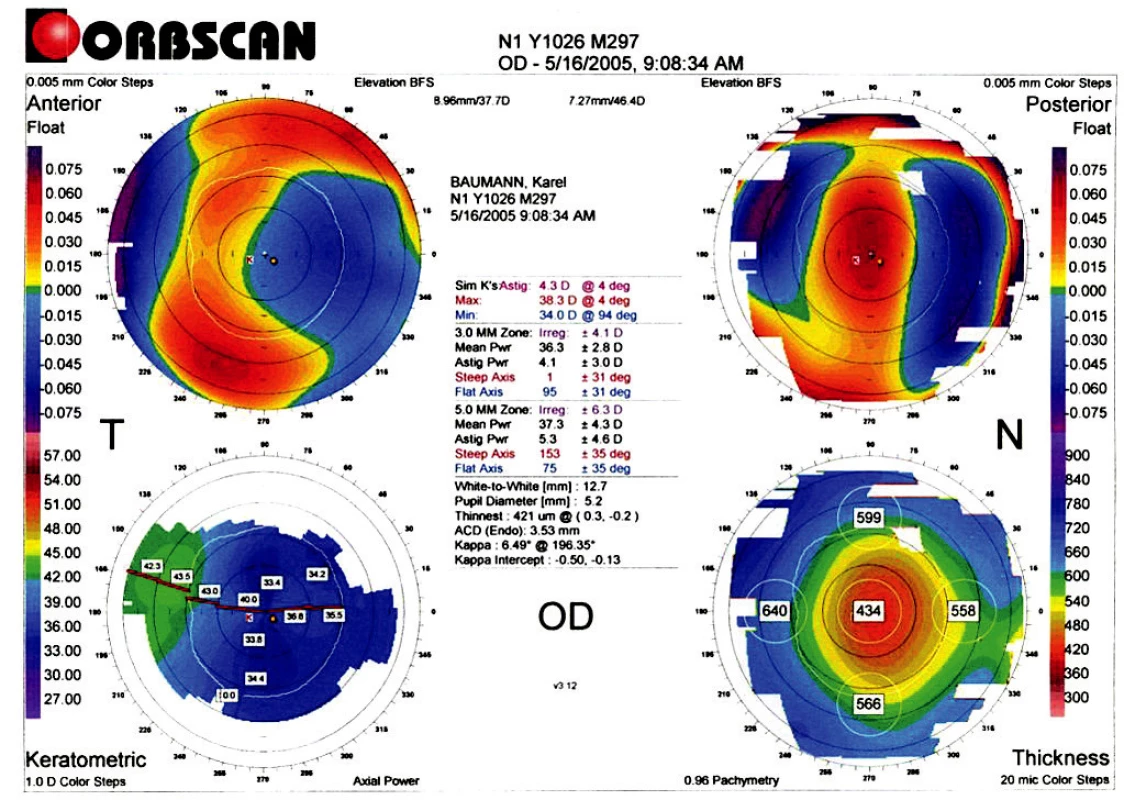
Graf 2. Redukce ametropie po perforující keratoplastice metodou LASIK. 
2. Změna osy astigmatismu pooperačně proti předoperačním hodnotám
Předoperačně byl diagnostikován určitý stupeň astigmatismu u všech 43 očí sledovaného souboru. Ve 41 případech to byl myopický a u 2 očí hyperopický astigmatismus. Dle topografického vyšetření se jednalo o astigmatismus pravidelný: a to v 18,6 % případů (8 očí) dle pravidla, ve 30,2 % (13 očí) proti pravidlu a v 51,2 % (22 očí) šikmý astigmatismus.
Pooperačně zůstala osa astigmatismu nezměněna oproti předoperačním hodnotám u 29 očí (67,4 %) sledovaného souboru. U 14 očí (32,6 %) jsme zaznamenali změnu osy - tzv. chirurgicky indukovaný astigmatismus v rozsahu o průměrně 30,8 ± 19,8 stupňů. Tato změna osy nebyla shledána statisticky významnou(t-test, p > 0,05). U 5 očí (11,6 %) byl indukován astigmatismus šikmý, u 6 (13,9 %) dle pravidla a u 2 očí (4,7 %) astigmatismus proti pravidlu (graf 3). V jednom případě (2,3 %) se jednalo o astigmatismus nepravidelný, vzniklý následkem peroperačních komplikací při tvorbě lamely s následnou fibrózou.
Graf 3. Změna osy astigmatismu po LASIKu oproti předoperační. 
3. Vývoj nekorigované zrakové ostrosti (UCVA)
Předoperačně měla téměř polovina pacientů naturální zrakovou ostrost 0,08 a horší (46,5 % očí souboru), což znázorňuje graf 4. Nekorigovaná zraková ostrost 0,25 až 0,5 byla prokázána pouze u 14 % očí a UCVA 0,66 a lépe nebyla diagnostikována vůbec. Již 1. měsíc po LASIKu převládal naturální vizus 0,25–0,5 (v 58,1 % případů). V následujících intervalech sledovacího období došlo ještě k dalšímu zlepšení UCVA. Nejvíce byla zastoupena zraková ostrost 0,66 a lépe (téměř polovina očí souboru) po celou dobu sledování. Pooperačně jsme ve všech časových intervalech prokázali statisticky významný rozdíl průměrných hodnot UCVA oproti předoperačním (t-test, p < 0,001).
Graf 4. Vývoj nekorigované zrakové ostrosti (UCVA) po LASIKu. 
4. Výsledná nekorigovaná a nejlépe korigovaná zraková ostrost (UCVA a BCVA)
Pooperačně došlo ke statisticky významné změně v procentuálním zastoupení jednotlivých kategorií nekorigované zrakové ostrosti (UCVA) oproti předoperačnímu (t-test, p < 0,001), což je patrné z grafu 5. Zatímco před LASIKem převládala naturální zraková ostrost 0,08 a horší (u 46,5 % případů) a UCVA 0,66 a lépe nebyla diagnostikována ani v jednom případě, pooperačně se naopak v nejvyšší míře vyskytovala UCVA 0,66 a lépe a 0,25 až 0,5 (a to vždy u necelých 40 % očí souboru). V 7 % případů (3 oči) zůstala UCVA pooperačně nezměněna (v kategorii 0,08 a hůře). V 1 případě se jednalo o recidivu keratokonu, u 1 oka o následek peroperační komplikace při tvorbě flapu a 1krát byla příčinou decentrovaná fotoablace.
Graf 5. Srovnání předoperační a výsledné nekorigované zrakové ostrosti (UCVA). 
V oblasti výsledné pooperační nejlépe korigované zrakové ostrosti (BCVA) bylo dosaženo vizu 0,66 a lépe u necelých 70 % očí souboru (oproti 62 % očí předoperačně), jak znázorňuje graf 6 (t-test, p < 0,05).
Graf 6. Srovnání předoperační a výsledné nejlépe korigované zrakové ostrosti (BCVA). 
Prokázali jsme, že výsledná UCVA se změnila oproti předoperační ve 100 % případů (ve smyslu změny řádků Snellenových optotypových tabulí). V 95,3 % případů se jednalo o změnu pozitivní – pacienti získali 1–7 řádků. V necelých 5 % případů došlo ke ztrátě 1–3 řádků UCVA z důvodu recidivy keratokonu (1krát) a fibrózy lamely (1krát) (graf 7).
Graf 7. Změna výsledné nekorigované (UCVA) a nejlépe korigované zrakové ostrosti (BCVA) oproti předoperační. 
Více než polovina pacientů (51,2 % očí) vykazovala změnu výsledné BCVA: 37,2 % případů získalo 1–2 řádky Snellenových optotypů a ve 14 % (6 očí) byla zjištěna ztráta 1–3 řádků (graf 7). Důvodem ztráty BCVA byla jednak výše uvedená recidiva primárního ektatického onemocnění, dále postupná dysfunkce endotelové vrstvy terče s následným vznikem jemného haze, progrese proliferativního typu sekundární katarakty a decentrovaná fotoablace (vždy v 1 případě). U 2 očí se jednalo o následek pooperační fibrózy, způsobenou defektem Bowmanovy membrány při LASIKu.
5. Hustota endoteliálních buněk
Průměrná předoperační hustota endoteliálních buněk (CD) činila 1622 ± 543 bb/mm2. V daném sledovacím období jsme prokázali meziroční snížení hustoty buněk (CD) v rozsahu 8–13 % (graf 8). Tento úbytek endoteliálních buněk je úměrný ztrátám v prvních pěti letech po transplantaci. Metoda LASIK nevedla ke statisticky významnému urychlení endoteliálních ztrát po celou sledovací dobu (t-test, p > 0,05). Výsledná centrální tloušťka terče činila na konci sledovací doby průměrně 528 ± 68 mikrometrů.
Graf 8. Změna hustoty endoteliálních buněk (CD) po LASIKu. 
6. Výskyt peroperačních a pooperačních komplikací
Nejčastějším typem komplikace během LASIKu po perforující keratoplastice byl v našem souboru drobný defekt lamely (stopky nebo okraje), zaznamenaný u 4 očí souboru. Ve 2 případech jsme byli nuceni opakovaně provádět sukci pro hůře přístupnou oční štěrbinu. U 2 očí zapříčinila nepřesná fixace decentrovanou fotoablaci s následným indukovaným astigmatismem – v jednom případě způsobila ztrátu výsledné BCVA. První pooperační den jsme u 1 oka diagnostikovali sesun lamely z původního lůžka s nutností časné repozice bez vlivu na výslednou zrakovou ostrost (tab. 2).
Tab. 2. Peroperační komplikace. 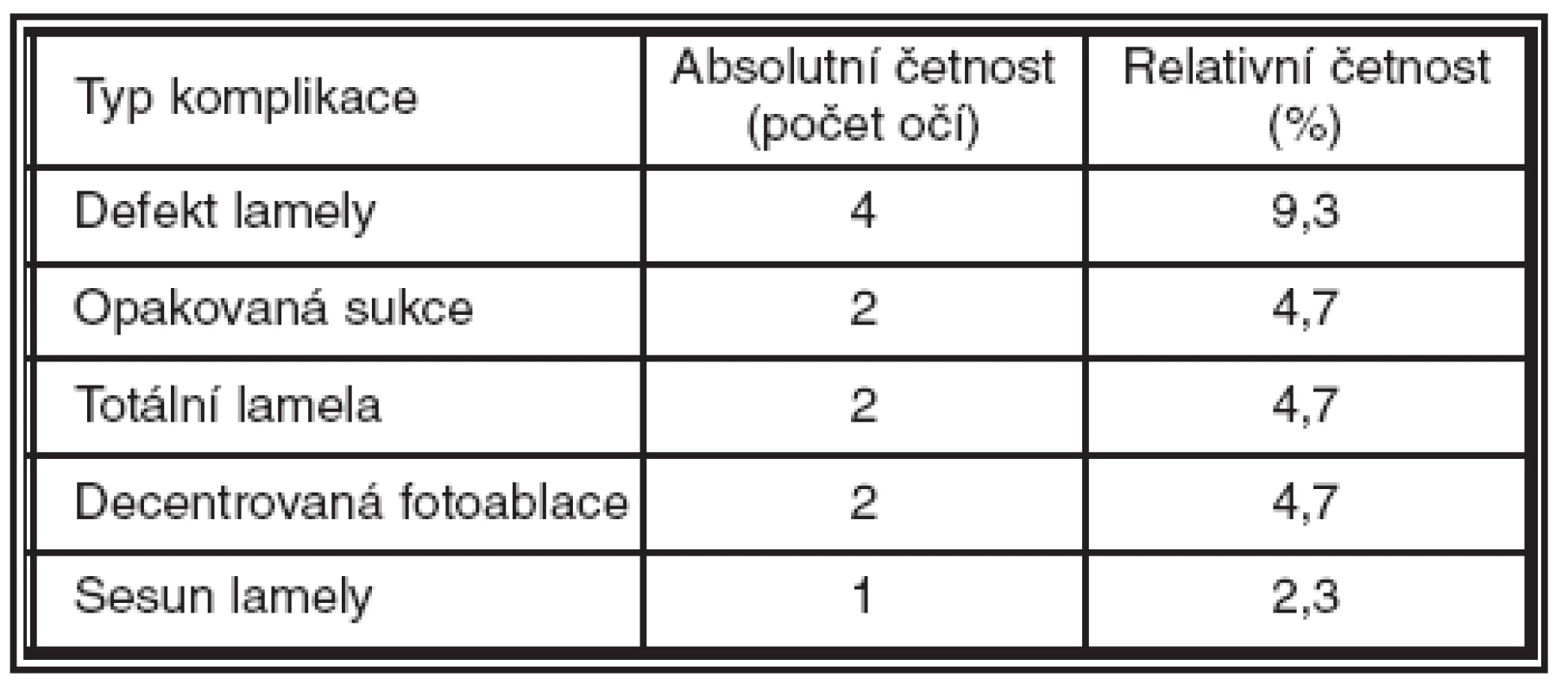
Pooperačně se vyskytla u 6 očí souboru jemná fibróza – ve 4 případech byla následkem defektu lamely peroperačně, u 2 očí následkem lehké dysfunkce endotelové vrstvy terče. Jeden pacient si stěžoval na pooperační glare, 1krát jsme indukovali nepravidelný astigmatismus (příčinou byl peroperační defekt lamely, zhojený fibrózou). Sníženou funkci endotelu terče jsme zaznamenali u 3 očí, rejekční reakce terče byla diagnostikována u 2 očí souboru. Vždy se jednalo o subakutní endoteliální rejekci difúzního typu (1/2 roku a 2 roky po provedeném LASIKu). Závažný typ komplikace – recidiva keratokonu s následnou indikací k retransplantaci terče jsme zaznamenali přibližně 12 měsíců po zákroku u 2 očí (1krát došlo ke snížení naturálního i nejlépe korigovaného vizu s regresí astigmatismu). K reoperaci ve smyslu odklopení původní lamely a následné fotoablaci jsme přistoupili celkem 4krát (po 1–3 měsíci po primárním LASIKu). U všech očí se jednalo o reziduální nebo chirurgicky indukovaný astigmatismus (průměrných hodnot -2,4 ± 0,83 Dcyl). V jednom případě se objevil v prvním roce po LASIKu těžký syndrom suchého oka, nereagující na lokální terapii (epitelizantia, autologní sérum). Stav se upravil až po aplikaci trvalých silikonových uzávěrů do dolního a následně i do horního slzného bodu. U 1 oka byla diagnostikována pomocí metody PCR recidivující herpetická keratitida (HSV 1) s difuzními subepiteliálními infiltráty v rozsahu terče. Po lokální aplikaci virostatik a následně steroidů došlo k úpravě nálezu (tab. 3).
Tab. 3. Pooperační komplikace. 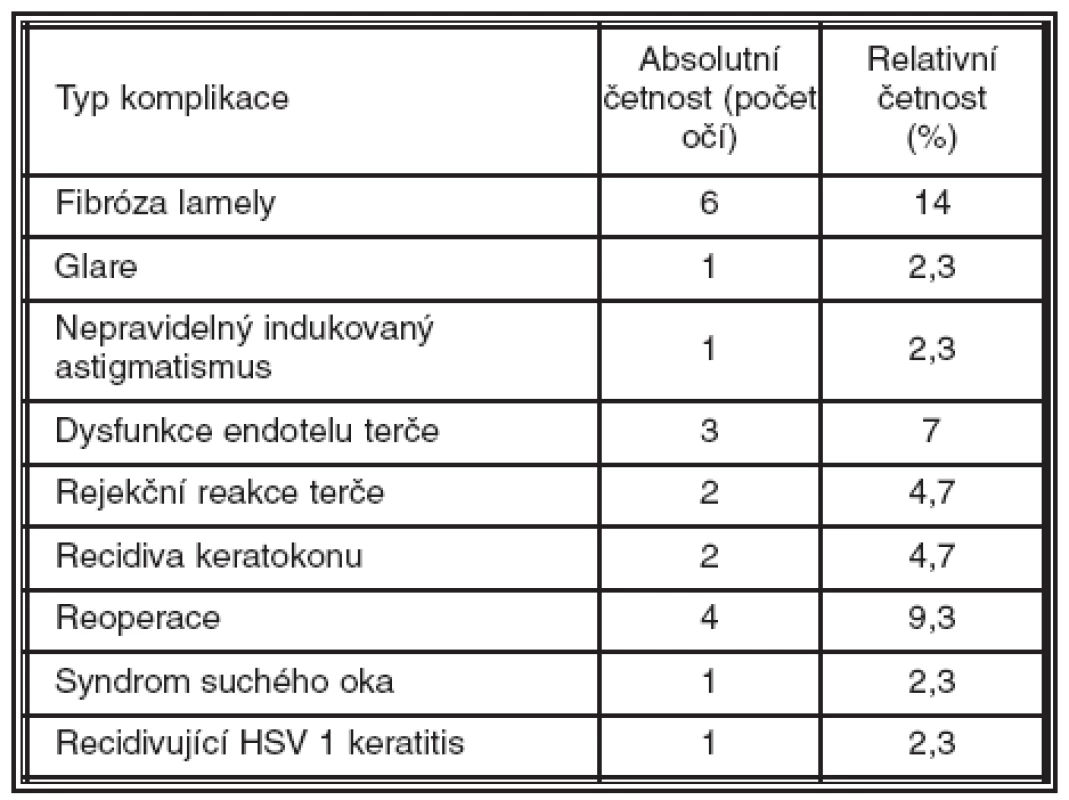
Diskuse
Pooperační astigmatismus, reziduální myopie (hyperopie) a anisometropie po perforující keratoplastice (PK) často limituje zrakovou ostrost, úspěch transplantace i spokojenost pacienta. Příčiny vzniku především pooperačního astigmatismu jsou různorodé a jejich patogeneze není zcela objasněna. Mezi nejdůležitější můžeme zařadit peroperační nepravidelnosti trepanace, decentraci dárcovského terče, velikost a kvalitu transplantátu, typ a kvalitu použité sutury nebo operační techniku [16, 17]. Důležitou roli hraje rovněž pooperační hojení nebo lokální terapie.
V časném pooperačním období je možné ovlivnit výslednou chybu refrakce po PK adjustací stehů (úprava napětí stehů), což může urychlit zrakovou rehabilitaci. Nejčastěji se provádí úprava pokračující sutury (jednoduché nebo dvojité) nebo selektivní extrakce jednotlivých stehů časně pooperačně (nejpozději do 12 měsíce). V naší literatuře referoval svoje výsledky časné adjustace Urminský nebo Peško s autory (r. 2004). Urminský [24] ve své studii srovnával výsledky adjustace jedné pokračující sutury, provedené již peroperačně (I. skupina: soubor 76 očí, pomocí světelných kruhů dle Serdarevicové) nebo pooperační adjustace pokračující sutury kombinovanou s eventuální extrakcí 4 jednotlivých stehů (II. skupina: 40 očí) v období 1–6 měsíců po PK pro keratokonus. Indikací pro úpravu sutury byl ve II. skupině astigmatismus nad 3,5 Dcyl. Autoři prokázali lepší výsledné hodnoty astigmatismu u I. skupiny. Pooperační hodnota cylindrické refrakce zde činila 2 ± 0,81 Dcyl. V případě pooperační adjustace bylo dosaženo redukce astigmatismu průměrně o 3,09 ± 1,62 Dcyl. Peško s kolektivem [17] prováděli úpravu pokračující sutury rovněž časně pooperačně (2–39 týdnů po PK za kontroly ručním Placidovým keratoskopem). V souboru 14 očí autoři dosáhli obdobné redukce (v průměru o 2,92 Dcyl) jako ve výše citované studii [24].
Korekce tzv. finální ametropie (po extrakci všech stehů) v pozdějším pooperačním období po perforující keratoplastice je obtížná. V literatuře se průměrná hodnota pooperačního astigmatismu pohybuje v rozsahu od 3–7 Dcyl, minimálně 35 % očí má astigmatismus nad 5 Dcyl [3, 27]. Snášenlivost brýlové korekce nebo kontaktních čoček bývá limitovaná. Přibližně kolem 12-16 % pacientů podstoupí některý z refrakčních zákroků. Nabízí se několik možných technik chirurgické korekce astigmatismu: resutura terče, retrepanace terče, naložení kompresních stehů, klínovitá resekce, incizní techniky (arkuátní nebo transverzální keratotomie a limbální relaxační incize), implantace rohovkového ringu nebo kombinace několika technik [3, 4, 8, 12, 18, 19, 27]. Prediktabilita výsledného efektu je však omezená. V poslední době se dostává do popředí zájmu i laserová korekce pooperačního astigmatismu – metodami PRK, LASIK, LASEK nebo EpiLASIK [1, 2, 5, 9, 11, 20, 25]. Provedení torické fotoablace excimer laserem je hodnoceno jako jemnější pro stroma dárcovského terče a rovněž výsledek se jeví jako přesnější. Ale ani tato korekce není bez komplikací – riziko scare, haze, dehiscence okrajů nebo rejekční reakce terče není zanedbatelné.
Metoda LASIK je v literatuře hodnocena celou řadou autorů jako efektivní a bezpečná [1, 2, 5, 9, 11, 14, 20, 25, 27]. Výborně je hodnocena především korekce sférické složky pooperační ametropie. U astigmatismu je dosaženo uspokojivého výsledku u hodnot maximálně do 5 Dcyl. Byla rovněž zjištěna určitá diskrepance mezi osou astigmatismu, což má vliv na klinické výsledky [26, 27]. Některé práce poukazují na to, že se astigmatismus po LASIKu nezměnil nebo dokonce navýšil[27]. Možná kombinace s incizními technikami přispívá ke korekci i vyšších hodnot astigmatismu (nad 5 Dcyl) [27]. Výskyt komplikací po LASIKu je vyšší než u zdravých očí – a to především u pacientů s recidivující rejekční reakcí a horší funkcí endotelu transplantátu již předoperačně [9, 10]. Je tedy nutné přesně dodržovat indikační kritéria (především stav endotelu, výše a stabilita vstupní refrakce, pachymetrie terče). Důležitý je rovněž „timing“ laserového zákroku – po maximální stabilizaci pooperační refrakce. Autoři se většinou shodují na minimální době 12 měsíců po extrakci všech stehů terče [1, 9, 11, 25]. Není vhodné ale vyčkávat s indikací LASIKu příliš dlouho, neboť následkem strukturálních změn stromatu terče (repopulace příjemcových keratocytů) a vzniku disrupcí Bowmanovy membrány v dárcovském terči vzniká riziko pozdní recidivy keratokonu. Několik studií poukazuje na riziko progresivního periferního vyklenutí příjemcovy rohovky po PK pro keratokonus nebo pelucidní marginální degeneraci v pozdějších stadiích po transplantaci (po 10 a více letech) [15].
Buzard [1] v r. 2004 referoval o souboru 26 očí po PK se sledovací dobou 12 měsíců, které korigoval metodou LASIK. Před zákrokem činil sférický ekvivalent -4,94 ±2,79 D a astigmatismus 2,71 ± 2,33 Dcyl (u všech očí se jednalo o pravidelný nebo lehce nepravidelný). Při poslední kontrole byl průměrný SE -0,35 ± 0,65 D a astigmatismus 1,06 ± 0,67 Dcyl. 86 % pacientů dosáhlo UCVA lepší než 0,5. U 39 % očí byl nutný enhancement průměrně 6 měsíců po primárním LASIKu. 1 % pacientů ztratilo a 27 % získalo 1 řádek Snellenových optotypů. Komplikace typu dehiscence okraje terče, epiteliální invaze nebo dekompenzace terče nebyla zaznamenána. Autoři hodnotí metodu jako efektivní a bezpečnou.
Hardten s kolektivem [9] popsali v r. 2002 výsledky dlouhodobé analýzy korekce pooperační ametropie po PK metodou LASIK. V retrospektivní studii zhodnotili výsledky 57 očí 48 pacientů s anisometropií nebo astigmatismem, kteří nesnášeli nošení brýlí nebo kontaktních čoček. Průměrná sledovací doba činila 21,4 ±14,2 měsíce (max. 60 měsíců po LASIKu), předoperační sférická refrakce -4,19 ± 3,38 D a astigmatismus 4,67 ± 2,18 Dcyl. Po 2 letech dosáhla průměrná sférická refrakce hodnoty -0,61 ± 1,81 D a astigmatismus 1,94 ±1,35 Dcyl. Jedná se tedy o výsledky srovnatelné se studií Buzarda a autorů [1]. UCVA 0,5 a lepší dosáhlo 43 % očí, BCVA 0,5 a lepší 86 % očí. Jeden a více řádků BCVA získalo 29 % očí, 2 oči (7 %) ztratily 2 a více řádků BCVA. Z komplikací autoři popisují u 16 % očí výskyt epiteliální invaze, u 9 % (5 očí) očí byli nuceni indikovat retransplantaci terče.
V našem souboru 43 očí s průměrnou sférickou refrakcí -2,67 ±3,66 D a astigmatismem -5,14 ±2,81 Dcyl jsme dosáhli použitím metody LASIK výsledné sférické refrakce -0,17 ± 1,01 D a subjektivního astigmatismu -1,58 ± 2,03 Dcyl. Výsledky jsou tudíž srovnatelné s výše uvedenými studiemi [1, 9]. Výslednou UCVA 0,5 a lépe dosáhlo 74,4 % očí a BCVA 0,5 a lépe 83,8 % očí, což je příznivější výsledek než ve studii Hardtena a autorů [9].
V literatuře je často doporučováno provedení LASIKu ve 2 krocích: v 1. sezení lamelární keratektomie a po stabilizaci a vektorové analýze osy a hodnoty astigmatismu fotoablace ve 2. sezení [7, 14, 26].
Walker s kolektivem [26] hodnotil v r. 2004 efekt samotné keratektomie na pooperační astigmatismus a zrakovou ostrost po PK. Retrospektivní studie zahrnovala 28 očí po 2stupňovém LASIKu, sledovací doba činila 29 ± 10 dní. Autor vytvořil ASC keratomem flap s nazálním můstkem bez fotoablace. Následně zjistil pomocí Alpinsovy analýzy změnu výše a osy astigmatismu. Prokázal, že přestože chirurgicky indukovaný astigmatismus (SIA) nebyl po samotné keratektomii statisticky významný, došlo k jeho navýšení minimálně o 2 Dcyl téměř u 70 % očí. Autoři tedy doporučili po tvorbě flapu ještě opětovné určení změny refrakce a teprve následně v dalším sezení provést fotoablaci.
Ke 2stupňovému provedení LASIK se rovněž připojuje Mularoni s autory [14] (r. 2006). U 15 očí provedl keratektomii a pomocí interaktivního softwaru LaserSight LSX topograficky kontrolovanou fotoablaci (ve 2. sezení). Sledovací doba činila maximálně 30 měsíců. UCVA se zlepšila u všech 15 očí. Při poslední kontrole dosáhlo 73 % očí UCVA 0,66 a lépe. 60 % očí mělo refrakci ± 1 D a průměrný pooperační astigmatismus byl -1,67 Dcyl. V našem souboru dosáhlo při poslední kontrole UCVA 0,66 a lépe necelých 50 % očí a výsledný astigmatismus byl -1,58 ± 2,03 Dcyl. Z peroperačních komplikací autoři zaznamenali 2x button hole (defekt lamely) a pooperačně 1x retrakci flapu. Ani v jednom případě nepopisují ztrátu řádků BCVA. Autoři vyslovili závěr, že 2stupňový LASIK s topograficky kontrolovanou fotoablací redukuje dobře jak sférickou tak cylindrickou chybu refrakce po PK. Tato forma fotoablace je rovněž vhodná pro korekci nepravidelného astigmatismu. Galal s autory [7] srovnával ve své studii z r. 2005 výsledky 1stupňového a 2stupňového LASIKu po PK. Poukázal na to, že ke zlepšení zrakových funkcí přispívají obě techniky, nicméně 2stupňový LASIK představuje menší zátěž stromatu transplantátu díky redukci hloubky fotoablace. Autoři doporučují vyčkat minimálně 3 měsíce po vytvoření flapu, zopakovat topografické vyšetření a dle výsledku následně provést fotoablaci. Důležitým aspektem je též objasnit pacientovi důvod, proč proběhne operace ve 2 sezeních. Obdobné výsledky referoval v r. 2005 také Filipec s kolektivem [5]. LASIK provedl u 25 očí: ve 3 případech v jednom sezení a ve 22 minimálně 3 týdny po vytvoření flapu. Autoři popsali změnu sférické a cylindrické komponenty před a po vytvoření flapu – o průměrně 0,58 D (0–2,5 D) a 0,68 Dcyl (od 0 do 2 Dcyl). Pro signifikantní změny sférické i cylindrické vady po vytvoření laloku keratomem rovněž doporučují provádět LASIK ve 2 sezeních. Je tak dosaženo přesnějšího výsledku než u operace v jedné době.
V našem souboru jsme prokázali, že existuje určitá neshoda mezi subjektivní refrakcí a topografickými parametry po LASIKu po perforující keratoplastice. Tato diskrepance se týká především astigmatismu. Přestože naturální zraková ostrost a pooperační hodnoty subjektivního astigmatismu byly uspokojivé, výsledné hodnoty topografického astigmatismu jsme shledali statisticky významně vyšší (t-test, p < 0,001). Topografický astigmatismus byl snížen z výchozí hodnoty -5,16 ± 2,45 Dcyl na hodnoty kolem -3 Dcyl, což představuje redukci pouze o necelých 30 % (na rozdíl od subjektivního astigmatismu, kde snížení činilo necelých 70 %). Tento rozdíl může být způsoben: 1. existencí chyby měření při topografii rohovky po transplantaci a následném LASIKu a 2. trvale pokračujícím vývojem zrakové ostrosti po transplantaci při již neměnných topografických parametrech. Rovněž Touzeau [22] s autory potvrdil ve své studii z r. 2001 určité selhání korelace výsledků topografie, subjektivní refrakce a zrakové ostrosti po transplantaci rohovky. Autoři prokázali, že výsledný vizus mnohem více odpovídá hodnotám subjektivního než topografického astigmatismu. Stejný kolektiv autorů popsal ve své práci v r. 2003 [23] dlouhodobé zlepšování zrakové ostrosti po transplantaci rohovky při již stabilizovaných hodnotách subjektivní a objektivní refrakce. Jako příčinu autoři udali pravděpodobnou postupně se zvyšující transparenci terče.
Rajan s autory [20] referovali v r. 2006 o korekci pooperačního astigmatismu (i nepravidelného) metodou LASEK. Jednalo se o pilotní studii 16 očí. U všech očí byl proveden LASEK pomocí aplikace 15% alkoholu na dobu 20–30 s, u 4 očí dodatečně ještě s aplikací Mitomycinu C (MMC) 0,2 mg/ml na 1 min do oblasti stromálního lůžka po fotoablaci. Průměrný předoperační SE byl -3,5 ± 3,79 D a astigmatismus v rozsahu od -2,75 do -13,5 Dcyl. Maximální možná hodnota korekce astigmatismu byla -7 D. Po 18 měsících dosáhl SE průměrných hodnot -1,08 ± 1,85 D, 62,5 % očí mělo pooperační refrakci ± 1D. Průměrná hodnota pooperačního astigmatismu činila 2,72 D. Jedná se o vyšší hodnoty, než ve dříve citovaných studiích, hodnotících korekci metodou LASIK [1, 2, 7, 9, 11, 25]. Výsledná UCVA se zlepšila u všech očí, BCVA zůstala beze změny nebo zlepšena u 13 očí (81 %), ke zhoršení došlo u 2 očí o 1 řádek. U 3 očí (27 %) bez aplikace MMC vzniklo haze, u 1 oka byla proto provedena následná fototerapeutická keratektomie po 12 měsících s dodatečnou aplikací MMC. Rejekce terče, epiteliální nedostatečnost nebo ektazie terče nebyla zaznamenána. Metoda LASEK je tedy autory také hodnocena jako efektivní metoda korekce pooperačního astigmatismu po PK s dobrou refrakční stabilitou. Redukci signifikantního haze je možné předejít preventivní aplikací MMC.
Další možnou metodou chirurgické korekce pooperačního astigmatismu po PK je v literatuře diskutovaná implantace torických fakických nebo afakických čoček (PIOL – ARTISAN, Verisyse, TICL, MicroSil®Toric MS6116 TU) [6, 13, 15, 21]. Jedná se o však zákroky nitrooční, takže riziko peroperačního stresu endotelu a pooperační dekompenzace terče je zde poměrně vysoké. Svoje první zkušenosti s implantací fakických čoček popsal v r. 2006 ve své práci Filipec [6]. Referoval výsledky 3 očí po implantaci ARTISAN-Toric IOL (u 2 očí) a STAAR TICL u 1 oka. Sledovací doba byla 6 měsíců. Výsledky korekce byly velmi přesné a hustota endoteliálních buněk se v uvedeném období nezměnila. Autoři však poukázali na nutnost dlouhodobějšího sledování.
Tahzib s autory [21] popsal v r. 2006 již 3leté zkušenosti s implantací torické fakické čočky ARTISAN ke korekci astigmatismu po PK. Implantaci provedli autoři u 36 očí. Výsledný pooperační astigmatismus při poslední kontrole dosáhl hodnoty -2 ±1,53 Dcyl a sférická refrakce -1,03 ± 1,2 D. Jedná se tedy o redukci astigmatismu o 88,8 % (vyšší než u metody LASIK, kde se pohybovala kolem 70–75 %). UCVA a BCVA 0,5 a lépe byla u 31,6 % a 80,6 % očí sledovaného souboru. Při monitorování stavu endotelu transplantátu však autoři zaznamenali statisticky signifikantní redukci buněčné hustoty v období od 6 měsíce do 4 let. Ztráty činily až 34,8 %. U 3 pacientů došlo k selhání transplantátů – ve dvou případech z důvodu ireverzibilní rejekce a v jednom případě pro progresivní endoteliální dekompenzaci terče. Nuijts [15] popsal v r. 2006 svoje kazuistické sdělení implantace torické verze fakické IOL ARTISAN 7 let po provedení PK. S předoperační refrakcí pacienta -10 D, -8,5 Dcyl ax 85 dosáhla BCVA 0,3. Topografie byla zcela stabilizována (nejstrmější meridián činil 49,5 D ax 180 a nejplošší 43,3 D ax 90). Terč byl transparentní, hustota endoteliálních buněk 700 bb/mm2 a hloubka přední komory 4,09 mm. Pooperační UCVA činila 0,5 a BCVA 0,66 s korekcí +1 D,-1,5 Dcyl ax 150. Avšak 3 roky po implantaci došlo k zestrmení terče na hodnoty 53,6 D ax 180 a 40,9 D ax 90 (dle topografie). Terč byl transparentní, v periferii ale s protenčením. BCVA klesla na 0,16 s korekcí +1,25 D,-6,5 Dcyl ax 100. Autoři připisují tuto progresi recidivě keratokonu na mateřské rohovce po PK, vyprovokovanou implantací PIOL. Lorencová s kolektivem [13] referovala v r. 2005 zajímavé sdělení o možnosti korekce astigmatismu po PK při chirurgickém řešení komplikované katarakty pomocí individuálně vyrobené zadněkomorové torické nitrooční afakické čočky MicroSil®Toric MS6116 TU (Human Optics). Sledovaný soubor tvořilo 8 očí s vysokým astigmatismem po PK pro keratokonus (od -3 do -8 Dcyl) a kataraktou. Na konci sledovací doby (průměrně 9,7 měsíce) dosáhl pooperační astigmatismus průměrných hodnot -1,7 ± 0,8 Dcyl (od -0,25 do -3 Dcyl). Autoři hodnotí implantaci afakické torické čočky při operaci komplikované katarakty jako vhodnou možnost korekce refrakční vady u pacientů po PK bez nutnosti doplňujících zákroků k úpravě astigmatismu.
Závěr
V naší studii, zabývající se výsledky korekce pooperační chyby refrakce po perforující keratoplastice metodou LASIK, jsme prokázali výbornou redukci sférické refrakce (o 93,6 %) a uspokojivou redukci astigmatismu (o 69,3 %). Rozdíl mezi subjektivním a topografickým astigmatismem neměl vliv na výslednou zrakovou ostrost. Stabilita pooperační sférické refrakce byla vyšší než u astigmatismu. Určitý stupeň chirurgicky indukovaného astigmatismu byl zaznamenán u 30 % očí. Dosažená výsledná nekorigovaná zraková ostrost se zlepšila v 96 %, BCVA ve 40 % případů. V daném sledovacím období jsme neprokázali statisticky významný úbytek hustoty endoteliálních buněk (CD), související s metodou LASIK. Výskyt komplikací byl vyšší než u zdravých očí. Před zákrokem je tedy nutné přesně dodržovat indikační kritéria: čirý terč bez známek rejekční reakce, kvalitní endotel, stabilní vstupní refrakce, dostatečná pachymetrie terče. Pro dosažení přesnějšího výsledku je vhodné LASIK provádět ve 2 sezeních.
MUDr. Monika Horáčková, Ph.D.
Oftalmologická klinika LF MU Brno
Jihlavská 20
625 00 Brno
e-mail: mhorackova@fnbrno.cz
Tel. 532 233 302
Zdroje
1. Buzard, K., Febbraro, J.L., Fundingsland, B.R.: Laser in situ keratomileusis for the correction of residual ametropia after penetrating keratoplasty. J Cataract Refract Surg., 30, 2004, 5 : 1006-1013.
2. Cosar, C. B., Acar, S.: Topography-guided LASIK with the wavelight laser after penetrating keratoplasty. J Refract Surg., 22, 2006, 7 : 716 -719.
3. Dursun, D., Forster, R.K., Feuer, W.J.: Surgical technique for control of postkeratoplasty myopia, astigmatism, and anisometropia. Am J Ophthalmol., 135, 2003 : 807-815.
4. Erich, D., Duncker, G.I.: The use of intracorneal rings in penetrating keratoplasty. Klin Monatsbl Augenheilkd., 221, 2004, 2 : 92-95.
5. Filipec, M., Holubová, A., Klemensová, R.: Korekce refrakčních vad po parciální perforující keratoplastice metodou LASIK. Sborník abstrakt XIII. výročního sjezdu ČOS, 2005 : 114.
6. Filipec, M., Holubová, A., Martincová, R.: Možnosti korekce vysokých ametropií po perforující keratoplastice fakickou čočkou. Sborník abstrakt XIV. výročního sjezdu ČOS, 2006 : 109.
7. Galal, A.: Head-to-head comparison favour two-step technique for LASIK after PKP. Eurotimes, 11, 2006, 6 : 17.
8. Geggel, H.S.: Arcuate relaxing incisions guided by corneal topography for postkeratoplasty astigmatism: vector and topographic analysis. Cornea, 25, 2005, 5 : 545 - 57.
9. Hardten, D. R., Chittcharus, A., Lindstrom, R.L.: Long-term analysis of LASIK for the correction of refractive errors after penetrating keratoplasty. Trans Am Ophthalmol. Soc., 100, 2002 : 143-150.
10. Hlinomazová, Z., Vlková, E., Horáčková, M. et al.: Endoteliální analýza u rohovkových transplantací. Sborník abstrakt XII. výročního sjezdu ČOS s mezinárodní účastí, 2004 : 37.
11. Horáčková,M., Loukotová, V., Hlinomazová, Z.. et al.: Dlouhodobé výsledky korekce pooperační ametropie po perforující keratoplastice metodou LASIK. Sborník abstrakt XIII. výročního sjezdu ČOS, 2005 : 115.
12. Krumreich, H.H., Duncker, G.: Intrastromal corneal ring in penetrating keratoplasty: evidence-based update 4 years after implantation. J Cataract Refract Surg., 32, 2006, 6 : 993-998.
13. Lorencová, V., Urminský, J., Rozsíval, P.: Řešení komplikované katarakty implantací torické nitrooční čočky. Sborník abstrakt 3. bilaterálního česko-slovenského oftalmologického sympozia, 2005 : 72.
14. Mularoni, A., Laffi, G. L., Bassein, L. et al.: Two-step LASIK with topography-guided ablation to correct astigmatism after penetrating kertoplasty. J Refract Surg., 22, 2006,1 : 67-74.
15. Nuijts, R., DeVries, N.: Progressive corneal steepening after Artisan toric IOL implantation for postkeratoplasty ametropia. Eurotimes, 11, 2006, 8 : 28.
16. Peško, K., Oláh, Z. Problém astigmatizmu po perforujúcej keratoplastike. I. príčiny vzniku. Čes. a slov.Oftal., 58, 2002, 4 : 278-282.
17. Peško, K., Oláh, Z.: Problém astigmatizmu po perforujúcej keratoplastike. II. management stehmi podmieneného astigmatizmu. Čes. a slov. Oftal., 58, 2002, 5 : 330-334.
18. Peško, K., Oláh, Z.: Problém astigmatizmu po perforujúcej keratoplastike. III. Chirurgický management astigmatizmu po vybratí všetkých stehov. Čes. a slov. Oftal.,59, 2003,1 : 52-59.
19. Poole, T.R., Ficker, L.A.: Astigmatic keratotomy for post-keratoplasty astigmatism. J Cataract Refract Surg., 32, 2006, 7 : 1175-1179.
20. Rajan, M.S., O’Brart, D.P., Patel, P. et al.: Topography-guided customized laser-assisted subepithelial keratectomy for the treatment of postkeratoplasty astigmatism. J Cataract Refract Surg., 32, 2006, 6 : 949-957.
21. Tahzib, N.G., Cheby, Z.Z., Nuijts, R.M.: Three-year follow-up analysis of Artisan toric lens implantation for correction of postkeratoplasty ametropia in phakic and pseudophakic eyes. Ophthalmology, 113, 2006, 6 : 976-984.
22. Touzeau, O., Borderie, V., Loison, K. et al.: Correlation between corneal topography and subjective refraction in idiopathic and surgery-induced astigmatism. J Fr Ophthalmol., 24, 2001, 2 : 129-138.
23. Touzeau, O., Allouch, C., Borderie, V. et al.: Long - term refractive and topographic changes after penetrating keratoplasty. J Fr Ophthalmol., 26, 2003, 5 : 465-469.
24. Urminský, J., Rozsíval, P., Lorencová, V. et al.: Vliv adjustace pokračujícího rohovkového stehu na cylindrickou refrakci po perforující keratoplastice. Čes .a slov. Oftal., 60, 2004, 2 : 124-132.
25. Vlková, E., Horáčková, M., Hlinomazová, Z., Neugebauerová, T.: Řešení pooperačního astigmatismu po perforující keratoplastice metodou LASIK. Čes. a slov. Oftal., 56, 2000, 6 : 370-374
26. Walker, N.J., Apel, A.J.: Effect of hinged lamellar keratotomy on post-keratoplasty astigmatism and vision. Clin Experiment Ophthalmol., 32, 2004, 2 : 147-153.
27. Weber, S.K., Lawless, M.A., Sutton, G.L. et al.: LASIK for post-penetrating keratoplasty astigmatism and myopia. Br J Ophthalmol., 83, 1999 : 1013-1018.
Štítky
Oftalmológia
Článek Sarkoidóza – kazuistika
Článok vyšiel v časopiseČeská a slovenská oftalmologie
Najčítanejšie tento týždeň
2008 Číslo 1- Myasthenia gravis: kombinace chirurgie a farmakoterapie jako nejefektivnější modalita?
- Pomocné látky v roztoku latanoprostu bez konzervačních látek vyvolávají zánětlivou odpověď a cytotoxicitu u imortalizovaných lidských HCE-2 epitelových buněk rohovky
- Konzervační látka polyquaternium-1 zvyšuje cytotoxicitu a zánět spojený s NF-kappaB u epitelových buněk lidské rohovky
- Dlouhodobé výsledky lokální léčby cyklosporinem A u těžkého syndromu suchého oka s 10letou dobou sledování
- Syndrom suchého oka
-
Všetky články tohto čísla
- Opacifikácia zadného puzdra šošovky po implantácii rôznych typov umelých vnútroočných šošoviek – II. časť: rôzne peroperačné nálezy
- Srovnání kontaktní a imerzní ultrazvukové biometrie
- Primární vitrektomie s intravitreální aplikací antibiotik u pooperačních a posttraumatických endoftalmitid
- Resorpce diabetického cystoidního makulárního edému po intravitreální aplikaci triamcinolon acetonidu v závislosti na kompenzaci základního onemocnění
- Dlouhodobé výsledky korekce pooperační ametropie po perforující keratoplastice metodou LASIK
- Maligní melanom uvey na Oční klinice FN Brno Bohunice
- Sarkoidóza – kazuistika
- Doplňková výživa a věkem podmíněná makulární degenerace
- Čeští oční lékaři v rozvojových zemích
- Česká a slovenská oftalmologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Sarkoidóza – kazuistika
- Maligní melanom uvey na Oční klinice FN Brno Bohunice
- Doplňková výživa a věkem podmíněná makulární degenerace
- Srovnání kontaktní a imerzní ultrazvukové biometrie
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



