Změny v pracovně sociálním začlenění u pacientů propuštěných z denního stacionáře pro léčbu psychóz
Changes in Vocational and Social Inclusion in Patients Discharged from Day Treatment Program for Treatment of Psychotic Patients
Only insufficient number of studies was dedicated to the evaluation of day treatment programs treating patients with psychosis. Several present studies show some improvements in social competency and social skills of these patients being treated in group psychotherapy, complex programs of cognitive rehabilitation and social skills training. The aim of this study was to show if there might be some improvements in vocational and social inclusion in patients with psychosis after attending day treatment program consisting of these therapeutic methods. The other aim was to find out if there is any difference between the results in patients attending nine months of the program in comparison and the results of those who attended the program for a shorter period of time.
The retrospective survey of a sample of patients with prevailing schizophrenic and schizoaffective disorder who attended psychotherapeutic program consisting of group psychotherapy, cognitive rehabilitation, art therapy and social skills training in the length from 3 to 9 months found out that a status of vocational and social inclusion of these patients changed in comparison to the condition before the treatment. The status of inclusion was evaluated by a present employment status or by a present attendance of resocialization programs. Sixty nine per cent of these patients improved their status and 6.8% of them maintained it in 6 months follow-up (N=117) in a comparison to the status 6 months before the intervention. Analogically 78.9 % patients improved and 9.47 % maintained their status in 12 months follow-up (N=95) in comparison to the status 6 months before treatment. These results were statistically significantly different. The results of vocational and social inclusion in patients who attended 9 months of the treatment were only non-significantly better than in patients who attended less then 9 months of the treatment program.
The results indicate that there might be improvements in vocational and social inclusion in patients with psychosis who are feasible for day care. There were no significant changes between the results of the longer and shorter time of the treatment.
Key words:
psychotherapy, schizophrenia, day treatment program, vocational rehabilitation, employment rates.
Autori:
O. Pěč 1; E. Dragomirecká 2; D. Čechová 3; J. Pěčová 3
Pôsobisko autorov:
ESET, Psychoterapeutická a psychosomatická klinika, Praha
; ředitelé MUDr. O. Pěč, PhDr., J. Růžička, PhD.
Psychiatrické centrum Praha
1; ředitel prof. MUDr. C. Höschl, DrSc., FRCPsych.
Katedra psychologie FF UK, Praha
2; vedoucí PhDr. I. Gillernová, CSc.
3
Vyšlo v časopise:
Čes. a slov. Psychiat., 104, 2008, No. 7, pp. 343-349.
Kategória:
Původní práce
Súhrn
V retrospektivním šetření vzorku pacientů s převážně schizofrenní a schizoafektivní poruchou, kteří absolvovali psychoterapeutický program složený ze skupinové psychoterapie, kognitivní rehabilitace, arteterapie a nácviku praktických a sociálních dovedností v délce od 3 do 9 měsíců, bylo zjištěno, že stav jejich pracovního a sociálního začlenění se změnil oproti stavu před léčbou. Začlenění bylo hodnoceno jako aktuální pracovní či studijní zařazení či zařazení do resocializačního programu. V šestiměsíčním sledování (N=117) po ukončení programu vůči stavu 6 měsíců před vstupem do programu došlo u 69 % pacientů ke zlepšení situace, u dalších 6,8 % pacientů se stav udržel. Analogicky při dvanáctiměsíčním sledování (N=95) po ukončení programu vůči stavu 6 měsíců před vstupem do programu, došlo u 78,9 % pacientů ke zlepšení a u dalších 9,47 % k udržení stavu. Tyto výsledky se ukázaly jako statisticky signifikantní.
Výsledky pracovního a sociálního začlenění u pacientů, kteří absolvovali 9 měsíců programu, byly jen nesignifikantně lepší než u pacientů, kteří absolvovali méně než 9 měsíců programu.
Klíčová slova:
psychoterapie, schizofrenie, denní stacionář, pracovní rehabilitace, zaměstnanost.
ÚVOD
Péče v denních stacionářích, jakož i další léčebné programy v rámci intermediární a komunitní psychiatrické péče, nastolují potřebu zpětné vazby vlastní účinnosti služby, podstatnou pro její vlastní zefektivnění a zkvalitnění. Při změně charakteru a cílů systému péče již však nelze vystačit s kvantitativními indikátory morbidity nebo hodnocením větší či menší přítomnosti symptomů [9]. Slade [21] systematickým přehledem 6400 publikací, zabývajících se hodnocením výsledků služeb duševního zdraví, dospěl k sedmi oblastem, které by mělo ucelené hodnocení pokrývat: stav pohody (wellbeing), oblast kognice a emocí, chování, fyzické zdraví, interpersonální oblast, sociální chování ve vztahu ke společnosti jako celku a spokojenost se službami (negativní či pozitivní aspekty získané péče).
Podmínky léčby v denních stacionářích, včetně jejich typologie, jsou zevrubně popsány v jiných publikacích [12, 18]. Denní stacionáře představují alternativu k hospitalizaci s menší stigmatizací, menší zátěží rodiny, snižují délku a náklady plné hospitalizace, snižují riziko smrti sebevraždou. Limitujícím faktorem této léčby v České republice je však jejich absence v některých regionech, pacienti nemohou dojíždět na větší vzdálenosti (přehled viz [12]). Tyto nálezy byly potvrzeny i domácí studií [8, 11, 23], ve které 210 pacientů, splňujících vstupní kritéria, bylo randomizováno mezi léčebný program denního stacionáře a klasické hospitalizace. Klinický stav se zlepšil obdobně v obou skupinách, ale u pacientů denního stacionáře bylo zaznamenáno významně vyšší skóre kvality života a 75 % všech pacientů by preferovalo léčbu v denním stacionáři. Průměrné celkové roční náklady na jednoho léčeného pacienta byly v případě denního stacionáře nižší přibližně o 22 %.
Limitujícím faktorem léčby v denních stacionářích je jednak vhodnost (feasibility) léčby jen pro určitou část psychiatrické klientely, která je dána tíží poruchy, potřebou motivace a aktivní spoluprací pacienta. Je odhadována od 23 do 37 % [15] až po 15 % v domácí studii [23]. Dalším limitujícím faktorem je neplánované propuštění (drop-out), ke kterému dochází zhruba u 50 % pacientů, jehož prediktivními faktory mohou být zneužívání návykových látek a tři a více psychiatrických hospitalizací v minulosti [5] nebo nedostatečný náhled nemoci a složité okolnosti při přijetí [4].
Pro výsledky léčby v denním stacionáři u schizofrenních pacientů, které jsou předmětem tohoto příspěvku, existuje zatím málo prací. Studie s kontrolními vzorky hospitalizovaných pacientů přinesly zatím nekonzistentní výsledky: zlepšení v některých symptomech u schizofrenních pacientů denních stacionářů (autismus, emoční oploštělost, pocity viny, vnitřní napětí, paranoidita a bizarní myšlenky) [14]. V jiné studii rozdíly shledány nebyly [7].
V českých podmínkách byla po léčbě v denním stacionáři zjištěna redukce potřeby hospitalizace [19]. U 55 schizofrenních pacientů, kteří absolvovali léčbu v denním stacionáři v délce jednoho roku, se snížil počet dní psychiatrické hospitalizace během jednoho roku po ukončení stacionáře o 67 % ve srovnání s obdobím jednoho roku před vstupem do stacionáře (z průměru 55,2 dnů hospitalizace před vstupem na 20,6 dne po ukončení). V designu této práce bylo vynecháno ve sledování jednoměsíční období před vstupem do stacionáře a po ukončení stacionáře. V novější české studii Motlové a kol. [17] bylo zjištěno signifikantní zlepšení v oblasti psychopatologie, v některých položkách kvality života a sociální integrace ve vzorku 71 schizofrenních pacientů po absolvování šestitýdenního programu denního stacionáře (individuální a rodinná psychoedukace, zlepšování životního stylu, nácvik sociálních dovedností a kognitivní rehabilitace), který navazoval na propuštění z hospitalizace.
Více dokladů existuje o efektivitě psychoterapeutických programů pro schizofrenní pacienty, které tvoří náplň léčby v denních stacionářích plnících doléčovací funkci nebo alternativy ambulantní léčby. Jejich přínos v léčbě byl nejvíce zřejmý v těchto oblastech: poruchy myšlení, negativní symptomy, spolupráce při léčbě a frekvence relapsů. Přínos byl výraznější více v chronických fázích onemocnění nežli v akutních s potvrzeným přetrváváním účinnosti nejčastěji 12 měsíců po ukončení terapie (přehled viz [2]). Příznivý efekt ve smyslu zlepšení sociálních funkcí a sociálních dovedností byl zjištěn u skupinové psychoterapie [10], u komplexních programů kognitivní rehabilitace [1, 6, 22] a u tréninku sociálních dovedností [3]. Přinejmenším u některých psychoterapeutických programů pro schizofrenní pacienty bylo shledáno, že jejich efekt souvisí s dostatečnou délkou setrvání v programu [1, 2, 20].
Záměrem našeho šetření bylo zjistit, zda v našich podmínkách může program denního stacionáře, jehož obsahem je skupinová psychoterapie, komplexní program kognitivní rehabilitace a nácvik sociálních dovedností, zlepšit u pacientů jejich sociální a pracovní začlenění.
LÉČEBNÝ PROGRAM
Program denního stacionáře pro léčbu psychóz (ESET, Psychoterapeutická a psychosomatická klinika) je realizován v polootevřených skupinách s docházkou každý všední den po dobu 6 hodin denně. Celková délka programu se individuálně pohybuje od tří do devíti měsíců, za minimum je považováno absolvování 3 měsíců. Obsahem terapeutického programu stacionáře je skupinová psychoterapie (zaměřená na zlepšení interpersonálních vztahů, zlepšení schopností projevovat emoce, podporu motivace k resocializaci a získání sebedůvěry), kognitivní rehabilitace (IPT – Integrovaný psychoterapeutický program [20]), praktický trénink každodenních činností a arteterapie. Léčená skupina sestává z 8–10 pacientů. Je vedená psychiatrem s funkční specializací v psychoterapii a zdravotní sestrou s psychoterapeutickým vzděláním. Intervize probíhá 1krát týdně, externí supervize 2krát měsíčně. Do stacionáře jsou nemocní přijímáni v návaznosti na předchozí psychiatrickou hospitalizaci, na doporučení z psychiatrické ambulance nebo přicházejí sami. O vhodnosti léčby ve stacionáři pro daného pacienta rozhoduje odborný tým. Do programu jsou zařazováni převážně pacienti trpící schizofrenií či schizoafektivní poruchou. Kontraindikací jsou výrazné příznaky akutní psychózy komplikující spolupráci ve skupině, vysoké riziko suicidálního jednání, nesouhlas pacienta s léčbou, akutní intoxikace alkoholem či jinými návykovými látkami, mentální retardace a věk nižší než 18 let. Na program denního stacionáře navazují další psychoterapeutické a rehabilitační programy: docházkové psychoterapeutické skupiny s jednotýdenní frekvencí, přechodné zaměstnávání, tréninkové chráněné bydlení, centrum denních aktivit, podporované zaměstnávání, tréninková resocializační kavárna, obchod a ergoterapie.
OTÁZKY K ŠETŘENÍ
Na úvod jsme formulovali dvě otázky a očekávali jsme, že výsledky šetření na ně mohou přinést odpověď:
- Podařilo se zvýšit či udržet pracovní a sociální začlenění, byť i ve formě pokračujícího resocializačního programu, u pacientů, kteří absolvovali stacionární program?
- Má vliv absolvovaná délka programu na výsledek v pracovním a sociálním začlenění?
METODIKA
Zvolili jsme retrospektivní sledování kohorty 172 pacientů, kteří vstoupili do denního stacionáře v období od 1. 1. 1998 do 31. 10. 2005. U těchto pacientů byly zjištěny následující charakteristiky: pohlaví, věk, klinická diagnóza MKN 10 při přijetí, délka psychiatrické léčby před vstupem do programu, délka léčby v denním stacionáři, existence předchozí pracovní zkušenosti a četnost předchozích psychiatrických hospitalizací. Do dalšího sledování postoupili ti pacienti, kteří splnili následující vstupní kritéria:
- a) absolvovali alespoň 3 měsíce léčebného programu,
- b) bylo možné u nich zjistit sledovaná data.
U pacientů splňujících vstupní kritéria bylo v designu pre-post- studie hodnoceno aktuální pracovní a sociální začlenění před vstupem do programu a po jeho absolvování ve schématu 1:

- 6 měsíců před vstupem do stacionáře (čas A),
- 6 měsíců po ukončení léčby ve stacionáři (čas B),
- 12 měsíců po ukončení stacionáře (čas C).
Hodnocení stavu proběhlo podle kritérií uvedených v tabulce 1.

O každém pacientovi byl vyplněn formulář se sledovanými údaji (příloha 1). Údaje se zjišťovaly ze zdravotnické dokumentace pacienta, případně se doplnily na základě telefonického dotazování. Sběr dat prováděli členové řešitelského týmu, kteří nebyli součástí terapeutického týmu. Pouze telefonického dotazování se účastnila zdravotní sestra, členka terapeutického týmu, z důvodu navázání kontaktu s pacientem. Data byla posléze převedena do tabulky MS Excell a poté zpracována programem SPSS pro Windows 10,0.
Pro statistické vyhodnocení změny před léčbou a po léčbě byl použit McNemarův neparametrický test pro binární proměnné (pro měření změny u párových souborů).
Pro vyhodnocení druhé výzkumné otázky jsme rozdělili soubor pacientů splňujících vstupní kritéria na podsoubor pacientů, kteří absolvovali 9 měsíců léčebného programu, a podsoubor pacientů, kteří absolvovali méně než 9 měsíců programu. U obou podsouborů jsme v časech A, B, C spočítali podíl pacientů, u nichž bylo přítomno či částečně přítomno pracovní a sociální začlenění (+ nebo +-). Rozdíly ve změně stavu před a po léčbě mezi oběma podsoubory jsme statisticky vyhodnocovali pomocí χ² testu.
VÝSLEDKY
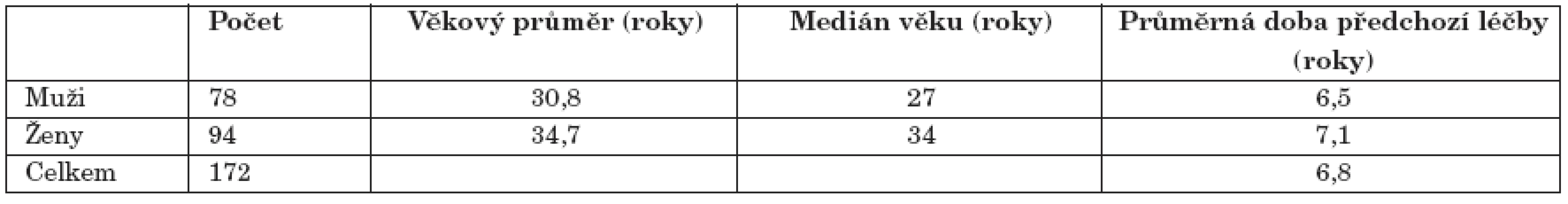
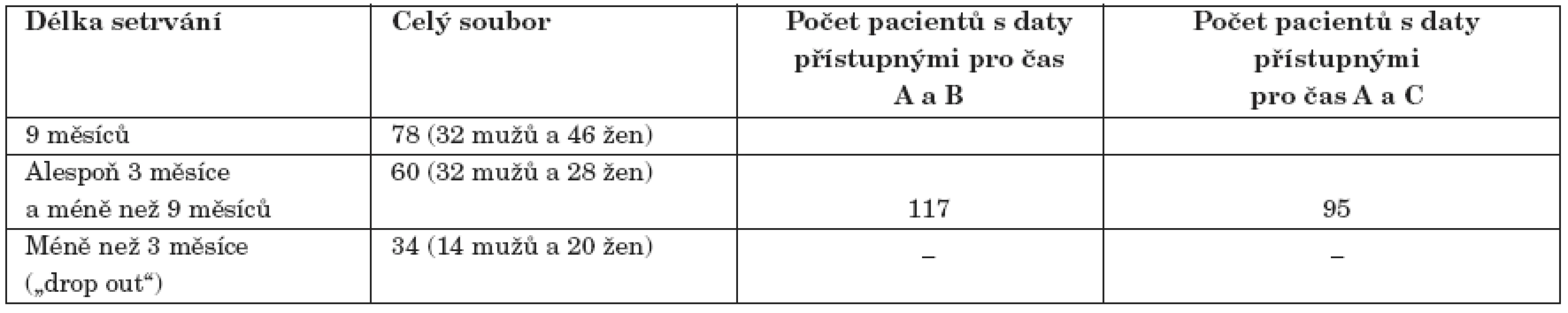
Charakteristiky kohorty 172 pacientů byly následující (tab. 2): Jednalo se o 78 mužů (průměr 30,8 let, medián 27 let) a 94 žen (průměr 34,7 let, medián 34 let). Co se týká vstupní klinické diagnózy, mělo 53 % pacientů diagnózu schizofrenie (F 20), 24 % schizoafektivní poruchy (F 25), 8 % akutní a přechodné psychotické poruchy (F 23), 5 % poruchy s trvalými bludy (F 22), 3 % schizotypální poruchy (F 21). Jen ze 4 % se jednalo o pacienty z okruhu afektivních poruch (F 3) a ze 3 % z okruhu poruch osobnosti (F 6) (tab. 3). Mezi vstupem do léčebného programu a prvním ošetřením pro psychickou poruchu byla zjištěna průměrná doba 6,8 let (muži průměr 6,5 let, ženy průměr 7,1 let). 98 % pacientů prošlo před vstupem do stacionáře psychiatrickou hospitalizací (87 % více než jedenkrát). Předchozí pracovní zkušenost bylo možné nalézt u 83 % pacientů. Při hodnocení délky setrvání v léčebném programu a přístupnosti potřebných údajů v časech A, B, C bylo možné celý soubor rozdělit do podsouborů, který ukazuje tabulka 4.

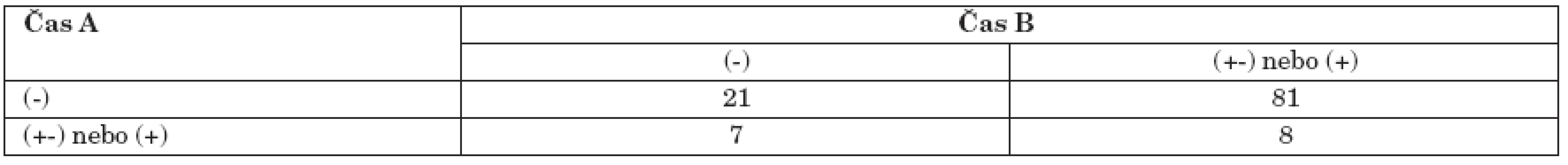
Výsledky pro hodnocení změny mezi časy A a B (6 měsíců po absolvování programu) jsou uvedeny v tabulce 5. U 81 pacientů (69 %) došlo ke zlepšení situace, u dalších 8 pacientů k jejímu udržení (6,8 %). Na základě výsledků McNemarova neparametrického testu na měření změny můžeme konstatovat statisticky významné zlepšení (ve smyslu začlenění) 6 měsíců po ukončení léčby u pacientů, kteří absolvovali program, p<0,01.
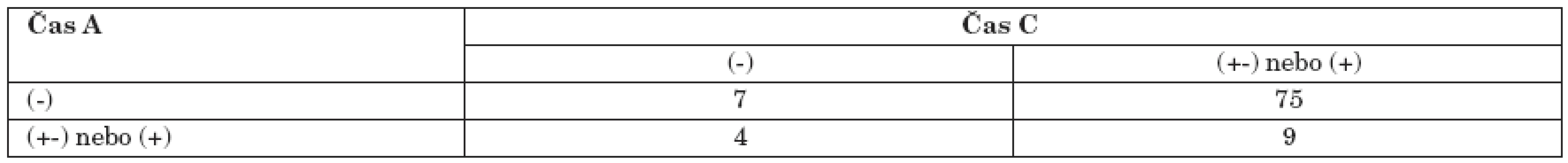
Výsledky pro hodnocení změny mezi časy A a C (12 měsíců po absolvování programu) jsou uvedeny v tabulce 6. U 75 pacientů (78,9 %) došlo ke zlepšení situace, u dalších 9 pacientů k jejímu udržení (9,47 %). Opět na základě výsledků McNemarova neparametrického testu na měření změny můžeme konstatovat statisticky významné zlepšení (ve smyslu začlenění) 12 měsíců po ukončení léčby u pacientů, kteří absolvovali program, p<0,01.
U výsledků k druhé otázce, zda absolventi celého devítiměsíčního programu vykazují lepší výsledky než absolventi kratšího programu, můžeme v tabulce 7 vidět, že procenta pacientů s úspěšnějším začleněním jsou výraznější u absolventů delšího programu, a to v časech hodnocení 6 měsíců po ukončení a 12 měsíců po ukončení. Avšak tento rozdíl se v obou případech ukázal ve statistickém vyhodnocení pomocí χ² testu jako nesignifikantní.

DISKUSE
Při interpretací výsledků šetření je potřeba zohlednit řadu omezení v několika směrech. První limitací je design retrospektivní pre-post studie bez randomizace, která je však realizovatelná v rámci klinické praxe. Randomizované studie s kontrolními vzorky narážejí v této oblasti na řadu praktických (vytvoření alternativního programu pro kontrolní vzorek, možný vliv randomizace na výsledek, financování) a etických potíží (vyřazení pacienta z potenciálně pro něho efektivního programu při poměrně dlouhé době sledování). Druhým omezením je fakt, že do léčebného programu vstupovali pacienti ochotní ke spolupráci a bez výraznějších příznaků, které by omezovaly zařazení do skupiny. Další limitací je určitá diagnostická nehomogenita vzorku, která však odráží realitu klinické praxe. Při interpretaci je rovněž zapotřebí zahrnout fakt, že šlo o skupinu pacientů s psychózou s opakovanými předchozími psychiatrickými hospitalizacemi a dobou předchozí léčby s průměrem 6,8 let.
Při šetření jsme pro zjištění stavu před léčbou použili dobu 6 měsíců před zařazením do programu, abychom co nejvíce vyloučili možný vliv předchozí hospitalizace, na kterou u řady pacientů program navazoval. Sledování 6 měsíců, resp. 12 měsíců po intervenci, bylo uplatňováno i u dřívějších studií v této oblasti [16], ve shodě s nimi i v našem šetření jsme naráželi na horší dostupnost dat při delší době sledování.
Ve vlastním vyhodnocení výsledků změny mezi stavy před a po intervenci by mohlo dojít ke zkreslení výsledků pozitivním směrem tím, že změna od stavu označovaného jako (+) ke stavu po léčbě označeného jako (+-) by byla započítána jako zlepšení či udržení. Proto byli tito pacienti hodnoceni při stavu po intervenci jako (-).
Za méně výrazné udržení stavu by bylo možné považovat změnu od stavu (+-) před intervencí ke stavu (+-) po intervenci. Zjistili jsme, že ve skupině hodnocené po 6 měsících bylo těchto pacientů 6 a ve skupině hodnocené po 12 měsících byli 3 tito pacienti. Nepřepokládáme proto, že by byl výsledek výrazněji ovlivněn právě těmito pacienty.
V šetření jsme se zabývali pouze změnami v sociálním a pracovním začlenění, ať již ve formě začlenění do běžné komunity či ve formě zařazení do specializovaných resocializačních programů. Nebyly sledovány další proměnné, které by terapeutický program mohl potencionálně ovlivňovat: symptomy, úroveň interpersonálních vztahů, kvalita života, spotřeba další zdravotní péče a další. Nepoužili jsme hodnocení funkčního stavu (např. škálou GAF) a zjišťování dávky medikace v chlorpromazinových ekvivalentech v jednotlivých časech sledování, ač jsme si vědomi, že srovnání s těmito proměnnými by mohlo být důležité. Tato hodnocení a údaje by sice bylo možné zjistit i retrospektivně z dokumentace, avšak toto zjišťování by přesáhlo naše personální a technické možnosti (část dokumentace pacientů byla vedená u různých ambulantních psychiatrů).
Skutečnost, že 12měsíční sledování přineslo výraznější výsledek než 6měsíční sledování, je ve shodě se závěry dřívějších prací, u kterých bylo zjištěno, že efekt psychoterapeutických programů je možné hodnotit až s delším odstupem od ukončení léčby.
Výsledky ukázaly statisticky nesignifikantní trend většího efektu při delší a plánovaně ukončené intervenci než při absolvování kratšího programu. Musíme mít však i tady na mysli, že jsme sledovali jen jednu z možných proměnných vzhledem k programu a že rozdíl mezi absolvovanými délkami programu byl spíše plynulý než markantně odlišený.
ZÁVĚR
Šetření ukázalo, že u pacientů se schizofrenní, schizoafektivní poruchou a dalšími psychotickými poruchami, kteří mohou být léčeni v denním stacionáři, by mohl léčebný program složený ze skupinové psychoterapie, kognitivní rehabilitace, arteterapie a nácviku sociálních a praktických dovedností zlepšit či udržet jejich pracovní a sociální začlenění ve smyslu začlenění do běžné komunity či do specializovaných resocializačních programů. Vliv delší doby trvání programu na výsledek se prokázat nepodařilo.
Autoři navrhují pro další šetření v této oblasti spíše prospektivní sledování se zařazením dalších proměnných (symptomatika, úroveň interpersonálních vztahů, kvalita života).
Vedle výzkumu však potřebují léčebné programy denních stacionářů v České republice další rozšíření a neměly by být omezeny jen na několik zařízení ve velkých městech.
MUDr. Ondřej Pěč
ESET, Psychoterapeutická
a psychosomatická klinika
Vejvanovského 1610
149 00 Praha 4
e-mail: eset.pec@volny.cz
Zdroje
1. Brenner, H. D., Hodel, B., Kube, G., Roder, V.: Kognitive Therapie bei Schizophrenen: Problemanalyse und empirische Ergebnisse. Nervenarzt, 58, 1987, pp. 72-83.
2. Češková, E., Tůma, I., Přikryl, R., Pěč, O.: Schizofrenie. In: Raboch, J., Anders, M., Praško, J., Hellerová, P (eds.), Psychiatrie. Doporučené postupy psychiatrické péče II. Praha, Infopharm, 2006.
3. Dilk, M. N., Bond, G. R.: Meta-analytic evaluation of skills training research for individuals with severe mental illness. Journal of Consulting and Clinical Psychology, 64, 1996, 6, pp. 1337-1346.
4. Garlipp, P., Seidler, K. P., Amini, K., Machleidt, W., Haltenhof, H.: Behandlungsabbruch in der psychiatrischen Tagesklinik – Plädoyer für eine differenzierte Betrachtungsweise, Psychiatr. Prax., 28, 2001, 6, pp. 262-266.
5. Gillis, K., Russel, V. R., Busby, K.: Factors associated with unplanned discharge from psychiatric day treatment programs. A multicenter study. Gen. Hosp. Psychiatry, 19, 1997, 5, pp. 355-361.
6. Hogarty, G. E., Flesher, S., Ulrich, R., Carter, M., Greenwald, D., Pogue-Geile, M., Kechavan, M., Cooley, S., Di Barry, A. L., Garrett, A., Parepally, H., Zoretich, R.: Cognitive enhancement therapy for schizophrenia: effects of a 2-year randomized trial on cognition and behavior. Arch. Gen. Psychiatry, 61, 2004, 9, pp. 866-876.
7. Hogg, L. I., Brooks, N.: New chronic schizophrenic patients: a comparison of daypatients and inpatients. Acta Psychiatr. Scand., 81, 1990, 3, pp. 271-276.
8. Howardová, A., Kitzlerová, E., Půbal, K., Kališová, L., Sekot, M., Baková, N., Číhal, L., Raboch, J.: Ekonomické aspekty denní psychiatrické péče I. Randomizační proces, sociodemografické a klinické charakteristiky. Česká a slovenská psychiatrie, 101, 2005, 3, s. 142-147.
9. Jenkins, J.: Towards a system of outcome indicators for mental health care. British Journal of Psychiatry, 157, 1990, pp. 500-514.
10. Kanas, N.: Group therapy with schizophrenics: a review of controlled studies. International Journal of Group Psychotherapy, 36, 1986, pp. 339-351.
11. Kitzlerová, E., Howardová, A., Půbal, K., Kališová, L., Sekot, M., Baková, N., Číhal, L., Raboch, J.: Ekonomické aspekty denní psychiatrické péče II. Porovnání pacientů v denní péči a klasické hospitalizaci. Česká a slovenská psychiatrie, 101, 2005, 3, s. 148-154.
12. Kitzlerová, E., Pěč, O., Raboch, J., Howardová, A., Stárková, L., Baková, N., Sekot, M., Peichlová, J.: Mapování denních stacionářů v České republice. Česká a slovenská psychiatrie, 99, 2003, 6, s. 299-305.
13. Klyczek, J. P., Mann, W. C.: Therapeutic modality comparisons in day treatment. Am. J. Occup. Ther., 40, 1986, 9, pp. 606-611.
14. Konieczynska, Z., Pietrzykowska, B., Zajborowski, B.: Follow-up studies of psychotic patients receiving inpatient treatment or alternative forms of psychiatric care. Psychiatr. Pol., 31, 1997, 5, pp. 615-624.
15. Marshall, M., Crowther, R., Almaraz-Serrano, A., Creed, F., Sledge, W., Kluiter, H., Roberts, C., Hill, E., Wiersma, D., Bond, G. R., Huxley, P., Tyrer, P.: Systematic reviews of day care for people with severe mental disorders (1) acute day hospital versus admission; (2) vocational rehabilitation; (3) day hospital versus outpatient care. Health Technol. Assess., 5, 2001, 21, pp. 1-75.
16. Mojtabai, F., Nicholson, R. A., Carpetner, B. N.: Role of psychological treatments in management of schizophrenia: a meta-analytic review of controlled outcome studies. Schizophrenia Bulletin, 24, 1998, 4, pp. 569-588.
17. Motlová, L., Dragomirecká, E., Čermák, J. a kol.: Day treatment program for schizophrenia: the 6-week follow-up concerning psychopathology and quality of life. Psychiatrie, 11, 2007, Suppl. 3, pp. 26-29.
18. Pěč, O., Koblic, K., Lorenc, J., Beránková, A.: Denní stacionáře s psychoterapeutickou péčí. Česká a slovenská psychiatrie, 99, 2003, Suppl. 2, s. 10-16.
19. Pěč, O.: Vliv některých regionálních služeb na délku hospitalizace. In: Vyhodnocení tří regionálních modelů komunitní péče o duševně nemocné. Edice Terénní modely, Praha, Centrum pro rozvoj péče o duševní zdraví, 1998, s. 48-56.
20. Roder, V., Brenner, H. D., Kienzle, N., Hodel, B.: Schizofrenie. Integrovaný psychoterapeutický program pro schizofrenní pacienty. Přeložil O. Pěč. Praha, Triton, 1993.
21. Slade, M.: What outcomes to measure in routine mental health services, and how to assess them: a systematic review. Australian and New Zealand Journal of Psychiatry, 36, 2002, pp. 743-753.
22. Spaulding, W. D., Reed, D., Sullivan, M., Richardson, C., Weiler, M.: Effects of cognitive treatment in psychiatric rehabilitation. Schizophrenia Bulletin, 25, 1999, 4, pp. 657-676.
23. Stárková, L., Raboch, J., Kitzlerová, E., Baková, N., Sekot, M., Howardová, A., Peichlová, J., Kallert, T.: Hodnocení klinického stavu, spokojenosti s léčbou a kvality života u dvou skupin pacientů léčených formou denního stacionáře a klasickou hospitalizací – mezinárodní studie EDEN (Konečné výsledky období léčby). Česká a slovenská psychiatrie, 99, 2003, 5, s. 260-264.
Štítky
Adiktológia Detská psychiatria PsychiatriaČlánok vyšiel v časopise
Česká a slovenská psychiatrie

2008 Číslo 7
- Naděje budí časná diagnostika Parkinsonovy choroby založená na pachu kůže
- Hluboká stimulace globus pallidus zlepšila klinické příznaky u pacientky s refrakterním parkinsonismem a genetickou mutací
Najčítanejšie v tomto čísle
- Homosexuální pedofilie u žen
- Negativní příznaky schizofrenie
- Indukovaná porucha s bludmi a jednoduché indukcie
- Sexuální násilníci dětského věku - diagnostika, léčba a další intervence

