-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Odlišnosti výskytu virových hepatitid A a E v České republice
Differences in the Incidence of Viral Hepatitis A and E in the Czech Republic
Although both viral hepatitis A (VHA) and E (VHE) are typically acquired by fecal-oral transmission, they differ in the incidence, particularly in the age-specific incidence, with VHA being reported most often in pre-school age and school age children but also in young adults while VHE often occurs in adults. VHA is common in persons from socially weak communities. Higher incidence has been reported in autumn months as a result of infection acquired during the holidays. VHE is typically acquired in cold months of the year and VHE cases are often associated with home slaughtering. To prevent both types of hepatitis it is necessary to drink safe water and to adhere to rules of personal and operational safety while preparing food. The prevention of VHA consists in active immunization, while that of VHE requires primarily that pork meat and offal should be heat processed and cross contamination between raw materials and final products should be avoided. For both types of hepatitis, epidemiological history and adequate diagnosis are prerequisites for the adoption of effective antiepidemic measures.
Keywords:
viral hepatitis A – viral hepatitis E – incidence characteristics, prevention
Autoři: Trmal Josef 1; Beneš Čestmír 2; Trnková Michaela 3
Působiště autorů: KHS Ústeckého kraje 1; Státní zdravotní ústav Praha 2; Očkovací centrum Avenier, a. s., Brno 3
Vyšlo v časopise: Epidemiol. Mikrobiol. Imunol. 62, 2013, č. 1, s. 19-25
Souhrn
Výskyt virové hepatitidy A (VHA) a virové hepatitidy E (VHE) je rozdílný, přestože pro obě infekce je typický fekálně orální přenos. Rozdíly se jeví jednak v postižení věkových skupin, u VHA jde o onemocnění nejčastěji dětí předškolního a školního věku, postiženy jsou i mladší dospělé osoby. U VHE se onemocnění často vyskytuje v dospělém věku. Typické je u VHA výrazné postižení osob ze sociálně slabých komunit. Zvýšený výskyt se v průběhu roku objevuje v podzimních měsících jako důsledek získané infekce v průběhu prázdnin. VHE onemocní osoby spíše v chladnějších měsících roku, často v souvislosti s domácími zabíjačkami. V prevenci obou typů hepatitid se uplatňuje jako nejdůležitější zajištění nezávadné pitné vody, dále osobní a provozní hygiena při přípravě stravy. V prevenci VHA je významná aktivní imunizace, u VHE zejména důkladné tepelné opracování vepřového masa a drobů se zabráněním křížení provozu syrových surovin s finálními výrobky. V případě obou typů virových hepatitid je nutná epidemiologická anamnéza, správná diagnostika onemocnění, od kterých se odvíjí zajištění protiepidemických opatření.
Klíčová slova:
virová hepatitida A – virová hepatitida E – charakteristiky výskytu – prevenceÚVOD
Virové hepatitidy typu A a E se běžně vyskytují v populaci České republiky. Přestože se v obou případech jedná o enterálně šířené virové záněty jater, má každé onemocnění své specifické znaky. VHA je stále onemocnění převážně dětského věku, ale v riziku onemocnění jsou i mladší dospělé osoby. Zdrojem onemocnění VHA je nemocný člověk. Onemocnění se vyskytuje převážně v podzimních měsících a má úzkou vazbu na sociálně slabé skupiny. V prevenci se uplatňují preventivní hygienicko-komunální opatření, zejména v oblasti zásobování pitnou vodou. V individuální ochraně je dostupná účinná očkovací látka. Nejvíce onemocnění VHE bylo hlášeno u osob, které před onemocněním cestovaly a infikovaly se během pobytu v rozvojových zemích. V posledních letech však došlo ke změně a převažují případy VHE, kde k nákaze došlo na území České republiky. Onemocnění se vyskytuje často u starších osob, v anamnéze nemocní udávají konzumaci vepřového masa a masných výrobků v souvislosti s domácími zabíjačkami.
V České republice se vyskytují dva typy virových hepatitid, které jsou přenosné fekálně-orální cestou – virová hepatitida typu A a E. V průběhu let se u obou typů se měnily jejich některé epidemiologické charakteristiky.
VIROVÁ HEPATITIDA TYPU A
Je známá jako nemoc špinavých rukou, považuje se za typické onemocnění dětského věku. V současné době stále převažuje počet nemocných u mladších věkových ročníků. Například v roce 2011 onemocnělo VHA celkem 264 osob a z nich ve věkové skupině 5–14 let bylo celkem 76 dětí, tj. 28,8 %. Situaci dokumentuje obrázek 1. Epidemiologická data převzatá ze systému EPIDAT za období od roku 1996 do roku 2011 uvádí celkem 10 806 onemocnění VHA. Nejvýznamněji je mezi nemocnými zastoupena skupina předškolních a školních dětí, kterých onemocnělo v uvedeném období celkem 4 003, tedy 37 %. Onemocnění se také často vyskytuje u mladších dospělých osob. Tyto osoby se v průběhu dětství nesetkaly s nákazou a neměly možnost získat imunitu přirozenou cestou. Výskyt onemocnění je modifikován podle konkrétní situace. V letech 1996–1999 došlo překvapivě ke zvýšené nemocnosti ve věkových skupinách 15–19letých a 20–24letých osob. Epidemie VHA začala ve skupině mladých dospívajících osob s rizikovým způsobem chování, které byly závislé na pravidelném injekčním podávání drog. Šíření bylo usnadněno špatnou osobní hygienou uživatelů, nakolik se uplatnilo společné sdílení injekčních jehel a stříkaček nelze doložit. Z této skupiny byla nákaza následně zavlečena do ostatní populace, zejména do skupin sociálně slabých a do školních kolektivů. V dalších letech pak došlo k poklesu onemocnění VHA mezi dospívajícími a opět ke zvýšení počtu případů u předškolních a školních dětí. Poměrně velká část onemocnění VHA v raném věku může probíhat bezpříznakově a proběhlé onemocnění lze potvrdit jen pozitivními protilátkami anti VHA IgG. Přetrvávání těchto přirozených protilátek je dlouhodobé a protilátky poskytují prakticky celoživotní imunitu.
Obr. 1. Počet hlášených onemocnění virovou hepatitidou typu A a E v ČR v roce 2011 Fig. 1 Reported cases of viral hepatitis A and E in the Czech Republic in 2011 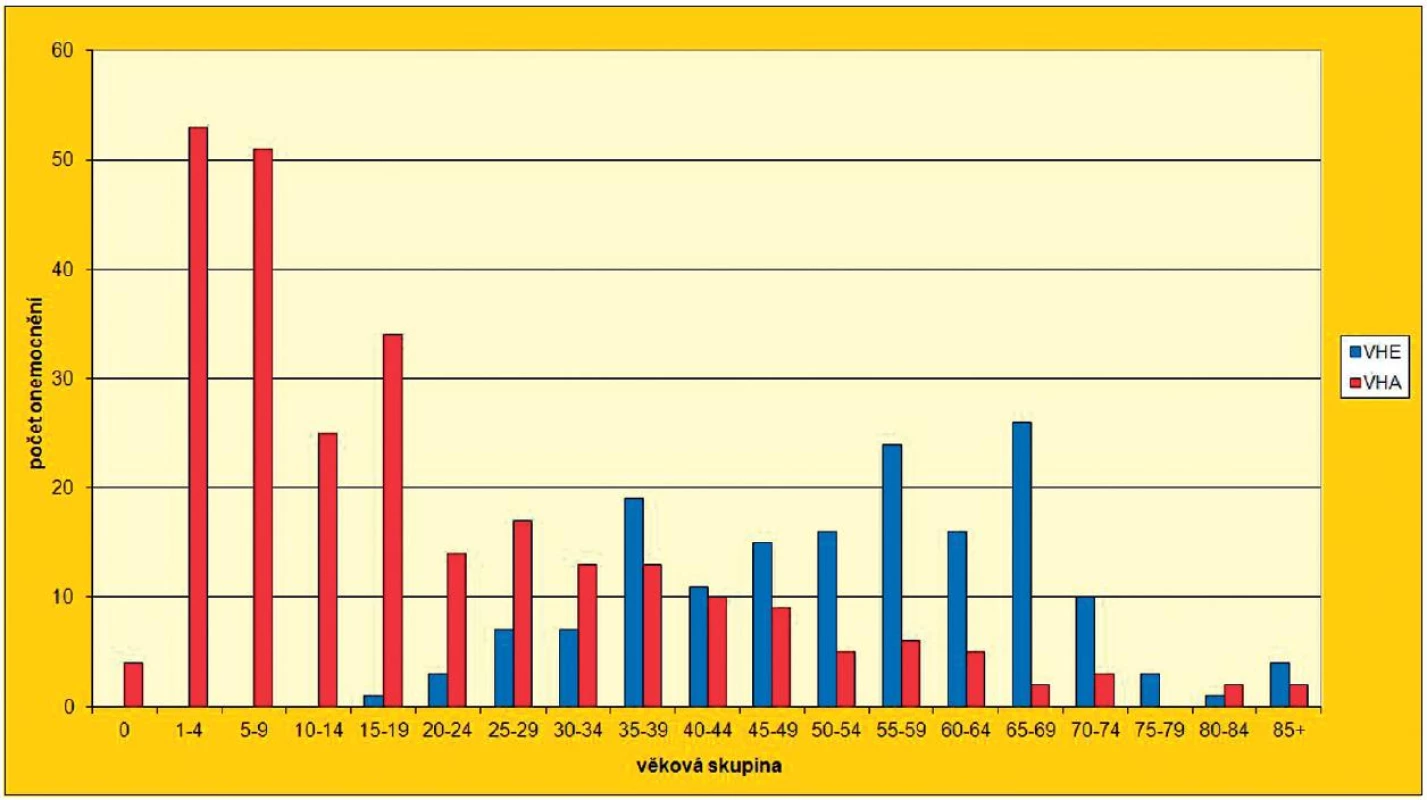
Zdrojem VHA je pouze člověk, který vylučuje virus stolicí. Původce je řazen do rodu Heparnavirus, čeledi Picornaviridae. Velikost viru je 27 nm, je jednotné antigenní struktury. Virus nemá obal a je velmi stabilní při nižší teplotě: 4 °C – měsíce, -20 °C – až roky. Je odolný vůči vlivům zevního prostředí, přežívá řádově týdny při pokojové teplotě [1]. Inaktivován je varem nejméně po 5 minutách, teplota 60 °C jej inaktivuje po deseti hodinách, z dezinfekčních prostředků jsou účinné chlorové preparáty, formalin, kyselina peroctová [2].
Ve stolici je virus přítomný již ve druhé polovině inkubační doby. Jeho vylučování přetrvává po dobu 1–3 týdnů po začátku onemocnění. Velmi krátce, řádově dny, se vyskytuje i v krvi [3].
Inkubační doba onemocnění VHA se pohybuje od 14 do 50 dnů, nejčastěji okolo 30 dnů. Koncem inkubační doby se objeví necharakteristické příznaky připomínající chřipku se zvýšenou teplotou, bolestmi hlavy a svalů, únavou, provázenou rýmou a kašlem. Mohou se objevit gastrointestinální obtíže s nevolností, nechutenstvím, zvracením a průjmem, provázené nadýmáním. Nemocní si stěžují na tlak v pravém podžebří. Na pokožce se může objevit svědící vyrážka. Někdy jsou přítomny i bolesti kloubů a hlavy. Po prodromální fázi, se objevuje ikterus sklér a pokožky. Moč je v této fázi onemocnění tmavá, stolice má světlou, jílovitou barvu. U části případů nemusí být uvedené příznaky výrazné, ale infikované osoby představují významný zdroj onemocnění pro své okolí. Vylučování viru VHA není závislé na klinických příznacích onemocnění. Anti HAV IgM indikují akutní infekci virem hepatitidy A. Objevují se mezi 3.–4. týdnem onemocnění, v této době je virus přítomen ve stolici, ale jeho koncentrace rychle klesá. Protilátky anti VHA IgM přetrvávají 2–6 měsíců, ale mohou být detekovány až do 1 roku. Protilátky anti HAV IgG nastupují paralelně s protilátkami IgM, po onemocnění dlouhodobě přetrvávají. Nález celkových protilátek potvrzuje imunitu k hepatitidě typu A [3].
Problém se stanovením správné diagnózy nastává při falešné pozitivitě anti HAV IgM. Tvoří se nejen v akutní fázi infekce, ale objevují se při reinfekci nebo reaktivaci infekce. Nepřímá aktivace protilátek anti HAV IgM je spojena s intenzivním interleukinovým impulsem B lymfocytů. Výsledkem může být následná chybná interpretace pozitivního nálezu, kdy anti HAV IgM jsou většinou slabě pozitivní, ale vyšetřovaná osoba nebo kontakt s VHA jsou klinicky zdraví a nejsou infekční. Přesto jsou doporučeni k hospitalizaci s diagnózou suspektní VHA. K tomuto jevu dochází např. u starších osob s irritací žlučníku, kardiální hepatomegalií a dalšími nemocemi. Řešením je opakované vyšetření protilátek, včetně celkových, za použití diagnostických laboratorních setů jiných výrobců, případně nechat vyšetřit biologický materiál v jiné laboratoři. Pomůže také opakované kvantitativní stanovení koncentrace protilátek. Pokud nedochází k dynamice titrů protilátek, jedná se o nepřímou aktivaci [4].
Typický je přenos VHA při přímém kontaktu s nemocným při současné absenci osobní hygieny. V současné době má VHA vazbu výrazně na sociálně slabé skupiny, které žijí v podmínkách nejen špatné osobní, ale i komunální hygieny. Zásobování kvalitní pitnou vodou je sice u populace České republiky na velmi dobré úrovni, ale při přerušení dodávek nezávadné pitné vody jsou hledány dotčenými osobami náhradní zdroje, včetně používání nezajištěných povrchových vod. Je třeba vzít v úvahu, že voda je nutná nejen k pití, vaření a mytí, ale je nutná i k udržení funkčnosti sociálních zařízení. Bez vody přispívají tato zařízení naopak k intenzivnímu šíření nákazy v uvedených komunitách.
Kontaminovaná voda se podílí na šíření nákazy nejen pokud je bez ošetření konzumována, ale i pokud přichází do styku s potravinami nebo vodními živočichy, kteří v ní žijí. V roce 1988 onemocnělo 300 000 osob v Šanghaji po požití ústřic a k další menší epidemii došlo v Terstu, kde onemocnělo 63 osob opět po konzumaci ústřic [5, 6]. Vysoké riziko představuje ovoce rostoucí na keřích při zemi, které se přihnojuje vodou kontaminovanou lidskými fekáliemi. Toto bylo pravděpodobnou příčinou rozsáhlé epidemie VHA v roce 1979, kdy jahody byly na poli u pěstitelů vykoupeny a zamrazeny. Po exportu do ČSSR bylo toto ovoce zasyrova, bez tepelného opracování mixováno a smícháno se smetanou nebo tvarohem. Zamražením z nich byly vyrobeny jahodové mixy. Tyto mražené výrobky byly cenově velmi atraktivní a byly konzumovány převážně dětmi školního věku. Celkem onemocnělo více než 33 000 osob. Výsledkem této rozsáhlé epidemie bylo masivní promoření populace a následný pokles počtu onemocnění VHA v populaci v následujících letech. Zabránit vzniku onemocnění může efektivně očkování a je potěšitelné, že narůstá počet dětí a mladých osob, které jsou takto chráněny. Očkování poskytuje dlouhodobou ochranu. K zabezpečení dlouhodobé ochrany (nejméně na dobu 25 let) se doporučuje podat druhou, tzv. posilovací dávku, a to kdykoli v době od 6 do 12 měsíců po první dávce. Můžeme ale předpokládat, že postvakcinační imunita bude ještě delší než uváděná výrobcem, nebo dokonce celoživotní.
Významné riziko infekce VHA představuje stále častější pobyt našich občanů v zahraničí. Rozhodující k vyhodnocení a odhadu rizika je hygienická úroveň v cílové destinaci i délka doby pobytu. Riziko onemocnění VHA je 100krát častější než možnost infekce břišním tyfem a 1 000krát vyšší než riziko akvírovat choleru. Riziko po jednom měsíci pobytu v endemické oblasti je 0,3 %, při špatných podmínkách je riziko 6krát vyšší [7].
V žádném případě nelze spoléhat na vzniklou přirozenou imunitu, protože okolo 90 % Evropanů starších 40 let žijících v západní nebo severní Evropě nemá protilátky proti VHA. Riziko je vysoké, VHA mohou onemocnět 3 z 1 000 neočkovaných turistů; při nedostatečné hygieně stravování je počet ještě vyšší, až 20 z 1 000 [8].
Pokud hodnotíme výskyt onemocnění VHA v průběhu roku, podle dlouhodobého sledování v letech 1996–2011 je nápadný nárůst případů v průběhu měsíce září, kdy onemocní děti i ostatní osoby, které se nakazily v průběhu prázdnin a zavlékají nákazu do školních kolektivů, kde dochází k dalším kontaktním případům VHA. Výskyt VHA v jednotlivých měsících v uvedeném období uvádí obrázek 2.
Obr. 2. Počet onemocnění virovou hepatitidou typu A v ČR v jednotlivých měsících za období 1996–2011 Fig. 2 VHA cases in the Czech Republic by month in 1996–2011 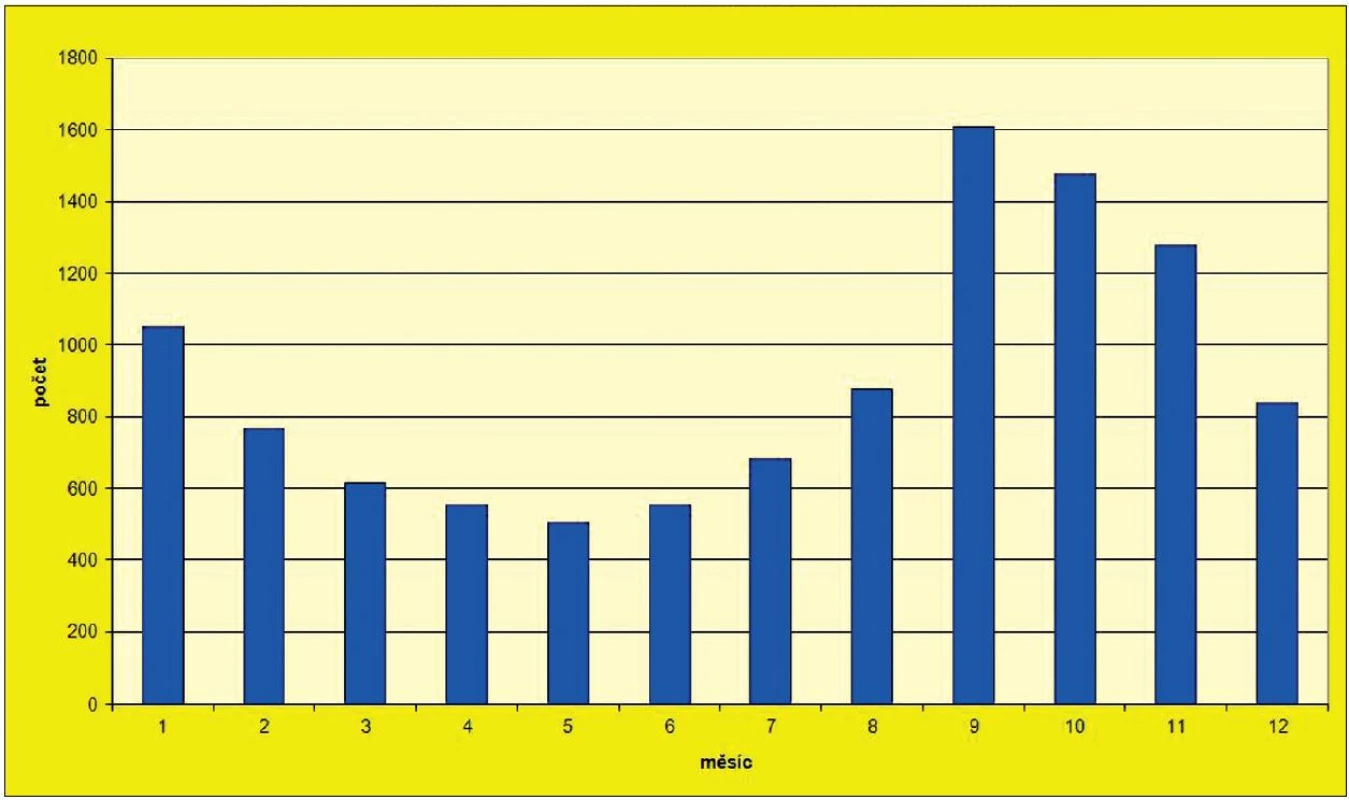
VIROVÁ HEPATITIDA E
Druhým typem enterálně šířené virové hepatitidy je virová hepatitida typu E (VHE), která je ve světě nejčastější příčinou enterálně přenášených virových hepatitid [9]. Onemocnění bývá často importováno z rozvojových zemí Asie a Afriky. K přenosu nákazy dochází fekálně-orální cestou, v uvedených oblastech hraje významnou roli v šíření nákazy kontaminovaná pitná voda nebo přenos potravinami. V České republice se v posledních letech vyskytují stále častěji onemocnění, u kterých k přenosu nákazy došlo nepochybně na našem území. Například v Ústeckém kraji bylo v průběhu roku 2012 hlášeno celkem pouze 14 onemocnění VHA, ale za stejné období převýšil počet případů VHE počty nemocných VHA více než 2krát, celkem 37 hlášených onemocnění.
Epidemiologické charakteristiky onemocnění, která jsou hlášena v současné době v České republice, jsou však zcela odlišné od VHA. V roce 2011 onemocnělo celkem 153 osob VHE. Z analýzy hlášených případů vyplývá, že se onemocnění nevyskytlo u dětí do 14 let a jen sporadicky u mladších dospělých. Výrazný nárůst onemocnění lze pozorovat u osob od 35. roku života. Výrazné bylo postižení vyšších věkových skupin, onemocnělo 100, tj. 61,3 % osob nad 50 let věku. Nejvyšší nemocnost byla u osob 65–69 let 4,7/100 000 rok. V letech 1996–2011 onemocnělo VHE celkem 636 osob, tedy podstatně méně než VHA. Tento stav se ale mění, zejména díky pokrokům a dostupnosti laboratorní diagnostiky VHE. Věkové složení případů VHE hlášených v roce 2011 uvádí obrázek 1.
Za zdroj onemocnění VHE je považován nemocný člověk, který virus vylučuje stolicí. Přítomnost viru v krvi je jen krátkodobá. Potencionální zdroje VHE pro člověka, které se podařilo verifikovat, jsou v našich chovech prasat domácích. V průmyslově vyspělých zemích jsou prasata domácí hlavním rezervoárem původce VHE [10]. Mimo nich byla RNA HEV virus prokázána i u divočáků a dalších, divoce žijících savců [9]. Ze čtyř dosud identifikovaných genotypů viru se v našich podmínkách nejčastěji uplatňuje genotyp 3 jako původce VHE akvírované u nás z místních zdrojů. Vašíčková et al. identifikovali ve stolici deseti nemocných virus hepatitidy E metodou RT-qPCR fylogenetickou analýzou. Fylogenetická analýza získaných sekvencí odhalila, že převažoval genotyp 3e a dále ojediněle se vyskytl genotyp 3f a 3g u těchto pacientů vyskytuje genotyp 3, podskupiny 3e, 3gf a 3g. Tyto genotypy byly identické s kmeny, které byly izolovány z prasat domácích, přičemž podskupina 3f byla prokázána u českých prasat domácích a podskupina 3g nejen u českých prasat domácích, ale i divoce žijících. Tyto výsledky podporují možnost získat nákazu v České republice z autochtonních zdrojů [11].
Přenos akutní virové hepatitidy E byl pozorován i v souvislosti s konzumací nedostatečně tepelně opracovaného vepřového masa a drobů divokých prasat [12]. Nákaza, která má charakter antropozoonózy s alimentárním přenosem, může vyvolávat onemocnění nejen u jedinců, ale může docházet i k epidemiím.
Inkubační doba VHE je poměrně dlouhá a pohybuje se od 2 do 9 týdnů, s průměrem okolo 45 dní [13].
Velká část případů VHE probíhá bez klinických příznaků typických pro postižení jaterního parenchymu a tedy není identifikována, ani diagnostikována. Tak značná část onemocnění, pokud není provedeno cílené laboratorní vyšetření, může uniknout pozornosti. Situace je ale jiná, pokud má pacient primárně poškozená játra v důsledku jiného onemocnění či při imunodeficitu. Pak průběh bývá klinicky výrazný i protrahovaný. Přesnou diagnózu VHE je možné spolehlivě stanovit jen pomocí sérologického vyšetření. Zde obvykle platí, že pozitivita anti - na protilátky proti HEV třídy IgM a IgG je vázána na dobu odběru krve. V časném stadiu onemocnění bude pouze pozitivita anti HEV IgM, po které následuje ve větším či menším odstupu pozitivita protilátek třídy anti HEV IgG.
Diagnostika VHE může činit i zkušenému klinickému lékaři obtíže. Při elevaci jaterních testů a pozitivních sérologických vyšetření k problémům většinou nedochází. Setkali jsme se ale s případy, které byly sice v epidemiologické souvislosti s dalšími případy VHE, měly pozitivitu IgM protilátek bez elevace aminotransferáz. Tato onemocnění nebyla uzavřena jako VHE.
Interhumánní přenos VHE není – při dobrém hygienickém standardu exponovaných osob – dominující. Přenos z jednoho jedince na druhého je považován spíše za ojedinělý [14]. Přesto je třeba získat další informace k stupni rizika interhumánního přenosu, které by pomohly upřesnit stanovení protiepidemických opatření u kontaktů. V souladu s platnou vyhláškou č. 306/2012 Sb., v platném znění, ale platí povinnost povinné izolace nemocného na infekčním oddělení i při tomto typu hepatitidy.
Nejrozsáhlejší epidemie v souvislosti s pitím kontaminované vody byly pozorovány v rozvojových zemích, např. v Indii v New Delhi v roce 1955, dále v Kašmíru v roce 1978, Nepálu a Africe [15, 16, 17].
Při dobrém stavu imunity probíhá onemocnění benigně, bez tendence k přechodu onemocnění do chronicity. Narušení imunity, např. lékově podmíněnou imunosupresí, může vést k vzniku chronického zánětu jater u příjemců transplantovaných orgánů. Příčiny tohoto stavu nejsou ještě zcela objasněny. Bylo také zjištěno, že až u 65 % transplantovaných pacientů se rozvinula chronická hepatitida E. Ke zlepšení stavu vedlo snížení dávky imunosupresiv a příznivý byl i dopad na virovou clearance, která byla pozorována u více než 30 % pacientů [18].
Mortalita VHE dosahuje okolo 2 %, ale u těhotných žen, zejména v posledním trimestru gravidity, může dosáhnout hodnot podstatně vyšších. Sledování Kumara et al. prokázalo, že až u 1/3 těhotných s VHE došlo ve 3. trimestru těhotenství k fulminantnímu průběhu hepatitidy s jaterním selháním. Infekce VHE HEV vedla u 2/3 gravidních k předčasnému porodu a ve 33 % došlo k vertikálnímu přenosu nákazy na dítě. Vysoká byla i mortalita, která se pohybovala okolo 26,9 % [19].
Očkování je ve stadiu experimentálních studií a vakcína není v současné době u nás k dispozici.
Vzhledem k časté vazbě onemocnění na konzumaci vepřového masa a dalších výrobků během zabíjaček není sice sezonnost VHE vyjádřena, ale z obrázku 3 je patrné, že k onemocnění dochází spíše v chladnějších obdobích roku. V roce 2011 se podařilo v souvislosti s epidemickým výskytem u účastníků domácí zabíjačky vyhledat a potvrdit i infikovaný chov domácích prasat, v jejichž trusu byl prokázán virus hepatitidy E [20].
Obr. 3. Počet onemocnění virovou hepatitidou typu E v ČR v jednotlivých měsících za období 1996–2011 Fig. 3 VHE cases in the Czech Republic by month in 1996–2011 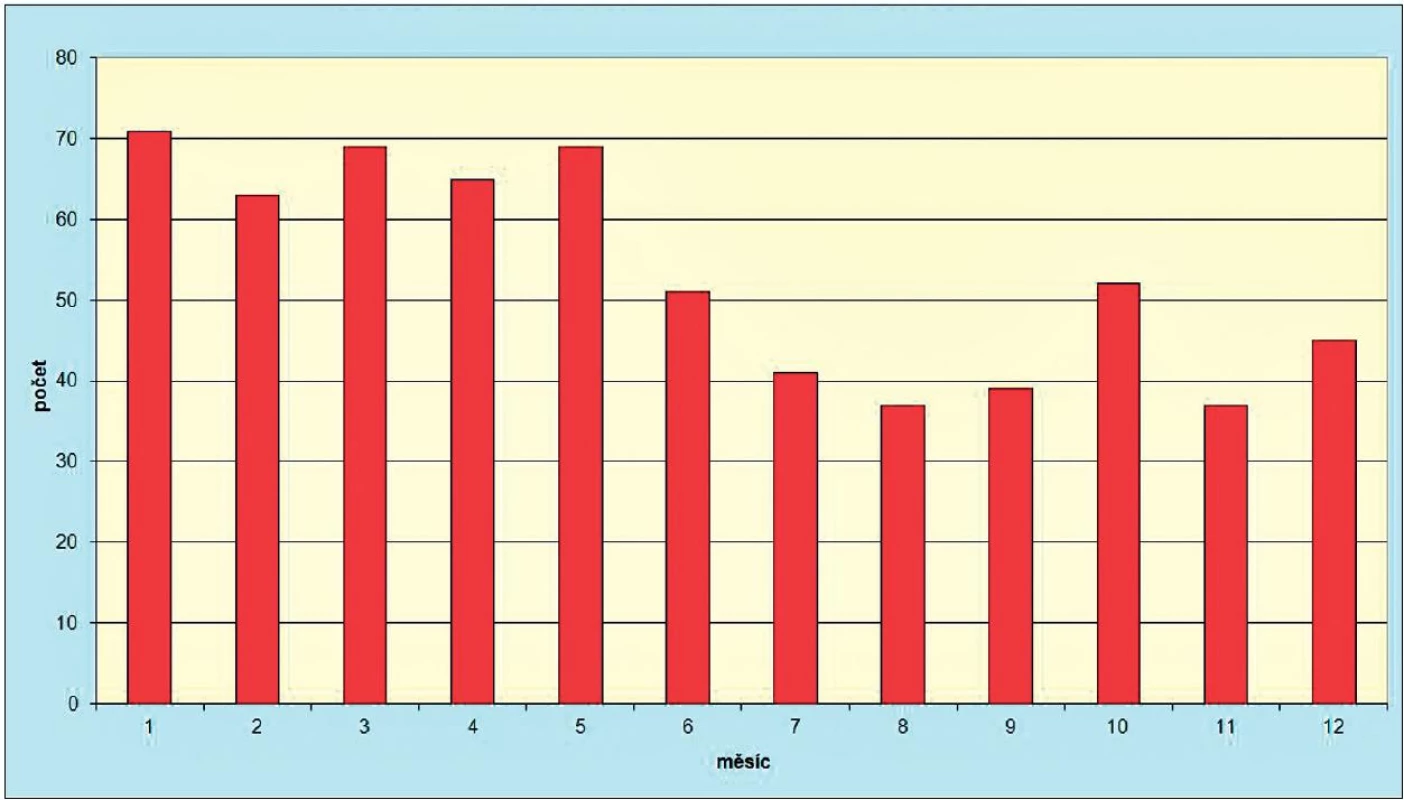
ZÁVĚR
VHA a VHE se běžně vyskytují v populaci České republiky. Změnily se však některé charakteristiky. VHA je stále onemocněním dětského věku, ale nejsou ojedinělé případy i ve skupině mladších dospělých osob. Onemocnění se častěji vyskytuje ve skupinách sociálně slabých osob, kde jsou pozorovány i větší či menší epidemie. Více onemocnění se objevuje v podzimních měsících, kdy se kumulují děti ve školách po návratu z prázdnin. Virová hepatitida E je onemocnění, u kterého došlo ke změně a z typického importovaného onemocnění na nákazu získanou v ČR. Zdrojem onemocnění je maso nebo droby prasete domácího, kontaminované virem hepatitidy E. Často jsou zjištěny prohřešky v provozní hygieně při výrobě masných výrobků. Věkově převažují mezi nemocnými starší osoby a u onemocnění není výrazně vyznačena závislost na ročním období, spíše byla vazba na chladnější měsíce. Klinické příznaky mohou být nevýrazné nebo v případě předchozího poškození jater velmi výrazné.
Součástí prevence šíření obou onemocnění je důsledné zpracovávání a vyhodnocování epidemiologických údajů a hlášení onemocnění spádovým protiepidemickým oddělením. K přesné diagnostice virových hepatitid je nutné nejen pečlivě posuzovat epidemiologickou anamnézu, dále klinické známky onemocnění a vše porovnávat s výsledky laboratorních vyšetření.
Práce byla současně publikována v časopisech Očkování a cestovní medicína a Epidemiologie, Mikrobiologie, Imunologie se souhlasem prvního autora a vedoucích redaktorů obou časopisů.
Do redakce došlo dne 14. 1. 2013.
Adresa pro korespondenci:
MUDr. Josef Trmal, Ph.D.
KHS Ústeckého kraje se sídlem v Ústí nad Labem
Moskevská 15
400 01 Ústí nad Labem
e-mail: sekretariat@khsusti.cz
Zdroje
1. Husa, P. Virové hepatitidy. Galén : Praha; 2005.
2. WHO position paper Hepatitis A vaccines. Wkly. epid. Rec., 2000, 75, s. 37–44.
3. Beneš, J. Infekční lékařství. Galén : Praha, 2009.
4. Positive Test Results for Acute Hepatitis A Virus infection among Persons with no recent history of acute Hepatitis. CDC –MMWR, 2005, 54, s. 452–456.
5. Outbreak of hepatitis A – Shanghai. Wkly epid. Rec., 1988, 63, 13, s. 91–92.
6. Halliday, M., Lai-Yi-Kang, Ting-Kui-Zhou et al. An epidemic of Hepatitis A attributable to the ingestion of raw flaks in Shanghai. J. Infect. Dis., 1991, 1964, 5, s. 852–859.
7. Koff, R. Preventing hepatitis A infections in travelers to endemic areas. Amer. J. Trop. Med. Hyg., 1995, 53, 6, s. 586–590.
8. Steffen, R. Active Impfung gegen Hepatitis A: Höher Schutz bereits nach der ersten Injektion. Reisemedizin - Highlights. 1994, 1, 1, s. 21.
9. Meng, X. J. Hepatitis E virus:animal reservoirs and zoonotic risk. Vet. Mikrobiol., 2010, 140, s. 256–265.
10. Vivek, R., Kang, G. Hepatitis E virus infections in swine and swine handelrs in Vellore, Southern India. Am. J. Trop. Med. Hyg., 2011, 84, 4, s. 647–649.
11. Vasickova, P., Slany, M., Chalupa, P. et al. Detection and Phylogenetic Charakterization of Human Hepatitis E Virus Strains, Czech Republic. Emerging Infectious Diseases, 2011, 17, 5, s. 917–919.
12. Bächlein, C., Grummer, B. Hepatitis E – a new zoonotic disease in Germany? Berl. Munch Tierarztl. Wochenschr., 2010, 123, 5–6, s. 198–204.
13. Frösner, G. Die Hepatitis gehört nicht ins Reiseprogramm. Selecta, 1998, 40, 27, s. 20.
14. Hepatitis E facto sheed revise. Wkly. epid. Rec., 2004, 79, 35, 3, s. 314–316.
15. Vishwanathan, R. Infectious hepatitis in Delhi (1955–1956): a critical study: epidemiology. Indian J. Med. Res., 1957, 45, Suppl. 1, s. 1–29.
16. Aggarwal, R. Hepatitis E: Historical, contemporary and future perspectives. J. Gastroenterol. Hepatol., 2011, 26, Suppl 1, s. 72–82.
17. Rab, M., Bile, M., Mubarik, M. et al. Vater epidemie of Hepatitis E in Islamabad. Amer. J. Trop. Med., 1997, 57, 2, s. 151–157.
18. Kamar, N., Garrouste, C., Hagsma, E. B. et al. Factors associated with chronic hepatitis in patiens with hepatitis E infection who have received solid organ transplants. Gastroenterology, 2011, 140, 5, Eupub. 2011.
19. Kumar, A., Beniwal, M., Kar, P., Sharma, J. B., Murthy, N. S. Hepatitis E in pregnancy. Int. J. Gynaecol. Obstet., 2004, 85, 3, s. 240–244.
20. Trmal, J., Pavlík, I., Vašíčková, P. et al. Epidemie virové hepatitidy E v České republice? Epidemiol. Mikrobiol. Imunol., 2012, 61, 1–2, s. 15–20.
Štítky
Hygiena a epidemiológia Infekčné lekárstvo Mikrobiológia
Článek ÚvodníkČlánek RNDr. Marie Vacková, CSc.
Článok vyšiel v časopiseEpidemiologie, mikrobiologie, imunologie
Najčítanejšie tento týždeň
2013 Číslo 1- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Očkování proti virové hemoragické horečce Ebola experimentální vakcínou rVSVDG-ZEBOV-GP
- Koronavirus hýbe světem: Víte jak se chránit a jak postupovat v případě podezření?
-
Všetky články tohto čísla
- Odlišnosti výskytu virových hepatitid A a E v České republice
- Bakteriální infekce jako příčina neplodnosti u lidí
- Úvodník
- Antimalarická profylaxe při cestách do zahraničí
- Fylogenetická analýza a genotypizace virů chřipky A/H3N2 izolovaných od pacientů hospitalizovaných s příznaky ILI (Influenza-Like Illnesses) v Nemocnici Na Bulovce v sezoně 2011/2012
- RNDr. Marie Vacková, CSc.
- Incidence onemocnění klíšťovou encefalitidou v České republice v letech 2001–2011 v jednotlivých krajích a obcích s rozšířenou působností
- Epidemiologie, mikrobiologie, imunologie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Bakteriální infekce jako příčina neplodnosti u lidí
- Antimalarická profylaxe při cestách do zahraničí
- Odlišnosti výskytu virových hepatitid A a E v České republice
- Incidence onemocnění klíšťovou encefalitidou v České republice v letech 2001–2011 v jednotlivých krajích a obcích s rozšířenou působností
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



