Prevalenční studie nozokomiálních nákaz ve fakultních nemocnicích v České republice
Prevalence study of nosocomial infections in university hospitals in the Czech Republic
Objective:
In 2005–2010, a nosocomial infection prevalence study was conducted in 12 university hospitals, namely at the departments of surgery, urology, neurology, cardiology, neurosurgery, otorhinolaryngology, and traumatology. The primary objective was to evaluate the overall epidemiological situation of nosocomial infections (NI) at the highest risk departments of selected healthcare facilities in the Czech Republic and to characterize the NI detected.
Methods:
To collect data, a questionnaire survey method was used, as it suited the routine operation conditions in healthcare facilities and was inexpensive, easy to understand, reproducible, and repeatable if needed. The questionnaire was designed according to the protocol recommended by the working group HELICS (Hospital in Europe Link for Infection Control through Surveillance). In each of the participating hospitals, the medical records of all patients hospitalized at the respective departments were analyzed. The patient data, hospitalization data, potential risk factors, and occurrence of hospital infection, if any, were derived from the medical records and entered in the questionnaire.
Results:
Overall, data on 1889 hospitalized patients were analyzed. Eighty-one confirmed NI cases were found, i.e. the prevalence rate in this study was 4.3% (the percentage of HI per the number of hospitalized patients), which is in agreement with the recent data reported in the European Union. The most common causative agents were Pseudomonas spp. (16%), Staphylococcus aureus (15%), Escherichia coli (12%), Proteus spp. (10%), and Klebsiella spp. (4%), with the urinary tract (41%) and respiratory tract (23%) being affected most often.
Key words:
hospital infection – prevalence study – risk factors
Autoři:
J. Smetana
; B. Čečetková
; R. Chlíbek
Působiště autorů:
Katedra epidemiologie, Fakulta vojenského zdravotnictví Univerzity obrany, Hradec Králové
Vyšlo v časopise:
Epidemiol. Mikrobiol. Imunol. 63, 2014, č. 4, s. 251-258
Kategorie:
Souhrnná sdělení, původní práce, kazuistiky
Souhrn
Cíl:
V letech 2005–2010 byla ve 12 nemocnicích fakultního typu provedena prevalenční studie nemocničních nákaz, a to na odděleních chirurgie, urologie, neurologie, kardiologie, neurochirurgie, otorinolaryngologie a traumatologie. Primárním cílem bylo zhodnotit celkovou epidemiologickou situaci ve výskytu nemocničních nákaz (NN) na nejrizikovějších odděleních vybraných zdravotnických zařízení v České republice a popsat zjištěné NN.
Metodika:
K získání dat byla použita dotazníková metoda, vzhledem k její vhodnosti pro použití v rámci běžného provozu zdravotnického zařízení, finanční nenáročnosti, srozumitelnosti a reprodukovatelnosti s možností opakování. Dotazník byl vytvořen podle protokolu doporučeného pracovní skupinou HELICs (Hospital in Europe Link for Infection Control through Surveillance). V každé z participujících nemocnic byly v den konání studie prostudovány chorobopisy všech pacientů hospitalizovaných na sledovaném oddělení. Z každého chorobopisu byly pro dotazník získány popisná data, informace vztahující se k současné hospitalizaci, k potenciálním rizikovým faktorům a informace o výskytu/nevýskytu nemocniční nákazy.
Výsledky:
Celkem byla analyzována data 1889 hospitalizovaných pacientů, přičemž zjištěno bylo 81 případů potvrzené NN, tj. prevalence NN v této studii činila 4,3 % (procento NN na počet hospitalizovaných), což je v souladu se současnými publikovanými výsledky v rámci Evropské unie. Jako nejčastější agens NN byli zjištěni Pseudomonas spp. (16 %), Staphylococcus aureus (15 %), Escherichia coli (12%), Proteus spp. (10 %) a Klebsiella spp. (4 %), přičemž nejčastější byly infekce močového traktu (41 %) a infekce dýchacího traktu (23 %).
Klíčová slova:
nemocniční nákazy – prevalenční studie – rizikové faktory
ÚVOD
Nemocniční nákazy (nozokomiální infekce, NN) jsou infekce získané v souvislosti s poskytováním zdravotní péče. Jedná se o nákazy, které nebyly přítomny, ani nebyly v inkubační době na začátku této interakce. Patří sem každé infekční onemocnění, které mohlo vzniknout v jakékoli přímé souvislosti s poskytováním zdravotní péče ve zdravotnickém zařízení (ZZ) – při kontaktu s prostředím, instrumentariem, materiálem, z ústavní stravy nebo z kontaktu s jinými pacienty, personálem a návštěvami. Pro stanovení tohoto typu nákazy je tedy důležité místo přenosu, nikoli místo, kde je nákaza zjištěna. Za nemocniční se tak považuje i nákaza, která se projeví teprve po opuštění ZZ – po propuštění do domácího ošetřování či po přeložení do jiného ZZ. Patří sem tedy i nákaza získaná během poskytování jednorázové či jednodenní péče u praktického lékaře či ambulantního specialisty.
Rozlišujeme NN nespecifické, jež odrážejí epidemiologickou situaci v populaci (např. plané neštovice, chřipka) a specifické, které vznikají jako důsledek diagnostických a terapeutických procedur. Podle zdroje infekce pak hovoříme o NN exogenních (zevních), kdy dochází k zavlečení původce z vnějšího prostředí (personál, ostatní pacienti, návštěvy), a endogenních (vnitřních), kdy je pacient sám sobě zdrojem.
Nemocniční nákazy vedou k prodloužení doby hospitalizace, zvýšení nákladů na terapii, zvýšení nákladů na pobyt v nemocnici a v celospolečenském důsledku ke snížení práceschopnosti. Představují tak závažný problém v oblasti veřejného zdraví. Základním předpokladem pro nastavení účinných preventivních postupů je adekvátní surveillance, tedy komplexní epidemiologický přístup spočívající v aktivním získávání a následném zpracování informací o povaze, charakteru a procesu šíření nákaz a ve stanovení protiepidemických opatření na konkrétních pracovištích [1, 9, 14, 15, 18].
Současné legislativní požadavky na opatření proti vzniku a šíření NN definuje v České republice (ČR) zákon č. 258/2000 Sb., o ochraně veřejného zdraví, a zákon č. 372/2011 Sb., o zdravotních službách a podmínkách jejich poskytování (zákon o zdravotních službách). Způsob hlášení nemocničních nákaz dále specifikuje Vyhláška č. 306/2012 Sb., o podmínkách předcházení vzniku a šíření infekčních onemocnění a o hygienických požadavcích na provoz zdravotnických zařízení a ústavů sociální péče [21, 22, 23]. Zdravotnická zařízení na základě těchto legislativních požadavků vytvářejí systémy pro vyhledávání NN, standardy pro jejich léčbu a vydávají opatření k prevenci těchto infekcí. V České republice neexistuje jednotný systém hlášení NN, proto relevantní informace o výskytu ani ekonomický dopad léčení těchto infekcí nelze na celonárodní úrovni zcela jednoznačně specifikovat. Za významnou překážku zavedení jednotného elektronického systému sledování NN do zdravotnických zařízení v ČR lze považovat zejména nejednotnost nemocničních informačních systémů. Rovněž roztříštěnost jednotlivých pracovních skupin a aktivit v této problematice spolu s chybějící legislativní podporou nepřispívá k získávání validních dat na celorepublikové úrovni.
Je však patrné, že ZZ v ČR si začínají uvědomovat význam NN a věnují této problematice stále více pozornosti. Kromě ekonomického a forenzního hlediska představuje výskyt NN také významné měřítko kvality poskytované péče. Nemocnice, které se ucházejí o mezinárodní akreditace, musí deklarovat zavedení funkčních systémů sledování a hlášení výskytu NN a prokázat dodržování adekvátních preventivních postupů v praxi. Sledování NN je jednou ze stěžejních kapitol mezinárodních akreditačních standardů při hodnocení ZZ [12]. Významné bylo ustanovení Národního referenčního centra pro infekce spojené se zdravotní péčí v rámci Státního zdravotního ústavu v Praze v září 2012. Jednou z možností získání dat o výskytu NN je provedení cílených prevalenčních studií. Prezentovaná práce je dlouhodobým projektem prováděným pod hlavičkou epidemiologů Sdružení fakultních nemocnic (SFN), nyní Společnosti nemocniční epidemiologie ČLS JEP (SNEH), přičemž navazuje na prevalenční studie nemocničních nákaz prováděné dříve [10, 17]. K nedávným studiím provedeným na území ČR také patří celorepubliková prevalenční studie NN na odděleních anesteziologicko-resuscitační oddělení (ARO) a jednotkách intenzivní péče (JIP) s invazivní umělou plicní ventilací z podzimu 2009 [16].
Primárním cílem této studie bylo zhodnotit celkovou epidemiologickou situaci ve výskytu NN na nejrizikovějších odděleních vybraných zdravotnických zařízení fakultního typu v České republice a popsat zjištěné NN podle typu ZZ, oddělení, místa infekce, zátěže rizikovými faktory a vyvolávajících mikroorganismů.
Sekundárním cílem bylo vytvořit, v praxi ověřit a optimalizovat jednoznačně definovanou, finančně nenáročnou dotazníkovou metodu, aplikovatelnou v podmínkách ZZ ČR, kterou je možno kdykoliv opakovat, a jejíž výsledky lze jednoduše reprodukovat klinickým lékařům i nemocničnímu managementu. Dalším záměrem pak bylo umožnit pracovníkům oddělení kontroly nemocničních nákaz ze zúčastněných ZZ porovnat na podkladě získaných dat výskyt NN na jejich pracovištích vzhledem k celkovému výskytu NN na obdobných pracovištích a případně též zhodnotit stávající možnosti a provádění individuálního incidenčního sledování v jednotlivých ZZ. Porovnání prevalence NN mezi jednotlivými zařízeními bylo provedeno anonymně, výsledky konkrétního ZZ byly poskytnuty vždy pouze pracovníkům oddělení kontroly nemocničních nákaz daného ZZ.
METODIKA
V letech 2005–2010 byla provedena série jednodenních prevalenčních studií výskytu NN na vybraných lůžkových odděleních ve 12 nemocnicích fakultního typu, která disponují oddělením kontroly nemocničních nákaz. Pro účely studie byly participující nemocnice rozděleny do kategorií podle počtu lůžek, a to 0–1000, 1001–1500, 1501–2000 a 2001–2500. Dílčí studie byly prováděny ve všech vybraných zařízeních, vždy pouze na jednom ze sedmi vybraných oddělení (chirurgie, urologie, neurologie, interna, neurochirurgie, otorinolaryngologie a traumatologie, včetně souvisejících JIP). Nemocnice se účastnila dílčí studie, pokud vybraným oddělením disponovala. Při provádění studie byly zohled-něny mezinárodní zásady Správné epidemiologické pra-xe [7].
Pro sběr dat byly vytvořeny lokální studijní týmy, které byly tvořeny pracovníkem oddělení kontroly nemocničních nákaz, nozokomiální sestrou, pověřeným klinickým lékařem daného oddělení a vrchní, eventuálně staniční sestrou. Týmy byly proškoleny tak, aby byl zajištěn jednotný přístup při sběru dat. Součástí dílčích školení před jednotlivými studiemi byla též klinická specifika sledované oblasti. Získaná data byla zapisována do papírových formulářů s předtištěným dotazníkem. Dotazník byl vytvořen podle protokolu doporučeného pracovní skupinou HELICs (Hospital in Europe Link for Infection Control through Surveillance) [13].
V každé z participujících nemocnic byly studijním týmem v den určený pro provedení studie prostudovány chorobopisy všech pacientů hospitalizovaných na vybraném oddělení.
Vstupní kritéria pro zařazení pacientů do studie:
- hospitalizace v den provedení studie na sledovaném oddělení (na všech stanicích či jednotkách daného oddělení, včetně JIP),
- dostupnost chorobopisu v den provedení studie,
- věk 0–100 let, muži i ženy.
Vylučovací kritéria:
- nedostupný chorobopis,
- pacient přítomný na lůžku, avšak administrativně není příslušný danému oddělení.
Z chorobopisu byly získávány následující informace:
- I. popisná data (identifikace pacienta, demografická data – věk, pohlaví),
- II. informace vztahující se k současné hospitalizaci (trvání hospitalizace, základní diagnóza, typ oddělení – JIP/standard, typ příjmu – plánovaný/akutní, předchozí pobyt),
- III. informace vztahující se k potenciálním rizikovým faktorům NN:
- a) komorbidity (ischemická choroba srdeční, inzulin dependentní diabetes mellitus, chronická obstrukční choroba bronchopulmonální, chronické renální selhání, cirhóza, malignity, HIV infekce apod.),
- b) přítomnost traumatu, eventuálně chirurgický výkon (druh operace – plánovaná vs. akutní, doba trvání, operatér, typ operace (místo výkonu), typ rány a eventuální kontaminace, druh použité anestezie, zavedení implantátu či endoskopický přístup),
- c) ostatní rizikové faktory (umělá plicní ventilace, zavedený močový katétr, zavedený periferní a/nebo centrální žilní katétr, lumbální punkce, nesoběstačnost, endoskopie gastrointestinálního, respiračního a/nebo urogenitálního traktu během hospitalizace, imunosuprese během hospitalizace),
- IV. informace o výskytu/nevýskytu NN, přičemž byly za-hrnuty pouze probíhající infekce, tj. takové, které byly diagnostikovány nebo léčeny v den provedení studie. Infekce uvedené v chorobopisu pacienta v rámci dané hospitalizace, pokud pacient v den provedení již nevykazoval klinické známky infekce, a ani neprobíhala léčba této infekce, nebyly do prevalenční studie zahrnuty.
Definice NN respektovaly definice amerického Centra pro kontrolu a prevenci infekcí (CDC, Centers for Disease Control and Prevention), byly však upraveny pro praktické použití v našich podmínkách [5].
Diagnóza manifestní nemocniční nákazy byla pro účely studie stanovena jako konsensus názoru klinického lékaře a pracovníka oddělení kontroly nemocničních nákaz studijního týmu. Zahrnuty byly všechny infekce, u nichž bylo možné vyslovit podezření na souvislost jejich vzniku s aktuální hospitalizací a které nebyly u pacienta přítomny, ani nebyly v inkubační době na začátku této hospitalizace. Pro případy, kde nebylo možno etiologické agens a inkubační dobu určit, byl použit interval 48 hodin od příjmu. Pro takto odsouhlasené NN byly z dostupných zdrojů získávány detailní informace vztahující se k dané NN (datum prvních příznaků, místo infekce, izolovaný patogen a pravděpodobný zdroj infekce (endogenní vs. exogenní), doplňující laboratorní a mikrobiologické nálezy, eventuálně antibiotická profylaxe a léčba). Pro určení zdroje infekce se použil konsensus studijního týmu, který stanovil pravděpodobný zdroj infekce pro každého pacienta s diagnostikovanou NN. Určovalo se pouze základní rozdělení a pravděpodobný endogenní nebo exogenní původ. Studie vzhledem ke své koncepci nemohla zachytit NN, které se projeví až po propuštění do domácího ošetřování, nebo přeložení do jiných ZZ.
Data z dotazníků byla následně na úrovni ZZ studijními týmy zpracována, převedena do elektronické podoby (MS Excel®) a ve formě jednotného souboru za dané ZZ zaslána k centrálnímu zpracování.
Statistické hodnocení
Data byla analyzována pomocí programu EpiInfo verze 3.5.3 jednak jako celek, a jednak z pohledu jednotlivých vytipovaných podskupin pacientů (pacienti z JIP, operovaní pacienti, děti apod.). Při analýze vlivu sledovaných rizikových faktorů byl použit chí-kvadrát test s Yatesovou korekcí kontinuity na hladině významnosti 0,05 (pro n > 5) nebo Fisherův test (n < 5). U ordinálních rizikových faktorů (soběstačnost, typ aneste-zie u operovaných pacientů) nebo u kategorií s malým počtem pozorování (n < 5) byl použit test Cochran-Armitage pro lineární vektor trendu (statistický program R verze 2.14.2).
VÝSLEDKY
Do studie bylo zahrnuto 1 889 hospitalizovaných pacientů, u nichž se diagnostikovalo celkem 81 případů potvrzené NN, což představuje prevalenci 4,3 %.
Vliv jednotlivých oborů na výskyt NN
Nejvyšší prevalence NN (tab. 1) byla zjištěna na neurochirurgii (8,2 %), neurologii (6,3 %) a chirurgii (5,2 %). Oproti tomu nejnižší výskyt NN byl zjištěn na odděleních otorinolaringologie (0,4 %) a traumatologie (1,4 %). Interna a urologie vykazovaly ve srovnání s ostatními obory průměrné hodnoty prevalence NN (3,7 % a 4,5 %). Vyšší prevalence NN (5,3 %) byla zaznamenána u oborů nechirurgických (neurologie, interna). U chirurgických oborů (chirurgie, urologie, neurochirurgie, ORL, traumatologie) byla zjištěna prevalence nižší (3,7 %), nejedná se však o statisticky významný rozdíl (p > 0,05).
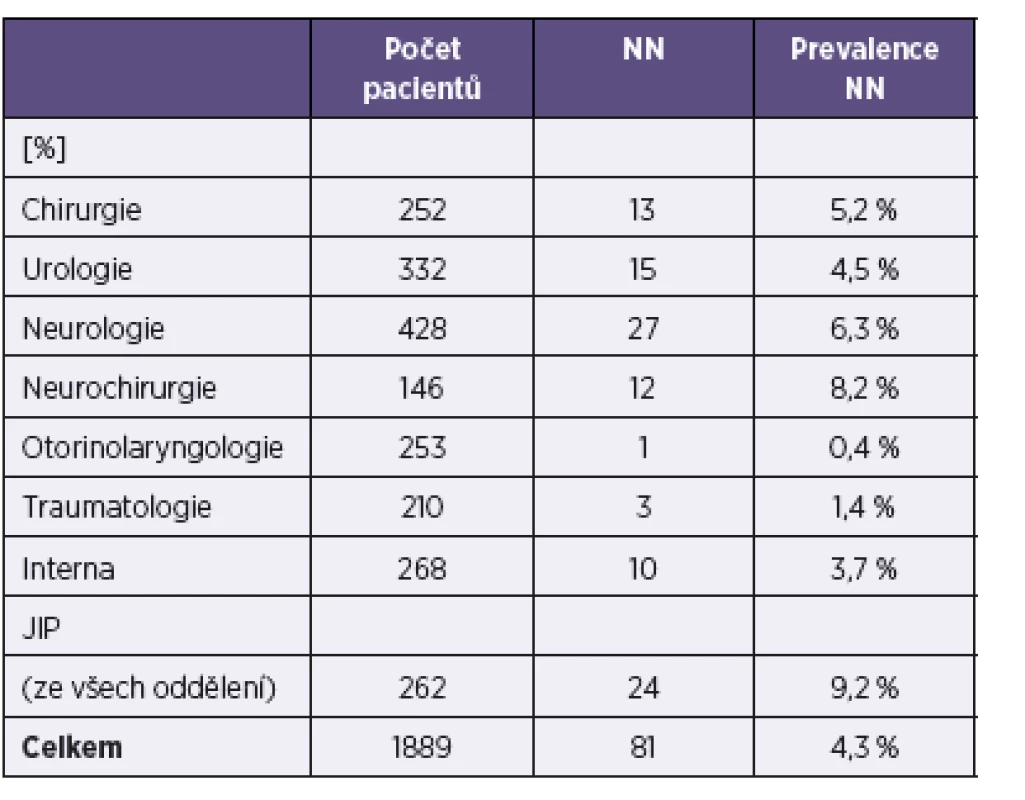
Vliv pohlaví a věku na výskyt NN
Do studie byli zařazeni muži i ženy, celkem 1062 mužů a 827 žen. Mezi oběma pohlavími nebyl zjištěn významně odlišný výskyt NN (4,3 % vs. 4,2 %).
Nejvyšší prevalence NN byla zjištěna ve věkové kategorii 11–20 let (8,3 %), dále 0–10 let (6,7 %) a 71–80 let (6,4 %). Nejvyšší počet NN byl zaznamenán ve věkových kategoriích 71–80 let (23 případů) a 61–70 let (21 případů). Nicméně v žádné věkové kategorii nebyl prokázán statisticky významně odlišný výskyt NN (graf 1).

Vzhledem ke zjištěným výsledkům v prevalenci NN podle věkových kategorií, byla zvláštní pozornost následně věnována dětské populaci, která byla pro účely této analýzy rozdělena na dvě skupiny dětí: 0–2 roky a 3–11 let. Ve věkové skupině 0–2 roky byla prevalence 25 % (2 případy z 8 osob). V kategorii dětí ve věku 3–11 let byla prevalence NN 2,63 % (1 případ na 38 osob). Zjištěné odlišnosti ve výskytu NN však nejsou statisticky významné (p > 0,05).
Vliv zdravotnického zařízení na výskyt NN
Prevalence NN v jednotlivých participujících nemocnicích se pohybovala od 0,7 do 21,4 %. Pouze u jedné z 12 hodnocených nemocnic byla zjištěna statisticky významně vyšší prevalence NN (21,4 %).
Vliv typu nemocnice podle počtu lůžek
Nejvyšší prevalence NN byla zachycena v nemocnicích s počtem lůžek v rozmezí mezi 1 501 a 2 000 (tab. 2). Žádná kategorie nemocnic nemá statisticky významně odlišný výskyt NN (p > 0,05).
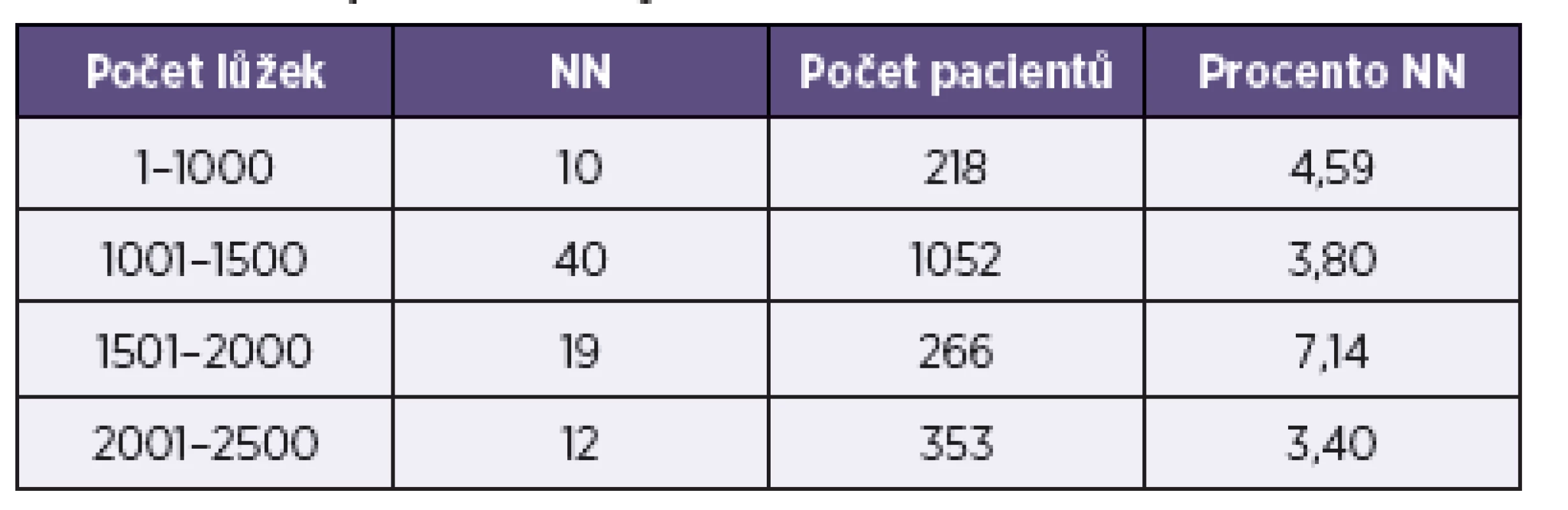
Vliv místa hospitalizace – standard vs. JIP
Z celkového počtu 1 889 hospitalizovaných pacientů zařazených do studie bylo 262 osob hospitalizováno na jednotkách intenzivní péče a 1 627 osob na standardních odděleních. Prevalence NN na JIP činila 9,16 %, na standardních odděleních 3,5 %. JIP má statisticky významně vyšší výskyt NN než standardní oddělení, a to přibližně 2,8krát (95% CI: 1,7–4,6).
Vliv doby trvání hospitalizace od příjmu do výskytu NN (podle typu oddělení)
Pro zhodnocení délky hospitalizace do vzniku NN byla provedena analýza doby od příjmu do vzniku NN na standardních odděleních vs. JIP (graf 2). Na odděleních JIP byla zjištěna statisticky významně kratší doba do vzniku NN než na odděleních standardních (p < 0,05).

Vliv rizikových faktorů na výskyt NN
Souhrnné zhodnocení vlivu sledovaných rizikových faktorů na vznik NN u pacientů ve studii je uvedeno v tabulce 3. Relativní riziko (RR) je definováno jako podíl pravděpodobnosti onemocnění u pacientů v riziku/bez rizika. Z nechirurgických rizikových faktorů jsme identifikovali jako významné umělou plicní ventilaci (prevalence NN 15 %, RR 4,21), provedení lumbální punkce (prevalence NN 13,7 %,RR 3,41), močový katétr (prevalence NN 8,8 %, RR 3,95), přítomnost cévního katétru (prevalence NN 6,1 %, RR 2,43) a nesoběstačnost pacienta (prevalence NN 12 %). Z celkového počtu 1 889 hospitalizovaných pacientů bylo 803 během sledované hospitalizace operováno. Operovaní pacienti měli vyšší výskyt NN proti neoperovaným (4,7 % vs. 4,0 %), nicméně bez statistické významnosti.
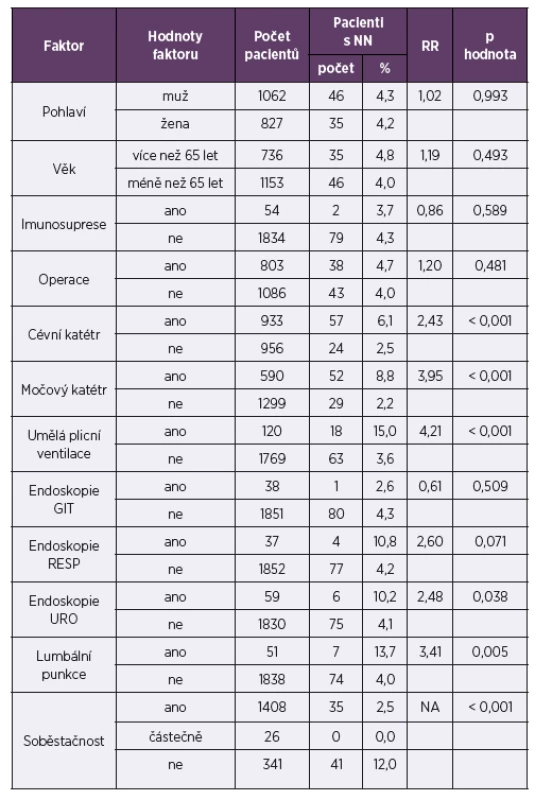
Vliv chirurgických rizikových faktorů
Pro tuto analýzu byli vybráni ti operovaní pacienti, u nichž byly zaznamenány další specifické vybrané rizikové faktory – provedení operace klasickou metodou či endoskopicky, přítomnost či nepřítomnost implantátu a typ anestezie (lokální, spinální či celková). Výsledky pro vybrané chirurgické rizikové faktory jsou shrnuty v tabulce 4.
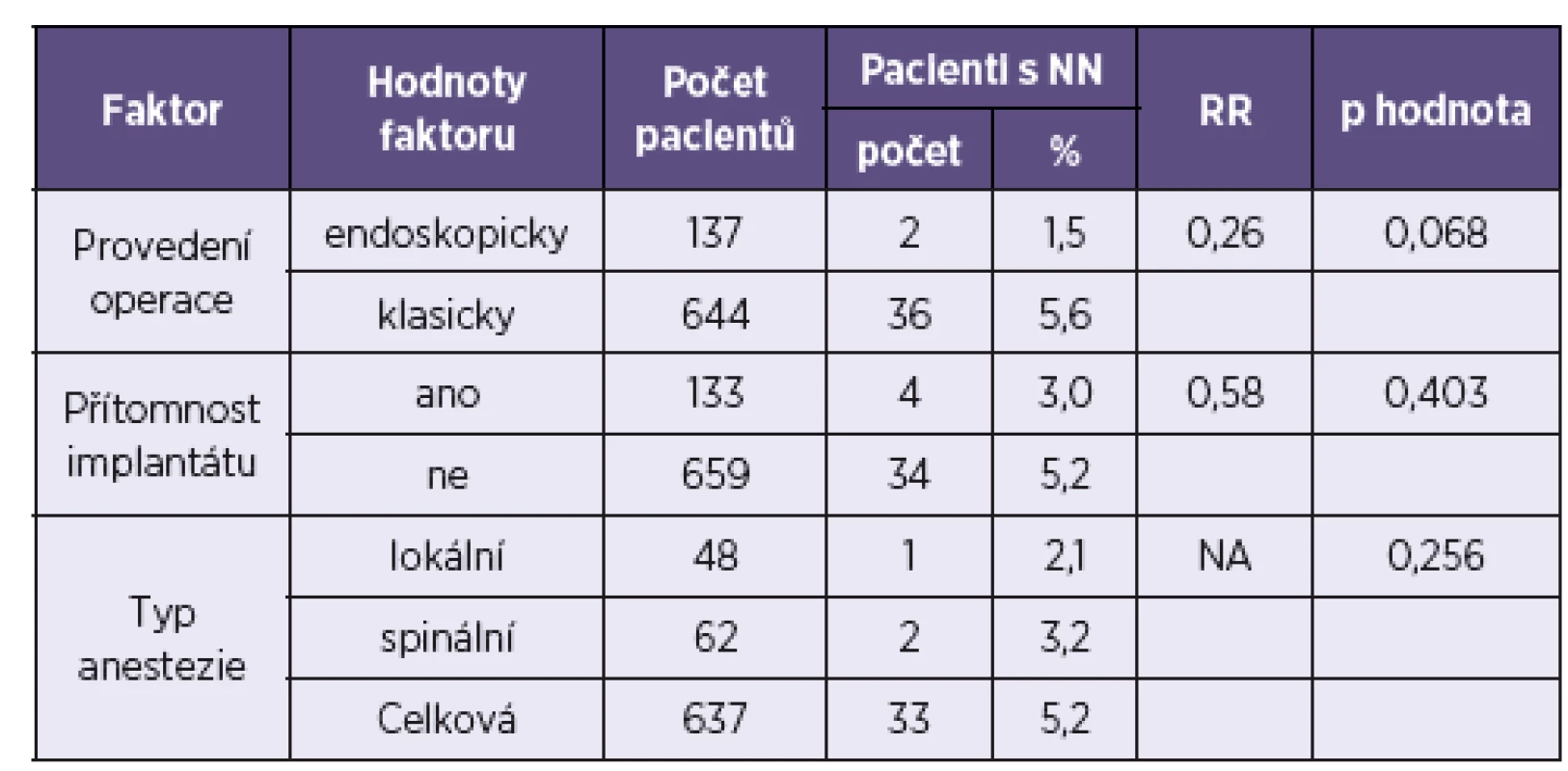
Vliv typu rány
Pro tuto analýzu byli vybráni pouze operovaní pacienti (803 pacientů). Nejvyšší prevalence byla zjištěna ve skupině kontaminovaných ran (9,3 %). Žádný typ rány však nemá navzájem statisticky významně odlišný výskyt NN (p > 0,05; graf 3).

Rizikové faktory u pacientů hospitalizovaných na JIP
Pro podskupinu pacientů hospitalizovaných na JIP byla provedena samostatná analýza vlivu vybraných rizikových faktorů na vznik NN (tab. 5).
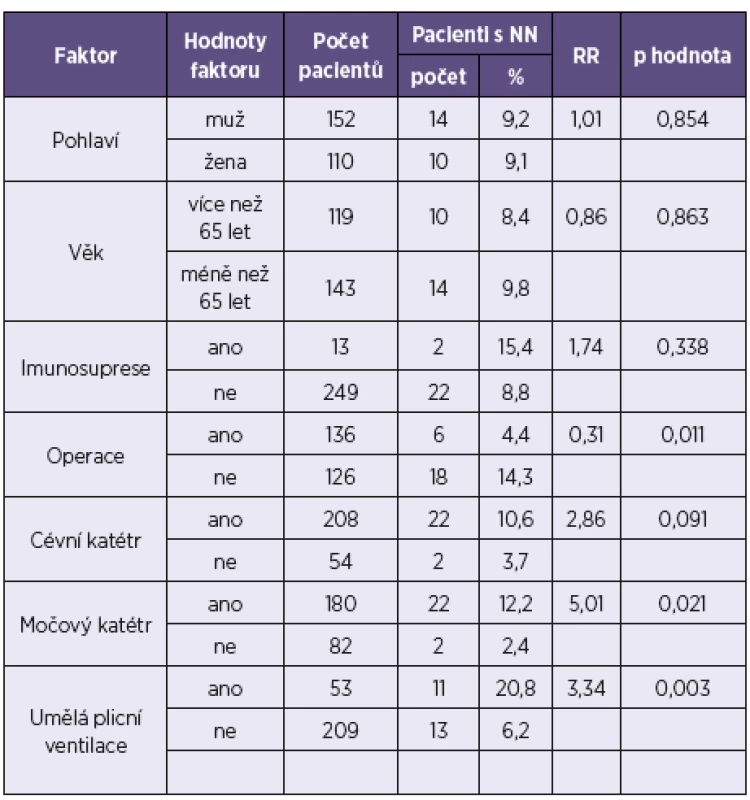
Pro tuto skupinu pacientů jsme jako statisticky významné rizikové faktory zaznamenali přítomnost močového katétru (prevalence NN 12,2 %, RR 5,01, p < 0,05) a umělou plicní ventilaci (prevalence NN 20, 8%, RR 3,34, p < 0,05). Statisticky významný výsledek představuje též provedení operačního výkonu během hospitalizace, kdy nižší výskyt NN byl zaznamenán u pacientů operovaných proti neoperovaným (prevalence NN 4,4 % resp. 14,3 %).
Manifestní klinická nemocniční nákaza
Místo infekce
Jako nejčastější NN byly zjištěny infekce močového traktu a infekce dýchacího traktu, které představovaly 41 %, respektive 23 %, ze všech zjištěných lokalizací NN. Infekce kůže a měkkých tkání se podílely na celkovém počtu NN 14 %, rané infekce představovaly 10 %, 7 % připadlo na infekce kardiovaskulárního systému (včetně laboratorně potvrzených infekcí krevního řečiště) a 5 % na ostatní typy infekcí (graf 4).

Izolované patogeny NN
Nejčastěji byli jako původce NN zjištěni Pseudomonas spp. (16 % ze všech NN), Staphylococcus aureus (15 %) a Escherichia coli (12 %). Proteus spp. se podílel na spektru mikrobiálních agens v 10 %, Klebsiella spp. ve 4 % (graf 5). Gramnegativní mikroflóra převažovala nad grampozitivní (63 % vs. 37 %), ve 25 % nebyl patogen určen a 4 % tvořily kvasinky. Methicilin rezistentní Staphylococcus aureus (MRSA) byl původcem 4 % prokázaných NN.

Zdroj infekce
Exogenní zdroj NN byl označen ve 29 případech, endogenní v 16 případech. V ostatních případech nebyl zdroj NN jednoznačně určen. Statisticky významně častěji byl jako zdroj NN určen exogenní patogen (p < 0,05).
DISKUSE
Prevence nemocničních nákaz, jakožto mezioborová problematika, je nedílnou součástí každodenní péče o pacienta v jakémkoliv zdravotnickém zařízení. Zasahuje do oblasti kvality a bezpečnosti poskytované péče s nezanedbatelnými forenzními souvislostmi.
Primárním cílem této studie bylo zhodnocení celkové epidemiologické situace ve výskytu NN na nejrizikovějších odděleních zdravotnických zařízení vyššího typu v České republice. Do studie bylo zahrnuto 12 zdravotnických zařízení, v nichž studie proběhla na odděleních chirurgie, urologie, neurologie, interny, neurochirurgie, otorhinolaryngologie a traumatologie, včetně souvisejících JIP. Vzhledem k typu studie (získaná byla pouze průřezová, orientační data) nebylo provedeno podrobné srovnání mezi jednotlivými obory navzájem.
V souladu s dosud publikovanými pracemi s podobnou tematikou potvrzují výsledky naší studie předpokládaný několikaprocentní výskyt NN v hodnocených ZZ. Získaná prevalence NN (4,3 %) tak koreluje s dosud publikovanými výsledky obdobných studií u nás [10, 16, 17] i v zahraničí [2, 6, 8, 11, 19, 20]. Na odděleních JIP byl vyšší výskyt NN (9,16 %) předpokládán, vzhledem k vyšší koncentraci pacientů s vyšším rizikem vzniku NN (závažnější základní onemocnění, invazivní vstupy, chirurgické výkony, imunosuprese apod.). Podle informací CDC i výsledků zahraničních epidemiologických studií [6, 8, 11, 20] se výskyt NN na nemocničních odděleních pohybuje mezi 5–8 %, na odděleních intenzivní péče je však až 30%.
V porovnání s celorepublikovou prevalenční studií provedenou na ARO a JIP v roce 2009 (22,8 % pacientů s NN, u některých více než jedna NN, celkově 30,5 % prevalence NN) [16] je námi zjištěná prevalence NN na JIP (9,16%) nižší, což může být vysvětleno rozdílným spektrem JIP zařazených do obou studií (do celorepublikové studie byla zařazena pouze lůžka s umělou plicní ventilací, tj. s předpokládanými vysoce rizikovými pacienty).
Předpokládaný vyšší výskyt NN na chirurgických odděleních se nepotvrdil. Výsledek může být ovlivněn faktem, že epidemiologický dohled bývá ve ZZ přednostně cílený právě na oddělení s potenciálně vyšším výskytem rizikových faktorů, což může vést k aktivnímu snižování výskytu NN. Rovněž tak kontinuální edukace zdravotnických pracovníků v prevenci NN bývá více rozšířena v oborech s předpokládaným vyšším rizikem infekčních komplikací.
Studie se zabývala také vlivem věku na výskyt NN. Zařazeni byli pacienti bez věkového omezení. Vyšší počty hospitalizovaných pacientů ve vyšší věkové skupině odpovídají předpokládané vyšší nemocnosti v těchto věkových kategoriích, s následným poklesem v nejvyšších věkových skupinách, způsobených nižším absolutním počtem žijících osob v těchto věkových kohortách. Vyšší podíl NN v kategorii nejmenších dětí odráží nezralost imunitního systému této věkové skupiny a tím vysoké riziko vzniku jakýchkoliv infekčních komplikací. Rozdíly mezi muži a ženami nebyly zjištěny.
Výsledné porovnání prevalence NN mezi jednotlivými zařízeními bylo provedeno anonymně, přičemž výsledky pro konkrétní ZZ byly sděleny vždy pouze pracovníkům oddělení kontroly nemocničních nákaz daného ZZ. Údaje pro konkrétní nemocnice byly dále zpracovávány na úrovni jednotlivých zařízení a staly se podkladem pro individuální studie či konkrétní opatření (např. úprava či nastavení vnitřních mechanismů pro kontrolu infekcí apod.). Statisticky významný výskyt NN v jednom ZZ vedl k cílené intervenci pracovníků oddělení kontroly nemocničních nákaz tohoto ZZ na klinických pracovištích.
Studie potvrdila předpokládanou zvyšující se pravděpodobnost získání NN s prodlužující se dobou hospitalizace. Avšak vzhledem ke své koncepci nemohla zachytit NN, které se projeví až po propuštění do domácího ošetřování či přeložení do jiných, např. specializovaných ZZ. Pro tato sledování by bylo třeba získat i data z oddělení následné péče apod.
Dýchací a močový trakt byly potvrzeny jako předpokládané nejčastější lokalizace NN, což je v souladu s obdobnými studiemi (10 a 42 % podle studie SENIC vs. 23 a 41% v této studii) [8]. Exogenní původ NN, který byl určen se statistickou významností jako nejčastější, potvrzuje důležitost dodržování základních bariérových opatření při prevenci přenosu NN ve ZZ.
Studie rovněž ověřila vhodnost dotazníkové metody pro sběr tohoto typu dat na lokální úrovni. Použitou metodu lze doporučit k obdobnému účelu v jakémkoliv ZZ či skupině ZZ, a to bez výrazného finančního zatížení či potřebě externích specialistů. Práce též umožnila zúčastněným ZZ porovnat výskyt NN na jejich pracovištích vzhledem k celkovému výskytu NN na tomto typu pracovišť a připravila prostor pro individuální incidenční sledování v jednotlivých ZZ. Pro další projekty doporučujeme zaměřit se rovněž na personální zajištění v oblasti prevence NN ve ZZ, jako tomu bylo ve studii na ARO-JIP z roku 2009 [16], jakož i zapojení oddělení mikrobiologie a antibiotického střediska pro zhodnocení efektivní antibiotické profylaxe a léčby NN.
Přínosem pro zhodnocení potenciálního rizika NN v kategorii nejvíce ohrožených pacientů by bylo též provedení studií na novorozeneckých a dětských odděleních, následovaných eventuálními individuálními cílenými intervencemi. V rámci přípravy takovýchto projektů se jeví jako nezbytné rovněž zapojení klinického lékaře-specialisty pro sledovanou oblast, a to již do tvorby individuálních dotazníků i do dílčích školení před jednotlivými studiemi. Rovněž by bylo vhodné zajistit v participujících ZZ přítomnost jedné osoby (hlavního řešitele – vedoucího studijního týmu) po celou dobu konání studie.
Při prezentaci získaných dat hrozí riziko desinterpretace výsledků a eventuální zneužitelnosti získaných údajů, např. v konkurenčním boji mezi ZZ. Je třeba vždy zdůraznit, že samostatně uváděná procenta výskytu NN, ať již v prevalenčních či incidenčních datech, nemohou bez znalosti konkrétní situace a charakteristiky ZZ podat relevantní obraz o situaci v prevenci NN na jednotlivých pracovištích. Neznalost problematiky mezi lékaři či neadekvátní spolupráce při sběru dat může vést k podhlášenosti i v incidenčních studiích, naopak poctivé zaznamenávání každého výskytu NN může vykazující ZZ při nesprávné interpretaci postavit do role subjektu s vyšším výskytem nežádoucích situací.
Přínos práce bylo možné zaznamenat již při edukační činnosti během přípravy projektu a shromažďování dat, kdy v rámci diskusí s lékaři různých specializací byla probírána problematika NN.
ZÁVĚR
Celkem byla analyzována data 1 889 hospitalizovaných pacientů, přičemž diagnostikováno bylo 81 případů potvrzené NN, tj. prevalence NN činila 4,3 %, což je v souladu se současnými publikovanými výsledky v rámci Evropské unie [3, 4]. Jako nejčastější etiologické agens NN byli zjištěni Pseudomonas spp. (16 %), Staphylococcus aureus (15 %), Escherichia coli (12 %), Proteus spp. (10 %) a Klebsiella spp. (4 %), přičemž nejčastější byly infekce močového traktu (41 %) a infekce dýchacího traktu (23 %).
Studie prokázala, že prevalenční studie mohou být považovány za optimální, finančně nenáročný a opakovatelný nástroj ke zmapování výskytu NN, který při použití jednotného protokolu a přístupu vede k získání porovnatelných dat v prostředí různých ZZ a systémů. Porovnání prevalence NN mezi jednotlivými zařízeními bylo provedeno anonymně, výsledky konkrétního ZZ byly poskytnuty vždy pouze pracovníkům oddělení kontroly nemocničních nákaz daného ZZ.
Práce byla podpořena Dlouhodobým záměrem rozvoje organizace 1011.
Do redakce došlo dne 27. 2. 2014.
MUDr. Beata Čečetková, Ph.D.
Katedra epidemiologie FVZ UO
Třebešská 1575
500 01 Hradec Králové
e-mail: beata.cecetkova@gmail.com
Zdroje
1. Čečetková B, Kancelová Z, Chlíbek R. Nozokomiální nákazy. Prakt. Lék., 2010;90(3):152–156.
2. Eriksen HM, Iversen BG, Aavitsland P. Prevalence of nosocomial infections in hospitals in Norway, 2002 and 2003. J Hosp Infect, 2005;60(1):40–45.
3. European Centre for Disease Prevention and Control. Annual Epidemiological Report on Communicable Diseases in Europe 2008. Stockholm: European Centre for Disease Prevention and Control, 2008, 320 s. ISBN 978-92-9193-137-8.
4. European Centre for Disease Prevention and Control. Annual Epidemiological Report on Communicable Diseases in Europe 2010. Stockholm: European Centre for Disease Prevention and Control, 2010, 181 s. ISBN 978-92-9193-222-1.
5. Gardner JS, Jarwis WR, Emori TG, Horan TC, Hughes JM. CDC definitions for nosocomial infections, 1988. Am J Infect Control, 1998;16(3):128–140.
6. Gikas A, Pediaditis J, Papadakis JA, Starakis J, Levidiotou S, et al. Prevalence study of hospital-acquired infections in 14 Greek hospitals: planning from the local to the national surveillance level. J Hosp Infect, 2002;50(4):269–275.
7. Good Epidemiological Practise (GEP). IEA guidelines for proper conduct in epidemiologic research. 2007 [online]. [cit. 2014-02-21]. Dostupné na www: http://ieaweb.org/good-epidemiological-practice-gep/
8. Haley RW, Culver DH, White JW, Morgan WM, Emori TG, et al. The efficacy of infection surveillance and central programs in preventing nosocomial infections in US Hospitals (SENIC). Am. J. Epidemiology, 1985;121(2):182–205.
9. Havlík J., et al. Infekční nemoci. 2. vyd. Praha: Galén, 2002, 186 s. ISBN 80-72621-73-4.
10. Kolářová M, Šrámková H, Príkazský V, et al. Příspěvek k surveillance nemocničních infekcí. Zprávy CEM (SZÚ, Praha), 2006;5:212–214.
11. Lizioli A, Privitera G, Alliata E, Antonietta Banfi EM, Boselli L, et al. Prevalence of nosocomial infections in Italy: results from the Lombardy survey in 2000. J Hosp Infect, 2003;54(2):141–148.
12. Marx D, Vlcek F. Národní akreditační standardy pro nemocnice. 2. vyd. Praha: Spojená akreditační komise ČR a Tigis, 2008, 103 s. ISBN 978-80-903750-6-2.
13. Mertens R, Van den Berg JM, Fabry J, Jepsen OB. HELICS: a European project to standardise the surveillance of hospital acquired infection, 1994-1995. Euro Surveill, 1996;1(4):pii=154. Dostupné na www: http://www.eurosurveillance.org/ViewArticle.aspx?ArticleId=154.
14. Podstatová H. Hygiena provozu zdravotnických zařízení a nová legislativa. 1. vyd. Olomouc: EPAVA, 2002, 267 s., ISBN 80-86297-10-1.
15. Schejbalová M, Bencko V. Historie, současné problémy a šance v prevenci nozokomiálních nákaz. Prakt Lék, 2008; 88(5):293–295.
16. Schreinerová MG, Šrámová H, Šebestová H, Procházka B, Černý V. Prevalenční studie NI v ČR v r. 2009 na odděleních ARO a JIP s invazivní umělou plicní ventilací. Zprávy CEM (SZÚ, Praha), 2011;20(8):280–290.
17. Sramova H, Bartonova A, Bolek S, Krecmerova M, Subertova V. National prevalence survey of hospital-acquired infections in Czechoslovakia. J Hosp Infect, 1988;11(4):328-334.
18. Šrámová H, et al. Nozokomiální nákazy II. 1. vyd. Praha: Maxdorf, 2001, 303 s., ISBN 80-85912-25-2
19. Van der Kooi TII, Mannien J, Wille JC, Van Benthem BHB. Prevalence of nosocomial infections in The Netherlands, 2007-2008: results of the first four national studies. J Hosp Infect, 2010;75(3):168–172.
20. Vaque J, Rossello J, Arribas JL. Prevalence of nosocomial infections in Spain: EPINE study 1990–1997. J Hosp Infect, 1999;43 Suppl., S105–111.
21. Vyhláška č. 306/2012 Sb., o podmínkách předcházení vzniku a šíření infekčních onemocnění a o hygienických požadavcích na provoz zdravotnických zařízení a ústavů sociální péče. Dostupné na: http://aplikace.mvcr.cz/sbirka-zakonu/.
22. Zákon č. 258/2000 Sb., o ochraně veřejného zdraví. Dostupné na: http://aplikace.mvcr.cz/sbirka-zakonu/.
23. Zákon č. 372/2011 Sb., o zdravotních službách a podmínkách jejich poskytování (zákon o zdravotních službách). Dostupné na: http://aplikace.mvcr.cz/sbirka-zakonu/.
Štítky
Hygiena a epidemiológia Infekčné lekárstvo MikrobiológiaČlánok vyšiel v časopise
Epidemiologie, mikrobiologie, imunologie

2014 Číslo 4
- Parazitičtí červi v terapii Crohnovy choroby a dalších zánětlivých autoimunitních onemocnění
- Očkování proti virové hemoragické horečce Ebola experimentální vakcínou rVSVDG-ZEBOV-GP
- Koronavirus hýbe světem: Víte jak se chránit a jak postupovat v případě podezření?
Najčítanejšie v tomto čísle
- Prevalenční studie nozokomiálních nákaz ve fakultních nemocnicích v České republice
- Séroprevalence Anaplasma phagocytophilum u pacientů se suspektní lymeskou borreliózou
- Současnost klinických studií očkovacích látek v České republice
-
Infekce způsobené netyfovými sérovary salmonel na Klinice infekčních chorob
Fakultní nemocnice Brno v letech 2011–2013 – retrospektivní studie
