Pozitivní listy zdravotních pojišťoven v České republice
Autoři:
Prokeš Michal
Působiště autorů:
INFOPHARM, a. s.
Vyšlo v časopise:
Reviz. posud. Lék., 17, 2014, č. 1, s. 16-22
Kategorie:
Souhrnná sdělení, původní práce, kazuistiky
ÚVOD
Pozitivní listy (PL) jsou seznamy léčivých přípravků, které by měli lékaři předepisovat přednostně. V českých nemocnicích jsou uplatňovány již od roku 1996. Ve vyspělých zemích se používají i pro ambulantní praxi, preskripce lékařů je vyhodnocována a lékaři jsou v určitých případech bonifikováni. To bylo trnem v oku výrobcům léčiv, kteří v roce 2009 požádali Evropský soudní dvůr, aby prozkoumal, zda je taková motivace legální. Rozsudkem soudního dvora EU ke směrnici 2001/83/ES bylo stanoveno, že takové počínání za určitých podmínek legální je, což znamená, že i naše zdravotní pojišťovny by podobným způsobem mohli preskripci lékařů ovlivňovat. Od roku 2013 se zdravotní pojišťovny v ČR snaží do naší lékové politiky vnést pozitivní listy pro ambulantní lékaře. Tento článek popisuje první krůčky, které pojišťovny v tomto směru učinily, a navazuje tak na článek Pozitivní seznamy léčiv v ambulantní praxi autorů Prokeše a Němečka uveřejněný v roce 2011 [1].
Důvody k sestavování PL
Jaká byla základní idea vzniku PL, k čemu slouží? V 80. letech minulého století v Holandsku zjistili, že se lékaři při předepisování dopouštějí řady chyb způsobených neznalostí léků. Již tehdy bylo na holandském trhu takové množství léčivých přípravků, že si žádný lékař nemohl zapamatovat všechny jejich názvy. Výzkumníci zjistili, že pro jednu indikaci (např. hypertenze, tonsilitis acuta) si lékaři vzpomenou pouze na 2–5 názvů léčivých přípravků, které by připadaly v úvahu k léčbě dotyčné nemoci. V hlavě celkem „nosí“ pouze 150–200 názvů léčivých přípravků [2]. Aby zamezili duplicitám a aby soustředili své další vzdělávání na nejdůležitější přípravky, začali si skupiny holandských lékařů spolu s lékárníky sestavovat vlastní seznamy takových léků. Využili k tomu již existující lékové komise, sloužící jako „kroužky účelné farmakoterapie“ a pracující na lokální úrovni již od 80. let minulého století [3]. Zkušenosti s takovou činností se během 90. let z Holandska rozšířily do Velké Británie, Švédska a dalších zemí včetně USA. PL v těchto zemích přináší následující výhody:
- Výhody pro pacienta: Zvýší se kvalita péče, a to přes to (nebo spíše právě proto), že je volnost výběru přípravku pro lékaře omezena (viz níže). Protože je jedním z kritérií při zařazování do seznamu i nízká cena, přednostně jsou zařazeny levné a tedy plně hrazené přípravky. Lze proto očekávat, že i doplatky pacientů se sníží. Pacient nebude mít problémy získat lék v lékárně.
- Výhody pro lékaře: Lépe se seznámí s účinky menší skupiny léků, která bude společná všem lékařům v daném regionu. Lékaři se lépe seznámí s jednotlivými přípravky, méně často pak dochází k omylům (např. předepsání druhého ACE-inhibitoru nebo třetího betablokátoru témuž pacientovi).
- Výhody pro lékárníky: Sníží se počet přípravků, které lékaři „vyzkoušeli“ a poté se k nim z různých důvodů nevrátili. Ve fázi zvýšeného zájmu tyto léky lékárník nakoupí, ale (po odeznění módní vlny) je již nikdy neprodá.
- Výhody pro zdravotní pojišťovnu: Správný pozitivní list má být sestaven tak, aby obsahoval především levné generické přípravky, které šetří peníze.
Nevýhody PL
- PL by mohl přinést i zpomalení poklesu cen léčivých přípravků, neboť potlačení konkurence na trhu léků pro vybrané léčivé přípravky by omezilo tlak na snižování cen léčivých přípravků při nevhodném (příliš úzkém) výběru.
- Při nesprávném využívání PL, kdy by byl lékař slepě veden ke 100% compliance s PL, by u atypických pacientů mohlo docházet k „suboptimální“ léčbě.
JAK SPRÁVNĚ SESTAVIT POZITIVNÍ AMBULANTNÍ SEZNAM LÉČIV
Tato část je vypracována podle práce autorů Upton D., Tugwell C. [4]. Čtenáři naleznou cenné rady též v práci Savelli A. et al. [5], i když tato je určena pro vypracování nemocničního PL. Sestavení a používání PL lze rozdělit do šesti fází:
1. Identifikovat cíle
Organizace, která se ujme úkolu sestavit funkční PL, si musí především ujasnit, čeho chce dosáhnout. Cílem pojišťoven v ČR (zatím?) není optimalizace preskripce léčiv z hlediska zlepšení kvality péče, ale snižování cen léků a tedy úspora peněz pojišťoven i pacientů.
2. Příprava seznamu
Je třeba si uvědomit, že příprava seznamu je rozhodovací proces stejně důležitý jako například proces tvorby oficiálních guidelines, rozhodování tedy musí být transparentní a založené na ověřitelných faktech. Jinak hrozí, že tvůrci PL budou podezírání z nečistých pohnutek. Takový PL nebudou chtít lékaři používat, ani kdyby fakticky byl sestaven optimálně. Ve vyspělých zemích je nejprve sestaven výbor, který tvorbu PL organizuje a kontroluje a který ručí za kvalitu seznamu jak z ekonomického, tak i medicínského hlediska. Obsahuje odborníky nejen z oblasti farmacie a ekonomie, ale také z oblasti medicíny, jsou zde zastoupeni i uživatelé seznamu – předepisující lékaři. Naopak v ČR zatím pojišťovny sestavují PL samy.
3. Design seznamu
Samotný seznam má v zahraničí podobu malé brožované knížečky nebo sešitku, jehož design splňuje všechna kritéria profesionální publikace podle zásady, že „i obal prodává“. Léky bývají uspořádány podle anatomicko-terapeutických skupin. U každého léčivého přípravku bývá uvedena cena balení a pokud možno i cena terapie. V úvodu knížečky by měl být uveden důvod, proč je seznam vydáván, v jakém období bude platit a kdy a jak bude jeho dodržování u jednotlivých lékařů vyhodnocováno (viz níže). Dobrým zvykem bývá uvést na konci seznam odborníků, kteří se na seznamu podíleli. Zahraniční odborníci upozorňují, že v žádném případě nestačí seznam zveřejnit na internetu, což je bohužel současná praxe českých pojišťoven.
4. Implementace seznamu
Podobně jako je podceňována implementace guidelines, bývá podceňována implementace PL. Naopak výrobci léků na implementaci svých léků nezapomínají, proto v souboji o pozornost lékaře mají lékové firmy značný náskok. U nového PL proto nestačí seznam vytvořit, vytisknout a lékařům doručit, ale je třeba i určité reklamy a hlavně návodů, jak má lékař seznam používat. Samozřejmostí je včas zajistit podporu všech zúčastněných profesních organizací lékařů a lékárníků i regionálně aktivních odborných společností a spolků, nejlépe tím, že jejich zástupci budou v řídící komisi, která bude seznam oponovat ještě před jeho dokončením.
5. Monitorování compliance lékařů
Vzhledem k omezenému rozsahu léků v PL je třeba počítat s tím, že čas od času budou lékaři muset předepsat lék, který do seznamu nebyl zařazen. Zatímco v nemocnici lze pro „atypické“ pacienty seznam obejít tak, že použití jiného léku schválí primář, v ambulantní péči žádný primář neexistuje, proto je třeba spoléhat se na umění lékaře atypické případy rozeznat. Není tedy žádoucí, aby byla vynucována 100% compliance lékařů k PL. K vyhodnocování preskripce je výhodné používat metodu DU 90 %, která nám poví, zda atypické léky nejsou jednotlivými lékaři předepisovány příliš často. Jinými slovy DU 90 % identifikuje ty lékaře, kteří jsou typičtí tím, že dávají přednost atypickým léčivům. Zpočátku se považuje za úspěch, když lékaři dodrží PL na 60 %. Detailní popis metody DU 90 % je možno nalézt v literárních zdrojích [6, 7].
6. Revize pozitivního listu
Revize a případné inovace se doporučuje provádět jedenkrát ročně. Každou změnu je třeba provést jen tehdy, když je to nezbytné, a řádně ji zdůvodnit. Časté změny prováděné z nejasných příčin podlamují důvěru v seznam, také pro inovaci PL je třeba sestavit pravidla a následně je dodržovat.
V současné době vytváří svůj vlastní pozitivní list Svaz zdravotních pojišťoven ČR a nezávisle na tom VZP ČR.
POZITIVNÍ LISTY V ČR: SVAZ ZDRAVOTNÍCH POJIŠŤOVEN ČR
Svaz zdravotních pojišťoven ČR (dále SZP) svůj PL předkládají jako informaci pro předepisující lékaře, které léčivé přípravky jsou nákladově nejméně náročné jak pro pojišťovny, tak i pro pacienta [8]. Vybrány jsou ty skupiny léčiv, kde lze dopředu počítat s tím, že se úsilí věnované tvorbě PL pojišťovnám vyplatí. To znamená, že se musí jednat o finančně významnou skupinu léků, ve které existují rozdíly v úhradách a kde existuje konkurence mezi výrobci léčiv. SZP při zařazování na PL často vychází ze smluv o dohodnutých nejvyšších cenách léčivých přípravků, které jsou uzavírané mezi SZP a firmami. Aby se přípravky dostaly do PL, musí jejich výrobce zaručit dostupnost po dobu platnosti seznamu, tedy na půl roku dopředu, a ceny musí být tak nízké, aby pacient na léky nedoplácel. SZP deklaruje, že preskripce jednotlivých lékařů je zdravotními pojišťovnami monitorována ve smyslu dodržování PL. SZP též slibuje, že compliance s PL bude zohledňována při případném uplatňování individuální regulace, podrobnosti jsou však ponechány na vůli jednotlivých zdravotních pojišťoven. Zdravotní pojišťovny sdružené v SZP uvádějí, že úspora vzniklá na základě preskripce v souladu s PL může dosáhnout až cca 310 mil. Kč za rok a že tyto peníze umožňují rychlejší vstup nových velmi nákladných, vysoce inovativních léčivých přípravků na český trh, respektive financování nákladné moderní léčby závažných chorob a onemocnění.
První PL vydal SZP od 1. 7. 2013, na základě nové výzvy pro první pololetí 2014 bylo do PL zařazeno 27 přípravků (tab. 1).
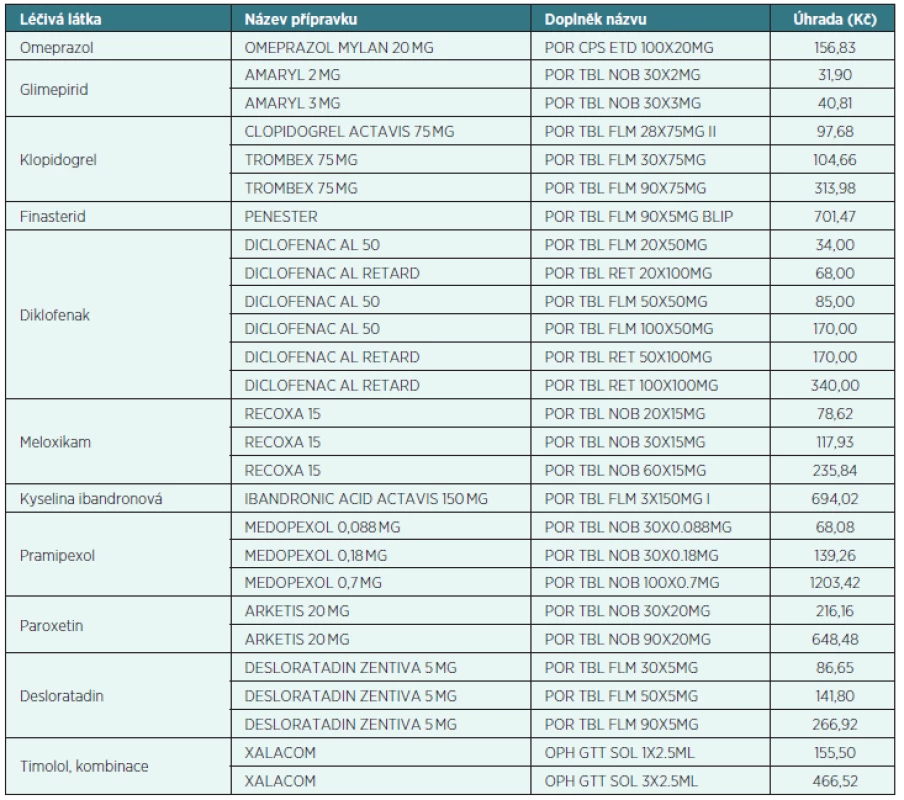
Pozitivní listy v ČR: VZP ČR
Zásady tvorby jsou podobné jako SZP, ale pravidlo pro snižování cen je přísnější: Firma musí poskytnout na své přípravky slevu, aby cena byla alespoň o 30 % nižší, než je současná úhrada přípravku, a zároveň výsledná cena musí být alespoň o 15 % nižší, než je nejnižší současná úhrada ve skupině léčiv. Firmy jsou k takovým slevám motivovány tím, že jejich přípravek bude mít na PL zaručenou exkluzivitu po dobu 6 měsíců (což při zařazení na PL u SZP nemá). VZP dosahovala i výraznější snížení ceny, než je výše uvedeno, např. u přípravku Thrombex 30 x 75 mg (klopidogrel) došlo ke snížení úhrady z 497,53 Kč na 104,66 Kč bez toho, aby pacient doplácel.
V tabulce 2 je uveden poslední dostupný PL VZP platný od 1. 12. 2012 (staženo z webu VZP dne 3. 1. 2014).
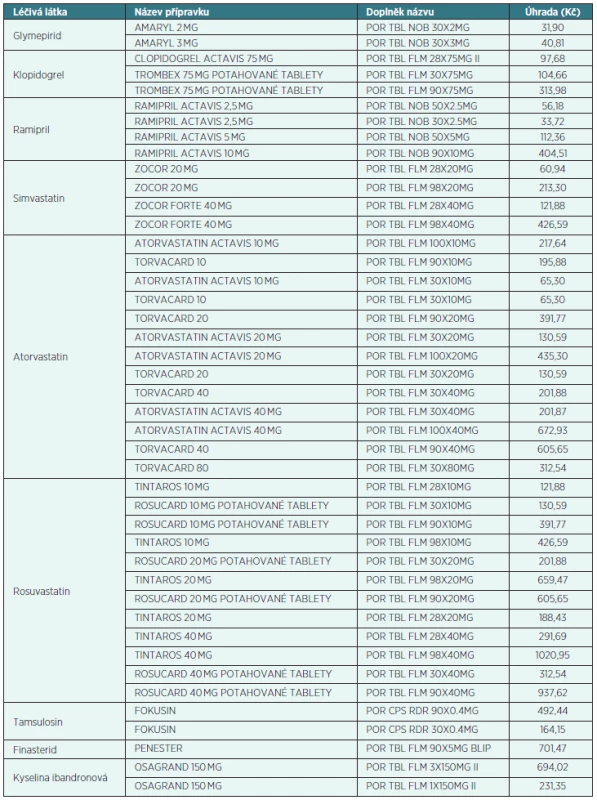
Z uvedeného vyplývá, že pozitivní listy SZP a VZP jsou poněkud rozdílné. V některých lékových skupinách zařadila SZP do PL jiný přípravek (např. u omeprazolu), v jiných skupinách shodný přípravek (klopidogrel), v řadě skupin byly přípravky zařazeny pouze ze strany SZP (diklofenak, meloxikam), respektive pouze ze strany VZP (statiny).
V jednotlivých měsících roku 2013 se pozitivní list VZP měnil. Ze statinů byl nejprve zařazen do PL přípravek obsahující simvastatin, a to dokonce „patentový“ Zocor. Nikoliv ale proto, že je patentový, ale protože jeho výrobce podepsal dohodu na nejnižší cenu. To si vysloužilo potlesk od některých lékařů, jiní se však začali obávat, že by na simvastatin měli pacienty převádět z jiných, účinnějších statinů. Případ byl opakovaně přetřásán ve zdravotnickém tisku s neurčitým výsledkem, neboť VZP nezveřejnila, jakým způsobem bude preskripci lékaři vyhodnocovat. Pokud by byla vyhodnocována preskripce uvnitř úzké skupiny přípravků obsahujících tutéž léčivou látku (v našem případě simvastatin), lékaři by nebyli tlačeni k přesunu na jinou léčivou látku a vše by bylo v pořádku. Pokud by však byla vyhodnocována compliance lékařů k celé skupině statinů (nebo dokonce k dodržování seznamu jako celku, bez jakéhokoli rozlišení lékových skupin či odborností lékaře), bylo by to na pováženou. Ostří sporu bylo během podzimu 2013 otupeno zařazením dalších statinů na PL, atorvastatinu a rosuvastatinu, zásady vyhodnocování PL však nebyly dosud žádnou z pojišťoven zveřejněny.
Pozitivní listy v ČR: Barevný semafor VZP
Kromě výše popsaného PL se VZP se snaží lékaře informovat o nejlevnějších přípravcích v rámci shodné účinné látky tím, že jednotlivým přípravkům ve své verzi oficiálního seznamu hrazených léčiv (Ambuléky, odkaz 11) přiděluje různé barvy. Zelenou označuje levné léky, které by měl lékař preferovat, oranžovou léky dražší a tedy nedoporučené a červenou léky nejdražší. Problém je v tom, že nikdo, a tedy ani VZP, skutečné ceny léků nezná, neboť jsou v různých lékárnách a v rozličném čase odlišné, takže si lékaři (a pochopitelně i lékové firmy) stěžují, že barvy přidělované VZP neodpovídají realitě. Na rozdíl od Slovenska nejsou v ČR skutečné ceny léků zjišťovány, naše pojišťovny zajímá pouze výše úhrady, ne informace o skutečných doplatcích pacientů. Dalším problémem je, že se barvy u jednotlivých přípravků často mění, lékaři změny nestačí sledovat a „semaforem“ se neřídí, což potvrzuje MUDr. Berka v článku z 2. 12. 2013 (Medical Tribune) a v tomtéž týdeníku i MUDr. Jojko.
Co české pozitivní listy přinesou pozitivního
JUDr. et MUDr. Honěk, náměstek ředitele VZP ČR pro zdravotní péči, v článku Medical Tribune ze 14. října 2013 zveřejnil tabulku předpokládaných úspor VZP u čtyř přípravků: Amaryl (antidiabetikum), Helicid (inhibitor protonové pumpy), Osagrand (bisfosfonát) a Clopidogrel (antigregans) – tabulka 3. MUDr. Honěk uvedl, že za rok by celkové úspory mohly dosáhnout až 2 miliardy Kč.
![Předpokládané úspory u čtyř vybraných léčivých přípravků [9]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/91bcdfd692de1518c03066cdffe43ab5.png)
Dr. Honěk za VZP slibuje lékařům, kteří budou dodržovat PL, určité výhody, a to už od ledna 2014. Podle toho, v jaké míře budou předepisovat přípravky z PL, si prý budou moci odečítat z lékových limitů určité procento nákladů. „VZP navýší lékaři lékový rozpočet o 25 procent, pokud podíl léku z pozitivního listu bude alespoň 50 procent z dané lékové skupiny. Čím větší podíl předepisovaných léků bude v dané skupině z pozitivního listu, tím větší bonifikaci může lékař očekávat. Pokud bude podíl léku z pozitivního listu stoprocentní, nebudou se lékaři tyto léky počítat do limitu, neboli o stejnou částku se mu navýší lékový rozpočet,“ upřesnil MUDr. Honěk s tím, že pokud lékaři nebudou chtít pozitivní list využívat, žádná sankce jim nehrozí.
Úskalí pozitivních listů
Zásadním problémem je přítomnost několika PL zároveň:
- Pozitivní listy SZP a VZP jsou rozdílné (viz výše), přičemž VZP vlastně generuje pozitivní listy dva: Ten pravý, nasmlouvaný a dále barevný „semafor“, který se pouze snaží odlišit léky levné od drahých. Lékaři si oba seznamy pletou, a tak dochází k různým nedorozuměním.
- Vedle těchto dvou (nebo vlastně tří) PL existují i pozitivní listy nemocnic, které sice neformálně, ale o to účinněji řídí preskripci v širokém okolí prostě tím, že nemocniční lékaři tyto léky předepisují a k další léčbě doporučují.
- Pozitivní listy řetězců lékáren, které jistě nejsou sestavovány proto, aby zdravotní pojišťovny ušetřily, i když dotyční lékárníci tvrdí, že se (také) snaží zvyšovat kvalitu preskripce.
Nelze se divit, že lékaři jsou z této směsky zmateni a že požadují sjednocení PL alespoň u zdravotních pojišťoven.
Dalším problémem českých PL je nedostatek transparentnosti při jejich vzniku a obměně. Zatímco SZP informuje o svém PL dopředu, na webu VZP není upřesněno, do kdy v současné době aktuální verze PL ze dne 1. 12. 2013 platí (vstup na webové stránky VZP dne 4. 1. 2014) a jaké změny se očekávají. Ani u VZP, ani u SZP nejsou do procesu vzniku PL připuštěni odborníci „zvenčí“, pro lékařskou veřejnost zůstává řada věcí nejasných. Nejasné je i vyhodnocování PL, což je zvláště závažný nedostatek. Pokud by VZP požadovala a bonifikovala 100 % compliance bez jakýchkoli dalších korekcí, nepochybně by to znamenalo znevýhodnění řady lékařů, zvláště specialistů, kteří se starají o komplikovanější případy. Zásadním rozdílem od zahraničních PL je, že v ČR se při rozhodování o PL neuplatňuje kritérium kvality, účinnosti ani bezpečnosti léčby, ale pouze kritérium ceny. Je třeba upozornit, že by při záměně různých léčivých látek mohlo dojít k poškození pacientů, jak dokládá následující kazuistika publikovaná v zahraniční literatuře. Autoři Maguire et al. [12] popisují případ 18leté pacientky po transplantaci ledvin léčené takrolimem, prednisolonem a lansoprazolem. Na základě změny PL byl lansoprazol nahrazen esomaprazolem, což neočekávaně vedlo k několikanásobnému vzestupu plazmatických koncentrací takrolimu. Esomeprazol byl proto vysazen a s odstupem byl následně podáván omeprazol, což opět výrazně zvýšilo plazmatické koncentrace takrolimu, pacientka trpěla silnou nauzeou a opakovaně zvracela. Esomeprazol byl proto vysazen a pacientce byl pak podáván původně indikovaný lék lansoprazol, a to bez jakýchkoli nežádoucích příhod.
Posledním a možná nejzávažnějším problémem je absence určité vize. Dr. Honěk ve svém rozhovoru pro Medical Tribune 10/2013 uvedl, že ideálně by měly být v PL zastoupeny všechny terapeutické skupiny, kde existuje konkurence mezi generickými firmami. V jiných zemích se domnívají, že ideálem by měla být co nejlepší pomůcka pro racionální preskripci léčiv. Na Janusinfo, což je webová stránka Lékové komise Stockholmského kraje (Švédsko), si může každý stáhnout prezentaci profesora Gustafssona popisující koncepci PL, tvorbu PL a dosažené výsledky [13]. Lze si i stáhnout aktuální verzi jejich PL [14], který se nazývá Kloka Listan. Léky jsou zde uvedeny podle jednotlivých terapeutických kapitol zahrnujících všechny důležité oblasti léčby z pohledu praktického lékaře, nejedná se tedy o několik úzkých, z lékařského pohledu náhodně vybraných terapeutických skupin, kde se podařilo nasmlouvat nejnižší ceny jako v ČR. Na přípravě Kloka Listan se podílelo 24 expertních skupin pracujících při „Drug and Therapeutics committee“ (to jsou lékové komise, které jsme v ČR v roce 1990 zrušili) za účasti předních švédských odborníků z řad lékařů, rozhodování je prováděno na základě „medicíny založené na důkazech“. Celkový počet léčivých látek zařazených do PL je nízký, pohybuje se kolem 300, jinak by byl PL nepřehledný. Od roku 2005 jsou v Kloka Listan uvedeny i rady, jak léky účelně předepisovat. V roce 2009 stoupla adherence praktických lékařů ke Kloka Listan na 87 %. Kloka Listan si každý může stáhnout na níže uvedené adrese [15]. Toho, kdo se bojí cizích jazyků, mohu ujistit, že simvastatin se Švédsky řekne také simvastatin.
Z uvedeného je zřejmé, že v ČR přistupujeme k PL ze zcela jiné strany, než je ve vyspělých státech obvyklé. Tam je cílem účelná farmakoterapie, u nás prosté snižování nákladů. To by nemuselo být samo o sobě špatné, ovšem musíme si brát poučení ze všech chyb, kterých se při prošlapávání nové cesty dopouštíme, tak jako se jich dopouštějí jiní průkopníci. Může se ovšem stát, že lékaři přestanou brát náš abnormálně komplikovaný systém pozitivních listů vážně a že pojišťovny nebudou mít firmám za požadované slevy co nabídnout, neboť zařazením na PL se jejich preskripce nezvýší.
Adresa pro korespondenci:
MUDr. Michal Prokeš
Infopharm, a. s.
Hvožďanská 2053/3
148 01 Praha 4
e-mail: prokes.michal@infopharm.cz
Zdroje
1. Prokeš, M., Němeček, K. Pozitivní seznamy léčiv v ambulantní praxi. Reviz. posud. Lék., 2011, 14, 1, s. 18–23.
2. Dening, P. The Decision Process of the Prescribing Physician. In Bakker, A., Buurma, H., Hekster, Y. A., Leufkens, H. G. Drug consumption in the Netherlands. Volume 2, Utrecht 1997, 23–26, ISBN 90 72921 09 7.
3. Paes, A. H. P. Pharmacy and therapeutic committees in the Netherlands. In Bakker, A., Buurma, H., Hekster, Y. A., Leufkens, H. G. Drug consumption in the Netherlands. Volume 2, Utrecht 1997, 23–26, ISBN 90 72921 09 7.
4. Upton, D., Tugwell Clinical Pharmacy Practice Guide 6. Developing a drug formulary: principles and practice (2ng edition). UKCPA, 1994, ISBN 1 870156 27 7.
5. Savelli, A., Schwarz, H., Zagorski, A., Bykov, A. Manual for the development and maintentance of hospital drug formularies. Rational Pharmaceutical Management Project. Arlington, VA/Moscow, Russia April 1996.
6. Bergman, U., Popa, C., Tomson, Y. et al. Drug utilisation 90% – a simple method for assessing the quality of drug prescribing. Eur. J. Clin. Pharmacol., 1998, 54, p. 113–118.
7. Perlík, F., Kubica, Z., Štika, L. Hodnocení spotřeby léků při zavádění pozitivních listů. Čas. Lék. čes., 1999, 138, 2, s. 56–58.
8. Pozitivní list SZP ČR platný od 1. 1. 2014: http://www.szpcr.cz/ciselniky.php?c=lk_poz_list.
9. http://www.tribune.cz/clanek/31187-vzp-bude-motivovat-lekare-k-preskripci-z-pozitivniho-listu
10. http://www.szpcr.cz/aktuality/20131217.pdf
11. http://www.vzp.cz/poskytovatele/ciselniky/ambuleky
12. Maguire, M., Franz, T., Hains, D. S. A clinically significant interaction between tacrolimus and multiple proton pump inhibitors in a kidney transplant recipient. Pediatr. Transplant., 2012, 16, 6, E217–220.
13. Gustafsson, L. and Regional Drug Experts in Stockholm Division of Clinical Pharmacology: The „Wise List“ – a comprehensive concept to select, communicate and achieve adherence to recommendations of essential drugs. Prezentace je volně dostupná na: http://www.janusinfo.se/Global/In_English/wiselist_budapest_110629.pdf
14. Gustafsson, L. L., Wettermark, B., Godman, B. at al. The „wise list“ – a comprehensive concept to select, sommunicate and achieve adherence to recommendations of essential drugs in ambulatory care in Stockholm. Basic Clin. Pharmacol. Toxicol., 2011, 108, 4, p. 224–233.
15. http://www.janusinfo.se/Beslutsstod/Kloka-Listan/ (Kloka Listan volně ke stažení).
Štítky
Posudkové lekárstvo Pracovné lekárstvoČlánok vyšiel v časopise
Revizní a posudkové lékařství

2014 Číslo 1
Najčítanejšie v tomto čísle
- Zhodnocení nového způsobu posuzování dlouhodobě nepříznivého zdravotního stavu
- Prenatální péče z hlediska ženského lékaře a revizního lékaře s kazuistikami*
- Pozitivní listy zdravotních pojišťoven v České republice
- Odišiel MUDr. Dušan Michalička, PhD., MPH
