-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Endoluminální radiofrekvenční ablace křečových žil
Endoluminal Radiofrequency Ablation of Varices
Introduction:
Chronic venous insufficiency affects a considerable proportion of the population and, commonly, is not considered a disease, but a disease process presenting as a wide range of clinical findings. The commonest findings include stages C2 and C3 according to the CEAP classification. Recently, modern miniinvasive surgical methods have come forth.Aim:
The aim is to present the authorsę intitial experience with endoluminal bipolar radiofrequency thermotherapy of varices (RFITT).Material, Methodology:
48 extremities operated in 35 subjects from January to June 2007. VSM (Vena saphaena magna) was operated in 47 cases and VSP (Vena saphaena parva) in a single case. Where terminal VSM valve insufficiency was detected, additional crossectomy was performed. In all subjects, the procedure was followed by mimiphlebectomy and foam sclerotherapy.Results:
Obliteration of the operated vein using RFITT immediately after the procedure rated 100%. Subsequent recanalization was performed in a single subject after Day 140. Complications included irritation of the saphenous nerve in three subjects, in one case following miniphlegectomy and in the other two cases following RFITT. In all the subjects, the clinical findings recovered spontaneously within 14 days. Duration of their hospitalization was 5-24 hours.Conclusion:
RFITT is a safe and effective miniinvasive surgical technique in the varicose veins management. It can be considered another alternative to other miinvasive procedures, such as laser endoluminal photocoagulation or conventional procedures, including stripping.Key words:
radiofrequency ablation – varicose veins
Autori: L. Hnátek; J. Duben; B. Dudešek; J. Gatěk
Pôsobisko autorov: Chirurgické oddělení Nemocnice ATLAS, a. s. Zlín, přednosta: prim. MUDr. J. Gatěk, Ph. D.
Vyšlo v časopise: Rozhl. Chir., 2007, roč. 86, č. 11, s. 582-586.
Kategória: Monotematický speciál - Původní práce
Súhrn
Úvod:
Chronická žilní insuficience postihuje značnou část populace a bývá označována ne jako choroba, ale jako chorobný proces projevující se pestrou škálou klinických nálezů. Nejčastěji se setkáváme se stadiem C2 a C3 podle CEAP klasifikace. V poslední době vystupují do popředí moderní miniinvazivní chirurgické postupy.Cíl:
Prezentovat první zkušenosti s endoluminální bipolární radiofrekvenčně indukovanou termoterapii křečových žil (RFITT).Materiál, metodika:
48 operovaných končetin u 35 pacientů v období leden až červen 2007. VSM (vena saphaena magna) operována v 47 případech a v jednom VSP (vena saphaena parva). V případě insuficience terminální chlopně VSM byl zákrok doplněn o crossektomii. U všech pacientů byl zákrok doplněn o miniflebektomii nebo pěnovou sklerotizaci.Výsledky:
Obliterace operované žíly pomocí RFITT bezprostředně po zákroku v 100 %. Následná rekanalizace v 1 případě po 140 dnech. Jako komplikace se vyskytla iritace n. saphaenus ve 3 případech, v jednom po miniflebektomii a ve dvou po RFITT. Ve všech pak klinický nález odezněl spontánně do 14 dnů. Doba hospitalizace 5-24 hodin.Závěr:
RFITT je bezpečná a efektní miniinvazivní operační technika při léčbě křečových žil. Jde o další alternativu k jiným miniinvazivním výkonům, jako například endoluminální laserová fotokoagulace či ke konvenčním výkonům jakým je stripping.Klíčová slova:
radiofrekvenční ablace – křečové žílyÚVOD
Chronická žilní insuficience postihuje značnou část populace vyspělých zemí a často bývá označována ne jako choroba, ale jako chorobný proces projevující se pestrou škálou klinických nálezů vycházejících z jednotlivých jejich fází. Asi nejtypičtějším jejím projevem jsou křečové žíly. Jejich chirurgické řešení lze považovat za soubor léčebných kroků vedoucích k eliminaci nebo oddálení vzniku nevratných změn na dolních končetinách, jakým je například nejobávanější ulcus cruris varicosum. O tom, že se jedná o nekončící proces, svědčí i velice bohatá paleta chirurgických zákroků, která byla k léčbě tohoto onemocnění aplikována. Endoluminální techniky představují moderní, minimálně invazivní alternativu řešení insuficientních žil, především velké a malé safeny. Principem radiofrekvenční operace je bipolární elektrodou indukovaná tepelná energie (asi 60 °C), která působí na žilní stěnu a vede v první fázi k jejímu spazmu a smrštění kolagenu, ve druhé fázi pak dochází k denaturaci bílkoviny žilní stěny a postupnému zániku celé žíly. Na rozdíl od endovaskulární laserové terapie zde nedochází k tvorbě koagula v cévě, ba naopak jeho vznik lze považovat za nechtěný efekt a chybu při provádění výkonu. Na našem oddělení byl operační zákrok prováděn pomocí přístroje Celon Olympus.
Vzhledem k tomu, že přístroj Celon Olympus k operaci křečových žil je teprve krátce na trhu, můžeme naše výsledky srovnávat pouze s výsledky pilotní studie před jeho uvedením na trh [1] nebo s výsledky operací provedených přístrojem VNUS Closure, u kterého jsou k dispozici již randomizované studie, které ukazují rizikovost výkonu v rozsahu 4–23 % [2, 3] a úspěšnost výkonu v rozmezí 83 % až 100 % [4, 5].
CÍL
Cílem této práce je představit naše první zkušenosti s endoluminální bipolární radiofrekvenčně indukovanou termoterapii (RFITT=Radiofrequency-induced Thermo-therapy) křečových žil (Obr. 1).
Obr. 1. Přístroj k RFITT Olympus Celon Lab Precision Fig. 1. Olympus Celon Lab Precision instrument for RFITT producers 
MATERIÁL A METODIKA
Na chirurgickém oddělení byla metoda endoluminální radiofrekvenční operace křečových žil poprvé použita v lednu 2007 a to přístrojem Celon Olympus. Jedná se o nový přístroj, který je od letošního roku k dispozici vedle systému VNUS Closure. Naše pracoviště se stalo jedním z center, které jsou součástí multicentrické celoevropské studie pořádané firmou Celon Olympus. Výsledky této studie byly prezentovány letos na evropském kongresu cévní chirurgie v Madridu konaném 20.–27. 9. 2007. Naše první zkušenosti vycházejí z prvních 35 pacientů, u kterých byla operace provedena na celkem 48 končetinách. U výše popisovaných pacientů byl zákrok proveden na VSM (vena saphaena magna) v 47 případech. Vzhledem k tomu, že u všech byla na duplexní sonografii, provedené před operací, detekována insuficientní terminální chlopeň SFJ (saphaeno-femorální junkce) byl operační zákrok doplněn o radikální crossektomii s inverzí a suturou pahýlu VSM a uzávěrem hiatus saphaenus [6]. V jednom případě byla pomocí RFITT řešena VSP (vena saphaena parva). V tomto případě crossektomie v SPJ (saphaeno-popliteální junkce) nebyla provedena. Ostatní varikozity končetiny byly řešeny miniflebektomií (CHIVA, Varadi) nebo pěnovou sklerotizací.
K endoluminální RFITT byly pacienti vybíráni po důkladném vyšetření žilního systému pomocí duplexní ultrasonografie. Podmínkou byla insuficience VSM, nebo VSP s varikozitami, kde zalomení cévy nepřesahovalo 90°. Tloušťka lumen VSM nepřesahovala 15 mm, u dvou pacientů byla VSM insuficientní jen na stehně, distálně od kolene byla pak žíla obliterovaná. Předoperační, per - i postoperační postup byl vždy přesně stanoven protokolem vycházejícím z protokolu evropské studie (Obr. 2). Rozsah onemocnění žilní insuficience byl vždy klasifikován podle CEAP klasifikace (Tab. 1). Jako informovaný souhlas jsme použili český překlad německého originálu pilotní studie. Bezprostředně před vlastním zákrokem byl průběh křečových žil zakreslen na končetinách ve vertikální poloze s označením zdrojů refluxu.
Obr. 2. Elektroda Celon Pro Curve Fig. 2. Celon Pro Curve electrode 
Tab. 1. Rozsah onemocnění chronickou žilní insuficiencí u pacientů podle CEAP klasifikace Tab. 1. Extent of chronic venous insufficiency disorders in patients, based on the CEAP classification. 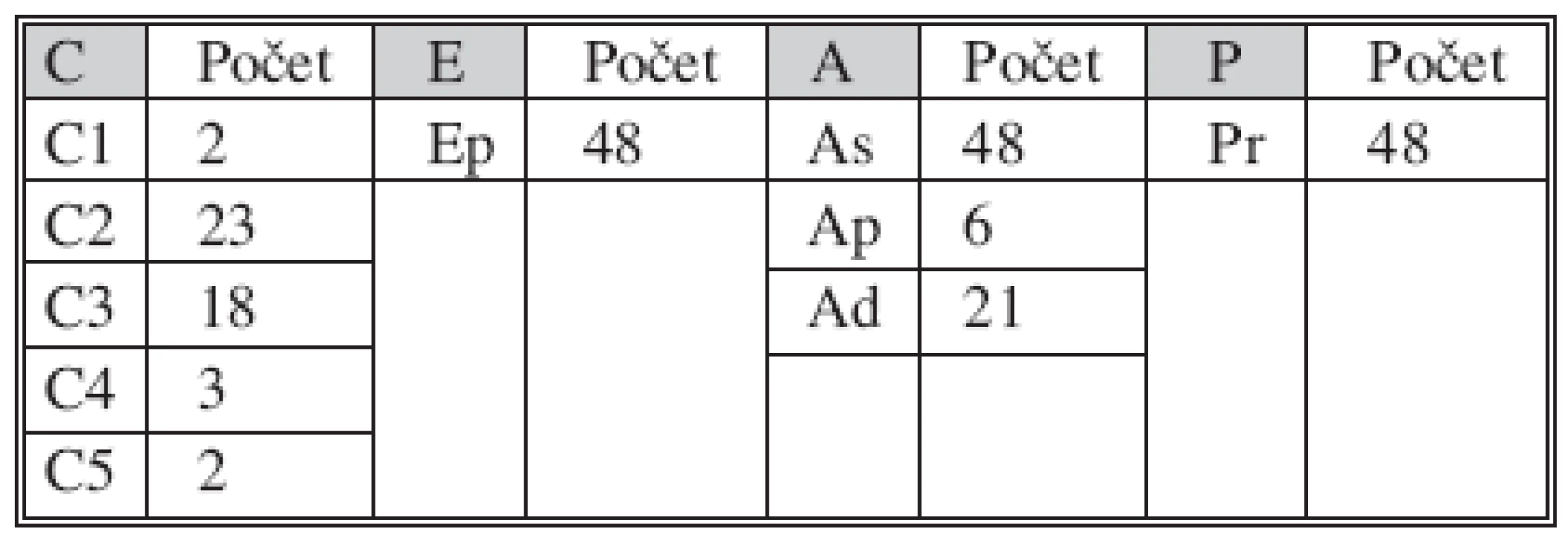
Ep = primary, As = superficial veins, Ad = deep veins, Ap = perforator vein, Pr = reflux U jednoho pacienta byl zákrok proveden v lokální anestezii a analgosedaci a to na obou končetinách. V jednom případě byl zákrok proveden v epidurální anestezii, ve třech ve spinální a u 30 pacientů v celkové anestezii vždy v kombinaci s tumescencí perivazálně aplikovaného 1% Mesocainu v množství 20–30 ml. Tumescence je výhodná pro menší bolestivost bezprostředně po operaci a zároveň působí jako izolant okolních struktur. Celková narkóza byla podána na přání pacienta. Pokud to rozsah onemocnění dovolí, je možno zákrok pohodlně provést pouze v lokální anestezii a analgosedaci. V případě insuficience terminální chlopně SFJ byl operační výkon zahájen crossektomií, kdy VSM byla ligována těsně při odstupu z VFC (vena femoralis communis), byla provedena inverze a sutura proximálního pahýlu VSM, hiatus saphaenus byl uzavřen jako prevence tvorby neovaskularizace a neorefluxu. Veškeré přítoky SFJ byly ligovány a mezi ligaturami protnuty. Následně u prvních 8 zákroků byla VSM u mediálního kotníku vypreparována z miniincize (rána velikosti 3 mm) k zavedení elektrody. V ostatních případech byla pro zavedení elektrody použita kanyla, která byla zavedena do žíly pod sono kontrolou. Do této druhé skupiny patřili i výše zmiňovaní pacienti, u kterých byla VSM insuficientní jen v oblasti stehna a distální konec byl obliterovaný. Elektroda byla zavedena do třísla pod ultrazvukovou kontrolou, aby byla eliminována komplikace v podobě perforace cévy, paravazálního zavedení elektrody a z toho vyplývající popálení podkoží. Další výhodou zavádění elektrody pod sono kontrolou je eliminace rizika zavedení elektrody do hlubokého žilního systému přes insuficientní perforátor a následné jeho poškození. K takovému zavedení došlo v našem případě jedenkrát. RFITT pak byla provedena z distálního konce VSM do místa insuficientního perforátoru stehna, který byl též touto metodou sanován. Následně byla provedena kanylace zbylé části VSM až do třísla. Pomocí RFITT pak odoperována i zbylá část žíly. Energie na přístroji byla nastavena u prvních čtyř případů na 23 W, u zbývajících pak na 25 W. Vlastní zákrok pak probíhá pod sono kontrolou při postupné extrakci elektrody rychlostí cca 1 cm/min. Elektroda je vybavena zpětnou vazbou, takže pokud dojde ke karbonizaci na jednom z pólů elektrody je přístroj automaticky vypnut. Elektroda pak musí být vytažena očištěna a opět zavedena do žíly. Kontrola zákroku peroperační sonografií se jeví výhodná nejen k ověření správnosti uložení elektrody, ale i ke kontrole úspěšnosti zákroku, zda dochází k obliteraci cévy (Obr. 3). Zbývající varikozity byly řešeny pomocí miniflebektomie v modifikaci CHIVA nebo Varadi u všech 48 končetin. U 4 pacientů byl výkon doplněn o pěnovou sklerotizaci. U třech se jednalo o varikozity uložené distálně od kotníku, kde flebektomie se jeví nevýhodnou z důvodu poranění senzitivních nervů a lymfatických cév. V jednom případě byla pěnová sklerotizace využita k řešení varikozit ve spodině kožních změn odpovídajících klinickému stadiu 5 podle CEAP klasifikace.
Obr. 3. Elektroda RFITT zavedená do VSM v sono obraze Fig. 3. Ultrasound view of a RFITT electrode introduced info the VSM 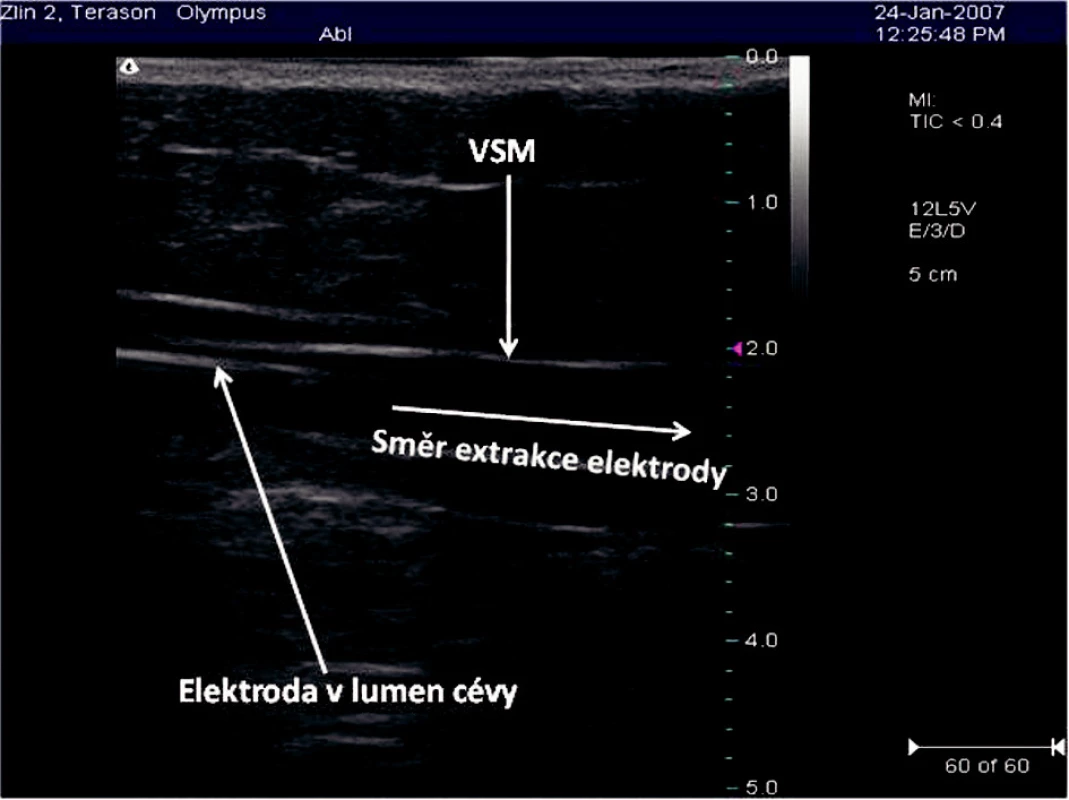
VÝSLEDKY
Operace byla provedena u 35 pacientů na 48 končetinách v období od 24. 1. 2007 do 20. 6. 2007. Průměrný věk pacientů byl 45,59 let (min. 25, max. 79 let, medián 50 let). Žen bylo 20, mužů 15. Na obou končetinách byla operace provedena u 6 mužů a 7 žen. Průměrná délka operované žíly byla 67,06 cm (min. 16 cm, max. 130 cm, medián 68 cm). Přístroj byl nastaven na výkon 23W u 4 pacientů (4 končetiny), ve zbývajících případech byl výkon přístroje 25 W. Průměrná doba extrakce elektrody byla 84,79s (min. 20 s, max. 189 s, medián 76 s). Ve všech 48 případech došlo k 100% obliteraci VSM bezprostředně po zákroku. V době sledování, která činila od 21dnů do 6 měsíců, byla pozorována rekanalizace žíly v jednom případě a to po 140 dnech. Takovéto reziduum bylo řešeno pěnovou sklerotizací. Reziduum VSM bylo detekovatelné v ultrasonografickém obraze v B modu i po 154 dnech, v duplexní sonografii zde nebyly detekovány žádné toky v celé délce VSM, ani při použití power-doppleru (Obr. 4). Pooperační bolestivost byla subjektivně hodnocena pacienty číslem 1,47 (min. 0, max. 3, medián 1) z desetistupňové škály.
Obr. 4. Příčný řez VSM v sono obraze po RFITT s odstupem 63 dnů od operace Obr. 4. Ultrasound view of a transverze section of the VSM, 63 days after the RFITT procedure 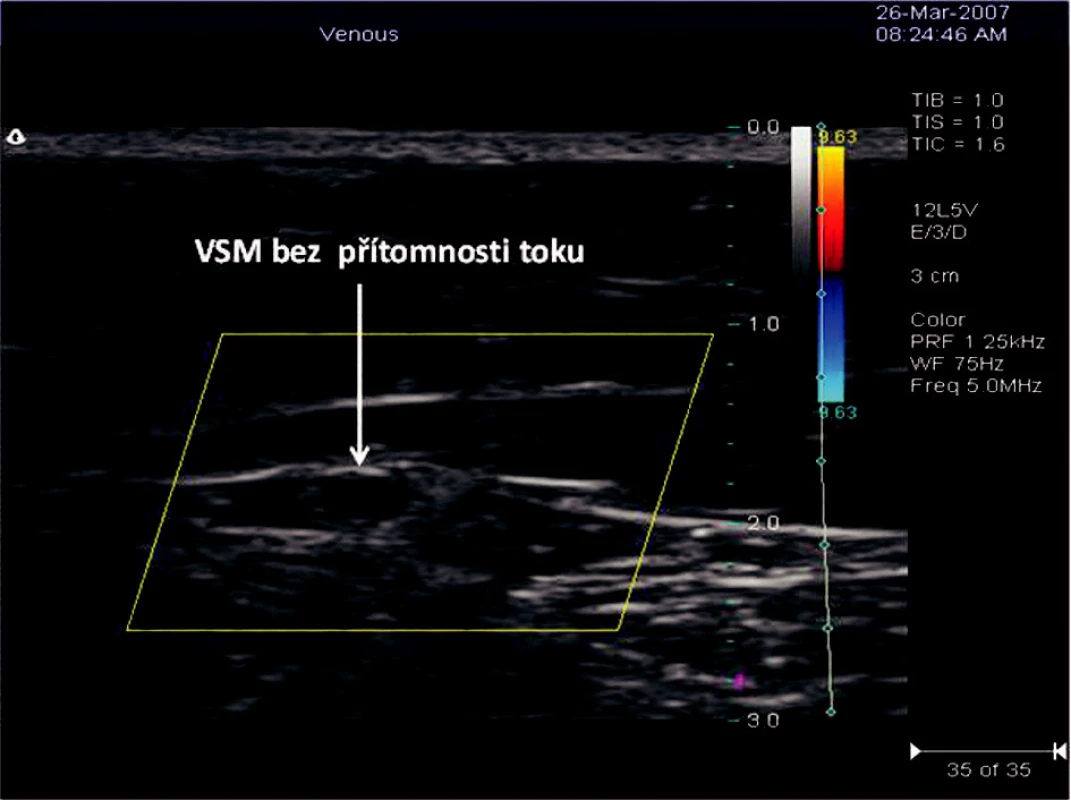
V pooperačním období jsou pacienti sledováni v pravidelných intervalech, jak je stanoveno v protokolu. Intervaly kontrol jsou 24 h, 7 dnů, 21 dnů, 6 a 12 měsíců od zákroku. Při kontrole je hodnocen jak klinický, tak i sonografický nález. Vyšetření jsou zaměřena na stav cév po operaci, zda došlo k rekanalizaci řečiště. Dále je hodnocen kosmetický efekt operace a v neposlední řadě subjektivní hodnocení pacienta a intenzita bolesti po operaci na desetistupňové stupnici. Doba hospitalizace byla 5–24 hod od operačního výkonu. Bezprostředně po operaci mohli pacienti plně zatěžovat končetinu. Pracovní neschopnost nebyla v průměru nutná déle jak 5 dnů. Subjektivně hodnotili pacienti zákrok velmi pozitivně, dva z operovaných pacientů v minulosti podstoupili na druhé končetině stripping VSM. Na dotaz srovnání subjektivních pocitů pooperačního komfortu obou metod odpověděli oba kladně ve prospěch nové metody.
DISKUSE
Obrátíme-li se do historie chirurgické léčby křečových žil, zjistíme, že myšlenka využití nitrožilního elektrochirurgického zařízení k denaturaci kolagenu žilní stěny není nová. V minulých desetiletích se sporadicky objevily zprávy vztahující se k eliminaci průtoku varikozitou pomocí monopolární elektrody [7, 8, 9]. V současné době máme k dispozici mnohem sofistikovanější zařízení se zpětnovazebnou kontrolou nitrožilní teploty a impedance a to jak u našeho Olympus Celon Lab Precision, tak u systému VNUS Closure systému.
Endovaskulární operace je miniinvazivní alternativou ke strippingu VSM či VSP. Vhledem k charakteru elektrody je možno dané metody využít i u operace insuficientní v. circumflexa lateralis či medialis. Podmínkou však je, aby varikozita nebyla zakřivená více jak 90°, což by znemožnilo zavedení elektrody. Srovnáme-li naše výsledky s výsledky pilotní studie k systému Olympus Celon Lab Precision a výsledky první multicentrické randomizované studie Olu, Edmonton autorů Rautio T., Ohinmaa A., et al. [4], hodnotící úspěšnost zákroku s využitím systému VNUS Closure v době follow-up shodné s tou naší, zjistíme, že jsou velmi obdobné. Závěry pilotní studie udávají kompletní obliteraci žíly ve 137 případech z celkového počtu 140, což představuje úspěšnost metody 97,85 % v časovém intervalu 1 rok od operace. Naproti tomu Rautio udává rekanalizaci ve 26,7 %. Endoluminální radiofrekvenční operační techniky je též nutno srovnat s endoluminální laserovou operací. Touto problematikou se zabývá randomizovaná studie z divize vaskulární chirurgie Mayo Clinic autorů Puggioni A., et al. [10]. V této studii hodnotí autoři výsledky systému VNUS Closure s endovaskulárním 810nm kontinuálním laserem. Jejich výsledky ukazují 100% úspěšnost zákroku u endovaskulárního laseru (EVLT) a 96% úspěšnost u radiofrekvenční operace (RFA). Tato studie však hodnotí též pooperační komplikace, které ukazuje (Tab. 2). Z tabulky vyplývá, že EVLT je spojena v vyšším rizikem pooperačních komplikací. V našem souboru jsme se setkali s jedinou komplikací a to iritací n. saphaenus ve třech případech. V jednom v nepřímé spojitosti s RFITT, ale jako následek miniflebektomie provedené v těsné blízkosti jeho průběhu. Ve dvou pak po provedené RFITT. U obou byl zákrok proveden na obou končetinách, přičemž k iritaci došlo vždy jen na jedné. U všech třech pacientů odezněly klinické známky jeho iritace bez zvláštní terapie spontánně během 14 dnů. Srovnání výsledků RFITT Celon Lab Precision s EVLT není v literatuře k dispozici. Velice zajímavé výsledky přinesla ex-vivo studie mnichovské univerzity autorů Schmedt, Sroka [11], která srovnává RFA VNUS Closure a EVLT (980 nm). Ve výsledcích jednoznačně ukazují, že radiofrekvenční operace představuje podstatně nižší riziko termického poškození tkání v okolí operované žíly. Díky zpětnovazebné kontrole je u RFA minimalizováno riziko propálení žilní stěny s veškerými dalšími dopady. Dále poukazují na fakt, že v případě RFA je tepelná energie distribuována rovnoměrně na celou stěnu žíly, zatím co u laseru je možná situace, kdy tepelná energie působí v jedné části lumen více a ve druhé méně, což může později vést k rekanalizaci cévy v daném místě.
Tab. 2. Srovnání komplikací EVLT a RFA [9] Tab. 2. Comparison of EVLT and RFA complications [9] ![Srovnání komplikací EVLT a RFA [9]
Tab. 2. Comparison of EVLT and RFA complications [9]](https://www.prelekara.sk/media/cache/resolve/media_object_image_small/media/image/e11880b701ba4f3bdb3f8f3d9e91fa0b.png)
EVLT = endovascular laser therapy, RFA = radiofrequent ablation V našem souboru pacientů byla prováděna crossektomie, což je výkon, na jehož provedení v případě endoluminálních technik panuje nejednotný názor. Dosud však nemáme k dispozici randomizované studie, které by vyvrátily nutnost jeho provedení či neprovedení. Podle současně platných guidelines evropských, ale i amerických odborných společností je tento výkon indikován v případě insuficience terminální chlopně SFJ [12, 13]. Tuto podmínku splňovali všichni námi operovaní pacienti, kteří crossektomii podstoupili.
ZÁVĚR
Na závěr můžeme shrnout, že RFITT je šetrná, efektivní a bezpečná metoda k léčbě křečových žil. Tato metoda nabízí zřetelné výhody oproti konvečním metodám, kam bezesporu stripping patří, a to především s ohledem na pooperační dyskomfort. Je spojena s rychlejší mobilitou pacientů, kteří udávají menší bolestivost a menší tvorbu hematomů. Avšak jako každá jiná operační technika, není ani tato spojena se 100% úspěšností a 0% rizikovostí. Výsledky je nutno zhodnotit v delších časových intervalech, což nám též ukládá protokol studie, která dosud není uzavřena.
MUDr. L. Hnátek
Chirurgické odd. Nemocnice ATLAS a.s.
Tř. T. Bati 5135
760 01 Zlín
Zdroje
1. Harnoss, B. M. Pilot study – Treatment of varicose veins using thermal occlusion. Martin-Luther-Hospital, Berlion, June, 2004.
2. Weiss, R. A., Weiss, M. A. Controlled radiofrequency endovenous occlusion using a unuque radiofrequency catheter under duplex guidance to eliminate saphenous varicose vein reflux: a 2-year follow-up. Dermatol. Surg., 2002; 38–42.
3. Lurie, F., Creton, D., Eklof, B., Kabnick, L. S., Kistner, R. L., Pichot, O., et al. Prospective randomized study of endovenous radiofrequency obliteration (closure procedure) venous ligation and stripping in a selected patient population (EVOLVeS Study). J. Vasc. Surg., 2003; 38 : 207–214.
4. Rautio, T., Ohinmaa, A., Perala, J., Ohtonen, P., Heikkinen, T., Wiik, H., et al. Endovenou obliteration versus conventional stripping operation in the treatment of primary varicose veins: a randomized controlled trial with comparison of the cost. J. Vasc. Surg., 2002; 35 : 958–965.
5. Wagner, W. H., Levin, P. M., Cossman, D. V., Lauterbach, S. R., Cohen, J. L., Farber, A. Early experience with radiofrequency ablation af the greater saphenous vein. Ann. Vasc. Surg., 2004; 18 : 42–47.
6. Maeseneer, M. G. Strategies to minimize the effect of neovascularization at the saphenofemoral junction after great saphenous vein surgery: an overview. Phlebology Lymphology, 2006; 4 : 207–212.
7. Gradman, W. S. Venoscopic oblitertion of varical tributaries using monopolar electrocautery. Primary report. J. Dermatol. Surg. Oncol., 1994; 20 : 482–485.
8. Politowski, M., Zelanzy, T. Complications and dificulties in eleelectrocoagulation of varices of the lower extremities. Surgery, 1966; 59 : 932–934.
9. Watts, G. T. Endovenous diatermy destruction of internal saphenous. Br. Med. J., 1972; 4 : 53.
10. Puggioni, A., Kalra, M., Carmo, M., Mozes, G., Gloviczki, P. Endovenous laser therapy and radiofrequency ablation of the great saphenous vein: Analysis of early efficacy and complications. J. Vasc. Surg., 2005; 42 : 488–493.
11. Schmedt, C.-G., Sroka, R., Steckmeier, S., Meisner, O. A., Babaryka, G., Hubger, K., Ruppert, V., Sadeghi-Azandaryani, M., Steckmeier Investigation on Radiofrequency and Laset (980nm) Effects after Endoluminal Treatment of Saphenous Vein Insufficiency. E. J. Vasc. Surg., 2006; 32 : 318–325.
12. Mumme, A., Olbrich, S., Barbera, L., Stücker, M. Saphenofemorales Leistenrezidiv nach Stripping der Vena saphena magna: technischer Fehler oder Neovaskularisation? Phlebologie, 2002; 4 : 38–41.
13. Leitlinien der Deutschen Gesellschaft für Phlebologie (DGP), der Deutschen Gesellschaft für Gefäßchirurgie, des Berufsverbandes der Phlebologen e.V. und der Arbeitsgemeinschaft der niedergelassenen Gefäßchirurgen Deutschlands e.V.; Zuletzt aktualisiert am 13. 11. 2006
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Co přináší NOTES?Článek Recenze
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2007 Číslo 11- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Chirurgie a chirurg v roce 2007
- Zápis z jednání schůze výboru ČCHS dne 6. 9. 2007
- Co přináší NOTES?
- Endoluminální radiofrekvenční ablace křečových žil
- Využití měření tlaků v karpálním tunelu během operace syndromu karpálního tunelu
- Perkutánní vs. otevřená sutura subkutánní ruptury Achillovy šlachy
- Zápis z jednání schůze výboru ČCHS dne 6. 9. 2007
- Laparoskopická tubulizace žaludku – sleeve gastrectomy – další možnost bariatrické restrikce příjmu stravy u morbidně obézních jedinců
- Zápis z jednání schůze výboru ČCHS dne 6. 9. 2007
- Falešná akutní pseudoobstrukce tlustého střeva
- Zápis z jednání schůze výboru ČCHS dne 6. 9. 2007
- Přední luxace humeru komplikovaná trombózou arteria axillaris – kazuistika
- Zápis z jednání schůze výboru ČCHS dne 6. 9. 2007
- Omentoplastika ako súčasť komplexného riešenia postpneumonektomického empyému s veľkou bronchopleurálnou fistulou
- Zápis z jednání schůze výboru ČCHS dne 6. 9. 2007
- Kolorektální karcinomy v Japonsku
- Recenze
- Hemoroidopexe neboli staplerová operace hemoroidů podle Longa z pohledu Evidence Based Medicine
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Falešná akutní pseudoobstrukce tlustého střeva
- Perkutánní vs. otevřená sutura subkutánní ruptury Achillovy šlachy
- Laparoskopická tubulizace žaludku – sleeve gastrectomy – další možnost bariatrické restrikce příjmu stravy u morbidně obézních jedinců
- Endoluminální radiofrekvenční ablace křečových žil
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



