-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Fulminantní akutní pankreatitida
Fulminant Acute Pancreatitis
Introduction:
Fulminant acute (FAP) and subfulminant pancreatitis (SFAP) represent the latterly defined subgroup within the severe acute pancreatitis (SAP) with rapidly progressing organ failure (OF) and multi-organ failure MOF high level of lethality and poor effect of both conservative and surgical treatment.Aim and Methods:
Analysis of indigenous set of patients diagnosed with SAP, particularly with FAP and SFAP, and comparison of data with the literature. Retrospectively prospective study of data collected over the period 2003 to 2007.Results:
Mild form of AP (MAP) 128 p., etiology %: biliary/alcohol/other – 52/36/12; SAP 106 p., etiology %: biliary/alcohol/other – 51/41/9; ESAP 21 p. i.e. 20 % of SAP, aetiology %: biliary/alcohol/other – 3/27/39. Age: MAP/SAP/ESAP – 43.2/45.8/46.1. Lethality %: MAP/SAP/ESAP: 0/19/71.5 % (i.e. 78.5 % of all deaths of TAP. ESAP 21 p., FAP 6 p., SFAP 15 p. FAP/SFAP: M/F 3/3 or 11/4, age 44.5 (17-81) or 46.8 (25-73). FAP etiology: 1x biliary, 1x alcohol, 4x ?; SFAP: 6x biliary, 5x alcohol, 4x ?. FAP: 4x severe hypercholesterolemia or hypertriglyceridemia, SFAP dtto 3x. FAP lethality: 83%, SFAP: 67%. Mean survival rate: FAP 4.1 d., SAP 9.2 d. FAP treatment: conservative 3 p., surgical 3 p., hemoelimination 2 p. SFAP treatment: conservative 9 p., surgical 6 p (reoperated 92% of all surgically treated, 7x on average), hemoelimination 8 p.Discussion:
Mortality prediction especially in FAP and SAP – progression and early occurrence of organ failure and its dynamics, existence of organ failure at the time of patient’s admission and its rapid deterioration. Action of age, comorbidity and aetiology: insufficient data for meta-analysis; difference between ESAP and LAP has no statistic importance. Indigenous set of patients proves incidence, progression and lethality in FAP and SFAP, demonstrates higher incidence of hyperlididemia and hypercholesterolemia in FAP (60%) compared to SFAP with far more frequent biliary or alcohol aetiology. Among FAP, SAP and LSAP no age-dependent differences were proved. Absolute dominance of organ failure symptoms, suspicion to infected necrosis rather rarely expressed. Differences in prognosis in relation to applied treatment – either conservative or surgical (FAP surgery 50%, SFAP surgery 60%) were not observed. In section severe destructive findings in pancreas and its vicinity as well as extensive organ lesions were observed.Conclusion:
Our own results are in concord with the results of other studies. It appears pretty useful to search for further ESAP predicting factors within meta-analytical studies. Intensive resuscitation care since the admission is a necessity, despite that, particularly in FAP, the results are unfavourable; surgical treatment has higher impact in SFAP than in AP, where often is ultimum refugium only.Key words:
acute pancreatitis – fulminant acute pancreatitis
Autoři: Z. Krška; J. Šváb
Působiště autorů: Podpora grantu IGA MZ 8830-4. ; I. chirurgická klinika 1. LF UK a VFN v Praze, přednosta: prof. MUDr. Zdeněk Krška, CSc.
Vyšlo v časopise: Rozhl. Chir., 2009, roč. 88, č. 10, s. 563-567.
Kategorie: Monotematický speciál - Původní práce
Souhrn
Úvod:
Fulminantní akutní (FAP) a subfulminantní pankreatitida (SFAP) představuje nověji definovanou podskupinu v rámci těžké akutní pankreatitidy (SAP) s rychlým rozvojem orgánových (OF) či multiorgánového selhání (MOF), vysokou letalitou a nízkým efektem jak konzervativní tak chirurgické léčby.Cíl:
Analýza vlastního souboru pacientů (p.) se SAP, především pak FAP a SFAP a komparace s literárními zdroji.Metoda:
retrospektivně prospektivní studie období let 2003–2007.Výsledky:
Lehká forma AP (MAP) 128 p., etiologie %: biliární/alkohol/ostatní – 52/36/12. SAP 106 p., etiologie %: biliární/alkohol/ostatní – 51/41/9, ESAP 21 p. tj. 20 % z SAP, etiologie %: biliární/alkohol/ostatní – 3/27/39. Věk: MAP/SAP/ESAP 43,2/45,8/46,1. Letalita %: MAP/SAP/ESAP: 0/19/71,5 % (tj. 78,5 % ze všech úmrtí pro TAP. ESAP – 21 p.: FAP – 6 p, SFAP – 15 p. FAP/SFAP: M/Ž 3/3 resp. 11/4, věk 44,5 (17–81) resp. 46,8 (25–73). Etiol FAP: 1x biliární, 1x alkoholická, 4x?, SFAP: 6x biliární, 5x alkoholická, 4x?. FAP: 4x těžká hypercholesterolemie či hypertriglyceridemie, SFAP dtto 3x. Letalita FAP: 83 %, SFAP: 67 %. Průměrná doba úmrtí FAP 4,1 d., SAP 9,2 d. Léčba FAP: 3 p. konzervativní, 3 p. operace, 2 p. hemoeliminace. Léčba SFAP: 9 p. konzervativní, 6 p. operace (reoperace u 92 % operovaných, průměrně 7x), 8 p. hemoeliminace.Diskuse:
Prediktor mortality především u FAP a SAP – rozvoj a časný výskyt orgánového selhání. Dynamika, přítomnost orgánového selhání v době přijetí rychlá deteriorace.Vliv věku, komorbidit a etiologie: metaanalyticky chybí data – není statisticky významný rozdíl mezi ESAP a LAP. Vlastní soubor potvrzuje incidenci, průběh a letalitu u FAP a SFAP, ukazuje na vyšší výskyt hyperlididemie a hypercholesterolemie u FAP (60 %) oproti SFAP, kde častější biliární či alkoholická etiologie. Nebyl prokázán věkový rozdíl mezi FAP, SAP a LSAP. Nefrekventně vyjadřována suspekce na infikovanou nekrózu. Absolutní dominance projevů orgánového selhání. Nebyl pozorován rozdíl prognózy v souvislosti s použitou léčbou – ať již konzervativní, nebo operační (operace u FAP 50 %, u SFAP 60 %). Při sekci rozsáhlé destruktivní nálezy na pankreatu a jeho okolí a těžké orgánové léze.Závěr:
Vlastní výsledky potvrzují výsledky jiných studií.Vhodné se jeví hledání predikčních faktorů ESAP v metaanalytických studiích. Nutnost intenzivní resuscitační péče od přijetí. Přesto výsledky – především u FAP – nepříznivé, chirurgická péče má příznivější dopad u SFAP než u AP, kde často jen ultimum refugium.Klíčová slova:
akutní pankreatitida – fulminantní akutní pankreatitidaÚVOD
Akutní pankreatitida (AP) je stále závažné onemocnění spojené s některými přetrvávajícími kontroverzemi stran predestinace dalšího vývoje, průběhu a léčby. Její incidence ve srovnatelných souborech spíše mírně vzrůstá [1, 2, 3, 4]. Klinickým průběhem AP je lehká či těžká forma, přičemž v lehké formě (mild acute pancreatitis – MAP), spontánně ustupující, probíhá až v 80 %. Těžká forma (severe acute pancreatitis – SAP) je pozorována v 15–25 % případů [5, 6]. SAP představuje potenciálně fulminantní onemocnění. Na skupinu fulminantně probíhajících AP – charakterizovaných rychlým rozvojem orgánového selhání, se nyní soustřeďuje větší pozornost, ačkoliv byla zmiňována i dříve [7, 8], protože její diagnostika, léčba, průběh a prognóza jsou do jisté míry odlišné. Již v úvodu je nutné provést rozlišení a základní definici pojmů:
- Časná těžká – akutní pankreatitida (Early Severe Acute Pancreatitis – ESAP) – orgánové selhání v prvních sedmi dnech (mírné selhávání 3–4 orgánů, či selhání 2 a více orgánů) ESAP:
1. Fulminantní akutní pankreatitida (FAP).
- k rozvoji orgánového selhání dochází v prvních 72 hodinách průběhu AP
2. Subfulminantní akutní pankreatitida (SFAP )
- k rozvoji orgánového selhání dochází 4.–7. den průběhu AP
- Pozdní těžká – akutní pankreatitida (Late Severe Acute Pankreatitis – LSAP) [9–13].
MATERIÁL A METODA
Cílem sdělení je komparace vlastních výsledků a zkušeností s léčbou ESAP s literárními údaji.
Retrospektivně-prospektivní formou bylo zpracováno období 5 let 2003–2007. Vzhledem k nízkým počtům byl zvolen popis dat a nebylo možno realizovat běžné statistické metody mezi skupinami, pouze základní statistika ve skupině (podobné zkušenosti i v zahraničních zdrojích). V hodnocení tedy převládá „zkušenost experta“ (tedy pátý stupeň validity), když uvedenými stavy (FAP) se ale zabývají pouze dva chirurgové kliniky s mnohaletou zkušeností v pankreatologii a pankreatochirurgii, vyspělý tým JIPu a špičkové gastroenterologické zázemí s dvěma konzultanty pro uvedené stavy, opět s mimořádnými zkušenostmi v dané problematice, podobně jako jediný nejvíce erudovaný lékař radiodiagnostické kliniky.
Diagnostika a léčba AP probíhala v uvedeném období zcela stacionárně v plném kontextu s doporučenými zásadami [1, 3–5]. Všichni pacienti s ESAP byli sledováni a léčeni na jednotce intenzivní péče. Komplexní monitorace zahrnovala každodenně opakovaná laboratorní vyšetření, mj. včetně CRP, prokalcitoninu a případně IL-8-, bed-side monitoraci sonografickou, měření intraabdominálního tlaku a podle stavu a situace opakovaná CT vyšetření. Pacienti byli skórováni podle APACHE II a CT nálezy byly hodnoceny podle Baltazara s podrobným popisem, za účasti chirurga. Bylo sledováno pohlaví, věk, komorbidity, etiologie (včetně lipidemické a hypercholesterolemické), způsob léčby a její výsledky.
VÝSLEDKY
Výsledky jsou uvedeny v následujících třech tabulkách:
Klinický průkaz nekróz a jejich infekce byl u velmi krátkých průběhů FAP obtížně realizovatelný, diagnostika nekorelovala vždy s klinickým nálezem, podobně průkaz infekce u SFAP, kde došlo k rychlému zvratu.
Tab. 1. Přehled souboru akutní pankreatitidy (AP) Tab. 1. The acute pancreatitis (AP) group of subjects 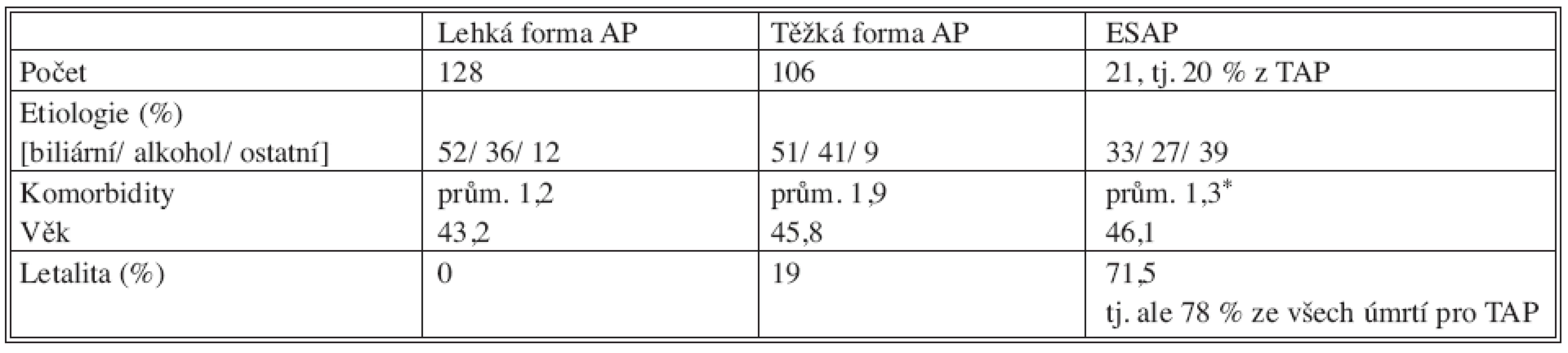
* pro vážný stav obtížně zjistitelné Průměrná doba úmrtí u FAP činila 4,1 dne, u SAP pak 9,2 dne. Nejkratší průběh byl 6 hodin u 17letého mladého muže s hereditární hypertriglyceridemií a hypercholesterolemií, bez jakékoliv další etiologie s nálezem kompletní apoplexie pankreatu na sekci.
Tab. 2. Analýza souboru ESAP Tab. 2. The early severe acute pancreatitis (ESAP) group of subjects 
Sekční nálezy u SFAP – ale především u FAP – ukázaly rozsáhlé destruktivní nálezy na pankreatu a především v závislosti na době trvání choroby pak známky těžkých orgánových lézí, opět jak u SFAP tak i FAP.
Tab. 3. Léčba ESAP Tab. 3. ESAP treatment 
Obr. 1. FAP – sekční nález, rozpad pankreatu – anamnéza 6 hodin Fig. 1. FAP – section finding, destruction of the pancreas – a 6-hour history (FAP = Fulminant acute pancreatitis) 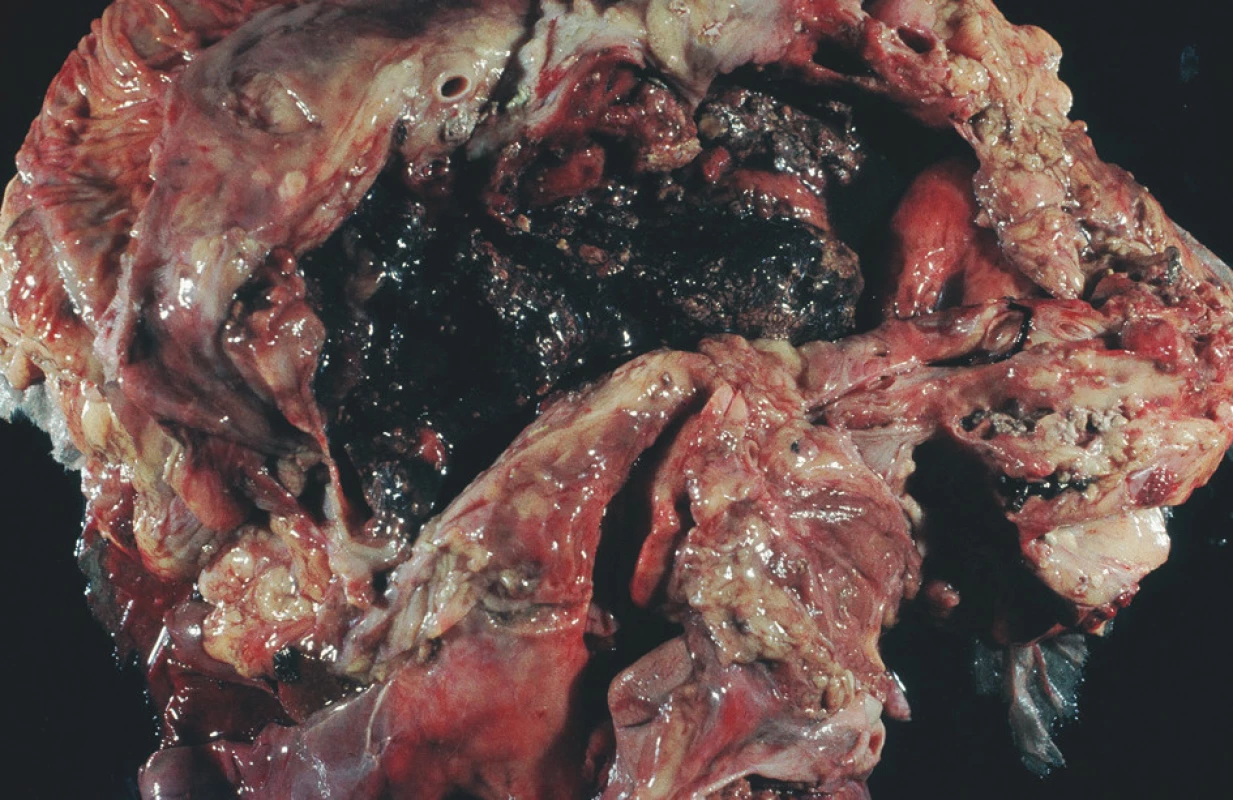
Obr. 2. FAP – sekční nález – destrukce těla pankreatu – anamnéza 28 hodin Fig. 2. FAP – section finding, destruction of the pancreatic body – a 28-hour history 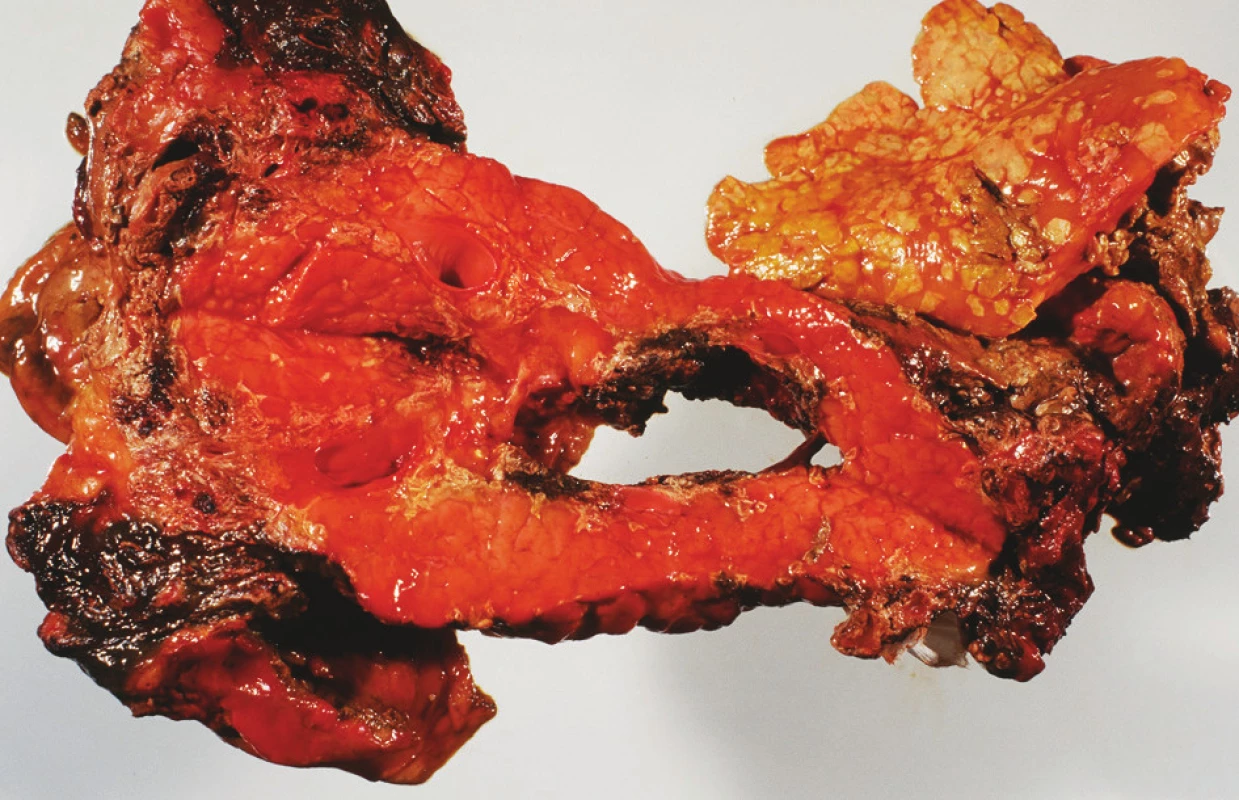
DISKUSE
Bifázický charakter průběhu morbidity a mortality u SAP je typický a souvisí patomorfologicky s výskytem orgánové dysfunkce či nekrotizující pankreatitidou [14, 15]. Mortalita SAP je vysoká a dosahuje 40 %. Právě pro mortalitu je pak typický uvedený bifázický průběh – je časná či pozdní. Za časnou mortalitu v průběhu prvního týdne jsou zodpovědná orgánová selhání při většinou sterilní nekróze. Mortalita v této fázi dosahuje 40–80 % ze všech úmrtí [1, 2, 9, 15–17].
Toto potvrzují některé práce porovnávající mortalitu prvního týdne 42–54 % s mortalitou na LSAP, která dosahuje 14–25 % [16].
Odlišný klinický průběh, některé atributy diagnostiky a kontroverze léčby, spolu s uvedenými nepříznivými výsledky, vedly v rámci stávajícího klasifikačního systému [6] k určitému vyselektování podskupiny pacientů, kde probíhá prudce AP právě v prvním období. Vznikla tak relativně nová klinická podskupina AP-ESAP s podskupinami SFAP a FAP. Pojem fulminantní pankreatitida se v malých souborech a v několika literárních sděleních objevuje jistě již před Atlantskou klasifikací [24, 25], systematičtěji je však popisována a podrobněji je sledována a monitorována až v posledních letech [9, 11–13, 16], [18–20]. V některých sděleních se velmi nefrekventně objevuje pod synonymy foudroyantní AP, těžká destruktivní AP či „apoplexie pankreatu“.
Procentuální zastoupení nejen ESAP, ale vůbec poměr lehké a těžké formy se v jednotlivých zdravotnických zařízeních odlišuje. Nejméně příznivé poměry stran SAP, především pak ESAP jsou v nemocnicích terciární sféry, kde je v těchto skupinách díky transferům větší počet „více“ nemocných pacientů a výsledky jsou obtížně komparabilní s plošnými údaji o chorobě jako takové. Proto je v jednotlivých udávaných údajích vždy určité a někdy i poměrně široké rozpětí dat. Aktuálně jsou akceptována tato:
- 80 % AP představuje lehká forma
- 15–30 % AP představuje SAP
- ESAP tvoří 9–15 % ze všech SAP
- FAP tvoří 20–30 % z ESAP
- SFAP tvoří 70–80 % z ESAP
- Akutní pankreatitida má letalitu 10–25 %
- Těžká akutní pankreatitida má letalitu až 40 % (15–60 %)
- FAP – má letalitu 90 % (70–93 %)
- EAFP – má letalitu 70-75 %
- LSAP – má letalitu 20–30 %
- ESAP je u AP zodpovědná za 40–80 % úmrtí pro AP [1–6, 9–23]
Ve fázi prvních dnů průběhu AP se zřejmě nestačí uplatnit vliv všech komplikací z pankreatické nekrózy. Přesto podle některých multivariantních analýz však právě přítomnost extenzivní pankreatické nekrózy (proto zřejmě historicky pojem „rychlá, kompletní apoplexie pankreatu“) je zodpovědná za rozvoj intraktabilního orgánového selhání. Proto tato nekróza – vzácněji diagnostické rozpaky, jsou ve skupině FAP nejčastější indikací k chirurgické intervenci (až 89 %) zatímco u SAFP pak v 60 % [11], což opět jen ukazuje na rychlost a agresivitu změn při FAP a snahu ovlivnit všemi prostředky faktory vyvolávající foudroyantně probíhající orgánové selhání [1–3]. Je však nutno podotknout, že průkaz a konsekvence nekróz jsou u hyperakutních průběhů hůře prokazatelné a hodnotitelné [18, 20–24]. I doporučovaná verifikace případné infekce nekrózy má vyšší průkaznost ve větším odstupu od počátku onemocnění [1, 3, 4, 6]. Nález případné infekce nekrózy je relativně nízký (okolo 20 %) a neliší se mezi FAP a SFAP [16].
K rizikovým faktorům rozvoje FAP či SFAP jistě patří vyšší APACHE score při přijetí, dále přítomnost již počínajícího orgánového selhání. Prediktorem mortality se nejeví přítomnost respiračního, kardiovaskulárního či renálního selhání jako takového, ale časnost a rychlost jejich nástupu a dále situace, kdy APACHE II skóre je vyšší než 14 [9]. Rizikovost věku a komorbidit není hodnocena jednotně, přesto věk patří i podle našich zkušeností (zřejmě ve vazbě na komorbidity) k rizikovým faktorům [12] a komorbidity jsou obsaženy přímo či nepřímo ve skórovacích systémech [12, 16, 20]. Mírný vzestup věku u ESAP oproti MAP či LSAP byl nalezen i v našem souboru.
Diskutovanou otázkou je predikce faktorů vyvolávajících ESAP. Vazba některých z nich, (když v malých souborech samotně nebyly potvrzeny jako významné predikátory ESAP) s některými dalšími rizikovými faktory (např. biliární etiologie a hepatální insuficience) může být riziková [12, 20, 25].
V našem souboru ESAP jsme nalezli vyšší podíl pacientů s již primární hypertriglyceridemií či hypercholesterolemií, většinou špatně korigovanou či neléčenou a tudíž výrazně vysokými laboratorními parametry. Na základě vlastní zkušenosti – ne však literárně potvrzené – se nám tato skutečnost nenalezená jinak u lehkých a nalezená jen minimálně a v nižších hladinách u LSAP jeví jako potenciálně riziková. Hledání rizikových faktorů však naráží na celkově těžký stav pacienta, validitu některých dat a vyšetření rychle se měnících při fulminantním průběhu [24].
Respirační selhání se vyskytuje u pacientů se SAP, ale především u ESAP, až v 90 %, kardiovaskulární selhání v 86 %, renální v 50 %. U 91 % pacientů se rozvíjí MOF.
Akceptovaným dominujícím a definičním markerem pro FAP je přítomnost OF vyššího stupně nebo MOF v průběhu 72 hodin. Jedná se tedy o dvě kritéria – časový faktor a intenzita rozsah orgánové léze. MOF je u FAP 3x častější než u LSAP [9, 13, 15, 21, 25].
Rychlý rozvoj OF si vynucuje urychlené zahájení intenzivní péče na k tomu určených jednotkách. Terapie je adekvátní stavu a je cílená ke korekci – případně prevenci – OF. Terapie probíhá při kompletní monitoraci se zavedením kombinovaných katetrů, monitoraci intraabdominálního tlaku, podle nálezu veno-venózní hemofiltraci. Včasná intubace může mít krom sanace respirační insuficience i preventivní a léčebný význam stran případného abdominálního kompartementu [1, 3–5, 19, 20].
Včasné nasazení hemofiltračních metod v našem souboru SFAP bylo spojeno s vyšším přežitím než bez nich, či při jejich pozdním nasazení, jedná se ovšem o zkušenost, při statisticky nezhodnotitelných souborech.
Bed side monitorace (sonografie) je jen pomocná směrem ke zpřesnění rozsahu dutinových výpotků či využitelná k měření některých tlakových parametrů. Bezprostředně dostupným musí být komplexní laboratorní zázemí a erudované CT zázemí. Načasování vyšetření je individuální, vážící se jak ke kontrole, tak především změnám stavu [1, 3, 5, 19, 20].
Zdůrazňujeme vlastní zkušenost velmi rychlého vzniku masivního pankreatického exsudátu u všech ESAP.
Případná chirurgická léčba ESAP je – jak již bylo uvedeno – zaměřena na operační revize a drenáže. Hlavními důvody nízkého počtu výkonů, především u FAP, je velmi nepříznivý stav při multiorgánovém selhání či jeho rychlá progrese, představující vysoké riziko chirurgického výkonu. Obecná zkušenost z operativy těchto stavů mluví jen o malém úspěchu [1, 8, 9, 21].
Tato zkušenost je i naší, především u FAP. U SFAP je pak příznivější s větším počtem reoperací v odstupu, indikovaných ale již pro komplikace pankreatické nekrózy.
Hlavními faktory zodpovědnými za mortalitu u AP jsou tedy orgánové selhání a pankreatická nekróza. V časné fázi je příčinou již diskutované orgánové selhání při většinou sterilní nekróze, v pozdní (15–25 % úmrtí) je příčinou sepse při infikované nekróze a perzistenci nebo rozvoji nového orgánového selhání, když rozsah a infekce nekrózy jsou determinantami orgánového selhání a letality [23].
Naše vlastní zkušenost s ESAP potvrzuje vysokou letalitu této skupiny, pohybující se v literatuře i v našem malém souboru okolo 90 % [9, 18, 21, 23].
Podobně je ve srovnání s LSAP i vysoká letalita ve skupině SFAP. Oproti skupině FAP je však letalita nižší, což je zřejmě dáno přece jen nižším stupněm počáteční agresivity choroby. Vzhledem k tomu, že je někdy obtížné stanovit časové parametry začátku onemocnění, či je tento méně přesně stanoven, nebo někdy i SFAP a FAP splývají v hodnocení, objevují se pro FAP a SFAP v některých odkazech nepříliš rozdílné hodnoty parametrů letality [9, 12, 21, 23].
Nevýznamný není ani faktor ekonomický, když náklady na léčbu těžké AP jsou enormně vysoké a blíží se jak u přeživších, tak u zemřelých 90 000 euro [10].
ZÁVĚR
Fulminantní akutní spolu se subfulminantní pankreatitidou představují relativně novější pojmy podskupin v rámci časné těžké akutní pankreatitidy. Je charakterizována rychle progredujícím orgánovým a multiorgánovým selháním v prvních dnech průběhu s vysokou pravděpodobností letální prognózy navzdory intenzivní léčbě. Nepříznivé výsledky jsou jak při chirurgické, tak konzervativní léčbě, když chirurgická je někdy zvažována jen jako ultimum refugium. U subfulminantní formy je využití chirurgie směrem k sanaci nekróz racionálnější, spočívá většinou v revizi a drenážích, často opakovaných. Studium je zaměřeno na hledání rizikových predikčních faktorů letality. Většina ze zatím prověřovaných jsou ale nespecifické. Ke specifickým patří přítomnost orgánového selhání v době přijetí a jeho dynamika.V literatuře chybí metaanalýza souborů. Nejtěžší formy patří jak v diagnostice, tak v konzervativní či chirurgické péči, do rukou vysoce erudovaných jednotek a odborníků.
Prof. MUDr. Zdeněk Krška, CSc.
I. chirurgická klinika 1. LF UK a VFN
budova K
U Nemocnice 2
128 08 Praha 2
e-mail: krskaz@vfn.cz
Zdroje
1. Werner, J., et al. Management of acute pancreatitis: from surgery to interventional intensive care. Gut, 2005, 54, 426–436.
2. Secknus, R., Mossner, J. Incidenz und Prevalenz Veranderungen der akuten und chronischen Pankreatitis. Chirurg, 2000, 71, 249–252.
3. Gurusamy, K. S., Farouk, M., Tweedie, J. H. UK guidelines for the management of acute pancreatitis. Gut, 2005, 54(9): 1344–1345.
4. Takada, T., et al. JPN Guidelines for the management of acute pancreatitis. J. Hepatobiliary Pancreat. Surg., 2006; 13(1): 2–60.
5. Uhl, W., et al. IAP guidelines for the surgical management of acute pancreatitis. Pancreatology, 2002, 2, 565–573.
6. Bradley, E. L. A clinically based classification system for acute pancreatitis.Summary of the International symposium on acute pancreatitis. Arch. Surg., Atlanta, 1992, 1993, 128, 586–590.
7. Osingol, S. L., et al. . Klin. Khir., 1982, 11, 38–40.
8. Kivilaakso, E., et al. Resection of the pancreas for acute fulminant pancreatitis. Surg. Gynecol. Obstet, 1981, 152(4): 493–498.
9. Sharma, M., Banerjee, D., Garg, P. K. Characterization of newer subgroups of fulminat and subfulminant pancreatitis associated with a high early mortality. Am. J. Gastroenterol., 2007, 102(12): 2688–2695.
10. Lilja, H. E., et al. Utilization of intenzive care unit resources in severe acute pancreatitis. JOP, 2008, 8, 9(2), 179–184.
11. Werner, J. Fulminant pancreatitis – surgical point of view. Praxis, 2006, 95(48), 187–189.
12. Kong, L., et al. Clinical characteristics and prognostic factors of severe acute pancreatitis. World J. Gastroenterol., 2004, 10(22), 3336–3338.
13. Adler, G. Fulminant pancreatitis – internal point of view. Praxis, 2006, 95(48), 1882–1886.
14. Carnoval, A., et al. Mortality in acute pancreatitis: is it an early or a late event? JOP, 2005, 6(5), 438–444.
15. Beger, H. G., Rau, B. M. Severe acute pancreatitis: Clinical course and management. World J. Gastroenterol., 2007, 13(38), 5043–5051.
16. Isenmann, R., Rau, B., Beger, H. G. Early severe acute pancreatitis: characteristics of a new subgroup. Pancreas, 2001, 22(3), 274–278.
17. Gloor, B., et al. Late mortality in patiens with severe acute pancreatitis. Br. J. Surg., 2001, 88, 274–278.
18. Bosscha, K. et al. Fulminant acute pancreatitis and infected necrosis: results of open management of the abdomen and „planned“ reoperations. J. Am. Coll. Surg., 1998, 187(3), 255–262.
19. Kaufmann, P., et al. Intensive care management of acute pancreatitis: recognition of patiens at high risk of developing severe or fatal complications. Wien Klin. Wochenschr., 1996, 108(1), 9–15.
20. Sun, Z. X., Juany, H. R., Zhou, H. Indwelling catheter and konservative measures in the treatment of abdominal compartment syndrome in fulminant acute pancreatitis. World J. Gastroenterol., 2006, 12(31), 5068–5070.
21. Mofidi, R., et al. Association of early systematic inflammatory response, severity of multiorgan dysfunction and death in acute pancreatitis. Br. J. Surg., 2006, 93, 738–744.
22. Talamini, G., et al. Risk of death from acute pancreatitis. Int. J. Pancreatol., 1996, 16, 15–24.
23. Garg, P. K., et al. Association of extent and infection of pancreatic necrosis with organ failure and death in acute necrotizing pancreatitis. Clin. Gastroenterol. Hepatol., 2005, 3, 159–166.
24. Bhattacharya, S., et al. Severe acute pancreatitis : Clinical course and management. World J. Gastroenterol., 2007, 13(38), 504–5051.
25. Halonen, K. I., et al. Predicting fatal outcome in the early phase of severe acute pancreatitis by using novel prognostic models. Pancreatology, 2003, 3(4), 309–315.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Jednejme uvážlivě a rozumně
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2009 Číslo 10- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Jednejme uvážlivě a rozumně
- Primární tumor mozku jako vzácná příčina akutního subdurálního hematomu
- Klinická komparativní studie výsledků terapie poranění zubu čepovce
- Spontánní pneumotorax – management, terapie
- Fulminantní akutní pankreatitida
- Současný pohled na chirurgickou léčbu divertikulární choroby
- Divertikl lokalizovaný na mezenteriální straně jejuna jako příčina perforační peritonitidy – kazuistika
- Řešení obrovských ventrálních hernií
- Ultrazvukové vyšetření u lůžka kriticky nemocného v chirurgii
- Peroperační diagnostika ischemie střeva za použití fluoresceinu a ultrafialového světla
- Eroze acetabula po cervikokapitální náhradě kyčelního kloubu. Klinicko-biomechanická studie
- Minimálně invazivní dlahová osteosyntéza (MIPO) zlomenin diafýzy humeru
- K 80. narozeninám plk. v.v. prof. MUDr. Bohumila Konečného, CSc.
- Zemřel primář MUDr. Miloslav PEXA
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Spontánní pneumotorax – management, terapie
- Současný pohled na chirurgickou léčbu divertikulární choroby
- Minimálně invazivní dlahová osteosyntéza (MIPO) zlomenin diafýzy humeru
- Řešení obrovských ventrálních hernií
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



