-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Ruptúra izolovanej aneuryzmy a. iliaca communis u vysoko rizikového pacienta – kazuistika
Rupture of the Common Illiac Artery Isolated Aneurysm in a High Risk Patient – A Case Review
Rupture of isolated aneurysm of common iliac artery is a relative seldom finding in vascular surgery. Nowadays are in therapy of this severe conditions used conventional as well as endovascular procedures. Our case report document, that in high risk patients with convenient anatomical conditions endovascular therapy is a safe and effective therapy, that can reduce mortality of these patients.
Key words:
rupture of isolated common iliac artery aneurysm – endovascular therapy – intraoperativ sonography
Autori: M. Beňo; Sager. P.; J. Hatzl
Pôsobisko autorov: KKH Landshut-Achdorf, SRN, prednosta: Dr. med. J. Hatzl
Vyšlo v časopise: Rozhl. Chir., 2011, roč. 90, č. 10, s. 554-557.
Kategória: Kazuistika
Súhrn
Ruptúra izolovanej aneuryzmy a. iliaca communis patrí medzi zriedkavé nálezy v cievnej chirurgii. V súčasnosti sa v terapii týchto závažných stavov používajú konvečné ako aj endovaskulárne operačné postupy. Naša kazuistika dokumentuje, že u rizikových pacientov s vhodnými anatomickými pomermi je endovaskulárna terapia bezpečná a efektívna metóda, ktorá dokáže redukovať mortalitu týchto pacientov.
Kľúčové slová:
ruptúra izolovanej aneuryzmy iliakálnej tepny – endovaskulárna terapia – peroperačná sonografiaÚVOD
Medzi aneuryzmy AIC sa radia rozšírenia iliakálnych tepien s priemerom väčším ak 2 cm [1]. V cca. 10–15 % sprievádzajú aneuryzmy iliakálnych tepien aneuryzmy abdominálnej aorty [2]. Izolované aneuryzmy A. iliaca communis sú však zriedkavé a často náhodné nálezy v cievnej chirurgii. Na celkovom počte intraabdominálnych aneuryzmiem sa podieľajú 2–7 % [3]. Zatiaľčo riziko ruptúry aneuryziem AIC s priemerom menším ako 3 cm je nízke, je riziko ruptúry aneuryziem s priemerom medzi 3–4 cm cca 4–6% a aneuryziem s priemerom nad 4 cm viac ako 10 % ročne [3, 4].
Spontánne ruptúry aneuryziem AIC sú tiež zriedkavou záležitosťou s rovnakou mortalitou ako rupturované aneuryzmy abdominálnej aorty. V ojedinelých prípadoch sú v literatúre popisované aj prípady iliako-enterických (tenké črevo) a veľmi zriedka iliako-vezikálnych fistúl (močový mechúr) [1, 2]. V terapii aneuryziem AIC sa v súčasnosti uplatňuje klasická chirurgická terapia z extraperitoneálneho alebo transabdominálneho prístupu [2, 4] ako aj endovaskulárna terapia pomocou stentgraftou (lineárne stentgrafty, ZBIS, sandwich technique) u pacientou s vhodnou anatómiou [5, 6]. V našej kazuistike popisujeme prípad pacienta na antikoagulačnje terapii Warfarínom (Marcumar) s ruptúrovanou aneuryzmou AIC, ktorý vzhľadom na vhodné anatomické pomery, celkový stav a komorbiditu bol úspešne riešený endovaskulárnou terapiou.
KAZUISTIKA
V decembri roku 2010 bol sanitkou na centrálny príjem našej nemocnice (KKH Landshut-Achdorf) privezený pacient, ktorý sa sťažoval na výrazné bolesti brucha v oblasti podbruška. Pacient bol v čase prijmu spontánne dýchajúci s príznakmi cirkulačnej instability, začínajúceho hemoragického šoku a začínajúcimi poruchami vedomia. Vzhľadom na uvedenú symptomatológiu bolo urýchlene realizované kontrastné CT abdomenu s diagnózou ruptúrovanej izolovanej aneuryzmy pravej spoločnej iliakálnej tepny, masívnym krvácaním do retroperitonea s prevalením hämatómu aj do brušnej dutiny.
Vzhľadom na to, že sa jednalo o pacienta ktorý bol v našej nemocnici už predtým ošetrovaný, bolo možné z počítačového systému získať základné anamnestické údaje o sprievodných ochoreniach pacienta. Jednalo sa o 80-ročného pacienta s koronárnou chorobou srdca, so stavom po infarkte prednej steny srdca a implantácii koronárneho stentu, poruchami rytmu – chronickou fibriláciou predsiení na antikoagulačnej terapii warfarínom, poruchami metabolizmu lipidou a arteriálnou hypertenziou.
V dôsledku šoku a hypoxie bol pacient ešte pred CT vyšetrením intubovaný, bol zavedený centrálny venózny katéter. Bola zahájená substitaúcia tekutín, krvi, krvných derivátov – 8x transfúzia krvi, 12x FFP (fresch frozen plasma), 2x trombocytárny koncetrát za účelom stabilizácie cirkulácie a hemokoagulačnych parametrov. Po overení diagnózy bol pacient urýchlene prevezený na operačnú sálu, kde bola pre hypotenziu a výraznú adipositu pacienta pod sonografickou kontrolou realizovaná punkcia pravej spoločnej femorálnej tepny, bol zavedený 7Fr. Sheet do AIE s vodiacim drôtom retrográdne až do aorty. Retrográdna angiografia cez Sheet potvrdila ruptúru aneuryzmy pravej spoločnej iliakálnej tepny s prestupom kontrastnej látky do retroperitonea. Následne v dôsledku mierneho coilingu A.iliaca externa a za účelom stabilizácie, bol zavedený stiff drôt po ktorom nasledovala implantácia balón-expandibilného stentgraftu. (Advanta V12) v rozsahu spoločnej iliakálnej tepny bez nutnosti uzáveru pravej vnútornej iliakálnej tepny. Kontrolná angiographia cez sheet potvrdila kompletnú exklúzia aneuryzmy iliakálnej tepny bez známok presakovania. Po endovaskulárnej intervencii nasledovala laparoskopická kontrola dutiny brušnej s odsatím krvi a krvných koagúl so zavedením drenáže do oblasti Douglasu. Bol zavedený suprapubický katéter s možnosťou monitorovania intrabdominálneho tlaku. Doba kompletnej exklúzie aneuryzmy od začiatku operácie bola 19 minút a celková doba operácie spolu s laparoskopickou exploráciou a drenážou brušnej dutiny bola 47 minút.
Po operácii bol pacient preložený na JIS. V pooperačnom priebehu došlo k výraznému nárastu intrabdominálneho tlaku so známkami multiorgánového zlyhávania – akútnym hepatorenálny syndrómom a poruchou oxygenácie. Preto bola po 8 hodinách od prvej operácie realizovaná po úprave hemokoagulačných parametrov otvorená explorácia retroperitonea s odstránením masívneho hämatómu a drenážou. V dôsledku nutnosti prologovanej intubácie bola realizovaná perkutánna dilatačná tracheotómia. Pre zlyhávanie obličiek s počiatočnou anúriou a nárastom renálnych parametrou bola potrebná 6x dialýza. 24 dní po operácii bola v dôsledku bilaterálnych opuchov nôh realizované ultrasonografické vyšetrenie venózneho systému s nálezom obojstranných trombózy hlbokého žilového systému v oblasti v. iliaca externa – v. femoralis superficialis. Pre nález bilaterálnych trombóz ako aj pre fibriláciu predsiení bola znova započatá antikoagulačná terapia nízkolekulárnym heparínom. V ďalšom priebehu došlo k stabilizácii pacienta, ktorý bol po 30 dňoch pobytu na JIS preložený na kliniku cievnej chirurgie, kde nasledovala postupná mobilizácia a odstránenie katétrov. Rany sa zahojili per primam. Počiatočná atónia čreva kompletne ustúpila. V dôsledku pretrvávajúcej poruchy vyprázdňovania močového mechúra bolo realizované vyšetrenie urológom s potvrdením obštrukčného adenómu prostaty. Pacient bol v stabilnom stave po 44 dňoch preložený na urologické pracovisko za účelom doriešenia stavu s následným nástupom na rehabilitačnú kliniku. Pacient sa po 6 mesiacoch v dobrom stave predstavil na kontrolné cievne vyšetrenie, pri ktorom bola zistená kompletná priechodnosť stentgraftu bez známok presakovania, migrácie, alebo stenózy.
Obr. 1. Ruptúrovaná aneuryzma AIC na CT angiografii Fig. 1. Ruptured aneurysm of common iliac artery on CT – angiography 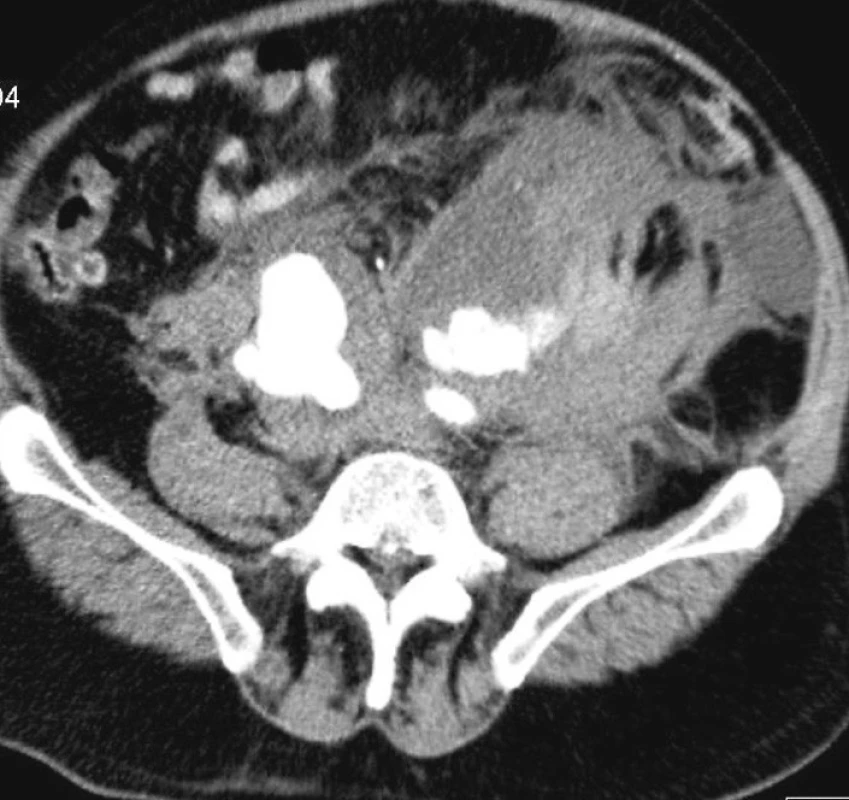
Obr. 2–4. Premostenie aneuryzmy pomocou balón expandibilného stentgraftu Fig. 2–4. Exclusion of the aneurysm with balloon expandable stent graft 
DISKUSIA
Napriek zriedkavým nálezom izolovaných aneuryziem spoločných iliakálnych tepien je ruptúra týchto aneuryziem rovnako závažná ako ruptúra aneuryzmy abdominálnej aorty. Odborných prác týkajúcich sa ruptúrovaných izolovaných aneuryziem iliakálnych artérii [7, 8, 11] je málo. Okrem spontánnych ruptúr sú popisované aj ruptúry aneuryziem AIC v rámci aneuryzmatického ochorenia aorto-iliakálnej etáže, ako aj ruptúry po riešení endovaskulárnou terapiou v dôsledku distálneho endoleaku pri prítomnosti aneuryzmy AIC a dilatácii distálnej landing zone [6, 7].
Na našom pracovisku bola v roku 2010 riešená operačne izolovaná aneuryzma spoločnej iliakálnej tepny 3x. Vo všetkých prípadoch sa jednalo o aneuryzmy s priemerom väčším ako 3 cm. Aneuryzma bola 2x riešená pomocou endovaskulárnej terapie (1x pomocou custom made ZBIS Stentgraftu) a 1x konvenčnou operáciou z extraperitoneálneho prístupu. Ruptúra sa vyskytla len v prípade uvedeného pacienta.
Naša kazuistika poukazuje na možnosti riešenia týchto závažných stavov pomocou endovaskulárnej terapie u vhodných pacientov. Podľa našich skúseností vie byť endovaskulárna terapia u týchto pacientov rovnako efektívna ako konvenčná otvorená exklúzia aneuryzmy z extra alebo transperitoneálneho prístupu a je zvlášť vhodná u rizikových a polymorbídnych pacientov v urgentných prípadoch [8, 9, 10].
V našom prípade sa navyše jednalo o pacienta na antikoagulačnej terapii, ktorého vstupné hemokoagulačné vyšetrenie potvrdilo Quickov čas na úrovni 23 % čiže účinnej antikoagulačnej terapie. Skorá úprava hemokoagulačných parametrov do operácie u uvedeného pacienta by nebola možná a následná otvorená operácia by zvýšila riziko ďalších krvných strát. Vzhľadom na nízku zrážavosť došlo pravdepodobne aj tak k masívnej exsanguinácii do retroperitonea ako aj do brušnej dutiny. Len vďaka rýchlemu prevozu pacienta do nemocnice, fundovanému prístupu anesteziológov, rýchlemu predoperačnému a operačnému priebehu bola možná stabilizácia pacienta a skrátenie doby trvania hemoragického šoku, ktorého doba trvania spolu s vekom pacientov patria k rozhodujúcim faktorom ovplyvňujúcich mortalitu pacientov [7, 10].
Pri punkcii obzvlášť adipóznych pacientov a v akútnych prípadoch (v našom prípade navyše tepna vzhľadom na hypotenziu pacienta nebola ani palpovateľná) sa nám osvedčilo použitie sonografického prístroja, ktorý sa stal neodkladnou súčasťou nášho operačného sálu. Využitím kvalitného sonografického prístroja s funkciou triplexnej sonografie ako aj s využitím kontrastných látok (CEUS) je možná rýchla a kontrolovaná punkcia tepny. Podľa našich skúseností u zaškoleného personálu peroperačné využitie a príprava triplexnej sonografie neznamená predĺženie predoperačnej prípravy alebo operačnej doby. Kvalitná sonografia v rukách cievneho chirurga sa tak stala neodkladnou pomôckou na cievnochirurgických a hybridných operačných sálach pri zložitejších punkciách, retrogádnych rekanalizáciách, peroperačných navigáciách vodiacich drôtov, peroperačných kontrolách rekonštrukčných cievnych výkonov, implantácii stentgraftov ako aj u pacientov s poruchami renálnyh funkcii, u ktorých by použitie väčšieho množstva kontrastnej látky znamenalo zhoršenie renálnych parametrov.
ZÁVER
Naša kazuistika ukazuje akú dôležitú rolu zohráva endovaskulárna terapia u vhodných vysoko rizikových pacientov. V súčasnosti je taktiež jasné, aké dôležité je materiálové vybavenie pracoviska, edukácia a zdokonaľovanie cievnych chirurgov a operačného personálu v endovaskulárnych technikách. Je veľmi pravdepodobné, že postupným technickým zdokonaľovaním v budúcnosti endovaskulárne postupy do značnej mieri nahradia konvečné operačné postupy. Len endovaskulárne vzdelaný cievny chirurg može indikovať a realizovať terapiu v súlade so súčasnými odporúčaniami svetových cievnochirurgických spoločností.
MUDr. Maroš Beňo
Marschall. Str. 7
84028 Landshut
SRN
e-mail: mbeno69@yahoo.com
Zdroje
1. Haimovici, H. Retroperitoneal approach to iliac arteries, Haimovici‘s Vascular surgery., Principles and Techniques. 3rd ed. Norwalk, Appleton and Lange, 1989, s 251–257.
2. Heberer, G., van Dongen, R. J. A. M. Arterielle Aneurysmen. Gefässchirurgie, Springer Verlag, 1987, 2004, s. 305–322.
3. Huang, Y., Gloviczki, P., Duncan, A. A., Kalra, M., Hoskin, T. L., et al. Common iliac artery aneurysm:Expansion rate and results of open surgical and endovascular repair. J. Vasc. Surg., 47, 2008, s. 1203–1211
4. Yamamoto, H., Yamamoto, F., Ishibashi, K., Liu, K. X., Yamaura, G., Chida, Y., Motokawa, M., Tanaka, F. Long-term outcomes of open surgical repair for ruptured iliac aneurysm. Ann. Vasc. Surg., 6, 2011, s. 740–747.
5. Uberoi, R., Tsetis, D., Shrivasteva, V., Morgan, R., Belli, A. M. Standard of practice for the interventional management of isolated iliac artery aneurysms. Cardiovasc. Intervent. Radiol., 1, 2011, s. 3–13.
6. Plaza-Martinez, A., Gómez-Palonés, F., Zarogozá-Garcia, J. M., Martinez-Parreňo, C., Airaies-Bolaňos, B., Ortiz, M. Endovascular treatment of ruptured iliac aneurysm previously excluded. Ann. Vasc. Surg., 6, 2009, 785–786.
7. Hechelhammer, L., Rancic, Z., Pfiffner, R., Mayer, D., Meier, T., Lachat, M., Pfammatter, T. Midterm outcomes of endovascular repair of ruptured isolated iliac artery aneurysms. J. Vasc. Surg., 5, 2010, s. 1159–1163.
8. Yadav, J. S., Sachar, R., Casserly, I. P. Aortic, iliac and common femoral intervention. Manual of Peripheral Vascular Intervention. Lippincott Williams and Wilkins, 2005, s. 214–229.
9. Hua, H. T., Cambria, R. P., Chuang, S. K., Stoner, M. C., Kwolek, C. J., et al. Early outcomes of endovascular versus open abdominal aortic aneurysm repair in the National Surgical Quality Improvement Program-Private sector (NSQIP-PS). J. Vasc. Surg., 41, 2005, s. 382–389.
10. Dillavou, E. D., Muluk, S. C., Makaroun, M. S. Improving aneurysm-related outcomes: Nationwide benefits of endovascular repair. J. Vasc. Surg., 43, 2006, s. 446–452.
11. Cookson, D., Raza, Z. Ballon – expandable Stent Graft Repair of Ruptured iliac aneurysm. Vasc. Endovascular Surg., 45, 2011, s. 462–466.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článek Adenomyomatóza žlučníku
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2011 Číslo 10- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Hodnocení prognózy těžké sekundární peritonitidy
- Pozdní chirurgická konverze po endovaskulární léčbě aneuryzmatu břišní aorty
- Ruptúra izolovanej aneuryzmy a. iliaca communis u vysoko rizikového pacienta – kazuistika
- Adenomyomatóza žlučníku
- Klinické výsledky operačního řešení acromioclaviculární luxace se suturou a bez sutury vazů
- Leiomyosarkom stěny dolní duté žíly (kazuistika)
- Akutní apendicitis – přehled současných poznatků
- Ojedinělý případ dlouhodobé průchodnosti axillo-bipopliteálního bypassu – kazuistika
- Porovnání mikčních, sexuálních a defekačních poruch u žen v aktivním věku po zlomeninách pánve typu B a C
- Chirurgické řešení komplikací divertikulózy jejuna
- Recidivujúce infekcie močových ciest ako jediný príznak cudzieho telesa gatrointestinálneho traktu pri divertikulóze
- Krvácanie do hrubého čreva spôsobené ruptúrou pseudoaneuryzmy arterie lienalis komplikujúcej pankreatickú pseudocystu
- Traumatická atlantoaxiálna rotačná fixácia u dieťaťa
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Adenomyomatóza žlučníku
- Akutní apendicitis – přehled současných poznatků
- Klinické výsledky operačního řešení acromioclaviculární luxace se suturou a bez sutury vazů
- Chirurgické řešení komplikací divertikulózy jejuna
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy





