-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Chirurgická léčba akromioklavikulární luxace: Tahová cerkláž versus hákovitá dlaha
Surgical treatment of acromioclavicular dislocation: Tension band wiring versus hook plate
Introduction:
The aim of the prospective randomized study was to compare tension wire cerclage and hook plate in the treatment of AC dislocation, primarily from the viewpoint of functional and radiological results.Method:
The cohort comprised 80 patients with acute acromioclavicular (AC) dislocation of types 3, 4 and 5 of Rockwood classification. The diagnosis was based on the clinical (disfiguration and instability) and radiographic examination (AP and stress radiograph). Forty patients were treated with tension band wiring (TBW) and another 40 with a hook plate (HP). Evaluation was performed during one year after the surgery based on radiographs and the Constant score.Results:
The mean Constant score 3 months after the surgery was 84 points for TBW and 88 points for HP. One year after the surgery, the result was the same in both groups: 93 points. In HP group the score increased from 56 to 78 points between 2 and 4 weeks from the surgery. In 71 cases the postoperative position of the AC joint and implant was assessed as correct. Malposition of Kirschner wires was recorded in 6 cases and horizontal widening of the AC joint in 3 cases. Redislocation of up to 50−100% of the width of acromion was shown by radiograph in 4 TBW patients (10%) and in 5 HP patients (13%). A visible osteolysis of the distal surface of acromion was found in 83% of patients with HP. Complications were recorded in 30% of TBW patients and in 5% of HP patients.Conclusion:
Based on radiological and clinical results assessed 3 months and 1 year after the surger, the hook plate and tension band wiring are comparable treatment methods for AC dislocation. The hook plate is associated with a lower complication rate and allows earlier full weight bearing and mobility than tension wire cerclage. In TBW we recommend to remove the implant after 8 weeks; 6 weeks are in our view too short a period for the healing of soft tissues. In HP it is suitable to remove the hardware by 3 months due to potential subacromial irritation and pressure-induced osteolysis.
Autori: M. Tuček; A. Chochola; MUDr. Václav Vaněček; K. Bušková
Pôsobisko autorov: Klinika ortopedie 1. LF UK a ÚVN Praha přednosta: prof. MUDr. J. Bartoníček, DrSc.
Vyšlo v časopise: Rozhl. Chir., 2015, roč. 94, č. 10, s. 437-444.
Kategória: Monotematický speciál - Původní práce
Súhrn
Úvod:
Cílem prospektivní randomizované studie bylo porovnání tahové cerkláže a hákovité dlahy při léčbě AC luxací, především z hlediska funkčních a radiologických výsledků.Metoda:
Soubor tvořilo 80 pacientů s akutní akromioklavikulární (AC) luxací typu 3, 4 a 5 Rockwoodovy klasifikace. Diagnóza byla stanovena na základě klinického (defigurace a instabilita) a rtg vyšetření (AP a zátěžové rtg). Tahovou cerkláží (TC) bylo ošetřeno 40 pacientů a hákovitou dlahou (HD) rovněž 40 pacientů. Hodnocení bylo prováděno v průběhu jednoho roku po operaci na základě rtg snímků a Constant score.Výsledky:
Constantovo skóre 3 měsíce od operace činilo průměrně u TC 84 bodů a u HD 88 bodů. Po 1 roce od operace byl výsledek shodně 93 bodů u obou skupin. V souboru HD se hodnota skóre zvýšila mezi 2 a 4 týdny od operace z 56 na 78 bodů. V 71 případech bylo pooperační postavení AC kloubu a implantátu hodnoceno jako správné. U 6 případů jsme nalezli malpozici Kirschnerových drátů a ve 3 případech horizontální rozšíření AC kloubu. Redislokace v rozsahu 50–100 % šíře kosti akromia byla na rtg snímku patrná u 4 pacientů (10 %) ze skupiny TC a u 5 pacientů (13 %) ze skupiny HD. Viditelnou osteolýzu distální plochy akromia jsme nalezli u 83 % pacientů s HD. Komplikace jsme zaznamenali u 30 % pacientů s TC a u 5 % pacientů s HD.Závěr:
Hákovitá dlaha i tahová cerkláž jsou srovnatelnými metodami při léčbě AC luxace hodnocené radiologicky a klinicky po 3 měsících a 1 roce od operace. Hákovitá dlaha má nižší počet komplikací a umožňuje časnější plnou zátěž a hybnost než TC. U TC doporučujeme odstranění implantátu za 8 týdnů, dobu 6 týdnů považujeme za příliš krátkou pro zhojení měkkých tkání. U HD je vhodné odstranění do 3 měsíců vzhledem k subakromiálnímu dráždění a tlakové osteolýze.Klíčová slova:
akromioklavikulární luxace − tahová cerkláž − hook plateÚVOD
Operační léčba akromioklavikulární (AC) luxace je předmětem neustálých diskuzí, a to nejen z hlediska indikací, ale i volby optimální operační metody. Těch lze nalézt v literatuře několik desítek [1−9].
Tahová cerkláž byla u nás zavedena na počátku 70. let minulého století a několik desetiletí používána jako metoda volby. Za nevýhodu této techniky bylo považováno omezení pohybu paže nad horizontálu po dobu 6 až 8 týdnů, tj. do odstranění implantátů, a častá prominence Kirschnerových (K) drátů.
Tyto nevýhody měla eliminovat tzv. hákovitá dlaha (hook plate) vycházející z principu Balserovy dlahy z r. 1976 [4,10−11]. Tato dlaha umožňuje dynamickou stabilizaci AC kloubu pomocí háku podvlečeného pod akromion. Po počátečním nadšení se objevily kritické články upozorňující na osteolýzu spodní plochy akromia způsobené tlakem háku.
Cílem této studie je srovnání obou technik, jejich výhod i komplikací.
METODA
V letech 2009−2013 probíhala na našem pracovišti prospektivní randomizovaná studie technik tahové cerkláže (TC) a hákovité dlahy (HD). Do souboru byli zařazeni pacienti s akutní AC luxací, operovaní do 7 dnů od úrazu, kteří byli pravidelně kontrolováni minimálně 1 rok.
Soubor pacientů: Základní soubor tvořilo 80 pacientů. Tento základní soubor byl na základě randomizace rozdělen na skupinu 40 pacientů ošetřených tahovou cerkláží a skupinu 40 pacientů ošetřených hákovitou dlahou. Detailnější charakteristiky jednotlivých souborů jsou uvedeny v tabulce (Tab. 1).
Tab. 1. Charakteristika souboru a přehled výsledků Věk, extrakce kovů a Constant score (CS) prezentovány jako průměrná hodnota a rozmezí. Tab. 1: Characteristics of the patient cohort and overview of results Age, hardware extraction and Constant score (CS) presented as mean values and ranges. 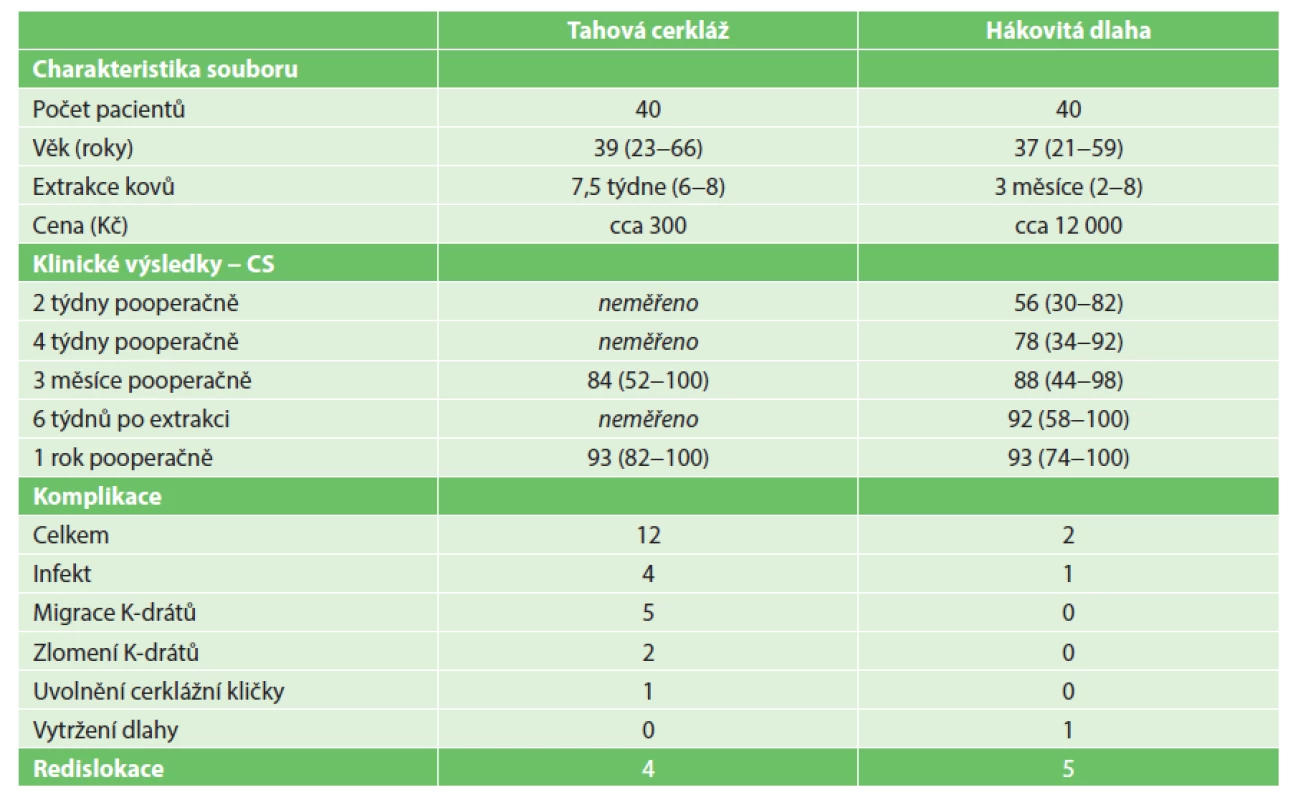
Metoda: Diagnóza a indikace k operačnímu výkonu byla stanovena na základě klinického a především rtg vyšetření. Při klinickém vyšetření jsme aspexí hodnotili konfiguraci AC kloubu, palpačně vertikální a horizontální instabilitu laterálního klíčku.
Rtg vyšetření: Vždy začínalo AP snímkem celého ramenního pletence. Při dislokaci laterálního klíčku proximálně o více než 1,5 šířky kloubního konce klíčku jsme poranění hodnotili jako typ 5 Rockwoodovy klasifikace, a tedy indikaci k operačnímu výkonu [12]. V případě dislokace v rozmezí 50–100 % šířky jsme doplnili rtg snímky v zátěži pro rozlišení typu 3 a 5. Jako typ 4 jsme hodnotili ta poranění, kde na rtg snímcích v zátěži došlo k dislokaci o 100–150 % šíře akromia se současným rozšířením kloubní štěrbiny v horizontálním směru a s klinicky zřejmou předozadní instabilitou laterálního klíčku.
Indikace: Pacientům s typem 4 a 5 byla po zvážení celkových a lokálních podmínek doporučena jako metoda volby operace, pacientům s typem 3 byla dána možnost výběru, tj. buď TC, nebo HD (Obr. 1). Pokud pacient souhlasil s operací, typ metody ovlivnit nemohl. Ta byla určena podle pořadí pacienta ve studii, tj. lichý vs. sudý. Všechny pacienty ve studii odoperovalo osm zkušených lékařů.
Obr. 1. Správné zavedení implantátů: a – tahová cerkláž, b – hákovitá dlaha. Fig. 1: Correct insertion of implants: a – tension wire cerclage, b – hook plate 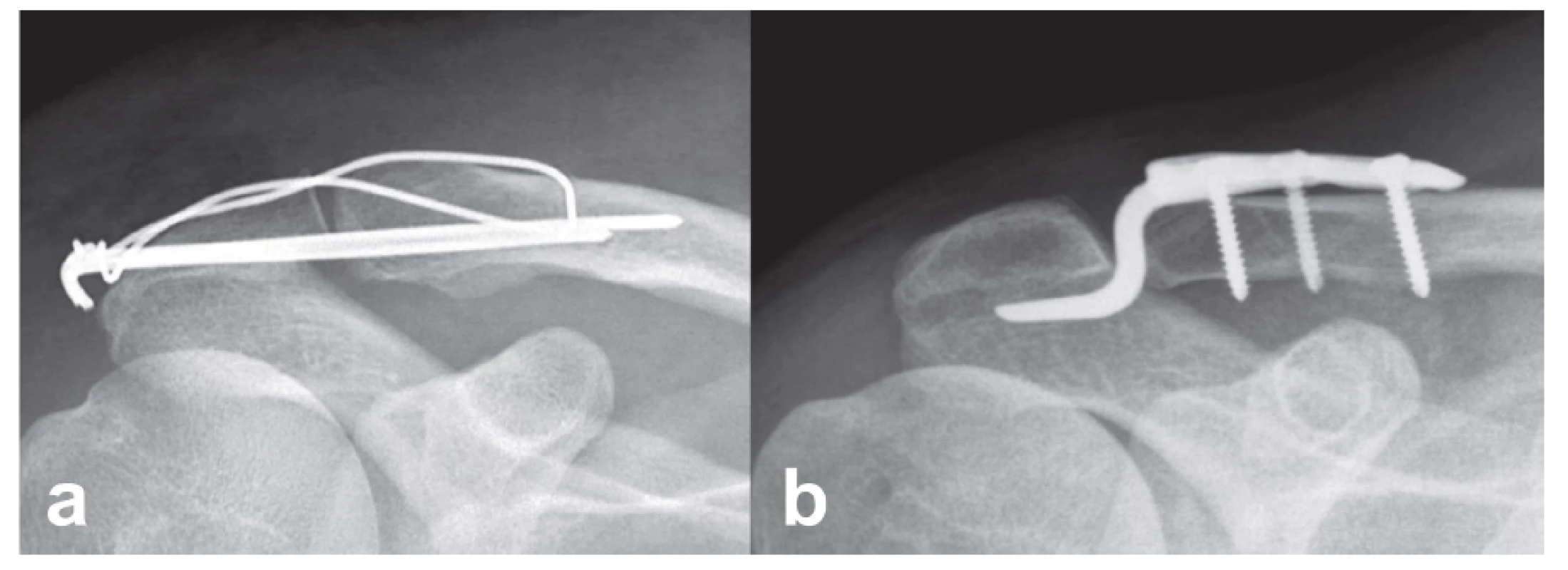
Operační technika: Obě techniky byly prováděny v poloze plážového křesla z podélného přístupu v délce přibližně 5 cm a za kontroly rtg zesilovače. Během preparace kloubu jsme postupně hodnotili stav dynamických stabilizátorů (delto-trapezová fascie), kloubního pouzdra AC kloubu, artikulačních ploch laterálního klíčku a akromia, kloubního disku a samozřejmě stav lig. coracoclaviculare (CC). Bohužel ne vždy byly všechny tyto nálezy popsány v operačním protokolu.
Prvním krokem operace bylo založení jednoho až dvou vstřebatelných stehů do obou pahýlů CC vazu. Discus articularis jsme extirpovali pouze v případě výrazných degenerativních změn. Reponovaný AC kloub jsme stabilizovali K-drátem a na rtg zesilovači zkontrolovali správnost postavení. Dále se postup lišil podle prováděné metody.
V případě tahové cerkláže jsme zavrtali druhý K-drát, a to paralelně s předchozím, a následně dokončili montáž založením drátěné kličky. Tu jsme nedotahovali na maximum, aby nedošlo k nadměrné kompresi kloubních ploch. Důraz byl kladen především na správné zavedení K-drátů, a to jak přes AC kloub, tak do laterálního klíčku.
U techniky hákovité dlahy (3,5 mm LCP clavicle hook plate Synthes®) jsme pod akromion zasunuli hák dlahy s nejnižším možným offsetem a dlahu fixovali do klíčku dvěma až třemi kortikálními nebo zamykacími šrouby. Poté jsme za rtg kontroly vyzkoušeli pohyb v ramenním kloubu.
U obou technik následovalo opatrné dotažení stehů založených do CC vazu a ve většině případů i rekonstrukce dynamických stabilizátorů.
Pooperační péče: Pacientům ošetřeným TC byla končetina fixována v Gilchristově ortéze a bylo jim povoleno šetrné cvičení s omezením rozsahu pohybu do horizontály a maximální zátěží končetiny 2 kg. Po extrakci kovů, tj. 6 až 8 týdnů od operace, následovala aktivní rehabilitace bez limitace rozsahu pohybu s plnou zátěží po 3 měsících od úrazu.
Pacienti ošetření HD měli pooperačně končetinu fixovánu šátkovým závěsem do odeznění akutních bolestí. Po zhojení operační rány, tj. po dvou týdnech, byla zahájena aktivní rehabilitace limitovaná pouze bolestí. Extrakce dlahy byla u 29 pacientů provedena 3 měsíce, ve 4 případech 2 měsíce po operaci. V 7 případech byl odstup delší, a to z různých osobních důvodů, nejdéle však 8 měsíců po operaci. Sportovní zátěž byla doporučována až po vynětí dlahy, s výjimkou profesionálních sportovců.
Kontroly: Pacienti v obou souborech byli kontrolováni po 2 týdnech, 3 měsících a 1 roce od operace, u HD ještě 4 týdny po operaci a 6 týdnů po extrakci dlahy (Tab. 1). Rtg kontroly byly pooperačně prováděny po 2 a 6 týdnech, 3 měsících a 1 roce, u hákovité dlahy ještě 6 týdnů po extrakci dlahy. Zátěžové rtg snímky jsme u obou souborů prováděli 6 týdnů po extrakci implantátů a 1 rok od operace. Kontrola 3 měsíce od operace u TC vychází na 6 týdnů po extrakci.
Hodnocení: V obou souborech jsme klinické výsledky hodnotili pomocí Constantova skóre ve 3 měsících a 1 roce od operace [13]. V souboru pacientů ošetřených HD bylo hodnoceno Constantovo skóre (CS) i za 2 a 4 týdny po operaci, u TC nebylo časné hodnocení prováděno pro indikované omezení hybnosti a zátěže. V souboru HD jsme dále navíc sledovali aktivní elevaci končetiny 4 týdny po operaci a impingement testy (Hawkins, Neer, Jobe, Cypriax, Apley) před extrakcí implantátu.
Na rtg snímcích jsme v obou souborech hodnotili správné a neměnné postavení implantátu a AC kloubu. V souboru HD jsme navíc sledovali osteolýzu akromia při háku dlahy. Za pozitivní nález byla považována jakákoli viditelná změna jeho spodního reliéfu nebo projasnění okolo háku dlahy (Obr. 2).
Obr. 2. Osteolýza akromia kolem háku dlahy: a – mírná osteolýza 3 měsíce od operace, b – změna spodního reliéfu akromia po extrakci dlahy, c – korespondující ohlazení háku dlahy (šipky). Fig. 2: Osteolysis of acromion around the plate hook: a – mild osteolysis 3 months after the surgery, b – change in the inferior contour of the acromion after plate extraction, c – corresponding abrasion of the plate hook (arrows). 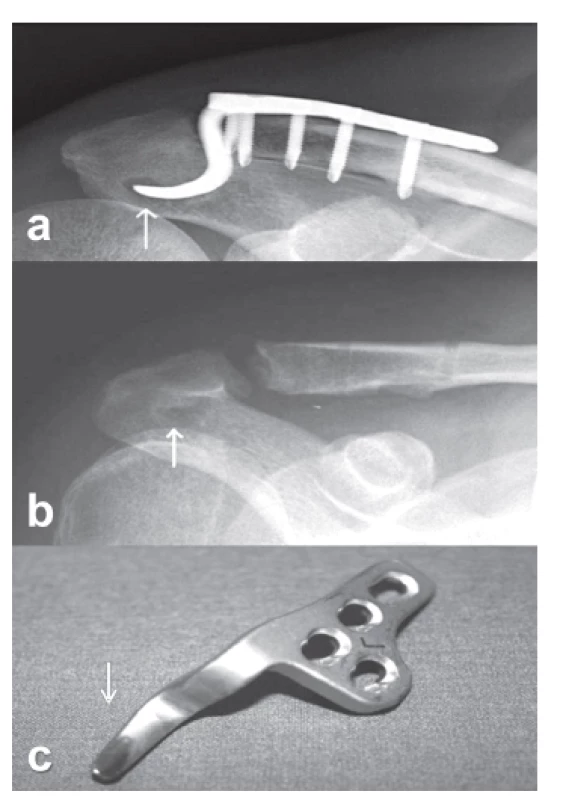
Za komplikace léčby jsme považovali ranou infekci, selhání ostesyntézy (migrace, vytržení či zlomení K-drátů, uvolnění cerklážní kličky a vylomení dlahy) a redislokaci AC kloubu o více než polovinu šíře akromia po odstranění implantátu.
VÝSLEDKY
Přehled výsledků je uveden v Tab. 1.
Constant score: Ve 3 měsících od operace činilo u skupiny tahové cerkláže průměrně 84 bodů a u skupiny hákovité dlahy 88 bodů. Po 1 roce od operace byl výsledek shodně 93 bodů u obou skupin. V souboru hákovité dlahy se hodnota skóre zvýšila mezi 2 a 4 týdny od operace z 56 na 78 bodů. Během 6 týdnů po extrakci se jeho hodnota ještě zlepšila o 4 body (z 88 na 92).
Hákovitá dlaha: Rozsah aktivní elevace končetiny měsíc od operace činil průměrně 140°. Přítomnost dvou a více pozitivních impingement testů při klinickém vyšetření byla před extrakcí dlahy zaznamenána u 15 pacientů (38 %). Po extrakci dlahy ustoupily obtíže u 13 pacientů, ve 2 případech byli pacienti léčeni pod obrazem subakromiální burzitidy obstřikem a rehabilitací s postupnou remisí.
Radiologické výsledky: Hodnotili jsme zavedení implantátů a postavení v kloubu po operaci a konečné radiologické výsledky rok po operaci.
Rtg nález po operaci: V 71 případech bylo pooperační postavení AC kloubu a implantátu hodnoceno jako správné. V 6 případech jsme nalezli malpozici implantátu (K-drátů) a ve 3 případech horizontální rozšíření štěrbiny AC kloubu, vždy u typu Rockwood 5 (Obr. 3, 4).
Obr. 3. Horizontální rozšíření AC skloubení u hákovité dlahy: a – AC luxace typ Rockwood 5, b – horizontální rozšíření štěrbiny AC kloubu na pooperačním rtg, c – přetrvávající rozšíření štěrbiny AC kloubu 6 týdnů po extrakci dlahy, ale bez vertikální redislokace. Fig. 3: Horizontal widening of the AC joint with the use of hook plate: a – AC dislocation of Rockwood type 5, b – horizontal widening of the AC joint line based on postoperative radiograph, c – persisting widening of the AC joint line 6 weeks from plate extraction, however, without vertical redislocation. 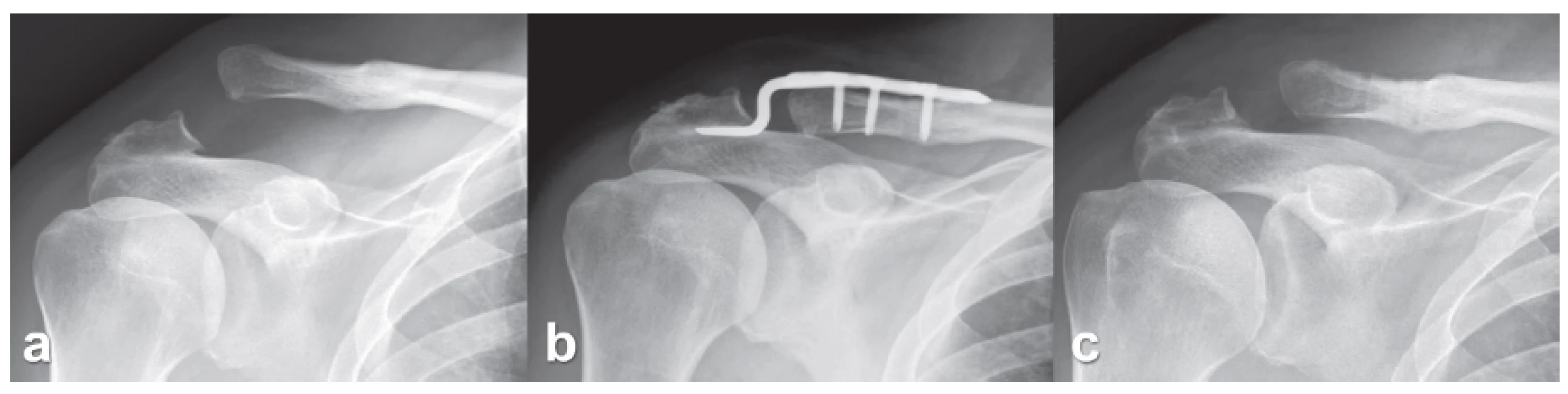
Obr. 4. Horizontální rozšíření AC skloubení u tahové cerkláže: a − AC luxace typ Rockwood 5, b − horizontální rozšíření štěrbiny AC kloubu na pooperačním rtg, malpozice K-drátů v akromiu (příliš blízko k horní ploše akromia), zavedení K-drátů nedostatečně mediálně do klíčku, tenká cerklážní klička, c − rtg 4 týdny po operaci, migrace K-drátů, jejich vytržení z akromia, redislokace AC kloubu. Fig. 4: Horizontal widening of the AC joint with the use of tension wire cerclage: a − AC dislocation of Rockwood type 5, b – horizontal widening of the AC joint line based on postoperative radiograph; malposition of K-wires in the acromion (too close to the superior surface of the acromion), insertion of K-wire insufficiently medially into the clavicle, a thin cerclage loop, c – radiograph 4 weeks after the surgery; migration of K-wires, their pulling out from the acromion, and redislocation of the AC joint. 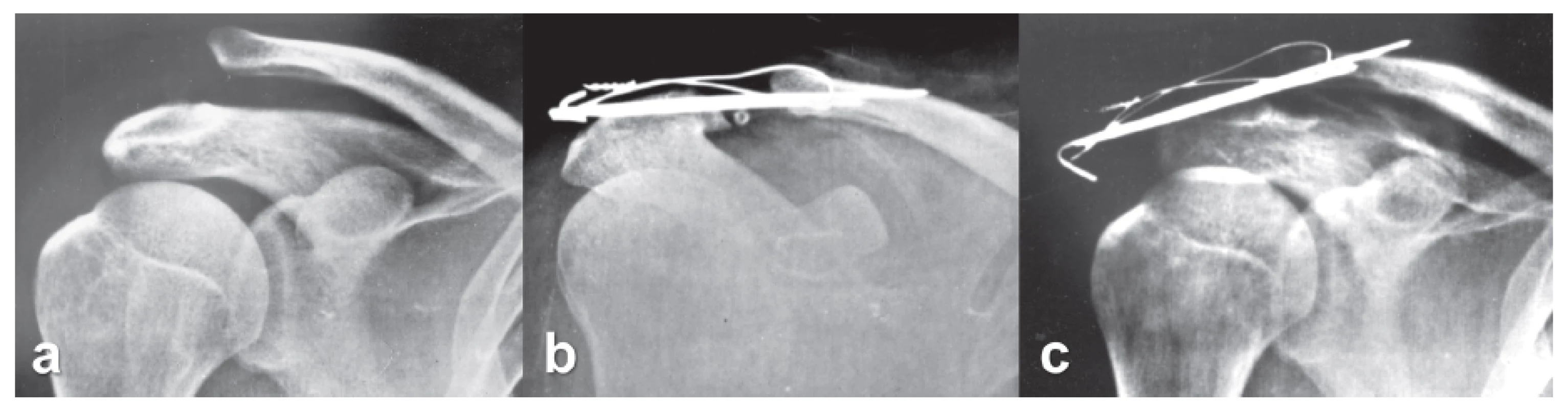
Redislokace AC skloubení: Redislokace v rozsahu 50−100 % šíře kosti akromia byla na rtg snímku patrná u 4 pacientů (10 %) ze skupiny TC a u 5 pacientů (13 %) ze skupiny HD. Změna postavení byla ve všech případech patrná na zátěžových snímcích 6 týdnů po extrakci implantátu, nezměnila se do roční kontroly a nenalezli jsme korelaci s funkčním výsledkem.
Osteolýza akromia u HD: Viditelnou osteolýzu distální plochy akromia jsme nalezli u 33 (83 %) pacientů. Rozsah uzurace byl u všech pacientů, až na jednoho profesionálního sportovce, s extrakcí do 3 měsíců malý. U 2 pacientů s delším ponecháním dlahy byl rozsah osteolýzy větší (Obr. 5). U všech pacientů došlo k vymizení uzurace spodní plochy akromia do jednoho roku po operaci.
Obr. 5. Rozvoj osteolýzy u HD v pooperačním období: a − AC luxace typ Rockwood 4, b − rtg snímek 6 týdnů po operaci, správné postavení v AC kloubu, minimální uzurace spodního povrchu akromia, nedostatečně zanořený hák pod akromion, c − rtg snímek 7 měsíců po operaci, patrná výrazná uzurace spodního povrchu akromia s malou redislokací v AC kloubu. Fig. 5: Development of osteolysis in HP in the postoperative period: a − AC dislocation of Rockwood type 4, b – radiograph 6 weeks after the surgery; correct position in the AC joint, minimal erosion of the inferior surface of acromion, the hook insufficiently inserted under acromion, c – radiograph 7 months after the surgery, visible marked erosion of the inferior surface of the acromion with a slight redislocation in the AC joint. 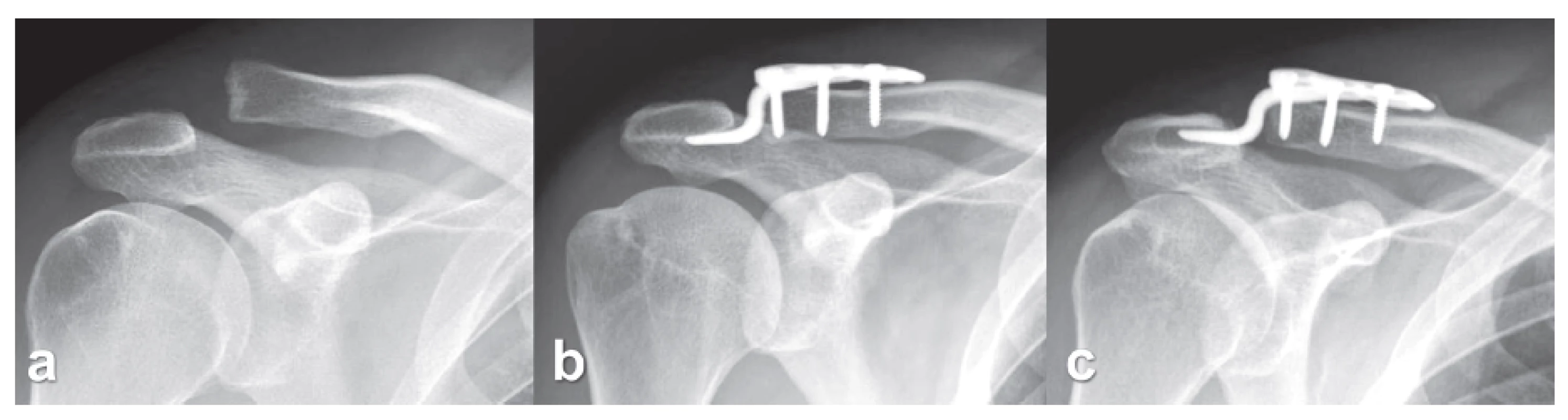
Komplikace: Celkově jsme zaznamenali komplikace u 14 pacientů (18 %), z toho u 12 pacientů (30 %) v souboru TC a u 2 pacientů (5 %) v souboru HD.
Peroperační závažnější komplikace jsme nezaznamenali.
Časné pooperační komplikace jsme zaznamenali v 6 případech. K poruchám hojení rány došlo u 5 pacientů (6 %). Ve 4 případech se jednalo o povrchový infekt u tahové cerkláže zhojený převazy a antibiotickou terapií. V 1 případě se jednalo o časný hluboký infekt hákovité dlahy řešený extrakcí dlahy, transfixací K-dráty a V.A.C. systémem, konečné CS 80 bodů. V 1 případě došlo k časné migraci K-drátů do 2týdenní kontroly o 1 cm. Nasazena byla ortéza, extrakce provedena 6 týdnů po operaci, konečné CS 88 bodů.
Pozdní komplikace vznikly u 8 pacientů (10 %). Ve 4 případech se jednalo o migraci K-drátů v intervalu (od 2 do 6 týdnů) po operaci. Ta si v 1 případě vyžádala dřívější extrakci prominujícího K-drátu s následnou redislokací o 50 %, konečné CS 92 bodů (Obr. 6). U 2 pacientů došlo ke zlomení K-drátů, řešeno extrakcí v řádném termínu, konečné CS 92 a 100 bodů (Obr. 7). U 1 pacienta jsme nalezli uvolnění cerklážní kličky bez redislokace AC kloubu, řešeno extrakcí v řádném termínu, konečné CS 96 bodů. V 1 případě došlo u hokejisty k vytržení HD z klíčku zjištěnému 10 týdnů po operaci. Stav byl vyřešen extrakcí dlahy, výsledné CS 84 bodů.
Obr. 6. Migrace K-drátu s následným selháním osteosyntézy: a − AC luxace typ Rockwood 3, b − stabilizace tahovou cerkláží, „dolní“ poloha K-drátů v klíčku, c – migrace K-drátu 4 týdny po operaci, minimální redislokace AC kloubu, d – výrazná redislokace AC kloubu po extrakci migrujícího K-drátu pro dráždění kůže. Fig. 6: Migration of K-wire with subsequent failure of internal fixation: a - AC dislocation of Rockwood type 3, b – stabilization by tension wire cerclage, “low” placement of K-wires in the clavicle, c – migration of K-wire 4 weeks after the surgery, minimal redislocation of the AC joint, d – marked redislocation of the AC joint after extraction of the migrating K-wire for skin irritation. 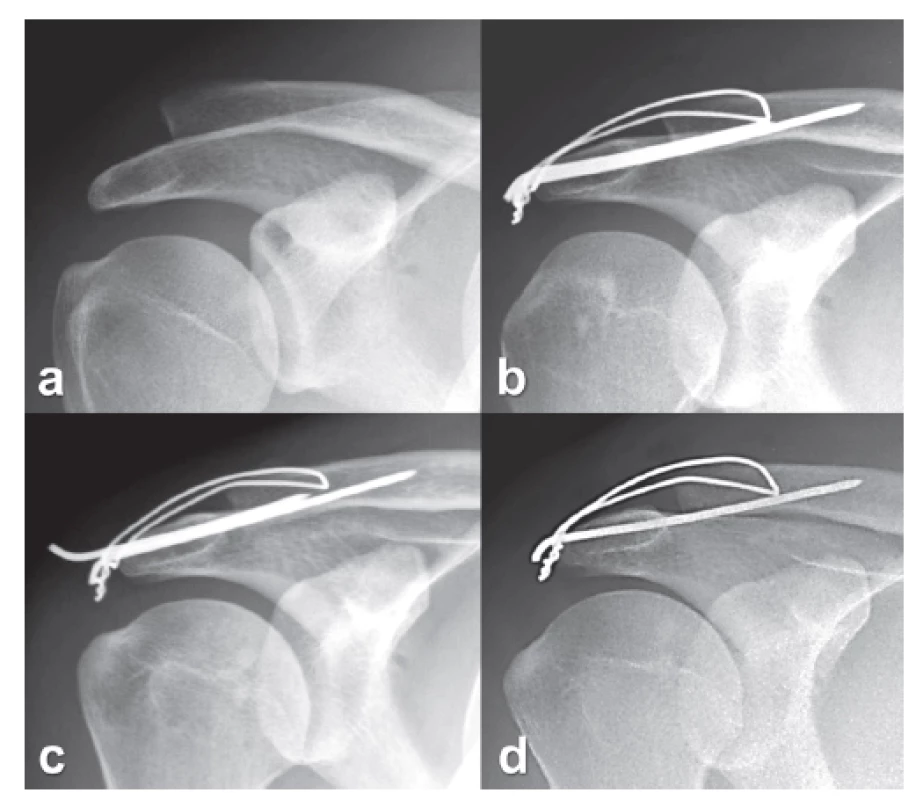
Obr. 7. Zlomení K-drátů a drátěné kličky: a − AC luxace typ Rockwood 3 u artrotického AC kloubu, b − osteosyntéza tahovou cerkláží, tenké K-dráty i drátěná klička, problematické zavedení K-drátů do akromia, c − zlomení K-drátů a přetržení drátěné kličky s malou redislokací AC kloubu 6 týdnů po operaci. Fig. 7: Breakage of K-wires and the wire loop: a − AC dislocation of Rockwood type 3 in osteoarthritic AC joint, b – internal fixation by tension wire cerclage, thin K-wires and wire loop, inadequate insertion of K-wires into the acromion, c – breakage of K-wires and the wire loop with a slight redislocation of the AC joint 6 weeks after the surgery. 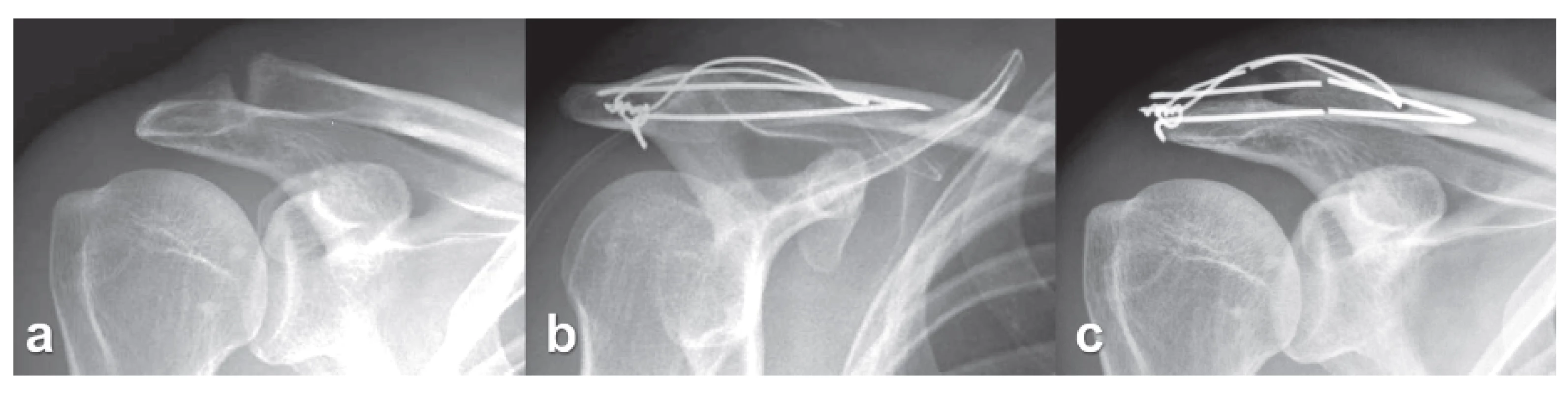
DISKUZE
Obě námi hodnocené techniky (TC a HD) dočasně fixují klíček a akromion s cílem zajistit podmínky pro zhojení AC a CC vazů i delto-trapezové fascie. Zhojení těchto anatomických struktur je základní podmínkou trvalé funkční stability [1,7,14−17]. Z tohoto pohledu není mezi oběma metodami rozdílu. Ten se objeví při posuzování technické náročnosti obou metod a jejich komplikací.
Tahová cerkláž je jednou ze standardních metod léčby AC luxací. Tato technika je v nezměněné podobě používána desítky let a při správném technickém provedení poskytuje velmi dobré výsledky [2,4,7,9,12]. Právě špatné technické provedení je příčinou relativně častých komplikací. Mezi ně patří migrace K-drátů, jejich vytržení z akromia, jejich zlomení či přetržení cerklážní kličky. Četnost těchto komplikací je uváděna v rozmezí 6–17 % [5,7,14,17–19]. My jsme u 20 % pacientů s TC zaznamenali migraci či zlomení K-drátů nebo cerklážní kličky, z nichž polovina byla doprovázena povrchovým infektem. Prevencí těchto komplikací je volba správné tloušťky drátů, jejich korektní zavedení přes akromion a kloubní štěrbinu při anatomicky reponovaném laterálním klíčku dostatečně hluboko do laterálního klíčku i zahnutí konce K-drátů do protisměru a jejich zaražení do akromia tak, aby nedošlo ke sklouznutí cerklážní kličky (Obr. 1).
Hákovitá dlaha se rozšířila v klinické praxi během posledních 15−20 let. Je to metoda technicky jednodušší, ale dražší. Za její největší přednosti jsou považovány vysoká stabilita, možnost časné zátěže a aktivní rehabilitace [5,17,20]. Většina pacientů je schopna končetinu běžně zatěžovat za 4 týdny po operaci. Někteří autoři fixují končetinu v pooperačním období na přechodnou dobu ortézou a omezují rozsah pohybu i zátěže [16,18,21]. Klinické výsledky i počet redislokací a komplikací jsou srovnatelné s našimi, a proto tato omezení považujeme za zbytečná. Četnost komplikací u HD se pohybuje do 5 % [6,7,11,21]. Tak tomu bylo i v našem souboru (2 pacienti, tj. 5 %), kde v prvním případě se jednalo o časný hluboký infekt a v druhém o vytržení dlahy po nárazu při hokeji.
Za hlavní nevýhodu HD je považováno dráždění v subakromiálním prostoru a tlaková osteolýza akromia způsobené hákem dlahy.
Dráždění háku dlahy způsobující subakromiální impingement a uzuraci akromia projevující se bolestí je zmiňováno ve všech studiích zabývajících se HD [5−7,9,12,17,18,21,22]. ElMaraghy et al. [23] provedli anatomickou studii na 15 preparátech. Zjistili, že ve 13 případech zasahoval hák do subakromiální burzy, v 9 případech byl v kontaktu se šlachou m. supraspinatus a se spodní kortikalis akromia. Jak se kontakt změní při pohybu nebo zátěži, nerozebírá.
Osteolýza akromia způsobená hákem dlahy je zmiňována ve všech námi analyzovaných studiích [5,7,17,18,21,22]. Nikdo z autorů neklasifikuje rozsah osteolytických změn, a tedy se ani nezabývá vztahem mezi rozsahem osteolýzy a stupněm subjektivních potíží. My jsme za osteolýzu považovali projasnění v okolí háku dlahy, ale i změnu distálního reliéfu akromia po extrakci dlahy, která nebyla před odstraněním patrná. Její četnost v souboru činila 83 %. Nezaznamenali jsme transakromiální erozi ani zlomeninu akromia popisované jinými autory [6,9,22]. Z uvedených důvodů bývá doporučována extrakce dlahy za 3 měsíce po operaci [6,7,11,14,16,18,22]. S tímto názorem lze na základě našich výsledků plně souhlasit.
V literatuře jsme nalezli pouze jednu studii srovnávající techniky TC a HD. Reška et al. [18] retrospektivně hodnotili soubor 40 pacientů, přesněji 35 případů AC luxace a 5 případů zlomeniny laterálního klíčku ošetřených HD a 40 pacientů s AC luxací ošetřených TC. Dobu sledování neuvedli. U HD zjistili 92 % výborných nebo dobrých výsledků, u TC výsledky neuvedli. U HD dlahy nalezli menší počet jak infekčních (1 : 7), tak mechanických komplikací (1 : 20) i menší počet redislokací po odstranění implantátu (1 : 5) oproti TC. Uzuraci akromia způsobenou HD zaznamenali u 28 % pacientů s průměrnou dobou vzniku rtg patrné osteolýzy za 21,5 týdne po operaci. U HD uvedli velmi nízký počet redislokací, tj. pouze 2,5 % ve srovnání s 12,5 % redislokací u TC.
Redislokace AC kloubu, tj. proximalizace laterálního klíčku vzhledem k akromiu po extrakci implantátu, patří mezi časté komplikace. Jejich četnost u TC, ale i u HD bývá uváděna v rozsahu 0–35 %, většinou mezi 10 a 15 % [3,7,9,18,20]. V našem souboru byl počet redislokací nepatrně vyšší (o 1 případ) u HD než u TC. Symptomatické redislokace obvykle spojené s instabilitou AC kloubu vyžadující reoperaci jsou však vzácnější. Jejich incidence se pohybuje kolem 3 % [7,9,16,19]. My jsme symptomatickou redislokaci nezaznamenali.
Podle literárních údajů nekorelují redislokace s typem operační techniky, stupněm původní dislokace, způsobem ošetření CC vazu a deltotrapezové fascie, pooperačním režimem ani s funkčním výsledkem [16,17,19,20,21]. Zda je tomu skutečně tak, je sporné a tento problém podle nás vyžaduje další studium. Minimálně diskutabilní je délka ponechání fixace. V literatuře často uváděné odstranění TC za 6 týdnů po operaci je podle našich zkušeností příliš brzo [1,2]. V současné době odstraňujeme TC v intervalu 8 až 10 týdnů po operaci. Zajímavé je i zjištění Virtanena et al. [19], kteří pozorovali, že časná ztráta redukce se může během několika let spontánně upravit do normálního postavení.
Klinické hodnocení léčby AC luxace provádí většina autorů pomocí Constantova skóre při ukončení sledování. Udávané hodnoty se pohybují v průměru kolem 90 bodů, s rozmezím 75−100 [5,7,13,17,18]. V naší studii jsme proto použili stejný bodový systém, ale zaměřili jsme se na opakované hodnocení obou technik v průběhu jednoho roku po operaci. Podobný postup jsme v literatuře nenalezli.
Průměrné hodnoty CS našeho souboru se u TC a HD ve 3 měsících lišily jen o 4 body. Za 1 rok po operaci bylo CS v obou skupinách stejné. Průběžné 3 měsíční hodnoty však svědčí pro výhodnost HD v prvních týdnech po operaci, především pro možnost plné zátěže a hybnosti, a to i přes možné dráždění okolních tkání hákem dlahy. Tento argument ve prospěch HD uvádějí i někteří autoři [6,11,15,20,21].
Při hodnocení klinických výsledků léčby AC luxace je třeba si uvědomit, že je ovlivněna řadou faktorů. Je to dáno stavem AC kloubu a ramenního kloubu již před poraněním (degenerativní změny AC kloubu či rotátorové manžety, SLAP léze atd.). Dále je to rozsah poranění nejen AC kloubu, ale i lig. coracoclaviculare a dynamických stabilizátorů (delto-pektorální fascie). Samozřejmě sem patří i korektní provedení použité techniky. Bohužel většina studií toto nebere v potaz. Málokdy je hodnocen předoperační status ramenního kloubu. Nalézt přesný popis traumatických i degenerativních změn jednotlivých výše zmíněných anatomických struktur se podaří výjimečně. Negativní vliv má hodnocení AC luxací pomocí Tossyho klasifikace, která je pro rozlišení typů a rozsahu poranění nedostatečná. [9,11,17,21]. Při stanovení CS nelze odlišit, jak ho ovlivnil stav AC kloubu a jak stav celého ramenního pletence.
Slabiny naší studie: Za nevýhody považujeme absenci některých údajů v operačním protokolu týkající se rozsahu traumatických i degenerativních změn AC kloubu a ramenního pletence, které tak nemohly být zohledněny při rozboru výsledků.
ZÁVĚR
HD i TC jsou srovnatelnými metodami při léčbě AC luxací v radiologických i klinických výsledcích po 3 měsících a 1 roce. V našem souboru jsme zaznamenali výrazně menší počet komplikací u HD než u TC (5 % vs. 30 %). Analýza rtg snímků ukázala, že většina komplikací u TC byla způsobena nepřesnou repozicí nebo nesprávným zavedením K-drátů. To ukazuje, že TC je technicky náročnější. Z ekonomického hlediska je však výrazně levnější. HD umožňuje časnou plnou hybnost i zátěž. Je však třeba pamatovat na prevenci subakromiálního dráždění a osteolýzu akromia. Proto je nutné provést extrakci HD do 3 měsíců.
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
MUDr. Michal Tuček, Ph.D.
U Vojenské nemocnice 1200
169 02, Praha 6
e-mail: michal.tucek@uvn.cz
Zdroje
1. Bartoníček J, Slavík M, Kofránek I. Akromioklavikulární kloub. Acta Chir Orthop Traumatol Czech 1985;52 : 285−96.
2. Bartoníček J, Jehlička D, Bezvoda Z. Operační léčba akromioklavikulární luxace. Acta Chir Orthop Traumatol Cech 1988;55 : 289−309.
3. Gstettner C, Tauber M, Hitzl W, et al. Rockwood type III acromioclavicular dislocation: surgical versus conservative treatment. J Shoulder Elbow Surg 2008;17 : 220−5.
4. Jäger M, Wirth CJ. Kapselbandläsionen. Stuttgart, Thieme 1978.
5. Li X, Ma R, Bedi A, Dines DM, et al. Management of acromioclavicular joint injuries. J Bone Joint Surg Am 2014;96 : 73−84.
6. Salem KH, Schmelz A. Treatment of Tossy III acromioclavicular joint injuries using hook plates and ligament suture. J Orthop Trauma 2009;23 : 565−9.
7. Tauber M. Management of acute acromioclavicular joint dislocations: current concepts. Arch Orthop Trauma Surg 2013;133 : 985−95.
8. Tossy JD, Mead NC, Sigmond HM. Acromioclavicular separations: useful and practical classification for treatment. Clin Orthop Relat Res 1963;28 : 111−9.
9. Zuckerman JD, Ianotti JP, Miniaci A, et al. Disorders of the shoulder. 3rd ed. Philadelphia, Lippincott 2014 : 205−50.
10. Balser D. Eine neue Methode zur operativen Behandlung der akromioklavikulären Luxation. Chir Prax 1976;24 : 275.
11. Gille J, Heinrichs G, Unger A, et al. Arthroscopic-assisted hook plate fixation for acromioclavicular joint dislocation. Int Orthop 2013;37 : 7−82.
12. Rockwood CA. Injuries to the acromioclavicular joint. In: Rockwood CA, Green DP (eds). Fractures in adults. 2nd ed. Philadelphia, JB Lippincott 1984 : 860−910.
13. Constant CR, Murley AH. A clinical method of functional assessement of the shoulder. Clin Orthop Relat Res 1987;214 : 160−4.
14. Bontempo NA, Mazzocca AD. Biomechanics and treatment of acromioclavicular and sternoclavicular joint injuries. Br J Sports Med 2010;44 : 361−9.
15. Carofino BC, Mazzocca AD. The anatomic coracoclavicular ligament reconstruction: surgical technique and indications. J Shoulder Elbow Surg 2010;19 : 37−46.
16. Di Francesco A, Zoccali C, Colafarina O, et al. The use of hook plate in type III and V acromio-clavicular Rockwood dislocations: clinical and radiological midterm results and MRI evaluation in 42 patients. Injury 2012;43 : 147−52.
17. Jensen G, Katthagen JC, Alvarado LE, et al. Has the arthroscopically assisted reduction of acute AC joint separations with the double tight-rope technique advantages over the clavicular hook plate fixation? Knee Surg Sports Traumatol Arthrosc 2014; 22 : 422−30.
18. Reška M, Konečný J, Kašpar M, et al. Stabilizace luxace AC skloubení a zlomenin akromiálního konce klíčku pomocí háčkové dlahy. Rozhl Chir 2013;92 : 143−150.
19. Virtanen KJ, Remes VM, Tulikoura IT, et al. Surgical treatment of Rockwood grade-V acromioclavicular joint dislocations: 50 patients followed for 15–22 years. Acta Orthop 2013;84 : 191−5.
20. Pereira-Graterol E, Álvarez-Díaz P, Seijas R, et al. Treatment and evolution of grade III acromioclavicular dislocations in soccer players. Knee Surg Sports Traumatol Arthrosc 2013;21 : 1633−5.
21. Andreani L, Bonicoli E, Parchi P, et al. Acromio-clavicular repair using two different techniques. Eur J Orthop Surg Traumatol 2014;24 : 237−42.
22. Chiang CL, Yang SW, Tsai MY, et al. Acromion osteolysis and fracture after hook plate fixation for acromioclavicular joint dislocation: a case report. J Shoulder Elbow Surg 2010;19 : 13−5.
23. ElMaraghy AW, Devereaux MW, Ravichandiran K, et al. Subacromial morphometric assessment of the clavicle hook plate. Injury 2010;41 : 613−9.
Štítky
Chirurgia všeobecná Ortopédia Urgentná medicína
Článok vyšiel v časopiseRozhledy v chirurgii
Najčítanejšie tento týždeň
2015 Číslo 10- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Antidepresivní efekt kombinovaného analgetika tramadolu s paracetamolem
-
Všetky články tohto čísla
- Poranění horní končetiny – spolupráce anatoma s klinikem
- Zlomeniny lopatky
- Kocherův přístup k loketnímu kloubu a jeho alternativy
- Přístupy k diafýze radia
- Osteosyntéza zlomenin diafýzy radia: Anatomické a biomechanické principy
- Chirurgická léčba akromioklavikulární luxace: Tahová cerkláž versus hákovitá dlaha
- Rozhledy v chirurgii
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Zlomeniny lopatky
- Chirurgická léčba akromioklavikulární luxace: Tahová cerkláž versus hákovitá dlaha
- Osteosyntéza zlomenin diafýzy radia: Anatomické a biomechanické principy
- Kocherův přístup k loketnímu kloubu a jeho alternativy
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



