-
Články
- Časopisy
- Kurzy
- Témy
- Kongresy
- Videa
- Podcasty
Algoritmus diagnostiky a léčby plicních lacerací
Diagnostic algorithm and lung laceration therapy
Lung laceration is one of the most serious nocsequences of both blunt, and penetrating trauma of the thorax. The authors described 16 cases diagnosed and surgically treated at their clinic over last five years. In about 80 % of cases, the laceration was a consequence of blunt trauma to the thorax, caused mainly by a traffic accident. In 12 patients lung laceration was part of serious polytrauma, and anatomic lung resection was necessary in one half of these cases. In contrast, all 3 cases of penetrating trauma could be treated only using sutures, or by wedgeshaped lung resection in one patient using a miniinvasive method. Postoperative complications in surviving patients were rare and operative revision was unnecessary. During or immediately after operation 4 male patients died (25 %), in all cases from multiple trauma incompatible with life. The extent of lung parenchyma damage in our group was proportional to the extent of force of the injury. Deep ruptures were in all cases a part of polytrauma. The optimal surgical method, especially in multiple and deep lacerations, seems to be various types of thoracotomy, indications for videothoracoscopy occur rarely. In the framework for the proper treatment of lung ruptures, saving procedures are preferred. Other aspects of diagnoses and therapy of lung lacerations are also discussed.
Key words:
lung laceration, thoracotomy.
Autoři: J. Vodička; J. Šafránek
; V. Špidlen; V. Třeška; J. Klečka; V. Šimánek
Působiště autorů: Clinic of Surgery, University Hospital of Plzeň ; Chirurgická klinika Fakultní nemocnice v Plzni
Vyšlo v časopise: Úraz chir. 13., 2005, č.1
Souhrn
Lacerace plíce je jedním ze závažných důsledků jak tupých, tak penetrujících traumat hrudníku. Autoři referují o 16 případech těchto poranění diagnostikovaných a operačně léčených na vlastním pracovišti v uplynulých pěti letech. Ze čtyř pětin se jednalo o následek tupého úrazu hrudníku, a to převážně v důsledku dopravních nehod. U 12 osob byla plicní lacerace součástí závažného polytraumatu, polovina z nich si vyžádala anatomickou plicní resekci. Naopak všechna tři penetrující poranění bylo možno ošetřit pouze suturou, resp. klínovitou plicní resekcí, jedenkrát s využitím miniinvazivní metodiky. Pooperační komplikace přežívajících nemocných byly řídké a nevynutily si operační revizi. Během operace či bezprostředně po ní zemřeli 4 muži (25 %), vždy pro mnohočetná poranění neslučitelná se životem. Míra poškození plicního parenchymu byla v souboru přímo úměrná velikosti zraňujícího násilí, hluboké ruptury byly ve všech případech součástí polytraumatu. Optimálním operačním přístupem, především při vícečetných a hlubokých laceracích, se jeví různé typy torakotomie, indikace pro videotorakoskopii jsou řídké. V rámci vlastního ošetření plicních ruptur se upřednostňují záchovné zákroky. Ve sdělení jsou diskutovány i další aspekty diagnostiky a léčby lacerací plic.
Klíčová slova:
lacerace plíce, torakotomie, videotorakoskopie.Úvod
Až třetina osob přijatých pro úraz do zdravotnických zařízení má nějakým způsobem poraněn hrudník. Mortalita hrudních traumat kolísá v závislosti na přidružených poraněních mezi 10 až 35 %. To jsou jistě hrozivá čísla, která budou bohužel, tak jak vidíme situaci například na našich silnicích, spíše dále narůstat. Právě dopravní nehody jsou suverénně na prvém místě mezi příčinami úrazů hrudníku, a to často velmi závažných, přicházejících ve více než 70 % v rámci polytraumatu [9].
Jejich prognóza je pak významně zhoršena, zejména u starších osob a v kombinaci s poraněním mozku, a morbidita i mortalita prudce stoupají [8]. Plicní lacerace, která může být spojena se život ohrožující krevní ztrátou, je jedním ze závažných důsledků úrazů hrudníku, který nesmí být opomenut v rámci diferenciální diagnostiky těchto traumat [11]. Následující sdělení má za cíl seznámit širší chirurgickou veřejnost se zkušenostmi a výsledky terapie plicních ruptur na pracovišti autorů, a současně podat stručnou, avšak ucelenou informaci o dané problematice.
Klinický soubor
V uplynulém období let 2000 až 2004 jsme na Chirurgické klinice Fakultní nemocnice v Plzni – Lochotíně operačně řešili plicní lacerace u 16 osob. Postiženo bylo 15 mužů a 1 žena, průměrných věk zraněných dosáhl 30 let, nejmladšímu chlapci bylo 16 let, nejstarší ženě 51 let. Ve 13 případech (81,2 %) se jednalo o tupé poranění hrudníku, třikrát o penetrující (bodné, střelné, tlakovou vodní stříkačkou). Nejčastější příčinou nepenetrujícího traumatu byla dopravní nehoda (11–84,5 %), jedenkrát úder tupým předmětem (poleno), resp. pád z výšky (rogalo). Plicní lacerace byla součástí závažného polytraumatu u 12 poškozených (75 %; dopravní nehody – 11, pád z výšky – 1), sdružené poranění jsme zaznamenali v jednom případě (průstřel plic a míchy), izolované trauma hrudníku třikrát (bodné, tlakovou pistolí, úder polenem). Došloli k ruptuře plicního parenchymu v rámci polytraumatu, vždy byla přítomna i větší či menší plicní kontuze a také vícečetné zlomeniny skeletu hrudníku. Z dalších přidružených nitrohrudních poranění jsme se dvakrát setkali s rupturou bránice a kontuzí srdce, jedenkrát s rupturou vena azygos, hemomediastinem, a s rozsáhlou trhlinou v perikardu. Z poranění ostatních systémů byla nejčastěji postižena centrální nervová soustava (12 osob), páteř a pánev (po 5 osobách), dlouhé kosti (4 případy), játra a slezina (4, resp. 3 případy).
Důvody indikací k operační revizi, přístupy do hrudníku a způsoby ošetření jednotlivých plicních lacerací jsou prezentovány v příslušných tabulkách (1.–3.), veškeré operace proběhly v celkové anestézii v prostorách operačního sálu. Nejčastěji byl poraněn pravý dolní plicní lalok (šestkrát), dále pravý horní, resp. levý dolní lalok (třikrát, resp. dvakrát). U čtyřech zraněných jsme nalezli současné poškození více plicních laloků. Pro přidružená poranění byla v jedné době s ošetřením plicní ruptury třikrát provedena metalická fixace blokové fraktury žeber, dvakrát sutura bránice a tamponáda jater se splenektomií, jedenkrát osteosyntéza pánve, femoru, sutura jater, tamponáda jater a podvaz vena azygos (tab. 1).
Tab. 1. Důvody indikace k operační revizi pro plicní laceraci 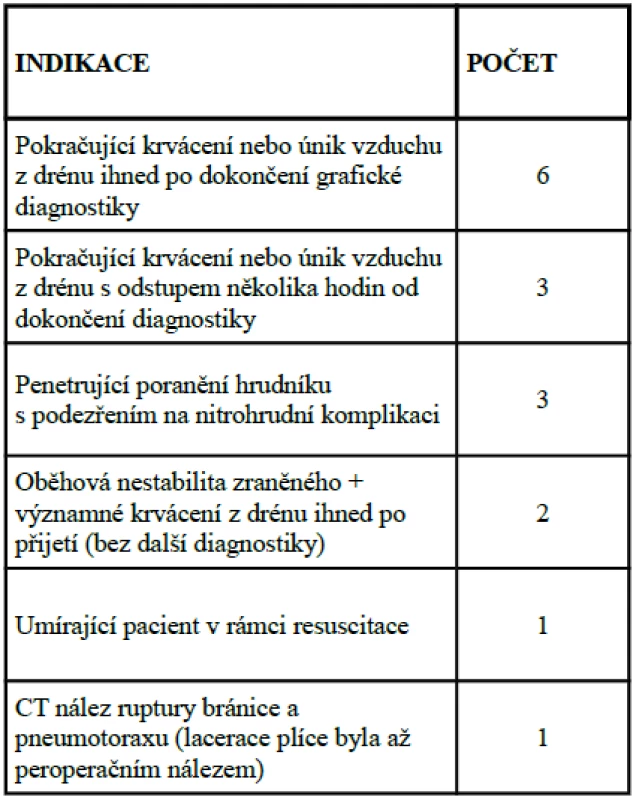
V pooperačním období jsme ze strany základního plicního traumatu zaznamenali komplikace u dvou operovaných (12,5 %), a to po jedné příhodě doplňujícího se hemotoraxu a přetrvávajícího pneumotoraxu. Obojí jsme úspěšně vyřešili doplněním dalšího hrudního drénu. U třech pacientů jsme posléze přistoupili k založení tracheostomie, u jednoho bylo nutno po týdnu operačně stabilizovat přetrvávající flail chest (tab. 2).
Tab. 2. Přehled operačních přístupů do hrudníku 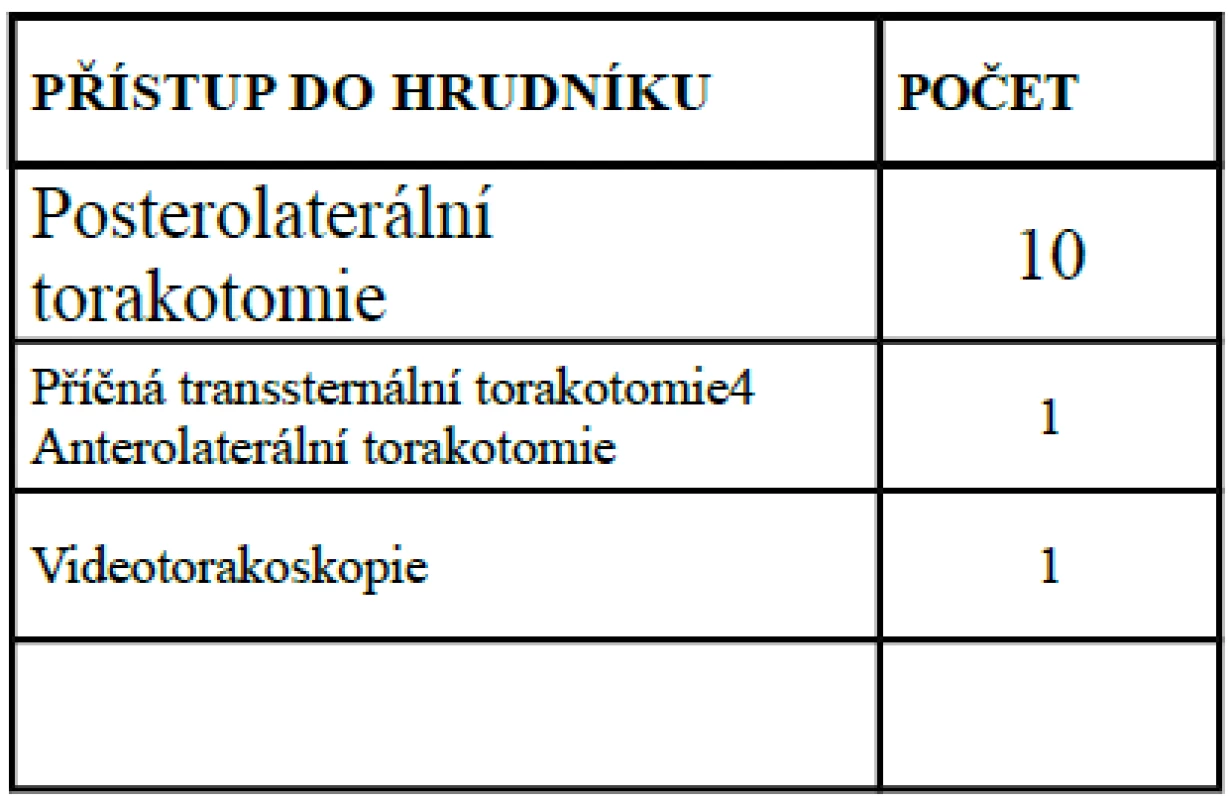
Ztratili jsme 4 zraněné muže (25 %), u všech bylo poranění plicní tkáně součástí závažného polytraumatu, třikrát následkem dopravní nehody, jedenkrát po pádu rogala, vždy jsme prováděli jak torakotomii, tak laparotomii. Příčinou úmrtí byla u všech případů dekompenzace traumatického šoku na podkladě poranění v podstatě neslučitelných se životem. Ke třem úmrtím došlo během operace, jeden pacient zemřel 2 hodiny po zákroku. Nutno ale podotknout, že plicní lacerace byla u každého z uvedených vždy bez problémů ošetřena a nebyla tak bezprostředním důvodem exitu (tab. 3).
Tab. 3. Způsob ošetření plicní lacerace 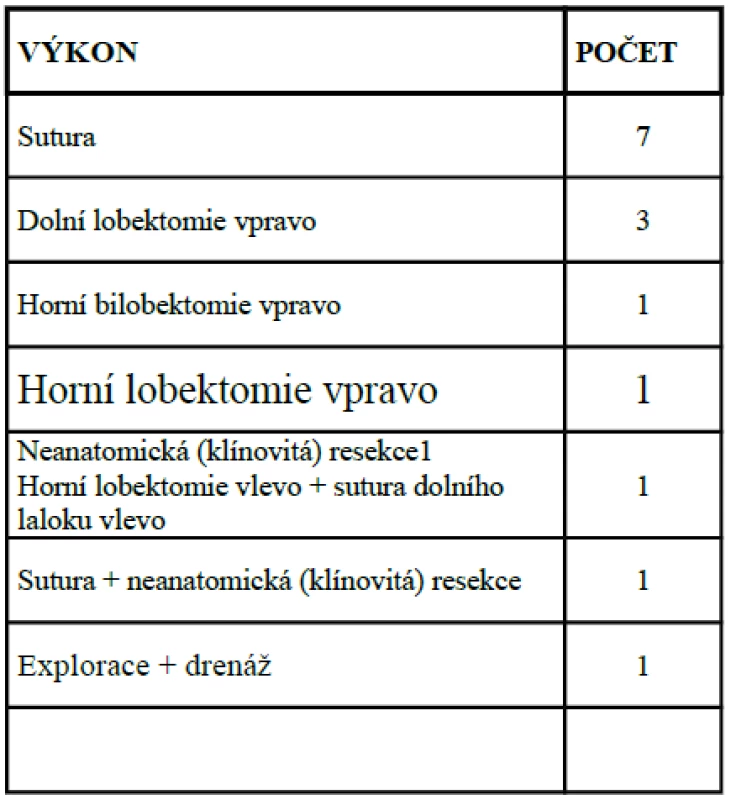
Diskuze
K laceraci, tedy k roztržení plicního parenchymu, může dojít jak při tupém, tak při penetrujícím poranění hrudníku. Při nepenetrujícím traumatu bývá plíce obvykle poškozena úlomky žeber čnějícími do pleurální dutiny (přímý mechanismus), velké násilí působící na hrudník (kompresivní nebo decelerační úrazy) však může způsobit rupturu parenchymu i bez poškození skeletu (nepřímý mechanismus). Pronikající zranění jsou převážně důsledkem útoků střelnými nebo chladnými zbraněmi [4]. Z místa léze dochází vždy k současnému úniku vzduchu a krvácení, další vývoj poranění pak závisí na jeho lokalizaci. Došloli k laceraci periferní partie plíce, kde nejsou přítomny větší cévní struktury, je hemoragie obvykle menší a může se při rozvinuté plíci i spontánně zastavit (plicní oběh je nízkotlaký) [1, 9]. Proto se i tato periferní poškození manifestují často jen pneumotoraxem, složka hemotoraxu je méně vyjádřena. Celková odezva periferních lacerací, pokud nejsou přidružena další poranění, tak není velká, pacienti bývají v relativně stabilním stavu. Naproti tomu hlubší ruptury kromě velkého airleaku provází i významné krvácení z porušených větších cév, často až hilových. V klinickém obrazu těchto případů dominuje masivní pneumohemotorax a časně nastupující oběhová a ventilační nestabilita. Zřetelně častěji se u rozsáhlých a centrálních lacerací setkáváme s hemoptýzou a tenzní formou pneumotoraxu.
Samostatnými nosologickými jednotkami, které ale rovněž vznikají na podkladě lacerace parenchymu plíce, jsou plicní hematom a traumatická plicní pseudocysta (pneumatokéla). Byť se v literatuře můžeme setkat s různou terminologií, patogeneze plicního hematomu i pseudocysty je v podstatě stejná a obě formy se často prolínají či v sebe přecházejí. V obou případech dochází k vytvoření dutiny uvnitř plicní tkáně její rupturou, buď působením zraňujícího předmětu při penetrujících traumatech, nebo vzestupem intrapulmonálního tlaku při intaktní poplicnici a uzavřené glotis u tupých poranění. Takto vzniklý prostor se pak vyplní krví či vzduchem za vzniku výše uvedených útvarů [1, 4]. Problematika obou typů poranění však přesahuje rámec tohoto sdělení a zmiňujeme je zde jen pro úplnost.
Stanovit přesnou frekvenci výskytu plicních lacerací je velice obtížné, neli nemožné. Jak již bylo řečeno, především periferní formy se mnohdy manifestují jen různě rozsáhlým kolapsem plíce s minimálním hemotoraxem, který ve většině případů definitivně a úspěšně řešíme pouhou hrudní drenáží. Tyto příhody jsou pak klasifikovány jako traumatické pneumotoraxy, i když je často v pozadí ruptura plicní tkáně, která však není verifikována. Na druhé straně ale ne každý traumatický pneumotorax musí být nutně důsledkem roztržení plíce. Nezřídka je příčinou plicního kolapsu perforace v době úrazu již přítomné emfyzematózní buly či subpleurálního blebsu. Otázkou koneckonců také je, jak velkou a hlubokou ránu v plíci lze již nazývat lacerací. Konkrétnější představu tak máme jen o četnosti rozsáhlejších ruptur plicního parenchymu, které si dříve či později vynutí operační revizi cestou torakotomie či torakoskopie. Těch podle řady literárních údajů, včetně našich zkušeností, nebývá více než 5 % ze všech poranění hrudníku [5].
Diagnostický, resp. léčebný postup se při ruptuře plíce primárně odvíjí od celkového stavu zraněného, což je ostatně společné všem druhům poranění hrudníku. Jeli přivezen poraněný v terminálním stavu, moribundní, bez měřitelného tlaku a hmatného pulzu, nezbývá než v rámci resuscitace přistoupit po orientačním klinickém vyšetření, které ukazuje na trauma hrudníku, k urgentní torakotomii, často ještě v prostorách příjmové ambulance. Pokud je stav zraněného poněkud příznivější, tj. jsou zachovány, resp. měřitelné základní životní funkce, pak je možné kromě fyzikálního vyšetření provést ještě prostý skiagram hrudníku. U těchto případů hemoragického šoku zahajujeme základní
protišokovou léčbu a současně na základě výsledku klinického a RTG vyšetření hrudníku zakládáme drenáž jedné nebo obou pleurálních dutin [4, 10]. Další postup se řídí vývojem stavu pacienta a množstvím a charakterem tekutiny (krve) odváděné hrudním drénem. V literatuře lze nalézt různá indikační kritéria pro neodkladnou torakotomii vycházející z krevní ztráty drénem, jedním z použitelných schémat, kterým se v zásadě řídíme i na našem pracovišti, je následující [1]:
- Odvod krve hrudním drénem v množství více než 300 ml/hod. po dobu 3 hodin;
- Odvod krve hrudním drénem v množství kolem 200 ml/hod. po dobu 5 hodin;
- Progrese rentgenologického nálezu při výše uvedených hodnotách krevních ztrát;
- Přetrvávající oběhová nestabilita zraněného i přes adekvátní léčbu (plus body 1 až 3).
Pochopitelně jsou i další konkrétní indikace ve vztahu k různým typům hrudního traumatu (poranění srdce, aorty, tracheobronchiálního stromu, apod.), v souvislosti s lacerací plíce je třeba ještě uvést trvalý masivní únik vzduchu drénem, potažmo pneumotorax nereagující na hrudní drenáž. Musíme však upozornit, že ne každá významnější krevní ztráta si žádá neodkladnou operační revizi. Jednorázový odvod krve v množství 1200–1500 ml ihned po založení hrudní drenáže, pokud krvácení dále nepokračuje (viz. výše uvedené schéma), není nutně indikací k torakotomii. Podmínkou je pochopitelně oběhová stabilita zraněného a regrese patologického nálezu při kontrolním skiagramu hrudníku. Takového pacienta je nezbytné dále monitorovat na lůžku JIP a pečlivě sledovat především ztráty drénem [1]. Naše zkušenosti hovoří ve prospěch této strategie, neboť jsme se opakovaně setkali s případy jednorázových větších odvodů drénem, které se buď definitivně a úspěšně vyřešily právě jen drenáží příslušné pohrudniční dutiny, nebo byla při operační revizi (torakotomie, torakoskopie) zjištěna v podstatě banální příčina krvácení, jako např. přetržená pleurální adheze.
U oběhově stabilních pacientů s poraněním hrudníku máme relativně dostatek času využít i další dostupné diagnostické metody. Jak již bylo zmíněno, klinické vyšetření a skiagram hrudníku jsou základním standardem, otázkou je jaká další vyšetření indikovat a kdy. Jedním z faktorů, který bereme v úvahu, je mechanismus úrazu. Jeli trauma důsledkem působení relativně malého násilí, např. pád na zem po zakopnutí, pak se lze spokojit jen s prostým rentgenovým snímkem hrudníku, pokud z něj pochopitelně nevyplývá podezření na závažnější nitrohrudní komplikaci úrazu. Byloli však příčinou poranění velké násilí, jako jsou např. dopravní nehody či kompresivní mechanismus, pak dáváme primárně přednost provedení CT vyšetření. Současné moderní multidetektorové přístroje jsou již dostatečně rychlé (skenovací doba hrudníku se pohybuje kolem 10 vteřin), s malou radiační zátěží, umožňují trojrozměrné rekonstrukce se zaměřením na konkrétní tkáně určité zvolené denzity (tzv. volume rendering technique – VRT) a v neposlední řadě i virtuální endoskopické vyšetření [3]. V podstatě tak mohou odhalit prakticky veškeré patologické stavy, které přicházejí v oblasti hrudníku v úvahu. Nicméně diferenciální diagnostika mezi plicní kontuzí a lacerací je i při kvalitním CT vyšetření často obtížná, diagnózu poranění plicního parenchymu stanovujeme mnohdy spíše na základě klinického nálezu, resp. odvodu krve a vzduchu hrudním drénem, které jsou známkou porušení kontinuity viscerálního listu pleury [11]. Při hemoptýze a masivním úniku vzduchu drénem je indikováno provedení tracheobronchoskopie k vyloučení poranění velkých dýchacích cest [4]. I toto endoskopické vyšetření je však v poslední době stále více nahrazováno či doplňováno virtuální bronchoskopií provedenou během CT scanu. Léčebná taktika je obdobná jako v předchozím případě, na základě výsledků vyšetření zakládáme v případě potřeby drenáž příslušné pleurální dutiny, event. při splnění výše uvedených indikačních kritérií přistupujeme k operační revizi.
Co se týče vlastní operační techniky, resp. strategie, je třeba upozornit na některé důležité momenty. Předně je to již operační přístup do hrudníku. Provádímeli torakotomii urgentně jako život zachraňující výkon v rámci resuscitace (často v prostorách Emergency), pak není čas s nemocným nijak manipulovat a volíme proto přístup anterolaterální, jako vhodná se při bilaterálním traumatu doporučuje také příčná transsternální torakotomie (tzv. clam shell incision). Z těchto přístupů lze bez problémů naložit svorku na plicní hilus při masivním krvácení, provést staplerovou neanatomickou resekci plíce či ošetřit laceraci suturou [10], anatomická plicní resekce je však poměrně obtížná a není jednoduchá ani pro erudované hrudní chirurgy. Situaci navíc zhoršuje rozepínání plíce s únikem vzduchu, neboť se v těchto urgentních případech pochopitelně nezavádí biluminální kanyla pro selektivní plicní ventilaci. Proto, pokud to okolnosti dovolí (zraněný má zachovanou srdeční činnost, resp. měřitelný tlak a puls), dáváme přednost provedení posterolaterální torakotomie v poloze na kontralaterálním boku s využitím zmíněné selektivní plicní ventilace. Tento přístup umožňuje lepší přehled v pohrudniční dutině a usnadňuje chirurgovi ošetření jak plicního, tak event. dalšího přidruženého poranění (tracheobronchiálního, bránice, aj.).
V literatuře je diskutována čas od času otázka využití endoskopických operačních technik (videotorakoskopie, videoasistované výkony) v diagnostice a léčbě poranění plic [6, 7]. V rámci prvotního nadšení pro miniinvazivní metodiky, v období cca před 7 – 10 lety, mnozí autoři doporučovali provedení videotorakoskopie prakticky při každém poranění hrudníku, kde byla indikována hrudní drenáž z důvodu pneumotoraxu či hemotoraxu. Ačkoli ještě dnes někteří staví endoskopické operace na roveň torakotomie, většinový vývoj šel nakonec jiným směrem a indikace videotorakoskopie pro hrudní trauma se značně zúžily [2]. Náš názor, opřený rovněž o letité zkušenosti, je následující – videotorakoskopická revize pohrudniční dutiny je indikována u oběhově stabilních pacientů s přetrvávajícími (ne však velkými) krevními ztrátami drénem nebo perzistujícím únikem vzduchu, resp. pneumotoraxem, jeli podezření na poranění plicního parenchymu (nikoli velkých dýchacích cest!). Pak lze skutečně mnohdy drobné periferní poranění plicní tkáně elegantně ošetřit např. klínovitou resekcí endostaplerem a nemocného tak ušetřit zbytečné torakotomie, kterých bývá až 20 % [6]. Z uvedeného plyne, že tento postup připadá v úvahu spíše odloženě, tj. s odstupem hodin či dnů od úrazu. V období bezprostředně po traumatu vidíme v podstatě jedinou vhodnou indikaci, a to jsou penetrující bodná poranění hrudníku, pokud není zasaženo mediastinum a hilové plicní struktury (samozřejmě opět při oběhové stabilitě zraněného). Přínos tohoto postupu je stejný jako v předchozím diskutovaném případě. Miniinvazivních výkonů tak není příliš mnoho, zvláště uvědomímeli si, že k léčbě naprosté většiny plicních lacerací dostačuje standardní hrudní drenáž, menšina závažných stavů je pak lépe ošetřena z torakotomie. Není na místě provádět videotorakoskopii tam, kde svůj účel splní pouhá drenáž pleurální dutiny jen proto, abychom byli takříkajíc progresivní či abychom si dokázali, že to dovedeme, a zbytečně tak nemocného zatěžovali dalším operačním zákrokem. Při závažném poranění plic pak endoskopické výkony neumožňují potřebný přehled v pohrudniční dutině a jejich příprava je nesporně delší než provedení jednoduché torakotomie rukou zkušeného hrudního chirurga, nehledě na to, že až u poloviny zákroků je stejně nutná konverze v torakotomii [7].
Plicní tkáň se poměrně dobře hojí, takže valnou část i větších lacerací lze ošetřit suturou, popřípadě periferní neanatomickou resekcí [1]. Při sutuře preferujeme pokračující steh v jedné či ve dvou vrstvách, materiál volíme výhradně vstřebatelný. Neanatomické (klínovité) resekce je vhodnější a spolehlivější provádět pomocí staplerů, zejména nůžkových. Důvodem nutnosti anatomické plicní resekce, ke kterým přistupujeme u méně než 40 % lacerací, nebývá ani tak rozsah ruptury parenchymu, jako spíše neošetřitelné poranění větších cévních struktur v hloubce plicní tkáně [1]. Při takovémto masivním krvácení ihned po otevření pleurální dutiny prsty protrháváme pulmonální ligamentum a klampujeme plicní hilus svorkou, a až poté, po odsátí krve a koagul, provádíme vlastní exploraci a ošetření poranění. Obecně se však řídíme filozofií maximálně šetřit plicní parenchym a resekční výkony provádět jen, jeli to opravdu nezbytné.
V pooperačním období se na naší klinice přikláníme k alespoň dočasnému antibiotickému krytí ošetřených plicních lacerací. Rozhodující úlohu v úspěšné rekonvalescenci zraněného hraje podle našeho soudu dostatečná analgezie, nejlépe kontinuální epidurální, a péče o dýchací cesty, především pak účinná dechová rehabilitace.
Závěr
Plicní lacerace, ať již k ní došlo následkem traumatu tupého či penetrujícího, je stavem závažným a potenciálně ohrožujícím život zraněného. Vzhledem k nárůstu úrazovosti (především dopravní) nelze vyloučit, že se s tímto typem poranění budeme v budoucnu setkávat stále častěji [5]. Cílem tohoto příspěvku bylo proto podat informaci nejen o zkušenostech autorů, ale i o obecných zásadách včasné a správné diagnostiky, resp. terapie plicních lacerací, které by měly chirurgovi napomoci v dosažení příznivého výsledku jeho snažení.
as. MUDr. Josef Vodička
Chirurgická klinika FN Plzeň
email: vodicka@fnplzen.cz
Zdroje
1. Černý, J. et al. Špeciálna chirurgia 3 Chirurgia hrudníka. Martin: Osveta, 1993. 375 s.
2. Demeš, R., Čermák, S. et al. Videotorakoskopie a videoasistované chirurgické výkony u penetrujících poranění hrudníku. Rozhl Chir. 80, 2001, 6, 304–307.
3. Ferda, J. Současné trendy v zobrazování výpočetní tomografií. Lék listy. 2004, 51–52, 25–26.
4. Hájek, M. Traumatologie hrudníku. Praha: Avicenum, 1980. 240 s.
5. Maňák, P., Dráč, P., Blahut, L. Nepenetrující poranění hrudníku. Rozhl Chir. 80, 2001, 5, 268–272.
6. Mineo, T., Ambrogi, V. et al. Changing indications for thoracotomy in blunt chest trauma after the advent of videothoracoscopy. J Trauma 47, 1999, 6, 1088–1091.
7. Ochmann, J., Vrastyák, J. et al. Trauma a časná torakoskopie. Rozhl Chir. 75, 1996, 8, 386–389.
8. Trupka, A., Nast, D., Schweiberer, L. Das Thoraxtrauma. Unfallchirurg. 101, 1998, 4, 244–258.
9. Vrastyák, J. Poranění hrudníku. Lék listy. 2001, 40, s. 13–15.
10. Vyhnánek, F., Strnad, J. et al. Bodná a střelná poranění torakoabdominální. Rozhl Chir. 72, 1993, 6, 242–245.
11. Zeman, M. et al. Speciální chirurgie. Praha: Galén, Karolinum, 2001. 575 s.
Štítky
Chirurgia všeobecná Traumatológia Urgentná medicína
Článek 81. AO kurz v Davosu
Článok vyšiel v časopiseÚrazová chirurgie
Najčítanejšie tento týždeň
2005 Číslo 1- Metamizol jako analgetikum první volby: kdy, pro koho, jak a proč?
- Metamizol v terapii akutních bolestí hlavy
- Kombinované preparáty s tramadolem a paracetamolem v léčbě bolesti
- Kombinace metamizol/paracetamol v léčbě pooperační bolesti u zákroků v rámci jednodenní chirurgie
- Metamizol v kostce a v praxi – účinné neopioidní analgetikum pro celé věkové spektrum
-
Všetky články tohto čísla
- Torakotomie pro hrudní trauma
- Poranění jater u dospělých a jejich komplikace
- Zlomeniny krčku femuru u dětí při „polytraumatu“
- Chronická bolest kolenního kloubu po osteosyntéze nepředvrtaným tibiálním hřebem a faktory, které ji ovlivňují
-
Zpráva o projektu
Nové metody elektronického vzdělávání - 81. AO kurz v Davosu
- VII. OSTRAVSKÉ TRAUMATOLOGICKÉ DNY S MEZINÁRODNÍ ÚČASTÍ – ROŽNOV POD RADHOŠTĚM 2004
- Zápis ze zasedání výboru České společnosti pro úrazovou chirurgii, které se konalo dne 21. 1. 2005 v Úrazové nemocnici v Brně
- Algoritmus diagnostiky a léčby plicních lacerací
- Úrazová chirurgie
- Archív čísel
- Aktuálne číslo
- Informácie o časopise
Najčítanejšie v tomto čísle- Torakotomie pro hrudní trauma
- Poranění jater u dospělých a jejich komplikace
- Chronická bolest kolenního kloubu po osteosyntéze nepředvrtaným tibiálním hřebem a faktory, které ji ovlivňují
- Algoritmus diagnostiky a léčby plicních lacerací
Prihlásenie#ADS_BOTTOM_SCRIPTS#Zabudnuté hesloZadajte e-mailovú adresu, s ktorou ste vytvárali účet. Budú Vám na ňu zasielané informácie k nastaveniu nového hesla.
- Časopisy



